-�������
-������
- ����� ������ (Donna Summer) -
- �������: 25536 �����������: 0
- 14 ���� 2024. Frank Duval- It was Love (���� ������).
- �������: 13439 �����������: 0
- ����� ������ (Donna Summer)
- �������: 25536 �����������: 0
- 20 ������ 2023 ����. ������� - �����.
- �������: 9283 �����������: 0
- ����� ������ (Donna Summer) -
- �������: 25536 �����������: 0
-�����

- ���� ���� � ������ 23 ������� 2019 ���
- ��������: 17 (0)

- ������ 2019
- ��������: 3 (0)

- 1 ������� � ����� �����������. ���������
- ��������: 5 (0)

- �������� 2019. ��������� �����, ��������
- ��������: 8 (0)

- �������� 2019. ����������� ����� ����� �
- ��������: 8 (0)
-����� �� ��������
-���������� ��������
-����������
�������� ���������
(����� � ������: 6)
��_���_�����
�������_��������
����������
JMusic
����������_����������_�����
�������_�����_������
-����������
������: 05.02.2010
�������: 4164
������������: 142
��������: 4523
�������: 4164
������������: 142
��������: 4523
������ � ������ �������
(� ��� 373541 ������� �� ����� ������������ ����� �����)
������ ����� ������������ ↓
������ ��������� ��������� ������������� ������ ��������� ������ ��������� ������ ��������� ���������� ������ �������� ��������� �������������� ����� ������������ ������ ������ ��������� �������� ���� ����� ������ ���� ������ ���� ������ ���� ����� �������� ��������������� ���������� ������� ������ ���������� ���������� ����� ����������� �������� ���� ����� ������� ������ �������� ����������� ������ ��� ������ ����� ����� ����������� ������ ����� �������� ������ ������ ����������� ������ ������ ������ ��������� �������� ��������� ����� ������ �������������� ���������� ������ ������ ������ ��������� ���� ������ ������ ��� ����� ������� �� ���������
����� 3203. 2 ������� 2024 ����. 33 ���� 2024 ����. ������ ������� ������ � ��� ������������. ��������� ������. |
������� |
������ � ����� ������� ������� � ��������� 1,67 ��� ����������� � 50 ��� ���������?
� ������, ��� �� ���������� ������� ����������� (��� ������)!
"��������� ���! @DoctorBozhiev"
‧1,67 ��� �����������, ‧1 ���. �����"
Newsletter
��������� ������!
��� �������� ������� ����������� �� �����!
������, ��������� � ���������� � �������������� � ��������������
To: bozhiev@mail.ru
������������!
� ��� ���� ����������� �������� ����������� ������� ����������� �� VIII ��������������� ����� �������, ��������� � ���������� � �������������� � ��������������!
��� ����� ���������� ������ ������� ����������� �� ����� �����������. ����� ����� �� ������� ������� ������� ������-����������� � ������ ��������.
���� �����������
��� ����������� �������� ����������� ������������ ���������������� �������� ����� ������������ ������������ ��������� � ����������� ��� ��� ������� � ������.
������������ ���� ������� � �������� �� ����� ������!
���� ������� ���������� ����� ����������� � ������ �������� �� 26 ������� 2024 ���� ������������. ��������� ��������������� �����������!
����� ���������� �����������: �������� ������������ ������������ ����������� ������� ���� ��. �. �. ��������
����� ������ � ����� �������!
�����: �. ������, ����������� ��������, 49.
������� ����������!
����������� ������ �� ������������ ������ ���.
�� ���� ��������:
������� �����
���.: +7 (913) 198-10-23
E-mail: info@anesteducation.ru
�� ��� ������������,
��� ���� �������� ������������ ����������, � ��� ������������ ��� ������, �� ���������� �����. �������� �� ��������!
��� ��������, � ������� ����� ���� ���� �������������, � � ������ ������������� � ���� �����������. ��� ��������� �� ���...
�������-����������
����� ��������� � �������� �����, ������ ��� ������ ��� ������������ ������� ���� ���������.
���������
��� �� �����, ��� ���������. ��� ������� �� �����, ��� ��� ������, �� ����� �������, ��� ��� �����. ���������� ���� �����, ��� ��� �����. �� �� ����, ��� ���, ���� ��� �����, �����, ��� ��� ������. � �����, �������� �� ��, ��� �������� ������� ������ ������, ������� �������� �� �������� ������ �� ����.
�������
��� ������. ������, ���� ������ ��������� ������ ���� ��� � ����� �����, �� ������� ��������� ������ ���� ��� � ����� �����. ��� � ������, ������� ��������������� �� ����������� �����������, � ���������. � � ���� ���� �������, ��������� � �������� ��������, ��-��������, ���� ��������.
������������������
� ���� ������ ����� �������� ���������������. ������� �� �������� "��������������". �� ��� �� ���������� �����������. ����� �� ����� �������� "���-�������". �� ����� �� ���������� ����. ������ ��� ������������ � ����������, ��������� ��� ������ ��������� ���� ����������� �� ����� �������� �� �����.
�����������
������, ����� �� ����� �� ����������, ��� �������� ���� ����������. ����� �������� �����. ���� �������, ���������� ������� � ���� � ��������������������� �������� ���������� 32 ��������. � ��� ���, � ���� ��� ����� �������� - 28 ��������. � ���� ����� ���� ������ ��������, ��� ������� ������� ������� ����� (�� 12,5%). ��� ��� ������� ���� - ����� �� ��� ��� ���� ��������.
��������
��� ������������ �������� ���� ����� �������� ������ �������������.
������������� ����, ������� ����� ������� �� ��� �������� �� ��, ���� ����� �� ���� �� ������.
����������
����� ���������� �����, ��������� � ��� � ��� ���� ������ ���������, ��� � ��������� ���������. ���������, ��� ����� ����������� ����������� �� ����������� �������. ��������� � ����������� ��� ������ - ���� �� �������, ���� ���������. ���������� 61320 ����� � ��� �������� �� ����� ���������� ����� ���� ������, � ���������� ���, �� ������ ��������� � ��� �������. ������ ���������� ����� � ���������.
���������
������������ ����� �������� ���, ����� ����� �������� � ���������, ��������� ��� ������� �� ������. ����������� �� ��������� ����������. ��� ������� ��� ��� �����������, �� ��� ����� �� ���������� - ���� ������� �� �����.
���������
��� ������ ������ ������������, ��� ��� ������ ���� ������� �������� �� ����������, �� �� ����� ���������� ������ � ����. ������ �� ��� ���� �������. �� �������, ����� ����� �������� ������ ������ �������? ���������, ��� �������������� ����������, � ��� ������������ ��� � �� ���������.
���������
������, ������� ����� ������ �������� ��������� �������� �����. ��������, ���� ��� ��������.
�����������
��� ���� ���������������� - ����� ������, ���� � ����� ���������� �����. ��� ���������, ��� ����� � ��� ��� ������� ������� � � ������ ��������������� ������? ���? � ��� ������� ����� ���� ������ ����� � ����!
����������
�������� �� ��, ��� �������� ������� ������ ������, ���� ����� ��� ����, ��� � �������� � �...��.
�������������
����� �������� �����. ��� ������ ���, ����� �� ������ �� �������������. � ���� ��� ��������� - ��� ���� � �������. � ���� ������ �� ��� ������ ������ �� ������ �����������.
����������
����� ������� �����. ��� ������ �������� ���������� ���� ������ �� ��� ��������.
������������
������������ �����, ������� �� ��������� ����������� ����� ������, ��� ���� ������� ������, ��� ������� ������� ���� �����.
���������
��������� ����������� ������� ���������. ����� ����� ����� ������, � ������ �� ����� ����� �������� ��� ����������� ������������.
�������
����� � ����� ����� ����������. � ������� �� �������������� � ���������� ������������� ���� ������� ����������� ������������� � ����� ������ ��� �������� �������.
����������
��������� ������ ������������� ������. ������ � ��� ����� �������, ���� �� ������� ������ �� �������� ������� ������������� ������.
�����������
���� ����������� ������ ���������� ���, ����� ������� �� ��������� ������, �� ����������� ��������, �������� ��������� � ���� ����� � ��������. � � ��������� ����� ���������, ����� ������� �������� ����� ����������� �� �������������� ��� �����.
����������
����� ����������� �����. ������ �� ������ �� ���� ������ ������� ����������� ��������� ��������� ���� ������ �������.
������������
�� �� ����������, �� ���������� ������ �������.
��������
����� �������� ����. ���� ��� ��������� ����� ������� ��� ��� � ������������ ��������, �� �������� ������ ������ ��� ����� ���������� ���� ����� ����� - ������ �������.
��������
��������� ����������� ������������� �������� ��� ����������� ����������. ���� ������� �������� �������������� ���� � ������� ��������, �� � ���� � �������� �� ������ �������� ����� ����� ����������� � �����. � ���� ����� �������� ����� ������������ � ������������� �����������.
�����������
����� ���������� �����. ������ ��� �������� � ���, ����� � ��� ��� ����� ������� � ��� ��� ����������� ����������� �� �������.
��������������
����������� �������. ��� ������-�� �������, ��� ���� ��� ���������� ��������� �����, �� ��� ������ ������� �����. ������, � ������� ��� ����� ������ ������ ������ � ������� � ������ ����� ���� ���������.
�������������
������������ ����, ������� ���� �� �������� ������� ���, ��� �� ����-�� �����.
���������������
����� ���������������������� �� ���� ������. ������ ��� ����� �����, ��� � ������ � ��� ������.
�� ���������� ����� :tunnel.ru
��������: https://kulturologia.ru/blogs/051020/47752/
� ���������� ��. ��������
|
�����: ������ ��������� ������ ������� ����������� �������� ����� ���� ������� ������ ���������� ���� jib ������ ��������� ���������� |
����� 3191. 2 ������ 2024 ����. ���� 2024 ����. "����� �" ������ ��� ������ �������. �������� ���������: ������� ��������. ��������� ������. |
������� |
������� ������������ � ������������ � ���������� ������� ������
� ������ ����� �� ������������� � �������������� ��������� ������ ����� �������.
������ ��������� ��������� ������� �������������� �������.
������������� ������ �, ��-�� �������� ����� � ������ ������� �� ������ � ����� 125 ����� � ������� �������, ���������������� �� ���� ������.
�� ������ �������������, �����-�������� ������� ��������, ����� � ������ ��� ������ �������, ������� �� ����� � ���� ����������.
��� ������ ����� ���� �������������� �� ���� ��������, �� ���� �����������. �������� �������, � ���� ��������� �� �������� ��� ������ ������ ��������� ������������� ��������. ����� �, ������� ������ ����� � �����������. �� ����� �����������, ��������, ��� ������ ����. ��������� ����� ������� ������������, �� ���� ������� ������� ���������� � �����������. ��������������, ���������, ������� �� ����� ���������, ��� ��� ������������� ������ �� ���������� ����� �� ����-������� ����, ����� �������� ��� �������� � ���������� ��������, � ������ ������� � �������� URA.RU.
������������ �����������, ��� ������������� ������ �, ������� ��� �������� �����������, ������� �������.
�������� ��������� � ������ �����, � ������� ����� ��� �������. ��� ������� �� ���������. ������ ����� �� ����������� �� 1,5%, � ����������� � �� 4%. �������� ���������� �����������: ������� ����, ����, ����, ������� ����������� �����������, ������������ ���������� ������ ��� ��������� ���������� �������� �� ������, � ������� ����.
�������� �������� ������ � � ������ ������ � ����������� ���� 39 ��������, ������ � ����, ������ ��������� ���������. � ����� �������������� �������� � �������� ����, ����� �������� � ����������, �������, ����� ������ �� ������ ����, �������� ������� � ������.
� ���������������� ��������, ��� ������� �� ������ �����, �� � ����������, ������� �� ����� �������. ����� ���:
� �������� ���������� (���������, �������). ������ ��������� �������� �������� ����������� ����������� ������� �� ������;
� ���������� �� ������� ������� ����������� ����� � ���-������� (����, �������, �����, �������);
� ���������� �� ������� ��������-���������� ������� (���������, ����������);
� ���������� �� ������� ������� ������� (��������, ����������������, ���������, ���������, �������������������).
����� ��������� ���������� ������� ��� ������ ��������� ������ � ���������� ����, ����� �� ������ �� �������� ����������, �� � ������� �������� ��������, ��� ���� ���������� ���������� ���������� � �����.
���������� �����
���, �����, ����� "������� 500 ��" 1 ��� � ����� � ������� 1 ������ � "���-���".

����������: ������������� ������� (������� ������� ����������, ��������� ������� �����������)
������� ���������
� ��������� �������:
�������� ������� �������, ���������� ��������� ��������� ������� ��������.
02 ������� ������ ���������� ������� ��� ��� �����
�������� - � ����� ������� ��� ��� �����.
03 ������� ������ ���������� � ����� �����������
����������� ������� � ��������� ����� �� ����� �� 30-40 �����. ��� ����� ��������� ������� - ����� ������� ������� � ������.
04 �������� �� ����� ��� ������� �� 1 ����
������� � �������� ��������� � �������, ������� ������������� �������� �� 1 ����.
��������� ������� � ������ "��"
����������� 0 ���!!!
������ ������ �� 850 ���.
������ ������� �� 1 450 ���.
������ ��� �� 550 ���.
������ ����������� ������ �� 550 ���.
������ ������ ������ �� 450 ���.)
������ ������ �� 450 ���.
������ ��������� �� 550 ���.
������ ��������� �� 550 ���.
�� ���������� �� 650 ���.
�� ���������� �� 550 ���.
�� ����������� �� 550 ���.
������� �� 650 ���.
��� ���� �� 650 ���.
�� �������� wi-fi �� 550 ���.
������ ����� �� 650 ���.
� ���������� ���������.
��������� ��������� �� ������ ����� ��������� ��������� 4500 � ��� ��������� ��������� 4500 � !!!
���������� ��������:
������ ����� �������� ��� ����� �������� �����������?
� �������� ������������� �� ����������!
�����: ������������� ������ ��� ������ �����?!

������� ��������
�������� ���������
|
�����: ����� ������� ������ ��������� ������ |
����� 2892. 9 ������� 2022 ����. 282 ���� 2022 ����. ����� � ������ ���� ��� ��������. ������������� �������������� � ����������. ��������� ������. |
������� |

� ����� ���� ���������
�������� ���������
������� ����� � ����� � �������,
� �������� � ������.
� ��� �� ����� ����� ������
� ����� ������� ����?
���� ��� ���� �������� ������,
���� � ������ ������� �����!
����� ������ � �� ���������
��� ��������� � ������.
����� � ������ ���� ��� ��������,
���� ����� ������� ����,
� ����� ���� ���������
������� ������ �����,
������� ������ �������,
������ ����� ������,
� �������, ��� ������ �����
����� �� ����� �� ����.
"��������� ����� ���������� �� ���������� ������"
��������� ������
������ ��������� ������-���������������� ������
���������������� �������� ���� �� ����� � �������
�� �������� �������� �������������� ������
������������� ��������������
� ��������������
����� �� ������� ��������� �����
�.�. ������, �.�. ���������, �.�. �����, �.�. �������
ISBN 978-5-8122-0941-4
������� ����������
���������� � ��������� � ����������� �������� ������� �����������-�������������� �������, ��������� ������������� ������� � ������� �������������� � ��������������� �������������� ��� ������� ������� ���� ��������� ��������������� � ����������� ������. ������� ������������� ������������������ ���������� �������� ��� ������� ������������� ����; ����-������������ �������� � ������������ � �������� ������� ������������� �������������� ��������� ������������; ����-�������� �������� � ������������, ��� ���������� ��������-�������� ���������� � �������� ��������������� ������������� ���������� ������; ����������� ����������� ������������� �������������������� ��������������� ��������� ��� ���������� ����-������������ �������� � ������������.
���������� ���� ������� ������� � ��������� ��������� �������������� � ���������� � �������������� ��������� ��������� �� ������������ ���������. ������������� ������ � �������� ����� ����������� � �������������� ���������� �������� ����������.
�������� ����������� ������ ���� ���������� ��� � �������� ����������� ��������� �����.
��. �������� 13441099
|
�����: ������ ��������� ������������� ������ ����� ����� �������� ���� ������ ���� ��� ���� �������� ������� ��� ���������� ���� ����������� |
����� 2180. 30 ������� 2019 ����. 303 ���� 2019 ����. XXI ������������� ����������� ����������������� ��� ����������� �����������. ��������� ������. |
������� |
��������� ����� ������������� ��������� � ���������� XXI ������������� ����������� � ������������� �������� ����������������� ��� ����������� �����������
��������� �������!
��������� ��� ��������� ����� ������������� ���������, �������� ����������� �������������-������������� ��������� ������, ������������ ������-������������������ ��������� ����� ��������������
��. �.�. ���������� ���� ��, ������� ����������� ����, ����������.
��. �
�� �������� �� �������:
�� �������� ��������, ������� ����� ����������� �� �����������;
� ������� ������������ ������������ �����������;
� ��������� ���� � �������.
������� ��� ������������ ����������!
XXI ������������� ����������� � ������������� �������� ����������������� ��� ����������� ����������� ��������� �� ������:
���������� ����������� ������ ������� (����), �. ������, ��. �������-������, �. 6.
�� �������� ������� �����������:
���� �����
���.: + 7 (495) 650-96-77
E-mail: or_org@mail.ru
��������� �������
���.: +7 (495) 646-01-55, ���. 147
E-mail: spasti_zhizn@ctogroup.ru
������������:
����������� ������-����������� ����� �������������� � �������������� (���� ��)
��� ����� �������������� ����� �.�. ����������
���� ��
������� �������������� � �������������� ���������� ����������� �������� ������������ ����������������� �����������
������� �������������� � �������������� � ������ �����������
������������ ����������� ������������ ������ �������
������� �������������� � �������������� ����������� ���������������� ������-������������������ ������������ ����� �.�. ����������
�������� �� �������� ����
������������ ����� �� ����������
���������� ��������������
� �������������� �����������
���������� �������� ����������� ���������������, 8 916 474 2187, bozhiev@mail.ru!,
� ����������
XXI ������������� ����������� ����������������� ��� ����������� �����������
������:
���� ������������ � ������� ��ƨ��� ���������� ������
�.�.��������� ¹, �.�. �������� 1. �.�.������� ², �.�.������ ³, �.�.��������� ⁴, �.�. ����� ⁵, �������� �.�. 6
¹ ���� �� ������, ² �� ��� �� ������, ³ ���� ������������ ������������, ⁴ ��� ����, ������, ⁵ �������� ��������� ��������, 6 ������� �������� ��������� ������
������ ���������� ������ (���) ��� ������������ �����������, ����������� � ���������� ������������, ������������� �����������, ���������������� �����;������ ��������� � �������� ������� �������������� ������������ ������������������� � ������� ������������. � �������� �������������� ����� ���������, � �������� �� 40 ���, ��� �������� �������� ������ � 50% �������. ��������� �������� ��������� ������� � ������������, ������������ ����������� ������� ������� (���), ���������� �������, ������ ������. ��� ���� ����������� ��������, ��������� ������ ������� � ������, ���������� ��������� ��������, ������������ ������������ ���������������, ����������� � �������������� ����������, ����������� ����������� ������������� �������������, ����������� ����� ���� � ��������� � �������� ������� ������������ �������. ��������� ��������� ���������� ������� ����� �������������� ��������� ��������� �������������� �������, ������������ ������������� ��������, �������������� ������������ ���������� � �������. � ���� �� ������ 22 ������������ ������� ������� 43,5�4,0 � (13 - ������������ ������, 1 - ������� ������������ ���������, 3 - ������������� �������, 5 - �����-�������� �������) � ������ ������������������ ������� � ����������� ������� ���������� �������������� ����������� �� ������������ ����� � ���������������� � ������ 40 ��/��. ������� � ������������ �� ����������� �������������������� ������������ �������� �������� ������� ���������� ������������, ������������ � ���������� ������������� ���������� (����� 700,0 ��/��), ��� (����� 900,0 ��/�), ������� ������� ����� (����� 0,8 ���. ��.). �������� ������ ������������� ����������� - ����������, ���, ACT ������� �� ��������. ��� ���� � ������ ������������������ ������� ����� ������������ ���������� ��� ��������� �� 19% (�<0,05), ������������ ���������� - �� 25% (�<0,05), ������� ������� ����� - �� 26% (�<0,05). � �������� ���������� �������� ������������ �������� ����������� ���������� ��������� ���������� �������� �����, ������������ ������������ ����������� �������� ������� - �������� ������������ ������� �������� �����. ������������� ���������� ���������������� ������� ��������� ������� ������� ��� �� 9,6%. ������� ��������� �� ����� APACHE II � ������� ������� ������ �� ISS � ������� ���� ���� �� ��������� � ����� ������������ � �������� � ��������� 24,0�1,8 � 18,2�1,1 ������ (�<0,05); 41,0�1,5 � 37,0�1,9 ������ (�<0,05) ��������������. ����������� ����� ������������ ���������������� � ������ 7 ����� �� ������� ��������� ���, �������� 9,8%. � �� �� �����, � ����������� ������ �� 178 ������������ (����� ������������� � ���� ��. ��������� �.�. ��������), ����������� � 1-3 ����� � ��������� ������������ ������ � ���������� ����������� ����������� ������� ��� ��������� ������������������ ������� ������������, �������� ��� �������� � 57%.
� ��� ���� 34 ������������ ������� ������� 36,9+1,9 � (24 � �����, 5 � �����������, 5 - ������� ������������ ���������) ������� � ������� 1847,2+63,2 �� ������ � ���������� ����� ������� � ���������� ���������������� � ������������ �� ����������� ������ ���������� ��������� � ����������������� ������� �� ������� 50-75% ������ ��������� ������, ��� ����-�������� ��� ���� ���������� �� 75-90%. � ������������� ��������� � ������� �������� ������� ������� ������� ����� ��������� 0,54 ���. ��., �������� ����� ����� ������������ �� 20%, � ����� ����� - ��� �� 2%. ������������ ������ ��������������� � ������������ ������������: ��������� ����������� ����, ����������� ����������, ��������� �������, ����������� �������� ����������� �������������. � ��������� ������� ��� �������� ���������� ����� 50% ����������� ���� ��� �������� ������� �������� ��������� ������������� � ��������� �������� �������������.
����������� ������: ������� �., 27 � �������� � ���������: ���� �������� I - III ������� �� 70% ����������� ����. ���������� � ���������� ��������� ������������ ����� ���������� ������� �������� ��������, ����������� � ����� ������ ������ ���������� � ����������. ������� ��� ����� ��������, ������������� � ������ ������������ � ����� ������� ����, �� �������� ��-0,5 �������� �������� ����������� � ��������� 1700 �� ������ (50% ���), ������ ������� ������� 400 �� �������, 200 �� �������������� �������� ������� ������, 1000 �� ��������, 100 �� 20% �������� ��������� � 250 �� ������������������� ������. ����� ������������ ����������. ��������� �� 120 �� 103 � ���, ����������� ���� � 38,7 �� 36,7� �, ��������� ����������, �������� �������. ������, ����� ���������� ���������, ����� ������ ������� ������������ ����� �������, ��� ������� ���������� � ���������� ���������� ������������, ��� ������� ������� 2000 �� ������ (65% ���). ��������� ������ �������� 400 �� ���������, 350 �� ��������������, 400 �� ����������, 250 �� ��������, 500 �� 10% �������� ���������, 250 �� ������ ��������� ���������������. ����� ������������ ������� �������� ����� �����������, ��� ���������, ��������� ����������-�������������� ������� � ������������� ������� (����������� � ������ ��������), �������� ������������� ��������.
��� ������������ �� ����-��������, ������� ���������� �������� �����������, ����� ���������������� ������, ������ �������� ���������������, ������. ������ ������������ ���������� � ������������ � ������������ � ��������������� ������������. � ���� �����, ������������ ������������ ��������� ���������� ��������������� ���� ������ �� �������� �������� � �������� ������������. ��� �� �����, �������� ������������ � �������� ������ ���������� ��������� ����� �� �������� ��������. ���, ���� ���������� ����������� �� ������ �� ���� ����������, �� ����� ������������ � ���������� ��������� ������ ����������������� ��������� ������� ������� ���������� ��������, ��� �������, �����: � ���� ������� - � 2500 �� 1200 ��/��. ��������� ������������ ��������� ���������� ���������� �� 400-600 ��/��, ��� ��������� � ���������� � ��������� �������������. ���������� ����������� ������ ���������� � ����������� /80-100 ��/��/ �������������� ���������� �������� �������.
����� �������, ��������� ������������ ������������ � ����������� ������� ������ ���������� ������ �������� � ����������� ����������������� ������� �� ���� �������� �� ��������� ��������� ������� ������, ������� ������� �����, ����������� ����������, ����������� ���������� ������������ ��������������� � ��������� �������������.
������� �����:
���������� ������� �� ����������� XXI ������������� ����������� ����������������� ��� ����������� �����������
Wednesday, October 30, 2019 9:33 AM +03:00 from ������������� <or_org@mail.ru>:
������ ����!
���� �������� ���������� �� ������ �� ������� � �����������, ������� ��� ������������.
����� ����������� ��������� ������ � ������������ ��������� ����������.
���� ������������ � ������� ������� � ������� ���������� �������
��������� �.�.¹, �������� �.�.1, ������� �.�.², ������ �.�.³, ��������� �.�.⁴, ����� �.�.⁵, �������� �.�.6
¹���� �� ������, ������
²�� ��� �� ������, ������
³���� ������������ ������������, ������
⁴��� ����, ������,
5�������� ��������� ��������
6���� �� ������ ��. �.�. �������������
� ���������, ���� �����
������� ���������� ��������������-������������� ������ ���� ��
���. +7 (495) 650 96 71
107031, �. ������, ��. ��������, �. 25, ���. 2
E-mail: or_org@mail.ru
www.niiorramn.ru
����� ���������� �������: " ����������� - ���� ������������ � ������� ��ƨ��� ���������� ������
�.�.��������� ¹, �.�. �������� 1. �.�.������� ², �.�.������ ³, �.�.��������� ⁴, �.�. ����� ⁵, �������� �.�. 6
¹ ���� �� ������, ² �� ��� �� ������, ³ ���� ������������ ������������, ⁴ ��� ����, ������, ⁵ �������� ��������� ��������, 6 ������� �������� ��������� ������ "
��������� ����� ������������� ��������� � ���������� XXI ������������� ����������� � ������������� �������� ����������������� ��� ����������� �����������

|
�����: ������ ��������� ������ ��������� �������������� �������������� ����������� ������� ����� �������� ������ ����������� ������ ��������� ������� |
����� 2145. 6 �������� 2019 ����. 249 ���� 2019 ����. ����������� ����������� ��������� �������� ���� �� ������������ � �������. ��������� ������. |
������� |




|
�����: ������ ��������� ������ ���� ��� ���� ������� ��� ������ |
����� 2128. 6 ������� 2019 ����. 218 ���� 2019 ����. �� �� ��� ���� ���� , �������! ����������� ���� � �������� � �� ������. ��������� ������ |
������� |
�� �� ���� ���� , �������!

���������� ������� (bozhiev@mail.ru)
�� ��������_������
12 ����� ����������� ���������
����������� ��������� � ��� ���������������� ������, ������� ������������� �� ������ � ���������� ����� �������� ������ ������� � ��������, �� � �������� ��������� �� ������������.
����, ��� �����, ��� ����� ������� ����� ������ ���������������� ���������� � ��� ������� � ������������ ����� ���������, � ����� �� ����� ������������. � ���� ����� ������������ �� ���������� �� ���������� ������� �� �������, � ���� �� ���������������� ������� � ����������� �� ������������ ���������.
���������� ����� ����������� ���������
�������, ��� � ��� ��������, ������� � ������� ������� ������, ��� � ��� ������ �������, ��� �����.
- ��� ���������� ��������� � ���� ����������� � ����������: " ����, ������� ���� ��������, �������� �� ����� ����� ����� ���? ��� ���, � ��� ������� �� 3 ���!" ���� �������: ������ �� ���. ���� ������� ������ ��� ��� ���� �������� �� ���� ��������, ���� ������� � ���� ���!�
����� �� �������, ����������� ��������� ������� ������ ���, ��� ����������� ����������� ������� ����� ���������� ����� ���������� � �������������� �������� �������: �������������, ������� �������� � ���������? ���. ������������ ���������� ��������� ������������ ��� ��������� �����, � ���, ��� ��� ������������ ���� �������.
��� � ������������� � ������������ �������������� ������� ������� ����, ��� ������������� ������ ������� ������������, �������� �������� �� ������������ ������������ ����������� ������ ������� � ������� ����������� � ��������������� ������ ������. ������ ����� ������ ��������, ������� ������ �������� ���� � �������� �������� ������� ������������ ���� ������������� �� ���������� ������� �������, �������� ���� �� ������� �������� ����������� ���������. ��� ���� ��������� ����������� � ������, �� �����������, ��� ������������ ��� ����������� �������� � ������� ��������. ��� ��������� ���������� � ����� ��������������, ��� ����������� ����� �� ����� ��������� ������� ������ ������ ���, � ����� ����� ���������� ����������� ������ ��� ������ �����-�� �� �����.
����� ����������, ��� ���� ���� �������� ������� ����� ����������, ��� �� �������� ��������� ����� ����������� ����� ������ � ����� ��������, �� ����� ��������� ������� ������������ ���� � ���������, �� ������� ��� ������� �������� � ���, ��� ��� ������ ���� � �� �������������� �� ������, �� ���������.� ������ ��������� �������� ����� �� ��� ������ ������ ���������������� ����� � ��������� �������������, ����� �� ������ ������ ����� ����������. ����� ���������������� �������� ����� ����� ����� ��������� ���������� � ���������.
������� ���� ���� ��������� �����, ��� ���������� �������������� ���� �� ������� � ������������� ����. ��������� �������� �� ��������� ����������! �� ����� ������������ ���� ����� ������ � ����������� ���������� ��� ���������. ������� �� �� �� ��� ������� � �������.
��� ���� ����� ��������� �������������� �������������� ������� ��� ������ ����������������� ����������� ����������� ��������� � ������ ������������, �������� � ��������� �������� � �������, ��������� �� �����������, ������������ � �.�. ��������� ���� ����� ��������� ���� ����������� ���������� � ����� ������ ������������ �������������� �������, ������������ ��� ������ ����������. ���������� ���������� �� ������ �������� ���� ����� � ������� �� �����������.
�������� �������� �� ��, ���� ����� �������� ����, ��� ��� ����� ����� ��� ��� ������ � �������� �������� ��� ���� ����������. �������� ������� ������ �� ������ ���������� � �� ��������� ��� ����� ������������� �� ����������� � ������, ���� �������, ���������� �� ���������. ����� ����� ���������� ���������� ���������� �������� ������ � ����� ��������� ��� ������ ����������� ���. �������������, ����������� ��� ������� �� ������� ��������� ��� ����.
���� � ������� �������� ����� �� ������� �������� ����������� ���������. ���������� ����� ������������� � ����� � ��������, ��� ��� ������ ����. �� ������ ���� ���������� � �� �������� ���� ���� ����� �������� �����. � �� ���������� ��������� �������������, ������� �������� �������� � �������� � �������� ��� �� ����������� ������������ ����� ������� �������, ������� ��� ������ �� ��� ����� ���������.
��� 1. ��� ������ ���������� � ��������, ��� ������ ���� �� �������������
����: �� ��������� 30 ��� ���������� �� ���� ����������� �� �����������. � ���� ����� ����������� ���������� ������� ����� � ��� ����������� ���������. � ��������� �������� ������� ��� ����� �� ������ ����� �� ���������� � �����, ������� ���������� ������. ����� ������ ������ � �������� ����������� ������ ������� � �������������� ������� ���������������� ��������� � ���. �������������. �����, ������ ������ � �������� ����������� ����������� ����������� ������������� ��������. ���� ���� ������� ����������, �� ����������� ����������� ������������� ���������, ��� ��� ��� �������� �������, ������� ��������� �������, ��������������� � ������������ ������� ����� �������� ��������� ����������� � ��������� ��������.
����� �������������� ��� ������, ��� � ����� ��� 50% ������� ������ 40 ���, ������� �� ��������� ������ (����� ����) ��� �������� ������� ��������� ������� ��� �� ������ ����� ��� � �� ������ ��������. ����: ������� � �������� ������� ��������� �� ����������� � �������� ����������� ������� (������ ���� ������ ������ ����). ����� ����� �������� ����������� ��� � �� ���� �� ������ �� ����. ���� �� � ����� ������ �������� ������������ � ��������� �������, �� ��� ������������ ��������� ������� ����������� �������, ������� ���� �� ���� ������������� � ������� ������� � ������ ��������� ��� �������� � �������������� ����������� ������ � �����.
��� 2. ��������� ����������� �������� ������� ������� ������ ����� � ��������� ���
����: ���������� ����������������� ����� �������� ����� ����������� �� �� ���� ����� ����� �������� � ������� �������, � �� ���� ����� ������ ����������� � ����� ������� ������ �������. ��� ������, ��� ������� ������ ������ ������ �������. ��������, ��� ���������� �� ���� �� �����������, �� ����������� ������ �������� ��� ����������� ���� �������� ����� ��, ���� ��� ����� ������ ��� �����������. ��� ���� ��� ��� ����������� ����, ����� �������� �� ��������� ����������� ����������� ��-�� ������ ����������� ��������� ��������� ��������. ����� ����������� ������������ ����������������� ��� �������� ������������� ����� ����� ������ ������������ ������� ����������� ����������. �������� ����� ����� ����������� �����������. �� ��� ����� ��� �������� ������� ����� ������������, ������������� ��������� ������� ��� ����� ����� ���������.
��� 3. ��������� ������� ��� ��� ����� ������ ������ ��������, ����� � ���������� �����������.
��� ��������� �������� ������� ������ ������� ���������������� �������� � ������� ���� ��������������� ���������� � ������� ������. �����, �����, ���� � �.�. � ��� ����. ���� ������������ ����� �������� ���� �����, ���� ���� ����������� ���������������. ����� ������ ����������� ������� ����� ����� ����������� �������� (�� ������ � ���� � ������ ��� ������� ���������� �������������� �������. ������� ������)
����: ����� ������������ � ������� 2,2% (������ ������������ ����������. ���������. 2004 �.) ������ �� �� ���������� �� �������� -����������������.
����������� �������������������� ���������� �������� ���������� �������������, �.� ���� �������� ��������� ����.��� ��������� ���������� ������ ���������� ��������� �������������� ����������� ������� ������� ����: ����� ������ (�������� ����������: ������ + ������� �����)- 90% ��������� �������� � (����� ������ ��������) � 80%�������������� ����� �-�� ����� (���� ������������ �-��� ����������) 90%����������� ����� ������ � 95% �������� ������� � 90%������ ������: ������ �����, ����� ���, ���������������� � �������� ������� �����, �����, �����, �������� ����� ����������, ��������������� ������������, ������� �17, � ��� ������� ������ ����������� ������� � ����� ����� ��������� ����� ������� ������ ���� 50%.
(������� ��������, ��� ������� ������ ���� �����������. ���������� ������������ ��������� � ����������, �����, ���. ����������, ������ ��� ���������� �������, �������������� �������� �������, ����������������� ����������� ���������, ������������� �������, �������������� PH, ����������� ������).� ���������, ��� �������� ����������� � ������� � 2 ���� ���� ������� ��������� � ��� ����� ����������� ������������ ������������� (�������� ������������). � ���� ����� ����� ��� ��� ����� �������� ������� ����� ��������� ��� ����������� ������: ������������, ������� ������� � ��������, ��� ���� �� �������� ����� ���� ����������� ����������� ���������.��� ��� ��������� ��� ������ ����������
3 ������ �������:
1) ��� ���� ����������� � �� ����� ���� ������������� ����. ���������� � ��� ����� �� ��������� �������������� �����.
2) ��� ���������� ���, ��� ����� ������ ������� ������ ����������� ������� � ������������ �������, ������� �������� �����. ����������� (� �� ������� ���� �������������, ������� �������� � ���������) �������� ������ ������� �������������.
3) ��� ��� ��������� � ������ � �� ��������, � ������ �� ����� ��������� ��������������� ������� ��������� ��������� ��������� � �������������� ��� ��������� ����������� ��������.
��� 4. ������� �������� ���������� �� 50% ������� ����� (���������� �� ���)
����: �� � ������ �� ����� ������� ����� ���� �� ������� �������� ���������� �� ��������� 30 ���. ����� �� ������� ����������� �������� ����������� ����� ����� ������ �������? ��� �������� �� ���� ��� ����� �����������:
1) ����� ������� ������ �� ����� � �������������� ��� ������� �� ����������� � ����� ���������� ���������� �� ����.
2) �� ����������� ����� ����� ���������� ������- ���������������, � ������� ����� ������� �� ������ ���������� ����� ���������� �������������� � ���������� �� ����.
3) � ����� ����� ������������� ����� ����: ���� �����, ���� ��������, ���� ���������� ������ � ����������� ������������� �������� �� 30% �� 80% (!!!). ����������� � PSA ����� �� ������ ������������. �� ����� �������, ��� ���� �������� �������� ������� ������� ����������� �������, �� �� �������� ���������� ������ ����������� ��������.
4) ��������� ����� ������������� ��������� ��������, �������� ������ (����������������� ��������� �������) � ���������� ������ ��������� �������� ��� ������������ � ������� ���������� (������������, ������� �������, ��������).
�������� ����� ���� ��������� � ������������� � �� �������� �����������. ������ ������ � ����� ������� ����������������� ���� ��������� � ������� ����������� � ����������� ������������� ������������ ������������ ������� � �� �������. ��� �������� ���� ���� ���������� ��� �������, �� ����������� % ������������. ������ ����� ���������� ���� ��� ��������� ����� � ������������� ������������ ������ �������.
��� 5. ���� ����� ������� � ��������� ������� ��� ����� �������, �� � ������� ���� ������ ���� ���� � ����������� ����� � ��������� ���� �� ����� �������.
����: ����� �������� �������� ���������� � �������� ������������. ������ ������� ��������� � ���� �������� ������������� �� �������� ����� ���� ������������ � ��� ���� ����� ������� �� ������ ������. ������� ������ ������ � �������������, ���� ��������� �� ��� �� ������� ����. ������ ����������� ����, ���� ����� �������� ��� ��������-�������� ������� ������������ ������������ �������. B�� ���������, ������������ ������������ ������ ������������ ���� �������, ����� ����������� ����������.
���������������� ������� ������ � ����� ����������� ���������. ����������� ��������� ������� ������ � ������� � ����� ������������������ ����� �������� � ������� ���������, ��� ��� ��������� ������ ���� ���������� ����� � ���������, � ����� ����������������� ������������������ ������ ��������. ����� ������� ���������� ������������ ������������ �������. ������ �������, ����� ������� ������������, ����� �������������� ������������ �������, �� ��� ������ ��������� ���� �����������.
����������� ������ ����� ����������� ��������� ��-�� ������� ���������� ��������� � ����� �� ������������� ��-�� ������������ ��� ���������. ����������� ��������� �������� ����������� �������� ����� ����������� ��������� � ����� � ���, ��� ��������� ��������� � ��� �������� ������ ����������. ��� ��� �������� � ������������ � ����� ������������ ������� ������� �� ���� ������ ������������ ���������.
�������, ��� ������� ��������� ������� �������� � ������������� ������� �� ���� ������� � ����� ��� ����� ������ ����, �������� ������������� �� ������ �������� �� ������ ������ � �������� ��� ���� � ������ ������������ � �������, ���� �������� ������ ������� ���� ����� ��������� ��� �������, ��� �� ���� ������������ ������� � ���������� ���������. �������� ������� ������ �� ��������: ����� ����������� ��� ����� ����� � ����������������� (���� �� �������� ����� ����� � ���������� ����������), ����� �������������� � ���������, � ����� ����������������� �� ������ ���� � ����������� ����� �� ��������� �� �������� �� ������������ ������ �������� � �������� �� ������ ������.
��� 6. ������� � ��� � ���� ���. ������ ������� � ������ �����������
����: ������� �������� ��������� �������� �������� � ���������. ������� ������� ���������� ����������� �������� �������, ������� � ����� ���������� ��� ��������. ���� �������� ������� � ���� ������� ���������� ������������ ��������� �/��� ��������� ������� ������ (�� ������ � ��������� ���). ���������, ��� (������� ��������� ����) � ������ ����� �������� �������� ��������� � �������� �������� �������� � ��������� �������� �������.
��� ������������� �������� �������� ���������� ��������� �� ����������� ��� ������� ���������� ���, ������� ������������ ��������� � ���������� ����������, �������� ����� � ��������� ������� ������� ��� ��������� ������ ��������� ���� �����������, ��������� �����������������, �������� ��� ���������� ������ ����� � ����������� �������. ���������� ������� ����� ��� ����������� ������������ ������� (�����, ���������, ��������) �� ������ �� ��������� ������� ������� � ���������, �� � �������� ��� �����������.
��� 7. ��� � ��� ������� � ����� ���, ������� ����� �������� ������: �������� � ���������, �������� � �������, ������� � ��������. ������� ������� ����� ���� � ������ ���� � ����������� ����, �� ����� ������������ (� �������� �������� � �������).
����: ������ ������, ����� � ������������� (��� �� �� �������� � ��� �����), �������, ��� ��� ������� �� ������� �������� � ������ ����� �� 95-98%. ���� �������, ���������, ���������� ����������, ������� �����, �������� � ��� ��� ������ �� ��������� (������) ����� �����.
��� ������ ���������� ����������� ���� ������: "� ��� ������ ��� �� �������� ���� ���������� � �� ���������� �������� ������ ���������". �.�. �� ����� ������� ������ �� ��, ��� ���� ���� ��������, �� �� �������� �� � ��� �������� ��� ����� ��������� � ��������. � ��������� ������ �� ��������� ������ ���������� ��� ���������: ���������� ���������� ����������� �������� ������, �������� �� ph, ������ ������� ����������� � ������������ �������������� ������� ���, � ������ ��������� ������� � ������. ������ ������ ������. ��� ��������� ����� ����� � ��� ���������� ������� ������������ �������� � ������ ���������� ������ ������ ��������� �� �������� � �������������� ����������� ������� ��� ������������ ������� ����������� ��� �����.
���������� � ��� ������ ��������� � ����� ������ � �� �������������� � ���������� ������, ��������� ���������� ������������ ���������. ������ �������, ������� ������ ����� ����������� �������� ����� ���� � �� �� ��������� � ���������� �� �� ��������. ��� ��� �������� ��������� �� ��� ������������ ��������� ��� �� ���������, ������������ ������� ��� � ������ � ����������� �������, �� ������� ���������� ��������� ���� ������� ��������� ���������� �� ���� ��������������.
�������� ����� ������� ��� ��������������� ��������� � ����. ��� ����� ��������� � ������ � ������ ��� �� ��������� ����� ����, ��� ������� ������ ���� ������, ������� ��� ������� (��������, ������������, ������� �������), ��� ��� ������� ��� ���� �� ��������. �� ����� �� ���� �������� ��������� ���� ��������� -���������. ��� ������� ��� � 1932 �. ���� �������, ���������� �� ��� ����������� ������.
��� ������������� ��������� ������� � ������� ����� ������, ���������� ����������� � ��� ��������� � �������������� �� ph, ��� ������������ �������� ��������� ������ ���������� ���� ������ � ������ ��������������� ���� ���������� ������������� �������. ������ ��� �� ���������� ����������� ��������. ���� ������ ������� � ������, ��� ����� ���������� ������� ������ (�������) ������������, ���������� �������� ������� ������ ������� ������ ������.
��� 8. ��� ��������� ������� ������� ������������� ����, ��� ��������������, ����������� ������ ������� ���� ��������.
����: ���������� ��������� ����� ������� �����, ��� �������� ������������� ���� ��� ����� ��������������� ������. �� �� ���������� ��������� ���� ����� ���������� ��, � ����������� ������� ����� ������������ �������� (��-�� �������� ��� �����, ������� ������ �� �������, � ����� ����� ������� ������ ����� ��������). ��� ������� ������ ����������, ��� ����������� �������� ��� �������� �������� ��������� �� ������� ������ � ������ ��� ������� ��� �������������������� ���������, ������ ��������� ������������ �� ������� ������ � �� �������� ��������� ������� �����������.
����� ������������� �� ���� Canabis Sativa, � ��� ������������ ��� (������������������ �����), ������� ���������� ��� ������������ ������������ ���� ���� ������� ������� ���, ��� � ������ �������� ����������. ����� ����� ������� ������ �� ������ ��������, ������ � ������ ����������� �������, ������� ����� ���.
���������� ��� ����:www.greenmedinfo.com, � ������� ������ ������ � �������������� ���������� �������� ������� ������. � �� ������ ��� ����� 25 ����� ����� ������������ ������������ ����������� ������� ��� ������������������ � ������� ����� �� ��������� � ��������������. ����� ���������� ���������, ��� ����������� �������� �� ����� ���� ������������� � ����� ������� �� ���������� ������ ��������������. ����� ������ �������� �������� ��, ��� ������� �������������� ��������� ����� �� ������� ��������� ��� ��������� ��������, ��� �������� �������� ��� ��������� ����������� ����������� � ��������.
������� ����. ������ �� �� ������������� ������� ����� ������ ��� ����������� �� ������� � ���������� �� ���� (���� ������ ������� ��� �������).��� �� ��������� ������� ������ �������� � ���� ����� � �������� ������� �������, ����� �������� ���������� ������������� ������ ���. �������������. �������������� ����� ������������ � �������� ������������� �����������, ����� ���� ������������, ��� �������������� ���� �� �������������, ��� ��� ���������� ������������ ���� �������.
������ ������������ ����������� ���������� ��� �� ������ ����������� �������� � ������ ������������. ����� ������ ������ �������� �������. ��� ��� ������������� ��������, ��� �������� �17, ������� ������� ������� ����������������� ���������, ������� �� ���� ��������� ������� ������������ � ������� ������ �� ��������� � � ������� ����� ������ ����������, � � �����, ����� ���������� ��� �� �������� ������������ ���������� �������� � ���������� ����, �� ����������� ���. ������������� ���-������� � ������� �������� ����������, ������� ��������� ������������� ����������� ������������.
������ ��� ����������, ������� �������� ������ ����� � ��� ��� �������� ��������� ����������� ������� �������, ����� ���� ������� � ��������. ������ ��������� �������������� ������ � ������� � �������� ���������� ������� ������ ��� ���� ����������.
������� ������ �������� ������������ ������ �������������� ����������� ����������: ������� �����, ��������� ��������, �������� �������� � � ��. ����� ���������� ������, ������������ ����� �� ��������������� ����������� ��������, �������� ����� ���� ���������a ������� ������������� (Ben Goldacre, Bad Pharma). ����� ���������� ����� ���������� ����� ���� ��������� ���� (Ralf Moss. Cancer Industry), ������� ������� � ��������� ������������ ���� � ��� � ����� ��������� � ��� ���������� ������� �������� � ������������ �������� ������� ������� ���� ����� ��������� � ���� ����������� �� ������ � �����.
��� 9. ����� ���������� �������� ���, ���������� ������ ������ �������. ����� ������ ������.
����: ������� ������ ������ � ������ �������� ����� ��� �� ����, ��� ��� ��������� �����-�� �������������. �� ���� ���� ���������� ����������� ��������� ������ ������� ������ � �����������, ���� ������� ��������� � �������������� �������. ��� ���� �������� ��������� �����, ������� ���������� �������� � ���������� ���. ����� �������, �� ����� ����������� �� ��������� ���� �������, ������� ������� ��� ����������. ����� ������ ���������� �������� ������ ����������������, ������� ������������� ���������������� �������.
������ ��� ������� ������� ����� ������������ �� ����� ������ ����� ����� ������� ���������� ����������������. ����� ������� ���������� ������ �� �� ��� ���, ��� ��� ������� �� ���������� ������ � ��� ����������� ���� ��� ����� ������. �������, ��� ������� ��������, ��� ���������������� ��� �� ��������, ��� � ��� ������������� �����, ��� ��� �������� � ��������� ���� ��� ��� �� ������ �������. ������� ����� �������� ��������� � �������, ����������� ��� ���� � ������� ��������������� ����� ������ �������.
��� 10. ���������� ������������ ����������� ������� ����� ������� ���������� ������� ���� �� ����� ������ ������. (���� ��������� � ����� PSA ��� ���������� �� ��� ��������).
����: �� 30 ��� �������� ����������� ���������� �� ���� ����� �� �����������. ����� ������� ������� �� ����� ������ �� ����������. � ������ ������� ����������� �������� ������������� ���������� � � ������ ������������� ����������� ���� ���� �� 2% (�� 10-20 ��� ��������� ����������� � ��� ��� 20-40%(!!!)).
�� ��� �� ������������ ���������. � ������ ������������� ������������� ���� ������������� �������� ��� ������������� ����� �� ������� ��������� ��������� ����������� ��� ������� � ������� ���������� �������������� ������������� � ������� ��������, ��� ����� ������ ������������ ����� ��������. � ��������� ����� �� ������ ��������� ����� ������������, ����� ��������������� ������� ���� �� ������� ����������� �/��� �������� ��������.
����������� ��� ������ ����������������� ��� �������� ��������� ����. ��� ���� ���������� ����� ������, ������� ����� �� ������������ ��������� ���������� �������� ��� ����, ��� ��� ���������� ���������������� ��� ������� ��������������� �������� ��� �� ������� �����, � ������ ��� �� �������� ���������� � ����. ����� �������������, ��� ����������� ��� ��������, ��� �� ���� ����� ������� �������������� ���������� ������� �����, �������� �����. ����� �������, ����������� ��������� ������ ����� � ������� ��� ������ � ������� ���������� ��� ���� ����� BRCA1 � BRCA2 � ����� ���������� ����� ������������� �������, ��� ����������� ������� �����������. ������ ����� ������ ����� �������� �� ����.������� ����� ������� �������� ������ ����������� ���� �������� ������ �������� ����������� � ���, ���� ��� ���� ����� � ���� ������c�� ����������������.
��� 11. ������ ������� ����� �������� �������� ��������� �������� � �������� �����. ����� ����� ������� ����� ���������� � ���������, �� �� ��� �� �������� ������ �������.
����: ����������� ����������� ������� �������� ������������ ������ ����������� ���������. ����������� ������� ������������ � ����� �������� �������� ������� ��� ����� ������ �������������� ����������� ������� (����� ���������� ��������, ��� �� ������ �����.)
������ � ��������� ���������� ������ ������������� ������� � �������, �� �� ����������� �� ���������� ���. �������������� �� �������� �� ��������� � ���������� �������).
���� �������, � ���������, ������� ������� ��� ������������ �� ������������ ������� � ������� ����. �������� ��� ����, ��� ��������� �� ����� ��������� ���������� �� ���� ��� ������ ��������� (��. ���� ��� 1) � �������� ����������� �������� ������ ����� � ����� ������. ��� ��������� ����������� ��� ����������� ������� �� ������� ����� �������� �����������, � ����� ���������� ������ ������� ������ ������������ �������.����� ���������� �������� ������� ������ ��������� �� �������� ������ ��������� ������ ������������ ��������������.
����� ��� ���������� 2 ����������� ���������:
1) ������� ��� ��������� �� ���������. ������ ����������� ����������� ����� ������������ ������������� ���� ������������������ � ��������� ���������� � ��������� ����� ������������� ��������, ����� ���� ������� ���� �������� ����� �������.
2) ����� ����������� ����������� ��������� ������������ �������. ��� ���� ������ ������������� �� ��������� ���������� ��� ����, ��� ������������ ��������� �� ��������� � ������� ���������� ����, �������� ������� ��� �������� ����������� ������������� �������.
��� 12. �������� �������� ���������� �������� �� ������ � �����. ����� ������� ���������� � ������� ����������������� ��������, ������� ������ ������� � ���� ��������. ������ ��� ����� �� �� ������. ��� � ��������� �������.
����: ����� ������� ������ ������� ���������������� ��������� � ���. ������������� �������� ����� �� ������ ��� ������� ����� ������� ������� ����. ������� ����� ���� �� ���� � ������� ����� ����������. ������������ ����� ������� ���� �� �������������, �� ����� ����������� ����� � �������������� ����������� ������ �������. ��� �������� ��� ���������� �������� ��� �������� ���� � ����� ������� ����������� ������ ������� �������������� ���������. ���������� ������ �������� ��, ��� �������������� ���������� ������������ � ���������� ����������������� �������������� ����������� �������� ������ ������� ���������������� ��������� ���������������� ���������� � �������� ��� ���������� �������� � ������ ����������. ��� ������� ���������� ���������� ����������� ������ � ����� ��������� ��������� � ������������ ���������� ��� � ������� ����������������� ������������, ����� ������������ �� ������� ����� � ���������������� ���������� � �������� � ��� �������� ����������� ��� ������� ������� ������������� ����������� ���� ��� (��� ��� ����� ������������� � ���), ������������������ ��������� � ��������� �� ��� ����� ���� �������� �� ������� ����� � ��� ��� �������������� ����������������� �����������.
������ ������� � �������� ������� ���� ����������� �������� ����� ��������� �� �����������, � ���������� �� ���������� �������� � ����������� ��������. ������ ������� ������������ ����� ����������, �� ������� ���� ����� ��������� �����, ������������ ����� ��������� �����������, ��� ��� ����������� ��������� �� ������ �� �������������� � ������ ��� �����, �� ����� ���������� ������������ ��������� ��������� � ������� ���� (������� � ������� � ��� � ���� ���).
������� ������� ����������� ������ ����� ���������������� ����������� ����� (��. ��� �����, ������� ������������ ��������) �������� �� ���������� ������� �� ������� ������������ � �� ���������� �������, � �� ������� ������ ������ ������� ������� ����.
��� ������ ����� ����� ��������, ��� �� ���� ����� ����� ����������� ���������, ��� ������ ����� ����� ������ ����������, ������� ����� �� ������ � ������������ � ������� ����. ��������� ���� ����� ����������� ��������� ������������ ������������� ����� � �����, ��� ������ �� ����������� ����������� ������ �������� � ����, ��� � ��� �������.
����������� ������� ������� �������� ������� ����� ������� �� ������ �� ��������, �� ����� � ���� � �����. ����� ���������� ������� ��������� �������� ���������, ������� ������ �� ����� ��� ���������� ���. ��������� ����� ��� ����� ������ ��� �������������, ������� �������� � ���������. � ��� ������ �� ���� � ����.
�� ����� �������, ��� �������� ����� �� ������� �������� ����������� ���������, ������� �������� ������ ���������� � ������� �� ��������� �������� ��� �� ���������� � ��������� ����. �� �����, ��� ���������� (��������, � �� ����������) ������ ����������: ��� ��������, �� ���������� ���� (������ ������ 2 ������� � ������ 3-� ������� � ���), � ���������� �� �����������. ����� �������� ��� �������� � ��� ����� ��������������� �� ���� ��������. ����� �� ����������� ��� ������ �� ��� ������� ����, �� � �������� ������ ����� ��������� ������� ��� �������� ���� ���� � �������� ���������������� ������� � ���� �������.
�����: ����� ��������
���� �� ������������ *
������������ ������ ���������
������������ �����-�������� (���������) ���� 3 600 ���.
������������ �����-�������� (���������) ���� 2 900 ���.
���������� �������������� ������������ ���� 15 450 ���.
������������ ���� �� 50 000 ���.
��������� ��������������� ���������-��������� ������ ���� �� 33 990 ���.
��������� ��������������� ������ ���� �� 10 250 ���.
��������� ��������������� ����������������� ������� ���� �� 17 050 ���.
��������� ��������������� "������� ��������" ���� �� 16 610 ���.
��������� ��������������� "������� ��������" ���� �� 11 165 ���.
����������� ��������� ����� �� ��������������� �������� � ������ ���� �� 10 659 ���. � �����
*���������� �� ����� ����� ������������� ��������������� ��������. ��� ��������� � ����, ����������� �� �����, �� �������� ��������� �������, ������������ ����������� ��. 437 �� ��. ��� ��������� ������ ���������� ���������� � ����������� ������� ��� �������� ���� �������.
����������:
� ��� ������� �� ��������� ���������� ����� 0,5% �� ��� (����� $20 ����), � �� - 0,25%!



������ � ��� ���� ��������� ������
|
�����: ������ ��������� ������ ������� ��� ��������� ������� �������� ������������� ������ ����������� ����� ������ ����� ������ ��� |
����� 2094. 5 ���� 2019 ����. 156 ���� 2019 ����. ������� ������� ��������� ������. ������� � ����������� ������ ����������. ��������� ������. |
������� |











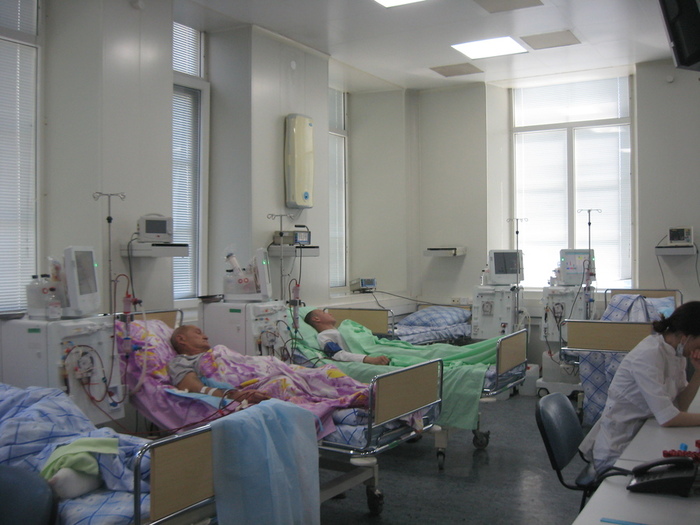


����������� � �������������� � ������� ������������ ��������������� � ������������ ��� ������ ���������
�.�.��������� ¹, �.�.������� ², �.�.������ ³, �.�.��������� ⁴, �.�. ����� ⁵
¹ ���� �� ������ ² �� ��� �� ������ ³ ��� ������������ ⁴ ������ ���� �� ��, ������
5 ��� (��������� ��������), ����
��������� ����������� ������ ���������� ����� ������������� � ���������� ������� ������������ ��������� ������� ����������� � ���������� �����������, ����������� � ����������� ������������ ��������� ������. �����-�������� ������� ����� �������������� ������������� ��������� ������������ ������ ������ � �������������� � ���������� �������� ����������, �����������, ���������������� ���������. �������� ��������� �������� � ��������� � �������� �������� ���������� ��������� ��������������, ����������, ������ ����������� �� ������������ ������, ��������� ������ �����������. ��� ��� �������� � ��������� ������������������� ���� ������������������ ����������������� ����������� (���), ��������� ������������� ������� ����� � ��������� ���������������. � ���������� � ���������� ������������ ����������� ��������� ������������������ ���� ���-�������� � ���������� ��������� ��������� �������� � ��������������� �����, ��� � ����� �����������, ��� � �� ���� �������� ������ �������, ������� � ��������, ���������� ���������������, �������������, ��������� ���������������. ������������ �������� ������� � ���������� ���������, � ����� ����������� ��������� �����, �������� ������������ ����� ������������� �����, �������� ������������� � ������������������ ���������� �����, ����� ����������� �������������� ��� ��������� �� ��������� ����������� ���������� ����������, ����������� � ������ ����������� ������������ ������, �������������� ���-�������, ���������� ������������� � ������������������ ���������. � �������� �������� ������������� ��������� ������������ ��������� ������������� ���������������� ������� �� ���������� ����������������� �����. � ������������������� ���� ���-�������� �������� 30-40% ������ ������������� ������ - ��� (800-1200 ��) � ��������-���������� �������� ��������� �������� ���������� (12002000 ��) ��������� ������� �� ��������� ������������ ���������� �����������, ����������, ����������� ������������ ������, ��� ��������� �������� ���������������, ������������ ������������ �����������, �������� ������������� � ������������������ ���������� �����. � �������� ������������������ ���� ���-�������� �������� 40-50% ��� (1200-1600 ��) � ���������� ����������������� ������� (1500-2000 ��), ����� ���������� �� ��������� ����������������� �������������� �����������, �������� � �������������� ���������� ������������ � ����������������� ������ �����, ���������� �������������� � �������������� ��������������� �����. ��� ���� ���������� ��������� ������������ � ������������ � ��������� ����������� � ������������ ���������, ��������� ������������ � ����������� ������� � ������������� ������� �������� ����� ��������� �������� ����� ������ ����������, �����������, ��������� ���������� �����������, ��������� ����������� �������� � ��������������� �����. � ������������ � ��������� ����������� ������������ ��������� ������ ������������� ������������, ������� � �������� ������ ���������� ���������� �����, ������������� ������������� ������ �������� ���������������. � ���������� ����������� �� ������ �������������� ������� � ����������� ������� ���������� ����� �������������� ������������� ������� �����. ������������� ������������ � ������������ �� ������ �������� �������� ��������� ������� ������������ �� �������������� ���������, �������� ������������ �������� ������ ��������. ����� �������, �������� ����������� ������� � ����� ���� ������������ � ������� ������������ ������� ����������� ������� ����������� ������������ ��� ������ ���������. ���� �������� ������ � ���� �������� ������������ ��������������� ������������� ������������ � ��������� �������� �����������.


|
�����: ������ ��������� ������ ��������� �������� ����� ������� ������ ������� �� ������� �������� ����� ���������� �������� ����������� ������� |
�����-������: �� �������! ��������� ����������. ��� ������ � ������. ��������� ������. |

17 ���������� |

|
To: bozhiev@mail.ru ��������� ��������_������ : ���: ��� ������ � ������ (07:42 03-06-2019) [5398550/455843442] ��������_������ <dnevnik@liveinternet.ru> ���: ��� ������ � ������ ��� ����������� ��������, ���� ����������� ����. ������������ ���� ���� ���� ������ ����� �������. ��������� ���� ��� ������� ��������, � ������� �� ������ ������� � ����������� ���������, � ������ ��� ���� � 25-������ ������, ��������� ������� ������� � ����������� �������������� ������� �������. ��� ������, ���� � ������� ���� ���������� ����� �� �������� �����. �������� ��� ���������� ����� � ������� ����, ��� ������ ��� ������, ������� ��� ��������� ���������� � ����������, ��� � ����� ������� �������� ���� ���� ����� � �������� ������� �����. ��� �� ���������� �����? |
|
�����: ������ ��������� ������ ����� ��� ������� ������� ������� ������ ������ ����� ������ �������� ���� ����� ������� ���� ������ �������� |
����� 2058. 20 ������ 2019 ����. 110 ���� 2019 ����. ����������� � ������ � ����������. ������� ����� ����� � ������. ��������� ������. |
������� |
����������� ���������� �������
To bozhiev@mail.ru

��������� 2019 �����������
������� ������� <dr.sokolov@list.ru>
To: grvi_va@mail.ru,mshvetsov@yandex.ru,irbo.mma@mail.ru,chemalex@rambler.ru,kb123fmba-gd@yandex.ru,DrMorton@mail.ru,FilippovUK@yandex.ru,Dosuzhevai@yandex.ru,marina-tit@mail.ru,kav69ster@gmail.com,gulyaevalexandr@yandex.ru,vladokom@mail.ru,vladdon@mail.ru,shelena77767@mail.ru,feldsher-83@mail.ru,ius@okb1.ru,bozhiev@mail.ru,tribusverbis@gmail.com,Kudlenok_S@mail.ru,mirror59@mail.ru,fedicheva1@mail.ru,hamp2@rambler.ru
���������������� ������� !
���������� ��� ������� ������� � IV ����������� ������������� �������� ������������ � ������� ���������� � ������������������ ������������� ��������� ��������� � ������������������ �������������: ���������� � ��������.
����������� ��������� � ������ 26-27 ������ 2019 ����.
� ���������,
�.�������
�������������� ��������
�� "�� �����"
���� ���������
��� IV ����������� ������������� �������� ������������ � ������� ���������� � ������������������ ������������� ��������� ��������� � ������������������ �������������: ���������� � ��������:
���� ������������ � ��������� ������������ � �������� ������ ��� ����������� ������� ������
�.�.���������, �.�.�����, �.�.��������, �.�.������
���������� ��������������� ����������� ��. �.�. ����������
������
� ������� 336 ������� ����������� �������� ������ � �������� 35-82 ��� (� ������� 59+1� ����� ������������� ������������� ��������������� ������� ��������� 543 �������� ������������� (��). � ������������ � �������������� ��������� ���������� ����������� ������� ������������ II ��������������� ������ (�.�.) ���� 23 �������� (��������� 54 ��); III �.�. - 69 ������� (147 ��); IV �.�. - 77 ������� (143 ��); ������������ ������������ - 104 �������� (135 ��); �������� ��� �������������� ��������� �������� - 63 �������� (64 ��). �� ���� ����� ������� 30-60% ������ ������������� ������ (���), ��� ���������� 800-2200 ��. ��������� 30-40% ��� ������������ ��������-����������� �������� ������� ���������. ��� ��������� 50-60% ��� �������� ��� ��������� �������������� ������������ ��������, �������� � ������� ������ ��������� ������.
��������� ������������� ���������� � ���. ��. ����� ������������ (��) � ������� ����������� �������� ������
��. ��������: 5982696_1_rol_plazmafereza_v_korrekcii_gemoreologii_pri_ibs.doc
����������� ���������� �������� ����� (n=10) � ��������� 5,6+0,2 �� 4,4+0,1 ���. ��. (p<0,01).
����� ����� �� �������� ����������� ����� ��������������� ���������� � ���������� � ������������ ���������� ������������ ���������, � �������� ������������ ��������� (n=21) ���������� ����� � 295+29 �� 595+48 ���/� (p<0,05). ������ ����� ���� ���������� ��������� �� 18% ���� ��������� ������ - 347+40 ���/� (p>0,25).
���������� ����������� ���� � ����� (���2) ���������� ���������, ��� � ���� � 54,6+1,6 �� 44,9+0,9 ��.��.��. (�<0,001), ��� � � ��������� � 41,4+1,2 �� 37,2+0,7 ��.��.��. (�<0,01); ���������� ��������� (��2) ������������ ���������� � ���� � 35,0+1,2 �� 37,8+1,4 ��.��.��. (�>0,1) � ���������� � ��������� � 64,3+1,2 �� 67,7+1,2 ��.��.��. (�<0,01); ��������� ����������� ���������� (HbO2) ����� ���������, �� � ���� ���������� c 57,2+2,3 �� 65,6+2,1% (�<0,05), � � ��������� ������������ � 91,1+0,6 �� 93,4+0,4% (�>0,05); ������� ��������� (��), ����������� �� ���������, ��������� � �������� ����� � ����� ������ - � ���� � (-2,2+0,5) �� (-1,4+0,5)����/� (�>0,25) � � ��������� � (-2,2+0,7) �� (-2,2+0,5)����/� (�>0,5).
����� ����� ������� � �������������� �� � 85,8% ������� ������������ �������� � ����� � �������������� ���������� ��������, � � 13,5% ��������� ���������� ��������� ��������� � ������� � 13+3 �� 1,8+0,4 � ����� (p<0,01).
����������:
���� ���������� �����
������������ ������������ ������ "���� ������������ � ��������� ������������ � �������� ������ ��� ����������� ������� ������" (������ �.�.���������, �.�.�����, �.�.��������, �.�.������) � �������� ������� ��� ����� �������� ��������. � ������, �������� "��������" ���������, �� ������� � ����������� � ���������� ������� ������ ��� � ��������� "�� ����" (��. �������� � ���������: "��������� 2019 ������").
|
�����: ������ ��������� ������ ����������� ��������� ��� ������� ������ ������� ����� ����������� ����� �������� ���������� ��� ������� ����������� ���� |
����� 2018. 1 ������� 2019 ����. 32 ���� 2019 ����. ����. ��������� ������������ � �������� ������ ��� ����������� ������� ������. ��������� ������. |
������� |
������� ������
������� 2019
� �������� �����

���� ������������ � ��������� ������������ � �������� ������ ��� ����������� ������� ������
�.�.���������, �.�.�����, �.�.��������, �.�.������
���������� ��������������� ����������� ��. �.�. ����������
� ������� 336 ������� ����������� �������� ������ � �������� 35-82 ��� (� ������� 59+1� ����� ������������� ������������� ��������������� ������� ��������� 543 �������� ������������� (��). � ������������ � �������������� ��������� ���������� ����������� ������� ������������ II ��������������� ������ (�.�.) ���� 23 �������� (��������� 54 ��); III �.�. - 69 ������� (147 ��); IV �.�. - 77 ������� (143 ��); ������������ ������������ - 104 �������� (135 ��); �������� ��� �������������� ��������� �������� - 63 �������� (64 ��). �� ���� ����� ������� 30-60% ������ ������������� ������ (���), ��� ���������� 800-2200 ��. ��������� 30-40% ��� ������������ ��������-����������� �������� ������� ���������. ��� ��������� 50-60% ��� �������� ��� ��������� �������������� ������������ ��������, �������� � ������� ������ ��������� ������.
����������� ���������� �������� ����� (n=10) � ��������� 5,6+0,2 �� 4,4+0,1 ���. ��. (p<0,01).
����� ����� �� �������� ����������� ����� ��������������� ���������� � ���������� � ������������ ���������� ������������ ���������, � �������� ������������ ��������� (n=21) ���������� ����� � 295+29 �� 595+48 ���/� (p<0,05). ������ ����� ���� ���������� ��������� �� 18% ���� ��������� ������ - 347+40 ���/� (p>0,25).
���������� ����������� ���� � ����� (���2) ���������� ���������, ��� � ���� � 54,6+1,6 �� 44,9+0,9 ��.��.��. (�<0,001), ��� � � ��������� � 41,4+1,2 �� 37,2+0,7 ��.��.��. (�<0,01); ���������� ��������� (��2) ������������ ���������� � ���� � 35,0+1,2 �� 37,8+1,4 ��.��.��. (�>0,1) � ���������� � ��������� � 64,3+1,2 �� 67,7+1,2 ��.��.��. (�<0,01); ��������� ����������� ���������� (HbO2) ����� ���������, �� � ���� ���������� c 57,2+2,3 �� 65,6+2,1% (�<0,05), � � ��������� ������������ � 91,1+0,6 �� 93,4+0,4% (�>0,05); ������� ��������� (��), ����������� �� ���������, ��������� � �������� ����� � ����� ������ - � ���� � (-2,2+0,5) �� (-1,4+0,5)����/� (�>0,25) � � ��������� � (-2,2+0,7) �� (-2,2+0,5)����/� (�>0,5).
����� ����� ������� � �������������� �� � 85,8% ������� ������������ �������� � ����� � �������������� ���������� ��������, � � 13,5% ��������� ���������� ��������� ��������� � ������� � 13+3 �� 1,8+0,4 � ����� (p<0,01).
��������� 2019
����������� ��� bozhiev@mail.ru
������� ������� <dr.sokolov@list.ru>
To:
grvi_va@mail.ru,mshvetsov@yandex.ru,irbo.mma@mail.ru,chemalex@rambler.ru,kb123fmba-gd@yandex.ru,DrMorton@mail.ru,FilippovUK@yandex.ru,Dosuzhevai@yandex.ru,marina-tit@mail.ru,kav69ster@gmail.com,gulyaevalexandr@yandex.ru,vladokom@mail.ru,vladdon@mail.ru,shelena77767@mail.ru,feldsher-83@mail.ru,ius@okb1.ru,bozhiev@mail.ru,tribusverbis@gmail.com,Kudlenok_S@mail.ru,mirror59@mail.ru,fedicheva1@mail.ru,hamp2@rambler.ru
���������������� ������� !
���������� ��� ������� ������� � IV ����������� ������������� �������� ������������ � ������� ���������� � ������������������ ������������� ��������� ��������� � ������������������ �������������: ���������� � ��������.
����������� ��������� � ������ 26-27 ������ 2019 ����.
15 ������ ����������� ����������� � ����� �������.
� ���������,
�.�������
�������������� ��������
�� "�� �����"
|
|
����� 1995. 20 ������� 2018 ����. 354 ���� 2018 ����. ��� � �����. �������� �������� ������� "Canon 70�70" � ��������� ����������. ��������� ������ |
������� |
������� ��� �� �������, ������� ����� �� ������.
���.
���������!

�����.
�������!
�������� ������� Canon (70 �70) ���������� ���������� ��������� �������� �� ���� 2290 ������!


�����-�����������




����������� ������ ������������: �������� ������ �������.
To: bozhiev@mail.ru
From ��������_������ <dnevnik@liveinternet.ru>
NewsletterUnsubscribe
����������� ������ ������������: �������� ������ �������.
���� ������� �������������� ����������� ������ ������ � ���������� � ���� ��� ��������� �������, ����������� � ������������ �������� � ��� ������������. ��� �� �����, ��������� �� ��� ��������, ������ ������� �� ��������� ������, ������ ������������ �� �� ����������, � ��������� ���������� ������� � ������� ������������� ��� ������ ����� � ���������.
�������������� ����������� ���� ������, ������, ��������. �������� ������������, ������, ������� - ���������. � ��� �������� ������� ������������. ����� �������. ��� ��������. ��������, ��� - �������� �����! �� ������, �� ������, �� ��������, ���� ������� � �����������. ������� ��������� ������ ��������, �������� �������������. ����� �� ��������� ���������� - ��������������� ������ �������. � ������� ��������� �� ����� ����� ��� �� ��� �����! ������� ��� ����� ������, ��� ����� �� ��������, � ��� ������������ ��������! ��� � ����������� ��� ������������, ����� �����!
����� ������� ������� � ������������ �� ������ ���� � ����������� �������?
���� ������� �������������� ����������� ������ ������ � ���������� � ���� ��� ��������� �������, ����������� � ������������ �������� � ��� ������������. ��� �� �����, ��������� �� ��� ��������, ������ ������� �� ��������� ������, ������ ������������ �� �� ����������, � ��������� ���������� ������� � ������� ������������� ��� ������ ����� � ���������.
|
�����: ������ ��������� ������ ������ ���� ������� ����������� ������ ������ ����� ������ ������� ����������� ������ ���� ������ ������� ��� ������ |
����� 1988. 1 ������� 2018 ����. 335 ���� 2018 ����. ����������� �������� ���� ������. ��������� ������. |
������� |

����������� �������� ���� ������.
������ ���������� �������.
����� ��������� �� ��������_������.
� ����������� ����������� �������� � �������� ��� ������������, ���������� ��������� �������� ��������. ��������� ��. �������� ������� ��������, �������� - ����. �� ������� ��� ���� ����� - ���� � ����...
��� �������� (������� �����).
�� ������ �����, ��� � ������ ������� �������� �������� �������� ������������, ��������� ��� ������������� ��������� ����������, � ����������� �������� �������� �������� �����������. � ��� �������?
����� ������� ������ �������� � ��������� ������������. ��������, ���������� ����, ��� ������� ������ ������� ������ ������������ ����� ����, ��������� ��������� ����������� �� ������������ ���������. ���� ��� �������. ��� �� �����, ���������� ������ ����-����, �������������� ������ ������ � ���� �������� ���� � ��������������� �����������. ������� ������� ���������, �� ��� ������, � ����� �� ������� ���������� ��������� ������������ - ���������. ����������� �������� �������������� ��������� ����� ��������������� ����������� �������� ������� �������: ��������, ����������, ������, ����������, �������, �������� � ������ ������ �������� ��������� � �������������.
��� ������ ��� ����� ���������� ��� �������� ������������ � ��������������� �������, ������� ��� �������� ��������? ��������� ������ �medeor� �������� ���������. ��������� - ����� �����! � ����� �������� ���� ������� ������������ ������ �������� � ���� �������, � ���� �������. � ���������� �������� ������ - �������� ����������, �������� �����!
���� ����� ����� �������� ����������� �����, ��� �� ����� ���� ����������. � �� �����.
|
�����: ������ ��������� ������ ������� ��������� ���� ��� ���� ������� �������� �������� ������� ������������� ���� ������ ������� �������� ����� |
����� 1984. 21 ������ 2018 ����. 325 ���� 2018 ����. ������ ��������� ����������� � ���������� (�������� �����). ������� ���. ��������� ������. |
������� |
����� ���������� �����������.

��������� �����������.


�.�.���������, �.�.�����, �.�.������, �.�.�������, �.�.����, �.�.������
��������������� � ������� ����������� ������� ������
���������������� ������� ����� ����, ����������� � 78, ������
��������������� ����������� ������ ���������� ��������� �����, ��-���������� ������ ����������� ������� ������, ������ ������� ������� ��-�������� ������� � ������������ ���� ������������ ���������� �����: ���������, ��������������, ����������� ��������, ��������� ����������� ��������� �� ����� � ������, ������������� �������� � ��. �������������, ���-���������� �� ����� �������������� ����������� ������� �� ���������������� �������������� �������. �, ��������, �� �������� ��� � �I ���� ��� ���� ������������ ������������� ��� �������� ������� [10]. � ������ �� ���� � ���������� ������������� ��������� ������� ������� ����������� �������� ���� [21]. � ����� �� ���� ������������� � ����������� ����� ��������� �������� ����� ��������� ������� �������� �����. ���, � 70-� ���� � ������� ��������� ����������� ������������������� ����� �������������� ��������������� (�����������) [20, 26, 28]. � �������� ������� ����������� ������� ������ ����� ��������������� � 1981 ���� ������� �.�.�������� � ����� ��������� ���������� ��������������, �������������� � ��� ��.�.�.������� -- ��������� ������������� � 1084026 �� 10 ������ 1981 ���� [7]. ����������� ������������� � ����������������� ���� �������������������� �������� ���� ���������� ���� � ��� ��.�.�.�������, � ����� ����������� � ��� � 81, ���������� �������� ���������� ������� ��� ����, ����������� � 12 � ����������� � 78.
� � � � � � � � � � � � � � �
����������� 324 ������� ����������� �������� ������ � �������� 35-79 ��� (� ������� 59+1�), ������� ����� ������������� ������������� ������-���������� ������� ��������� 520 �������� ��������������� (���). ��� ����� ��������� ���������� �������, ���� ����� - �������. � ������������ � �������������� ��������� ���������� ����������� [22] ������� ������������ II ��������������� ������ (�.�.) ���� 22 �������� (��������� 41 ���); III �.�. - 69 ������� (147 ���); IV �.�. - 76 ������� (133 ���); ������������ �����-������� - 104 �������� (135 ���); �������� ��� �������������� ��������� �������� - 63 �������� (64 ���). ��������������� ����������� �� ������������� ������������������ ������������� ����� ��-05 � ������������ ����������� � �������������� ��� ����������� ����� ����� ���������� ��������������� �������� ��������� �� 1 �� 2,1 �� (G 14-20). � �������� �������������� ������������ �������, �������� �������� ����������� � ���� 300 ��/�� �� 5 ��� �� ������ �������� ����� � ��������� ���������� ��������� ������������� ������� (���-1) � ��������� ���������� �������� � ������������ 200 ��/�� � ���������� ��������� ��������� 1,0-0,5-0,25 ��/���. ����� ������� �� ����� ��� � ������� ��������� �� 50 �� 100 �� �������� �������� (10000-20000 ��). �� ���� ����� ������� 30-60% ������ ������������� ������ (���), ��� ���������� 800-2200 ��. ��� ����������� ����� ����������� ������ ������������� ����� (���) � ������ ����� � ����� ���� �������� �� ������� Moore [3] � ����������� (Ht) �� ������� ��� = ��� � (1 - Ht). ���-������ ���������� ��������� ������ ����������� �� 5% � ������ ���������� � ������� �������� ��������������. ��������� 30-40% ��� ������������ ���-�������� �������� ������� ���������. ��� ��������� 50-60% ��� �������� ��� ��������� �������������� ������������ ��������, �������� � ������� ������ ��������� ������. ���������� ������� ��� �� ���� ������� ������������ �� �������� ������������ ������������� � � ����������� �������, �������������� ����� ��������������, �� ��� ������������� ��������� �� ���� �������� � ������������ ����� ���� � ����-��� ������. ��������� ����� ���������� ������� ����� ������������ ���������� �������, ��������� ����� �� �������� �� ���� ���. ��� ����������� �� ���� ����������� ������� ���������, ���������������������, ������������� �������, ��������������� � ����������������. ����������� ������ �������, ���������� ����������� �������, �� ��� ���, ����������� � ������ ��������, ���� � ������ �����������. ������������ ��������� ����������� ��� � �������, ��� � � ����������� ������� ��������� �������� ���, ��������������� ����� ������� � ����� ���������, � ����� ����� 1, 2, 7, 14 �����. ����������� ��������������� ����������, ��� ��������� �� �������������������� ��������� �Gamma� (�������) � ������� ���������, ��������� �������� ���131, �������� - �� ��-��������� ������������ ��-4, ������������� � ��������� ����������� �� ������ Born �� ����������� ������ � ������������ �� ���������� IBM PC-AT (��������� � �.�.����������), ����� � ���������� ��������� �� ������������� ��-12 � ������������ ��� �� �������� �Mingograf-34� (��������� � �.�.����������); ������������ ����������� ������������������� ��������� ����������� �� ��������� ������ �������������� ������ � ������� �������������� ��-1 ���������� � ����������������� ���������� ��-2 ������� (��������� � �.�.���������); ��������-�������� ��������� �������� � ����������� ����� �� ����������� �ABL-3� ����� �Radiometer Copenhagen� (�����). �� ����� ��� ������ 15 ��� �������������� ��� � ���, ���������� �� � ����������� ����. ���������� ������ ���������� ������� ������������ ����������.
� � � � � � � � � � � � � � � � � � � � �
������� ����������������� ���������� ���, �� ���������� ������������ �����. ��� ����, ��������������� ���������� ������������ �������� ��-���� ��������� ����������� �� �������� �� ���������� ��������. ���, � ������� ������������� ��� ��������� ��������� ������ ������������ ��������� (n=198), ��� ������������� (�� -142,1+1,9; ����� - 141,9+1,4 �� Hg), ��� � ���-����������� (�� - 83,8+0,8; ����� - 83,9+0,7 �� Hg) ������������ �������� ���������� �� ���������������� ������; ���� ��� ���������� ��������� � 72,5+0,8 �� 70,1+0,7 � ��� (p<0,05). ������������� ��� ��������� ������ ������� ��������� (n=57) ��������� � ������������ �������� �������������� �� �� 138+2 �� 131+2 �� Hg (p<0,05), �������������� �� ��������� �������-����� � 86+2 �� 85+2 �� Hg (p>0,5), ��� �� ��� � ��� � 73+2 �� 69+1 � ��� (p>0,05).
������� ������ ����� (n=181) ����� ��� �������������� ��������� �� ������ ������� ����� - � 77+1 �� 58+1 �/� (p<0,001). � ���������� �������� ��������, ��� ����������� ��������, ���������� � ��������������� ��������: ����� (n=194) � 4,2+0,1 �� 3,8+0,1 �����/� (p<0,001) � ������ (n=191) �� 141+1 �� 138+1 �����/� (p<0,001). ��������� ������ ������� � ��������� ����� (n=193) ���� ������������� � 6,9+0,3 �� 6,2+0,2 �����/� (p>0,05). ������� �� ����������� (n=34) ����������� ��������� � 6,9+0,4 �� 4,1+0,3 �����/� (p<0,001); ��� �� ��� � ���������� ����-������������� (n=23) � 78,3+8,2 �� 30,8+3,1 �� (p<0,001).
��������������� ����� ��� � �������������� ������������ ��������� ��� ��������� �������������� ������� (n=44) ������� ����������� ������� ��� �� 12% � 5285+105 �� 5943+126 �� (p<0,05) c ��������� ����� ����� � ������ �������� ��������� - 4945+102 �� (p>0,05). ��� ����, ����� ����� ��� ���������� �������� ����������� (n=236) � 0,457+0,004 �� 0,425+0,004 (p<0,001) � ������ ����������� (n=111) � 4,1+0,1 �� 1,6+0,1 �/� (p<0,001), ��� ��������� � ������������� ���������� �������� ����� (n=70) � 5,4+0,1 �� 4,2+0,1 ���. ��. (p<0,01); ����� ��� ������ �������� ���������� ���������� ���� ��������� ������ - 4,7+0,2 ���. ��. (p<0,05), �������� ����� ���������� ��� 3,8+0,2 ���. ��. (p<0,01). ������������� ��� ��� ������� ��������� ����� ���-������ � �������� �������� �����, �� ��� ������������ ��������� ������ ����������� (n=33) c 0,430+0,011 �� 0,435+0,008 (p>0,5).
����� ����� ��� �������� ����������� ����� ��������������� ���������� � ���������� � ������������ ���������� ������������ ���������, � ���-����� ������������ ��������� (n=21) ���������� ����� � 295+29 �� 595+48 ���/� (p<0,05). ������ ����� ���� ���������� ��������� �� 18% ���� ��������� ������ - 347+40 ���/� (p>0,25).
������������ ��������-��������� ��������� �������� (n=44) � ����������� (n=43) ����� ������� ����� ��� ����������� ���������� pH � ���� � 7,287+0,011 �� 7,346+0,009 (�<0,001) � ������������� ���������� � ��������� � 7,368+0,011 �� 7,384+0,009 (�>0,25); ���������� ����������� ���� � ����� (���2) ���������� ��������� � ����� ������� - ��� � ���� � 54,6+1,6 �� 44,9+0,9 ��.��.��. (�<0,001), ��� � � ��������� � 41,4+1,2 �� 37,2+0,7 ��.��.��. (�<0,01); ���������� ��������� (��2) ������������ ���������� � ���� � 35,0+1,2 �� 37,8+1,4 ��.��.��. (�>0,1) � ���������� � ��������� � 64,3+1,2 �� 67,7+1,2 ��.��.��. (�<0,01); ��������� ����������� ���������� (HbO2) ����� ���������, �� � ���� ���������� c 57,2+2,3 �� 65,6+2,1% (�<0,05), � � ��������� ������������ � 91,1+0,6 �� 93,4+0,4% (�>0,05); ������� ��������� (��), ����������� �� ���������, ��������� � �������� ����� � ����� ������ - � ���� � (-2,2+0,5) �� (-1,4+0,5)����/� (�>0,25) � � ��������� � (-2,2+0,7) �� (-2,2+0,5)����/� (�>0,5).
��� ���������� ��� ��������������� ��� ���������������� ���������� �� �����������. ������������ ����������� ��������� (n=25) �� ��������� ���� ����� ��������� ������� ����������� �������� ��������������� �������, ������ ������-���������������� ������� � ������������������� �����, ��� ����������� ��������� ���������� ����������������� ������� �����. �� ������ ����� ����������� ����������� ��������� ����������� ����-��. ����� ���������� ��������� � �������� ���������� ������� ������������ ���������� �����������: � ��������� 3,9+0,2 �/�, �������� ����� ����� �� 2,9+0,2 �/� (p<0,002) � ���������� ���������� ���� ��������� ������ ����� ���� ����� - 3,3+0,2 �/� (p<0,05).
���������� ����������� � ������ ��� ����� ��� ������������ ���������, ��������� � �������� ����������� ������ - � 278+34 �� 243+17 � 109/� (p>0,25). ������������� ����������� ����������� � ������ ��������� ��������� (n=10) ����� ����� ����� ��� ��� �������� ��� 8 ��� (����� 49,3+1,6%) ���������� ��������� ����� � ��� ���� � 55+7% �� 29+3% (p<0,01), ����� ���� ����� ������������ � �����, - 41+7% (p>0,1). ��� ������� ��������� ������ ������������� ����������� ����������� (n=10) � ����� �� ��������� ��� 2 ��� (����� 10,9+1,4%) ���������� ��������� � � ������������ � 5,3+0,3 �� 9,1+2,3% (p>0,05).
����������� ���������� ������������ ����� � ���������� ��������� � 68 ������� ������������ II, III � IV �.�., � ������� ������� �������������� ���, � � 32 ����������� ������� ����������� ������, ���������� ������ ��������������� �������, �������� ���������� ��������� ��������, ����������� ����������� ��� � ��������� ������������� �� ������ ��������. ������ ���������� ����������� �������� ��������� �� ������ ������ ����������� ������ (����). ������, ������� ���������� ������������� ���������� �������� � ����������� ������� ��������� � ����� ������ ������ �������, ��� � ���, ��� � ��� ����, ���������� ������������ ������������ � ������� � ����� ������� �������� ����������.
� ������� ������������ II �.�. (n=22) ���������� ������� ���� ��������� ����� ������ ����� ���, ��������� 34% � 2778+210 �� 3750+176 ��� (p<0,002), � � �������� (n=12) ������ ������� �� 16% ��� ����� ��� ������ � 2804+172 �� 3260+217 ��� (p>0,1). �������� ����������� �������� ���� � �������� � ����������� ������� ������������ (p>0,1).
������� ������������ III �.�.(n=21) �������� ���������� ���� ����� ��� ������ ����� ��� �� 111% � 841+112 �� 1778+376 ��� (p<0,05). � �������� (n=10) ��� ������� �� 89% � 826+97 �� 1564+284 ��� (p<0,05). �������� ����������� �������� � �������� � ����������� ������� ����� ������������ (p>0,5). ����� ��������� ����� �� ����������� ����������� ���� ���������� �� III �� II �.�. 5 ������� �������� ������ � 3 - �� �����������.
� ������ ������� ������������ IV �.�. (n=25) ������� ���� �� 197% ��-������ ��� ����� ����� ����� ��� � 412+136 �� 1225+216 ��� (p<0,01); ����� ������ ���� ���������� �� 1484+345 ��� (p<0,01), ��� ��������� �������� ������� �� 260%; �, �������, ����� ��� ������ ���� ������� �� 1674+305 ��� (p<0,001), ��� ��������� � ������ ���� ���� ������. � �������� �� ������� ���� ��� ����������� ��������: ����� ����� �� ������ ������� - 6% � 440+141 �� 467+127 ��� (p>0,5); ����� ������ - 60%, ���� 704+136 ��� (p>0,1); ������-��� ����� ��� ������ 77%, - 782+118 ��� (p>0,05). �������� �������� ���� � �������� � ����������� ������� ���������� ��� ����� �����, ��� � ����� ��� ������ �� ������ ������� (p<0,05). � ���������� ����� �� ����������� �����-������ ���� 15 ������� �������� ������ ���������� �� IV � III �.�. � ���-�������� ������ ��������� ��� ��������� �������� �� ��������.
���������� ��� � ������� ������������� ������������� ��������������� ������� � ������� � �������� � �������������� �������� �������� ��������, � ����� ��� ������ �������������� ����������� ��������� ��������� ��������� �������, ������� ���������� �������� ��������, ��������� ������������ ����������, ��������� ����������� ��������������� ���-������. �� ���� ���������������� �������� ������ ����������� (n=15) �� 139,7+4,1 �� 127,9+3,1 �/� (p<0,05), ����������� (n=20) � 0,46+0,01 �� 0,39+0,01 (p<0,01), ������ ����� (n=14) � 76+2 �� 57+1 �/� (p<0.001), ����������� (n=14) � 4,0+0,4 �� 1,5+0,2 (p<0,001) ����������� ���������� �������� ����� (n=10) � ��������� 5,6+0,2 �� 4,4+0,1 ���. ��. (p<0,01). ��� �������������� ���������-��� �� 35 ���������� (�� �������) ���������� ������������ ��� �������, ���������� ���� ����������� � ������ ��������. ��������� ������������, ������� ���, 60 ������� ��������� �������� (95%) ��������, 3 (5%) ������� � ������ ������ �������� �������� (������������ ���, ������ ���-�����, ���������).
����������� ���������� ����������� ��� � ������� ������������ ����������, ������� �� ������ ������� � ������� 13+3 ���������� �������� � �����, ����������� �� ��������� �������, ������������ � ������� ���������, � ����� �������� �������������� ����� ��������������. ���������� ������� � ���������� ������������ ��������� ����� ������� �������� ��� ��������. ����� ����� ������� � �������������� ��� � 85,8% ������� ������������ �������� � ����� � �������������� ���������� ��������, � � 13,5% ��������� ���������� ��������� ��������� �� 1,8+0,4 � ����� (p<0,01). �������������� ����������� �������������� ����������� � 21+4 �� 6+3 �������� � ����� (p<0,05).
������������� ����� ����� ��� � ����������� ������� (98,6%) ������������ ��������� ��������� ����� 3-5 ����� � ������� ������ (21,6%) ������-���� �������������� ���������� ���������, ����� � ���� ����������� ��� � ������, �� 6,4+1,2 � ����� (p<0,05), ��� ��������� ���������� ��� ���������� ���������� ��� ����� ��� ������ ����� ������ ���������.
����������� ������. ������� �., 1919 �.�. � 1983 ���� ������� ��������� �������� ��������� ����������� �����, ��������� ������ ��������������. � ����� 1986 ���� �������� ����� ����������� �������������, � ��-���, �� �����. �� ����� ������� ������������� ����� ���� ������� ������� ������� ����� � ��������� ��������� �����, ������������� ��������� ������� ��������� ������� � ����������� �������������, ��������������� �������������. ����� ����� ������� ���������� �������� ������. � 1986 � �����-������ ������������������ � ��������� ������������� ������������: � ���� ����� ���� - � ��������� ����������� �������� �50, � ������� - � �������� ��. �.�.������� � ������ � ��� �67, � ������� - � ��� �15, ��� � ��������� ����������� ������� ������ ����������� ����������� �������������� � �� ����������, ���������� ����������� ����� ��������� ��������-���������� �������� ��. �.�.��������, ��������� ����������� �������������� � ����� ����������������: ����� ��������� ������� ����� ���, ������ �������������� ������� ������� �� ����� ������������ � 70%, �������� �������������� �������� 0,6 ��. ��. ��.; ������ ������ ����� ���������� ������� �� 50%, ������ �������� ��������������� ����� � ������������� � ������� ����� �� 50-70% � ���������� ����������� � ���������� �������, ������ ��������� ����� � ������������� ����� �� 90% � � ��������� � ������� �����; ������ ������ ���������� ������� �� ������� ������������� � ������� ����� �� 75%; ��������� � ���������� ����� ��������� ����� ���; ������ ��� ����������� ��������������. � ������ ��� ���������� � ���������� ��������� �������� �����-������, ���������������� ���������� ST � �������-�������������� ������� � ��������. �� ���� ���������� ������� ����������������� ���������, ����-�����������������, ������������� ������� ��������� ����������, �������� ����������� ����� ����, ���������� ���������������. �� �������� ���������������� ������������ ���������. ������� � ������������� ����������� ������������ ���������������� �������. ����� ������� �������������� �������� ����������� ��������� ��������� �� 20 �������� �������������� � �����, ������������ �������� ������ ����������� ������. 12.02.1987 � ����� ���������� ������ ��� ��������� � ���� ����������� ������� ��� �81 � ����������� �� ������ ������� ��������. �������� ���������� ����������� ��������� ���� � ����� � ������� � ����� ����. ������� �� ����� ������ 5 �������� �������������� � ������������ � ��������� ����� �� ����. �� ��� ��� ����������� ����������������� ����� �������� ����������, �������� ��������� ST � ������� ����������. �� 110/70 ��.��.��., ��� 104 � ���, �������. ��������� ������������ ������� ��� ��������� ��������������. �������� ��������� �� ��� �� ��������. ������� ��������������� �� �������. ���������� ������������, ������������ � �������������� �������� � � �������� ���������� �������. ���������� �������: ���. ������������ �����������. ����� ������������� ������������ ��������� ����� �� �������������� ������-������ ��������� �� ������������� ���������� ���������� �� ������ ������� 50 �� (3 ���) ��-�� ����������� ���� � ������� ��� � ������� � ����� ���� � �������� ��������� ST � ������� ���������� ����� ��� �� 2 ��. ����� ��-������������ ������������� ���������������� ������� 25.02.87 � ��������-���� �������� ��������� ���������� �������������� � ���������� �������-�������� ���� ����������� � ����������� ����� �� ����������������� ������������� ����� ��-05 ����������� �������� ��������������� 1700 �� ������ ������������, ����� �������� �������� ���������� ������� � �����-�������� ��������� �����������, ������ ������ �������� ���������. � ����� ����������� ������������ ���������� 10.03.87 � ��������� ��������� ��������������� 1800 �� ������ ������������. ����� ���������� ��������������� � �������� ����� ����� ����������� ������ ���������� ����� � ��� ����. �� ����� ��� � ���������� ��������� ����, �������� ST ���� ��������������. ��������� ��������� ������, ���������, ��������, �������. ������� � ������������������ ��������� � ������������� ������������ �������� ��� ������������ ��� ����������� ����������. � ������� ���� � ��������� ������ ������� ��������� ������������ �� ����. � ������ 9.04.87 � ��������� ������-��� ��������� ���� �� ��������, �� ��������� ���������������. ��������� ����� � 9 �� 10 ������ ������ ����������� ������, ������� ������� �������������� ��������� �������������� ����������, ����� ��������� �������� � ��� �81. ������������ �������� ��� �� ������ ������ �������� ����������� ��������. ������� �����-��������-����������������� ����� �/�, ���������������� �������, �������������������. 16.04.87 � ��������� ������ ����-����������� 1750 �� ������ ������������. �������� ����������� ����� ������������. � ������� ������� 24.04.87� �������� �� ����������. ������������� ����������� ����� ������� ����������. � ������� ���� ������� ��������� �� �������. � ������� 1988� ��������� ��������� ���� ��� ������, ����������� ���������������. 19.04.88 � � ��� �81 ��������� �������� ��������������� 2000 �� ������ ������������. ������� ��� ��������� 21.04.88�. ����� ������� ���������� ������������� ������������� ���������� ��������: �� ����� ����� ���������� � ���������, �������� ��������� ������ �� ����. ���������� ��������� ����� ��������� � �������� ��������� ��������. ������������� ������ ��� �������� ����� 2 ���� � 20.03.90� �����-�� 1600�� ������ � ���������� ������������. � ���������� �� 9 ��� ����-���� ��������� ��� 14 ��� � ������������ �� �������� �� ����. �� ������-��� 12 ���, ������� ������ 1999 ����, ����� ��������� 19 ��� � ������� 27,2 ����� ������ � 45� �����������, � ������� �� ���� �������� ����������� 1432+70�� ������ � 2,5� �����������, ��� ���� ������� ������ ����� ������-�� � 86,4+1,6 �� 68,4+1,7 �/�, �������� ����� � 4,6 �� 3,8 ���. ��. (��� ����������� � �� 0,41+0,02 � ����� 0,40+0,02), ������� ����������� � 4,5 �� 4,0 �����/�. ��������� 6 ��� ��������� ����������� � ��������� �� ���� ����� � ������� 1100+55�� ������ � ���������� ������� ������� �������������� �������� ������� ������.
���������� ����������� ������������ ���������������, ��� � �������� ���������� ��� ��������� ������������� ��������, ������� ������, �������-��� ������������ � ������ ������������� ����� ������������� � �� ������� �� ������� ���������� �������, � �������� ����������� ����� ��� ����������������, ��� � ��������� ������������� ������� �� ��������� ������� ���-�������� �������� ������. ���������������� ��������� ��������������� ��������� ��������, ������������ ���������������, ������������ ������������ ����������� ������, ������������� ����������� ������� �����, ������� � ���� ��������� ������� �������� ������������ ���-��������.
���������� �������� ����� ��������������� ����� ��� � ������� �� 20% �������������� ��������� ������ ����������� �� 9%, ����������� �� 61%, ������ ����� �� 25% . �������� ���������� ���������� �������� ����� ����� ��� � ������� � ������������ ������������ �������� �.�.�������� � �.�.�������� [1991], ��� ���� �������� ��������� ���������������� ���-���� �����������. �� ���������� �������� � ������� ���� ������ ����� ��� � ������� ��������������� �������� ��������� �.�.�������� � �����. [1992]. �.�.������� � �����. [1992] ������������� ����������������� ������ ����� ��� � ������� �������������� �������������� ��������� ���������� ��������������� ����������� �� ���� ������������� �������� ����� ��� ������ ����������� � �������������� �����������.
������� �� ��������� �������� ����� ��� ������� ������������� ������ � ������������������ ����� �������������� � ���������� ������������ �������� ������������ ���������. ������ ��������� ��������� � ���������� ��-����� � ���� ������������ ������������� � ���������� ���������� ��������������� ���������� � ������� ������������ ����� ��� �������� �.�.�������� � �����. [1986].
���������� ������������� ����������� ��� �� ���������� ��������-��������� ���������, ����������� �������� ��������� � ����������� ���� ��-���� ���������� ��������� � ����������� ����� ����������� �� ������������ ��������� � ����� ��������� ������ ������������ (������ �����, �����������, �������������, ����������� � ��.). �� �������� ����������� ��������� � ����������� ���� �� ���������� �� ����������� � ��� ������ ��� ��������� ������ ������������ �������� � 1972 ���� G.M.Chisolm et al. ��������, ��� ������������� ���������� �������� �� ������ ������� ������������� ��� �������������� ���������� ������������ ������� ������� �� ������ ������� ����� [�.�.�������� � �����., 1979; A.G.Olsson et al, 1975].
����������� � ������� ������������ ��� ������������������� ����� ������ ������ ����������� ������ � ������ ��� ������ ����� ���, ��������-�� ����������� ���� ���������� � ����������� ������, ��������, �������� ����������� �������� ����������������� ������������ �����������. ������� �������� ��������, ��� 60% ������� ������������ IV �.�. ����� ��� �� ����-����� ���������� ��������� ���������� � III �.�.
��� �������� ����������� ������������, ��� ������������ ������ �� ���������� ����������� � ���������� ���������. �������� � ������� ����������� �������� ������ ����� ��� ������ �����������, ������������������ ������, ���������� ����������� � ������� ���������� �� ������������� ����������, � ����� ��������� ����������������� ���������� ����� ��������� ��������� �������������� ��������������. ��� �������������� ������������� ����� ������, ��������� �� ������ ���������� � 80% �������� ��������, 25% ������������ ����������� � ���� � 5% ���������� ����������� �������������� �������� ������� ������. �� ������ �.�.��������� (1989), ���������� ������������ � ������������� ������������ 1-2 ������ ����������������� ������ �������� �������� ����������� ��������� ������� ������������ ��� ����� �������� �������� ������������������ ����������������� ����������. �.�.�������� (1991) �������� �������� �� ����������� ��������������� ���������������� ���������� � ������� ���. ��� ��������� ����� ������������� � ���� ����� [�.�.��������, 1983-91; �.�.�������� � �����., 1988; �.�.�������� � �����., 1989]. �������, ���������� � ����� ������, ���������� �� ������������ ��� ����������, ��� � ��������� ������������� ���������� ����������� �������� �.�.��������� � �����. (1989).
������������� ��������� ����������� ��� �� ������� ����������� ������� �������� ����������� � ���������� �������� ����� �������� ������ ����������� �� 40%, � ���� �� 60%. � ���������� �� ������� ���������, �� �������������� �� �� ���� ���������. ����������� �������� ����� ��� ������ ������ �����������, ���� � ������������� �������������� � ������� ����������� �������� ������ ������ 3-6 ������� [�.�.�������, 1990; �.�. ����������, 1991]. �������� ������������ ���������, ��� �������� ������ ����������� � ��������� ����� �� 1%, �������� � ���������� ���������� � ��������� �� 2% [�.�.�������, 1986]. ���������� �� ������������������ ������� �������� ����������� �������� � ������������ � ���� ���������� ������������������� ��������� ������� ������ [�.�.��������, 1990; G.R.Thompson et al, 1980; H.Mabushi et al, 1986].
�������� � ���������� ��������� �����������, ��������� ������������� ���������� ��������, ����������� ���������� ��������� � ����� ����� �������������� ������ �����������, �������� ����������� � �������������� ��������������� ������� � ������ ������������� � ������������ ������� ��������� ��������� � ��������� �������� ����� �������, ���������� � ��������� ������� �������� ���������������. ��������� ������������� ��� �� ���� ���������� �������� ���������� ������� ��� ���� � ����������� �78 � ��������� 30-40% ��� � ���������� ������������� ��������� �����-�� ������ ��������� ��� ����������� ������������� ����������� ��� �������������������� �������� � ���� ����������� � ����������� ������� ��������� ������������� �������������� ��� ������� ��������� � �������� �������� �����������, ��� ����� �������� ����� � ��������� �� �������� �����.
� � � � � �
1. �������� ��������������� 30-60% ������ ������������� ������ ������������� � �������� ���������� ������ ����������� �������� ����������� �������� ������ � �� �������� � �������� ���������� ������������ ��������� �������������� � ������������� �����������.
2. ���������� � �������� ������� ������� ����������� �������� ������ �������� ���������������, ��������� �������������� ������������� �������� �����������, ������������� � �������� �������� �����, ����������� ���������������, ��������� � ����� ���������� ��������� � �������� ������������ �������� ����������� ����, ��������� �������������� ��������������.
3. ��������� �������� ���������������� ������������� ��������� �������� � �������� ������� � ������� ��������� �����������, ���������� ����������� � �������������� ��������������� ����������, �������� ������������� ������������� �������, � ��������� ������������� ���������� ��������, ��� ��������� ���������� ��������� � ����� ������ �������������� ������ �����������, �������, � �������� �����, �������� ����� ���������.
� � � � � � � � � �
1. �������� �.�., ������ �.�., ������� �.�. � �����. ���� ���������� ������-�� ������������ ��� �������������� ������ ����� ���������, � ����� ������� ����������� �������������� ������������ ����. ���. ���. 1989; 7: 124-128.
2. ������� �.�., �������� �.�. ������������������� �������� ������ ����� � ������������� ��������� ����� ����� ������������ � ������� � ������������ ������������. �������. � �����������. 1991; 9: 11-15.
3. ������� �.�. (���.). ���������� �� �������������� � ��������������. - �: ��������; 1982; 40.
4. �������� �.�. ����������� ������� � �������� ���������. ���. ���. 1989; 7: 3-8.
5. �������� �.�. ����� �������� ��������������������� �������. ���. ���. 1983; 5: 56-59.
6. �������� �.�. ������� ��������������� ������������. �������. � �������-����. 1991; 9: 6-8.
7. �������� �.�., ����� �.�. ������ ������� ����������� ������� ������. �: ������. ������� ����������� ����������� �������� ����������. �: 1999; 47.
8. �������� �.�. ���������������� ��������� � ����������� ���������������. �������. � �����������. 1991; 9: 3-6.
9. �������� �.�., ������� �.�., �������� �.�. � �����. ���������� ���������������������� � ������� �� ������������. ����������� 1986; 10: 45-49.
10. ������� �.�. ������ ���-���� � ������ �������������. �: ��. �����. ��. ����. ���. ��-��. �������: 1959; 15 (2): 58-61.
11. ��������� �.�., �������� �.�., ������� �.�. � �����. ��������� ��������������� ����� ��������� � ��������������� � ������� ����������� �������� ������ ��� ������� �������������. ����������� 1989; 12: 85-90.
12. ������� �.�., ������� �.�., �������� �.�., ���������� �.�. ��������� �������������� ������������ ������� ������������ ��� �������������� ������������� ������� ������ �����������. ����������� 1992; 2: 68-72.
13. ��������� �.�., ��� �.�., �������� �.�. � �����. ������� ����������� ���������� ����������� � ������������ �� ����������������� � ���������������� ���������� � ������� ��������������� ��������. ����. ���. 1992; 1: 54-56.
14. �������� �.�. ������������: ������� �������������� �������������������. ����������� 1990; 8: 5-6.
15. ���������� �.�. �������� �������������� �������� ����� �� ���������� ������� � ������� ����������� �������� ������. �������. � �����������. 1991; 9: 8-10.
16. ������� �.�. ����� ������� � ������������ � ������� �������������. ����������� 1986; 10: 5-7.
17. ������� �.�. ������ ���������������� � ��������� ����������� ������������� ��� ���������� ������������� �����������. ����������� 1990; 5: 99-104.
18. �������� �.�., �������� �.�., ������� �.�. � �����. ��������� �������������� ������� ���������� ������������� ��� ������-���������� �� ������������� �������������� �����. �: �����. 60-� �����. ������ �������. �: 1988: 95-98.
19. �������� �.�. ��������� �.�. ������������� ���������� �������� � ���������� ��������� ������ � ������� � ���������� ������������ ����������� ������� ������. ����������� 1979; 9: 74-77.
20. Apstein C.S., George P.K., Zilversmit D.B. et al. Cholesterol reduction with inten-sive plasmapheresis. Clin, Res. 1974; 22: 459A.
21. Burwinkel O. ������������ � ��� �������. �: 1927; (���. �.�.��������).
22. Campeau K. Grading of angina pectoris. Circulation 1975$ 54: 522-523.
23. Chisolm G.M., Gainer J.L., Stoner G.E., Gainer J.V. Plasma proteins, oxygen transport and atherosclerosis. Atherosclerosis 1972; 15: 327-343.
24. Mabuchi H., Michishita I., Sakai T. et al. Treatment of homozygous patients with familial hypercholesterolemia by doublefiltration plasmapheresis. Atherosclerosis 1986; 61: 135-340.
25. Olson A.G., Ekelund L. � G., Carlson L.A. Studies asymptomatic primary hyper-lipidaemia. Acta Vtd. Scand. 1875; 198: 55-73.
26. Thompson G.R., Lowenthal R., Myant N.B. Plasma exchange in the management of homozygous familial hypercholesterolemia. Lancet 1975; 1: 1208-1211.
27. Thompson G.R., Mayant N.B., Kilpatrik D. et al. Assessment of long-term plasma exchange for familial hypercholesterolemia. Br. Heart J. 1980; 43: 680-688.
28. Turnberg L.A., Mahoney M.P., Gleeson M.H. et al. Plasmaphoresis and plasma exchange in the treatment hyperlipaemia neuropathy of patients with primary cirrhosis. Gut 1972; 13: 976-981.
� � � � � �
�.�.��������� , �.�.�����, �.�.������, �.�.�������, �.�.����,
�.�.������
��������������� � ������� ����������� ������� ������
� ����� ��������� ������������� ���������������� ���������������� ������� � 324 ������� ��������, �������������� ��������� �������� � ������������ � �������� 35-79 ��� ��������� 520 �������� ��������������� (���) 30-60% ������ ������������� ������ �������� ��� ������������� ���������� �� �������� ��-05 � ������������� �������������, ��������-��������, ����������������� ����������� �����; ����������� ��������� ���-����� � ��������������� �����, ������������������� � ����������� ����. ����������� �������� � ����� ����� ��� ������ �����������, ������ �����, �����������, ������������� ������ ���������, ������ ����������� �������� ������������ ����������� ���������� �������� �����, ����������� �������� ��������� � ����������, ������������� ������ � ����������� �2 � ��2. �������� ����� ��� � ������� ������ �����������, ������������������ ������, ���������� ����������� � ������� ���������� �� ������������� ����������, � ����� ��������� ����������������� ���������� ����� ��������� ������� ��������� �������������� ��������������. �� ����������� ����������� ���� ����� 2 ������ ����� ��� 60% ������� ������������ IV �.�. ���� ���������� � III �.�. �������������� ������������� ������� ���, �������� ����� ���� ������ ��������������� ��������� ���� ��������� ������������� ��� ��������� ��� ������� ����������� ���� ���.
�������� �����: ���������������, �����������, �����������, ������� ��������.
�������: �����������, ���������������.
������ ���������������� ����», 2002, 5, 73-77.
������.
������� ����������� ������� ������ (���) � �������������� ������������.
��������� �.�., ������ �.�. � ��������.
|
�����: ������ ��������� ������ ����������� ����������� ��������� ��� ������� ������� �� ����������� ������� �������� ������� ������������� ����� ������� |
����� 1944. 3 ������� 2018 ����. 276 ���� 2018 ����. ������ �������. ��������� ������. |
������� |

"������"
����� ���: ������ ���� �� ������... ����� ������ �� ���������� �������� ��� ������� �� ���������� �������.
������.
3 ������� 2018 ����.
�������� � ����� �������.

03 10 18. ����.

3 ������� 2018 ����. ������ ��������� �� � ������.
���� �� ����� (�����������) ��� ������ 400 �. �� �����. ��������� �� �������.

03 10 18. �����.

03 10 18. �����.

|
�����: ������ ��������� ������ ����� ���� ����. ����� �������� ������� ����� ������� ����� ����� ������� |
����� 1936. 20 �������� 2018 ����. 263 ���� 2018 ����. � 10-����� � ������� ���������� ������� ����������� ��� ���� "�� �������". ��������� ������. |
������� |
������, 12 ��� ����� ���.
���� ������� �������, �� �����
�������������� �������� ���������,
������ ������ ��������� ������,
�� ������ �� �������, - ������ ����,- �������.
�������� ���������
� � � � � � � � � � � !
�������� �� 20 ������ 2008 ���� ������� � 15 ������ 2008 ���� ��������� ������� �����������!

�� ���� ������� ���������� (� ������) ��������� ����� �� ��� (� ������ ������, � ������� �� ����������� ������� ���������� �����������, �� �� ��� ���������).

������� ��������, ��� "���������� ����������� ���������� ��� ����" � ������������ ������� �� �����������,
� ���, ������� ���������� ��������������, �����, ��������� ����������� ����, "����� ����������" ��������� ������������ ������!!!
�������� ������� ������ 2 ����. ����� ���������, ������� ���� ���� � ���������� �������� ���� ������, ������ � ��������.
� ��� �� ����� �������������� � ���������� �� ������ ���������, �������� � ���������� ���� �� ����������������.
��� ���������� ���������� � ���� ������ ���� ������� ��������� ��� ����������� ���������-��������� � ������ ������� "���������� ��� � ������� ���������� ��� �����".
������� ��������, ��� � ����������� ���� ������� � ������������ ���������� ����������� - �������� ��������� � ��� ��� ����, �� �� ���� ������� ���������� ����� �������������.
���� ��������, ��� ���� ��� ������ ��� �������� � ��������� �����������,
�.�. "�� ����� ��� ������ - ��� � �� �������".
�� ����� "�����������" ����������� ������� ������ (�� ����� � ������ 1941-1945) � ��������� �������� ������� (�� ������������ ��������������) �������� � �������� ����� �� ��������� ��������� ������ �� ��������� ����� ����������� � �������������� ��������� � ������������� ������������� �������� ��� �������� �� ���������, � ������������� ����� ��������� �� ��������� ����������� ������� ��� �������� ����������� � �������� ������������.
������������� ����������
��� ���������� ����:

"�����" ������ �������

|
�����: ������ ��������� ������ ���������� ���������� ������� �������������� ����� ������ ����� ����������� ����� ������� ���������� �������� ����������� ����� |
����� 1930. 12 �������� 2018 ����. 255 ���� 2018 ����. XX ����������� ����������������� ��� ����������� �����������. ��������� ������. |
������� |
To: bozhiev@mail.ru
Newsletter
������� ������� ������� � XX ��������� ������������� ����������� � ������������� �������� ����������������� ��� ����������� �����������
��������������� ������� XX ������������� ��������� ����������� � ������������� �������� ����������������� ��� ����������� ����������� <spasti_zhizn@ctogroup.ru>
��������� �������!
17-18 ������� ��������� XX ��������� ����������� � ������������� �������� ����������������� ��� ����������� �����������. ���� ��� �� ������: �. ������, ������������ ����� 71, 3�, ����� ���������.
������� � ����������� �������� ������������ ��������� �� �������� ����������� �������� ��-������, ����������� � �������� ������������ �����, � ������� � �������� � ��������� ���������� ������� �������.
�� ����������� ��� ����:
���������� ����
��������� ����������� ������� �������� ���������� ����, ���������� ����������� � ���������������� �������� ������, ������������ �� �������� ������ ����� � ����������� ����������.
������� ��������
������������� ������ ���� ��������� ����������� ������ � ��������� � ������� ������������� � �����������, � ������� ��� ������ ������� ���� ���� ��������.
������-������
� ��������� ����������� �������� ������-������, ������� �������� ��������� ����� ������ �� ��������.
��������� �����������
������ ������ �� ��������� ������������ ����������� � ������� ���.
����������
����������� �������� ��������� ������� � ���������� ������ � ��������� �� ������ �������� ������.
������� �������
�� �������� ������� �����������:
�������� �������
���: +7 (495) 650 96 77
E-mail: or_org@mail.ru
�������� ������
���: +7 (495) 646 01 55 ���. 203
E-mail: spasti_zhizn@ctogroup.ru
������������:
������������ ����� � ������� ����������� ���������� ���������
����������� ������-����������� ����� �������������� � �������������� (���� ��)
��� ����� �������������� ��. �.�. ���������� ���� ��
������� �������������� � �������������� � ������ �����������
������������ ����������� ������������ ������ �������
������� �������������� � �������������� ���������� ����������� �������� ������������ ����������������� �����������
������� �������������� � �������������� ����������� ���������������� ������-������������������ ������������ ��. �.�. ����������
�������� �� �������� ����
������������ ����� �� ����������
������, ������������ � ��������������� ������� XX ������������� ��������� ����������� � ������������� �������� ����������������� ��� ����������� �����������:
����������� � �������������� � ������� ������������ ��������������� � ������������ ��� ������ ���������
��������� �.�. 1, ������� �.�. 2, ������ �.�. 3, ��������� �.�. 4, ����� �.�. 5
1 ���� �� ������, 2 �� ��� �� ������, 3 ��� ������������, 4 ������ ���� �� ��, ������,
5 ��� (��������� ��������), �. ����
��������� ����������� ������ ���������� ����� ������������� � ���������� ������� ������������ ��������� ������� ����������� � ���������� �����������, ����������� � ����������� ������������ ��������� ������. �����-�������� ������� ����� �������������� ������������� ��������� ������������ ������ ������ � �������������� � ���������� �������� ����������, �����������, ���������������� ���������. �������� ��������� �������� � ��������� � �������� �������� ���������� ��������� ��������������, ����������, ������ ����������� �� ������������ ������, ��������� ������ �����������. ��� ��� �������� � ��������� ������������������� ���� ������������������ ����������������� ����������� (���), ��������� ������������� ������� ����� � ��������� ���������������. � ���������� � ���������� ������������ ����������� ��������� ������������������ ���� ���-�������� � ���������� ��������� ��������� �������� � ��������������� �����, ��� � ����� �����������, ��� � �� ���� �������� ������ �������, ������� � ��������, ���������� ���������������, �������������, ��������� ���������������. ������������ �������� ������� � ���������� ���������, � ����� ����������� ��������� �����, �������� ������������ ����� ������������� �����, �������� ������������� � ������������������ ���������� �����, ����� ����������� �������������� ��� ��������� �� ��������� ����������� ���������� ����������, ����������� � ������ ����������� ������������ ������, �������������� ���-�������, ���������� ������������� � ������������������ ���������. � �������� �������� ������������� ��������� ������������ ��������� ������������� ���������������� ������� �� ���������� ����������������� �����. � ������������������� ���� ���-�������� �������� 30-40% ������ ������������� ������ - ��� (800-1200 ��) � ��������-���������� �������� ��������� �������� ���������� (1200-2000 ��) ��������� ������� �� ��������� ������������ ���������� �����������, ����������, ����������� ������������ ������, ��� ��������� �������� ���������������, ������������ ������������ �����������, �������� ������������� � ������������������ ���������� �����. � �������� ������������������ ���� ���-�������� �������� 40-50% ��� (1200-1600 ��) � ���������� ����������������� ������� (1500-2000 ��), ����� ���������� �� ��������� ����������������� �������������� �����������, �������� � �������������� ���������� ������������ � ����������������� ������ �����, ���������� �������������� � �������������� ��������������� �����. ��� ���� ���������� ��������� ������������ � ������������ � ��������� ����������� � ������������ ���������, ��������� ������������ � ����������� ������� � ������������� ������� �������� ����� ��������� �������� ����� ������ ����������, �����������, ��������� ���������� �����������, ��������� ����������� �������� � ��������������� �����. � ������������ � ��������� ����������� ������������ ��������� ������ ������������� ������������, ������� � �������� ������ ���������� ���������� �����, ������������� ������������� ������ �������� ���������������. � ���������� ����������� �� ������ �������������� ������� � ����������� ������� ���������� ����� �������������� ������������� ������� �����. ������������� ������������ � ������������ �� ������ �������� �������� ��������� ������� ������������ �� �������������� ���������, �������� ������������ �������� ������ ��������. ����� �������, �������� ����������� ������� � ����� ���� ������������ � ������� ������������ ������� ����������� ������� ����������� ������������ ��� ������ ���������.
���������!
��_���_����� <dnevnik@liveinternet.ru>
To: bozhiev@mail.ru
NewsletterUnsubscribe
����� ��������� �� ����_������������� � �������� ��_���_����� � ���_���_�����
22:47 11-09-2018
����_�������������
���������!
��������� ������!
� ����� � ���, ��� ������ ����������� ��������� ������ ����������� ����� (irinushka_-_oren), �� ������ ���������, ��������� ��� ��� �������� �����, �� �� ����� MasterCard
������� ���� 533 669 006 904 8488
����� ���������� �.
� ����� ���������� ������ � ������������ ������ �������� �����, �� ���������� ������������ �����. ����� ����������� ��������� ���� �����.
��� ���, ��� ������ ����������� ������ �����, ����� �������� ��� �������.
����������
���������� " Best of Callery"
|
�����: ������ ��������� ������ ��������� ������������ ������� �������� �������� �������������� �������������� ����������� ������� ������ ����� ������ ���������� |
����� 1922. 5 �������� 2018 ����. 248 ���� 2018 ����. �������������� ��������. �������� ���������, �����������������! ��������� ������. |
������� |
�������������� � ��������� ��������!
����� �� ����������.
���������� ���� ��� ������� ��������� ��������
� ��������� ��������� ����� ������������ � �������, � �������. ����� � ��� ����������, ���� ������ ������, ����� �������� ������ ������ ����� � ������������� ��, ������ ���� � �����. ����� ����� ����� ������ �����. � ��� 10 ���� ������. ������ ���������� ��������.
������ ���� �������� �� �������, ��������, �����������������. ����� ����� � ���� �������� �����, ������������ � ���������. �������� �� ��� �������� ������� ���������� ����. ����� ������� �������� � ���� ����� �������. �� ������� � ������ ��� ���� ����, ��� � ����������� �� ����� �����. �������� ��� ���� �������� �����. ��������� ���������� ����, ������� �� ���, ����� �������� ��� ��������� ��������. ����� 10 ���� �� ������������ �������� � ������ ���. ��������������� ��� ��������� ������������.
����� ����� � ���� ������ ����� � ���� ����. � ������, � �����������, � ������������. ����� �� ��������, �� �����������!
��� ��������� ��� ������� ����� �� � ������� �������� (2 ��.�. ���� �� 0,5 � ������ ����). ��������� ���������� 5-10 �����. � ��� �� ������� �������������. ��� �������� �������� � ��� ���������� ���������� ���.
��������� ���� � � ���������� �������. � 1 � ������� ���� ������� ������ ���� � ������ ������� ��������� ������. �������� ���������� � ����� � �������. ������������ ������. ���� ������.
���������� ����������� �������� ����� ������ ���� (1/4 �.�. ���� ���������� � 1/4 ������� ����).
�������� ���������� ��������� ����� ���������. �������� 1/5 ������� ���� ������, 1 ������ ���, 0,5 ������� �����, 1 ��.�. ���� � ��������, ��������, ����� � ������� �����.
�������� � ����� � ����� ������� �������� �� � ������� �������� (400 � ���� �� ������ ����� ����). ������������ ��������� 15 �����. ��������� �� 2-3 ���� � ������ �� �������������.
������������� ������� ����� � ����������. ���� ������� ����� �� ������, ��������� ��� ���� �������, �� ������� � ����� ����, ����������� � �����, �������� ���������� � ������� ���� ������� ������ � ������� 15-30 �����. ��� ������ ��������� �� ��������� ���������.
������� �������.
��� ������������� ������������ ���������, ������������� ���� �� ���� ����, ���� ������ ���. ������� ������ �� ���������� ������� ��� ���������������� �����, ��������� � ��������� ���, ��� �����, ��������� � ������ ���. ����� ������������� ����� � �������� ��������, ���������� �������� � � ������ ������� ��� ���������� ����� ������� ������. ������� ������� �������� � �������������� ������������ ���� � ����� (2 �.�.���� ��� ����� �� 200 � ���� - 10% ��������, � ��� ����� ��������� 8% - ��� 2 �.�.���� ��� ����� �� 250 � ����), ��������, ��������, ���������� ��� ������ �������. ����� ��������� �������������� �������� ������� ������, ����� ������� � ����� ��� �������, ����� ����������� ������� � �������������� �, ����� �������� ������.
����� ������� ����������� �� ��� � ������� ��� �������� � �������� ����, �� ���, �������, ���, ����� ��� ������, �� ��������� ����� ��� ������, ������, �������, ����������, ����������.
��������� �������.
� ������ ��� ������� �������� ���� (1 ��. ����� ���� �� 200 �� ����) ���������� ��������� ��������� ����: �������, �����, ���� ��� ������ ����� ��������� �����. ����� ������ ��������� ���� � ������ ��� ��������� ���� ���������� ��� ���������� �� ������� ����� ��� �������, ���������� ��� �������� (�����).
"���������, �����������������"!

|
�����: ������ ��������� ������ �������� �������������� �������� ����� ������� ������� �������� ����������������� ���� ���� ���� �������� ���� ������ ������ |
����� 1876. 15 ���� 2018 ����. 196 ���� 2018 ����. XX ������������� ����������� ����������������� ��� ����������� �����������. ��������� ������ |
������� |
��������� ���� ��������� �������� ������� ������� ���� � ��������� � ������
������, 14 ����. /����/. ��������� ������������� ��������� ������� (����) ������ ��������� �������� ������ ����� ������� ���� � �������, ��� ����������� ��� �������� � ������. �� ���� �� ������ ����� ������� ����-�������� ����� � ������� � ������� � ������� ������, ������� �������� �������� ���������� ���� �� �������.
� ��� "�������"
�������� ��������� �������� �����, ������� ������. � ���������, � �� ������ ��-������, �� � ���� �������. ��� ������ ��������� �����, ������� ������ ���� � ������, ���������� �����, �� ��� �������� ����, � ������ ���������.
��������, �������� ������, ������� ������� � ����������� �� ���������� �������� ��������, � ���� ������� �������, ������� �������, � ������� ����� ����. �� ������������ �����������, ��������, �����, ����������� � ������� �����, ��������� ��������, �� ��� ������, ��������� ���� � ������ ���� ������ � �������.
������ ���������� 15 ���� ��������� ������ ����� �������� ������� � ��������. ���� �������� � 18:00 ���.
15 ���� 2018, 19:54 | Sportmail.ru
������� ����� ��������� ����
������� ������� �� ������ 4:2 �������� �������� � ������ ���������� ���� �� ������� � ������.
��������� ���� �� ������� ��������!
�������� �������� ���������� ����.

���������� �������!
Today, 5:06 PM
Newsletter
To bozhiev@mail.ru
���������� ��� �� ��������� �����������!
���������� ��� ������������ � ��������� XX ��������� ������������� ����������� � ������������� �������� ����������������� ��� ����������� �����������. ����������� ��������� 17-18 ������� 2018 � ��������� ����� ��������� ����� � ��������-����� �� ������: ������, ������������ �., 71, 3�.
�������� ���� XX ������������� ����������� � ������������� �������� ����������������� ��� ����������� �����������
�� ���� � ��� ���� ����������� ��������, ���������� ����� ��������.
������������ ��������� � �������� ��������� �����������.
������������ ���������� � ��������������.
������.
����������� ������� � ���������������
����������.
������������ � ������������ ��������� ����������� ���������.
������ ����������� ���������������
� ������ �� ���������.
���������� ������� ������������ � ������� ��������� ��������� ������ � ������.
�������������� ����������� � ��������������� ����������.
������������ � ���������� �������������� � ������������ ��� �������������.
��������������-�������������� � ����������, ������������ � ���������.
���������� ������� � ��������������� ����������������� ������������ �����������.
������, �����������, ���.
��������������� ����������
� ��������������-��������������
��������� �������� ����������� ���������.
����������������� ������������ � ��������������-��������������.
��������� ��� ��� ����������� ����������.
������������������ ������ ������������ � ��������������.
������� �� ������ �� ����������� ������������, �� � �� ��������� �����������!
�� �������� ������� �����������:
�������� �������
���: +7 (495) 650 96 77
E-mail: or_org@mail.ru
�������� ������
���: +7 (495) 646 01 55 ���. 203
E-mail: spasti_zhizn@ctogroup.ru
������������:
������������ ����� � ������� ����������� ���������� ���������
����������� ������-����������� ����� �������������� � �������������� (���� ��)
��� ����� �������������� ��. �.�. ���������� ���� ��
������� �������������� � �������������� � ������ �����������
������������ ����������� ������������ ������ �������
������� �������������� � �������������� ���������� ����������� �������� ������������ ����������������� �����������
������� �������������� � �������������� ����������� ���������������� ������-������������������ ������������ ��. �.�. ����������
�������� �� �������� ����
������������ ����� �� ����������

�� 2016 ��� � ������ ������� ����������������� ����� ��������� 72 ����.
��� ������ �� ������?
|
�����: ������ ��������� ������ ����������� ������� ����������� ������ ������� ��������������� ������������ ������� ������ ������ ����������� ��� ����� |
����� 1840. 8 ���� 2018 ����. 159 ���� 2018 ����. ���� ��� �������. ��������� � ��� ���� � ������ ���� ������ ������� � ���... ��������� ������. |
������� |


Newsletter
������ ��������_������ : � - �������. � ��� 5 �����, ������� � �� ������ ����������, ���� � ���� ���! (22:52 07-06-2018)
����� ������ �� ��������_������ � ��������� ��������_������ � ��������� �����
22:52 07-06-2018
� - �������. � ��� 5 �����, ������� � �� ������ ����������, ���� � ���� ���!
����� - �������_��������. ��� ������ ����� ���������
������� �����������!
��������� � ��� ���� � ������ ���� ������ ������� ������� � ���, ��� ����� ������, ���� � ��� ��������� ���.
�� ���������, � ����� � ����� � ����������� ����� �����: ��� ��������� � � ���� ������, � � ����������. �������� � ���, ��� ������������ �������� ������ �������������, ����������� �����������, ����� ���� ������� �� ���������.
�� ������� ��������� ��� ��������, ������� � ���� ������������ � ������� ������������, �� �������� ��� ��������� � ������������ �����������, �� ������� ���� ��� � �� ��������� �������.
� �������, � ��� ���� ������������. ��� "�������������� ����������� ������ � ����".
�������������� �������� ���� ����������� ������������ � ��������� ��������� ���������� ������ ��� ���, ����� ��������� ������� �����������, � ����� �� �����. ��� ����� ����� ������������������� ������ ����������� � ������� ����� �����������.
���� ������: �� ������ ������� ��� ������������� �������, � ����� ������� ���, � ����� ����������� �������� �� ���������������, � ��� ����� ������, ����� �� ��������.
����������� ������������ � ���� ������� �������� �� ������, ��� ��� ��������� ��-�� ���������� � �������������� ������� ���������. ������� ��������� "����������", � ������� ��� ����� ����� ����� � ��������� � ���� �� ����������� �� ����.
����� �������, ��� - ��������� ������������� ������ �����.
��� �� ������? �������� ���. � ����� �������, ��� ����� �� ���� �������� ������������� ���������. � ������, ��������� �������� ����� ������������, ��� ����� ����� ����� ������� �� � ������� �� �������. ���� ��������, ��� �������� ������� ��������� ��� ������������ �������� ���� ����� ������������ ������� ������ � ���������� ��!
��� 5 �����, ������� � �� ������, ���� �� ������� ��� ��������� �������: "���".
1. � �� ��������� ���� �����.
����� ������ ������� ������ � ������������ �� ��������. ������� ���������� ������� �� ��� 69 ����������� ������ � 66 - ����! �� �� ����� ���������� � ��������� ����, ��� 1,7 ���� ������� �������� �� ��������!
���� �� ������ ������������� �������� ���� ��� ���� �� ����� ��� ��� ��������, ��� �������� �������������� �����, �������������� � ����� ������� ��������.
�������� ���� ������� ���������� ������, �������, "��������" �������� � ������ � �������� ����������� ������� ������������ ����. ��� �� ������� ������ ����, �� ������ ������� ������� ������.
2. � �� �������� �� ������� ��� ��������, ������� ��� �� ��������.
��� ��� �� ��������? � ���� ��-�������. � ������� ������������, �������������� � ������� ������������ ����������� ����������, ���� ��������, ��� ����� 35% ����������� �������� �� ���������� ���������������� � �������. ���� ����� ���� ������ ���� ����� ���� ����, �� ���� ��� ������ ����� ��� �� ����, ��� �� �������� ������.
���������� ��������� ������� �������� �������� � �������� ��������. � ���� �� ��� ������� � ��������������� � ��������. ���� ����� ���� ��������� ���� ������, � ������ ������������ ��������� �� ������ ��� ��������� �� ������, ���� ��� ������ �� ����������� �������� ������ �������� ����� ��������� �������.
��������������� � ����. ���� ����� �����-�� ���, ������� ��� ��������, �� �� ��������, �� ���������� ���� �����, ���������� �� ���!
3. � �� ���������� ��������������� ���������� � ����� ���������.
���������� - ������ ���� �� ���� ��������� ����������� ������������, ������� ���. ������ ��� ���������� �����, ����� � ��� ����������� �������������� � ��������, ������������ ����������� ��� ��������.
���� �� ���������� ���� ��������� � ������������, ��������� �� ��������, ������� ������-3. ��� ������� ������ ��������� ���������� � ��������������� ����������.
4. � �� ����������� � �������� ������ ���������.
���� ��� �� ������ ��� ����� �������� ���� ������� �����. � ��������� ����� ������ ������ ������� ��������� �������� � ���, ��� �������� ���� ����� ���� ��������� ������� �����. ����� �������, ������� ����� ���������� � ���������, ������� ����� � ���������.
��� �� ������? ���������� ��� ����� ������ ����������� � �����������: ��� �����, �������. ����� ��� ����� ������������� (������ �����), �������� (���������� � �������) � ����������� (��� ����� � ���������). ��� �������� ��������� �������������� �������� � ���������.
5. � �� ������� ��������.
������� ������������� ���������� �� ���� � 287 ����������, ������� ��������� � ��� ��������. ��������� �� ��� �������������. � ���� ��� �? � ����, ��� ����� �� ��� �� ����� ��������� �������� ������� ������� ��������.
�� ��� ����� ���������! � ������ �������, ����� �������� ����������, ��������, ��������� �, �����������, ������� �������� (����� � ������, � ������ �������).
��� ��� �������? �� ��������� ������� � ����������� ����. �� ����� ������� ��������������. ��������� �������� � ������� ������� �������: ������, ���������� � ��������� �� ������� � ������� �����������, ����� ������, ���� ��� ������������ ���� ��������.
� �������: ��� - ��� �� ��������. ���� ��������� ���������� ������, ������� ����� ������� ��������. ���� ������ - ���������� �� ������ �� ��������, �� � ������ ����! �������� ��� ���������, ����� ��������� ���� �����!�
|
�����: ������ ��������� ������ ������ ���� ������ ��� ������� ����� ��������� �������� ������������ ������ ����������� ����������� ������� ������ ����� |
����� 1641. 20 ������� 2017 ����. 293 ���� 2017 ����. �������� ������ XIX ������������� ����������� �� �������������� � ... ��������� ������. |
������� |
�.�.��������� � ��� ���������
�.�.������
(�.�.��������� ����������� � ������ �������� ��� ����� ��������������, ������� ���������� � ��������������� ������, �������� ������� ������������� ����� 1941-1945, ���� ���������������� ������ ���������� �����, ������, ���������� �� ����������� ������, ������� ������������ ����������� �.�.������� "���������� �������� ������-����� � ����� ���������...", � 1970 ���� ��� ������������ �.�.������� ��� ���������� � ���������������� ������ ���������� �����).
������������ ��������� �������� ����������� ����������� ������ � ������ ������������ �������� (���) �������� �� ��������� ���������� ������� �������� ������������ ���������, ������� �� ���� ������, ��� ��� ���� ������������, ��������, ��� ����������� ����������� ������������� � ������� (1988), � � ������ ������� � ������ ���������� ��������, ����� �������������, ������ �������������� ��������� �����������, ������� ����������� ������, ����������� ������� ��������� �������������� ����������� ������������� � ����� ���������, ����������� ������������� ���������� � ��., ���������������, ������� �����������, ��������, ����������, ���������� ������������ ���������. ��� ��� � ���� ������ ����������� � ����������������, ����� ������ (�.�. ���������, 1990). �������� �� ������������� ���� �������� ���� ��, �������� �����������, ������� �������� ���������, �������� �������������� ���������� �������� ������ �������� �� �������� ���������� �������. ������� �������-�������������� �����������, ������ �����������, ������ �������������� ������ �� ������ ����������� ��������� � ������� ������� �� �������������� � ��������� � �����, �� ������ ������������� �������� �� ������������, �������� � ��������. ��� �� �������� � ������ ����� ������ � � ��� ����� ������ ���������, �����������������. ���������� ���������� ����������� ����������� ���������� ����������� � �������� � �������� � �������� � ��������� �������� ����� ������� ��������, ���������� ������� � ��������� ������� �������� � � ��� ����� � � ��������� ����������, ��� ������ ����� ������������������ ��������� �������� �.�. �����-����������, �.�. ����������, �.�. ��������, �.�. �����������. ���������� ���������� ��������� ����������� ������ � ���������� ����������� ������ ������� ���������� ������. ����������� ���������� � ������ ��� �������� �� �� ��� ��������, �� ��� ������� ������� ��������������� � ����������� ��������������-���������������� ����������� � � ��� ����� ��� ������������� ����������� ����������, �������� 1 ��, 1 �� ��������������� �� ����� ������������ � ������������� ����� ����� ������.
������� ���������� ����������� ������� � ������������� ��������� ��������� ��������, ������������� ���������, ��������, ��� � ��. �������� ������ ����� ���������� ��������� ���������� ����������, ������������� � ������������ ���������� ���� �.�. ��������� ��������� � ��� ���������
��������� �.�. ���������� ����� ������������ �������� ��� ������. � ����������� �������� ��� ��������, �� ���� ����, �������� ������ ��������������� ��������� ������������ �����. �������� ������������� � ������ ������� ������� �������� ������������� ����������� ������ � ����� ������������� ���������, �������� ��� �������� ����������, �� �.�. ����������, ������:
1. �������� �������� ��������� ������ � � ������ �������, ��������� ������������ ����������� �������� ����������������� ����� � �������� ���� ����, ���������, ������; ��������� �������, �����, �������� ������, ������� ������� �����, ������-�������� �����, ��� � ��. � ������� �������� 1 ��, 1 ��, ��. ��� ������� �.�. ���������� ���� ���������� ��� � 60-� �����, ���������� ���������� � ����������� �������� ������, ������� � ��.; ������ ��������� ����� �������� �������������� ������ � ��� ���� ����������� ������. � ���� � � ������ ��������� �������� ��������� ���������� ��������� ����������; �������� ��������������� ������� ���.
2. �������� ��������������� ���� ������������� ��������. �������� � ������������ ��������� ������������ ������ ������������ (���������������) ��������. �������� ������� ������� �� ��������� ��������������� �� ����������, �������������, ��������������� (����������) �������� ����������� ������ � �������� ��� � ������������� �����.
3. ������, ��� ���� ��������� ���������� ����� �������������� � �������� �������� �������������� ��������� ����������� �������, ��� � � ������ �������, ���������� ��������� ��������� �������-�������������� �����������, ������� ��������� ������� ����������� ������� �������������� � ������� ��� � �� ������ ����������� ���������.
4. �����������������, ���������� �������� ��� ��� �������� �������, ������������� ����� �� ���� ������� ������������ ���.
5. ����������� ������� �������������� ������������, ������������, ������������� ����������� ���� ����� ����������� ����������� ������, �� ����������, �� �������������, ���������; �������� ���� ������-������������, ������� ������� �� ���� ������ � ������������ ������������������ �������.
6. �������������, ����������� ����������� ������������������� ������������� ���������� � �������������, ��������������� ������� � �������� ���������������� �������������� ���������� ��� ��������� ������������.
7. ��������, ������������ ��������������� � ����������� ��������, ����������� ������, �������������, ����������. �������� �����, ������� �������� ������������ � ��������������� �� ������ � ����������� ���������� � ����� ������������ �������� ��������� �����������. ������� ����������������, ����������� ��� � ������� ��������. ���������� ���������� ���� ������, �������������, ���������� �� ������, � ��� ����� ����������� ������� ����������� �������, ������ � ��. ���������, ���������, ���������� ���������� � ����� ����������� �������, ��������-���������� ������ �� ������ �, � �������� �����, �������� ������������ ����������� ������� ������ � ������ ����������� ������������ ������������� ������.
8. ������������ ���� ��������, ������� ����������� ���������� �� ��������� �������� (�� � ����� ��������� ������������).
9. �������� ���������� ����������� ���������� ���� �������������� � ������� �� �������� ������, ����������, ����������� ���������, ������� ��������������, ����������� �������, �� �������� ��.
10. ������������ ���������, ���������������, ���������� �������� �������� � ����������� ����������, ��������� (� ��� ����� ��������������� �����������), � ����������� ����������, ������ � ��. � ������������: ���������������, ������-����������� ������ ��������; ������ �����������, ������ ���������, ����������������� ������ � �������� ���������� ������ ��������� ��������� � �������, ����������� � ��.; ������, ����������, ����������� ���������, ������������ ���������; �����������, ���� ����������� ������ � ������������� � ���� ���������; ����������� ����������.
11. ���������� ��������� � ����� ������������ ��������� ����������������, ���������, ������ ��������������� � ���������� � ������������.
12. ��������������� ���������� ����� � ���������� ������� ������� ���, �������� ����������, � ��� ����� ���������� ������, ��������������, �������� ��������� (10, 11), ���������� ��, �������� �����������, � ������ ������ 1 ��, 1 �� � ���������� ����� ����� ������; ������������ ���������� ��������� ����� ������ ��.
13. ��������� ���������� �����������, ����������� ������������ ��������� � �������� � �������������������� ��������� � ������ ������������� ���������; � ���������� � ����������; � �������� ��������� � ����������� ������������ ��������� ������������� ��������. ��������� ����������� � �������� ���������� �������, ������ ��������� ����������� ������ � �������� ����� � ����� ������������� ���������.
��������� �.�. ���������� � ��� ������ �������, � � ���������� ����������� ����� ����� ��������� ������, ���������� ����������� ������ � �������� ������������� ��������� �����, ������������ ����������� � �������� �������, �������� �������������, ������� ���������� ������ ������, ��������������� ��������� (������, ������, ������� � ��.), ������ ����� ���������� ����� �� �����������, �����������, ������ ������. ��� � ������ ����������� �����, ����� ������ �� ��������� ������ ������ �������� ������.
����������
1. ��������� �.�. �����, ������� �� ��������, � ������, ������� �� ������ / ����������� ���������� ������������ ��� ��������� ���������, ������� �����������. � ����, 1990. � �. 5�10.
2. ������������� �.�. ������ �����������, ������ �������������� ������. ����������� ��������� �� �������������� �����. ��� 1, ��� 2. � ���., 2000. � 444 �.
3. ������������� �.�. ����������� ������ ��� ����������, ����������� ����������. � ���., 2003. � 736 �.
4. ������������� �.�. �������� ������ �����������, ������ �������������� ������ �� ����� ������������ � � ������ ������������ ��������: ����������. � ���., 2003. � 336 �.
5. C�������-�������� ����������. ������������ ��������. �.�. �����, �.�. �������������, �.�. ��������� � ��. �� ����, � �., 2000. � 24 �.
6. ������������� �.�., ������ �.�., �������� �.�. �������������� ���������� � ���� �� ��������. ���������� ������� ����������� ������������ ��������. � �., 2006. � �. 9�11.
7. ������ �.�., ��������� �.�., ������� �.�., ��������� �.�. �������������� ������ �� �������������� ����� � ��� ������������ ���������. � �., 2008. � 110 �.
bozhiev@mail.ru, 8-916-474-21-87
���������������� ��� ����������� ����������.
Friday, October 19, 2017
from ��������������� ������� <spasti_zhizn@ctogroup.ru>:
������ ����, ��������� �������������!
�� ����� ���������������� �������� XIX ������������� ����������� "���������������� ��� ����������� ����������" ���� ��������, ��� ��� �����
�.�.��������� � ��� ��������� ������ �.�. �����������.
�������� �������� ������������ ���������

�.�.��������� � ��� ���������
�.�.������
��. ���� ��������: 5179496_tezisuy_zhizneobespechenie2017.pdf
"���������������� ��� ����������� ����������"
������ � ����� �����


"���������������� ��� ����������� ����������"
|
�����: ������ �������� ������ ���������������� �������� ����������� ����������� ������ ���� ������ ������������ ������� ������ ����������� ����� ��� ������ |
����� 1627. 6 ������� 2017 ����. 279 ���� 2017 ����. ���� ��������� ���������� ������������ �������������. �����������, ��������. ��������� ������. |
������� |
���: ���� �������� �������� ����������, ������� �� ��������� �����������.
������������� ��������.
� ���������, �������������� � ������ Nodong Sinmun, ������������, ��� � ������ �������� ��������� � ��� ���� "��������� ������� ������".
/����/. ����� � ����� ���� ���������� ��������� �� ��, ����� "���������� ������������ �������������". �� ���� ��������� � ������, �������������� � ����������� ������ ������ Nodong Sinmun.
"����� � ����� ���� ���������� ��������� �� ��, ����� "���������� ������������ ������������� � ����� ����� �������� ������������� ������", - ������������ �������.
������ �������, ��� � �������������� � ��� ����, "���������� �������������� ���������� ������� �������� ����������, ������� �� ��������� �����������, ��������� ������� ������".
������������ ������ ���������� "������� �������� ������������� ������������� ����� �� ��������� ���������� ������ �������� �������� ������������� �������� ������".
��������� �� ����:
http://tass.ru/mezhdunarodnaya-panorama/4608335

���������� �������� � ����������� - ��� ��������������� �������?
�������, 05 ������� 2017 �. 11:20 + � ��������
������ ��������� ����������_�����
���������� �������� � ����������� - ��� ��������������� �������? (������� �� ����� �.������� "������ � ��������")
������ ������, ��� � �����, � ���������� ��������, � ���������� ����������� �������� ��������������� ��������, ��������������������, ��������� ������ ������� � ���������� �������, "����������", ������������ �������.
� ���� ��� ���������� �� ���. "����������" �����������, ��������, ����� � ��� ������������� ��������� ���������� ������������� ���������, ���������� �������, ��� ��� ���������� � ������� ���������� ������ � ���� ��������������, ��������� ���������� � ������������� ������� � ��������.
�������, ��������, ���������� �����������. ����� ������� �� ����������� ���� �� �������? ����� ��� ��������������� �������? ����� �������� ������ �������� ����� ����������, ��� �������� ����� ������������ � ����������� ��������? �������� �������� ���������: "����� ������ ���!" ��� ������� ���� ������, ����� ����� ����� ����� ������ � ��������? ������������ ��� ���?
�������� � ����������� �� ���������, � ����������� �������������� ����� ������. ��� �� ����������������� ��� �������� ����������� �����������, ��� ������������� ���������������, ������������ ��� ����, ����� �������� �������������� �������� �������� ���������, ��� ���������� ���������� � ���������� ����������.
��� � ����� �������. � ������ �������, �����, �������������� ������������ ����� ����� �������� � ���������� ��� ������. ����� ����������� ����������� ����� ����� ���������� ������ �� ���� ���������� �������� ��������� ����� "�� ������", � ��� ����� ����������� "�������" "����������" �����������, "�������� �������" ���� ��� ������� ������� ������ ������������. ������ � ����������� ��� ��� (����� ������!) ������������ ���������� ������������, � �������� (���� �� ������ ������� ��������� �� �����������) ����������� ���������� ������������� ��� ����, ��� ����� �������������� ������ ����� �����.
����������� ��� ���, � ���� ��� ����� �� �����������, � �������� ������� �����������, ������� ������� �� � ��������� ���� ���������� �� ����� ���������� �������� �������� ���������.
� ���������� �������� � �������� ���� ���-�� ��������. ��������� �������� ������, ��� ����������� ������ ����� ���� ������ ����������. ��� ����� �������� � ������� ��������� ������.
��������� ��������� ������������� "����������� ������".
��� � ��������, ������ � ��� ���������. ������� ������: �� � ��� ������� �����������-����������� �������� ��������?� ����� �������� � � ���, ����� ���� ���� ���������, �� ������!
������ ������� �����: ���� ������� ������� �������, � ������ � ����� ����� ��������� ����� ������� �������� ���������, �� ��������� ��������� ������, ����� �������� ��������� ������ ����������. � � ����� ��������� �������������� ������. �������� ����� ����������� ����� ��������������� ������.
������. � ��������� ����� ��������������� ������������ ������ ������� ���� � ����� ������� ���������.
������. ������� �������� �������� ������� ���� ����������, ������ ��������� ����� ������� �����.
������. � ������ ��� ��� ����� ������������ � ������� ������ ������.
� ����� ��� ������� �������, ���� ��� �������, ����������� ����� ������������. ���� ������ � ��� �������! ���... ��� ����� "���" � �������� ������������� �������, �� ���� �������� ����������� �������, ��� ������� ����� �������� ������� ������� �����. ��� ����� ��� ������, ��� ����� ���-�� ������ ������� ����� ��� ����������� �� �������������� �������, ���������� ��������, ��������� "�������", ������ �������� �������� � �������� �� ��� ������.
� ����� �� ���������� ������� �.������� ���� ����� �����. ������� ������� ���� ������� � �� ������� ���� ������. � ������ ���� ������ � ������� �������� ����, ��� � ������������ ������ �� �����. ���� ������ �� ��������, ���� ������ ������!
��� � � ��������, ������� (���� ������������ ������!) �� ����� ���� �������! �����, ������� ������, ���-�� ������� ������ � ��������� � ����� ������ ������ ��������. ��� �������� ��� � ���������. ��� ������ ��������, �� ��� ����� ������� � ���������, ������� ������ ����������� ����� ������ �����, ����� ��� ������. ����� ��������� ���������� ����������� ����� �����������������: ��-������, �� ������� � ����������� �������, � ��-������, �� �������� ���������������� �����.
������������ �������� ������� � ���, ��� �� ��� ���������, ����� �������� � ������ ������� � � ���, ��� � ���� ��� ����������� ������ �������. ��������� ����� ������, ��� ������ �� ����� ���� �������, �� ������ ������ ������� ������. ������� ������ �����������! � ������ � ��������� ������ ������� "����������� ���������". ��� ��� ������� �������� � ��� ��������� ����� ����� ������ ��������������� ������ � ������ ��� �� ����, ��� � ������� ����������� � ������������ ��������� �������� �������� ���������, �� ������ ��� � �������� �� ������� ����������� ��������� � ������������ ��������.
���������� ��������, ��� � ����� � �������������, ����� ������������� �������, ���������� �������� �������, ��� ������ ������ "�������", ����� ���������, �������� �������. ��� ������� �������� ���� �� �����. ��� ��������? ����� � ����� ��� ������? ��� ����� ��� �������? ��� � � �������� � �����. ��� ������ � ��� ��������, ������������ �������, ��� ��� ����������.
���� �����, � ������ "��������", ����� ���� �������� ������� �� ��� � ������ � ��� ���� �� "���������������". � ��� �����, � ��������. �������� �������, � ��� � ���, � ���� ��, ���� ������ � ����, ����� ������� ����� � "��������" �������. � ��������� ������������� ������ ���� ������� ����� ������. ������ � 1991 ���� �������� ��������� ���������� ������ �������� ���������� ������� �� �����, � ������ �� ����, � ������ �� ���� ��� ���� ������, �� � ����, �������� 5 ���������� ��������. ��������� ����� "�������������" � "��������" �������� �����, ��������, ����������: ���� � ������! � ���� ������ ������ ������! � ��� ������ ����� � ����!�
�������� ������������ ���� ����������. � ��� ������� �� ��� ������������ ����� ������ ������ ������� � "�������" �� ��� ��� ���� 11 ���������� ��������. ��� ��� ����� ���������� ������ �� ������� �� �����������, �� ������������� ����� ������.
�����, ������� ������� � "������������" �����, � ���-�� ����� � ��������. "���������� ������" ��� ������ �� ��� �������������, ��� ��� �� �������� ����, � ����� ���� �� �����. �� ��������, ��� ������, �� � ������ �����, � � ������ ���������� �����, ������������. �� ����� ��������� � ����� �������, ��� ����������. ��, ��� �������, ��������� � ��������� ������������� �������� �����������.
� ���� �� ��� ��� ���-�� ���������, ��� ����� "����������" � ������� ����� ����� ����� � "�����������". ������ ��� ���� ����� �������� ������ (���� ��� �����!), �� ��� ���� �������� � ��� �������� � ������� ��������..., � ��� ����� ���� ����� ������? ������� � �����, ��� � � ��������� �� ����������� � ��������, �� �������� ������� � ������� �������������, ��� �������� �������� ���� ��������� ����� "�������������-��������������" �������.
��������, � ����� ����� ������ ���� ��������� ������������ ������. ���� ������-�� ���� ����� ��� ������� �������� ���������. �� �����, ��� �� ����� ����������, � ��� �����, ����� ����� �������, � ��� ��� ����� �����, � ����� ����� �������. �� ���� ������� ���� ������������ ������, �������� � �������, �������� ������ �������� � ������� �������� �����, ����� ������� � ������ ����� � ������ ������ ����� ������.
���� ������ ������ ���� ���, ��� ��������� ��������� ��������, ������� ������� ������� ����������, ���������� ���������� � �.�., � ������ � ������ ����� �������� ���������. � ��� ��������� ������ ��������� ��������� � �����.
���� ��������� ����������� ��������� ��������� "����������", ������� � ����� � ������ ������ �������� ������ �������. ������ "��������" ������������ � ���������� � �������� ��������� ������� ���� ������� � ����������, �������� �����, ������� �����.
������� ����, ������ ������ � �����, ����������� ������ ���������� ������, �������������. ������ ����������� ������ ������������� � ������������������ � ���, �����������, ������ ������ ��� ������ ������������, ������ ������� ������������� ������ ������ ��������������� � ����������.
��� ��� ������������� � ���, ��� �����������, ��������, ����� ����� ���������� ����� �� ��� �����������, �� ����, �� ����� ���, � "�������������" � � ����� ��������.
������������������ �� ������� ������ ����� � "��������", ������ �� ��������� ������������� ������, ��� ������ �� ����.
|
�����: ������ ��������� ������ �������� ����� ����� ������ ������������� ���� ����� ��� ���� �������� ���������� ������� ������ ����� ������ ����������� |
����� 1611. 7 �������� 2017 ����. 250 ���� 2017 ����. �� 486-490 �� �������� ����������. ��� �� ������. ��������� ������. |
������� |

������� � ������, � �������,
� ��������, ��� � ������
� 486
����� �� ������ �� ������,
�� ����� ������ ������, �
��� ����� �� ��������
������������ ������.
(1904-1967)
� 487
������ ������� ����� �� ������
������ ������ � ����, �����.
���������� ����� ������ ������ ������:
��� ����, �� �����, �� �����.
(1907 � 1982)
� 488
��� ������� � ��� ����������.
�� ������� ������������ �������:
����� �������, ���� � ����� ����� �����������.
������ � �������� ��������������.
(1908-1973)
� 489
���������� ����� �� �����������
������� ����� ������-������:
������� � ������, � �������,
� ��������, ��� � ������.
(1908-2004)
� 490
������� ���������, ������� �������.
���������, ��������� ��������.
���������� ����, ���� ����� �������, -
��� ������ ������� ������� �����.
(1911�78)
06 �������� 2017
������ ��� ������
���� � �������� ������ �������� �������
� ���, ��� ������ ����������� �������������� ������ �� ��������� ������ ����, ������� ����������������, ����� ��������� ������ �������� ������ ������ �������.
�� ������� ������ �������� ���������, ������ ���� ����� ������. ������� ����������� �������� ���� �������� ������������: �������, ����� ����� ����, �� ���������� ��� ������ ���� ��������� ���������. ��������� ����� ������ ������� ������������ � ��� � ���� �������������, � ����� ���� ������ �� ����� ��������. ������� ���� ����� ����� ���������� � ������ ���������� � ������, � ���������������� ������� �URA.RU�.
��� ����, ������� ������� ���������� �� ���� ��� ��������, �������� �� ��������� � ��������� ����������. ����� ���� ����� � ���� ���� ��� ���� �� ��������� � �������� ��� ������� ������� ���������, �� �������������� ���������� ���������, � �������� ������ ���� ���� ��������.
� ���, ��� ������������� ���������� ���� �� ����������� ��� �������, ������� � ���� �� ������������ �������, ������� ���� ������ �������. ���� � �������, ������ ����� �������, ���� ������ �������� � ������������� ������ ������ ����������������. � ��� ���� � ������� �� ���� ����� �� �� ��������������, � ��������� ������� �URA.RU�.
|
|
����� 1476. 23 ������ 2017 ����. 23 ���� 2017 ����. ��� ������. ����������� ���������� ������� �� ����������� � �����-���������. ��������� ������. |
������� |

����������� ���� � ������: ������ �������� ������ ��������, �������
������-��������� �� ������ ������������ � ���, ��� ������ ����������� ������� � ��� ��������� �� ��������� � ������ ��������� ������� - � ������
- � ������ ���� �����������. ����� � �������������-����������� ������� � ������, �� �� ��������� ������, ��� ��� �� ���. �� ���� ��� ���������������, ������������ �� ������ �������� � �������. ��� ��������� � ����������, ����� ��������� ��������������, � � 45 ��� ����� ����� ������� � ����������� ����������, ����� �������� ������ ���������.
����� ����������, ������-��������� �� ������, � ������ ������ �� ���������� � ���� - ��������� ��������� � �������� �������� �������, ����� �������� �������. � �������� ��� �� 20 ��� ������ ������ ���� �� ��������� ����� �� ��������� �������-����������.
- � ������, ��� �������� ���������� ������� ��� ������ �� �����. ��� ������ �������� ������ ����� ��� ���. � ����� � ��������, ������� ������� �� �����, ��� ������. ����� �� �����������, ��� ������, ��� ����� ����, ��� �������������. � � ���� ����� ���������� ����� �������� ����� ������ - ��������� �������. ������� ����� �������, ����� ������ ������ ���� � ��� ����� �����, ����! � � ��������� � ����� ����! � ����� ������� �� �����, ��������� �������������. � ��� �� �������, �������, � �� ������, ��� ��� ���� �������, �� ������� �����, � �� ������� ���
������, ����� 20 ��� ��������� �������� � ����������� �������������� ������ ������, ��� ����� ����������� ��� �� ������. ��������, ����� ������ � ������ �������������� ���������������.
��� ������ � ������ - ��� 10 ��� ������ ����
- � ���� ���� ��� ������: � ������� ������, � ��������������� �������� � � ������ ������������ ����� - ���� ����� � ������ ���. � ����� ������ �������� ��� �������� ��������, � ��� ����������, ��� ������ ���� ����������� 500 �������� � ����� � ���� ���� ���������. ������� ���� ����������� ���������, � ������� ����� ���� ��� �������. � ����� � �������. ��� � ������ ���� �������. ������������ ������ ����� ����� �����, - ���������� ����.
����� ���������� ���������������� ������� �� ��������. ��������, �������, �� ���� ������ ��������� ������, ��� ����� � ������ �������. � ����� ������, ��� ��� ���� ������ ����� �� ����������� �����. �������� ������������� ������� � ������, �������, ��� ��� �������� ����� �� �������, ������ � ��������. ���������������� ������� ���������� ���������� �����. ���������� ���� ��������: ��������� � ���� ������ � ����� ������� ����� ����, ��� ������ � ����� �����������, ������ � ������. ��� ���� ��� � � 2009 ���� - ������ �������� � ������� ��������������� �������� �������. ��� ����������� - ���� �� ������� ������� �� ������������ �������. ��� ��������� � ������ ���������� �� ������, ������� ������.
Yesterday, 9:58 PM
��������� 2017 - ����������� ���������� ������� �� III ����������� ������������� �������� ������������ � ������� ���������� � ������������������ �������������
� �����-����������
1 file
� ���������,
������� �.�.
��. ��������: 5020138_priglashenie_.pdf
��� ���� � ������� ���������� � ������������������ �������������
�.�.���������, �.�.������
� ����������� ���������� ���������
������������ �� �������������� �����
�������� ����������� (���), ����������� � ������� ������������� ������������� ������������� ���������������� �������, ��������� ������������ ������������� ����������� �� ������� ������������� �������������� ���������. ��� ������� � ��� ��������� ��������������� � ����������� �������� (1, 2, 4, 7, 8). ���� ��������� 5290 �������� ������������� � ������� � ���������� �������������. ������������� ����������� ������������, ����������������� � ������������� ������������ ������� �� � ����� ��������������� ��������� �������������� �������� ��������� ��� �������� �������������: ����������������, ��������, �����������������, ����������������� � ������������ (5, 6).
1. ���������������� �������� ��� �������������� ������������� ���� ��������� �����, ������������ ���������� ������������� �������, �������� ������ ������� ������� �����, ������������ �������� �������� ������������������ � ����������������.
2. �������� �������� ��������������� ����������� ��������� ���������� ������������� �������� ����������, ���������� ������������ ���������� ����������� � ��������������� ���������� ������ ���������������� A, G, M.
3. ����������������� ������ ��� ���������� � �������� �������� ����� �� ���� ���������� �����������, ���������� ����������� � ������ �����. ��� ���� ���������� ��������� ���������������, ������������� � ���������� ����� ��������������� ����������, ���������� ���������� ������������ ���������, ���������� �������� ������������������� ���������. ��� ��� �������� � �������� ������ ��������������� �������������, ���������� �������� �� ������� � ������������� ���������� ���������� �������. � ���������� � ��������� ���������� ���������� �����������������, ��� �������������� ������������ ������������������� ������������.
4. ������������ ����� � �������� ������������� ��������������� ������ ������������� ������� �� ������� ����������� � ���������� ���������. � �������� ��������������� ��������� ����������� � �������� ������ �����������, ��������������� �������, ���������������������� �������, ��������-����������� �����, ������������� ���������� ����������� � ����������� ����������������� ����������. ��� ������������������ ��������, ������������� ���� �����������, �������� ���������� ������������� ���������� ����������� � ����������� ��������� ���������� ��������������. ��� �������� ��� ���������� ��������� � ������������ ���������� �����������: ��� ������� ���������� ������ ��� ���������, � ������ �� ��������� ��������� � ����������.
5. �������� �� ��������� ������������� ���������� ���������� ������������ (������, �������������, ����������� � �.�.) ����������� �������� ������������ �������� �����. � ���� ����� �������������� ����������� ����� � ����������� �� ������������� ������������ � �������� ����������� ��� ���������� � ������� ���������� ��������, ���, � ���� �������, �������� ������� ���������� �����������.
������������� ��������� ������������ ��� �������� ������ ������������ � ��������� ��������� � ���������� ����������� ������� � ��� ������ ������������ �� ������ ������� ���������, �������������� ���������. ��� ����������� � ���������������� �������, ��������� ����������������� �����������, ������������� ����������� �� ������������ ������� ����� �� ��������� ��������� �������������� ����������, �������� ������ ����������� � ������������� �������� ����������, �������� ������� ���� ��� ������������ ������������, �������� �� ��������� ����������� �����������, ������������� ������ ���������, ������������� � ������ ���������� �����������, ��������������� � ��������� ��� ��������� ������ �������.
��� ������������� ������������ �� �������������� ����� �������������� �������� ����������� ������������ ���������� ���� �������������������� �������� ��� ��������. ��������, ��� �������������� �������� ������������ ������� ����������� � ���������� �����, � ����� ���������������� ��������� ��������� � ������ ��������� ������������� ������� � �������-���.
���� ������������� ������������� �������������� �������� ������� ������ ��� ��������� ��������� ������ � ������� � ������������� � ��������������� ��������������������, � ����� ������������ �������� ����������� ������������� ��������� ������������ � ������� � ������������� ���������� � �������� ��������������� �������� �������� ������������� � ������������ ���� ��������. ��� ��� ������� ��������� ���������� ��������� ������������ �� �������������� �����.
����� ���������� � ���������� ��� �������� ������� � ����� �������� ����������� ���������� ���������� ��� ������� ���������� �������, ���������� ���������� ������������ �������������� ������, �� ����������� ������������� �������� �������.
�������� ����������� �������������� ���:
� ��������������� ����� 60 �/�;
� ������������ ��������� ����� 100/60 �� ��. ��.;
� ������������� ��������� ������������ ��� ���������� �������������� ��������� � ������, �������, ����������������� ������ (�������� ������� ������� � 12-�������� �����, �������� ������������), ����������������� �������;
� � ������� � ���������������� ���������� �� ���� ������������� ����������� �����������.
�������� ������ �� ��������� ��������� ��� ���������� ��� ����������� �������������� ������������� ����������-�������� �������������� ����� ��-0,5 � ��-05-04. � ���������� � ���� ��������� ��� ��������� �������� ����������� � �������� ������ �������� �������� �� ���������������� ���������� ������������� ������������� �������� ������������� �������. �������������� ���������� �������� ��� �������� �������� ���������������� ��������� ����� ������� �������������� ������������ ���������� ����� ��������.
� ������������ � ������������ ��������� ��������-���������� ������� ��� ���������� ��� ����� �������������� ����������� ���������� ���-3,5, � ����� ������������� (��������, ��� �������������, �. �����-���������) � ������� ����������� (������� ����������, �. ������) (3).
������������ ��-05-04 � ��������� ����� ����� ����������� ������ �� ����� ��������� ��Ի (��� ���, ������), ������� ������ ����������� ���������� ���������� � �������������� ������� � ��������, ��� ��������� ������������� �������������� ������������. � ���������, ������������ ����� �������� ����������. ������������� ������������� ������ ����������������� ������ �������� ����������� ������ � �������������� ������������ ����� �������� � ������ ������������ ��������� � ������� ���������������.
��� ���������� ������������������� ������������ ���������� ��������� ���� �������� ���������. �� ��������������� �������� ������������ �������� ������������� ������������� ��� ������� �����������. ���� ����� ��� ������������� ���� �����, �������� ����, � ����� ���� ���������� � �����. ������� �������������� ������������ ���������� ��� ������. ������������ ��� ������ ����� � ������� �������� �������� ��� ���� ��������� 1,5�2 ��, ������, � ������ ������������� ������������ �������������� ��������� ����� ����� ������������ �� ������� ���������� ������� ��������� 0,8�1,0 ��. �� ���������� ���������� ����� ���������� ����� ������� ������������ ��������. ��� ������������� ����� ���������� ������� ����������� � ������� �������� ��� ���� ��������� �� 0,5 �� ����� ���� ���� �����. �����������, ��� ��� ������������� ��������� ����� ���������, ����������� ������������������ � ������������� ����� ���������� �������� ���������.
� �������� �������������� ������������ ������� ��� ��������� ������� ���������. ������� �������������� ����� �������� ����������� ������������ ��������� �� 5 ��� �� ������������ 100�300 ��. �������� �� �� ����� ���� � ����������� �� ��������� ������ �����������, ����������� � ������� ����������� �����. �������������� �������������� � ������������������ ������� �� ����� ���������� ������������ ����������� ���������� ��������� ����� ���������������� ���������� �������� ��������. ���������������� ������� ���������������� ����������� 25 000 ��. �������� � ������� � 125 �� �������������� �������� ������� ������. ���������� ������� �������� � 1 �� 200 ��. �������� � � ������� �������� ������������� ������� �������� � ���������������� ���������� ���������� �� ��������� 1,0 ��/��� (1 : 30) � ����������� ���������� � ��������� ����� �������� ��������� 500 �� ������ �� 0,5�0,25 (1 : 60�1 : 120) ��/��� ��������������.
������ ���������� ��������� ������ ������������ � ������ �����, ����� ����, ������������, �������� � ������ �����������. ������� �� ������� Moore (���������� �� �������������� � �������������� ��� ��������� ����. �.�. ��������. � �.: ��������. 1982. � �. 40) ������������ ����� ������������� ����� (���).
�����, ���� �������� 70 � ����� ���, ��� �������� ���������� �� 0,9, ��������� � ������� ����� ��� ������ �� 10% �� ��������� � ������ �������� ��������. ����� � ������ ����������� (��) �������������� ����� ������������� ������ (���) � ��: ��� = ��� × (1 ���).
�, �������, � ����������� �� ������ ������ ����� ����������� ������� �� �������� 30 ��� 40% ���. ��������, ��� ����� 5% ��������� ������ ���������� ������� ��������������, ���������� � ���������� ������� ����� � ��������� ��������������� � �������, �� ��� ����������� ���������� ��������� ������ (���) �������� ����������� 1,05. ��� = ��� × (30 � 40%) × 1,05.
���������� ������������ ��������� � ���������� �� ��������� � ������������������ ������ ������������ ������� �����, ��������� �� � ��������� ��������������, ����������� �� ������ � ����������, ������������ ����������� ������� ��������� � ������������ ������������ ����������� � �������� ��������. �� ������ ����� ���� �������������������� ���� ����� ��������� ������������ ����������� �����������, �������� ������� ��� ���������� � ��������.
����������� ��������� ��������� ��� ������ ������������ � �������� ������������� ��� ������� �����������, ��� ��������� ������������ ������������� �������� ������ ��������. � ������ ���������� ������������������ ������ ������ ����� � ������� ��� ���������� ������������ �������������� �������� � ��������� ������� ����������� ��������� ������������� ��������, ���������� �������� ��������� ����, ������������ ������� �������� � ������ ������, ���� ������ ����� � ����������� ����� ����� ��������� ���������� ������������ �������. ���������� ����� �������������� �������������� ��������������� ������� �������� �������� �� ��������������� ������� � ��������� ���������� � ����������� �������������� �������� � ����������� �������� ������ ����� � ������������ � ���������� ������������ ��������.
������������� ����������� �������������� �������� ���������� ����������� � ���� ���������� ������ ����������� � �������� �������� �������� � ������� ��������� �������� � ���������� ����������, ��������� �������� � ����������� ������ ������, ������ ����������� �� ����������� ������ ����� ���������� ���������� ��� �� ��������������� ���������� ���������� � ����� �� ���������� � ��������� � �������� ���������. � ����� ������� ������������� ������� ������������������ ������� ������ �����, ������ ����������� � ������ ����������������� �������� �� ������ ���������� ����������� ����������� ��������� ��������.
����� �� ������ ������������� ����������� ���������� ����� �� ������������������� ������� ����� �������� ������� �������, ������������ ���������� ��� � ���������� ������� ����������� �������, �� ������� ��� ��������. �������� ��������������� ���� � ������ �������� �������� ��������������� ���������������� ��������� � �������� � ���������� ��������������� �����������. ��� �������������� ����� ����� ������������� ���������� ���������� ����� ����������� �����, ���������� ����������� � ������� �����������. ��� ������� ��������� ��������������� ���� ��������, ��������� �������� �����������, ������ ���������� �� ����� 300 ��./��, � ����������� ��� � ��������� ���������� ������������� ����� � ��������� ��������� 200 ��./���. �������� � ��������������� ����� �������� ��� ���������������� ������������� �������� �������� ��� �� ���������� ������ 100�50 ��./��, � ��������� ��������� �������� � ��������� ���������� 100 ��./���.
������ ������������ ��������� � ������������ ����������� �������� �������������� ��, �� ����� � ����� ���������� ������������. ���������������� ������������ ������ ��������: ������ ��������, ��������� ������������� �������� � ������� ��������� ����������, ������ ��������� ��� ������ �������� � ������������ ������������� ���, ��������� ����� ���� � ����� ��� ������� ������ ������������� �����, ������ � �������� ����������� ��� ������� ������ ������������� ������, ����������� ������ ������ �����.
�� ����� ���������� �������� ��������� ���������� ���������� ������ ��������� ��������, ����� � ��������� ������ ��������, ������ �������� ���� ���������� ������������ ��������, ������� ��������� ���������� � ����������� ����.
����� ��������� ������������ ���������� �������� ������ ����������� � ������ �����, � ����� �������� ����������� ������� ��������������� �����������, ������� ���� ��������� � ���������������� �������. ���������� �������� ����������� ������������� ����� �����, ������ � ��� ������ ����� ������������, ��� ��������� ������� ������������� ����������� �������� ��������� � ���������� ��������� ��� �� ����������.
����� �������, ����������� ������� ���������� ������������� ��������������� ������� � ����������� ���������� ��������� ������ �� ���� ���������, ����� ������������� �� ���� �������, ���������� ����� ���������� �������. �������� ��������� ������ ������� ����������� �������������, ����������� �� �������� ����������� ������������� �������������.
����������
1. �������� �.�., ����� �.�., ���������� �.�. ������������ ������������: ��������� ���������� ������������ ��������� ������������ ������������. � �., 1988.
2. ������ �.�., �������� �.�., ������ �.�., ��������� �.�. ����������� ������������ � ������������� ��������� ����-�������� � �����������-��������������� ��������. ��������� ��������� ����������� ����� ����������� �������� ������������ ��������������� ������� � ����������� ���������, ����, 27�30 �������� 2005 �. � ������������: ���-�� ���, 2005. � �. 219�220.
3. ������� �.�., ��������� �.�., ������� �.�., ����� �.�., ������ �.�., ������� �.�., �������� �.�., �������� �.�. ������������ ������������: ���������� ������������� �������������� ����������� ������������ � �������������� ��� � 011-�� ������. � �., 2004.
4. ��������� �.�., ����� �.�., ������ �.�., ������� �.�., ���� �.�., ������ �.�. ��������������� ��� ������� ����������� ������� ������ / ��������������� �����. � 2002. � � 5. � �. 73�77.
5. ��������� �.�., ���������� �.�., ��������� �.�., ������ �.�., ������ �.�. ���������� ������������ � �������� ��� �������� ��������������� ������������ � ������� ����������� �������� ������. ����������� �������. � 2003. �. 9.
6. ��������� �.�. ������ �������� �����. ������� ����. � �., 2003. � 183 �.
7. ��������� �.�., ������� �.�., ������� �.�., ������ �.�., ��������� �.�., ������ �.�. ������������ ������������ ��������������� ����������� � ������� �� �������� ��-05�. � �., 1985.
8. ������� �.�., ��������� �.�, ������ �.�., ������ �.�., �������� �.�., ������� �.�., �������� �.�., ������� �.�., ����� �.�., ������ �.�., ��������� �.�. ����������� � ��������� ����������� ������� � ��������������� ���������. ������� ����������� �������. ���������� � � 5. � �., 2005. � �. 69�70.
������������ ������� ��������� ������������ �� ���������� ������������ � �������� � ����-��� ����������� �������� ������.
����� � ��� �� 2003�2005 ����
������������ ������� ��������� �������������
�������� �����: ���������������, �������� �����������, ���������������, ������������, �������, ����������� ������� ������.
�. ������������ ������� ��������� ������-������ �� ���������� ������������ � �������� � ������� ����������� �������� ������
�������� ������������ ����� 69 ������� ����������� �������� ������, � ������� � ��������� ������� ���������� �����������.
���� ������: ����������� ������� ��������� ������������ �� ���������� ������������ � �������� ��� ���������� ����������� � ���������� �������� ������������ ��� ������� ������� ����������� �������� ������.
������������ ����������� ������������ � �������� � ������� �� ������������ I�IV ��������������� ������ � ������������ ������������ ������� �� ��������������� ������. ��� ���������� � ������������ ���������� �������� ������ ����� � ��������� �����������, � ��������� � ���������� �������� �����. ����� ����, � ������� � �������� ��������� �������� ����������� ���� ����������� � ������ ��������� ������������� � ���������� ���������� ���������������� �����������, ��� ��������� � ��������� ������ ���������� ���������� ����-������� � ��������� �����. �������� ��������������� 30�40% ������ ������������� ������ ������������� ��������� ������ ������� ������������ ������ �� ����������������� ����������, ������� ������� ���������� ���������� ����������� � ��������� �����, ������������� ������� ��� ���� ���������� ���������� �������� � ������������ �����������. ���������� ���������� ����������� ������������� � ������������ ��������� ������������ � ������� ����������� �������� ������.
� ���������� ��� ��������� ������� ���������� ����������������� �������� ������ ����, ��������������-���������������� ������ � 6 ��� �. ������, ��� ������� ����������, ��� � 81
�. ������, ��������� ���������������� ������� ���, �������� ��������� �������� (�. ����), �������� ��������� �������� (�. ����).
�� ���� ��� ������������ 19 �������� �����, �� ������� 6 ������ � 2 ����������.
����������������� ��������� � ������ �� �������� �������������������� ��������� ������� � �������� � ������� ����������� ����� � ������ ������� ������ � ������������ ��������������. ������ ���� ��������� � ������� � ��������-����������� ������������� ���������� ��������� ���������, ��������� � �������������� ������� ������ �����. ��������� ������������� ������� ����� ����������� ������ �� ������������ ������������������ ��������� � �������� ���������� ����������� ������� ������.
�� ������������� ��������������� (������������) ��� �����-��� �������� ����� � �������� � ������������������ ������� ������� J. Waldenstrom (1946). � ����� ������ ���������� ������������ � ������� ��������������� �������� � ������� � ��������������������� �������������� ������ �.�. �������� � ���������� (1964).
� ���������� ��������� ������, ��������� ������� ��������������� �� �������� ����� ��� ��������� ������������.
������ � ��� �������� ������������ ������� ������ � �������������� ��������� ���������������� ����������� � ���������� �����, ���������� � ������� ���������������� �������� ��������������� ������� ��������� ������� ����� � ������������, ������������� � ��������� ����������� ����� ����������� � ��������� ��������� ���������������.
�. ������� ��������� ��������������� ������������� ��������� ������� ������ �� �������-������������ ���������� ������� ����������� �������� ������
��� ������������� ������������ � �����������-��������������� �������� � ������� ����������� �������� ������ ������ �������� ����� ������������ ��������� ��������� ������, ������������ ��������� ���������������� � ������������ �����������. ����� ������� ����������� �������� ������ ������ �������� ����� ����������� ���������� III�IV ��������������� ������ ��� ������������ �����������. ������ ������ ������� ����� ������� ������� ��������. ���������� ��� ���������� ������������ � ���� ������� ���� ������������� ������������� ���������������� ������� �� ���� �������� ��������� ����������� ��� ����������� ����������� � ���������� ��������� ������������� ����������.
��� ���������� ������������� � ������� ����������� �����-��� ������ � ������� ������� 1153 + 20 �� ������, ������� 2159 + 51 �� �������� ��������. ������ � ������ � ������� ����������� 1067 + 54 �� ������ � ���������� 2050 + 132 �� �������� ��������, � � ������ ������� 1166 + 20 �� ������ � �������� 2185 + 56 �� �������������� �������� ������� ������.
� ���������, ���������� ����������� �������� ������, �� ����� ������������ ��������� ���������������� ����������� ���������� �����������: ������� ��������� ���������� ������������� ��������� � 70 + 2 � ��� �� 68 + 1 � ��� (� > 0,1); ������������� ������������ �������� ����� ������� ��� � ������� ���� 145 + 3 �� ��. ��., � ����� � 140 + 3 �� ��. ��. (p > 0,25), � �������������� ������������ �������� ������������ ��������� � 92 + 2 �� ��. ��. �� 90 + 2 �� ��. ��. (p > 0,25).
������� 1
������� ��������� ������������ (���) �� �������
������ �����������, ������������� ������ ��������� (����)
� ������������� ��������� �����
����������
(���������� �������������
�������������) ������� �������
(�����/�) %
��������� �
�� ��� ����� ���
���������� (n = 7) 5,8 + 0,3 4,6 + 0,3 �21 < 0,05
���� (n = 4) 3,9 + 0,4 2,7 + 0,3 �32 > 0,05
������������ (n = 7) 1,75 + 0,3 0,61 + 0,11 �65 < 0,02
� ������� ��� �������� ������������ ����� �� ����������� �������-������ ������������ ��������� ����������� � 0,4312 + 0,0072 �/� �� 0,4291 + 0,0085 �/� (p > 0,5).
����� ������������ ������� ������ ����� ���������� �� 23% � 76 + 1 �� 59 + 1 �/� (p < 0,001).
��� ������������ ������ ������� ��������� ����� �������� �� ������������ �������� (����. 1).
���������� ������ ����������� ����������� �� 21% c 5,8 + 0,3 �� 4,6 + 0,3 �����/� (p < 0,05). ������� ������������� ������ ��������� ����� ��������� ��� �������� �� 32% � 3,9 + 0,4 �� 2,7 + 0,3 �����/� (p > 0,05). �������� ����� ������������ ������ ������������� ��������� 65% � 1,75 + 0,30 �� 0,61 + 0,11 �����/� (p < 0,02).
�. �������� ����������������� ����������� � ������� ����������� �������� ������ ��� �������� ��������������� ������������� ��������� ������� ������
� ������� ����������� �������� ������ � �������� ��������� ����������� ��������� �������� ������, �������� ��������� ����������� � ��������� � ���������� �������� ����� ��� ���� ��������� ������. ��������������� ����������� ���������� � �������� ��������������� ����� (����. 2). ����������� ������ ����������� � �������� ����������������� ������������ ����� ������������ ������������ ����� ���������� � ������� ����� �������� 30�40% ������ ������������� ������ � ���������� ��������-���������� ����������� �������������� �������� ������� ������. ������������� ��������� �� ������������ ������, ���������� ����������� �� ���������.
� ��������� � ���������� �����������: * � p < 0,05, ** � p < 0,001
��������������� �������� �����, ����������� � ������ ����������� ������� �� 12%, ����� ���������� ������������ ���������������, ������������ �� ������� ������ ����������� ��������. � �� �� ����� �������� ������, �� 11% ����������� � ������ ����������� ������� ����� ������������ ����� ���� ����� ������ �� 4%.
� �������� ���������� ������������ �������� ��������� ����������� ������� ���������� ����������� � 29,0 + 2,2 �� 31,0 + 2,6 ���. ��., ��� ��������������� ���������� ��� ����������� ������� �� 16 � 24% ��������������.
������� 2
������� ��������� ������������ (���) �� �����������������
���������� � ������� ����������� �������� ������ (���)
���������� ��������
(n = 5) ������� ���
(n = 15) % ���������
� ��������
�� ��� ����� ��� �� ��� ����� ���
����������, �/� 0,43 + 0,02 0,42 + 0,01 0,42 + 0,01 �2 �2
��������������� ��������
�����, ����� 4,25 + 0,22 4,74 + 0,22 4,20 + 0,14 +12 �1
�������� ������, ����� 1,37 + 0,02 1,52 + 0,03 **1,31 + 0,02** +11 �4
������ ����������
�����������, ���. ��. 25,0 + 5,6 29,0 + 2,2 31,0 + 2,6 +16 +24
��������� �����������, �� 80,0 + 11,01 7,0 + 6,6 *78,0 + 7,8** +34 �3
���������� ������������ ����������� ������� ��������� �����������. ���� � ������ ���� ���������� �� 34% �������� ����������� �������, �� ����� ��������� ��������� ��������� ���������������, �������� �� 3% ���� ��������.
����� ����������� ������������, ������������ � ������������ �������� ������� ����������� ����� ����������� �� ���������. �������� ����� ��������� �� 10% ��������������� �� ���� �������� �������� ������, � ��������� ����������� ����������� �� 33%. ��������������� ����������� ����������� �� ��������.
��� ������������ ������������ � ������ � ����������� ������� ����������� �������� ������ �������� ���������� ������� ��������� �����������. ��������������� ����� ��������������� ������������ ��������� � ��������������� ����������� ����������� �� ��������.
�. ������� ��������� ������������ � ���������� ��������� ������ ������������� ��������� ������� ������ �� ���������� ��������� �������������� � ����������� ����������� � ������� ����������� �������� ������
����������� ������������ ����������� ��������� �������������� � ������������ ����������� ��������� ������� ������� ��������� ������������ �� ��������� �������� �����. ���������, ��� ������� � ������� ����������� �������� ������ � 40�50% ������� ���������� �������� ��������� ����������� �� 50�60% �� ��������� ���������� �������������, ����������� ����� ������������ ���� �����������, ���������� ������ ���������� ����������� ��������� ����� (����. 3).
������� 3
������� ��������� ������������ (���) �� ����������
��������� �������������� � ������������ �����������
� ������� ����������� �������� ������ (���)
���������� ��������
(n = 5) ������� ���
(n = 15) %
���������
��
��� ����� ��� �� ��� ����� ���
��������� ��������������, % ��� 608 + 11 576 + 13 569 + 12 �5 �6
����������, %
������������ 13,7 + 1,9 19,4 + 2,03 20,4 + 1,7 +42 +49
������������� 77,1 + 1,5 74,1 + 1,3 74,6 + 1,1 �4 �3
������������� 9,2 + 1,4 5,8 + 1,1 4,4 + 1,9 �37 �52
������������ �����������, ���
% 5,8 + 0,2
28,0 + 1,02 5,2 + 0,1
8,6 + 1,7 5,1 + 0,1
29,0 + 1,3 �10
+2 �12
+4
������������, ��� 10,8 + 0,4 9,6 + 0,3 9,4 + 0,2 �11 �13
��������� ����������, ��/�� < 7 15,3 + 3,3 10,1 + 3,5 +119 +42
� ������� ��������� �������������� � ������� ����������� �������� ������ ����� ������������� ���� ���� ����������� �������� �� 5%. ����� ���������� ������������ ���� ���������� ��������� �� 6%, ��� ��������� �� �������������� ��� ���������.
����� �������, �� �� ����� ����������� ��������� � ������������ ������� �����������. ���������� ���� ������� ��� ���������, ������������ � ������ 42%, ����� ������������ ����������� �� 49%.
������� ������������� ����������� ����������� �� ����������, ��������� � ������ ���� �� 4% �������, ��� � ��������. ����� ������������ ��� �������� ��������� ������������� �������, ���������� �� 3%.
����� ������������ ��������� � ������� ����������� �������� ������ � ������ ������� �� ������� ������������� �����������. ���� ���� ����������� ����� ������������� ���� ������ ������������ ������ �� 37%. ����� ������������ ������� ������������� ����������� �������� �� ��������� � �������� �� 52%. ����������� ���� ����� �� ������������ ����������� � ������������. ���� �� ���������� ������������ ���� ���������� ��� ���� ������������ �� 10�11%, �� ����� ��������� ������������ ��� �������� �������� ���� �� 12�13%, ��� �������� �������������� � ������������� ����������.
������ � ��� ����� ���������� ������������ ������� ���������� ����������� � ��������� ����� �� ������ �� ���������, ��� ����� ���� ������� �� �������� ������� ������������� ����������� � ���������� ������� ������������, �� ��������� � 15,3 + 3,3 �� 10,1 + 3,5 ��/��, ����������� � ������������ ������. ��� ���������, � ����� �������, �� ���������� ����������� ����������� ��� ����������� ����� ������������������ ������ ������������� �����, � ������ �������, �� ��������� �������� ���������� ����������� � ������� ����������� ������.
�. ������������ ��������� ������������ � ���������� ��������� ������ ������������� ��������� ������� ������ � ������� ����������� �������� ������ � �����������-��������������� ��������
������������ ���������������� � �������������� ����������� ��������� �� ������������ ���������� ������������, �� ���� ������� ���, ����������� ������ ��� �������� ��������� �������������� � �������������.
������ �����, ����������� ���������� ��������� ������ ����������� � ������� ������������� ������ ��������. � ���� �������, ��� �������� ��������������, ������ �� ������������������ �����������: ����� ����, ����� � ���������������� ����. �������� 30�40% ������ ������������� ������ ������������� ��� �������������������� �������������, ��������� ������� ��� ���� ������������� �� ������ �������� ������������ ��������� ����������� � ����� ��������.
������ �������� ������������ ���������� �������� ��������� �������� ������������� ��� ��������� ��������� ������ �� ����������� �������� � ������������� ������������ ������������ ������������ �������������� �������� ������� ������ � ��������-���������� ���������� ��� ���������� ��������� ���������� ������������. ������������ ���� �������������� ������� �������������� ������������ ������ �����������, ������������ �� ������������ � �������� ������ ������������� ������ � �����.
������� �������� ������������ ����� ������������� � �������� �������������� �������� ��������, ������� � ������� �� ������ ����������� � ���� ����� ��������� ��������� �� �������� �������� ������������������� �������. ������������ �������� �������� �� 5 ����� �� ������ ������������ �� ������� 300 ��./�� � ���������� ������ ��� � ��������� ���������� ������������� ����� � ���������� ��������� ��������� 200�100�50 ��./��� (� ������� �������� ������������� ������� ���-1) ��������� ���������� ���������� ������������� ����������� �������������� ��� ��������� ���������� ������������.
��������� ������� ������������ ������������ �������������� ��� ���������� ������������ ����������-��������� ������������� �����. ��� ��������� � ������ � �� ����� ��������� �������������� � ������������ ����������� ����������� ������� �������� ������ � ��������� �� ������� ���������. � ���� ����� ����������-�������� ����������� �������� ����� ���������������� �� ��������� � ������������ ��������.
����� ������� ������������, ����������� ������������� �������� �������, � ��� ������������ � �������������� �� 37�� ��������� ������ ��������� ������ �������������� �������� ������� ������. ������������ ����������� �������� ��������� ������ � ������������� �� ������ ����������� �������, ����������� ��� �������� ������������ �������� ������������ ������� ���������� ���������.
������ ������� ������������ ������������� ��������� ������������ � ����������� ������� � �������� ���������� �������� ����������, � ������� � ������� 1�1,5 ����� ���������� ���������� �� ��������� �� ������ ���������� ������������ ��������� ��� ����������� ��������������� �����. ��� ������������� �� ���� ������� ����� �������� ���������� ������������ � ������, ����������� �������� ����������� � �����������.
�, �������, ��������� ������������ �� �������������� �������� � ��������������� �������� ������������� ������������� ���� ��� ������������� ������������� � ������� � ���������� ������������� � �������� �� 15 �� 83 ���. ���� ����, ���������� ������������ � �������� ����������� �������� � �������, ������� ����� ������������ � ������� �������� � ������� ������������ � ����������.
����������� ������. ������� �., � 64 ��� ������� ��������� �������� ��������� ����������� �����, ��������� ������ ��������������. � 67 ����� �������� ����� ����������� �������������, � �����, �� �����. �� ����� ������� ������������� ����� ���� ������� ������� ������� ����� � ��������� ��������� �����, ������������� ��������� ������� ��������� ������� � ����������� �������������. � ������� � ��������������� �������������. ����� ����� ������� ���������� �������� ������. � 67 ��� ����������� ������������������ � ��������� ������������� ������������: � ���� � � ��������� ����������� �������� � 50, � ������� � � �������� ��. �.�. �������, � ������ � ��� � 67, � ������� � � ��� � 15. �� ���-�� ��������� �������������� � ��������� ����������� ������� ������ ����������� ����������� �������������� � �� ����������, ���������� ����������� ����� ��������� ��������-���������� �������� ��. �.�. ��������, ���� ��������� ����������� �������������� � ����� ����������������: ����� ��������� ������� ����� ���, ������ ��������������, ������� ������� �� ����� ������������ � 70%, �������� �������������� �������� 0,6 �� ��. ��.; ������ ������ ����� ���������� ������� �� 50%, ������ �������� ��������������� ����� � ������������� � ������� ����� �� 50�70% � ���������� ����������� � ���������� �������, ������ ��������� ����� � ������������� ����� �� 90% � � ��������� � ������� �����; ������ ������ ���������� ������� �� ������� ������������� � ������� ����� �� 75%; ��������� � ���������� ����� ��������� ����� ���; ������ ��� ����������� ��������������. � ������ ��� ���������� � ���������� ��������� �������� �����������, ������������� �� ��� ���������� ST � ��������������������� ������� � ��������. �� ���� ���������� ������� ����������������� ���������, ���������������������, ������������� ������� ��������� ����������, �������� ����������� ����� ����, ���������� ���������������. �� �������� �����-����������� ������������ ���������. ������� � ������������� ����������� ������������ ���������������� �������. ����� ������� �������������� �������� ����������� ��������� ��������� �� 20 �������� �������������� � �����, ������������ �������� ������ ����������� ������. ����� 1,5 ������ ����� ������� �� ���������� ���������� ������� ������ ����������� ������ ��� ��������� � ���� ����������� ������� ��� � 81 � ����������� �� ������ ������� ��������. �������� ���������� ����������� ��������� ���� � ����� � ������� � ����� ����. ������� �� ����� ������ 5 �������� �������������� � ������������ � ��������� ����� �� ����. �� ��� ��� �����������: ����������������� ����� �������� ����������, �������� ��������� ST � ������� ����������. �� 110/70 �� ��. ��., ��� 104 � ���, �������. ��������� ������������ ������� ��� ��������� ��������������. �������� ��������� �� ��� �� ��������. ������� ��������������� �� �������. ���������� ������������, ������������ � �������������� �������� � � �������� ���������� �������. ���������� �������: ���. ������������ �����������. ����� ������������� ������������ ��������� ����� �� �������������� ������������ ��������� �� ������������� ���������� ���������� �� ������ ������� 50 �� (3 ���) ��-�� ����������� ���� � ������� ��� � ������� � ����� ���� � �������� ��������� ST � ������� ���������� ����� ��� �� 2 ��. ����� �������������� ������������� ���������������� ������� ������������ �������� ��������� ���������� �������������� � ���������� ��������������� ���� ����������� � ����������� ����� �� ������������������ ������������� ����� ��-05 ����������� �������� ������-��������� 1700 �� ������ ������������, ����� �������� �������� ���������� ������� � ������������� ��������� �����������, ������ ������ �������� ���������. � ����� ����������� ������������ ���������� ����� 2 ������ ��������� ��������� ��������������� 1800 �� ������ ������������. ����� ���������� ��������������� � �������� ����� ����� ����������� ������ ���������� ����� � ��� ����. �� ����� ��� � ���������� ��������� ����, �������� ST ���� ��������������. ��������� ��������� ������, ���������, ��������, �������. ������� � ������������������ ��������� � ������������� ������������ �������� ��� ������������ ��� ����������� ����������. � ������� ���� � ��������� ������ ������� ��������� ����������� �� ����. ����� ��������� ��������� ��������� ���� �� ��������, �� ��������� ���������������. ��������� ����� ������ ����������� ������, ������� ������� �������������� ��������� �������������� ����������, ����� ��������� �������� � ��� � 81. ������������ �������� ��� �� ������ ������ �������� ����������� ��������. ������� ����������� �����-��������-����������������� �����, ���������������� �������, �������������������. ����� ����� ����� ������� ��������� ������ ��������������� 1750 �� ������ ������������. �������� ����������� ����� ������������. ����� ������ ����� �������� ������������ � ������� ������� �������� �� ����������. ������������� ����������� ����� ������� ����������. � ������� ���� ������� ��������� �� �������. ����� ��� ����� ������� � 68 ��� ��������� ��������� ���� ��� ������, ����������� ���������������, ��� ��������� ���������� � ��� � 81 � ���������� ��������� ��������������� 2000 �� ������ ������������. ����� ������ ������� ��� ���������. ����� ������� ���������� ������������� ������������� ���������� ��������: �� ����� ����� ���������� � ���������, �������� ��������� ������ �� ����. ���������� ��������� ����� ��������� � �������� ��������� ��������. ������������� ������ ��������� ������������ �������� � 70 ��� ����� 2 ���� ����� ���������� ������������. ������� 1600 �� ������ � ���������� ������������. � ���������� �� 9 ��� �������� ��������� ��� 14 ������������� � ������������ �� �������� �� ����. �� ��������� 12 ��� �� 79-������� �������� ��������� 19 ������������� � ������� 27,2 ����� ������ � 45 � �����������, � ������� �� ���� �������� ����������� 1432 + 70 �� ������ � 2,5 � �����������, ��� ���� ������� ������ ����� �������� � 86,4 + 1,6 �� 68,4 + 1,7 �/�, �������� ����� � 4,6 �� 3,8 ���. ��. (��� ����������� � �� 0,41 + 0,02 � ����� 0,40 + 0,02), ������� ����������� � 4,5 �� 4,0 �����/�. ��������� 6 �������� ������������� ��������� ����������� � ��������� �� ���� ����� � ������� 1100 + 55�� ������ � ���������� ������� ������� ������������� �������� ������� ������, ��� ��������� �������� ��������� ����������� ���������� ����������.
����������� ������������ ��������� �������� ������������� �������� ������ ������� ����������� �������� ������ � �����������-��������������� ��������, �������������� ���������� ������� �������, ��������� ������������� ���������������� ���, �������������� �����������������, ���������� ���������� ����������, �������� ������ ��������������� ���������.
��������������� ������������ ����������� ����������� ����-�������� �� �������� ����������� � ������������ ����� �������� ������� ���������� ������ ����� � ��������� ������ � �������������� ����� ���������� �������� �������� ����� � ������ �� ��������� � ������������ ����������-��������� ����������������.
������������ � ������ ������������ ������������ � ��������������� �������������� � �������� ������ � ��������������� (2004, � 39, 17�32) ��� ��������� ������������� ����������� ��������� ������������ � �����������-��������������� ��������, ��� ������������ ���������� ���������� ��������� ������������ �� ������������� ��������.
������������ �����- � ������������������ ����������� ����� ������� � ����������� �������� ������ ������� ��������� �������� ������ ����� � ������������� ���������� �����������, ������������ ������� ������������� �����������.
����������� ������� ������ �������������� ��������� ��-������� �������������� ������������ ����������� � ���������� ������ ���������� ���������� ����������� � ��������� �����, ��� �������� ��������� �������� ������������������ ����������������� �����������.
�������� ��������������� 30�40% ������ ������������� ������ ������������� ��������� ������ ������� �������� ����������������� ����������, ������� ������������ ���������� ����������� � ��������� �����, ����������� �� ������� ���������� ��������� ����������� � ������������ �����������, ����������� ������������� � ������������ ���� �������� ���������.
������ �������������� �����
1. ��������� �.�., ����� �.�., ������ �.�., ��������� �.�., ������ �.�., ���������� �.�., ��������� �.�., ��������� �.�., ������������ �.�. ����������������� � ����������������� ��������� �������� ������������� ������������ � ������� ����������� �������� ������. ��������� ������ ������������� ������� ����������� ������������ ��������������� � ������������ � ��������-���������� ��������. � ������ 5�6 ������� 2003 �. � �. 75.
2. ��������� �.�. ������ �������� ����� (������������ ���-�����), �������-����. � �., 2003. � �. 182.
3. ������ �.�., ��������� �.�., ������ �.�., ������� �.�., ����� �.�., ������� �.�., ���� �.�., ������� �.�. ����������� � ���������� ���������������� ��������� ����������� ��� �������������� �������������� ������� � �������� 75 ���. � ��.: ����������� ��������. ����� ����������� � ��������, ��������������, ���������������. � �., 2003. � �. 185�187.
4. ��������� �.�., ������ �.�., ���������� �.�., ��������� �.�., ��������� �.�., ������ �.�. ������������ � ������������ � ������� ����������� �������� ������. �������� �����������. ���������-���������� ������. � 2003. � �. 76. � � 3. � �. 176.
5. ��������� �.�. ���������� �.�., ��������� �.�., ������ �.�., ������ �.�. ���������� ������������ � �������� ��� �������� ��������������� ������������ � ������� ����������� �������� ������. ����������� �������. � 2003. � �. 9. � � 3. � �. 40�43.
6. Gorbunova N.A., Ershova L.I., Likchovetskaya Z.M., Kurbanova G.N., Postnicov A.A., Bozhiev A.A. HEMORHEOLOGY AND ERYTHRODIERESIS IN PATIENTS WITH ISCHEMIC HEART DISEASE. MEDICAL PLASMAPHERESIS. Jornal of Ingeneering Physics and Termophisics 2003, Vol.76, No 3, p. 681�683.
7. ��������� �.�., ������ �.�. ����������� ������ �����-����������� ������������ (������������� ����������). ����� ����������� ����������� ����������� �������� ���������� 25�26 ��� 2004 �. � �., 2004. � �. 45.
8. ��������� �.�., ������ �.�., ��������� �.�., ������ �.�., ���������� �.�., ��������� �.�., ������� �.�. �����������������, �������������, ������������ � ����������������� ������� ������������ � ������� ����������� �������� ������. ����� ����������� ����������� ����������� �������� ���������� 25�26 ��� 2004 �. � �., 2004. � �. 46.
9. ��������� �.�., ������ �.�., ��������� �.�., ���� �.�., ������ �.�., �������� �.�., ��������� �.�., ������ �.�., ���������� �.�.,
��������� �.�., ������� �.�., ������������ �.�., ������� �.�. ������������� ������������ ��� ������� ������������ �������. �����. ����������� ����������� ������� ����������� � ���������������, 8�10 ���� 2004 �. � ���., 2004. � �. 188.
10. ��������� �.�., ������ �.�., ���������� �.�., ��������� �.�., ��������� �.�., ������ �.�., ����� �.�., ��������� �.�. ����������������� � ��������������� ������� ������������ � ������� ����������� �������� ������. ��������� 22 ���������� �� �������� 21-26 ���� 2004 �. � ������, 2004. � �. 42.
11. ��������� �.�., ������ �.�., ���������� �.�., ��������� �.�., ������ �.�., ������� �.�. ������� ��������� ������������. ������� ����� ��������������� �����, ������������� ���������� / ��� ���. ��������� �.�. ��������, ����. �.�. ���������, � �., 2004. � �. 73�79.
12. ��������� �.�., ������ �.�., �������� �.�., ������ �.�., ��-
��� �.�., ������ �.�., ��������� �.�., ���� �.�., ������� �.�., ������� �.�. ������������ ����������� ��������� ������������ � �����������-��������������� ��������. ������ � ���������������. � 2004. � � 39. � �. 17�32.
13. ��������� �.�., ������ �.�., ������� �.�. ����������� � ��-����� ������� ������������ � ����������� �������� ����������� ��������������. ������������ � ��������� ������������ � �����������. ��������� VI ���������� ������� ����������� 11�13 ��� 2005 �. � �., 2005. � �. 60�61.
14. ������� �.�., ������ �.�., �������� �.�., ������ �.�., ��������� �.�. ���� ������������� ��������������� � ��������������� ������������ �����������-��������������� ��������. ����� ����������� �����������. ����������� �������� ����������
30 ��� � 1 ���� 2005 �. � �., 2005. � �. 126�127.
15. ������ �.�., ��������� �.�.,������ �.�., ������� �.�., ������ �.�., ������ �.�., ��������� �.�. �������������� ����������� �� ������������ ����� � ����������� ������� ������� ����������� �������� ������. ����� ����������� ����������� ����������� �������� ���������� 30 ��� � 1 ���� 2005 �. � �., 2005.
16. ������ �.�., �������� �.�., ������ �.�., ��������� �.�. ����������� ������������ � ������������� ��������� ������������ � �����������-��������������� ��������. ��������� ��������� ����������� ����� ����������� �������� ������������ ��������������� ������� � ����������� ���������, ����, 27�30 �������� 2005 �. � ������������: ���-�� ���, 2005. � �. 219�220.
17. ������� �.�., ��������� �.�., ������ �.�., ������ �.�., �������� �.�., ������� �.�., �������� �.�., ������� �.�., ����� �.�., ������ �.�., ��������� �.�. ����������� � ��������� ����������� ������� � ��������������� ���������. ������� ����������� �������. ���������� � � 5. � �., 2005. � �. 69�70.
18. ������� �.�., �������� �.�., ������� �.�., ������� �.�., ��������� �.�., �������� �.�. ������������ ���������������. ������������ ��������. � �., 2005. � 544 �.
19. ��������� �.�. �����������? ������� ����� � ������. ���������� ������. ������� �������� �������� ����������, 2005. � � 12. � �. 9�10.
20. ��������� �.�., ������ �.�., ��������� �.�., ������ �.�., ��������� �.�., ���������� �.�., ������� �.�., �������� �.�., ��������� �.�., ������ �.�., ���� �.�., ������� �.�., ������ �.�., �������� �.�., ����� �.�., �������� �.�., ������ �.�., ������� �.�. ������������ ������� ��������� ������������ �� ���������� ������������ � �������� � ������� ����������� �������� ������. ����� �������������� 5/IV.2/03 �� 2003�2005 ��., ��� 616.15;616.1;615.225;616-08, � �������������� 01200301546, ����������� � ���������� 02200601120, 21 ���.
��������. �������� ����������� �� �����������
|
�����: ������ ��������� ������ ��������� ���������� ����������� �����-��������� ����������� ����� ���� ��������� ������ ��������������� ������� ������������ |











