-Рубрики
- Почему боли в печени (15)
- Боль печень и желчный пузырь (14)
- Боль в печени симптомы (14)
- Боли ниже печени (13)
- Как снять боль в печени (13)
- Боли в печени чем лечить (12)
- Симптомы боли печени у женщин (12)
- Боль в печени что делать (12)
- Какие признаки боли печени (11)
- Боль в районе печени (11)
- Боли в области печени (11)
- Признаки боли печени (11)
- Лекарство от боли в печени (11)
- Таблетки от боли в печени (11)
- Печень боль в боку (11)
- Боли при больной печени (11)
- Какие боли если болит печень (10)
- Боли в печени и поджелудочной (10)
- Боль в правом боку печень (10)
- Печень какие боли (9)
- Печень боли в спине (9)
- Печень головная боль (9)
- Боли в животе печень (9)
- Где боли печени (9)
- Печень боль суть (8)
- Боли в печени лечение (8)
- Острая боль в печени (8)
- Боли в правом подреберье печень (8)
- Боль в печени (8)
- Болит печень что выпить чтобы прошла боль (8)
- Боль справа печень (8)
- Причины боли в печени (8)
- Печень и желчные боли (7)
- Может ли боли печень (7)
- Симптомы боли печени у мужчин (7)
- Боли под печенью (7)
- Поджелудочная железа и печень боли (7)
- Сильная боль в печени (7)
- Боль в области печени причины (7)
- Боли в печени симптомы лечение (7)
- Боль в желудке и печени (7)
- Боли при циррозе печени (6)
- Диета при болях в печени (6)
- Боли когда болит печень (6)
- Боли при болезни печени (6)
- Боль печени после (5)
- Боли печени алкоголя (5)
- Признаки боли печени человека (4)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Другие рубрики в этом дневнике: Таблетки от боли в печени(11), Симптомы боли печени у мужчин(7), Симптомы боли печени у женщин(12), Сильная боль в печени(7), Причины боли в печени(8), Признаки боли печени человека(4), Признаки боли печени(11), Почему боли в печени(15), Поджелудочная железа и печень боли(7), Печень какие боли(9), Печень и желчные боли(7), Печень головная боль(9), Печень боль суть(8), Печень боль в боку(11), Печень боли в спине(9), Острая боль в печени(8), Может ли боли печень(7), Лекарство от боли в печени(11), Какие признаки боли печени(11), Как снять боль в печени(13), Диета при болях в печени(6), Где боли печени(9), Боль справа печень(8), Боль печень и желчный пузырь(14), Боль печени после(5), Боль в районе печени(11), Боль в правом боку печень(10), Боль в печени что делать(12), Боль в печени симптомы(14), Боль в печени(8), Боль в области печени причины(7), Боль в желудке и печени(7), Болит печень что выпить чтобы прошла боль(8), Боли при циррозе печени(6), Боли при больной печени(11), Боли при болезни печени(6), Боли под печенью(7), Боли печени алкоголя(5), Боли ниже печени(13), Боли когда болит печень(6), Боли в правом подреберье печень(8), Боли в печени чем лечить(12), Боли в печени симптомы лечение(7), Боли в печени лечение(8), Боли в печени и поджелудочной(10), Боли в области печени(11), Боли в животе печень(9)
Цирроз печени |
Дневник |
Цирроз печени — симптомы и лечение
Цирроз печени — это нарушение формы и функциональности структуры печени под воздействием внешних факторов. Чаще заболевание возникает у мужчин, но и у представительниц слабого пола также есть предрасположенность к этой болезни. Это заболевание занимает третье место в мире по смертности. Давайте же выясним самые главные причины возникновения данного заболевания печени.
В первую очередь цирроз печени считается последствием гепатита С. Также злоупотребление алкогольными напитками провоцирует разрушение печени и возникновение цирроза. Можно отметить и то, что болезнь может возникнуть у работников вредных химических заводов выбрасывающих вредные токсины, ведь они в свою очередь оседают на печени и медленно ее разрушают. Если у больного было обнаружено нарушение желчевыводящего оттока, нужно срочно принимать меры, чтобы восстановить его функциональность, так как в течение года эти нарушения приводят к разрушению печени (циррозу).
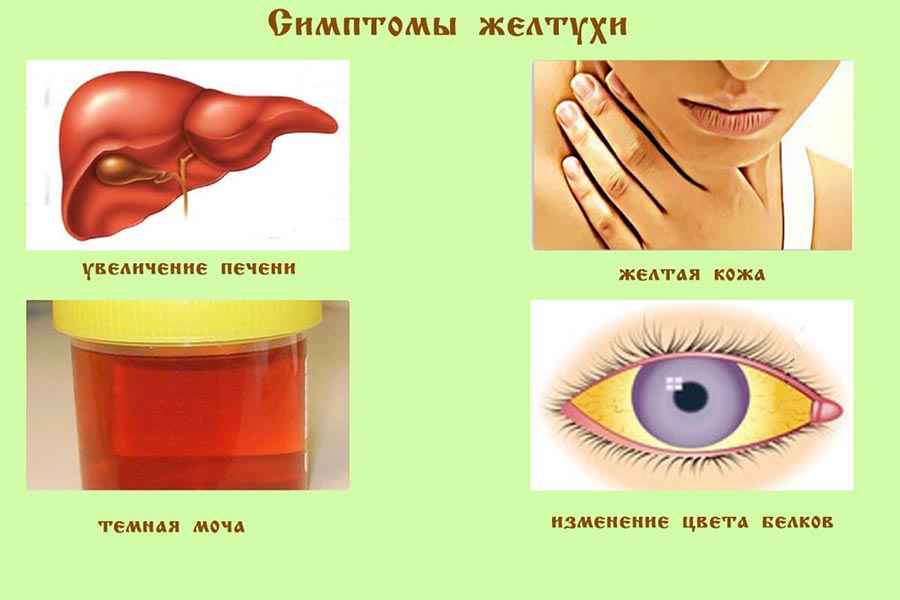
К проявлениям цирроза печени относятся:
- резкое похудение;
- отсутствие аппетита;
- ухудшение общего состояния;
- боли в животе;
- кожа и глаза желтеют.
Следует отметить, что вредные частицы, которые разрушают печень, двигаются по организму и доходят до головного мозга. Там под их воздействием начинают происходить необратимые процессы, такие как общее ухудшение сознания, нарушение зрения, нарушения в опорно-двигательной системе. Особенно часто под воздействием вредных частиц появляется излишняя сонливость, человек постоянно чувствует слабость и все время находится или в полудреме, или во сне. Разбудить его и заставить бодрствовать очень сложно.
Хочется подчеркнуть, что цирроз печени излечим, но нужно иметь желание лечится, а также устранить причину его возникновения. То есть, если это алкогольный цирроз – забыть про алкоголь, если гепатитный цирроз – принимать противовирусные средства, а еще лучше обратиться в клинику, которая осуществляет лечение гепатита С в Киеве , так как больному следует постоянно находиться под наблюдением врачей.
Что же делать, чтобы избежать такого заболевания? Первое — это вести жизнь без вредных привычек: алкоголя, наркотиков и никотина. В обязательном порядке нужно принимать современную вакцинацию против всех видов гепатитов. При малейшем нарушении функциональности печени, обязательно обратиться к врачу–специалисту. Печень играет роль мощнейшего очистителя в организме. Не забывайте об этом.

Подпишитесь на наш канал в TELEGRAM
Друзья! Подписывайтесь на наш канал в Telegram и будьте всегда в курсе самых последних новостей. Клац и н овости прилетают прямо к Вам в карман!
Цирроз печени — симптомы и лечение
Цирроз печени — это нарушение формы и функциональности структуры печени под воздействием внешних факторов. Чаще заболевание возникает у мужчин, но и у представительниц слабого пола также есть предрасположенность к этой болезни. Это заболевание занимает третье место в мире по смертности. Давайте же выясним самые главные причины возникновения данного заболевания печени.
В первую очередь цирроз печени считается последствием гепатита С. Также злоупотребление алкогольными напитками провоцирует разрушение печени и возникновение цирроза. Можно отметить и то, что болезнь может возникнуть у работников вредных химических заводов выбрасывающих вредные токсины, ведь они в свою очередь оседают на печени и медленно ее разрушают. Если у больного было обнаружено нарушение желчевыводящего оттока, нужно срочно принимать меры, чтобы восстановить его функциональность, так как в течение года эти нарушения приводят к разрушению печени (циррозу).
К проявлениям цирроза печени относятся:
- резкое похудение;
- отсутствие аппетита;
- ухудшение общего состояния;
- боли в животе;
- кожа и глаза желтеют.
Следует отметить, что вредные частицы, которые разрушают печень, двигаются по организму и доходят до головного мозга. Там под их воздействием начинают происходить необратимые процессы, такие как общее ухудшение сознания, нарушение зрения, нарушения в опорно-двигательной системе. Особенно часто под воздействием вредных частиц появляется излишняя сонливость, человек постоянно чувствует слабость и все время находится или в полудреме, или во сне. Разбудить его и заставить бодрствовать очень сложно.
Хочется подчеркнуть, что цирроз печени излечим, но нужно иметь желание лечится, а также устранить причину его возникновения. То есть, если это алкогольный цирроз – забыть про алкоголь, если гепатитный цирроз – принимать противовирусные средства, а еще лучше обратиться в клинику, которая осуществляет лечение гепатита С в Киеве , так как больному следует постоянно находиться под наблюдением врачей.
Что же делать, чтобы избежать такого заболевания? Первое — это вести жизнь без вредных привычек: алкоголя, наркотиков и никотина. В обязательном порядке нужно принимать современную вакцинацию против всех видов гепатитов. При малейшем нарушении функциональности печени, обязательно обратиться к врачу–специалисту. Печень играет роль мощнейшего очистителя в организме. Не забывайте об этом.

Подпишитесь на наш канал в TELEGRAM
Друзья! Подписывайтесь на наш канал в Telegram и будьте всегда в курсе самых последних новостей. Клац и н овости прилетают прямо к Вам в карман!
|
Код по МКБ-10 хронического вирусного гепатита |
Дневник |
Классификация гепатитов по МКБ-10 — коды болезней
Как правило, гепатит (код по МКБ-10 зависит от возбудителя и классифицируется в диапазоне B15-B19), который представляет собой полиэтиологичное воспалительное заболевание печени, имеет вирусное происхождение. Сегодня в структуре патологий данного органа первое место в мире занимают вирусные гепатиты. Инфекционисты-гепатологи проводят лечение такого недуга.
Этиология гепатитов
Классификация болезни сложна. На 2 большие группы делят гепатит по этиологическому фактору. Это невирусные и вирусные патологии. Острая форма включает несколько клинических вариантов, имеющих различные причины возникновения.
На практике выделяют следующие разновидности невирусного недуга:
- Воспалительно-некротический характер имеет прогрессирующее поражение печени при аутоиммунном варианте, то есть если развивается аутоиммунный гепатит. Собственный иммунитет разрушает печень.
- Вследствие длительного облучения при дозах более 300–500 рад в течение 3–4 месяцев развивается лучевой вариант воспаления ткани печени.
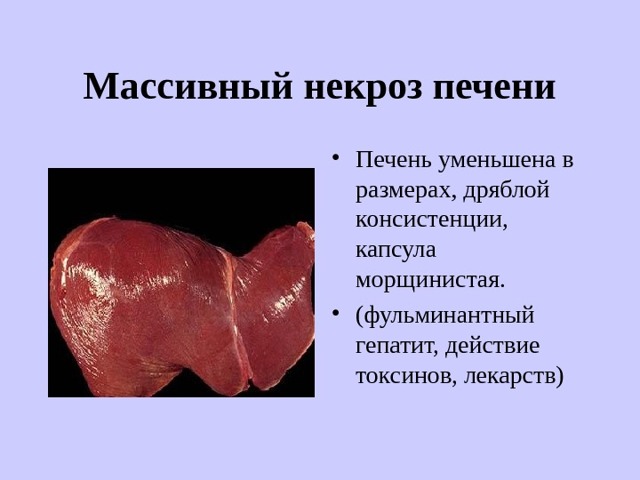
- Нередко наступает некроз при токсическом гепатите (код по МКБ-10 K71). С проблемами вывода желчи связан холестатический тип — весьма тяжелое заболевание печени.
- В структуре данной патологии определяется гепатит неуточненный. Такая болезнь развивается незаметно. Это недуг, который не эволюционировал в цирроз печени. Он также не завершается в течение 6 месяцев.
- На фоне инфекционных заболеваний, желудочно-кишечных патологий развивается поражение клеток печени воспалительно-дистрофического характера. Это реактивный гепатит (код МКБ К75.2).
- На лекарственную или алкогольную форму, которая возникает вследствие злоупотребления вредными напитками либо медикаментами, делится токсическая желтуха. Развивается лекарственный либо алкогольный гепатит (код по МКБ-10 К70.1).
- Заболеванием неясной этиологии считается криптогенный гепатит. Этот воспалительный процесс локализуется и быстро прогрессирует в печени.
По этой причине пути передачи вирусных патологий пристально изучаются современными учеными. До 4 недель может длиться инкубационный период заболевания.
 Вирусы А и Е — наименее опасные. Такие инфекционные агенты передаются через зараженные питье и еду, грязные руки. Месяц или полтора составляет срок излечения от этих разновидностей желтухи. Наибольшую опасность представляют вирусы В и C. Эти коварные возбудители желтухи передаются половым путем, но чаще — через кровь.
Вирусы А и Е — наименее опасные. Такие инфекционные агенты передаются через зараженные питье и еду, грязные руки. Месяц или полтора составляет срок излечения от этих разновидностей желтухи. Наибольшую опасность представляют вирусы В и C. Эти коварные возбудители желтухи передаются половым путем, но чаще — через кровь.Это приводит к развитию тяжелого хронического гепатита B (код по МКБ-10 В18.1). Желтуха C вирусного происхождения (ХВГС) зачастую до 15 лет развивается бессимптомно. Разрушительный процесс постепенно происходит в организме больного при хроническом гепатите C (код по МКБ B18.2). Не менее полугода длится гепатит неуточненный.
Если более 6 месяцев развивается патологический воспалительный процесс, диагностируется хроническая форма заболевания. При этом клиническая картина не всегда выражена ярко. Хронический вирусный гепатит протекает постепенно. Эта форма часто приводит к развитию цирроза печени, если отсутствует должное лечение. Описываемый орган пациента увеличивается, наблюдается появление его болезненности.
Механизм и симптомы развития болезни
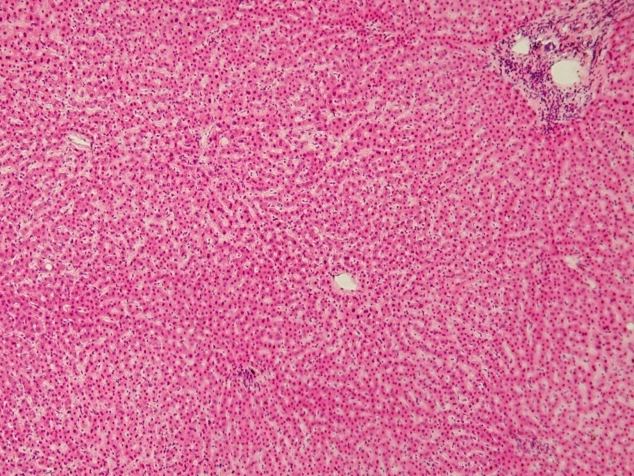 Основные многофункциональные клетки печени — гепатоциты, которые играют главную роль в функционировании этой железы внешней секреции. Именно они становятся мишенью вирусов гепатита и поражаются возбудителями недуга. Развивается функциональное и анатомическое поражение печени. Это приводит к тяжелым нарушениям в организме больного.
Основные многофункциональные клетки печени — гепатоциты, которые играют главную роль в функционировании этой железы внешней секреции. Именно они становятся мишенью вирусов гепатита и поражаются возбудителями недуга. Развивается функциональное и анатомическое поражение печени. Это приводит к тяжелым нарушениям в организме больного.Быстро развивающийся патологический процесс представляет собой острый гепатит, который находится в международной классификации болезней десятого пересмотра под следующими кодами:
- острая форма А — В15;
- острая форма В — В16;
- острая форма С — В17.1;
- острая форма Е — В17.2.
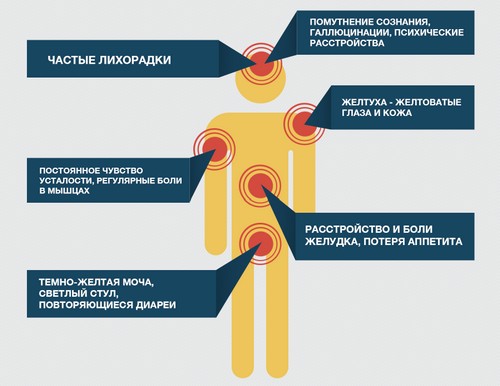
В анализе крови характерны высокие цифры печеночных ферментов, билирубина. В короткие промежутки времени появляется желтуха, у больного нарастают признаки интоксикации организма. Недуг завершается выздоровлением или хронизацией процесса.
Клинические проявления острой формы болезни:
- Гепатолиенальный синдром. В размерах быстро увеличиваются селезенка и печень.
- Геморрагический синдром. Вследствие нарушения гомеостаза развивается повышенная кровоточивость сосудов.
- Диспепсические явления. Эти проблемы проявляются нарушением пищеварения.

- Изменяется окраска мочи, фекалий. Характерен серовато-белый цвета стула. Моча становится темной. Приобретают желтый оттенок слизистые оболочки, кожа. В желтушном либо безжелтушном варианте может протекать форма острого гепатита, считающаяся типичной.
- Постепенно формируется астенический синдром. Это эмоциональная неустойчивость, повышенная утомляемость.
Опасность вирусной желтухи
Из всех патологий гепатобилиарной системы к развитию рака или цирроза печени чаще всего приводит вирусный тип болезни.
Из-за риска формирования последнего гепатит представляет особую опасность. Лечение этих патологий проходит чрезвычайно трудно. Летальный исход в случае вирусных гепатитов наблюдается нередко.
Диагностические исследования
Установление возбудителя патологии, выявление причины развития недуга являются целью обследования.
Диагностика включает следующий перечень процедур:
- Морфологические исследования. Пункционная биопсия. Тонкой полой иглой делается прокол ткани с целью исследования биоптатов.
- Инструментальные тесты: МРТ, УЗИ, КТ. Лабораторные исследования: серологические реакции, печеночные пробы.
Терапевтические методы воздействия
Специалисты, основываясь на результатах диагностического обследования, назначают консервативное лечение. На устранение причин, вызвавших заболевание, направлена специфическая этиологическая терапия. С целью обезвреживания токсических веществ обязательно проводится дезинтоксикация.
При первых признаках неблагополучия важно своевременно обратиться к опытному специалисту.
Классификация гепатитов по МКБ-10 — коды болезней
Как правило, гепатит (код по МКБ-10 зависит от возбудителя и классифицируется в диапазоне B15-B19), который представляет собой полиэтиологичное воспалительное заболевание печени, имеет вирусное происхождение. Сегодня в структуре патологий данного органа первое место в мире занимают вирусные гепатиты. Инфекционисты-гепатологи проводят лечение такого недуга.
Этиология гепатитов
Классификация болезни сложна. На 2 большие группы делят гепатит по этиологическому фактору. Это невирусные и вирусные патологии. Острая форма включает несколько клинических вариантов, имеющих различные причины возникновения.
На практике выделяют следующие разновидности невирусного недуга:
- Воспалительно-некротический характер имеет прогрессирующее поражение печени при аутоиммунном варианте, то есть если развивается аутоиммунный гепатит. Собственный иммунитет разрушает печень.
- Вследствие длительного облучения при дозах более 300–500 рад в течение 3–4 месяцев развивается лучевой вариант воспаления ткани печени.

- Нередко наступает некроз при токсическом гепатите (код по МКБ-10 K71). С проблемами вывода желчи связан холестатический тип — весьма тяжелое заболевание печени.
- В структуре данной патологии определяется гепатит неуточненный. Такая болезнь развивается незаметно. Это недуг, который не эволюционировал в цирроз печени. Он также не завершается в течение 6 месяцев.
- На фоне инфекционных заболеваний, желудочно-кишечных патологий развивается поражение клеток печени воспалительно-дистрофического характера. Это реактивный гепатит (код МКБ К75.2).
- На лекарственную или алкогольную форму, которая возникает вследствие злоупотребления вредными напитками либо медикаментами, делится токсическая желтуха. Развивается лекарственный либо алкогольный гепатит (код по МКБ-10 К70.1).
- Заболеванием неясной этиологии считается криптогенный гепатит. Этот воспалительный процесс локализуется и быстро прогрессирует в печени.
По этой причине пути передачи вирусных патологий пристально изучаются современными учеными. До 4 недель может длиться инкубационный период заболевания.
 Вирусы А и Е — наименее опасные. Такие инфекционные агенты передаются через зараженные питье и еду, грязные руки. Месяц или полтора составляет срок излечения от этих разновидностей желтухи. Наибольшую опасность представляют вирусы В и C. Эти коварные возбудители желтухи передаются половым путем, но чаще — через кровь.
Вирусы А и Е — наименее опасные. Такие инфекционные агенты передаются через зараженные питье и еду, грязные руки. Месяц или полтора составляет срок излечения от этих разновидностей желтухи. Наибольшую опасность представляют вирусы В и C. Эти коварные возбудители желтухи передаются половым путем, но чаще — через кровь.Это приводит к развитию тяжелого хронического гепатита B (код по МКБ-10 В18.1). Желтуха C вирусного происхождения (ХВГС) зачастую до 15 лет развивается бессимптомно. Разрушительный процесс постепенно происходит в организме больного при хроническом гепатите C (код по МКБ B18.2). Не менее полугода длится гепатит неуточненный.
Если более 6 месяцев развивается патологический воспалительный процесс, диагностируется хроническая форма заболевания. При этом клиническая картина не всегда выражена ярко. Хронический вирусный гепатит протекает постепенно. Эта форма часто приводит к развитию цирроза печени, если отсутствует должное лечение. Описываемый орган пациента увеличивается, наблюдается появление его болезненности.
Механизм и симптомы развития болезни
 Основные многофункциональные клетки печени — гепатоциты, которые играют главную роль в функционировании этой железы внешней секреции. Именно они становятся мишенью вирусов гепатита и поражаются возбудителями недуга. Развивается функциональное и анатомическое поражение печени. Это приводит к тяжелым нарушениям в организме больного.
Основные многофункциональные клетки печени — гепатоциты, которые играют главную роль в функционировании этой железы внешней секреции. Именно они становятся мишенью вирусов гепатита и поражаются возбудителями недуга. Развивается функциональное и анатомическое поражение печени. Это приводит к тяжелым нарушениям в организме больного.Быстро развивающийся патологический процесс представляет собой острый гепатит, который находится в международной классификации болезней десятого пересмотра под следующими кодами:
- острая форма А — В15;
- острая форма В — В16;
- острая форма С — В17.1;
- острая форма Е — В17.2.
В анализе крови характерны высокие цифры печеночных ферментов, билирубина. В короткие промежутки времени появляется желтуха, у больного нарастают признаки интоксикации организма. Недуг завершается выздоровлением или хронизацией процесса.
Клинические проявления острой формы болезни:
- Гепатолиенальный синдром. В размерах быстро увеличиваются селезенка и печень.
- Геморрагический синдром. Вследствие нарушения гомеостаза развивается повышенная кровоточивость сосудов.
- Диспепсические явления. Эти проблемы проявляются нарушением пищеварения.

- Изменяется окраска мочи, фекалий. Характерен серовато-белый цвета стула. Моча становится темной. Приобретают желтый оттенок слизистые оболочки, кожа. В желтушном либо безжелтушном варианте может протекать форма острого гепатита, считающаяся типичной.
- Постепенно формируется астенический синдром. Это эмоциональная неустойчивость, повышенная утомляемость.
Опасность вирусной желтухи
Из всех патологий гепатобилиарной системы к развитию рака или цирроза печени чаще всего приводит вирусный тип болезни.
Из-за риска формирования последнего гепатит представляет особую опасность. Лечение этих патологий проходит чрезвычайно трудно. Летальный исход в случае вирусных гепатитов наблюдается нередко.
Диагностические исследования
Установление возбудителя патологии, выявление причины развития недуга являются целью обследования.
Диагностика включает следующий перечень процедур:
- Морфологические исследования. Пункционная биопсия. Тонкой полой иглой делается прокол ткани с целью исследования биоптатов.
- Инструментальные тесты: МРТ, УЗИ, КТ. Лабораторные исследования: серологические реакции, печеночные пробы.
Терапевтические методы воздействия
Специалисты, основываясь на результатах диагностического обследования, назначают консервативное лечение. На устранение причин, вызвавших заболевание, направлена специфическая этиологическая терапия. С целью обезвреживания токсических веществ обязательно проводится дезинтоксикация.
При первых признаках неблагополучия важно своевременно обратиться к опытному специалисту.
|
Цирроз печени: симптомы, стадии и лечение |
Дневник |
Цирроз печени: симптомы, стадии и лечение
Без печени жизни нет. Хотелось бы начать статью с какой-либо более «свежей» фразы, но точнее, пожалуй, и не скажешь. Печень аккумулирует и перерабатывает невероятное количество всякой дряни, которую беспечно потребляет индивидуум ради сиюминутного «кайфа». Первое время она, казалось бы, прощает человеку его шалости, но на самом деле час возмездия всего лишь откладывается на определенное время.
Потом же, когда в печени уже произошли необратимые изменения, назад уже ничего не вернешь. Как закономерный итог надругательства над собой — цирроз печени. Иногда приходится сожалеть, что печень не может ответить выраженной болью на вмешательство в свою деятельность извне. В противном случае, возможно, многих случаев цирроза пришлось бы избежать. А так — почти у половины пациентов цирроз диагностируется при первом же обращении к врачу. А когда врач, недоумевая, спрашивает, мол, где вы раньше-то были, пациент, ничтоже сумняшеся, отвечает: «Так не болело же ничего!»
Что такое цирроз печени?
Цирроз печени — прогрессирующие структурные изменения печени, при котором печеночные клетки — гепатоциты — постепенно замещаются рубцовой (фиброзной) тканью. Это заболевание появляется не за один день, а формируется годами, приобретая хронический характер.
 Нормальная печень и цирроз печени
Нормальная печень и цирроз печени
Причины цирроза печени
Основных причин цирроза печени две. Это хронический алкоголизм и вирусные гепатиты. Часто эти две причины «работают» в комплексе. Дабы наша статья была более полной, перечислим и редко встречающиеся причины цирроза печени, коих, к слову, не так уже и мало:
- стеатогепатит (жировое перерождение печени) неалкогольной природы. Его еще называют метаболический стеатогепатит, т.к. поражение печени происходит на фоне обменных нарушений, вызванных, например, сахарным диабетом. Существует еще и лекарственный стеатогепатит, развивающийся в результате приема противотуберкулезных, противоопухолевых и ряда гепатотоксичных (ртуть, свинец, золото) средств;
- аутоиммунный гепатит: вследствие сбоя в иммунной системе в организме начинается выработка антител к гепатоцитам;
- первичный биллиарный цирроз. Причиной ему служит застой желчи (нарушение ее оттока по печеночным канальцам);
Есть еще и совсем «экзотические» (крайне редко встречающиеся) причины цирроза печени — болезнь Вильсона-Коновалова, гемохроматоз, вторичный биллиарный цирроз печени.
Симптомы цирроза печени
Диагностика цирроза печени
Предварительный диагноз ставится на основании осмотра и опроса пациента. Затем его направляют «на анализы». В первую очередь, это биохимический анализ крови и так называемый «печеночный комплекс» анализов, который показывает уменьшение альбумина и общего белка, увеличение ферментов АлАТ, АсАТ, щелочной фосфатазы и билирубина. Нарушение свертываемости крови видно на коагулограмме. Общий анализ крови свидетельствует об анемии: снижаются тромбоциты, лейкоциты и гемоглобин. Ну и УЗИ брюшной полости — куда же без него — на котором четко видно увеличение и структурные изменения печени. Еще один анализ — биопсия печени — позволяет установить точную стадию заболевания.
Делается ряд сопутствующих исследований: анализ кала (для определения кровотечения в желудке или кишечнике), определение креатинина и электролитов (для подтверждения почечной недостаточности), анализ на альфа-фетопротеин крови (при подозрении на рак печени).
Стадии цирроза печени
Существует специальный классификатор, называемый шкала Чайлда-Пью, который описывает последовательность развития цирроза печени. Начальная стадия цирроза по этой шкале визуально практически не диагностируется. Вторая стадия характеризуется изменениями со стороны крови (снижение эритроцитов, лейкоцитов, тромбоцитов), варикозным расширением желудочных вен, увеличением селезенки, диареей, асцитом, пожелтением кожи. На третьей стадии развивается полноценная «желтуха», открываются массовые кровотечения из десен, носа, желудка, кишечника. Последняя стадия цирроза печени — четвертая — терминальная: кома, а затем — смерть.
Лечение цирроза печени
Сразу же ответим на волнующий многих вопрос: «Можно ли вылечить цирроз печени?». Нет, цирроз печени вылечить нельзя, можно лишь замедлить его развитие. Прежде всего для этого вносятся коррективы в рацион питания. Диета при циррозе печени должна быть сбалансированная. Алкоголь, минеральные воды, соленая пища (способствует асциту) и продукты, в состав которых входят химические консерванты, исключаются. Крайне осторожно назначаются лекарственные препараты (печень-то практически уже ничего не метаболизирует). Физическая активность ограничивается, а на третьей стадии — и вовсе исключается. Физические раздражители (перегрев, переохлаждение, воздействие солнечных лучей) минимизируются. Настои, отвары и прочие средства народной медицины применять не следует, равно как и диеты, лечебные голодания, физиопроцедуры.
Если развитие заболевания притормозилось, то лекарственные препараты (кроме витаминов) исключают полностью. При возобновлении активного протекания заболевания применяют:
- витамины группы В (В2, В6, В12), рутин и аскорбиновую кислоту;
- гепатопротекторы (Эссенциале, Гепа-Мерц, Гептрал, Урсосан, Карсил, Тиогамма). Хотя в некоторых источниках ссылаются на недоказанность эффективности гепатопротекторов при циррозе печени;
- диуретики — для выведения излишков жидкости при выраженном асците (Верошпирон, Альдактон, Лазикс, Фуросемид);
- кровоостанавливающие препараты (Викасол, Дицинон, Аминокапроновая кислота, Глюконат кальция).
Здоровье печени во многом зависит от самого человека. Не сочтите за набившее оскомину морализаторство, но нельзя целенаправленно уничтожать то, что даровано нам свыше. В этой жизни так много фатальных неизбежностей, что не следует их создавать самому себе дополнительно.
Видео по теме: «Цирроз печени»
Цирроз печени: симптомы, стадии и лечение
Без печени жизни нет. Хотелось бы начать статью с какой-либо более «свежей» фразы, но точнее, пожалуй, и не скажешь. Печень аккумулирует и перерабатывает невероятное количество всякой дряни, которую беспечно потребляет индивидуум ради сиюминутного «кайфа». Первое время она, казалось бы, прощает человеку его шалости, но на самом деле час возмездия всего лишь откладывается на определенное время.
Потом же, когда в печени уже произошли необратимые изменения, назад уже ничего не вернешь. Как закономерный итог надругательства над собой — цирроз печени. Иногда приходится сожалеть, что печень не может ответить выраженной болью на вмешательство в свою деятельность извне. В противном случае, возможно, многих случаев цирроза пришлось бы избежать. А так — почти у половины пациентов цирроз диагностируется при первом же обращении к врачу. А когда врач, недоумевая, спрашивает, мол, где вы раньше-то были, пациент, ничтоже сумняшеся, отвечает: «Так не болело же ничего!»
Что такое цирроз печени?
Цирроз печени — прогрессирующие структурные изменения печени, при котором печеночные клетки — гепатоциты — постепенно замещаются рубцовой (фиброзной) тканью. Это заболевание появляется не за один день, а формируется годами, приобретая хронический характер.
 Нормальная печень и цирроз печени
Нормальная печень и цирроз печени
Причины цирроза печени
Основных причин цирроза печени две. Это хронический алкоголизм и вирусные гепатиты. Часто эти две причины «работают» в комплексе. Дабы наша статья была более полной, перечислим и редко встречающиеся причины цирроза печени, коих, к слову, не так уже и мало:
- стеатогепатит (жировое перерождение печени) неалкогольной природы. Его еще называют метаболический стеатогепатит, т.к. поражение печени происходит на фоне обменных нарушений, вызванных, например, сахарным диабетом. Существует еще и лекарственный стеатогепатит, развивающийся в результате приема противотуберкулезных, противоопухолевых и ряда гепатотоксичных (ртуть, свинец, золото) средств;
- аутоиммунный гепатит: вследствие сбоя в иммунной системе в организме начинается выработка антител к гепатоцитам;
- первичный биллиарный цирроз. Причиной ему служит застой желчи (нарушение ее оттока по печеночным канальцам);
Есть еще и совсем «экзотические» (крайне редко встречающиеся) причины цирроза печени — болезнь Вильсона-Коновалова, гемохроматоз, вторичный биллиарный цирроз печени.
Симптомы цирроза печени
Диагностика цирроза печени
Предварительный диагноз ставится на основании осмотра и опроса пациента. Затем его направляют «на анализы». В первую очередь, это биохимический анализ крови и так называемый «печеночный комплекс» анализов, который показывает уменьшение альбумина и общего белка, увеличение ферментов АлАТ, АсАТ, щелочной фосфатазы и билирубина. Нарушение свертываемости крови видно на коагулограмме. Общий анализ крови свидетельствует об анемии: снижаются тромбоциты, лейкоциты и гемоглобин. Ну и УЗИ брюшной полости — куда же без него — на котором четко видно увеличение и структурные изменения печени. Еще один анализ — биопсия печени — позволяет установить точную стадию заболевания.
Делается ряд сопутствующих исследований: анализ кала (для определения кровотечения в желудке или кишечнике), определение креатинина и электролитов (для подтверждения почечной недостаточности), анализ на альфа-фетопротеин крови (при подозрении на рак печени).
Стадии цирроза печени
Существует специальный классификатор, называемый шкала Чайлда-Пью, который описывает последовательность развития цирроза печени. Начальная стадия цирроза по этой шкале визуально практически не диагностируется. Вторая стадия характеризуется изменениями со стороны крови (снижение эритроцитов, лейкоцитов, тромбоцитов), варикозным расширением желудочных вен, увеличением селезенки, диареей, асцитом, пожелтением кожи. На третьей стадии развивается полноценная «желтуха», открываются массовые кровотечения из десен, носа, желудка, кишечника. Последняя стадия цирроза печени — четвертая — терминальная: кома, а затем — смерть.
Лечение цирроза печени
Сразу же ответим на волнующий многих вопрос: «Можно ли вылечить цирроз печени?». Нет, цирроз печени вылечить нельзя, можно лишь замедлить его развитие. Прежде всего для этого вносятся коррективы в рацион питания. Диета при циррозе печени должна быть сбалансированная. Алкоголь, минеральные воды, соленая пища (способствует асциту) и продукты, в состав которых входят химические консерванты, исключаются. Крайне осторожно назначаются лекарственные препараты (печень-то практически уже ничего не метаболизирует). Физическая активность ограничивается, а на третьей стадии — и вовсе исключается. Физические раздражители (перегрев, переохлаждение, воздействие солнечных лучей) минимизируются. Настои, отвары и прочие средства народной медицины применять не следует, равно как и диеты, лечебные голодания, физиопроцедуры.
Если развитие заболевания притормозилось, то лекарственные препараты (кроме витаминов) исключают полностью. При возобновлении активного протекания заболевания применяют:
- витамины группы В (В2, В6, В12), рутин и аскорбиновую кислоту;
- гепатопротекторы (Эссенциале, Гепа-Мерц, Гептрал, Урсосан, Карсил, Тиогамма). Хотя в некоторых источниках ссылаются на недоказанность эффективности гепатопротекторов при циррозе печени;
- диуретики — для выведения излишков жидкости при выраженном асците (Верошпирон, Альдактон, Лазикс, Фуросемид);
- кровоостанавливающие препараты (Викасол, Дицинон, Аминокапроновая кислота, Глюконат кальция).
Здоровье печени во многом зависит от самого человека. Не сочтите за набившее оскомину морализаторство, но нельзя целенаправленно уничтожать то, что даровано нам свыше. В этой жизни так много фатальных неизбежностей, что не следует их создавать самому себе дополнительно.
Видео по теме: «Цирроз печени»
|
Последняя стадия цирроза печени: симптомы, лечение, Стоп алкоголизм |
Дневник |
Последняя стадия цирроза печени
Истории наших читателей

Спасла семью от страшного проклятья. Мой Сережа уже год не пьет. Мы долго боролись с его зависимостью и безуспешно перепробовали кучу средств за эти долгие 7 лет, когда он начал пить. Но мы справились, и все благодаря.
 Цирроз печени в своем клиническом течении проходит три последовательных стадии: компенсации, субкомпенсации и декомпенсации. Последняя, терминальная, стадия является наиболее опасной и имеет неблагоприятный прогноз для больного.
Цирроз печени в своем клиническом течении проходит три последовательных стадии: компенсации, субкомпенсации и декомпенсации. Последняя, терминальная, стадия является наиболее опасной и имеет неблагоприятный прогноз для больного.
С момента наступления последней стадии заболевания продолжительность жизни пациентов в среднем составляет не более 5 лет.
Симптоматика последней стадии
Цирроз в последней стадии характеризуется выраженной и характерной симптоматикой. На первый план выходят признаки гепато-целлюлярной недостаточности, портальной гипертензии и печеночной энцефалопатии.
Больные в стадии декомпенсации истощены, очень худые с большим животом, бледной кожей с желтоватым оттенком и сыпью в виде сосудистых звездочек. Пациенты очень ослаблены, часто не могут выполнять легкой домашней работы. Пищеварение у них настолько нарушено, что любой прием пищи сопровождается тошнотой, рвотой, а впоследствие — жидким стулом, метеоризмом. Такая выраженная диспепсия приводит к дефициту питательных веществ, минералов и витаминов, снижением местного и общего иммунитета, что усугубляет течение болезни.
Цирроз последней стадии у мужчин протекает с отсутствием сексуального влечения и атрофией мужских половых органов (вследствие нарушения разрушения эстрогенов в печени), а у женщин — с необратимым угасанием менструальной функции.
Пациенты часто эйфоричны, страдают расстройствами памяти, внимания, снижением интеллекта, эмоционально лабильны. Печеночная энцефалопатия при циррозе носит хронический характер: развивается постепенно, но стабильно прогрессирует без надлежащей терапии.
Уже много лет я изучаю проблему АЛКОГОЛИЗМА. Страшно, когда тяга к спиртному разрушает жизнь человека, из-за алкоголя рушатся семьи, дети теряют отцов, а жены мужей. Часто спиваются именно молодые люди, которые разрушают свое будущее и наносят невосполнимый вред здоровью.
Оказывается, пьющего члена семьи можно спасти, причем сделать это в тайне от него самого. Сегодня мы поговорим о новом натуральном средстве Alcolock, которое оказалось невероятно эффективным, а так же участвует в федеральной программе "Здоровая нация", благодаря которой до 24 июля . (включительно) средство можно получить БЕСПЛАТНО!
Осложнения заболевания
Опасность последней стадии цирроза печени заключается в высоком риске развития смертельных осложнений: кровотечений из варикозных вен пищеварительного тракта, печеночной комы, бактериального перитонита и сепсиса на фоне асцита, гепатоцеллюлярного рака.
Кровотечения из варикозно расширенных вен
 Стенки варикозных вен пищеварительных полых органов настолько перерастяжены и истончены, что повышение внутрисосудистого давления, например, при поднятии тяжести, может привести к их разрыву и профузному кровотечению. Дефицит тромбоцитов и факторов свертывания крови, который наблюдается при циррозе печени, значительно усугубляет ситуацию. За короткий период времени (за несколько минут) пациент может потерять критическое количество крови, вследствие чего у него развивается гиповолемический шок. По данным мировой медицинской статистики, кровотечения из варикозных вен возникают у 30% больных с последней стадией цирроза. При этом у 40% из них такие кровотечения заканчиваются летально.
Стенки варикозных вен пищеварительных полых органов настолько перерастяжены и истончены, что повышение внутрисосудистого давления, например, при поднятии тяжести, может привести к их разрыву и профузному кровотечению. Дефицит тромбоцитов и факторов свертывания крови, который наблюдается при циррозе печени, значительно усугубляет ситуацию. За короткий период времени (за несколько минут) пациент может потерять критическое количество крови, вследствие чего у него развивается гиповолемический шок. По данным мировой медицинской статистики, кровотечения из варикозных вен возникают у 30% больных с последней стадией цирроза. При этом у 40% из них такие кровотечения заканчиваются летально.
Печеночная кома
На фоне выраженной печеночной энцефалопатии, когда в крови накапливается большое количество необезвреженных нейротоксических веществ (аммиака, меркаптопуринов), у пациентов может развиваться печеночная кома. При декомпенсированном циррозе печени она, как правило, характеризуется медленным началом: симптомы нарастают постепенно, в течение 1-4 дней. К признакам печеночной комы относятся:
- больные возбуждены, вскоре возбуждение сменяется заторможенностью и переходит в апатию и ступор;
- сознание постепенно утрачивается вплоть до его потери;
- возможны геморрагические проявления (кровоизлияния под кожу, носовые, желудочные, кишечные, маточные кровотечения);
- дыхание учащается;
- усиливается желтушность кожных покровов и слизистых;
- «печеночный» запах изо рта (похож на запах сырой печени) становится интенсивным;
- появляются патологические неврологические симптомы (Бабинского, Россолимо, Жуковского);
- температура тела повышается или резко снижается.
Бактериальный перитонит и сепсис
Спонтанный бактериальный перитонит у больных с декомпенсированным циррозом является наиболее частым инфекционным осложнением заболевания. Возбудителем перитонита чаще всего выступает банальная кишечная микрофлора (кишечная палочка, стафилококки, стрептококки, клебсиеллы), которые проникают через ослабленный эпителиальный барьер кишечника в околоинтерстициальные ткани, где активно размножаются в асцитической жидкости. После попадания большого количества бактерий в околоинтерстициальные ткани они легко проникают в сосудистое русло брыжейки и брюшины, а оттуда в воротную вену печени и полые вены — развивается бактериальный сепсис.
Гепатоцеллюлярный рак
 Декомпенсированный цирроз печени считается частой причиной развития печеночно-клеточного рака: около 60% пациентов с гепатоцеллюлярной карциномой страдают циррозом. При этом более 90% случаев этого рака развивается на фоне крупноузловой формы цирроза, поэтому именно макронодулярная форма считается фактором риска развития рака печени.
Декомпенсированный цирроз печени считается частой причиной развития печеночно-клеточного рака: около 60% пациентов с гепатоцеллюлярной карциномой страдают циррозом. При этом более 90% случаев этого рака развивается на фоне крупноузловой формы цирроза, поэтому именно макронодулярная форма считается фактором риска развития рака печени.
Поскольку единственным диагностическим методом, который может подтвердить или исключить возникновение гепатоцеллюлярного рака на фоне цирроза печени, является пункционная биопсия с гистологическим исследованием биоптата, эта малоприятная процедура входит в обязательный перечень диагностических методов при постановке диагноза цирроза.
Лечение и прогноз
Цирроз печени в терминальной стадии трудно поддается консервативному лечению. Трансплантация печени в терминальной стадии проводится редко, поскольку после оперативного вмешательства ослабленному тяжелой болезнью организму пациента сложно окрепнуть, а большие дозы иммунодепресантов для предупреждения отторжения пересаженного органа усугубляют интоксикацию организма.
Последняя стадия цирроза печени
Истории наших читателей

Спасла семью от страшного проклятья. Мой Сережа уже год не пьет. Мы долго боролись с его зависимостью и безуспешно перепробовали кучу средств за эти долгие 7 лет, когда он начал пить. Но мы справились, и все благодаря.
 Цирроз печени в своем клиническом течении проходит три последовательных стадии: компенсации, субкомпенсации и декомпенсации. Последняя, терминальная, стадия является наиболее опасной и имеет неблагоприятный прогноз для больного.
Цирроз печени в своем клиническом течении проходит три последовательных стадии: компенсации, субкомпенсации и декомпенсации. Последняя, терминальная, стадия является наиболее опасной и имеет неблагоприятный прогноз для больного.
С момента наступления последней стадии заболевания продолжительность жизни пациентов в среднем составляет не более 5 лет.
Симптоматика последней стадии
Цирроз в последней стадии характеризуется выраженной и характерной симптоматикой. На первый план выходят признаки гепато-целлюлярной недостаточности, портальной гипертензии и печеночной энцефалопатии.
Больные в стадии декомпенсации истощены, очень худые с большим животом, бледной кожей с желтоватым оттенком и сыпью в виде сосудистых звездочек. Пациенты очень ослаблены, часто не могут выполнять легкой домашней работы. Пищеварение у них настолько нарушено, что любой прием пищи сопровождается тошнотой, рвотой, а впоследствие — жидким стулом, метеоризмом. Такая выраженная диспепсия приводит к дефициту питательных веществ, минералов и витаминов, снижением местного и общего иммунитета, что усугубляет течение болезни.
Цирроз последней стадии у мужчин протекает с отсутствием сексуального влечения и атрофией мужских половых органов (вследствие нарушения разрушения эстрогенов в печени), а у женщин — с необратимым угасанием менструальной функции.
Пациенты часто эйфоричны, страдают расстройствами памяти, внимания, снижением интеллекта, эмоционально лабильны. Печеночная энцефалопатия при циррозе носит хронический характер: развивается постепенно, но стабильно прогрессирует без надлежащей терапии.

Уже много лет я изучаю проблему АЛКОГОЛИЗМА. Страшно, когда тяга к спиртному разрушает жизнь человека, из-за алкоголя рушатся семьи, дети теряют отцов, а жены мужей. Часто спиваются именно молодые люди, которые разрушают свое будущее и наносят невосполнимый вред здоровью.
Оказывается, пьющего члена семьи можно спасти, причем сделать это в тайне от него самого. Сегодня мы поговорим о новом натуральном средстве Alcolock, которое оказалось невероятно эффективным, а так же участвует в федеральной программе "Здоровая нация", благодаря которой до 24 июля . (включительно) средство можно получить БЕСПЛАТНО!
Осложнения заболевания
Опасность последней стадии цирроза печени заключается в высоком риске развития смертельных осложнений: кровотечений из варикозных вен пищеварительного тракта, печеночной комы, бактериального перитонита и сепсиса на фоне асцита, гепатоцеллюлярного рака.
Кровотечения из варикозно расширенных вен
 Стенки варикозных вен пищеварительных полых органов настолько перерастяжены и истончены, что повышение внутрисосудистого давления, например, при поднятии тяжести, может привести к их разрыву и профузному кровотечению. Дефицит тромбоцитов и факторов свертывания крови, который наблюдается при циррозе печени, значительно усугубляет ситуацию. За короткий период времени (за несколько минут) пациент может потерять критическое количество крови, вследствие чего у него развивается гиповолемический шок. По данным мировой медицинской статистики, кровотечения из варикозных вен возникают у 30% больных с последней стадией цирроза. При этом у 40% из них такие кровотечения заканчиваются летально.
Стенки варикозных вен пищеварительных полых органов настолько перерастяжены и истончены, что повышение внутрисосудистого давления, например, при поднятии тяжести, может привести к их разрыву и профузному кровотечению. Дефицит тромбоцитов и факторов свертывания крови, который наблюдается при циррозе печени, значительно усугубляет ситуацию. За короткий период времени (за несколько минут) пациент может потерять критическое количество крови, вследствие чего у него развивается гиповолемический шок. По данным мировой медицинской статистики, кровотечения из варикозных вен возникают у 30% больных с последней стадией цирроза. При этом у 40% из них такие кровотечения заканчиваются летально.
Печеночная кома
На фоне выраженной печеночной энцефалопатии, когда в крови накапливается большое количество необезвреженных нейротоксических веществ (аммиака, меркаптопуринов), у пациентов может развиваться печеночная кома. При декомпенсированном циррозе печени она, как правило, характеризуется медленным началом: симптомы нарастают постепенно, в течение 1-4 дней. К признакам печеночной комы относятся:
- больные возбуждены, вскоре возбуждение сменяется заторможенностью и переходит в апатию и ступор;
- сознание постепенно утрачивается вплоть до его потери;
- возможны геморрагические проявления (кровоизлияния под кожу, носовые, желудочные, кишечные, маточные кровотечения);
- дыхание учащается;
- усиливается желтушность кожных покровов и слизистых;
- «печеночный» запах изо рта (похож на запах сырой печени) становится интенсивным;
- появляются патологические неврологические симптомы (Бабинского, Россолимо, Жуковского);
- температура тела повышается или резко снижается.
Бактериальный перитонит и сепсис
Спонтанный бактериальный перитонит у больных с декомпенсированным циррозом является наиболее частым инфекционным осложнением заболевания. Возбудителем перитонита чаще всего выступает банальная кишечная микрофлора (кишечная палочка, стафилококки, стрептококки, клебсиеллы), которые проникают через ослабленный эпителиальный барьер кишечника в околоинтерстициальные ткани, где активно размножаются в асцитической жидкости. После попадания большого количества бактерий в околоинтерстициальные ткани они легко проникают в сосудистое русло брыжейки и брюшины, а оттуда в воротную вену печени и полые вены — развивается бактериальный сепсис.
Гепатоцеллюлярный рак
 Декомпенсированный цирроз печени считается частой причиной развития печеночно-клеточного рака: около 60% пациентов с гепатоцеллюлярной карциномой страдают циррозом. При этом более 90% случаев этого рака развивается на фоне крупноузловой формы цирроза, поэтому именно макронодулярная форма считается фактором риска развития рака печени.
Декомпенсированный цирроз печени считается частой причиной развития печеночно-клеточного рака: около 60% пациентов с гепатоцеллюлярной карциномой страдают циррозом. При этом более 90% случаев этого рака развивается на фоне крупноузловой формы цирроза, поэтому именно макронодулярная форма считается фактором риска развития рака печени.
Поскольку единственным диагностическим методом, который может подтвердить или исключить возникновение гепатоцеллюлярного рака на фоне цирроза печени, является пункционная биопсия с гистологическим исследованием биоптата, эта малоприятная процедура входит в обязательный перечень диагностических методов при постановке диагноза цирроза.
Лечение и прогноз
Цирроз печени в терминальной стадии трудно поддается консервативному лечению. Трансплантация печени в терминальной стадии проводится редко, поскольку после оперативного вмешательства ослабленному тяжелой болезнью организму пациента сложно окрепнуть, а большие дозы иммунодепресантов для предупреждения отторжения пересаженного органа усугубляют интоксикацию организма.
|
Гемангиома печени: причины и лечение |
Дневник |
Гемангиома печени: признаки, причины и лечение
Гемангиома печени – это загадочное новообразование, причины появления и роста которого до сих пор остаются тайной для врачей. Затрагивает гемангиома примерно 2% от населения, причем у мужчин она возникает реже, чем у женщин: на одного мужчину с гемангиомой приходится 4-6 женщин. Возникнуть гемангиома печени может в любом возрасте, но в большинстве случаев ее регистрируют у лиц от 30 до 50 лет. У женщин возрастная граница сдвигается к низу – у них чаще встречается гемангиома в молодом возрасте, и опухоль, как правило, большего размера. Гемангиомы печени можно найти и у грудных детей, в некоторых случаях они даже были пренатально обнаружены у растущего плода! К счастью, гемангиомы печени всегда доброкачественные; случаев перерождения в злокачественную опухоль отмечено не было.
Что такое гемангиома печени и причины ее возникновения
Строго говоря, гемангиома – это скопление сосудов, представляющих собой сплющенные эндотериальные трубки, разделенные волокнистыми перегородками. Обычно на печени гемангиома только одна; случаи, когда их несколько, довольно редки. Размеры гемангиом могут варьироваться от небольших образований на печени размером 2 мм до гигантов более 20 см. При поверхностном осмотре поверхность гемангиомы печени может быть как плоской, так и бугристой из-за субкапсулярных повреждений (гематом). Один из главных признаков гемангиомы – цвет; он у нее красновато-синий и хорошо различим на фоне окружающих ее тканей печени. Большие опухоли могут быть на ножке. Правая доля печени более подвержена образованию гемангиом, чем левая.
Гемангиомы печени могут быть как кавернозными (несколько крупных полостей с внутренними стенками из фиброзной ткани), так и в гораздо более редких случаях – капиллярными (множество мелких полостей, каждая из которых содержит по сосуду). Последние диагностировать очень сложно – они бывают настолько мелкими, что не видны при обследовании.
Причины возникновения гемангиомы печени остаются тайной для врачей, хотя предполагается, что гормональные контрацептивы и стероиды могут ускорить ее рост (неясно, правда, способны ли эти препараты способствовать ее образованию). Неизвестно также, существует ли наследственная предрасположенность к появлению гемангиомы печени; есть свидетельства, правда, редкие, что несколько женщин разных поколений в одной семье имели гемангиомы. Некоторые ученые считают, что гемангиома печени представляет собой доброкачественную врожденную гамартому (тканевая аномалия развития). Гемангиомы могут как закладываться еще в детстве, так и возникать под воздействием неизвестных пока факторов.
Гораздо чаще печеночных встречаются гемангиомы кожные; правда, неясно, влияют ли они каким-либо образом на существование своих «сестер» в печени.
Симптомы гемангиомы печени
Как правило, человек при гемангиоме печени не испытывает никаких неудобств и тем более не требует лечения. Наличие гемангиомы чаще всего обнаруживается случайно – во время профилактических осмотров, при подозрении на другие болезни или уже после смерти при вскрытии. Правда, после диагностирования гемангиомы возможен дискомфорт психологического плана – человеку может быть неприятно при мысли, что в его печени есть опухоль. Однако бояться не стоит, гемангиома печени – опухоль доброкачественная и редко доставляет неудобства своему владельцу.
Если же симптомы все-таки присутствуют, чаще всего пациенты жалуются на болезненные ощущения в правой верхней части живота. В одних случаях возникновение болевых ощущений объясняется тромбозом, кровозлиянием вследствие разрыва или механическим сдавливанием соседних с гемангиомой печени органов. В других случаях причину появления боли установить не удается. Иногда печень больного увеличивается, правда, при гемангиоме это происходит редко. Могут пациенты жаловаться на ощущение переполненности желудка после приема небольшого количества пищи, тошноту, рвоту. Как правило, чем больше гемангиома печени, тем четче выражены симптомы – от 40% людей с гемангиомой в 4 см до 90% людей с гемангиомой величиной 10 см.
Однако эти признаки не являются специфическими для гемангиомы печени и могут быть вызваны другими заболеваниями. В любом случае при постоянном ощущении дискомфорта и боли в животе следует обратиться к врачу.
Факторы, вызывающие рост гемангиомы печени
Согласно существующим исследованиям, повлиять на рост гемангиомы может прием стероидов и стимуляция ячников хорионческим гонадотропином человека. У женщин, которые проходили заместительную гормональную терапию, гемангиомы печени находили чаще. Еще одним фактором риска является беременность – у беременных гемангиомы обнаруживаются чаще, чем у никогда не беременевших. Считается, что роль тут играет эстроген, содержание которого в организме женщины возрастает во время беременности.
В 40% случаев гемангиомы печени увеличиваются в размерах с небольшой скоростью – до 2 мм в год. Быстрее всего опухоль растет у молодых, не старше 30 лет, а медленнее всего – у людей, перешагнувших полувековой рубеж. Чем больше гемангиома печени, тем медленнее она растет.
Гемангиома печени у детей
Одна из самых распространенных видов опухолей при младенчестве – гемангиома. Примерно у 5-10% детей в возрасте одного года наблюдаются гемангиомы, которые потом в большинстве случаев (80%) не требовали лечения и благополучно проходили сами по себе. Чаще, правда, гемангиомы появляются на коже и подкожной ткани, но порой поражают и печень.
Гемангиома печени у беременных женщин
Если у женщины была диагностирована гемангиома и потом она забеременела, риск осложнений, связанных с этим новообразованием, увеличивается. Как полагается, возросшее количество эстрогена вызывает увеличение гемангиомы печени.
В редких случаях растущая гемангиома печени может потребовать лечения. Женщина может наблюдать такие признаки, как боль в правой верхней части брюшной области, вздутие живота, тошноту. Однако наличие гемангиомы не значит, что женщине нельзя беременеть; лучше всего обсудить этот вопрос с лечащим врачом.
Лекарственные препараты, влияющие на уровень гормонов в организме (например, противозачаточные таблетки) могут вызывать осложнения при диагностированной гемангиоме печени. Опять-таки этот вопрос лучше обсудить с врачом.
Осложнения при гемангиоме печени
В целом прогноз заболевания у человека с гемангиомой печени очень неплохой. Пока не встречались случаи, когда гемангиома печени перерождалась бы в злокачественную раковую опухоль. Однако в некоторых случаях возможны осложнения, в большей степени зависящие от размера и местоположения опухоли. Стоит заметить, что случаи такие очень редки.
Разрыв опухоли. В редких случаях крупные кавернозные гемангиомы печени могут разорваться сами по себе или в результате травмы, что может привести к сосудистому шоку или гемоперитонеуму (когда кровь изливается в брюшную полость). Человек бледнеет, у него нарушается сердечный ритм, снижается кровяное давление, на коже выступает холодный пот. При появлении подобных признаков следует немедленно обратиться за скорой медицинской помощью — это состояние угрожает жизни больного и требует немедленного лечения.
Внутриопухолевое кровотечение. Его можно диагностировать по наличию кала в крови, оказавшейся там в результате попадания из печени в кишечник по желчным протокам.
Сдавливание желчных протоков, находящихся рядом с опухолью артерий и вен. В единичных случаях опухоль может пережать расположенный поблизости кровеносный сосуд, вызвав этим нарушение кровообращения (например, при перекрытии гемангиомой печени нижней полой вены наблюдается отек ноги).
Сжатие желудка. В очень редких случаях гемангиома печени может сдавить желудок, препятствуя выходу его содержимого. При этом развиваются следующие симптомы: быстрое насыщение при приеме даже небольшого количества пищи, тошнота, рвота, дискомфорт в желудке
Гемобилия. Еще одна редкая патология, при которой кровь через желчные пути попадает в кишечник. У человека может наблюдаться желтушность кожных покровов и слизистых, потемнение мочи, обесцвечивание каловых масс.
В редких случаях множественные гемангиомы печени большого размера могут потребовать хирургического лечения.
Постановка диагноза при гемангиоме печени
Гемангиома – это одна большая диагностическая проблема. Постановка диагноза осложняется тем, что рядом с гемангиомой могут находиться (и порой имитировать ее) другие поражения печени, как доброкачественные, так и злокачественные. Поэтому необходимо дифференцировать гемангиому от доброкачественных (кист, аденом, очаговой гиперплазии узлов, абсцессов) и злокачественных опухолей (карциномы, печеночной ангиосаркомы, метастаз в печени).
В некоторых случаях гемангиомы печени – следствие развития других заболеваний, например, при синдроме Клиппеля-Треноне-Вебера или синдроме Казабаха-Мерритта. Сообщалось о множественных гемангиомах печени у пациентов с системной красной волчанкой.
Обследования при гемангиоме печени
При физическом осмотре прощупать гемангиому печени невозможно из-за ее маленького размера. Анализы крови, мочи и кала при гемангиоме печени совершенно нормальны (хотя в редких случаях при больших опухолях может наблюдаться тромбоцитопения). Поэтому для постановки диагноза обычно используется несколько лабораторно-инструментальных методов, например, УЗИ, компьютерная томография, магнитно-резонансная томография и печеночная артериография.
УЗИ. Широкодоступный, нетравматичный и дешевый способ обследования. Гемангиомы печени обычно являются эхогенными, однако наилучшие результаты дает цветовое доплеровское картирование. Если результативность обычного УЗИ для определения гемангиом печени равна 46%, то при ЦДК она возрастает до 69%.
Магнитно-резонансная томография. Как и при компьютерной томографии, лучше всего гемангиомы печени определяются при вводе в организм пациента контрастного вещества. Правда, мелкие гемангиомы (менее 2 см в диаметре) на снимке выглядят похожими на карциномы или метастазы в печени, но в целом результативность обследования очень высока – выше 90%. Однако при МРТ обычную доброкачественную гемангиому печени легко принять за гораздо более опасную печеночную ангиосаркому. Одно из главных отличий ее от обычной гемангиомы печени – быстрый рост, поэтому врач может предложить пациенту пройти МРТ еще раз через несколько месяцев, чтобы определить темпы роста опухоли.
Однофотонная эмиссионная компьютерная томография (SPECT или ОЭКТ) – относительно недавнее изобретение. В отличие от предыдущих обследований, эта методика позволяет создавать трехмерные изображения. С ее помощью можно диагностировать гемангиому печени более эффективно; к сожалению, эмиссионная компьютерная томография доступна далеко не везде. При диагностировании гемангиом печени размером до 2 см ОЭКТ дает наилучшие результаты.
Артериография. Хотя диагностическая точность описанных выше неинвазивных обследований достаточно высока, артериография может оказаться полезной при диагностике некоторых гемангиом. Определить их наличие можно по смещению ветвей печеночной артерии, их растяжению и степени наполненности.
Биопсия. Этот метод применять не рекомендуется из-за повышенного риска кровотечения при заборе материала. Если неясно, гемангиома это или карцинома, рекомендуется вместо биопсии использовать комбинацию компьютерной томографии и магнитно-резонансной томографии. И только если результаты обследований окажутся неудовлетворительными, можно прибегнуть к биопсии.
Лечение гемангиомы печени
Подавляющее большинство гемангиом печени маленького размера, не вызывают неприятных симптомов, не требуют лечения и таковыми остаются на всем протяжении жизни пациента. Исследования показали, что только у одного из 47 пациентов при повторном сканировании через несколько лет гемангиома печени выросла в размере. Кроме того, не было обнаружено случаев, когда гемангиома бы перерождалась в злокачественную опухоль. Поэтому врачи обычно предлагают пройти повторное обследование через 6-12 месяцев после обнаружения гемангиомы печени, чтобы проверить, не увеличилась ли она в размерах. Если этого не произошло, как правило, врач рекомендует оставить все как есть. Нет необходимости проводить лечение, и даже в дальнейших обследованиях нет нужды.
Исключение составляют пациенты, которые страдают заболеваниями печени, проходят гормональную терапию или становятся беременны. Также за состоянием пациентов, гемангиомы печени которых превышают 10 см, следует следить более тщательно; как правило, им рекомендуют проверять состояние своей печени каждый год из-за вероятного риска развития осложнений.
Лекарственная терапия при гемангиоме печени
До недавнего времени не существовало метода, при помощи которого можно было бы уменьшить размер гемангиомы печени лекарственными средствами. И только несколько лет назад врачи обнаружили, что гемангиомы можно уменьшить при помощи сорафениба (противоопухолевый препарат, ингибитор мультикиназы). Сейчас препараты на основе сорафениба активно используются при лечении почечно-клеточного и печеночно-клеточного рака.
Хирургическое лечение при гемангиоме печени
Как правило, операцию назначают, если гемангиома служит причиной появления неблагоприятных симптомов. К сожалению, сложно определить, виновата ли гемангиома печени или какое-либо другое заболевание (например, синдром раздраженного кишечника). Бывает, что после операции человек продолжает ощущать боль в животе; значит, причиной ее была не гемангиома печени, а что-то другое.
Также хирургическое лечение показано, если гемангиома быстро растет или если невозможно дифференцировать ее от злокачественных опухолей печени. И, конечно, если гемангиома разорвана – кавернозные гемангиомы печени при разрыве сильно кровоточат, что может привести даже к смерти больного. К счастью, случается это редко – риск разрыва большой гемангиомы печени составляет всего 3,2%.
Первым делом пациенту с разорванной гемангиомой печени останавливают кровотечение путем лигирования или эмболизации печеночных артерий. Как только пациент будет стабилизирован, проводится операция по удалению гемангиомы. Предпочтение отдается малоинвазивным методикам, например, артериальной эмболизации и склерозированию (так эффективнее всего избавиться от множества мелких гемангиом; хотя они и не исчезают, но в дальнейшем их рост исключен). Остановке роста гемангиомы печени способствует также радиочастотная деструкция.
Врачи не могут сойтись во мнении, нужно ли превентивно удалять большие гемангиомы печени. С одной стороны, разрыв гемангиомы угрожает жизни больного. С другой, разрыв гемангиомы печени случается не более чем в 3,2% случаев, а вот процент осложнений после операции по удалению гемангиомы выше более чем в два раза. После хирургического вмешательства у 7% пациентов развились осложнения, в том числе и угрожающие жизни. В результате медики склонны считать, что оперативное лечение следует назначать только пациентам с тяжелыми симптомами или серьезными осложнениями болезни.
Жизнь с гемангиомой печени
Людям, у которых была диагностирована неосложненная гемангиома печени, не требуется специального режима питания, для них не существует ограничений в физической активности – они могут продолжать вести тот образ жизни, к которому привыкли, без малейшего ущерба для себя. Правда, если гемангиома большая, врач посоветует больному избегать деятельности, способствующей травмам правого верхнего квадрата живота, где находится печень.
Гемангиома печени: признаки, причины и лечение
Гемангиома печени – это загадочное новообразование, причины появления и роста которого до сих пор остаются тайной для врачей. Затрагивает гемангиома примерно 2% от населения, причем у мужчин она возникает реже, чем у женщин: на одного мужчину с гемангиомой приходится 4-6 женщин. Возникнуть гемангиома печени может в любом возрасте, но в большинстве случаев ее регистрируют у лиц от 30 до 50 лет. У женщин возрастная граница сдвигается к низу – у них чаще встречается гемангиома в молодом возрасте, и опухоль, как правило, большего размера. Гемангиомы печени можно найти и у грудных детей, в некоторых случаях они даже были пренатально обнаружены у растущего плода! К счастью, гемангиомы печени всегда доброкачественные; случаев перерождения в злокачественную опухоль отмечено не было.
Что такое гемангиома печени и причины ее возникновения
Строго говоря, гемангиома – это скопление сосудов, представляющих собой сплющенные эндотериальные трубки, разделенные волокнистыми перегородками. Обычно на печени гемангиома только одна; случаи, когда их несколько, довольно редки. Размеры гемангиом могут варьироваться от небольших образований на печени размером 2 мм до гигантов более 20 см. При поверхностном осмотре поверхность гемангиомы печени может быть как плоской, так и бугристой из-за субкапсулярных повреждений (гематом). Один из главных признаков гемангиомы – цвет; он у нее красновато-синий и хорошо различим на фоне окружающих ее тканей печени. Большие опухоли могут быть на ножке. Правая доля печени более подвержена образованию гемангиом, чем левая.
Гемангиомы печени могут быть как кавернозными (несколько крупных полостей с внутренними стенками из фиброзной ткани), так и в гораздо более редких случаях – капиллярными (множество мелких полостей, каждая из которых содержит по сосуду). Последние диагностировать очень сложно – они бывают настолько мелкими, что не видны при обследовании.
Причины возникновения гемангиомы печени остаются тайной для врачей, хотя предполагается, что гормональные контрацептивы и стероиды могут ускорить ее рост (неясно, правда, способны ли эти препараты способствовать ее образованию). Неизвестно также, существует ли наследственная предрасположенность к появлению гемангиомы печени; есть свидетельства, правда, редкие, что несколько женщин разных поколений в одной семье имели гемангиомы. Некоторые ученые считают, что гемангиома печени представляет собой доброкачественную врожденную гамартому (тканевая аномалия развития). Гемангиомы могут как закладываться еще в детстве, так и возникать под воздействием неизвестных пока факторов.
Гораздо чаще печеночных встречаются гемангиомы кожные; правда, неясно, влияют ли они каким-либо образом на существование своих «сестер» в печени.
Симптомы гемангиомы печени
Как правило, человек при гемангиоме печени не испытывает никаких неудобств и тем более не требует лечения. Наличие гемангиомы чаще всего обнаруживается случайно – во время профилактических осмотров, при подозрении на другие болезни или уже после смерти при вскрытии. Правда, после диагностирования гемангиомы возможен дискомфорт психологического плана – человеку может быть неприятно при мысли, что в его печени есть опухоль. Однако бояться не стоит, гемангиома печени – опухоль доброкачественная и редко доставляет неудобства своему владельцу.
Если же симптомы все-таки присутствуют, чаще всего пациенты жалуются на болезненные ощущения в правой верхней части живота. В одних случаях возникновение болевых ощущений объясняется тромбозом, кровозлиянием вследствие разрыва или механическим сдавливанием соседних с гемангиомой печени органов. В других случаях причину появления боли установить не удается. Иногда печень больного увеличивается, правда, при гемангиоме это происходит редко. Могут пациенты жаловаться на ощущение переполненности желудка после приема небольшого количества пищи, тошноту, рвоту. Как правило, чем больше гемангиома печени, тем четче выражены симптомы – от 40% людей с гемангиомой в 4 см до 90% людей с гемангиомой величиной 10 см.
Однако эти признаки не являются специфическими для гемангиомы печени и могут быть вызваны другими заболеваниями. В любом случае при постоянном ощущении дискомфорта и боли в животе следует обратиться к врачу.
Факторы, вызывающие рост гемангиомы печени
Согласно существующим исследованиям, повлиять на рост гемангиомы может прием стероидов и стимуляция ячников хорионческим гонадотропином человека. У женщин, которые проходили заместительную гормональную терапию, гемангиомы печени находили чаще. Еще одним фактором риска является беременность – у беременных гемангиомы обнаруживаются чаще, чем у никогда не беременевших. Считается, что роль тут играет эстроген, содержание которого в организме женщины возрастает во время беременности.
В 40% случаев гемангиомы печени увеличиваются в размерах с небольшой скоростью – до 2 мм в год. Быстрее всего опухоль растет у молодых, не старше 30 лет, а медленнее всего – у людей, перешагнувших полувековой рубеж. Чем больше гемангиома печени, тем медленнее она растет.
Гемангиома печени у детей
Одна из самых распространенных видов опухолей при младенчестве – гемангиома. Примерно у 5-10% детей в возрасте одного года наблюдаются гемангиомы, которые потом в большинстве случаев (80%) не требовали лечения и благополучно проходили сами по себе. Чаще, правда, гемангиомы появляются на коже и подкожной ткани, но порой поражают и печень.
Гемангиома печени у беременных женщин
Если у женщины была диагностирована гемангиома и потом она забеременела, риск осложнений, связанных с этим новообразованием, увеличивается. Как полагается, возросшее количество эстрогена вызывает увеличение гемангиомы печени.
В редких случаях растущая гемангиома печени может потребовать лечения. Женщина может наблюдать такие признаки, как боль в правой верхней части брюшной области, вздутие живота, тошноту. Однако наличие гемангиомы не значит, что женщине нельзя беременеть; лучше всего обсудить этот вопрос с лечащим врачом.
Лекарственные препараты, влияющие на уровень гормонов в организме (например, противозачаточные таблетки) могут вызывать осложнения при диагностированной гемангиоме печени. Опять-таки этот вопрос лучше обсудить с врачом.
Осложнения при гемангиоме печени
В целом прогноз заболевания у человека с гемангиомой печени очень неплохой. Пока не встречались случаи, когда гемангиома печени перерождалась бы в злокачественную раковую опухоль. Однако в некоторых случаях возможны осложнения, в большей степени зависящие от размера и местоположения опухоли. Стоит заметить, что случаи такие очень редки.
Разрыв опухоли. В редких случаях крупные кавернозные гемангиомы печени могут разорваться сами по себе или в результате травмы, что может привести к сосудистому шоку или гемоперитонеуму (когда кровь изливается в брюшную полость). Человек бледнеет, у него нарушается сердечный ритм, снижается кровяное давление, на коже выступает холодный пот. При появлении подобных признаков следует немедленно обратиться за скорой медицинской помощью — это состояние угрожает жизни больного и требует немедленного лечения.
Внутриопухолевое кровотечение. Его можно диагностировать по наличию кала в крови, оказавшейся там в результате попадания из печени в кишечник по желчным протокам.
Сдавливание желчных протоков, находящихся рядом с опухолью артерий и вен. В единичных случаях опухоль может пережать расположенный поблизости кровеносный сосуд, вызвав этим нарушение кровообращения (например, при перекрытии гемангиомой печени нижней полой вены наблюдается отек ноги).
Сжатие желудка. В очень редких случаях гемангиома печени может сдавить желудок, препятствуя выходу его содержимого. При этом развиваются следующие симптомы: быстрое насыщение при приеме даже небольшого количества пищи, тошнота, рвота, дискомфорт в желудке
Гемобилия. Еще одна редкая патология, при которой кровь через желчные пути попадает в кишечник. У человека может наблюдаться желтушность кожных покровов и слизистых, потемнение мочи, обесцвечивание каловых масс.
В редких случаях множественные гемангиомы печени большого размера могут потребовать хирургического лечения.
Постановка диагноза при гемангиоме печени
Гемангиома – это одна большая диагностическая проблема. Постановка диагноза осложняется тем, что рядом с гемангиомой могут находиться (и порой имитировать ее) другие поражения печени, как доброкачественные, так и злокачественные. Поэтому необходимо дифференцировать гемангиому от доброкачественных (кист, аденом, очаговой гиперплазии узлов, абсцессов) и злокачественных опухолей (карциномы, печеночной ангиосаркомы, метастаз в печени).
В некоторых случаях гемангиомы печени – следствие развития других заболеваний, например, при синдроме Клиппеля-Треноне-Вебера или синдроме Казабаха-Мерритта. Сообщалось о множественных гемангиомах печени у пациентов с системной красной волчанкой.
Обследования при гемангиоме печени
При физическом осмотре прощупать гемангиому печени невозможно из-за ее маленького размера. Анализы крови, мочи и кала при гемангиоме печени совершенно нормальны (хотя в редких случаях при больших опухолях может наблюдаться тромбоцитопения). Поэтому для постановки диагноза обычно используется несколько лабораторно-инструментальных методов, например, УЗИ, компьютерная томография, магнитно-резонансная томография и печеночная артериография.
УЗИ. Широкодоступный, нетравматичный и дешевый способ обследования. Гемангиомы печени обычно являются эхогенными, однако наилучшие результаты дает цветовое доплеровское картирование. Если результативность обычного УЗИ для определения гемангиом печени равна 46%, то при ЦДК она возрастает до 69%.
Магнитно-резонансная томография. Как и при компьютерной томографии, лучше всего гемангиомы печени определяются при вводе в организм пациента контрастного вещества. Правда, мелкие гемангиомы (менее 2 см в диаметре) на снимке выглядят похожими на карциномы или метастазы в печени, но в целом результативность обследования очень высока – выше 90%. Однако при МРТ обычную доброкачественную гемангиому печени легко принять за гораздо более опасную печеночную ангиосаркому. Одно из главных отличий ее от обычной гемангиомы печени – быстрый рост, поэтому врач может предложить пациенту пройти МРТ еще раз через несколько месяцев, чтобы определить темпы роста опухоли.
Однофотонная эмиссионная компьютерная томография (SPECT или ОЭКТ) – относительно недавнее изобретение. В отличие от предыдущих обследований, эта методика позволяет создавать трехмерные изображения. С ее помощью можно диагностировать гемангиому печени более эффективно; к сожалению, эмиссионная компьютерная томография доступна далеко не везде. При диагностировании гемангиом печени размером до 2 см ОЭКТ дает наилучшие результаты.
Артериография. Хотя диагностическая точность описанных выше неинвазивных обследований достаточно высока, артериография может оказаться полезной при диагностике некоторых гемангиом. Определить их наличие можно по смещению ветвей печеночной артерии, их растяжению и степени наполненности.
Биопсия. Этот метод применять не рекомендуется из-за повышенного риска кровотечения при заборе материала. Если неясно, гемангиома это или карцинома, рекомендуется вместо биопсии использовать комбинацию компьютерной томографии и магнитно-резонансной томографии. И только если результаты обследований окажутся неудовлетворительными, можно прибегнуть к биопсии.
Лечение гемангиомы печени
Подавляющее большинство гемангиом печени маленького размера, не вызывают неприятных симптомов, не требуют лечения и таковыми остаются на всем протяжении жизни пациента. Исследования показали, что только у одного из 47 пациентов при повторном сканировании через несколько лет гемангиома печени выросла в размере. Кроме того, не было обнаружено случаев, когда гемангиома бы перерождалась в злокачественную опухоль. Поэтому врачи обычно предлагают пройти повторное обследование через 6-12 месяцев после обнаружения гемангиомы печени, чтобы проверить, не увеличилась ли она в размерах. Если этого не произошло, как правило, врач рекомендует оставить все как есть. Нет необходимости проводить лечение, и даже в дальнейших обследованиях нет нужды.
Исключение составляют пациенты, которые страдают заболеваниями печени, проходят гормональную терапию или становятся беременны. Также за состоянием пациентов, гемангиомы печени которых превышают 10 см, следует следить более тщательно; как правило, им рекомендуют проверять состояние своей печени каждый год из-за вероятного риска развития осложнений.
Лекарственная терапия при гемангиоме печени
До недавнего времени не существовало метода, при помощи которого можно было бы уменьшить размер гемангиомы печени лекарственными средствами. И только несколько лет назад врачи обнаружили, что гемангиомы можно уменьшить при помощи сорафениба (противоопухолевый препарат, ингибитор мультикиназы). Сейчас препараты на основе сорафениба активно используются при лечении почечно-клеточного и печеночно-клеточного рака.
Хирургическое лечение при гемангиоме печени
Как правило, операцию назначают, если гемангиома служит причиной появления неблагоприятных симптомов. К сожалению, сложно определить, виновата ли гемангиома печени или какое-либо другое заболевание (например, синдром раздраженного кишечника). Бывает, что после операции человек продолжает ощущать боль в животе; значит, причиной ее была не гемангиома печени, а что-то другое.
Также хирургическое лечение показано, если гемангиома быстро растет или если невозможно дифференцировать ее от злокачественных опухолей печени. И, конечно, если гемангиома разорвана – кавернозные гемангиомы печени при разрыве сильно кровоточат, что может привести даже к смерти больного. К счастью, случается это редко – риск разрыва большой гемангиомы печени составляет всего 3,2%.
Первым делом пациенту с разорванной гемангиомой печени останавливают кровотечение путем лигирования или эмболизации печеночных артерий. Как только пациент будет стабилизирован, проводится операция по удалению гемангиомы. Предпочтение отдается малоинвазивным методикам, например, артериальной эмболизации и склерозированию (так эффективнее всего избавиться от множества мелких гемангиом; хотя они и не исчезают, но в дальнейшем их рост исключен). Остановке роста гемангиомы печени способствует также радиочастотная деструкция.
Врачи не могут сойтись во мнении, нужно ли превентивно удалять большие гемангиомы печени. С одной стороны, разрыв гемангиомы угрожает жизни больного. С другой, разрыв гемангиомы печени случается не более чем в 3,2% случаев, а вот процент осложнений после операции по удалению гемангиомы выше более чем в два раза. После хирургического вмешательства у 7% пациентов развились осложнения, в том числе и угрожающие жизни. В результате медики склонны считать, что оперативное лечение следует назначать только пациентам с тяжелыми симптомами или серьезными осложнениями болезни.
Жизнь с гемангиомой печени
Людям, у которых была диагностирована неосложненная гемангиома печени, не требуется специального режима питания, для них не существует ограничений в физической активности – они могут продолжать вести тот образ жизни, к которому привыкли, без малейшего ущерба для себя. Правда, если гемангиома большая, врач посоветует больному избегать деятельности, способствующей травмам правого верхнего квадрата живота, где находится печень.
|
Аналог драже Карсил и цены аналогов |
Дневник |
Аналог драже Карсил
Карсил (драже) Рейтинг: 387
Партнер (Россия)Ещё один российский препарат, находящийся в той же фармгруппе, что и "оригинал". Представляет собой комбинированный препарат, действие которого основано на использовании сразу нескольких активных компонентов.
Аналоги препарата Карсил
Аналог дороже от 100 руб.
Легалон 140 - препарат капсулированной формы выпуска на основе сухого экстракта плодов расторопши пятнистой, предназначенный для лечения токсического поражения печени при алкоголизме, интоксикации, а также лекарственном поражении печени. Практически не имеет противопоказаний к назначению.
Аналог дешевле от 206 руб.
Силимар в таблетках – препарат российского производства. Он, как и Легалон 140 основан на экстракте расторопши и является аналогом Гепа-Мерцу. Показания будет иметь точно такие же. Медикамент стабилизирует работу клеток печени, тормозит токсические поражения, стимулирует восстановление клеток органа. Применяется средство для профилактики и лечения заболеваний печени, для снятия алкогольной интоксикации и восстановления нормальной работы печени после длительного принятия лекарств. Как побочное явление возможна аллергическая реакция на препарат. Таблетки назначаются взрослым и детям после 12 лет. Лечение составляет около месяца, возможна повторная терапия.
Аналог дороже от 240 руб.
Французский препарат для лечения заболеваний печени и желчевыводящих путей. Выпускается в виде капсул, покрытых кишечнорасстворимой оболочкой. Назначается при хроническом гепатите, циррозе печени, токсических поражениях печени, токсикозе (во время беременности).
Аналог дороже от 137 руб.
Гепатосан - российский фармацевтический препарат, предназначенный для лечения заболеваний печени и желчевыводящих путей. Может назначаться при циррозе печени различной этиологии, гепатите, печеночной недостаточности, алкогольных поражениях печени.
Аналог дороже от 50 руб.
Дипана - таблетированный препарат для лечения заболеваний печени и желчевыводящих путей. В составе таблеток находится 11 активных компонентов, большинство из которых - натуральные. Может назначаться при циррозе печени, гепатите и алкогольной болезни печени.
Аналог дороже от 37 руб.
Карсил Форте - капсулированный препарат для лечения заболеваний печени и желчевыводящих путей. В качестве действующего вещества используется сухой экстракт плодов расторопши пятнистой 163.6-225 мг, эквивалент 90 мг силимарина. Показан при токсическом поражении, циррозе печени, хронического гепатита невирусной этиологии и других заболеваниях.
Аналог дешевле от 80 руб.
Ещё один российский препарат, находящийся в той же фармгруппе, что и "оригинал". Представляет собой комбинированный препарат, действие которого основано на использовании сразу нескольких активных компонентов.

Аналог дороже от 826 руб.
Прогепар - таблетированный препарат для лечения заболеваний печени. Показан к назначению при циррозе печени, гепатопатии различного генеза, лекарственной интоксикации, токсических гепатитах. В составе таблеток находится 4 действующих веществав различной дозировке.
Аналог дороже от 63 руб.
Партнер (Россия)Ещё один российский препарат, находящийся в той же фармгруппе, что и "оригинал". Представляет собой комбинированный препарат, действие которого основано на использовании сразу нескольких активных компонентов.
Аналог драже Карсил
Карсил (драже) Рейтинг: 387
Партнер (Россия)Ещё один российский препарат, находящийся в той же фармгруппе, что и "оригинал". Представляет собой комбинированный препарат, действие которого основано на использовании сразу нескольких активных компонентов.
Аналоги препарата Карсил

Аналог дороже от 100 руб.
Легалон 140 - препарат капсулированной формы выпуска на основе сухого экстракта плодов расторопши пятнистой, предназначенный для лечения токсического поражения печени при алкоголизме, интоксикации, а также лекарственном поражении печени. Практически не имеет противопоказаний к назначению.

Аналог дешевле от 206 руб.
Силимар в таблетках – препарат российского производства. Он, как и Легалон 140 основан на экстракте расторопши и является аналогом Гепа-Мерцу. Показания будет иметь точно такие же. Медикамент стабилизирует работу клеток печени, тормозит токсические поражения, стимулирует восстановление клеток органа. Применяется средство для профилактики и лечения заболеваний печени, для снятия алкогольной интоксикации и восстановления нормальной работы печени после длительного принятия лекарств. Как побочное явление возможна аллергическая реакция на препарат. Таблетки назначаются взрослым и детям после 12 лет. Лечение составляет около месяца, возможна повторная терапия.

Аналог дороже от 240 руб.
Французский препарат для лечения заболеваний печени и желчевыводящих путей. Выпускается в виде капсул, покрытых кишечнорасстворимой оболочкой. Назначается при хроническом гепатите, циррозе печени, токсических поражениях печени, токсикозе (во время беременности).
Аналог дороже от 137 руб.
Гепатосан - российский фармацевтический препарат, предназначенный для лечения заболеваний печени и желчевыводящих путей. Может назначаться при циррозе печени различной этиологии, гепатите, печеночной недостаточности, алкогольных поражениях печени.
Аналог дороже от 50 руб.
Дипана - таблетированный препарат для лечения заболеваний печени и желчевыводящих путей. В составе таблеток находится 11 активных компонентов, большинство из которых - натуральные. Может назначаться при циррозе печени, гепатите и алкогольной болезни печени.
Аналог дороже от 37 руб.
Карсил Форте - капсулированный препарат для лечения заболеваний печени и желчевыводящих путей. В качестве действующего вещества используется сухой экстракт плодов расторопши пятнистой 163.6-225 мг, эквивалент 90 мг силимарина. Показан при токсическом поражении, циррозе печени, хронического гепатита невирусной этиологии и других заболеваниях.

Аналог дешевле от 80 руб.
Ещё один российский препарат, находящийся в той же фармгруппе, что и "оригинал". Представляет собой комбинированный препарат, действие которого основано на использовании сразу нескольких активных компонентов.

Аналог дороже от 826 руб.
Прогепар - таблетированный препарат для лечения заболеваний печени. Показан к назначению при циррозе печени, гепатопатии различного генеза, лекарственной интоксикации, токсических гепатитах. В составе таблеток находится 4 действующих веществав различной дозировке.

Аналог дороже от 63 руб.
Партнер (Россия)Ещё один российский препарат, находящийся в той же фармгруппе, что и "оригинал". Представляет собой комбинированный препарат, действие которого основано на использовании сразу нескольких активных компонентов.
|
Таблетки «Ганьбикан» (GANBIKANG)- здоровая печень - Кит эксперт |
Дневник |
Таблетки «Ганьбикан» (GANBIKANG)- здоровая печень
| Действие препарата: |
|
|---|---|
| Показания к применению: |
|
| Состав: | криптотаншинон (дань шэнь), буплерум плюс, лимонник, сушеные куриные желудочки, жемчуг, коралл, сандал, порошок из клюва утки, сирень, шафран посевной, струя мускуса, гриб фулин, кора бархата амурского, горец змеиный, ревень гималайский, корневище коптиса японского, квасцы, гуаньчжун, астрагал, свиная желчь, бирючина блестящая, рог буйвола, сунши («сосновый камень»), киноварь, металлическая изгарь, юй ганьцзы, мумие, кирказон слабый, хлопчатник древесный, девясил, китайский девясил, безоар, орех мускатный, полынь, дальбергий (черное дерево), бамбук плетеночный, известь, аконит китайский (борец) и др. |
| Способ применения: | 2 раза в день после завтрака и ужина по 2-3 капсулы на прием. |
Капсулы «Ганьбикан» (GANBIKANG) - китайский лечебный препарат на основе экстрактов традиционной китайской медицины для лечения печени.
Препарат «Ганьбикан» уменьшает содержание жиров в печени, снижает содержание печеночных ферментов (печеночных трансаминаз), сокращает содержание триглицерида, выводит токсины из организма, сдерживает рост опухолевых клеток, восстанавливает функцию печени, облегчает нагрузку на почки, очищает печень, улучшает зрение, обладает сильными антиоксидантными свойствами, укрепляет иммунитет; эффективно лечит вызываемые смещением или слабой работой печени болезни пищеварительной системы, боли в области печени, увеличение печени, нарушение работы печени, застой энергии «ци», интоксикация печени, отвердение печени, водянка печени, различные острые и хронические гепатиты и воспаления желчного пузыря; питает, размягчает и защищает печень, предотвращает некроз тканей печени, снимает отек; успешно лечит гепатит В, гепатит С, цирроз печени, жировой гепатит, алкогольный гепатит и др.
Производитель: XIANGGANGTONGRENTANG SHENGWUZHIYAO YOUXIANGONGSI, КНР.
Таблетки «Ганьбикан» (GANBIKANG)- здоровая печень



| Действие препарата: |
|
|---|---|
| Показания к применению: |
|
| Состав: | криптотаншинон (дань шэнь), буплерум плюс, лимонник, сушеные куриные желудочки, жемчуг, коралл, сандал, порошок из клюва утки, сирень, шафран посевной, струя мускуса, гриб фулин, кора бархата амурского, горец змеиный, ревень гималайский, корневище коптиса японского, квасцы, гуаньчжун, астрагал, свиная желчь, бирючина блестящая, рог буйвола, сунши («сосновый камень»), киноварь, металлическая изгарь, юй ганьцзы, мумие, кирказон слабый, хлопчатник древесный, девясил, китайский девясил, безоар, орех мускатный, полынь, дальбергий (черное дерево), бамбук плетеночный, известь, аконит китайский (борец) и др. |
| Способ применения: | 2 раза в день после завтрака и ужина по 2-3 капсулы на прием. |
Капсулы «Ганьбикан» (GANBIKANG) - китайский лечебный препарат на основе экстрактов традиционной китайской медицины для лечения печени.
Препарат «Ганьбикан» уменьшает содержание жиров в печени, снижает содержание печеночных ферментов (печеночных трансаминаз), сокращает содержание триглицерида, выводит токсины из организма, сдерживает рост опухолевых клеток, восстанавливает функцию печени, облегчает нагрузку на почки, очищает печень, улучшает зрение, обладает сильными антиоксидантными свойствами, укрепляет иммунитет; эффективно лечит вызываемые смещением или слабой работой печени болезни пищеварительной системы, боли в области печени, увеличение печени, нарушение работы печени, застой энергии «ци», интоксикация печени, отвердение печени, водянка печени, различные острые и хронические гепатиты и воспаления желчного пузыря; питает, размягчает и защищает печень, предотвращает некроз тканей печени, снимает отек; успешно лечит гепатит В, гепатит С, цирроз печени, жировой гепатит, алкогольный гепатит и др.
Производитель: XIANGGANGTONGRENTANG SHENGWUZHIYAO YOUXIANGONGSI, КНР.
|
Частота, лучевая семиотика метастазов в печень опухолей различной локализации по результатам комплексного лучевого исследования, ИД «Практика» |
Дневник |
На большом клиническом репрезентативном материале (3750 больных с онкологическими заболеваниями различной локализации, за период с 2002 по 2012 г.: рак легких, пищевода, желудка, 12-перстной кишки, толстой кишки, поджелудочной железы, почки, надпочечника) изучены частота их метастазирования в печень и лучевая (УЗ, КТ, МРТ) семиотика.
Frequency and x-ray semiotics of liver metastasis of various location tumors on the results of a comprehensive radiologic study
Frequency and X-ray semiotics of liver metastasis of various location tumors represented on the results of clinical radiologic studies. On a large amount of representative clinical material (3750 patients with cancer at various sites, since 2002po 2012: lung, esophagus, stomach, duodenum, colon, pancreas, kidney, adrenal gland) studied the incidence rate of metastasis to the liver and X-ray semiotics (US, CT, MRI).
В структуре онкологической заболеваемости первичный рак печени (ПРП) занимает 6-е место среди всех регистрируемых случаев рака. Гепатоцеллюлярный рак составляет 90% ПРП [1]. Россия по показателям смертности от ПРП занимает 9-е место в Европе и 31-е в мире [2-5]. Среди всех опухолей печени 90% являются метастатическими [6, 7]. Соотношение первичных и метастатических опухолей печени, по данным различных авторов, составляет 1:20 — 1:30 [6]. Вторичный рак встречается в 50-100 раз чаще первичного рака печени. По данным аутопсии, у умерших от злокачественных опухолей в 30-50% наблюдений выявляются метастазы в печени [6]. Практически у каждого третьего онкологического больного, независимо от первичной опухоли, обнаруживаются метастатические поражения печени, от 50 до 75% всех онкологических больных погибают от метастазов в печень [6, 9]. По данным литературы, у 60% больных колоректальным раком выявляются либо метахромные, либо синхронные метастазы в печень [10]. Наиболее эффективными методами лечения метастатического поражения печени являются резекция печени и методы локальной деструкции [7-11, 12, 13]. Диагностика и лечение метастатических опухолей в печени остаются чрезвычайно актуальной проблемой лучевой диагностики, онкохирургии, гепатологии [3-11, 12, 13].
Целью исследования явилось изучение лучевой семиотики, частоты развития метастазов в печень при раке легких, пищевода, желудка, 12-перстной кишки, толстой кишки, поджелудочной железы, почки, надпочечников
Материал и методы исследования
Для установления частоты развития рака легких, пищевода, желудка, 12-перстной кишки, толстой кишки, почки, надпочечников нами проведен анализ данных: двухэтапного рентгенофармакоэндоскопического исследования пищевода, желудка, толстой кишки с морфоверификацией биоптатов 7850 больных; УЗИ органов брюшной полости, забрюшинного пространства, малого таза, РКТ органов грудной и брюшной полости 5700 пациентам (архивные материалы 2002-2012 гг. клиники КГМА, рентгенодиагностических отделений ГКБ № 7 г. Казани, РКБ № 2 МЗ РТ). Поводом для проведения лучевого исследования были боли в эпигастрии, связанные и несвязанные с приемом пищи, боли в правом подреберье, тошнота, рвоты, кровотечения в анамнезе, анемия, похудание, желтуха, асцит. УЗИ желудка, наполненного водой, проведено 800 больным, УЗИ с цветным допплеровским картированием (УЗИ с ЦДК), гепатобилиопанкреатопилородуоденальной зоны (ГБПДЗ) — 970 больным, спиральная компьютерно-томографической ангиография (в артериальную, паренхиматозную, венозную, отсроченную фазы) — 1000 больным с патологией ГБПДЗ, обнаруженных по результатам УЗ-томографии. МРТ желудка, наполненного водой, проведена 300 больным, эндоскопическая ретроградная холангиопакреатография с патологией ГБПДЗ проведена 700 больным. СКТА проводили в нативную, артериальную, портальную и отсроченную фазы со сканированием через 15-25 сек., 60-90 сек., для портальной, 120-150 сек., для венозной фаз. Толщина коллимационного слоя от 2 до 4 мм, шаг спирали 2, индекс реконструкции 2 мм. Для внутривенного болюсного усиления применяли ультравист 300 (Schering) в объеме 100 мл. Исследования проводились на аппаратах 1,5 Тл.
Двух этапное рентгенофармакоэндоскопическое исследование проводилось по методике Р.Ф. Акберова: за 30 мин. до исследования больной получал церукал, внутримышечно метацил. Затем проводилось рентгенологическое исследование пищевода, сверхтугое наполнение желудка барьевой взвесью, полипозиционная полиграмма желудка; вторым этапом являлась беззондовая релаксационная дуоденография, что позволяло установить ранние признаки эндофитногго рака желудка (внутристеночного бластоматозного инфильтрата), провести дифференциацию стенозов пилородуоденопанкреатической зоны различного генеза, первичного рака 12-перстной кишки. СКТА позволяло установить частоту, нозологию патологии ГБПДЗ.
Результаты собственных исследований и их обсуждение
Первичный рак печени диагностирован у 398 (5,07%) из 987 больных с патологией ГБПДЗ, гепатоцеллюлярный рак — у 300 (4,07%), холангиоцеллюлярный рак — у 98 (1,33%). Мужчин было 200, женщин — 198. Средний возраст больных с первичным раком печени составил 51 год.
Метастатическое поражение печени диагностировано в 49,6% — у 1870 из 3750 больных с онкологичесими заболеваниями (женщин было 870, мужчин было 1000 человек). Рак легких диагностирован у 120 больных (1,51%), рак пищевода — у 450 (6,7%), желудка — у 863 (11,1%), рак 12-перстной кишки (первичный и вследствие прорастания рака головки поджелудочной железы) — у 110 (1,3%), колоректальный рак — у 987 (12,6%), рак головки ПЖ — у 110 (1,3%), тела и хвоста у 97 больных. Рак почки диагностирован у 109 (1,3%), надпочечника у 97 (1,02%). Метастазы рака пищевода в печень выявлены в 13% (у 58 из 450 больных), рака легких в 12% (у 14 из 120), колоректального рака в 46,6% (у 428 из 987), рака 12-перстной кишки в 11% (у 12 из 110), рака поджелудочной железы — в 26% (у 36 из 160).
Установлена связь между размерами рака головки ПЖ и частотой метастазирования в печень, прорастания 12-перстной кишки, желудка, поперечно-ободочной кишки, магистральных сосудов. При размерах аденокарциномы головки ПЖ от 20 до 30 мм, метастазы в печени наблюдались лишь у 3 больных, при опухолях от 30 до 40 мм — у 10 (12% больных), при опухолях более 5,6 см — в 23%.
Частота локализации метастазов в печень у обследованных онкологических больных: правая доля — VI сегмент (25%), VIII сегмент (20,5%), V сегмент (19,7%), диффузное поражение наблюдалось в 35,8%. Метастазы рака почки в печень диагностированы в 17% (у 18 из 109). В 95% наблюдений метастазы рака почки в печень были гиперваскулярными, в 5% — гиповаскулярными. Метастазы рака надпочечника в печень наблюдались в 5% (у 4 из 97).
Статистическая обработка результатов исследования проводилась путем корреляционного анализа на персональном компьютере с использованием программного обеспечения Microsoft Excel (версия 7,0), Statistica (версия 5) с вычислением m и p, определением чувствительности, специфичности, точности. Полученные результаты считались достоверными при р
На большом клиническом репрезентативном материале (3750 больных с онкологическими заболеваниями различной локализации, за период с 2002 по 2012 г.: рак легких, пищевода, желудка, 12-перстной кишки, толстой кишки, поджелудочной железы, почки, надпочечника) изучены частота их метастазирования в печень и лучевая (УЗ, КТ, МРТ) семиотика.
Frequency and x-ray semiotics of liver metastasis of various location tumors on the results of a comprehensive radiologic study
Frequency and X-ray semiotics of liver metastasis of various location tumors represented on the results of clinical radiologic studies. On a large amount of representative clinical material (3750 patients with cancer at various sites, since 2002po 2012: lung, esophagus, stomach, duodenum, colon, pancreas, kidney, adrenal gland) studied the incidence rate of metastasis to the liver and X-ray semiotics (US, CT, MRI).
В структуре онкологической заболеваемости первичный рак печени (ПРП) занимает 6-е место среди всех регистрируемых случаев рака. Гепатоцеллюлярный рак составляет 90% ПРП [1]. Россия по показателям смертности от ПРП занимает 9-е место в Европе и 31-е в мире [2-5]. Среди всех опухолей печени 90% являются метастатическими [6, 7]. Соотношение первичных и метастатических опухолей печени, по данным различных авторов, составляет 1:20 — 1:30 [6]. Вторичный рак встречается в 50-100 раз чаще первичного рака печени. По данным аутопсии, у умерших от злокачественных опухолей в 30-50% наблюдений выявляются метастазы в печени [6]. Практически у каждого третьего онкологического больного, независимо от первичной опухоли, обнаруживаются метастатические поражения печени, от 50 до 75% всех онкологических больных погибают от метастазов в печень [6, 9]. По данным литературы, у 60% больных колоректальным раком выявляются либо метахромные, либо синхронные метастазы в печень [10]. Наиболее эффективными методами лечения метастатического поражения печени являются резекция печени и методы локальной деструкции [7-11, 12, 13]. Диагностика и лечение метастатических опухолей в печени остаются чрезвычайно актуальной проблемой лучевой диагностики, онкохирургии, гепатологии [3-11, 12, 13].
Целью исследования явилось изучение лучевой семиотики, частоты развития метастазов в печень при раке легких, пищевода, желудка, 12-перстной кишки, толстой кишки, поджелудочной железы, почки, надпочечников
Материал и методы исследования
Для установления частоты развития рака легких, пищевода, желудка, 12-перстной кишки, толстой кишки, почки, надпочечников нами проведен анализ данных: двухэтапного рентгенофармакоэндоскопического исследования пищевода, желудка, толстой кишки с морфоверификацией биоптатов 7850 больных; УЗИ органов брюшной полости, забрюшинного пространства, малого таза, РКТ органов грудной и брюшной полости 5700 пациентам (архивные материалы 2002-2012 гг. клиники КГМА, рентгенодиагностических отделений ГКБ № 7 г. Казани, РКБ № 2 МЗ РТ). Поводом для проведения лучевого исследования были боли в эпигастрии, связанные и несвязанные с приемом пищи, боли в правом подреберье, тошнота, рвоты, кровотечения в анамнезе, анемия, похудание, желтуха, асцит. УЗИ желудка, наполненного водой, проведено 800 больным, УЗИ с цветным допплеровским картированием (УЗИ с ЦДК), гепатобилиопанкреатопилородуоденальной зоны (ГБПДЗ) — 970 больным, спиральная компьютерно-томографической ангиография (в артериальную, паренхиматозную, венозную, отсроченную фазы) — 1000 больным с патологией ГБПДЗ, обнаруженных по результатам УЗ-томографии. МРТ желудка, наполненного водой, проведена 300 больным, эндоскопическая ретроградная холангиопакреатография с патологией ГБПДЗ проведена 700 больным. СКТА проводили в нативную, артериальную, портальную и отсроченную фазы со сканированием через 15-25 сек., 60-90 сек., для портальной, 120-150 сек., для венозной фаз. Толщина коллимационного слоя от 2 до 4 мм, шаг спирали 2, индекс реконструкции 2 мм. Для внутривенного болюсного усиления применяли ультравист 300 (Schering) в объеме 100 мл. Исследования проводились на аппаратах 1,5 Тл.
Двух этапное рентгенофармакоэндоскопическое исследование проводилось по методике Р.Ф. Акберова: за 30 мин. до исследования больной получал церукал, внутримышечно метацил. Затем проводилось рентгенологическое исследование пищевода, сверхтугое наполнение желудка барьевой взвесью, полипозиционная полиграмма желудка; вторым этапом являлась беззондовая релаксационная дуоденография, что позволяло установить ранние признаки эндофитногго рака желудка (внутристеночного бластоматозного инфильтрата), провести дифференциацию стенозов пилородуоденопанкреатической зоны различного генеза, первичного рака 12-перстной кишки. СКТА позволяло установить частоту, нозологию патологии ГБПДЗ.
Результаты собственных исследований и их обсуждение
Первичный рак печени диагностирован у 398 (5,07%) из 987 больных с патологией ГБПДЗ, гепатоцеллюлярный рак — у 300 (4,07%), холангиоцеллюлярный рак — у 98 (1,33%). Мужчин было 200, женщин — 198. Средний возраст больных с первичным раком печени составил 51 год.
Метастатическое поражение печени диагностировано в 49,6% — у 1870 из 3750 больных с онкологичесими заболеваниями (женщин было 870, мужчин было 1000 человек). Рак легких диагностирован у 120 больных (1,51%), рак пищевода — у 450 (6,7%), желудка — у 863 (11,1%), рак 12-перстной кишки (первичный и вследствие прорастания рака головки поджелудочной железы) — у 110 (1,3%), колоректальный рак — у 987 (12,6%), рак головки ПЖ — у 110 (1,3%), тела и хвоста у 97 больных. Рак почки диагностирован у 109 (1,3%), надпочечника у 97 (1,02%). Метастазы рака пищевода в печень выявлены в 13% (у 58 из 450 больных), рака легких в 12% (у 14 из 120), колоректального рака в 46,6% (у 428 из 987), рака 12-перстной кишки в 11% (у 12 из 110), рака поджелудочной железы — в 26% (у 36 из 160).
Установлена связь между размерами рака головки ПЖ и частотой метастазирования в печень, прорастания 12-перстной кишки, желудка, поперечно-ободочной кишки, магистральных сосудов. При размерах аденокарциномы головки ПЖ от 20 до 30 мм, метастазы в печени наблюдались лишь у 3 больных, при опухолях от 30 до 40 мм — у 10 (12% больных), при опухолях более 5,6 см — в 23%.
Частота локализации метастазов в печень у обследованных онкологических больных: правая доля — VI сегмент (25%), VIII сегмент (20,5%), V сегмент (19,7%), диффузное поражение наблюдалось в 35,8%. Метастазы рака почки в печень диагностированы в 17% (у 18 из 109). В 95% наблюдений метастазы рака почки в печень были гиперваскулярными, в 5% — гиповаскулярными. Метастазы рака надпочечника в печень наблюдались в 5% (у 4 из 97).
Статистическая обработка результатов исследования проводилась путем корреляционного анализа на персональном компьютере с использованием программного обеспечения Microsoft Excel (версия 7,0), Statistica (версия 5) с вычислением m и p, определением чувствительности, специфичности, точности. Полученные результаты считались достоверными при р
|
О здоровье: Боль в правом боку сбокуБоль в правом боку сбоку |
Дневник |
Боль в правом подреберье указывает на патологии в работе желчного пузыря, печени, сердца. Покалывание, тяжесть и боль могут беспокоить при дегенеративных процессах в правой почке, надпочечнике, толстой кишке, реберной части диафрагмы.
Причины боли
Боль в правом подреберье сбоку и спереди
Патологические ощущения в правом боку могут появиться при заболеваниях печени, желчного, кишечника. Иногда боль отдает в расположенные рядом органы и ткани. Болевой синдром не всегда проявляется постоянно. Иногда возникает периодически, например, во время кашля, при интенсивной ходьбе.
Патологические процессы в печени
На заболевания печени указывает боль тупого характера, иногда она чередуется с распирающей. Ощущение тяжести может возникнуть из-за чрезмерного наполнения кровью или отека органа. Обычно неприятные ощущения имеют постоянный характер.
Внимание! Хроническая боль в печени может появиться из-за сильного растяжения капсулы, в которой находится данный орган. Чувство жжения часто проходит с болью, иррадиирующей в плечо, шею, спину. Чувство распирания иногда сочетается с тошнотой, не проходит в течение нескольких дней. Боль нередко возникает при неправильном функционировании печени вследствие острого отравления, приема некачественного спиртного.
Гепатит
Любая форма данного заболевания выражается общей интоксикацией организма, несварением желудка. Пациенты указывают на постоянную тошноту, проявляется сильное вздутие живота, неприятные ощущения, которые усиливаются после употребления пищи. Некоторые жалуются на покалывание, однако данные симптомы возникают не у всех пациентов. Чтобы заподозрить гепатит, следует обращать внимание не только на боль, но и на оттенок белков глаз, выделений. На гепатит указывает боль в сочетании с желтушными поверхностями тела.
Цирроз печени
Происходит некроз печеночной ткани, меняется структура органа. На начальных стадиях данное заболевание часто проходит бессимптомно, однако по мере прогрессирования патологического процесса появляется болевой синдром, распространяющийся на область талии, иногда отдающий в спину. Обычно неприятные ощущения впервые появляются ниже ребер, однако затем боль распространяется выше.
Большинство пациентов при циррозе жалуется на непрекращающееся жжение в правом боку. При обнаружении перечисленных симптомов требуется проведение обследования и лечения, так как на поздних стадиях цирроза размер печени уменьшается, снижается трудоспособность органа, в результате возможен летальный исход.
Эхинококкоз
Размер печени увеличивается, затем возникает боль. Развитие данного паразитарного заболевания провоцирует эхинококк. По мере увеличения количества глистов в печени образуются кисты, наполненные жидкостью. Патологические образования оказывают компрессию на желчные пути, сдавливают капилляры. Больные жалуются на чувство тяжести, постоянный дискомфорт в правом подреберье.
Есть риск разрыва кисты, из-за чего возникает абсцесс печени. На данное патологическое состояние указывает острая боль. Неприятные ощущения не проходят, усиливаются при любом движении. Обычно боль отдает в спину. Во многих случаях повышается температура, воспаление может перейти на область брюшины, вызвать опасные осложнения, включая воспаление органов ЖКТ, заражение крови.
Заболевания желчного пузыря
При воспалительных процессах в желчном пузыре часто возникает боль колющего характера. Острый болевой синдром появляется при движении камня по желчным протокам. При развитии острого воспаления клеток органа приятные ощущения отмечаются между прямой мышцей живота и нижним ребром. Если орган воспалился из-за застоя желчи, возникает боль схваткообразного характера, нередко иррадиирует в плечо, левый бок. Сила боли зависит от интенсивности патологического процесса. В некоторых случаях неприятные ощущения сопровождаются повышением температуры тела, возникает отрыжка, рвота.
Для лечения хронического воспаления желчного пузыря часто проводят холецистэктомию. Во время оперативного вмешательства проводят резекцию желчного пузыря, однако данное действие не гарантирует, что боль больше не возникнет. Если пациенту удалили желчный пузырь, возможно появление неприятных ощущений при воспалении желчных путей, печени и других расположенных рядом органов.
При появлении болевого синдрома после приема пищи следует пересмотреть свой рацион. Если вы употребляете пищу в холодном виде, часто включаете в ежедневное меню жирные и острые блюда, кофе, возможно нарушение процесса выработки желчи. Если ноющая боль возникает часто, данное отклонение указывает на развитие хронического холецистита.
Внимание! Обычно при воспалении желчного пузыря симптоматическая картина дополняется болью ноющего характера в области поясницы, тошнотой, пациент может потерять аппетит. Часто появляется горечь во рту, головные боли, нередко отмечается вздутие живота. Возможно обострение хронического холецистита при вынашивании ребенка.
Болезни ободочной кишки
Под ребрами находится небольшой участок ободочной кишки, поэтому при воспалении неприятные ощущения распространяются на область возле пупка, иногда на весь правый бок. Подобными симптомами проявляется колит, для которого характерны боли спастического характера, нарушения стула, а также хронический метеоризм.
При возникновении болезни Крона, неспецифического язвенного колита боль распространяется не только на область правого подреберья, но и на нижние отделы живота. Если своевременно не назначается правильное лечение, возникают кровотечения. В стуле может обнаружиться слизь, гной. Одним из осложнений является кишечная непроходимость, которая может спровоцировать некроз тканей.
Если боль появилась при увеличении размеров опухоли, обычно данное состояние осложняется кишечной непроходимостью, развиваются симптомы, указывающие на необходимость в срочном хирургическом вмешательстве. Возникают признаки раздражения брюшины, острая боль, также наблюдается падение давления, бледность, выделение холодного пота. При аппендиците боль начинается в эпигастральной области, затем переходит на правое подреберье.
Сердечная недостаточность
При застойной сердечной недостаточности ухудшается кровообращение, из-за чего происходит увеличение печени, накопление жидкости в брюшной полости. Перечисленные отклонения проявляются болью тянущего характера в правом подреберье. Интенсивность симптомов увеличивается по мере усугубления признаков основного заболевания.
Боль с правой стороны может указывать на проблемы с сердцем при абдоминальном инфаркте. В этом случае возникают интенсивные боли жгучего характера в нижней части правого подреберья. Некоторые пациенты отмечают давящий характер боли.
Внимание! При абдоминальном инфаркте боль сочетается с бледностью, нарушениями сердечного ритма, падением давления.
Боли в правом подреберье сбоку и сзади
Боль под правой лопаткой может указывать на последствия травмы нижних ребер, межреберную невралгию. Неприятные ощущения в правом боку сзади свидетельствуют о воспалительных поражениях правой почки, надпочечника, а также на повреждения нижней полой вены.
Болезни почек
Болевые ощущения при повреждении правой почки могут возникнуть вследствие инфекционного воспалительного процесса, при движении камней по мочеточнику, некротических явлениях. Также неприятные ощущения появляются при раковых опухолях.
Пиелонефрит
Боль при инфекционном воспалении почки сочетается с интоксикацией, повышением общей температуры тела. Также отмечаются неприятные ощущения при мочеиспускании, ложные позывы в туалет, возникают отеки возле глаз. Апостематозный пиелонефрит характеризуется появлением гноя в почках. В результате развиваются боль тянущего характера, которая не проходит долгое время, сильно повышается температура, суточное количество выделяемой мочи редко снижается.
Острый верхний панефрит
Гнойное воспаление жировой клетчатки, находящейся в области верхнего сегмента почки, часто возникает при острых инфекционных процессах в организме. У пациентов повышается температура тела, возникает умеренная боль в области поясницы. Через несколько дней неприятные ощущения распространяются на правое подреберье, интенсивность боли усиливается при вдохе, общее состояние ухудшается при физической нагрузке. Острый болевой синдром проявляется при ходьбе, резком вставании.
Мочекаменная болезнь
При движении камня или песка по почечной лоханке, мочеточнику возникает острая боль жгучего характера. Неприятные ощущения могут распространиться на всю правую сторону живота, отдавать в подреберье и поясницу. Данное состояние характеризуется появлением крови в моче.
Рак почки
На первых стадиях заболевания симптомы могут отсутствовать. Умеренный болевой синдром, кровотечения возникают при большом объеме опухоли. Если образование препятствует выводу мочи, возникает острая боль. Сильная боль в правом подреберье может проявиться и при опухоли надпочечника, однако в большинстве случаев отмечается только при большом размере образования.
Тромбоз полой вены
Если тромб закупоривает печеночные вены, проявляется острая боль в правом подреберье, которая иррадиирует в лопатку. Может появиться желтуха, возникает асцит (скопление жидкости в брюшной полости). При перемещении тромба из подвздошных вен возникает боль справа, однако локализуется ниже ребер, в пояснице.
Межреберная невралгия
Характеризуется тянущими, ноющими болевыми ощущениями, онемением. Боль, покалывание может быть настолько сильным, что приведет к временному ограничению подвижности. Интенсивность неприятных ощущений увеличивается при наклонах, поворотах корпуса. Колющая боль может указывать на воспаление мышечной ткани.
Остеохондроз
Проявляется болью в области ребер, плечи, руки, при этом возникает чувство натяжения и зажатости мышц, нередко ограничивается подвижность. Боль при остеохондрозе поясничного отдела может иметь различный характер и интенсивность, изменяться в зависимости от действий человека, проведения лечебных мероприятий.
Опоясывающий лишай
Боль острого характера
Острый болевой синдром часто возникает в случаях, когда требуется неотложное хирургическое вмешательство. Сильная боль может появиться при следующих заболеваниях и патологических состояниях:
- Повреждение тканей внутренних органов (ранение, удар с образованием гематомы).
- Перфорация кишечника, разрыв дивертикулов, опухоли.
- Острый панкреатит, быстро прогрессирующие воспалительные процессы.
- Аппендицит.
- Закупорка желчных путей, развитие непроходимости кишечника.
- Тромбоз крупных сосудов и вен.
Внимание! Интенсивность боли может быть настолько велика, что спровоцирует появление болевого шока, потерю сознания, резкое снижение давления, сбои в работе внутренних органов. При неотложных состояниях наблюдается сильное напряжение брюшных мышц.
Тупая боль
Чувство тяжести
Если больной жалуется на тяжесть в правом подреберье, данное отклонение указывает на отек тканей печени. Обычно умеренный болевой синдром проявляется на начальных стадиях гепатита, холецистита, дискинезии желчевыводящих путей.
Боль при движении
Если при минимальной физической нагрузке возникает тянущая или колющая боль, можно заподозрить наличие гепатита, цирроза, появление застойных явлений в печени. После езды в транспорте, катании на аттракционах может возникнуть приступ холецистита при наличии камней в желчном пузыре. Неприятные ощущения могут периодически проявляться у людей, страдающих межреберной невралгией, остеохондрозом, воспалением мышечной ткани, тромбозом, а также при переломе ребер.
Боль после приема пищи
При появлении колющей боли в правом подреберье после приема пищи часто дополнительно отмечается чувство тяжести в эпигастрии, заметно урчание в желудке. После попадания еды в пищевод активизируются процессы выделения и передвижения желчи, в печень поступает большое количество крови, ускоряется перистальтика кишечника. При хронических заболеваниях данных органов их работа сопровождается неприятными ощущениями. Возможно появление боли различного характера, включая тошноту, также вероятно возникновение отрыжки, нарушений стула.
Боль ноющего характера после приема пищи возникает при хроническом холецистите, резкие неприятные ощущения могут появиться при дисбактериозе, колите. Колющая боль характерна для поражения желчного пузыря, вызванного продвижением камней по его протокам. Интенсивность болевого синдрома может увеличиться после принятия больших доз алкоголя, курения.
Может ли болеть правый бок у здоровых людей?
При отсутствии патологических изменений в органах может ощущаться боль в правом подреберье, однако в этом случае неприятные симптомы непродолжительны. Часто боль возникает при гормональном дисбалансе, во время беременности, а также после интенсивных физических нагрузок.
Боль, связанная с менструальным циклом у женщин
В конце месячного цикла у некоторых женщин появляется гормональный дисбаланс. В результате возможен спазм желчевыводящих путей, что выражается резкой болью, которая может отдавать в спину. Данная проблема не нуждается в коррекции, проходит через несколько дней самостоятельно. Тупая или колющая боль может появиться при нарушениях пассажа желчи в ЖКТ.
Внимание! Неприятные ощущения могут возникнуть перед месячными при приеме неподходящих для конкретной женщины гормональных противозачаточных средств.
Беременность
Боль в правом подреберье при беременности может возникнуть на поздних сроках вынашивания плода при сильном растяжении матки. Осуществляется компрессия на расположенные рядом органы. Если вы замечаете периодическое покалывание или онемение в правом боку, при этом не возникает других проблем со здоровьем, волноваться ее стоит, так как неприятные ощущения обусловлены физиологическими особенностями.
При беременности повышается уровень прогестерона, при переизбытке которого желчные пути недостаточно опорожняются, возможен застой желчи. Покалывающие ощущения в правом подреберье у беременных могут возникнуть во время интенсивного бега, при физических нагрузках. На поздних сроках желательно воздержаться от интенсивных занятий спортом и выполнения тяжелой работы. Необходимо ограничиться регулярными прогулками на свежем воздухе.
При появлении хронической или острой боли в правом подреберье желательно обратиться к врачу для постановки диагноза. Не следует принимать обезболивающие средства без необходимости, чтобы не сгладить симптоматическую картину заболевания. Необходимо запомнить характер боли, изменения ее интенсивности, чтобы впоследствии составить правильный анамнез.
Боль в правом боку сбоку
Боль в правом подреберье указывает на патологии в работе желчного пузыря, печени, сердца. Покалывание, тяжесть и боль могут беспокоить при дегенеративных процессах в правой почке, надпочечнике, толстой кишке, реберной части диафрагмы.

Причины боли
Боль в правом подреберье сбоку и спереди
Патологические ощущения в правом боку могут появиться при заболеваниях печени, желчного, кишечника. Иногда боль отдает в расположенные рядом органы и ткани. Болевой синдром не всегда проявляется постоянно. Иногда возникает периодически, например, во время кашля, при интенсивной ходьбе.
Патологические процессы в печени
На заболевания печени указывает боль тупого характера, иногда она чередуется с распирающей. Ощущение тяжести может возникнуть из-за чрезмерного наполнения кровью или отека органа. Обычно неприятные ощущения имеют постоянный характер.
Внимание! Хроническая боль в печени может появиться из-за сильного растяжения капсулы, в которой находится данный орган. Чувство жжения часто проходит с болью, иррадиирующей в плечо, шею, спину. Чувство распирания иногда сочетается с тошнотой, не проходит в течение нескольких дней. Боль нередко возникает при неправильном функционировании печени вследствие острого отравления, приема некачественного спиртного.
Гепатит
Любая форма данного заболевания выражается общей интоксикацией организма, несварением желудка. Пациенты указывают на постоянную тошноту, проявляется сильное вздутие живота, неприятные ощущения, которые усиливаются после употребления пищи. Некоторые жалуются на покалывание, однако данные симптомы возникают не у всех пациентов. Чтобы заподозрить гепатит, следует обращать внимание не только на боль, но и на оттенок белков глаз, выделений. На гепатит указывает боль в сочетании с желтушными поверхностями тела.
Цирроз печени
Происходит некроз печеночной ткани, меняется структура органа. На начальных стадиях данное заболевание часто проходит бессимптомно, однако по мере прогрессирования патологического процесса появляется болевой синдром, распространяющийся на область талии, иногда отдающий в спину. Обычно неприятные ощущения впервые появляются ниже ребер, однако затем боль распространяется выше.
Большинство пациентов при циррозе жалуется на непрекращающееся жжение в правом боку. При обнаружении перечисленных симптомов требуется проведение обследования и лечения, так как на поздних стадиях цирроза размер печени уменьшается, снижается трудоспособность органа, в результате возможен летальный исход.
Эхинококкоз
Размер печени увеличивается, затем возникает боль. Развитие данного паразитарного заболевания провоцирует эхинококк. По мере увеличения количества глистов в печени образуются кисты, наполненные жидкостью. Патологические образования оказывают компрессию на желчные пути, сдавливают капилляры. Больные жалуются на чувство тяжести, постоянный дискомфорт в правом подреберье.
Есть риск разрыва кисты, из-за чего возникает абсцесс печени. На данное патологическое состояние указывает острая боль. Неприятные ощущения не проходят, усиливаются при любом движении. Обычно боль отдает в спину. Во многих случаях повышается температура, воспаление может перейти на область брюшины, вызвать опасные осложнения, включая воспаление органов ЖКТ, заражение крови.
Заболевания желчного пузыря
При воспалительных процессах в желчном пузыре часто возникает боль колющего характера. Острый болевой синдром появляется при движении камня по желчным протокам. При развитии острого воспаления клеток органа приятные ощущения отмечаются между прямой мышцей живота и нижним ребром. Если орган воспалился из-за застоя желчи, возникает боль схваткообразного характера, нередко иррадиирует в плечо, левый бок. Сила боли зависит от интенсивности патологического процесса. В некоторых случаях неприятные ощущения сопровождаются повышением температуры тела, возникает отрыжка, рвота.
Для лечения хронического воспаления желчного пузыря часто проводят холецистэктомию. Во время оперативного вмешательства проводят резекцию желчного пузыря, однако данное действие не гарантирует, что боль больше не возникнет. Если пациенту удалили желчный пузырь, возможно появление неприятных ощущений при воспалении желчных путей, печени и других расположенных рядом органов.
При появлении болевого синдрома после приема пищи следует пересмотреть свой рацион. Если вы употребляете пищу в холодном виде, часто включаете в ежедневное меню жирные и острые блюда, кофе, возможно нарушение процесса выработки желчи. Если ноющая боль возникает часто, данное отклонение указывает на развитие хронического холецистита.
Внимание! Обычно при воспалении желчного пузыря симптоматическая картина дополняется болью ноющего характера в области поясницы, тошнотой, пациент может потерять аппетит. Часто появляется горечь во рту, головные боли, нередко отмечается вздутие живота. Возможно обострение хронического холецистита при вынашивании ребенка.
Болезни ободочной кишки
Под ребрами находится небольшой участок ободочной кишки, поэтому при воспалении неприятные ощущения распространяются на область возле пупка, иногда на весь правый бок. Подобными симптомами проявляется колит, для которого характерны боли спастического характера, нарушения стула, а также хронический метеоризм.
При возникновении болезни Крона, неспецифического язвенного колита боль распространяется не только на область правого подреберья, но и на нижние отделы живота. Если своевременно не назначается правильное лечение, возникают кровотечения. В стуле может обнаружиться слизь, гной. Одним из осложнений является кишечная непроходимость, которая может спровоцировать некроз тканей.
Если боль появилась при увеличении размеров опухоли, обычно данное состояние осложняется кишечной непроходимостью, развиваются симптомы, указывающие на необходимость в срочном хирургическом вмешательстве. Возникают признаки раздражения брюшины, острая боль, также наблюдается падение давления, бледность, выделение холодного пота. При аппендиците боль начинается в эпигастральной области, затем переходит на правое подреберье.
Сердечная недостаточность
При застойной сердечной недостаточности ухудшается кровообращение, из-за чего происходит увеличение печени, накопление жидкости в брюшной полости. Перечисленные отклонения проявляются болью тянущего характера в правом подреберье. Интенсивность симптомов увеличивается по мере усугубления признаков основного заболевания.
Боль с правой стороны может указывать на проблемы с сердцем при абдоминальном инфаркте. В этом случае возникают интенсивные боли жгучего характера в нижней части правого подреберья. Некоторые пациенты отмечают давящий характер боли.
Внимание! При абдоминальном инфаркте боль сочетается с бледностью, нарушениями сердечного ритма, падением давления.
Боли в правом подреберье сбоку и сзади
Боль под правой лопаткой может указывать на последствия травмы нижних ребер, межреберную невралгию. Неприятные ощущения в правом боку сзади свидетельствуют о воспалительных поражениях правой почки, надпочечника, а также на повреждения нижней полой вены.
Болезни почек
Болевые ощущения при повреждении правой почки могут возникнуть вследствие инфекционного воспалительного процесса, при движении камней по мочеточнику, некротических явлениях. Также неприятные ощущения появляются при раковых опухолях.
Пиелонефрит
Боль при инфекционном воспалении почки сочетается с интоксикацией, повышением общей температуры тела. Также отмечаются неприятные ощущения при мочеиспускании, ложные позывы в туалет, возникают отеки возле глаз. Апостематозный пиелонефрит характеризуется появлением гноя в почках. В результате развиваются боль тянущего характера, которая не проходит долгое время, сильно повышается температура, суточное количество выделяемой мочи редко снижается.
Острый верхний панефрит
Гнойное воспаление жировой клетчатки, находящейся в области верхнего сегмента почки, часто возникает при острых инфекционных процессах в организме. У пациентов повышается температура тела, возникает умеренная боль в области поясницы. Через несколько дней неприятные ощущения распространяются на правое подреберье, интенсивность боли усиливается при вдохе, общее состояние ухудшается при физической нагрузке. Острый болевой синдром проявляется при ходьбе, резком вставании.
Мочекаменная болезнь
При движении камня или песка по почечной лоханке, мочеточнику возникает острая боль жгучего характера. Неприятные ощущения могут распространиться на всю правую сторону живота, отдавать в подреберье и поясницу. Данное состояние характеризуется появлением крови в моче.
Рак почки
На первых стадиях заболевания симптомы могут отсутствовать. Умеренный болевой синдром, кровотечения возникают при большом объеме опухоли. Если образование препятствует выводу мочи, возникает острая боль. Сильная боль в правом подреберье может проявиться и при опухоли надпочечника, однако в большинстве случаев отмечается только при большом размере образования.
Тромбоз полой вены
Если тромб закупоривает печеночные вены, проявляется острая боль в правом подреберье, которая иррадиирует в лопатку. Может появиться желтуха, возникает асцит (скопление жидкости в брюшной полости). При перемещении тромба из подвздошных вен возникает боль справа, однако локализуется ниже ребер, в пояснице.
Межреберная невралгия
Характеризуется тянущими, ноющими болевыми ощущениями, онемением. Боль, покалывание может быть настолько сильным, что приведет к временному ограничению подвижности. Интенсивность неприятных ощущений увеличивается при наклонах, поворотах корпуса. Колющая боль может указывать на воспаление мышечной ткани.
Остеохондроз
Проявляется болью в области ребер, плечи, руки, при этом возникает чувство натяжения и зажатости мышц, нередко ограничивается подвижность. Боль при остеохондрозе поясничного отдела может иметь различный характер и интенсивность, изменяться в зависимости от действий человека, проведения лечебных мероприятий.
Опоясывающий лишай
Боль острого характера
Острый болевой синдром часто возникает в случаях, когда требуется неотложное хирургическое вмешательство. Сильная боль может появиться при следующих заболеваниях и патологических состояниях:
- Повреждение тканей внутренних органов (ранение, удар с образованием гематомы).
- Перфорация кишечника, разрыв дивертикулов, опухоли.
- Острый панкреатит, быстро прогрессирующие воспалительные процессы.
- Аппендицит.
- Закупорка желчных путей, развитие непроходимости кишечника.
- Тромбоз крупных сосудов и вен.
Внимание! Интенсивность боли может быть настолько велика, что спровоцирует появление болевого шока, потерю сознания, резкое снижение давления, сбои в работе внутренних органов. При неотложных состояниях наблюдается сильное напряжение брюшных мышц.
Тупая боль
Чувство тяжести
Если больной жалуется на тяжесть в правом подреберье, данное отклонение указывает на отек тканей печени. Обычно умеренный болевой синдром проявляется на начальных стадиях гепатита, холецистита, дискинезии желчевыводящих путей.
Боль при движении
Если при минимальной физической нагрузке возникает тянущая или колющая боль, можно заподозрить наличие гепатита, цирроза, появление застойных явлений в печени. После езды в транспорте, катании на аттракционах может возникнуть приступ холецистита при наличии камней в желчном пузыре. Неприятные ощущения могут периодически проявляться у людей, страдающих межреберной невралгией, остеохондрозом, воспалением мышечной ткани, тромбозом, а также при переломе ребер.
Боль после приема пищи
При появлении колющей боли в правом подреберье после приема пищи часто дополнительно отмечается чувство тяжести в эпигастрии, заметно урчание в желудке. После попадания еды в пищевод активизируются процессы выделения и передвижения желчи, в печень поступает большое количество крови, ускоряется перистальтика кишечника. При хронических заболеваниях данных органов их работа сопровождается неприятными ощущениями. Возможно появление боли различного характера, включая тошноту, также вероятно возникновение отрыжки, нарушений стула.
Боль ноющего характера после приема пищи возникает при хроническом холецистите, резкие неприятные ощущения могут появиться при дисбактериозе, колите. Колющая боль характерна для поражения желчного пузыря, вызванного продвижением камней по его протокам. Интенсивность болевого синдрома может увеличиться после принятия больших доз алкоголя, курения.
Может ли болеть правый бок у здоровых людей?
При отсутствии патологических изменений в органах может ощущаться боль в правом подреберье, однако в этом случае неприятные симптомы непродолжительны. Часто боль возникает при гормональном дисбалансе, во время беременности, а также после интенсивных физических нагрузок.
Боль, связанная с менструальным циклом у женщин
В конце месячного цикла у некоторых женщин появляется гормональный дисбаланс. В результате возможен спазм желчевыводящих путей, что выражается резкой болью, которая может отдавать в спину. Данная проблема не нуждается в коррекции, проходит через несколько дней самостоятельно. Тупая или колющая боль может появиться при нарушениях пассажа желчи в ЖКТ.
Внимание! Неприятные ощущения могут возникнуть перед месячными при приеме неподходящих для конкретной женщины гормональных противозачаточных средств.
Беременность
Боль в правом подреберье при беременности может возникнуть на поздних сроках вынашивания плода при сильном растяжении матки. Осуществляется компрессия на расположенные рядом органы. Если вы замечаете периодическое покалывание или онемение в правом боку, при этом не возникает других проблем со здоровьем, волноваться ее стоит, так как неприятные ощущения обусловлены физиологическими особенностями.
При беременности повышается уровень прогестерона, при переизбытке которого желчные пути недостаточно опорожняются, возможен застой желчи. Покалывающие ощущения в правом подреберье у беременных могут возникнуть во время интенсивного бега, при физических нагрузках. На поздних сроках желательно воздержаться от интенсивных занятий спортом и выполнения тяжелой работы. Необходимо ограничиться регулярными прогулками на свежем воздухе.
При появлении хронической или острой боли в правом подреберье желательно обратиться к врачу для постановки диагноза. Не следует принимать обезболивающие средства без необходимости, чтобы не сгладить симптоматическую картину заболевания. Необходимо запомнить характер боли, изменения ее интенсивности, чтобы впоследствии составить правильный анамнез.
|
Купить Лив 52 ДС лечение печени (Himalaya Liv 52 DS) в Казахстане, Алматы, АстанеЛив 52 ДС лечение печени (Himalaya Liv 52 DS) |
Дневник |
-
В сравнение В закладки
Характеристики
| Общие | |
|---|---|
| Страна производителя | Индия |
Описание
Концентрация состава натуральных компонентов в Лив 52 ДС в 2 раза превышает состав обычного Лив 52.Комбинированный растительный препарат. Оказывает гепатопротекторное, антитоксическое, противовоспалительное, желчегонное, антиоксидантное, антианорексическое действие. Способствует улучшению процесса пищеварения и усвоения пищи.
Гепатопротекторное действие Лив. 52 обусловлено антиоксидантными и мембраностабилизирующими свойствами входящих в его состав компонентов. Препарат повышает уровень эндогенных токоферолов в гепатоцитах и уровень цитохрома Р450. Лив. 52 стимулирует биосинтез белков и фосфолипидов. Способствует восстановлению гепатоцитов, уменьшает дегенеративные, жировые и фиброзные изменения, усиливает внутриклеточный обмен.
Препарат регулирует уровень плазменных белков крови, нормализуя соотношение альбумин/глобулин. Обеспечивает нормализацию уровня плазменных трансаминаз, холестерина, триглицеридов, уменьшая проявления дислипидемии. Снижает показатели билирубина и щелочной фосфатазы. Повышает способность печени к депонированию гликогена.
Показания к употреблению Лив-52 ДС:
- Желтуха
- Гепатит А (инфекционный гепатит)
- Гепатит Б
- Гепатит С
- Гепатит D
- Гепатит Е
- Алкогольный гепатит
- Потеря аппетита
- Нервная анорексия
- Плохое пищеварение
- Ранний цирроз
- Жировая болезнь печени или стеатогепатят (стеатоз)
- Жировой гепатоз
- Мягкий запор (со сбросом слизи и липкой табуреткой)
- Воспаление желчного пузыря
- Белково-энергетическая недостаточность
- Гепатотоксичность, индуцированная химическими веществами, излучения, лекарства или химиотерапия
- Анорексия
Профилактика токсических поражений печени, вызываемых противотуберкулезными, противоопухолевыми, контрацептивными, антибактериальными, жаропонижающими медикаментами, химическими материалами, алкоголем.
Повышенная чувствительность к компонентам препарата; беременность; лактация.
С осторожностью: пациентам с острыми заболеваниями ЖКТ.
Лив 52 ДС лечение печени (Himalaya Liv 52 DS)
-
В сравнение В закладки
Характеристики
| Общие | |
|---|---|
| Страна производителя | Индия |
Описание
Концентрация состава натуральных компонентов в Лив 52 ДС в 2 раза превышает состав обычного Лив 52.Комбинированный растительный препарат. Оказывает гепатопротекторное, антитоксическое, противовоспалительное, желчегонное, антиоксидантное, антианорексическое действие. Способствует улучшению процесса пищеварения и усвоения пищи.
Гепатопротекторное действие Лив. 52 обусловлено антиоксидантными и мембраностабилизирующими свойствами входящих в его состав компонентов. Препарат повышает уровень эндогенных токоферолов в гепатоцитах и уровень цитохрома Р450. Лив. 52 стимулирует биосинтез белков и фосфолипидов. Способствует восстановлению гепатоцитов, уменьшает дегенеративные, жировые и фиброзные изменения, усиливает внутриклеточный обмен.
Препарат регулирует уровень плазменных белков крови, нормализуя соотношение альбумин/глобулин. Обеспечивает нормализацию уровня плазменных трансаминаз, холестерина, триглицеридов, уменьшая проявления дислипидемии. Снижает показатели билирубина и щелочной фосфатазы. Повышает способность печени к депонированию гликогена.
Показания к употреблению Лив-52 ДС:
- Желтуха
- Гепатит А (инфекционный гепатит)
- Гепатит Б
- Гепатит С
- Гепатит D
- Гепатит Е
- Алкогольный гепатит
- Потеря аппетита
- Нервная анорексия
- Плохое пищеварение
- Ранний цирроз
- Жировая болезнь печени или стеатогепатят (стеатоз)
- Жировой гепатоз
- Мягкий запор (со сбросом слизи и липкой табуреткой)
- Воспаление желчного пузыря
- Белково-энергетическая недостаточность
- Гепатотоксичность, индуцированная химическими веществами, излучения, лекарства или химиотерапия
- Анорексия
Профилактика токсических поражений печени, вызываемых противотуберкулезными, противоопухолевыми, контрацептивными, антибактериальными, жаропонижающими медикаментами, химическими материалами, алкоголем.
Повышенная чувствительность к компонентам препарата; беременность; лактация.
С осторожностью: пациентам с острыми заболеваниями ЖКТ.
|
| Страницы: | [1] |



































