-Рубрики
- Почему боли в печени (15)
- Боль печень и желчный пузырь (14)
- Боль в печени симптомы (14)
- Боли ниже печени (13)
- Как снять боль в печени (13)
- Боли в печени чем лечить (12)
- Симптомы боли печени у женщин (12)
- Боль в печени что делать (12)
- Какие признаки боли печени (11)
- Боль в районе печени (11)
- Боли в области печени (11)
- Признаки боли печени (11)
- Лекарство от боли в печени (11)
- Таблетки от боли в печени (11)
- Печень боль в боку (11)
- Боли при больной печени (11)
- Какие боли если болит печень (10)
- Боли в печени и поджелудочной (10)
- Боль в правом боку печень (10)
- Печень какие боли (9)
- Печень боли в спине (9)
- Печень головная боль (9)
- Боли в животе печень (9)
- Где боли печени (9)
- Печень боль суть (8)
- Боли в печени лечение (8)
- Острая боль в печени (8)
- Боли в правом подреберье печень (8)
- Боль в печени (8)
- Болит печень что выпить чтобы прошла боль (8)
- Боль справа печень (8)
- Причины боли в печени (8)
- Печень и желчные боли (7)
- Может ли боли печень (7)
- Симптомы боли печени у мужчин (7)
- Боли под печенью (7)
- Поджелудочная железа и печень боли (7)
- Сильная боль в печени (7)
- Боль в области печени причины (7)
- Боли в печени симптомы лечение (7)
- Боль в желудке и печени (7)
- Боли при циррозе печени (6)
- Диета при болях в печени (6)
- Боли когда болит печень (6)
- Боли при болезни печени (6)
- Боль печени после (5)
- Боли печени алкоголя (5)
- Признаки боли печени человека (4)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Другие рубрики в этом дневнике: Таблетки от боли в печени(11), Симптомы боли печени у мужчин(7), Симптомы боли печени у женщин(12), Сильная боль в печени(7), Причины боли в печени(8), Признаки боли печени человека(4), Признаки боли печени(11), Почему боли в печени(15), Поджелудочная железа и печень боли(7), Печень какие боли(9), Печень и желчные боли(7), Печень головная боль(9), Печень боль суть(8), Печень боль в боку(11), Печень боли в спине(9), Острая боль в печени(8), Может ли боли печень(7), Лекарство от боли в печени(11), Какие признаки боли печени(11), Какие боли если болит печень(10), Как снять боль в печени(13), Диета при болях в печени(6), Боль справа печень(8), Боль печень и желчный пузырь(14), Боль печени после(5), Боль в районе печени(11), Боль в правом боку печень(10), Боль в печени что делать(12), Боль в печени симптомы(14), Боль в печени(8), Боль в области печени причины(7), Боль в желудке и печени(7), Болит печень что выпить чтобы прошла боль(8), Боли при циррозе печени(6), Боли при больной печени(11), Боли при болезни печени(6), Боли под печенью(7), Боли печени алкоголя(5), Боли ниже печени(13), Боли когда болит печень(6), Боли в правом подреберье печень(8), Боли в печени чем лечить(12), Боли в печени симптомы лечение(7), Боли в печени лечение(8), Боли в печени и поджелудочной(10), Боли в области печени(11), Боли в животе печень(9)
Вирусные гепатиты – чего опасаться и как уберечься - виды, симптомы, последствия, профилактика |
Дневник |
Вирусные гепатиты – чего опасаться и как уберечься
По данным Всемирной организации здравоохранения, от острых и хронических гепатитов в мире ежегодно умирает около 2 миллионов человек, в том числе около 700 тысяч только от гепатита В. Эксперты Британской ассоциации болезней печени говорят о высокой распространенности вируса гепатита В: он превышает заболеваемость ВИЧ в 100 раз. Растёт и процент инфицирования среди молодёжи. Таким образом, вирусные гепатиты представляют серьёзную угрозу для населения.
Виды вирусных гепатитов
На данный момент насчитывается более 10 вирусов, вызывающих поражения печени. Наибольший интерес представляют вирусы гепатитов А, В, С, D и Е. Как наиболее опасные и приводящие к большему количеству летальных исходов всех заболеваний печени, выделяют гепатиты B и C.
Вирус гепатита В чрезвычайно устойчив к действию различных факторов. Находясь во внешней среде, может сохранять свои свойства до 7 дней, а при попадании в организм человека приводить к инфицированию. Инкубационный период чаще всего длится до 80 дней. (подробнее в статье «Гепатит B – серьёзная угроза»)
Механизм заражения — парентеральный. Передача происходит от больного или носителя: в результате взаимодействия с биологическими жидкостями, а также во время медицинских или косметических процедур. Устойчивость вируса приводит к тому, что инфицирование может произойти при повторном использовании шприцев, во время маникюра, при стоматологических манипуляциях и пр.
Гепатит С имеет схожий механизм передачи. Заражение чаще всего случается через кровь, во время инъекционных процедур, пирсинга и реже — половым путём. В отличие от вируса гепатита В он гораздо менее устойчив в окружающей среде, поэтому контактно-бытовой путь передачи встречается крайне редко. Инкубационный период обычно составляет 2-3 месяца.
Вирусы гепатитов А, D и E также представляют опасность для человека, но заражение случается значительно реже. В случае с гепатитом D — заражение возможно только при наличии гепатита В, так как для развития он использует белки его оболочки. Гепатиты А и Е распространены в странах с плохой санитарной обстановкой, механизм их передачи — фекально-оральный (читайте статью «Гепатит А. Чем опасен и как не заразиться?»).
Симптомы вирусных гепатитов

Как правило, большинство людей не замечает никаких симптомов, указывающих на вирусный гепатит. Более того, даже общеклинический и биохимический анализы крови не позволяют выявить заболевание на начальных стадиях. Тем не менее, случается так, что болезнь может протекать остро и сопровождаться жалобами на усталость, тошноту и боли в животе. Также для острого течения могут быть характерны такие симптомы, как желтушность кожных покровов и глаз, тёмная моча.
Из-за бессимптомного развития заболевания вирусные гепатиты часто переходят в хроническую форму, приводя к развитию серьёзных патологий, таких как цирроз или рак печени.
На поздних стадиях хронического гепатита может происходить поражение нервной и сердечно-сосудистой систем, суставов.
Диагностика
Для диагностики вирусных гепатитов, прежде всего врач собирает тщательный анамнез. Назначают лабораторные и инструментальные исследования: биохимический анализ крови, УЗИ и др. Но главный способ выявления вируса и уточнения острой или хронической формы заболевания — обнаружение антигенов вирусов гепатита, антител к ним, и выявление их ДНК и РНК (в зависимости от типа вируса).
Так, для острого течения гепатита В характерно наличие HBsAg и антител класса IgM к HBcAg. О хроническом течении говорит присутствие HbsAg в течение 6 месяцев.
Для быстрого обнаружения вируса существуют экспресс-тесты на вирусы гепатита А и В.
Лечение
К сожалению, специфического лечения вирусных гепатитов в настоящее время не существует. Терапия направлена на увеличение продолжительности жизни и включает в себя специальные противовирусные препараты.
Лекарственные препараты, направленные на подавление репликации вирусов гепатита, чаще всего назначаются пожизненно. Кроме того они имеют ряд неприятных побочных эффектов и не отличаются «демократичной ценой». У некоторых людей может развиваться лекарственная устойчивость, что значительно усложняет лечение.
Поздние стадии заболевания — рак и цирроз печени обычно заканчиваются летальным исходом, так как химиотерапия или хирургическое вмешательство могут продлить жизнь лишь на несколько лет.
Профилактика гепатита

Именно из-за сложности диагностики и лечения вирусных гепатитов профилактика играет решающую роль в борьбе с этими заболеваниями. Только иммунизация может исправить ситуацию с повсеместным распространением болезни.
В 1990 году было положено начало вакцинопрофилактики в нашей стране. Она осуществлялась с помощью бельгийской вакцины «Энджерикс» и показала эффективность и безопасность применения.
В 1992 году была разработана и успешно прошла испытания вакцина отечественного производства Комбиотех. В настоящее время для вакцинации используются несколько вакцин: Регевак, Бубо-Кок, Бубо-М, АКДС-ГЕП В, а также зарубежные — Инфанрикс Гекса, Шанвак В. Все они прошли тщательные проверки на соответствие требованиям ВОЗ по эффективности и безопасности.
После 1997 года обязательная вакцинация новорождённых была закреплена Федеральным законом и по рекомендации ВОЗ была включена в Национальный календарь профилактических прививок.
Такая стратегия привела к серьёзному снижению заболеваемости в нашей стране. По данным Всемирной организации здравоохранения вакцинопрофилактика позволила добиться снижения инфицирования среди иммунизированных детей до 1%.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком
Почему важно проводить вакцинацию?
Вирус гепатита А представляет опасность для грудных детей и лиц пожилого возраста — у них он протекает тяжело, но осложнения не характерны. Это заболевание встречается повсеместно, а за счёт его широкой распространённости и простоте инфицирования (через питьевую воду, загрязнённые продукты) представляет серьёзную угрозу здоровью населения.
Так, например, самой серьёзной вспышкой заболевания считается эпидемия 1988 года в Шанхае. По данным эпидемиологов тогда было заражено около 300 000 человек. Инфицирование произошло во время употребления в пищу моллюсков. Причём вирус гепатита А устойчив к воздействию физических факторов, поэтому термическая обработка продуктов не помогла.
Гепатит Е особенно опасен для беременных женщин, так как может приводить к стремительному развитию печёночной недостаточности. В остальных случаях наблюдается выздоровление.
Гепатит D, имеющий тяжёлое течение и приводящий к серьёзным последствиям, поражает лишь людей, инфицированных вирусом гепатита В.
Таким образом, можно заметить, что вакцинация позволяет предотвратить серьёзные последствия: инфицированием гепатитами В и D, а значит, и тяжёлого течения других заболеваний печени.
Поездки в отпуск и командировки не всегда могут хорошо заканчиваться, если вы не проводили вакцинацию. Отправляясь в Индию, Африку, Юго-Восточную Азию и даже Восточную Европу, необходимо позаботиться о профилактике вирусных гепатитов А и В.
Вакцины против гепатита
В настоящее время существуют вакцины рекомбинантные и из плазмы крови. В первом случае используется HBsAg, который синтезируют в клетках молочной железы или дрожжах. Во втором случае - HBsAg получают из плазмы крови. По эффективности эти вакцины не отличаются.
Вакцинация против гепатита В происходит в три этапа: первый — при рождении, а два других одновременно с вакциной АКДС. Такая схема создает у более чем 95% детей повышение титра anti-HBs, а значит – обеспечивает защиту от гепатита В, как минимум, на 15 лет, чаще — пожизненно.
Иммунопрофилактика против гепатита А проводится, чаще всего, с помощью инактивированных вакцин и применяется для детей старше 12 месяцев и взрослых. Курс составляет 2 дозы с интервалом от 6 до 18 месяцев. В нашей стране используют такие вакцины против гепатита А: отечественнае — ГЕП-А-ин-ВАК и зарубежные - Хаврикс, Вакта, Аваксим, Аваксим 80.
В настоящий момент, вакцины от гепатита С не существует, однако в этом направлении ведутся масштабные исследования. Предотвратить заражение можно лишь путём неспецифической профилактики: соблюдением санитарных норм, информированием населения.
Показания и противопоказания
Вакцинацию против гепатита В необходимо проходить всем детям и подросткам в возрасте до 18 лет, а также ранее не вакцинированным людям, и тем, кто подвержен значительному риску инфицирования:
- медицинские работники,
- лица, находящиеся в контакте с HBsAg положительными людьми,
- люди, нуждающиеся в частых переливаниях крови и ее компонентов.
Вакцинацию против гепатита А рекомендуется проводить детям от 12 месяцев и взрослым. Особенно важна своевременная профилактика гепатита следующим лицам:
- люди, часто путешествующие или находящиеся в командировках,
- проживающие с инфицированным человеком.
Плохая санитарная обстановка и отсутствие чистой питьевой воды часто становятся причинами инфицирования.
Противопоказанием к вакцинации может служить наличие в прошлом аллергических реакций к компонентам вакцины.
Вакцина одобрена при беременности и кормлении грудью.
Существуют ли побочные эффекты от вакцинации?
Кроме дискомфорта на месте прививки, нечасто наблюдалось незначительное повышение температуры.
Все проведенные исследования не выявили связи вакцинации с аутоиммунными заболеваниями, диабетом, синдромом Гийена-Барре или множественным склерозом. Крайне редки случаи анафилактических реакций.
Вакцины, применяемые в нашей стране, соответствует стандартам качества, установленным Всемирной организацией здравоохранения: они безопасны, отвечают всем технологическим требованиям, простые в применении и обладают высокой эффективностью.
Вакцинация ребёнка — первый шаг на пути к здоровью и профилактике серьезных заболеваний. Ведь если болезнь проще предотвратить, чем лечить.
Глобальная стратегия по ликвидации вирусного гепатита, как серьезной угрозы здоровью
В 2016 году согласно рекомендациям Всемирной ассамблеи здравоохранения, была разработана стратегия по борьбе с вирусным гепатитом. Эта масштабная кампания предполагает своей целью перспективу прекращения передачи заболевания.
Комплекс действий составлен вплоть до 2030 года, когда планируется достижение окончательных результатов, и включает в себя 5 стратегических направлений.
Ведется масштабная работа по каждому из них. Каждые два года по инициативе ВОЗ и Всемирного альянса по гепатиту проводится саммит, на котором обсуждают способы улучшения стратегии по борьбе с вирусным гепатитом.
Представьте себе масштабы работы, которая проводится для благополучия населения.
Сегодня борьба с гепатитом приобретает приоритет для общественного здравоохранения, а вакцинопрофилактика играет ведущую роль в здоровье нас и наших близких.
Использованные материалы:
- http://www.who.int/immunization/Hepatitis_B_Rus_Mar2008.pdf - вакцины против гепатита В, изложение позиции ВОЗ.
- http://apps.who.int/iris/bitstream/10665/250042/1/WHO-HIV-2016.06-rus.pdf?ua=1 - глобальная стратегия сектора здравоохранения по вирусному гепатиту 2016-2021.
- В.В. Ботвиньева, М.Г. Галицкая, Т.В. Родионова, Н.Е. Ткаченко, Л.С. Намазова-Баранова -«Современные организационные и методические принципы вакцинации детей против гепатита В».
- Лысанов Ю.И., Шаманова Л.В - «Вирусные гепатиты: распространённость и динамика заболеваемости».
- Лапасов С.Х., Хакимова Л.Р., Аблакулова М.Х., Валиева М.Х. - «Диагностика, лечение и профилактика хронического гепатита B с позиции доказательной медицины».
- Т.Г. Дмитриева «Сравнительная клинико-лабораторная характеристика типичных форм вирусного гепатита С, В и микст гепатита В+С у детей».
Автор: Ольга Ройфман
Источник: ММК Формед
Вирусные гепатиты – чего опасаться и как уберечься
По данным Всемирной организации здравоохранения, от острых и хронических гепатитов в мире ежегодно умирает около 2 миллионов человек, в том числе около 700 тысяч только от гепатита В. Эксперты Британской ассоциации болезней печени говорят о высокой распространенности вируса гепатита В: он превышает заболеваемость ВИЧ в 100 раз. Растёт и процент инфицирования среди молодёжи. Таким образом, вирусные гепатиты представляют серьёзную угрозу для населения.

Виды вирусных гепатитов
На данный момент насчитывается более 10 вирусов, вызывающих поражения печени. Наибольший интерес представляют вирусы гепатитов А, В, С, D и Е. Как наиболее опасные и приводящие к большему количеству летальных исходов всех заболеваний печени, выделяют гепатиты B и C.
Вирус гепатита В чрезвычайно устойчив к действию различных факторов. Находясь во внешней среде, может сохранять свои свойства до 7 дней, а при попадании в организм человека приводить к инфицированию. Инкубационный период чаще всего длится до 80 дней. (подробнее в статье «Гепатит B – серьёзная угроза»)
Механизм заражения — парентеральный. Передача происходит от больного или носителя: в результате взаимодействия с биологическими жидкостями, а также во время медицинских или косметических процедур. Устойчивость вируса приводит к тому, что инфицирование может произойти при повторном использовании шприцев, во время маникюра, при стоматологических манипуляциях и пр.

Гепатит С имеет схожий механизм передачи. Заражение чаще всего случается через кровь, во время инъекционных процедур, пирсинга и реже — половым путём. В отличие от вируса гепатита В он гораздо менее устойчив в окружающей среде, поэтому контактно-бытовой путь передачи встречается крайне редко. Инкубационный период обычно составляет 2-3 месяца.
Вирусы гепатитов А, D и E также представляют опасность для человека, но заражение случается значительно реже. В случае с гепатитом D — заражение возможно только при наличии гепатита В, так как для развития он использует белки его оболочки. Гепатиты А и Е распространены в странах с плохой санитарной обстановкой, механизм их передачи — фекально-оральный (читайте статью «Гепатит А. Чем опасен и как не заразиться?»).
Симптомы вирусных гепатитов

Как правило, большинство людей не замечает никаких симптомов, указывающих на вирусный гепатит. Более того, даже общеклинический и биохимический анализы крови не позволяют выявить заболевание на начальных стадиях. Тем не менее, случается так, что болезнь может протекать остро и сопровождаться жалобами на усталость, тошноту и боли в животе. Также для острого течения могут быть характерны такие симптомы, как желтушность кожных покровов и глаз, тёмная моча.
Из-за бессимптомного развития заболевания вирусные гепатиты часто переходят в хроническую форму, приводя к развитию серьёзных патологий, таких как цирроз или рак печени.
На поздних стадиях хронического гепатита может происходить поражение нервной и сердечно-сосудистой систем, суставов.
Диагностика
Для диагностики вирусных гепатитов, прежде всего врач собирает тщательный анамнез. Назначают лабораторные и инструментальные исследования: биохимический анализ крови, УЗИ и др. Но главный способ выявления вируса и уточнения острой или хронической формы заболевания — обнаружение антигенов вирусов гепатита, антител к ним, и выявление их ДНК и РНК (в зависимости от типа вируса).
Так, для острого течения гепатита В характерно наличие HBsAg и антител класса IgM к HBcAg. О хроническом течении говорит присутствие HbsAg в течение 6 месяцев.
Для быстрого обнаружения вируса существуют экспресс-тесты на вирусы гепатита А и В.
Лечение
К сожалению, специфического лечения вирусных гепатитов в настоящее время не существует. Терапия направлена на увеличение продолжительности жизни и включает в себя специальные противовирусные препараты.
Лекарственные препараты, направленные на подавление репликации вирусов гепатита, чаще всего назначаются пожизненно. Кроме того они имеют ряд неприятных побочных эффектов и не отличаются «демократичной ценой». У некоторых людей может развиваться лекарственная устойчивость, что значительно усложняет лечение.
Поздние стадии заболевания — рак и цирроз печени обычно заканчиваются летальным исходом, так как химиотерапия или хирургическое вмешательство могут продлить жизнь лишь на несколько лет.
Профилактика гепатита

Именно из-за сложности диагностики и лечения вирусных гепатитов профилактика играет решающую роль в борьбе с этими заболеваниями. Только иммунизация может исправить ситуацию с повсеместным распространением болезни.
В 1990 году было положено начало вакцинопрофилактики в нашей стране. Она осуществлялась с помощью бельгийской вакцины «Энджерикс» и показала эффективность и безопасность применения.
В 1992 году была разработана и успешно прошла испытания вакцина отечественного производства Комбиотех. В настоящее время для вакцинации используются несколько вакцин: Регевак, Бубо-Кок, Бубо-М, АКДС-ГЕП В, а также зарубежные — Инфанрикс Гекса, Шанвак В. Все они прошли тщательные проверки на соответствие требованиям ВОЗ по эффективности и безопасности.
После 1997 года обязательная вакцинация новорождённых была закреплена Федеральным законом и по рекомендации ВОЗ была включена в Национальный календарь профилактических прививок.
Такая стратегия привела к серьёзному снижению заболеваемости в нашей стране. По данным Всемирной организации здравоохранения вакцинопрофилактика позволила добиться снижения инфицирования среди иммунизированных детей до 1%.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Почему важно проводить вакцинацию?
Вирус гепатита А представляет опасность для грудных детей и лиц пожилого возраста — у них он протекает тяжело, но осложнения не характерны. Это заболевание встречается повсеместно, а за счёт его широкой распространённости и простоте инфицирования (через питьевую воду, загрязнённые продукты) представляет серьёзную угрозу здоровью населения.
Так, например, самой серьёзной вспышкой заболевания считается эпидемия 1988 года в Шанхае. По данным эпидемиологов тогда было заражено около 300 000 человек. Инфицирование произошло во время употребления в пищу моллюсков. Причём вирус гепатита А устойчив к воздействию физических факторов, поэтому термическая обработка продуктов не помогла.
Гепатит Е особенно опасен для беременных женщин, так как может приводить к стремительному развитию печёночной недостаточности. В остальных случаях наблюдается выздоровление.
Гепатит D, имеющий тяжёлое течение и приводящий к серьёзным последствиям, поражает лишь людей, инфицированных вирусом гепатита В.
Таким образом, можно заметить, что вакцинация позволяет предотвратить серьёзные последствия: инфицированием гепатитами В и D, а значит, и тяжёлого течения других заболеваний печени.
Поездки в отпуск и командировки не всегда могут хорошо заканчиваться, если вы не проводили вакцинацию. Отправляясь в Индию, Африку, Юго-Восточную Азию и даже Восточную Европу, необходимо позаботиться о профилактике вирусных гепатитов А и В.
Вакцины против гепатита
В настоящее время существуют вакцины рекомбинантные и из плазмы крови. В первом случае используется HBsAg, который синтезируют в клетках молочной железы или дрожжах. Во втором случае - HBsAg получают из плазмы крови. По эффективности эти вакцины не отличаются.
Вакцинация против гепатита В происходит в три этапа: первый — при рождении, а два других одновременно с вакциной АКДС. Такая схема создает у более чем 95% детей повышение титра anti-HBs, а значит – обеспечивает защиту от гепатита В, как минимум, на 15 лет, чаще — пожизненно.
Иммунопрофилактика против гепатита А проводится, чаще всего, с помощью инактивированных вакцин и применяется для детей старше 12 месяцев и взрослых. Курс составляет 2 дозы с интервалом от 6 до 18 месяцев. В нашей стране используют такие вакцины против гепатита А: отечественнае — ГЕП-А-ин-ВАК и зарубежные - Хаврикс, Вакта, Аваксим, Аваксим 80.
В настоящий момент, вакцины от гепатита С не существует, однако в этом направлении ведутся масштабные исследования. Предотвратить заражение можно лишь путём неспецифической профилактики: соблюдением санитарных норм, информированием населения.
Показания и противопоказания
Вакцинацию против гепатита В необходимо проходить всем детям и подросткам в возрасте до 18 лет, а также ранее не вакцинированным людям, и тем, кто подвержен значительному риску инфицирования:
- медицинские работники,
- лица, находящиеся в контакте с HBsAg положительными людьми,
- люди, нуждающиеся в частых переливаниях крови и ее компонентов.

Вакцинацию против гепатита А рекомендуется проводить детям от 12 месяцев и взрослым. Особенно важна своевременная профилактика гепатита следующим лицам:
- люди, часто путешествующие или находящиеся в командировках,
- проживающие с инфицированным человеком.
Плохая санитарная обстановка и отсутствие чистой питьевой воды часто становятся причинами инфицирования.
Противопоказанием к вакцинации может служить наличие в прошлом аллергических реакций к компонентам вакцины.
Вакцина одобрена при беременности и кормлении грудью.
Существуют ли побочные эффекты от вакцинации?
Кроме дискомфорта на месте прививки, нечасто наблюдалось незначительное повышение температуры.
Все проведенные исследования не выявили связи вакцинации с аутоиммунными заболеваниями, диабетом, синдромом Гийена-Барре или множественным склерозом. Крайне редки случаи анафилактических реакций.
Вакцины, применяемые в нашей стране, соответствует стандартам качества, установленным Всемирной организацией здравоохранения: они безопасны, отвечают всем технологическим требованиям, простые в применении и обладают высокой эффективностью.
Вакцинация ребёнка — первый шаг на пути к здоровью и профилактике серьезных заболеваний. Ведь если болезнь проще предотвратить, чем лечить.
Глобальная стратегия по ликвидации вирусного гепатита, как серьезной угрозы здоровью
В 2016 году согласно рекомендациям Всемирной ассамблеи здравоохранения, была разработана стратегия по борьбе с вирусным гепатитом. Эта масштабная кампания предполагает своей целью перспективу прекращения передачи заболевания.
Комплекс действий составлен вплоть до 2030 года, когда планируется достижение окончательных результатов, и включает в себя 5 стратегических направлений.
Ведется масштабная работа по каждому из них. Каждые два года по инициативе ВОЗ и Всемирного альянса по гепатиту проводится саммит, на котором обсуждают способы улучшения стратегии по борьбе с вирусным гепатитом.
Представьте себе масштабы работы, которая проводится для благополучия населения.
Сегодня борьба с гепатитом приобретает приоритет для общественного здравоохранения, а вакцинопрофилактика играет ведущую роль в здоровье нас и наших близких.
Использованные материалы:
- http://www.who.int/immunization/Hepatitis_B_Rus_Mar2008.pdf - вакцины против гепатита В, изложение позиции ВОЗ.
- http://apps.who.int/iris/bitstream/10665/250042/1/WHO-HIV-2016.06-rus.pdf?ua=1 - глобальная стратегия сектора здравоохранения по вирусному гепатиту 2016-2021.
- В.В. Ботвиньева, М.Г. Галицкая, Т.В. Родионова, Н.Е. Ткаченко, Л.С. Намазова-Баранова -«Современные организационные и методические принципы вакцинации детей против гепатита В».
- Лысанов Ю.И., Шаманова Л.В - «Вирусные гепатиты: распространённость и динамика заболеваемости».
- Лапасов С.Х., Хакимова Л.Р., Аблакулова М.Х., Валиева М.Х. - «Диагностика, лечение и профилактика хронического гепатита B с позиции доказательной медицины».
- Т.Г. Дмитриева «Сравнительная клинико-лабораторная характеристика типичных форм вирусного гепатита С, В и микст гепатита В+С у детей».
Автор: Ольга Ройфман
Источник: ММК Формед
|
Способ лечения метастазов в печень рака желудка и толстой кишки |
Дневник |
Способ лечения метастазов в печень рака желудка и толстой кишки
ИЗОБРЕТЕНИЕ
Патент Российской Федерации RU2470675
Область деятельности(техники), к которой относится описываемое изобретение
Изобретение относится к медицине, а именно к онкологии, и может быть использовано в комплексном лечении метастазов в печень, в частности, рака желудка и толстой кишки.
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
 Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ высокочастотной термодеструкции в лечении метастатических опухолей печени (см. Перфилов А.А. Экспериментально-клиническое обоснование высокочастотной термодеструкции в лечении нерезектабельных злокачественных первичных и метастатических опухолей печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2006). Способ заключается в том, что больным проводилось оперативное вмешательство и высокочастотная термодеструкция метастазов в печень с помощью сконструированного аппарата. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако высокочастотная термодеструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели средней продолжительности жизни больных.
Известен способ электролизной деструкции в лечении метастатических опухолей печени (см. Морозов А.Н. Электролизная деструкция злокачественных нерезектабельных новообразований печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2009). Способ заключается в том, что больным проводилось оперативное вмешательство и локальная электролизная деструкция метастазов в печень. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако локальная электролизная деструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели выживаемости больных, улучшение результатов только при первичном раке печени.
Известен способ хирургической химиотерапии в профилактике рецидивов рака, выбранный нами в качестве прототипа (См. Сидоренко Ю.С., Орловская Л.А., Солдаткина Н.В. и соавт. Методика хирургической химиотерапии на аутосредах организма во время операций по поводу злокачественных опухолей молочной железы и толстой кишки. // Хирургия 10, 2006, С.27-29). Способ заключается в том, что во время операции, после удаления опухоли, например молочной железы или толстой кишки, ложе опухоли инфильтрируют аутоплазмой с химиопрепаратами. Показано достоверное снижение числа местных рецидивов опухоли.
Однако способ разработан для лечения опухолей молочной железы и толстой кишки и не может быть использован при лечении метастазов в печень рака желудка и толстой кишки.
Целью изобретения является улучшение результатов лечения метастазов в печень рака желудка и толстой кишки.
Поставленная цель достигается тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является новым, так как оно неизвестно в области медицины при лечении метастазов в печень рака желудка и толстой кишки.
Новизна изобретения заключается в том, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Таким образом, радиочастотная термоаблация метастазов в печень, внутритканевая химиотерапия на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенная на форменных элементах крови способствуют улучшению результатов лечения метастазов в печень рака желудка и толстой кишки.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является промышленно применимым, так как может быть использовано в здравоохранении, медицинских учреждениях онкологического профиля, диспансерах, научно-исследовательских онкологических институтах.
Примеры конкретного применения «Способа лечения метастазов в печень рака желудка и толстой кишки» на больных
Пример 1. Больной Слюнько В.Н., 1948 года рождения, история болезни 14067/е, поступил в отделение общей онкологии РНИОИ 5.9.09 с диагнозом «опухоль сигмовидной кишки, метастаз в левой доле печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на запоры, похудание. Болеет в течение 4 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ.
При фиброколоноскопии в поликлинике РНИОИ обнаружена опухоль сигмовидной кишки. При УЗИ - метастаз в левой доле печени 3 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 9.09.09 выполнена операция - резекция сигмовидной кишки. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастаза в печень под ультразвуковым контролем, в ложе подвергшегося деструкции метастаза введено 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 392541-48 умеренно дифференцированная аденокарцинома с инвазией всех слоев стенки кишки, в лимфоузлах брыжейки - метастазы рака. Послеоперационный диагноз: рак сигмовидной кишки, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 21.9.09 в удовлетворительном состоянии.
Пример 2. Больной Локтионов С.Н., 1950 года рождения, история болезни 19142/е, поступил в отделение общей онкологии РНИОИ 21.11.09 с диагнозом «опухоль желудка, метастазы в печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на рвоту, похудание. Болеет в течение 7 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ. При фиброгастроскопии в поликлинике РНИОИ обнаружена опухоль выходного отдела желудка. При УЗИ - метастаз в левой доле печени 3,5 см и в правой доле печени 2,7 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 25.11.09 выполнена операция - дистальная субтотальная резекция желудка. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастазов в печень под ультразвуковым контролем, в ложе подвергшихся деструкции метастазов введено по 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 841932-38 слизеобразующая аденокарцинома с инвазией всех слоев стенки желудка, в лимфоузлах сальников - метастазы рака. Послеоперационный диагноз: рак желудка, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 7.12.09 в удовлетворительном состоянии. При явках в РНИОИ в течение 9 месяцев после лечения данных за рецидив и метастазы не обнаружено. Самочувствие больного удовлетворительное.
Предлагаемым способом пролечено 9 больных раком желудка и 8 больных раком толстой кишки. Применение радиочастотной термоаблации метастазов в печень, внутритканевой химиотерапии на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенной на форменных элементах крови не вызывают изменений в общем, биохимическом анализе крови, отличаются низкой токсичностью, не нарушают процессов послеоперационного заживления ран. Больные прослежены в интервале от 3 месяцев до 1 года. За период наблюдения не выявлено ни одного случая прогрессирования опухоли.
Технико-экономическая эффективность способа лечения метастазов в печень рака желудка и толстой кишки заключается в том, что использование способа позволяет уменьшить частоту прогрессирования опухоли, способ низко токсичен, прост в исполнении. Способ позволяет проводить комплексное лечение в сжатые сроки, параллельно оперативному вмешательству, уменьшает сроки пребывания больного в стационаре и затраты на лечение метастазов рака.
Формула изобретения
Способ лечения метастазов в печень рака желудка и толстой кишки, включающий операцию, радиочастотную термоаблацию, химиотерапию, отличающийся тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 мин при 37°С; затем выполняют операцию на толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Имя изобретателя: Кит Олег Иванович (RU), Геворкян Юрий Артушевич (RU), Солдаткина Наталья Васильевна (RU), Трифанов Дмитрий Сергеевич (RU), Гречкин Фёдор Николаевич (RU)
Имя патентообладателя: Федеральное государственное бюджетное учреждение "Ростовский научно-исследовательский онкологический институт" Министерства здравоохранения и социального развития Российской Федерации
Почтовый адрес для переписки: 344037, г.Ростов-на-Дону, 14 линия, 63, РНИОИ, рук. отд. научно-мед. информ. и патентовед. О.Г.Ишониной
Дата начала отсчета действия патента: 08.12.2010
Разместил статью: admin
Дата публикации: 27-12-2012, 16:06
Способ лечения метастазов в печень рака желудка и толстой кишки
ИЗОБРЕТЕНИЕ
Патент Российской Федерации RU2470675
Область деятельности(техники), к которой относится описываемое изобретение
Изобретение относится к медицине, а именно к онкологии, и может быть использовано в комплексном лечении метастазов в печень, в частности, рака желудка и толстой кишки.
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
 Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ высокочастотной термодеструкции в лечении метастатических опухолей печени (см. Перфилов А.А. Экспериментально-клиническое обоснование высокочастотной термодеструкции в лечении нерезектабельных злокачественных первичных и метастатических опухолей печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2006). Способ заключается в том, что больным проводилось оперативное вмешательство и высокочастотная термодеструкция метастазов в печень с помощью сконструированного аппарата. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако высокочастотная термодеструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели средней продолжительности жизни больных.
Известен способ электролизной деструкции в лечении метастатических опухолей печени (см. Морозов А.Н. Электролизная деструкция злокачественных нерезектабельных новообразований печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2009). Способ заключается в том, что больным проводилось оперативное вмешательство и локальная электролизная деструкция метастазов в печень. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако локальная электролизная деструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели выживаемости больных, улучшение результатов только при первичном раке печени.
Известен способ хирургической химиотерапии в профилактике рецидивов рака, выбранный нами в качестве прототипа (См. Сидоренко Ю.С., Орловская Л.А., Солдаткина Н.В. и соавт. Методика хирургической химиотерапии на аутосредах организма во время операций по поводу злокачественных опухолей молочной железы и толстой кишки. // Хирургия 10, 2006, С.27-29). Способ заключается в том, что во время операции, после удаления опухоли, например молочной железы или толстой кишки, ложе опухоли инфильтрируют аутоплазмой с химиопрепаратами. Показано достоверное снижение числа местных рецидивов опухоли.
Однако способ разработан для лечения опухолей молочной железы и толстой кишки и не может быть использован при лечении метастазов в печень рака желудка и толстой кишки.
Целью изобретения является улучшение результатов лечения метастазов в печень рака желудка и толстой кишки.
Поставленная цель достигается тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является новым, так как оно неизвестно в области медицины при лечении метастазов в печень рака желудка и толстой кишки.
Новизна изобретения заключается в том, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Таким образом, радиочастотная термоаблация метастазов в печень, внутритканевая химиотерапия на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенная на форменных элементах крови способствуют улучшению результатов лечения метастазов в печень рака желудка и толстой кишки.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является промышленно применимым, так как может быть использовано в здравоохранении, медицинских учреждениях онкологического профиля, диспансерах, научно-исследовательских онкологических институтах.
Примеры конкретного применения «Способа лечения метастазов в печень рака желудка и толстой кишки» на больных
Пример 1. Больной Слюнько В.Н., 1948 года рождения, история болезни 14067/е, поступил в отделение общей онкологии РНИОИ 5.9.09 с диагнозом «опухоль сигмовидной кишки, метастаз в левой доле печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на запоры, похудание. Болеет в течение 4 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ.
При фиброколоноскопии в поликлинике РНИОИ обнаружена опухоль сигмовидной кишки. При УЗИ - метастаз в левой доле печени 3 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 9.09.09 выполнена операция - резекция сигмовидной кишки. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастаза в печень под ультразвуковым контролем, в ложе подвергшегося деструкции метастаза введено 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 392541-48 умеренно дифференцированная аденокарцинома с инвазией всех слоев стенки кишки, в лимфоузлах брыжейки - метастазы рака. Послеоперационный диагноз: рак сигмовидной кишки, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 21.9.09 в удовлетворительном состоянии.
Пример 2. Больной Локтионов С.Н., 1950 года рождения, история болезни 19142/е, поступил в отделение общей онкологии РНИОИ 21.11.09 с диагнозом «опухоль желудка, метастазы в печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на рвоту, похудание. Болеет в течение 7 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ. При фиброгастроскопии в поликлинике РНИОИ обнаружена опухоль выходного отдела желудка. При УЗИ - метастаз в левой доле печени 3,5 см и в правой доле печени 2,7 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 25.11.09 выполнена операция - дистальная субтотальная резекция желудка. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастазов в печень под ультразвуковым контролем, в ложе подвергшихся деструкции метастазов введено по 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 841932-38 слизеобразующая аденокарцинома с инвазией всех слоев стенки желудка, в лимфоузлах сальников - метастазы рака. Послеоперационный диагноз: рак желудка, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 7.12.09 в удовлетворительном состоянии. При явках в РНИОИ в течение 9 месяцев после лечения данных за рецидив и метастазы не обнаружено. Самочувствие больного удовлетворительное.
Предлагаемым способом пролечено 9 больных раком желудка и 8 больных раком толстой кишки. Применение радиочастотной термоаблации метастазов в печень, внутритканевой химиотерапии на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенной на форменных элементах крови не вызывают изменений в общем, биохимическом анализе крови, отличаются низкой токсичностью, не нарушают процессов послеоперационного заживления ран. Больные прослежены в интервале от 3 месяцев до 1 года. За период наблюдения не выявлено ни одного случая прогрессирования опухоли.
Технико-экономическая эффективность способа лечения метастазов в печень рака желудка и толстой кишки заключается в том, что использование способа позволяет уменьшить частоту прогрессирования опухоли, способ низко токсичен, прост в исполнении. Способ позволяет проводить комплексное лечение в сжатые сроки, параллельно оперативному вмешательству, уменьшает сроки пребывания больного в стационаре и затраты на лечение метастазов рака.
Формула изобретения
Способ лечения метастазов в печень рака желудка и толстой кишки, включающий операцию, радиочастотную термоаблацию, химиотерапию, отличающийся тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 мин при 37°С; затем выполняют операцию на толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Имя изобретателя: Кит Олег Иванович (RU), Геворкян Юрий Артушевич (RU), Солдаткина Наталья Васильевна (RU), Трифанов Дмитрий Сергеевич (RU), Гречкин Фёдор Николаевич (RU)
Имя патентообладателя: Федеральное государственное бюджетное учреждение "Ростовский научно-исследовательский онкологический институт" Министерства здравоохранения и социального развития Российской Федерации
Почтовый адрес для переписки: 344037, г.Ростов-на-Дону, 14 линия, 63, РНИОИ, рук. отд. научно-мед. информ. и патентовед. О.Г.Ишониной
Дата начала отсчета действия патента: 08.12.2010
Разместил статью: admin
Дата публикации: 27-12-2012, 16:06
|
Лечение цирроза печени с позиций доказательной медицины |
Дневник |
Презентация на тему: Лечение цирроза печени с позиций доказательной медицины
Увеличение живота в объеме; Температура тела 37,3 º С; Сонливость днем и бессонница ночью, заторможенность, слабость; «Хлопающий» тремор; Снижение памяти, частичная дезориентация в пространстве и времени; Носовые и десневые кровотечения.
Слайд 3: Anamnesis morbi
Болен в течение 10 лет алкогольным циррозом печени; Соблюдает абстиненцию; Последние 2 года – эпизоды асцита, хорошо купирующиеся медикаментозной терапией; Настоящее ухудшение в течение 2-х суток без явных причин.
Слайд 4: St. praesens :
Общее состояние средней тяжести. Правильного телосложения, обычного питания, ИМТ=19,9 кг/м 2 ; кожные покровы и склеры субиктеричны. Дыхание везикулярное, хрипов нет, 14 в мин. Тоны сердца приглушены, ритмичные, 102 в мин., АД 90/60 мм рт.ст. Язык суховат, обложен сплошь грязно-серым налетом. Живот увеличен в объеме за счет ненапряженного асцита, мягкий, болезненный при пальпации во всех отделах. Перитонеальные знаки сомнительные. Печень по краю реберной дуги, по Курлову 9 × 8 × 7 см. Селезенка – пальпируется нижний полюс. Поколачивание по пояснице безболезненно.
Слайд 5: Диагноз? План обследования?
Слайд 6: Классификация компенсации цирроза печени по Чайлд-Пью ( Child - Pugh )
Показатель Баллы 1 2 3 Билирубин, мкмоль /л 50 Альбумин, г/л >35 28-35 7
Слайд 7: Обследование (1)
Кл. анализ крови: Эр. 2,1 × 10 12 /л; Н b 73 г/л; Лейкоциты 18,3 × 10 9 /л; баз. – 0%, эоз. – 1%, палочкояд. – 23%, сегментояд. – 47%, лимф. - 27%, мон. – 2%. Тромбоциты 70 × 10 9 /л СОЭ 18 мм/ч. Общий анализ мочи: 1018, кислая, белок - следы, сахара нет, лейкоциты 5-7 в п / зр., эритроцитов, цилиндров нет.
Слайд 8: Обследование (2)
Глюкоза 4,5 мМ /л, креатинин 150 мМ /л, калий 4,5 мМ, натрий 123 мМ /л, хлориды 95 мМ /л; общий белок 55 г/л, альбумин 31 г/л, АСТ 1,1 мккат /л, АЛТ 0,9 мккат /л, билирубин 45 мкмоль /л, прямой 10; ПТИ 55%, амилаза 340 МЕ. Амилаза мочи 1700 МЕ;
Слайд 9: Обследование (3)
УЗИ: в брюшной полости значительное количество свободной жидкости. Печень - контуры ровные, четкие, краниокаудальный размер правой доли 110 мм, толщина правой доли 90 мм, толщина левой доли 100 мм. Эхоструктура слабо неоднородная, эхогенность повышена. Периферический сосудистый рисунок ослаблен. Воротная вена 15 мм. Внутрипечёночные желчные протоки не расширены, общий желчный проток 5 мм. Желчный пузырь расположен обычно, форма овоидная, длина — 60 мм, толщина стенки 4 мм, в полости пузыря – мелкие конкременты с отчетливой акустической тенью. Поджелудочная железа: головка — 24 мм, тело — 28 мм, хвост — 35 мм. Контуры бугристые, размыты. Эхоструктура неоднородная, с гиперэхогенными включениями до 4-5 мм, эхогенность снижена. Вирсунгов проток 3 мм. Селезенка расположена типично, размерами 160×82 мм, контуры ровные, эхогенность не изменена. Селезёночная вена 10 мм.
Слайд 10: Обследование (4)
ЭГДС: Пищевод свободно проходим, в нижнегрудном отделе - варикозно расширенные вены в виде отдельных стволов синеватого цвета, шириной до 0,5 см, не изменяющие просвет пищевода, слизистая оболочка над ними не изменена. В просвете желудка незначительное количество слизи. Стенки эластичные. Перистальтика нормальная, складки умеренно выражены, расправляются при инсуффляции. Антральный отдел широкий, угол выражен. Слизистая гиперемирована с очагами атрофии. Привратник сомкнут, проходим. Луковица 12-типерстной кишки без патологии. Выделяют 3 степени варикозного расширения вен пищевода: до 0,3 см — 1 степень, 0,3–0,5 см — 2 степень, свыше 0,5 см — 3 степень.
Слайд 11: Классификация компенсации цирроза печени по Чайлд-Пью ( Child - Pugh )
Показатель Баллы 1 2 3 Билирубин, мкмоль /л 50 Альбумин, г/л >35 28-35 12
Слайд 12: Диагноз: цирроз печени, токсический, развернутая стадия, неактивный, декомпенсированный (класс С по Чайлд-Пью ). Осложнения: печеночная энцефалопатия II стадии, ненапряженный асцит, варикозное расширение вен пищевода 2 степени, гиперспленизм. Соп.: ЖКБ: хр. калькулезный холецистит, ремиссия?
Слайд 13: Осложнения цирроза печени
Печеночная энцефалопатия; Асцит; Спонтанный бактериальный асцит-перитонит; Кровотечение из варикозно расширенных вен пищевода/желудка; Гепаторенальный синдром; Гипонатриемия разведения.
Слайд 14: Печеночная энцефалопатия (ПЭ) – комплекс потенциально обратимых нервно-психических нарушений, возникающих при печеночно-клеточной недостаточности и/или портосистемном шунтировании крови
Слайд 15: Выживаемость при клинически выраженной ПЭ
Слайд 16: Классификация ПЭ
Тип А – ПЭ, ассоциированная с острой печеночной недостаточностью; Тип В – ПЭ, ассоциированная с портосистемным шунтированием в отсутствии заболеваний печени; Тип С – ПЭ, ассоциированная с циррозом печени, портальной гипертензией и портосистемным шунтированием крови: - минимальная (латентная) – 32-85%; - хроническая персистирующая – редко (+ миелопатия : атаксия, хореоатетоз, параплегия); - хроническая рецидивирующая (в 90% обнаруживается триггерный фактор).
Слайд 17: Острая печеночная энцефалопатия
фульминантная форма (появление энцефалопатии в пределах 2 недель); субфульминантная форма(2-12 недель); поздняя форма(8 - 24 недели от начала заболевания).
Слайд 18: Связанная с циррозом печени печеночная энцефалопатия, как правило, вторична по отношению к чему-либо.
Слайд 19: Стадии ПЭ
Стадия Сознание Интеллект, поведение Неврологич. статус Минимал. Не изменено Не изменены Психометр. тесты I Инсомния Нарушение внимания, памяти Мелкий тремор, почерк II Апатия, ступор Дезориентация, неадекватность Астериксис, атаксия III Сопор Дезориентация, агрессия, амнезия Астериксис, гиперефлексия, спастичность IV Кома - Арефлексия
Слайд 20


Слайд 21: Клинические проявления минимальной ПЭ
Нарушение зрительного восприятия; Снижение внимания и памяти; Замедление процесса мышления; Нарушение концентрации внимания; Снижение работоспособности; Снижение быстроты реакции; Раздражительность.
Слайд 22: Скрининг минимальной ПЭ при ЦП
Группа риска «Триггер» Водители, представители «опасных» профессий «Я испытываю трудности в выполнении привычной работы…» Жалобы на когнитивные расстройства «Я часто забываю…» «Я часто путаю…» Нарушения трудовой деятельности на работе и в быту Неспособность к рутинной работе (родственники, коллеги)
Слайд 23



Слайд 24: Механизмы ПЭ
Печеночно-клеточная недостаточность вследствие абсолютной или относительной потери функционирующей паренхимы печени (некроз, дистрофия, блокада ферментов и т.д.); Портосистемное шунтирование крови, как результат естественно сформированных или хирургически наложенных шунтов между системой воротной вены и нижней полой веной.
Слайд 25

Слайд 26
Патогенез печеночной энцефалопатии

Слайд 27
Схема обмена аммиака в норме

Слайд 28
Основные реакции обезвреживания аммиака и механизм действия L-орнитин-L-аспартата

Слайд 29
Активность ферментов цикла синтеза мочевины и глутаминсинтетазной реакции в печени (по S.Kaiser и соавт., 1988, D.H. К i ssinger и соавт., 1990), *p 30
Слайд 30
Соотношение реакций образования и обезвреживания аммиака

Слайд 31: Лечение печеночной энцефалопатии
Слайд 32: Поступление белка с пищей (1)
XX век - первоначальное ограничение белка до 20 г/сут, далее, при клиническом улучшении - увеличивать его содержание на 10 г каждые 3–5 дней до суточного содержания в диете 0,8–1,0 г/кг массы. Предполагалось, что этого достаточно для достижения положительного баланса азота.
Слайд 33: Поступление белка с пищей (2)
У 20–60% больных циррозом печени в зависимости от степени тяжести цирроза обнаруживается белковая недостаточность; В 1997 г. Европейским обществом по парентеральному и энтеральному питанию: рекомендовано ежедневное потребление белка у больных с заболеванием печени 1,0–1,5 г/кг массы тела в зависимости от степени печеночной декомпенсации. Поступление белка с пищей (2)
Слайд 34: Антибиотики (неомицин, паромомицин, ванкомицин, метронидазол, рифаксимин)
Подавляют « аммониегенную » микрофлору в толстой кишке - снижается образование аммиака и других эндогенных нейротоксинов «кишечного происхождения»; Подавление микрофлоры кишки уменьшает бактериальную транслокацию, что снижает риск развития спонтанного бактериального перитонита и, возможно, других инфекций как разрешающего фактора ПЭ.
Слайд 35: Антибиотики (неомицин, паромомицин, ванкомицин, метронидазол, рифаксимин)
В начале 90-х годов - единственное РКИ - отсутствие преимуществ неомицина перед плацебо в лечении ПЭ! Изучение ванкомицина ( гепатотоксичность !) - отмечено клиническое улучшение, снижение концентрации аммиака и улучшение ЭЭГ, что достоверно отличалось от аналогичных показателей во время приема плацебо; В трех исследованиях выявлена одинаковая эффективность рифаксимина и синтетических дисахаридов при лучшей переносимости рифаксимина.
Слайд 36: Синтетические дисахариды (лактулоза, лактитол)
снижение рН толстой кишки, увеличение роста лактобактерий, подавление роста уреаза-положительных бактерий; затруднение абсорбции аммиака, облегчение диффузии аммиака из кровеносных сосудов слизистой оболочки в просвет толстой кишки; действие в качестве осмотического слабительного неметаболизируемых продуктов дисахаридов.
Слайд 37
Сравнительная эффективность неабсорбируемых дисахаридов, плацебо и отсутствия вмешательства при ПЭ (по B.Als-Nielsen, L.Gluud, C.Gluud, 2004)

Слайд 38
Сравнительная эффективность неабсорбируемых дисахаридов и антибиотиков при ПЭ (по B. Als-Nielsen, LL Gluud, C Gluud, 2004)

Слайд 39: Синтетические дисахариды (лактулоза, лактитол)
2 небольших РКИ ( неомицин vs. лактулоза ) - эффективность лактулозы в лечении ПЭ не отличается от эффективности неомицина ; По сравнению с плацебо или отсутствием лечения (данные метаанализа 6 РКИ) неабсорбируемые дисахариды снижают "риск неулучшения ПЭ" ОР=0,62, 95%ДИ 0,46–0,84; В двух исследованиях высокого качества не обнаружено существенного эффекта неабсорбируемых дисахаридов на снижение "риска неулучшения ПЭ" (ОР=0,92, 95%ДИ 0,42–2,04).
Слайд 40: L -орнитин- L -аспартат (гепа-мерц, орницетил)
Участвует в связывании аммиака в печени и мышцах; Входит в цикл синтеза мочевины.
Слайд 41: L -орнитин- L -аспартат (гепа-мерц, орницетил)
Общая клиническая эффективность при лечении ПЭ (от минимальной до II стадии) в группе ОА составила 50%, в группе плацебо – 25%. Побочные эффекты, отмеченные в 5% случаев (тошнота и/или рвота), не относились к серьезным. *-различие между группами статистически значимо (p 42
Слайд 42: L -орнитин- L -аспартат (гепа-мерц, орницетил)
Индекс эффективности лечения энцефалопатии (состояние сознания, концентрация аммиака после еды, время выполнения теста считывания чисел) в группе ОА составил 0,14, что оказалось существенно выше, чем в группе плацебо 0,05 (p 43
Слайд 43: Препараты аминокислот с разветвленной боковой цепью
Коэффициент Фишера (валин + лейцин + изолейцин/фенилаланин + тирозин), в норме составляющий 3,0–4,5, снижается при ПЭ до 1 и ниже
Слайд 44: Препараты аминокислот с разветвленной боковой цепью (АРБЦ)
Систематический обзор (11 РКИ, n=556) - сравнение АРБЦ со стандартной терапией неомицином, лактулозой. Исследования небольшие, методологическое качество – низкое; По сравнению с контролем АРБЦ увеличивали вероятность улучшения ПЭ к концу лечения (ОР=1,31, 95% ДИ 1,04–1,66); При стратификации исследований не подтверждено преимущества АРБЦ для улучшения симптоматики ПЭ. Не обнаружено влияния этих препаратов на выживаемость или развитие нежелательных эффектов.
Слайд 45: L-допа и бромокриптин (стимулятор допаминергической передачи)
При ПЭ отмечается преобладание тормозных процессов; Увеличено количество «ложных нейротрансмиттеров», замедляющих нервную передачу; Предложены препараты, влияющие на допаминергическую передачу нервных импульсов.
Слайд 46: L-допа и бромокриптин (стимулятор допаминергической передачи)
По сравнению с плацебо или отсутствием лечения L-допа и бромокриптин существенно не влияют на «риск неулучшения ПЭ» (ОР=0,33) или летальность (ОР=1,11).
Слайд 47: Конкурентный антагонист бензодиазепиновых рецепторов - флумазенил
В кишечнике ГАМК ( декарбоксилирование глутамата микрофлорой) - портосистемное шунтирование; При печеночной недостаточности - угнетение ГАМК-трансаминазы ; В условиях изменения астроглии "кишечно-образованная" ГАМК легко проникает в мозг, оказывая тормозной эффект; Увеличение плотности ГАМКергических рецепторов в головном мозге у больных циррозом с ПЭ; ГАМКергические рецепторы могут активироваться эндогенно образованными и экзогенно поступившими бензодиазепинами.
Слайд 48: Конкурентный антагонист бензодиазепиновых рецепторов - флумазенил
Систематический обзор 12 РКИ: флумазенил против плацебо ( n =765); В 5 исследованиях введение флумазенила было ассоциировано со значительным улучшением ПЭ к концу лечения: 30% против 7% в группе плацебо, РР=23%, 95% ДИ 18–28%; Флумазенил не влиял на выживаемость и частоту побочных эффектов; Особенно показан при ПЭ, развившейся на фоне прима бензодиазепинов.
Слайд 49: Натрия бензоат и натрия фенилацетат
При ПЭ целесообразно связывание аммиака в крови; Натрия бензоат и натрия фенилацетат связывают аммиак с образованием гиппуровой кислоты и активируют обмен глутамат/бензоат в перивенозных гепатоцитах.
Слайд 50: Натрия бензоат и натрия фенилацетат
Улучшение клинического состояния и частота побочных эффектов были одинаковыми в группах бензоата и лактулозы.
Слайд 51: Эссенциальные фосфолипиды
Отсутствует патогенетическое обоснование их применения в лечении ПЭ с позиции современной концепции ее патогенеза; В силу механизма их действия могут усиливать симптоматику ПЭ; Низкое методологическое качество всех исследований по применению гепатопротекторов в лечении ПЭ; Применение подобных препаратов создает серьезную этическую проблему: лечение пациентов проводится медикаментозными средствами с недоказанным эффектом.
Слайд 52: Больной А., 39 лет, жалобы:
Боли в животе, тупые, ноющие, длительные, без связи с едой и дефекацией; Увеличение живота в объеме; Температура тела 37,3 º С; Сонливость днем и бессонница ночью, заторможенность, слабость; «Хлопающий» тремор; Снижение памяти, частичная дезориентация в пространстве и времени; Носовые и десневые кровотечения.
Слайд 53: Стадии ПЭ
Стадия Сознание Интеллект, поведение Неврологич. статус Минимал. Не изменено Не изменены Психометр. тесты I Инсомния Нарушение внимания, памяти Мелкий тремор, почерк II Апатия, ступор Дезориентация, неадекватность Астериксис, атаксия III Сопор Дезориентация, агрессия, амнезия Астериксис, гиперефлексия, спастичность IV Кома - Арефлексия
Слайд 54: Лечение печеночной энцефалопатии с позиций доказательной медицины (1)
Белок не менее 60 г/сут.; после ликвидации признаков ПЭ – 80-100 г/сут. Калорийность (1800-2500 ккал/сут.): 70-140,0 жиров и 280-325,0 углеводов; Пищевые волокна; Витамины и микроэлементы.
Слайд 55: Лечение печеночной энцефалопатии с позиций доказательной медицины (2)
L -орнитин- L - аспартат ; Антибиотики ( рифаксимин, метронидазол ); Лактулоза ; При приеме бензодиазепинов – флумазенил ; ± аминокислоты с разветвленной цепью.
Слайд 56: Лечение печеночной энцефалопатии с позиций доказательной медицины (3)
L -орнитин- L - аспартат : 20-30,0 в/ в капельно 7-14 дней с последующим переходом на пероральный прием 10-20,0 в сутки; или комбинация в/ в и перорального приема


Слайд 57: Лечение печеночной энцефалопатии с позиций доказательной медицины (4)
Антибиотики: рифаксимин 1200 мг/ сут. - 7-10 дней; при необходимости – ежемесячно в течение длительного времени; метронидазол 800-1000 мг/ сут. - 7-10 дней.

Слайд 58: Лечение печеночной энцефалопатии с позиций доказательной медицины (5)
Лактулоза: 20-30 мл 2-3 раза в сутки; Критерий эффективности – стул 2-3 раза в сутки.


Слайд 59: Лечение печеночной энцефалопатии с позиций доказательной медицины (6)
Флумазенил : в/ в струйно 0,2-0,3 мг, затем в/ в капельно по 5 мг/час; после улучшения состояния – внутрь 50 мг/ сут.

Слайд 60: Лечение печеночной энцефалопатии с позиций доказательной медицины (7)
Аминокислоты с разветвленной цепью - ? 0,3 г/кг/сут.
Презентация на тему: Лечение цирроза печени с позиций доказательной медицины
Увеличение живота в объеме; Температура тела 37,3 º С; Сонливость днем и бессонница ночью, заторможенность, слабость; «Хлопающий» тремор; Снижение памяти, частичная дезориентация в пространстве и времени; Носовые и десневые кровотечения.
Слайд 3: Anamnesis morbi
Болен в течение 10 лет алкогольным циррозом печени; Соблюдает абстиненцию; Последние 2 года – эпизоды асцита, хорошо купирующиеся медикаментозной терапией; Настоящее ухудшение в течение 2-х суток без явных причин.
Слайд 4: St. praesens :
Общее состояние средней тяжести. Правильного телосложения, обычного питания, ИМТ=19,9 кг/м 2 ; кожные покровы и склеры субиктеричны. Дыхание везикулярное, хрипов нет, 14 в мин. Тоны сердца приглушены, ритмичные, 102 в мин., АД 90/60 мм рт.ст. Язык суховат, обложен сплошь грязно-серым налетом. Живот увеличен в объеме за счет ненапряженного асцита, мягкий, болезненный при пальпации во всех отделах. Перитонеальные знаки сомнительные. Печень по краю реберной дуги, по Курлову 9 × 8 × 7 см. Селезенка – пальпируется нижний полюс. Поколачивание по пояснице безболезненно.
Слайд 5: Диагноз? План обследования?
Слайд 6: Классификация компенсации цирроза печени по Чайлд-Пью ( Child - Pugh )
Показатель Баллы 1 2 3 Билирубин, мкмоль /л 50 Альбумин, г/л >35 28-35 7
Слайд 7: Обследование (1)
Кл. анализ крови: Эр. 2,1 × 10 12 /л; Н b 73 г/л; Лейкоциты 18,3 × 10 9 /л; баз. – 0%, эоз. – 1%, палочкояд. – 23%, сегментояд. – 47%, лимф. - 27%, мон. – 2%. Тромбоциты 70 × 10 9 /л СОЭ 18 мм/ч. Общий анализ мочи: 1018, кислая, белок - следы, сахара нет, лейкоциты 5-7 в п / зр., эритроцитов, цилиндров нет.
Слайд 8: Обследование (2)
Глюкоза 4,5 мМ /л, креатинин 150 мМ /л, калий 4,5 мМ, натрий 123 мМ /л, хлориды 95 мМ /л; общий белок 55 г/л, альбумин 31 г/л, АСТ 1,1 мккат /л, АЛТ 0,9 мккат /л, билирубин 45 мкмоль /л, прямой 10; ПТИ 55%, амилаза 340 МЕ. Амилаза мочи 1700 МЕ;
Слайд 9: Обследование (3)
УЗИ: в брюшной полости значительное количество свободной жидкости. Печень - контуры ровные, четкие, краниокаудальный размер правой доли 110 мм, толщина правой доли 90 мм, толщина левой доли 100 мм. Эхоструктура слабо неоднородная, эхогенность повышена. Периферический сосудистый рисунок ослаблен. Воротная вена 15 мм. Внутрипечёночные желчные протоки не расширены, общий желчный проток 5 мм. Желчный пузырь расположен обычно, форма овоидная, длина — 60 мм, толщина стенки 4 мм, в полости пузыря – мелкие конкременты с отчетливой акустической тенью. Поджелудочная железа: головка — 24 мм, тело — 28 мм, хвост — 35 мм. Контуры бугристые, размыты. Эхоструктура неоднородная, с гиперэхогенными включениями до 4-5 мм, эхогенность снижена. Вирсунгов проток 3 мм. Селезенка расположена типично, размерами 160×82 мм, контуры ровные, эхогенность не изменена. Селезёночная вена 10 мм.
Слайд 10: Обследование (4)
ЭГДС: Пищевод свободно проходим, в нижнегрудном отделе - варикозно расширенные вены в виде отдельных стволов синеватого цвета, шириной до 0,5 см, не изменяющие просвет пищевода, слизистая оболочка над ними не изменена. В просвете желудка незначительное количество слизи. Стенки эластичные. Перистальтика нормальная, складки умеренно выражены, расправляются при инсуффляции. Антральный отдел широкий, угол выражен. Слизистая гиперемирована с очагами атрофии. Привратник сомкнут, проходим. Луковица 12-типерстной кишки без патологии. Выделяют 3 степени варикозного расширения вен пищевода: до 0,3 см — 1 степень, 0,3–0,5 см — 2 степень, свыше 0,5 см — 3 степень.
Слайд 11: Классификация компенсации цирроза печени по Чайлд-Пью ( Child - Pugh )
Показатель Баллы 1 2 3 Билирубин, мкмоль /л 50 Альбумин, г/л >35 28-35 12
Слайд 12: Диагноз: цирроз печени, токсический, развернутая стадия, неактивный, декомпенсированный (класс С по Чайлд-Пью ). Осложнения: печеночная энцефалопатия II стадии, ненапряженный асцит, варикозное расширение вен пищевода 2 степени, гиперспленизм. Соп.: ЖКБ: хр. калькулезный холецистит, ремиссия?
Слайд 13: Осложнения цирроза печени
Печеночная энцефалопатия; Асцит; Спонтанный бактериальный асцит-перитонит; Кровотечение из варикозно расширенных вен пищевода/желудка; Гепаторенальный синдром; Гипонатриемия разведения.
Слайд 14: Печеночная энцефалопатия (ПЭ) – комплекс потенциально обратимых нервно-психических нарушений, возникающих при печеночно-клеточной недостаточности и/или портосистемном шунтировании крови
Слайд 15: Выживаемость при клинически выраженной ПЭ
Слайд 16: Классификация ПЭ
Тип А – ПЭ, ассоциированная с острой печеночной недостаточностью; Тип В – ПЭ, ассоциированная с портосистемным шунтированием в отсутствии заболеваний печени; Тип С – ПЭ, ассоциированная с циррозом печени, портальной гипертензией и портосистемным шунтированием крови: - минимальная (латентная) – 32-85%; - хроническая персистирующая – редко (+ миелопатия : атаксия, хореоатетоз, параплегия); - хроническая рецидивирующая (в 90% обнаруживается триггерный фактор).
Слайд 17: Острая печеночная энцефалопатия
фульминантная форма (появление энцефалопатии в пределах 2 недель); субфульминантная форма(2-12 недель); поздняя форма(8 - 24 недели от начала заболевания).
Слайд 18: Связанная с циррозом печени печеночная энцефалопатия, как правило, вторична по отношению к чему-либо.
Слайд 19: Стадии ПЭ
Стадия Сознание Интеллект, поведение Неврологич. статус Минимал. Не изменено Не изменены Психометр. тесты I Инсомния Нарушение внимания, памяти Мелкий тремор, почерк II Апатия, ступор Дезориентация, неадекватность Астериксис, атаксия III Сопор Дезориентация, агрессия, амнезия Астериксис, гиперефлексия, спастичность IV Кома - Арефлексия
Слайд 20


Слайд 21: Клинические проявления минимальной ПЭ
Нарушение зрительного восприятия; Снижение внимания и памяти; Замедление процесса мышления; Нарушение концентрации внимания; Снижение работоспособности; Снижение быстроты реакции; Раздражительность.
Слайд 22: Скрининг минимальной ПЭ при ЦП
Группа риска «Триггер» Водители, представители «опасных» профессий «Я испытываю трудности в выполнении привычной работы…» Жалобы на когнитивные расстройства «Я часто забываю…» «Я часто путаю…» Нарушения трудовой деятельности на работе и в быту Неспособность к рутинной работе (родственники, коллеги)
Слайд 23



Слайд 24: Механизмы ПЭ
Печеночно-клеточная недостаточность вследствие абсолютной или относительной потери функционирующей паренхимы печени (некроз, дистрофия, блокада ферментов и т.д.); Портосистемное шунтирование крови, как результат естественно сформированных или хирургически наложенных шунтов между системой воротной вены и нижней полой веной.
Слайд 25

Слайд 26
Патогенез печеночной энцефалопатии

Слайд 27
Схема обмена аммиака в норме

Слайд 28
Основные реакции обезвреживания аммиака и механизм действия L-орнитин-L-аспартата

Слайд 29
Активность ферментов цикла синтеза мочевины и глутаминсинтетазной реакции в печени (по S.Kaiser и соавт., 1988, D.H. К i ssinger и соавт., 1990), *p 30
Слайд 30
Соотношение реакций образования и обезвреживания аммиака

Слайд 31: Лечение печеночной энцефалопатии
Слайд 32: Поступление белка с пищей (1)
XX век - первоначальное ограничение белка до 20 г/сут, далее, при клиническом улучшении - увеличивать его содержание на 10 г каждые 3–5 дней до суточного содержания в диете 0,8–1,0 г/кг массы. Предполагалось, что этого достаточно для достижения положительного баланса азота.
Слайд 33: Поступление белка с пищей (2)
У 20–60% больных циррозом печени в зависимости от степени тяжести цирроза обнаруживается белковая недостаточность; В 1997 г. Европейским обществом по парентеральному и энтеральному питанию: рекомендовано ежедневное потребление белка у больных с заболеванием печени 1,0–1,5 г/кг массы тела в зависимости от степени печеночной декомпенсации. Поступление белка с пищей (2)
Слайд 34: Антибиотики (неомицин, паромомицин, ванкомицин, метронидазол, рифаксимин)
Подавляют « аммониегенную » микрофлору в толстой кишке - снижается образование аммиака и других эндогенных нейротоксинов «кишечного происхождения»; Подавление микрофлоры кишки уменьшает бактериальную транслокацию, что снижает риск развития спонтанного бактериального перитонита и, возможно, других инфекций как разрешающего фактора ПЭ.
Слайд 35: Антибиотики (неомицин, паромомицин, ванкомицин, метронидазол, рифаксимин)
В начале 90-х годов - единственное РКИ - отсутствие преимуществ неомицина перед плацебо в лечении ПЭ! Изучение ванкомицина ( гепатотоксичность !) - отмечено клиническое улучшение, снижение концентрации аммиака и улучшение ЭЭГ, что достоверно отличалось от аналогичных показателей во время приема плацебо; В трех исследованиях выявлена одинаковая эффективность рифаксимина и синтетических дисахаридов при лучшей переносимости рифаксимина.
Слайд 36: Синтетические дисахариды (лактулоза, лактитол)
снижение рН толстой кишки, увеличение роста лактобактерий, подавление роста уреаза-положительных бактерий; затруднение абсорбции аммиака, облегчение диффузии аммиака из кровеносных сосудов слизистой оболочки в просвет толстой кишки; действие в качестве осмотического слабительного неметаболизируемых продуктов дисахаридов.
Слайд 37
Сравнительная эффективность неабсорбируемых дисахаридов, плацебо и отсутствия вмешательства при ПЭ (по B.Als-Nielsen, L.Gluud, C.Gluud, 2004)

Слайд 38
Сравнительная эффективность неабсорбируемых дисахаридов и антибиотиков при ПЭ (по B. Als-Nielsen, LL Gluud, C Gluud, 2004)

Слайд 39: Синтетические дисахариды (лактулоза, лактитол)
2 небольших РКИ ( неомицин vs. лактулоза ) - эффективность лактулозы в лечении ПЭ не отличается от эффективности неомицина ; По сравнению с плацебо или отсутствием лечения (данные метаанализа 6 РКИ) неабсорбируемые дисахариды снижают "риск неулучшения ПЭ" ОР=0,62, 95%ДИ 0,46–0,84; В двух исследованиях высокого качества не обнаружено существенного эффекта неабсорбируемых дисахаридов на снижение "риска неулучшения ПЭ" (ОР=0,92, 95%ДИ 0,42–2,04).
Слайд 40: L -орнитин- L -аспартат (гепа-мерц, орницетил)
Участвует в связывании аммиака в печени и мышцах; Входит в цикл синтеза мочевины.
Слайд 41: L -орнитин- L -аспартат (гепа-мерц, орницетил)
Общая клиническая эффективность при лечении ПЭ (от минимальной до II стадии) в группе ОА составила 50%, в группе плацебо – 25%. Побочные эффекты, отмеченные в 5% случаев (тошнота и/или рвота), не относились к серьезным. *-различие между группами статистически значимо (p 42
Слайд 42: L -орнитин- L -аспартат (гепа-мерц, орницетил)
Индекс эффективности лечения энцефалопатии (состояние сознания, концентрация аммиака после еды, время выполнения теста считывания чисел) в группе ОА составил 0,14, что оказалось существенно выше, чем в группе плацебо 0,05 (p 43
Слайд 43: Препараты аминокислот с разветвленной боковой цепью
Коэффициент Фишера (валин + лейцин + изолейцин/фенилаланин + тирозин), в норме составляющий 3,0–4,5, снижается при ПЭ до 1 и ниже
Слайд 44: Препараты аминокислот с разветвленной боковой цепью (АРБЦ)
Систематический обзор (11 РКИ, n=556) - сравнение АРБЦ со стандартной терапией неомицином, лактулозой. Исследования небольшие, методологическое качество – низкое; По сравнению с контролем АРБЦ увеличивали вероятность улучшения ПЭ к концу лечения (ОР=1,31, 95% ДИ 1,04–1,66); При стратификации исследований не подтверждено преимущества АРБЦ для улучшения симптоматики ПЭ. Не обнаружено влияния этих препаратов на выживаемость или развитие нежелательных эффектов.
Слайд 45: L-допа и бромокриптин (стимулятор допаминергической передачи)
При ПЭ отмечается преобладание тормозных процессов; Увеличено количество «ложных нейротрансмиттеров», замедляющих нервную передачу; Предложены препараты, влияющие на допаминергическую передачу нервных импульсов.
Слайд 46: L-допа и бромокриптин (стимулятор допаминергической передачи)
По сравнению с плацебо или отсутствием лечения L-допа и бромокриптин существенно не влияют на «риск неулучшения ПЭ» (ОР=0,33) или летальность (ОР=1,11).
Слайд 47: Конкурентный антагонист бензодиазепиновых рецепторов - флумазенил
В кишечнике ГАМК ( декарбоксилирование глутамата микрофлорой) - портосистемное шунтирование; При печеночной недостаточности - угнетение ГАМК-трансаминазы ; В условиях изменения астроглии "кишечно-образованная" ГАМК легко проникает в мозг, оказывая тормозной эффект; Увеличение плотности ГАМКергических рецепторов в головном мозге у больных циррозом с ПЭ; ГАМКергические рецепторы могут активироваться эндогенно образованными и экзогенно поступившими бензодиазепинами.
Слайд 48: Конкурентный антагонист бензодиазепиновых рецепторов - флумазенил
Систематический обзор 12 РКИ: флумазенил против плацебо ( n =765); В 5 исследованиях введение флумазенила было ассоциировано со значительным улучшением ПЭ к концу лечения: 30% против 7% в группе плацебо, РР=23%, 95% ДИ 18–28%; Флумазенил не влиял на выживаемость и частоту побочных эффектов; Особенно показан при ПЭ, развившейся на фоне прима бензодиазепинов.
Слайд 49: Натрия бензоат и натрия фенилацетат
При ПЭ целесообразно связывание аммиака в крови; Натрия бензоат и натрия фенилацетат связывают аммиак с образованием гиппуровой кислоты и активируют обмен глутамат/бензоат в перивенозных гепатоцитах.
Слайд 50: Натрия бензоат и натрия фенилацетат
Улучшение клинического состояния и частота побочных эффектов были одинаковыми в группах бензоата и лактулозы.
Слайд 51: Эссенциальные фосфолипиды
Отсутствует патогенетическое обоснование их применения в лечении ПЭ с позиции современной концепции ее патогенеза; В силу механизма их действия могут усиливать симптоматику ПЭ; Низкое методологическое качество всех исследований по применению гепатопротекторов в лечении ПЭ; Применение подобных препаратов создает серьезную этическую проблему: лечение пациентов проводится медикаментозными средствами с недоказанным эффектом.
Слайд 52: Больной А., 39 лет, жалобы:
Боли в животе, тупые, ноющие, длительные, без связи с едой и дефекацией; Увеличение живота в объеме; Температура тела 37,3 º С; Сонливость днем и бессонница ночью, заторможенность, слабость; «Хлопающий» тремор; Снижение памяти, частичная дезориентация в пространстве и времени; Носовые и десневые кровотечения.
Слайд 53: Стадии ПЭ
Стадия Сознание Интеллект, поведение Неврологич. статус Минимал. Не изменено Не изменены Психометр. тесты I Инсомния Нарушение внимания, памяти Мелкий тремор, почерк II Апатия, ступор Дезориентация, неадекватность Астериксис, атаксия III Сопор Дезориентация, агрессия, амнезия Астериксис, гиперефлексия, спастичность IV Кома - Арефлексия
Слайд 54: Лечение печеночной энцефалопатии с позиций доказательной медицины (1)
Белок не менее 60 г/сут.; после ликвидации признаков ПЭ – 80-100 г/сут. Калорийность (1800-2500 ккал/сут.): 70-140,0 жиров и 280-325,0 углеводов; Пищевые волокна; Витамины и микроэлементы.
Слайд 55: Лечение печеночной энцефалопатии с позиций доказательной медицины (2)
L -орнитин- L - аспартат ; Антибиотики ( рифаксимин, метронидазол ); Лактулоза ; При приеме бензодиазепинов – флумазенил ; ± аминокислоты с разветвленной цепью.
Слайд 56: Лечение печеночной энцефалопатии с позиций доказательной медицины (3)
L -орнитин- L - аспартат : 20-30,0 в/ в капельно 7-14 дней с последующим переходом на пероральный прием 10-20,0 в сутки; или комбинация в/ в и перорального приема


Слайд 57: Лечение печеночной энцефалопатии с позиций доказательной медицины (4)
Антибиотики: рифаксимин 1200 мг/ сут. - 7-10 дней; при необходимости – ежемесячно в течение длительного времени; метронидазол 800-1000 мг/ сут. - 7-10 дней.

Слайд 58: Лечение печеночной энцефалопатии с позиций доказательной медицины (5)
Лактулоза: 20-30 мл 2-3 раза в сутки; Критерий эффективности – стул 2-3 раза в сутки.


Слайд 59: Лечение печеночной энцефалопатии с позиций доказательной медицины (6)
Флумазенил : в/ в струйно 0,2-0,3 мг, затем в/ в капельно по 5 мг/час; после улучшения состояния – внутрь 50 мг/ сут.

Слайд 60: Лечение печеночной энцефалопатии с позиций доказательной медицины (7)
Аминокислоты с разветвленной цепью - ? 0,3 г/кг/сут.
|
Трансплантация печени как радикальный метод лечения конечных стадий заболеваний печени, ИД «Практика» |
Дневник |
Представлены данные по формированию Листа ожидания пациентов, у которых планируется трансплантация печени. Подробно изложены показания, противопоказания, подготовка к выполнению трансплантации печени, проведение иммуносупрессии, наблюдаемые послеоперационные осложнения.
Liver transplantation as a radical treatment for end-stage liver disease
It is presented data on the formation of waiting lists for patients who are scheduled liver transplantation. Indications, contraindications, preparations for the implementation of a liver transplant, an immune suppression construction, observed postoperative complications are detailed.
Трансплантация печени в настоящее время является методом выбора при конечных стадиях цирроза печени различной этиологии, а также ряде врожденных нарушений метаболизма и опухолях печени. Первая трансплантация печени была выполнена в 1963 году американским хирургом Т. Старзлом в г. Денвере. С тех пор в мире выполнено сотни тысяч трансплантаций печени, потребность в этой операции составляет 10-20 на 1 млн населения. Только в США существует более 200 центров трансплантации печени, при этом ежегодно выполняется более 5000 операций, т. е. 1/3 от ежегодной потребности США в трансплантации печени, таким образом, средняя нагрузка на 1 центр трансплантации составляет 25 операций в год. Пионером отечественной трансплантации печени является Александр Константинович Ерамишанцев, выполнивший эту операцию в РНЦХ 14 февраля 1990 года.
Московский городской центр трансплантации печени НИИ СП им. Н.В. Склифосовского начал свою работу с 2000 года. Первая ортотопическая трансплантация печени (ОТП) в институте была выполнена 18 сентября 2000 года пациенту с циррозом печени в исходе вирусного гепатита С. В настоящее время ежегодно проводится 30-40 подобных вмешательств.
Подготовка пациентов к трансплантации печени. Формирование Листа ожидания трансплантации печени (ЛО ТП) и ведение пациентов до ОТП является важным аспектом работы любого трансплантационного центра, от которой напрямую зависит исход операции. ЛО ТП — это формируемый трансплантационным центром динамически обновляемый регистр пациентов, нуждающихся в трансплантации печени, прошедших полное обследование по принятой в центре программе, не имеющих противопоказаний к операции, давших письменное информированное согласие на проведение операции. Пациенты, внесенные в ЛО, называются потенциальными реципиентами [1].
Общими показаниями для трансплантации печени являются:
- Необратимое заболевание печени с прогнозом жизни менее 12 мес.
- Хроническое заболевание печени, значительно снижающее качество жизни и трудоспособность
- Прогрессирующее заболевание печени с ожидаемой продолжительностью жизни меньшей, чем в случае трансплантации печени. В течение 1 года после трансплантации печени живет 85% реципиентов, в течение 5 лет — 70%, в течение 20 лет — 40%.
Декомпенсация заболеваний печени может проявляться прогрессирующей желтухой, резистентным асцитом, энцефалопатией, нестерпимым кожным зудом, кровотечением из варикозно расширенных вен пищевода, хронической утомляемостью, геморрагическим диатезом и спонтанным бактериальным перитонитом в результате инфицирования асцита. Все эти проявления в отдельности или в различных сочетаниях могут явиться показаниями для постановки пациента с циррозом печени в Лист ожидания.
Основные заболевания, по поводу которых выполняется трансплантация печени, перечислены ниже [2]:
1. Острая (фульминантная) печеночная недостаточность, связанная с:
- острым вирусным гепатитом В (в том числе с D-агентом);
- острым вирусным гепатитом С;
- отравлением гепатотоксическими ядами;
- отравлением грибами;
- острой жировой дистрофией беременных;
- гепатотоксическим эффектом ряда медикаментов (парацетомол, противотуберкулезные препараты);
- декомпенсация функции печени при болезни Вильсона — Коновалова;
- прочими (в том числе и неустановленной этиологии).
2. Цирроз печени (ЦП) вирусной этиологии
3. Алкогольный ЦП
4. Аутоиммунный ЦП (АИЦ)
5. Первичный билиарный цирроз (ПБЦ)
6. Вторичный билиарный ЦП
7. Криптогенный ЦП
8. Билиарная атрезия (у детей)
9. Первичный склерозирующий холангит (ПСХ)
10. Врожденный фиброз печени
11. Кистозный фиброз печени
12. Поликистоз печени (с нарушением функции печени)
13. Врожденные нарушения метаболизма* (см. ниже)
14. Семейный холестатический синдром
15. Неонатальный (гигантоклеточный) гепатит
16. Синдром Бадда — Киари
17. Саркоидоз печени с синдромом холестаза
18. Неудалимые доброкачественные опухоли печени
19. Первичные злокачественные опухоли печени (с ограничениями по размерам очагов и отношению к сосудам печени) [3, 4, 5]
- ГЦР (гепатоцеллюлярный рак печени);
- первичный карциноид печени;
- гепатобластома;
- гемангиоэндотелиома;
- прочие.
20. Рак желчных протоков
- опухоль Клатскина;
- рак холедоха с прорастанием ворот печени.
21. Метастатический рак печени (с ограничениями по размерам очагов и отношению к сосудам печени)
- метастазы нейроэндокринных опухолей
22. Травмы печени
23. Вторичный склерозирующий холангит
25. Ретрансплантация (хроническое отторжение, первично нефункционирующий трансплантат, болезнь «трансплантат против хозяина», прочие)
* (Врожденные нарушения метаболизма)
1. Альфа-1-антитрипсин дефицит
2. Болезнь Вильсона — Коновалова (соматическая и сомато-неврологическая формы)
4. Гликогеноз I типа
5. Гликогеноз IY типа
6. Болезнь Неймана — Пика
7. Sea-blue гистиоцитоз
8. Эритропоэтическая протопорфирия
9. Синдром Криглера — Найяра
10. Гипероксалурия I типа
11. Дефицит энзима цикла мочевины
12. Дефицит С-протеина
13. Семейная гиперхолестеролемия
Противопоказания к трансплантации печени [6, 7].
Следует обратить внимание на то, что если показания к трансплантации печени в большинстве случаев впервые выставляются врачами гастроэнтерологами-гепатологами, то в задачи центра трансплантации входит поиск возможных противопоказаний, какими являются:
1. Активная ВИЧ инфекция.
2. Наличие внепеченочных очагов опухоли печени.
3. Внепеченочные очаги сепсиса.
4. Прием алкоголя.
5. Тяжелые кардио-респираторные нарушения, которые не могут быть скорректированы одномоментной пересадкой сердца или сердечно-легочного комплекса.
6. Непонимание пациентом и его родственниками необходимости пожизненного приема иммуносупрессоров, а также риска и сложности предстоящей операции и последующего динамического лечении.
Таким образом, в противопоказаниях помимо медицинских учитывают и ряд социальных факторов, влияющих на отдаленные результаты ОТП.
Обследование потенциальных реципиентов в зависимости от тяжести состояния пациента может проходить как в стационаре, так и амбулаторно. В задачи обследования входит оценка тяжести цирроза печени по классификации Чайлда — Пью (CTP) и MELD, оценка и коррекция питательного статуса, коррекция параметров гомеостаза, водно-электролитного баланса, профилактика возможного кровотечения из варикозно расширенных вен пищевода (ВРВ), а также неблагоприятных последствий спленомегалии (анемия хронических заболеваний, трехростковая цитопения). Основным является объективная оценка статуса неотложности выполнения трансплантации печени.
План обследования потенциального реципиента.
1. Клинический, биохимический анализы крови, коагулограмма.
2. Группа крови, Rh-фактор.
3. Анализ крови на HCV-Ab, ВИЧ, RW, HBs-Ag, HBs-Ab, HBcor IgM, HBcor IgG, HBe-Ag, HBe-Ab.
4. При наличии у пациента заболевания HBV или HCV-этиологии — анализ крови на ПЦР.
5. Бактериологическое обследование (посевы отделяемого из зева, носа, влагалища; мочи, кала, мокроты) — при наличии подозрения на инфекционный процесс у потенциального реципиента.
6. Рентгенография грудной клетки, исследование функции внешнего дыхания (ФВД) [8]
7. ЭКГ (ЭхоКГ — по показаниям).
8. Комплексное УЗИ брюшной полости с допплерографией сосудов печени и почек [9].
9. Эзофагогастродуоденоскопия (ЭГДС).
10. Ирригоскопия (колоноскопия).
11. Радиоизотопное исследование печени (статическая и динамическая сцинтиграфия).
12. Радиоизотопное исследование почек.
13. Тканевое типирование (HLA)
14. МРТ холангиография (по показаниям)
15. Холангиография прямая или непрямая (по показаниям)
16. Компьютерная томография (КТ) брюшной полости и грудной клетки с внутривенным болюсным контрастным усилением (при подозрении на онкопроцесс) [10].
17. Анализ крови на онкомаркеры (при подозрении на онкопороцесс) — АФП, CA-19-9, РЭА [11, 12].
18. Пункционная биопсия печени (по показаниям) [13].
19. Исследование асцитической жидкости в случае проведения лапароцентеза [14].
20. Специфические исследования (диагностика ферментопатий, аутоиммунных заболеваний, болезни Вильсона — Коновалова и т.д.) в зависимости от нозологии.
21. Антропометрические измерения (вес, рост, окружность груди на уровне мечевидного отростка, окружность живота на уровне пупка, оценка индекса массы тела и др.).
22. Осмотр анестезиолога трансплантационного центра.
23. Окончательное заключение врачей отделения трансплантации печени о необходимости ОТП, определение ее очередности, а также необходимости проведения тех или иных терапевтических мероприятий до трансплантации печени (вакцинация против гепатита В, лигирование ВРВ, адьювантная терапия при гепатоцеллюляроном раке).
24. Очередность выполнения ОТП определяется Медицинским статусом пациента в ЛО ТП (Классом неотложности).
* Класс неотложности ( UNOS , взрослые 1997 г.)
1. Фульминантная печеночная недостаточность с прогнозом выживания не более 7 дней [15].
2. 2А. Критическое состояние пациента с хронической печеночной недостаточностью с прогнозом выживания не более 7 дней (Child — Pugh >10 баллов, при наличии других медицинских критериев неотложности).
2Б. Хроническое заболевание печени (Child — Pugh >10 баллов или Child — Pugh >7 баллов при наличии других медицинских критериев неотложности).
3. Пациенты с хроническим заболеванием печени, нуждающиеся в постоянной поддерживающей терапии (Child — Pugh >7 баллов).
4. Временно неактивен (по различным причинам).
В 2002 г. в клинике Мейо (США) была разработана классификация тяжести состояния пациентов с терминальными заболеваниями печени MELD (Model for End-Stage Liver Disease), которая во всем мире стала активно применяться для определения очередности выполнения ОТП. MELD — числовая шкала со значением от 6 до 40 [16]. Достоинством ее в отличие от классификации Child — Pugh (1973 г.) является отсутствие субъективных показателей в системе прогноза, таких как выраженность асцита и степень энцефалопатии [17]. Преимуществом классификации MELD также является учет функции почек на основании уровня креатинина. Формула расчета MELD: 0,95xLog e (креатинин мг/дл)+ 0,378xLog e (билирубин мг/дл)+1, 120x Log e (МНО)+0,643 (www. mayoclinic. org/gi-rst/mayomodel5. html)[18]. Чем больше баллов набирает пациент по MELD, тем тяжелее его состояние и в тем более неотложной операции он нуждается. При использовании классификации MELD было выявлено, что она обладает большой достоверностью при прогнозировании летального исхода в течение трех месяцев у пациентов с хроническими диффузными заболеваниями печени (ХДЗП). Так, при MELD >35 баллов летальный исход прогнозируется в 80% случаев, при MELD от 20 до 34 баллов — 10-60%, при MELD
Представлены данные по формированию Листа ожидания пациентов, у которых планируется трансплантация печени. Подробно изложены показания, противопоказания, подготовка к выполнению трансплантации печени, проведение иммуносупрессии, наблюдаемые послеоперационные осложнения.
Liver transplantation as a radical treatment for end-stage liver disease
It is presented data on the formation of waiting lists for patients who are scheduled liver transplantation. Indications, contraindications, preparations for the implementation of a liver transplant, an immune suppression construction, observed postoperative complications are detailed.
Трансплантация печени в настоящее время является методом выбора при конечных стадиях цирроза печени различной этиологии, а также ряде врожденных нарушений метаболизма и опухолях печени. Первая трансплантация печени была выполнена в 1963 году американским хирургом Т. Старзлом в г. Денвере. С тех пор в мире выполнено сотни тысяч трансплантаций печени, потребность в этой операции составляет 10-20 на 1 млн населения. Только в США существует более 200 центров трансплантации печени, при этом ежегодно выполняется более 5000 операций, т. е. 1/3 от ежегодной потребности США в трансплантации печени, таким образом, средняя нагрузка на 1 центр трансплантации составляет 25 операций в год. Пионером отечественной трансплантации печени является Александр Константинович Ерамишанцев, выполнивший эту операцию в РНЦХ 14 февраля 1990 года.
Московский городской центр трансплантации печени НИИ СП им. Н.В. Склифосовского начал свою работу с 2000 года. Первая ортотопическая трансплантация печени (ОТП) в институте была выполнена 18 сентября 2000 года пациенту с циррозом печени в исходе вирусного гепатита С. В настоящее время ежегодно проводится 30-40 подобных вмешательств.
Подготовка пациентов к трансплантации печени. Формирование Листа ожидания трансплантации печени (ЛО ТП) и ведение пациентов до ОТП является важным аспектом работы любого трансплантационного центра, от которой напрямую зависит исход операции. ЛО ТП — это формируемый трансплантационным центром динамически обновляемый регистр пациентов, нуждающихся в трансплантации печени, прошедших полное обследование по принятой в центре программе, не имеющих противопоказаний к операции, давших письменное информированное согласие на проведение операции. Пациенты, внесенные в ЛО, называются потенциальными реципиентами [1].
Общими показаниями для трансплантации печени являются:
- Необратимое заболевание печени с прогнозом жизни менее 12 мес.
- Хроническое заболевание печени, значительно снижающее качество жизни и трудоспособность
- Прогрессирующее заболевание печени с ожидаемой продолжительностью жизни меньшей, чем в случае трансплантации печени. В течение 1 года после трансплантации печени живет 85% реципиентов, в течение 5 лет — 70%, в течение 20 лет — 40%.
Декомпенсация заболеваний печени может проявляться прогрессирующей желтухой, резистентным асцитом, энцефалопатией, нестерпимым кожным зудом, кровотечением из варикозно расширенных вен пищевода, хронической утомляемостью, геморрагическим диатезом и спонтанным бактериальным перитонитом в результате инфицирования асцита. Все эти проявления в отдельности или в различных сочетаниях могут явиться показаниями для постановки пациента с циррозом печени в Лист ожидания.
Основные заболевания, по поводу которых выполняется трансплантация печени, перечислены ниже [2]:
1. Острая (фульминантная) печеночная недостаточность, связанная с:
- острым вирусным гепатитом В (в том числе с D-агентом);
- острым вирусным гепатитом С;
- отравлением гепатотоксическими ядами;
- отравлением грибами;
- острой жировой дистрофией беременных;
- гепатотоксическим эффектом ряда медикаментов (парацетомол, противотуберкулезные препараты);
- декомпенсация функции печени при болезни Вильсона — Коновалова;
- прочими (в том числе и неустановленной этиологии).
2. Цирроз печени (ЦП) вирусной этиологии
3. Алкогольный ЦП
4. Аутоиммунный ЦП (АИЦ)
5. Первичный билиарный цирроз (ПБЦ)
6. Вторичный билиарный ЦП
7. Криптогенный ЦП
8. Билиарная атрезия (у детей)
9. Первичный склерозирующий холангит (ПСХ)
10. Врожденный фиброз печени
11. Кистозный фиброз печени
12. Поликистоз печени (с нарушением функции печени)
13. Врожденные нарушения метаболизма* (см. ниже)
14. Семейный холестатический синдром
15. Неонатальный (гигантоклеточный) гепатит
16. Синдром Бадда — Киари
17. Саркоидоз печени с синдромом холестаза
18. Неудалимые доброкачественные опухоли печени
19. Первичные злокачественные опухоли печени (с ограничениями по размерам очагов и отношению к сосудам печени) [3, 4, 5]
- ГЦР (гепатоцеллюлярный рак печени);
- первичный карциноид печени;
- гепатобластома;
- гемангиоэндотелиома;
- прочие.
20. Рак желчных протоков
- опухоль Клатскина;
- рак холедоха с прорастанием ворот печени.
21. Метастатический рак печени (с ограничениями по размерам очагов и отношению к сосудам печени)
- метастазы нейроэндокринных опухолей
22. Травмы печени
23. Вторичный склерозирующий холангит
25. Ретрансплантация (хроническое отторжение, первично нефункционирующий трансплантат, болезнь «трансплантат против хозяина», прочие)
* (Врожденные нарушения метаболизма)
1. Альфа-1-антитрипсин дефицит
2. Болезнь Вильсона — Коновалова (соматическая и сомато-неврологическая формы)
4. Гликогеноз I типа
5. Гликогеноз IY типа
6. Болезнь Неймана — Пика
7. Sea-blue гистиоцитоз
8. Эритропоэтическая протопорфирия
9. Синдром Криглера — Найяра
10. Гипероксалурия I типа
11. Дефицит энзима цикла мочевины
12. Дефицит С-протеина
13. Семейная гиперхолестеролемия
Противопоказания к трансплантации печени [6, 7].
Следует обратить внимание на то, что если показания к трансплантации печени в большинстве случаев впервые выставляются врачами гастроэнтерологами-гепатологами, то в задачи центра трансплантации входит поиск возможных противопоказаний, какими являются:
1. Активная ВИЧ инфекция.
2. Наличие внепеченочных очагов опухоли печени.
3. Внепеченочные очаги сепсиса.
4. Прием алкоголя.
5. Тяжелые кардио-респираторные нарушения, которые не могут быть скорректированы одномоментной пересадкой сердца или сердечно-легочного комплекса.
6. Непонимание пациентом и его родственниками необходимости пожизненного приема иммуносупрессоров, а также риска и сложности предстоящей операции и последующего динамического лечении.
Таким образом, в противопоказаниях помимо медицинских учитывают и ряд социальных факторов, влияющих на отдаленные результаты ОТП.
Обследование потенциальных реципиентов в зависимости от тяжести состояния пациента может проходить как в стационаре, так и амбулаторно. В задачи обследования входит оценка тяжести цирроза печени по классификации Чайлда — Пью (CTP) и MELD, оценка и коррекция питательного статуса, коррекция параметров гомеостаза, водно-электролитного баланса, профилактика возможного кровотечения из варикозно расширенных вен пищевода (ВРВ), а также неблагоприятных последствий спленомегалии (анемия хронических заболеваний, трехростковая цитопения). Основным является объективная оценка статуса неотложности выполнения трансплантации печени.
План обследования потенциального реципиента.
1. Клинический, биохимический анализы крови, коагулограмма.
2. Группа крови, Rh-фактор.
3. Анализ крови на HCV-Ab, ВИЧ, RW, HBs-Ag, HBs-Ab, HBcor IgM, HBcor IgG, HBe-Ag, HBe-Ab.
4. При наличии у пациента заболевания HBV или HCV-этиологии — анализ крови на ПЦР.
5. Бактериологическое обследование (посевы отделяемого из зева, носа, влагалища; мочи, кала, мокроты) — при наличии подозрения на инфекционный процесс у потенциального реципиента.
6. Рентгенография грудной клетки, исследование функции внешнего дыхания (ФВД) [8]
7. ЭКГ (ЭхоКГ — по показаниям).
8. Комплексное УЗИ брюшной полости с допплерографией сосудов печени и почек [9].
9. Эзофагогастродуоденоскопия (ЭГДС).
10. Ирригоскопия (колоноскопия).
11. Радиоизотопное исследование печени (статическая и динамическая сцинтиграфия).
12. Радиоизотопное исследование почек.
13. Тканевое типирование (HLA)
14. МРТ холангиография (по показаниям)
15. Холангиография прямая или непрямая (по показаниям)
16. Компьютерная томография (КТ) брюшной полости и грудной клетки с внутривенным болюсным контрастным усилением (при подозрении на онкопроцесс) [10].
17. Анализ крови на онкомаркеры (при подозрении на онкопороцесс) — АФП, CA-19-9, РЭА [11, 12].
18. Пункционная биопсия печени (по показаниям) [13].
19. Исследование асцитической жидкости в случае проведения лапароцентеза [14].
20. Специфические исследования (диагностика ферментопатий, аутоиммунных заболеваний, болезни Вильсона — Коновалова и т.д.) в зависимости от нозологии.
21. Антропометрические измерения (вес, рост, окружность груди на уровне мечевидного отростка, окружность живота на уровне пупка, оценка индекса массы тела и др.).
22. Осмотр анестезиолога трансплантационного центра.
23. Окончательное заключение врачей отделения трансплантации печени о необходимости ОТП, определение ее очередности, а также необходимости проведения тех или иных терапевтических мероприятий до трансплантации печени (вакцинация против гепатита В, лигирование ВРВ, адьювантная терапия при гепатоцеллюляроном раке).
24. Очередность выполнения ОТП определяется Медицинским статусом пациента в ЛО ТП (Классом неотложности).
* Класс неотложности ( UNOS , взрослые 1997 г.)
1. Фульминантная печеночная недостаточность с прогнозом выживания не более 7 дней [15].
2. 2А. Критическое состояние пациента с хронической печеночной недостаточностью с прогнозом выживания не более 7 дней (Child — Pugh >10 баллов, при наличии других медицинских критериев неотложности).
2Б. Хроническое заболевание печени (Child — Pugh >10 баллов или Child — Pugh >7 баллов при наличии других медицинских критериев неотложности).
3. Пациенты с хроническим заболеванием печени, нуждающиеся в постоянной поддерживающей терапии (Child — Pugh >7 баллов).
4. Временно неактивен (по различным причинам).
В 2002 г. в клинике Мейо (США) была разработана классификация тяжести состояния пациентов с терминальными заболеваниями печени MELD (Model for End-Stage Liver Disease), которая во всем мире стала активно применяться для определения очередности выполнения ОТП. MELD — числовая шкала со значением от 6 до 40 [16]. Достоинством ее в отличие от классификации Child — Pugh (1973 г.) является отсутствие субъективных показателей в системе прогноза, таких как выраженность асцита и степень энцефалопатии [17]. Преимуществом классификации MELD также является учет функции почек на основании уровня креатинина. Формула расчета MELD: 0,95xLog e (креатинин мг/дл)+ 0,378xLog e (билирубин мг/дл)+1, 120x Log e (МНО)+0,643 (www. mayoclinic. org/gi-rst/mayomodel5. html)[18]. Чем больше баллов набирает пациент по MELD, тем тяжелее его состояние и в тем более неотложной операции он нуждается. При использовании классификации MELD было выявлено, что она обладает большой достоверностью при прогнозировании летального исхода в течение трех месяцев у пациентов с хроническими диффузными заболеваниями печени (ХДЗП). Так, при MELD >35 баллов летальный исход прогнозируется в 80% случаев, при MELD от 20 до 34 баллов — 10-60%, при MELD
|
Печень - это уникальный орган организма человека! |
Дневник |
Печень - это уникальный орган организма человека!
Печень - это уникальный орган организма человека!
Этот самый большой орган в человеческом теле весом около 1,2 – 1,5 кг, находится не в животе, как многие думают, а в правой половине грудной клетки, за ребрами, и выступать из-под реберной дуги в норме печень не должна. Если печень можно прощупать в животе, значит она увеличена.
Печень, как все органы и ткани, состоит из «рабочих» клеток, выполняющих соответствующие функции, и соединительно-тканного «каркаса», в который эти клетки и этот орган заключены.
Но главной уникальной особенностью печени является ее кровоснабжение.
В печени же и только в ней, кроме этой стандартной схемы, существует важнейший третий источник кровоснабжения.Это так называемая воротная вена, по которой в печень поступает не обычная венозная кровь, а почти артериальная, тоже богатая кислородом (72%). Это кровеносный канал особого назначения.
Всё, что человек съел, выпил или принял как лекарство, всё, что попало в его желудочно-кишечный тракт, переварившись там, всасывается не в общий кровоток, а собирается в систему воротной вены, которая доставит всё это в печень для полной переработки и обезвреживания. И только пройдя эту «таможню», через печеночные вены, очищенная и обогащенная всем необходимым кровь попадет в сердце, мозг, легкие и все клетки организма.
Печень - это уникальный орган организма человека!
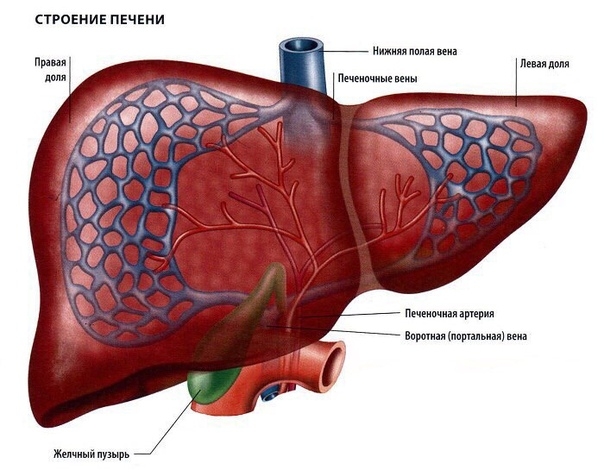
Печень - это уникальный орган организма человека!
Этот самый большой орган в человеческом теле весом около 1,2 – 1,5 кг, находится не в животе, как многие думают, а в правой половине грудной клетки, за ребрами, и выступать из-под реберной дуги в норме печень не должна. Если печень можно прощупать в животе, значит она увеличена.
Печень, как все органы и ткани, состоит из «рабочих» клеток, выполняющих соответствующие функции, и соединительно-тканного «каркаса», в который эти клетки и этот орган заключены.
Но главной уникальной особенностью печени является ее кровоснабжение.
В печени же и только в ней, кроме этой стандартной схемы, существует важнейший третий источник кровоснабжения.Это так называемая воротная вена, по которой в печень поступает не обычная венозная кровь, а почти артериальная, тоже богатая кислородом (72%). Это кровеносный канал особого назначения.
Всё, что человек съел, выпил или принял как лекарство, всё, что попало в его желудочно-кишечный тракт, переварившись там, всасывается не в общий кровоток, а собирается в систему воротной вены, которая доставит всё это в печень для полной переработки и обезвреживания. И только пройдя эту «таможню», через печеночные вены, очищенная и обогащенная всем необходимым кровь попадет в сердце, мозг, легкие и все клетки организма.
|
Эффективное лечение рака печени в Израиле |
Дневник |
Эффективное лечение рака печени в Израиле
Для лечения рака в Израиле потребуется комплексный подход. Применяя новейшие достижения у каждого пациента появится возможность получить квалифицированную помощь.
Чтобы детально ознакомиться с процедурой лечения следует перейти по ссылке sourasky.com. Здесь представлено много полезной информации, с которой необходимо ознакомиться перед началом лечения.
Особенности рака печени
Рак печени представляет собою злокачественную опухоль. Она проявляется при возникновении аномального деления клеток. На сегодняшний день специалисты выделяют первичный и вторичный рак. Это действительно опасное заболевание, так как из-за него умирает много людей.
Многие государства регулярно выделяют деньги на то, чтобы изучать болезнь и искать новые способы борьбы. Чтобы лечение рака печени было эффективным необходимо обратиться в израильскую клинику.
Распространенные методы диагностики
Обратившись в клинику для определения проблемы могут назначить следующие диагностические методы:
- Биопсию печени. Для проведения процедуры профессионалы используют специальную иглу. В месте введения иглы кожа обрабатывается специальным антисептиком. Затем будет проведен забор небольшого количества ткани. Используя подобный метод можно точно оценить состояние печени.
- МРТ. Это исследование могут использовать, чтобы определить рак печени симптомы разной степени. Обычно МРТ назначается со специальным контрастным веществом, что позволяет быстро определить доброкачественную или злокачественную опухоль.
Клиника Сураски (Ихилов) предлагает разные планы диагностики. Все будет зависеть от состояния пациента. Стоимость диагностической программы в клинике составляет от 2613$.
Процедура лечения
- Процедура SIRT. Эффективность подобной процедуры была полностью доказана. Согласно статистике можно сделать вывод о том, что эффективность процедуры была повышена в 4 раза. В первую очередь подобный вид терапии необходим пациентам, которым нельзя проводить хирургические операции. Для лечения могут использовать специальные микросферы, в которых содержится радиоактивное вещество. Если вы решили воспользоваться подобным видом лечения тогда может потребоваться 2 госпитализации. Повысить эффективность процедуры поможет интервал в 10 дней.
- Радиочастотная абляция. Процедура назначается при первичном раке печени. Обычно процедуру врачи используют, когда размеры опухолевых очагов не превышают 3 см. Выполняя эту процедуру к опухоли печени через заранее сделанный прокол в коже проводится электрод, что нарушает ткань злокачественного образования.
- Частичная резекция печени. При выполнении этой операции удаляют сегмент или небольшую часть печени. Объем проводимой операции может отличаться и все будет зависеть от размера опухоли. Главная особенность печени заключается в том, что она может быстро восстанавливаться после операции. Восстановление может происходить, даже после удалении 70% этого органа.
Перед тем, как обратиться в клинику также можно прочесть отзывы пациентов, которые уже успели пройти лечение. Найти их можно на тематических площадках.
Эффективное лечение рака печени в Израиле

Для лечения рака в Израиле потребуется комплексный подход. Применяя новейшие достижения у каждого пациента появится возможность получить квалифицированную помощь.
Чтобы детально ознакомиться с процедурой лечения следует перейти по ссылке sourasky.com. Здесь представлено много полезной информации, с которой необходимо ознакомиться перед началом лечения.
Особенности рака печени
Рак печени представляет собою злокачественную опухоль. Она проявляется при возникновении аномального деления клеток. На сегодняшний день специалисты выделяют первичный и вторичный рак. Это действительно опасное заболевание, так как из-за него умирает много людей.
Многие государства регулярно выделяют деньги на то, чтобы изучать болезнь и искать новые способы борьбы. Чтобы лечение рака печени было эффективным необходимо обратиться в израильскую клинику.
Распространенные методы диагностики
Обратившись в клинику для определения проблемы могут назначить следующие диагностические методы:
- Биопсию печени. Для проведения процедуры профессионалы используют специальную иглу. В месте введения иглы кожа обрабатывается специальным антисептиком. Затем будет проведен забор небольшого количества ткани. Используя подобный метод можно точно оценить состояние печени.
- МРТ. Это исследование могут использовать, чтобы определить рак печени симптомы разной степени. Обычно МРТ назначается со специальным контрастным веществом, что позволяет быстро определить доброкачественную или злокачественную опухоль.
Клиника Сураски (Ихилов) предлагает разные планы диагностики. Все будет зависеть от состояния пациента. Стоимость диагностической программы в клинике составляет от 2613$.
Процедура лечения
- Процедура SIRT. Эффективность подобной процедуры была полностью доказана. Согласно статистике можно сделать вывод о том, что эффективность процедуры была повышена в 4 раза. В первую очередь подобный вид терапии необходим пациентам, которым нельзя проводить хирургические операции. Для лечения могут использовать специальные микросферы, в которых содержится радиоактивное вещество. Если вы решили воспользоваться подобным видом лечения тогда может потребоваться 2 госпитализации. Повысить эффективность процедуры поможет интервал в 10 дней.
- Радиочастотная абляция. Процедура назначается при первичном раке печени. Обычно процедуру врачи используют, когда размеры опухолевых очагов не превышают 3 см. Выполняя эту процедуру к опухоли печени через заранее сделанный прокол в коже проводится электрод, что нарушает ткань злокачественного образования.
- Частичная резекция печени. При выполнении этой операции удаляют сегмент или небольшую часть печени. Объем проводимой операции может отличаться и все будет зависеть от размера опухоли. Главная особенность печени заключается в том, что она может быстро восстанавливаться после операции. Восстановление может происходить, даже после удалении 70% этого органа.
Перед тем, как обратиться в клинику также можно прочесть отзывы пациентов, которые уже успели пройти лечение. Найти их можно на тематических площадках.
|
Отзывается поддельный “Эссенциале форте Н” и другие лекарства |
Дневник |
Среди таблеток “Эссенциале форте Н” найден фальсификат
Как отличить оригинал от подделки?

Росздравнадзор снова изымает лекарства из аптек. На этот раз отзыв коснулся «Эссенциале форте Н» из-за его фальсификации, а также препаратов «Золадекс», «Сенаде» и других.
Как сообщает Росздравнадзор, в партии «Эссенциале форте Н» (производства «А. Натерманн энд Сие. ГмбХ, Германия») были обнаружены поддельные пачки лекарственного средства. В связи с этим ведомство приостанавливает реализацию всей партии (серия 4К1751), чтобы исключить случаи употребления некачественного товара.
Однако несмотря на отзыв фальсифицированной серии, поддельный «Эссенциале форте Н» может встретиться и среди ранее выпущенных упаковок. Если вы принимаете данный препарат и не хотите отказываться от него, советуем вам внимательно знакомиться с признаками поддельного «Эссенциале форте Н»:
- содержимое капсул представляет собой маслянистую пастообразную массу от темно-красного до желто-зеленого цвета (у оригинала — масса желтовато-коричневатого цвета);
- поверхность блистера со стороны капсул блестящая, а на середину блистера нанесена пунктирная линия разлома (у оригинала она матовая и без линии разлома), а номер серии, срок годности нанесены непосредственно на спаечный рисунок блистера;
- текст инструкции по медицинскому применению напечатан на одной стороне (у оригинала с двух сторон), другое написание заголовка, слово «Инструкция» подчеркнуто, в инструкции нет знака соответствия;
- другая последовательность полос в штрих-коде (лучше сравнить с оригиналом)
- между надписью «Серия:» и косой чертой (слеш) «/» отсутствует пробел, между надписями «Годен до:» и «Серия:» отсутствует знак «-»;
- в центре блистера и по левому краю по вертикали в направлении снизу-вверх нанесен цифровой код «415955»;
- на боковой стороне картонной пачки надпись «Для приема приема внутрь»: внутрь" отсутствует;
- в номере регистрационного удостоверения «Р № 011496/01» указан знак «№» (у оригинала «N»);
- голограмма в виде рисунка печени расположена на уровне верхней границы светло-зеленой полосы (у оригинала голограмма расположена на уровне верхней границы темно-зеленой полосы).

Помимо этого, Росздравнадзор объявил об отзыве и других препаратов:
- «Золадекс, капсула для подкожного введения пролонгированного действия 3,6 мг, шприц-аппликатор с защитным механизмом», ООО «АстраЗенека Фармасьютикалз», серии MF862.
- «Натрия хлорид, раствор для инфузий 0,9% 200 мл», производства ООО «Анжеро-Судженский химико-фармацевтический завод», серии 280415.
- «Калия перманганат, порошок для приготовления раствора для наружного применения 3 г», производства ЗАО «ПФК Обновление», серии 20416.
- «Нутрифлекс 70/180 липид, эмульсия для внутривенного введения, контейнеры 650 мл», производства «Б. Браун Мельзунген АГ», серии 160338052.
- «Сенаде таблетки 13.5 мг 20 шт.», производства «Ципла Лтд.», серии 485031.
- «Мяты перечной листья, листья порошок 1,5 г, фильтр-пакеты (20), пачки картонные», производства ООО «ПКФ «Фитофарм», серии 030615, 020216.
- «Ацекардол, таблетки покрытые кишечнорастворимой оболочкой 50 мг 10 шт.», производства ОАО «Синтез», серии 60116.
- «Латран, раствор 2 мг/мл 4 мл», производства ФГУП НПТI «Фармзащита», серии 170415.
Вышеперечисленные лекарственные средства также отзываются из аптек и больниц по разным причинам: «Натрия хлорид» и «Нутрифлекс 70/180 липид» из-за развития нежелательных реакций при применении, остальные препараты — из-за претензии к их качеству. Найти указание производителя и номера серии можно на упаковке или в инструкции по применению.
Отзывы лекарств происходят нередко. Как правило, они связаны с претензиями к качеству самих препаратов или к документам на них, реже — из-за добровольного отзыва производителя. Но встречаются случаи и посерьезнее, когда составляющие лекарства могут не только не вылечить, но и вовсе нанести вред. Так, уже не раз внутри таблеток «Парацетамола» находили проволоку, а в капсулах «Цефбактама» — осколок стекла. Если хотите быть в курсе всех отзывных кампаний лекарственных средств, предлагаем вам постоянно сверяться с нашим Актуальным списком некачественных лекарств.
Среди таблеток “Эссенциале форте Н” найден фальсификат
Как отличить оригинал от подделки?

Росздравнадзор снова изымает лекарства из аптек. На этот раз отзыв коснулся «Эссенциале форте Н» из-за его фальсификации, а также препаратов «Золадекс», «Сенаде» и других.
Как сообщает Росздравнадзор, в партии «Эссенциале форте Н» (производства «А. Натерманн энд Сие. ГмбХ, Германия») были обнаружены поддельные пачки лекарственного средства. В связи с этим ведомство приостанавливает реализацию всей партии (серия 4К1751), чтобы исключить случаи употребления некачественного товара.
Однако несмотря на отзыв фальсифицированной серии, поддельный «Эссенциале форте Н» может встретиться и среди ранее выпущенных упаковок. Если вы принимаете данный препарат и не хотите отказываться от него, советуем вам внимательно знакомиться с признаками поддельного «Эссенциале форте Н»:
- содержимое капсул представляет собой маслянистую пастообразную массу от темно-красного до желто-зеленого цвета (у оригинала — масса желтовато-коричневатого цвета);
- поверхность блистера со стороны капсул блестящая, а на середину блистера нанесена пунктирная линия разлома (у оригинала она матовая и без линии разлома), а номер серии, срок годности нанесены непосредственно на спаечный рисунок блистера;
- текст инструкции по медицинскому применению напечатан на одной стороне (у оригинала с двух сторон), другое написание заголовка, слово «Инструкция» подчеркнуто, в инструкции нет знака соответствия;
- другая последовательность полос в штрих-коде (лучше сравнить с оригиналом)
- между надписью «Серия:» и косой чертой (слеш) «/» отсутствует пробел, между надписями «Годен до:» и «Серия:» отсутствует знак «-»;
- в центре блистера и по левому краю по вертикали в направлении снизу-вверх нанесен цифровой код «415955»;
- на боковой стороне картонной пачки надпись «Для приема приема внутрь»: внутрь" отсутствует;
- в номере регистрационного удостоверения «Р № 011496/01» указан знак «№» (у оригинала «N»);
- голограмма в виде рисунка печени расположена на уровне верхней границы светло-зеленой полосы (у оригинала голограмма расположена на уровне верхней границы темно-зеленой полосы).

Помимо этого, Росздравнадзор объявил об отзыве и других препаратов:
- «Золадекс, капсула для подкожного введения пролонгированного действия 3,6 мг, шприц-аппликатор с защитным механизмом», ООО «АстраЗенека Фармасьютикалз», серии MF862.
- «Натрия хлорид, раствор для инфузий 0,9% 200 мл», производства ООО «Анжеро-Судженский химико-фармацевтический завод», серии 280415.
- «Калия перманганат, порошок для приготовления раствора для наружного применения 3 г», производства ЗАО «ПФК Обновление», серии 20416.
- «Нутрифлекс 70/180 липид, эмульсия для внутривенного введения, контейнеры 650 мл», производства «Б. Браун Мельзунген АГ», серии 160338052.
- «Сенаде таблетки 13.5 мг 20 шт.», производства «Ципла Лтд.», серии 485031.
- «Мяты перечной листья, листья порошок 1,5 г, фильтр-пакеты (20), пачки картонные», производства ООО «ПКФ «Фитофарм», серии 030615, 020216.
- «Ацекардол, таблетки покрытые кишечнорастворимой оболочкой 50 мг 10 шт.», производства ОАО «Синтез», серии 60116.
- «Латран, раствор 2 мг/мл 4 мл», производства ФГУП НПТI «Фармзащита», серии 170415.
Вышеперечисленные лекарственные средства также отзываются из аптек и больниц по разным причинам: «Натрия хлорид» и «Нутрифлекс 70/180 липид» из-за развития нежелательных реакций при применении, остальные препараты — из-за претензии к их качеству. Найти указание производителя и номера серии можно на упаковке или в инструкции по применению.
Отзывы лекарств происходят нередко. Как правило, они связаны с претензиями к качеству самих препаратов или к документам на них, реже — из-за добровольного отзыва производителя. Но встречаются случаи и посерьезнее, когда составляющие лекарства могут не только не вылечить, но и вовсе нанести вред. Так, уже не раз внутри таблеток «Парацетамола» находили проволоку, а в капсулах «Цефбактама» — осколок стекла. Если хотите быть в курсе всех отзывных кампаний лекарственных средств, предлагаем вам постоянно сверяться с нашим Актуальным списком некачественных лекарств.
|
Алкогольный цирроз печени: сколько с ним живут, этапы и профилактика заболевания - Сайт о борьбе с наркотическими зависимостями |
Дневник |
Алкогольный цирроз печени: сколько с ним живут, этапы и профилактика заболевания
Печень — жизненно важный орган для каждого человека. Она является «фильтром», который очищает наш организм от вредных элементов. Таким образом, препятствуя его интоксикации.
Алкогольный цирроз печени — опасное заболевание, которое несет угрозу жизни. В результате патологического состояния, «фильтр» перестает справляться со своими обязанностями. Происходит сильнейшая интоксикация, которая затрагивает все органы и системы. В этом случае человек может оказаться даже в реанимации.
Алкоголизм как причина цирроза
Алкогольные напитки отрицательно влияют на все органы и системы. Печень не является исключением. Негативное воздействие этилового спирта человек может изначально и не почувствовать, так как пребывает в эйфории. Патологическое состояние проявляется уже после того, как это чувство пройдет и возникнет похмелье.
Абстинентный (похмельный) синдром не что иное, как процесс отравления этанолом.
«Фильтр» пытается устранить его и вывести ацетальдегид (продукт распада этилового спирта) из организма. В результате этого процесса орган истощается, его стенки покрываются слоями жира. Через какое-то время клетки печени начинают погибать.
Несмотря на то что гепатоциты имеют свойство восстанавливаться, в этом случае особенность не сработает.
Патология развивается на фоне хронического алкоголизма. Болезнь может сформироваться при употреблении этилового спирта в количестве 20 г в день женщинами и 40 г мужчинами. На протяжении 10 и более лет. Поэтому употребляя алкоголь хоть и в небольших дозах, появляется серьезная вероятность развития цирроза печени.
Классификация
Печеночный цирроз может иметь следующие формы:
- портальная;
- билиарная и постнекротическая;
- смешанная (прогредиентная и неактивная).
По виду поверхности пораженного органа:
- мелкоузловая-микронодулярная;
- крупноузловая-макронодулярная;
- смешанная.
Стадии болезни бывают следующие: компенсации, субкомпенсации, декомпенсации. Излечимых из них нет. По интенсивности развития, может быть активным-прогрессирующим и неактивным.
По степени нарушений работоспособности: компенсированное и некомпенсированное.
Симптоматика заболевания
На начальных стадиях цирроз может развиваться без ярких проявлений. Симптоматика не является специфической.
Понять какое именно заболевание у человека по этим признакам невозможно:
- незначительное увеличение температуры тела;
- нарушения сна;
- повышенная утомляемость, ухудшение работоспособности;
- резкая потеря веса;
- частые перепады настроения.
Могут возникать болезненные ощущения с правой стороны под ребрами. Печенка визуально не увеличена в размерах. Определить цирроз под силу только врачу при помощи диагностических мероприятий.
Спустя какое-то время, проявляются симптомы, указывающие на патологию печени. Возникает болевой синдром в правом подреберье. Сначала орган увеличивается в размерах, а потом теряет в своем объеме. Появляется чувство тошноты, рвотные позывы, вздутие живота.
Кожный покров и слизистые оболочки приобретают желтоватый оттенок. Фаланги пальцев на верхних конечностях утолщаются. Образуются варикозные расширения (так называемые «звездочки»). Нарушается работа слюнных желез. Кисти рук перестают нормально двигаться.
В результате ослабевания стенок сосудов из-за патологии печени, может возникнуть внутреннее кровоизлияние.
Характерные проявления:
- черный кал (при потере крови из кишечных сосудов);
- кал с красными сгустками яркого цвета (при кровоизлиянии из геморроидальных вен);
- скопление жидкости в брюшной полости;
- «голова медузы» (состояние, вызывающее вздутие живота и выраженность на нем артерий);
- увеличение селезенки в размерах.
Такие признаки, проявляющиеся при возникновении алкогольного цирроза печени, говорят о том, что излечить патологию невозможно. Пациента все время сопровождает боль. Он не может вести нормальный образ жизни.
Диагностические мероприятия
Алкогольный цирроз врач определяет по клинической картине, а также при сборе анамнеза (как часто употребляется алкоголь, в каких количествах, существует ли зависимость от спиртного, как долго она продолжается). Также специалист должен выявить сопутствующие патологии.
Для подтверждения диагноза назначается ультразвуковое исследование и анализы крови.
Благодаря им можно определить:
- изменения печенки в размерах, структуре;
- увеличение селезенки;
- повышение активности печеночных ферментов, содержания билирубина, СОЭ, понижение уровня эритроцитов.
Большинство пациентов стесняются своей алкогольной зависимости и при опросе об этом умалчивают. Так нельзя делать. Обман препятствует постановке точного диагноза. В результате этого может быть выписан неэффективный план терапии.
Лечение цирроза
Иногда назначается пересадка печеночного органа. Такое хирургическое воздействие стоит больших денег и обладает рядом противопоказаний. Поэтому операция доступна не всем.
К тому же при трансплантации смертность может достигать 80 %.
На ранних этапах развития патологии, вероятность благоприятного исхода после хирургического вмешательства составляет 70 %. Перед оперативным воздействием запрещается пить алкоголь полгода и более.
При невозможности провести трансплантацию органа, задачей терапевтических мероприятий является снятие симптоматики патологического состояния и продление жизни человека. Доказательная медицина в этом случае, к сожалению, бессильна. Вылечить больного невозможно.
Пациенту в больнице прописываются стандартные медикаменты:
- лекарства для детоксикации;
- гормональные противовоспалительные препараты;
- гепатопротекторы;
- мочегонные средства.
Точная доза лекарств и продолжительность лечебных мероприятий определяется врачом. В зависимости от стадии и скорости прогрессирования патологии. В составе комплексной терапии можно использовать народные способы с разрешения лечащего доктора.
Больному нужно постоянно придерживаться диетического питания. Любая алкогольная продукция (водка, пиво и прочее), ведущая при циррозе к смерти, противопоказана до конца жизни.
Необходимо отказаться от всего жареного, соленого, копченого и жирного. Также нельзя пить газировку. В продуктах должен содержаться белок, витамины, минералы.
Продолжительность жизни при циррозе печени
Существует специальная классификация цирроза по Чайлд-Пью. Она помогает определить тяжесть патологического состояния и продолжительность жизни больного при помощи суммирования %:
- Наличие жидкости в брюшной полости. Нет — 1%. Небольшое количество — 2 %. Много — 3 %.
- Нарушения в головном мозге. Нет — 1 %. Легкая стадия — 2 %. Сильные нарушения — 3 %.
- Билирубин в крови, мкмоль/л. Менее 34 (2,0) — 1 %. 34-51 (2,0-3,0) — 2 %. Больше 51 (3,0) — 3 %.
- Альбумин, г. Более 35 — 1 %. 28-35 — 2 %. Меньше 28 — 3 %.
- ПТИ. От 60 — 1 %. 40-60 — 2 %. До 40 — 3 %.
5-6 %. Класс А. Называется также стадией компенсации. Это начальный этап патологического состояния. При таком виде болезни продолжительность жизни составляет 15-20 лет.
7-9 %. Класс В. Фаза субкомпенсации. Клиническая картина патологии выражена. Человека преследуют постоянные боли и частые обострения. При такой стадии цирроза алкогольной этиологии живут 5-7 лет. При пересадке органа численность смертельных исходов составляет 30 %.
10-15 %. Класс С. Декомпенсация (последняя стадия). Симптоматика заболевания выражена ярко. Возникают осложнения. Срок жизни составлен 1-3 года. В этом случае трансплантация приводит к смерти 82 % больных.
Продолжительность жизни без лечения
При должной терапии и при избавлении от пагубного пристрастия человек может прожить 20 лет. Но люди, страдающие хроническим алкоголизмом, не всегда готовы отказаться от пьянства. В этом случае прогноз для них неблагоприятный.
Больные, которые не получают должного лечения и не завязали с выпивкой, с такой позицией могут жить не более 5 лет.
Согласно статистическим данным, за 4 года из них погибает 50 %. При отказе от спиртного выживают 75 %.
Профилактические мероприятия
В первую очередь, чтобы снизить риск формирования алкогольного цирроза, необходимо отказаться от спиртной продукции. Если избавиться от зависимости по каким-либо причинам невозможно, употребляйте выпивку грамотно. Нужно следить за качеством напитков, а также за их количеством и частотой распития.
Необходимо нормализовать свой рацион. Перейдите на здоровую пищу с содержанием полезных для организма веществ. При этом нельзя есть жареное и жирное. А также соления и копчения. Откажитесь от газированных напитков.
Согласно отзывам пациентов, диета значительно улучшает самочувствие при наличии патологии.
Необходимо уменьшить риск инфицирования гепатитами. В виде осложнений они могут спровоцировать цирроз печени. Особенно на фоне злоупотребления алкогольными напитками. Чтобы избежать заражения инфекцией, нужно пройти плановую вакцинацию от гепатита.
Соблюдая все рекомендации, вы существенно снизите риск развития алиментарного цирроза печени.
Алкогольный цирроз печени: сколько с ним живут и меры профилактики заболевания
Печень – это функционально важный орган, который участвует в синтезе и хранении полезных веществ и выведении продуктов распада из организма. Из-за воздействия токсинов или болезней она разрушается, изменяется ее структура. Распространенной причиной патологических процессов становится злоупотребление спиртным.
Алкогольный цирроз печени обнаруживают в половине случаев при диагностике болезней данной категории. Развитие недуга происходит постепенно, однако, деградация органа необратима, ухудшает качество жизни пациента и снижает ее продолжительность до 10-15 лет.
Алкоголизм как причина цирроза печени
Даже в небольших количествах алкоголь – это испытание для организма. На фоне эйфории неприятные последствия незаметны, однако, характерные симптомы отравления проявляются через некоторое время.
Именно в печени происходит превращение молекул этанола в воду и углекислый газ. Орган выводит алкоголь из организма, как и другие вредные вещества. Поэтому похмелье излечимый синдром.
Однако при систематическом употреблении отрава не успевает расщепиться, когда поступает новая порция. Клетки истощаются и начинают постепенно отмирать. На месте омертвелых участков появляются рубцы соединительной ткани. Измененные структуры не содержат гепатоцитов, так называются клетки печени, поэтому не могут выполнять полезные функции.
К развитию болезни приводит систематическое употребление этанола более 20 г в день для женщин и 40-60 г для мужчин.
Существует распространенное заблуждение, что если не пить крепкий алкоголь, то гепатоз и цирроз печени не страшны. Однако спирт содержится и во всех напитках с градусом. Появление характерных симптомов происходит после 10 лет регулярного приема.
Количество этанола в 100 мл жидкости рассчитывается по формуле: %об* 0,8. Ежедневная доза спиртного для женщин – это 0,5 л темного пива или 2 рюмки водки. Для мужчин, соответственно – 1 л эля или 150 г крепкого алкоголя в течение дня.
Это количество спиртного, которое печень может переработать за сутки, но не забывайте что регулярное употребление приводит к зависимости.
Этапы развития заболевания
При частом приеме спиртного печень первое время справляется с нагрузкой, вырабатывая ферменты, которые расщепляют этанол на безопасные вещества. Однако со временем орган истощается, и в нем происходят функциональные изменения.
Токсический эффект не зависит от вида напитков, определяется только количеством содержащегося в них спирта.
Под воздействием продуктов распада нарушается работа органа и развивается жировой гепатоз. Из-за метаболического стресса жирные кислоты не выводятся, а повышенное содержание ацетальдегида провоцирует их мобилизацию из подкожной прослойки.
Происходит формирование гранул, оседающих внутри клеток, постепенно заменяя их. Процесс не влияет на функциональность. Поэтому симптомы не проявляются, пока жир не заполнит большую часть гепатоцитов.
На месте погибших клеток образуется соединительная ткань. С развитием болезни свойства печеночной паренхимы изменяются, что ведет к дисфункции органа. Продукты распада повреждают клеточные мембраны. Из-за этого в структуре печеночной ткани нарушается строение сосудов, вызывающее спазмы.
Классифицируют три основных этапа по функциональной недостаточности:
- Компенсация – о наличии патологического процесса можно понять только по результатам биопсии. Печень, при этом, способна справляться со своими функциями.
- Субкомпенсация – появляются первые симптомы цирроза, которые подлежат диагностике.
- Декомпенсация – развивается печеночная энцефалопатия, нарушается работа внутренних органов, происходит токсическое повреждение клеток мозга. Большую часть времени пациент лечится в больнице.
Функциональные изменения носят необратимый характер, в итоге приводя к инвалидности, а после – летальному исходу. На терминальной стадии может развиться постнекротический цирроз.
Какие проявляются симптомы?
Первые признаки появляются после 5 лет регулярного приема спиртного. Вне зависимости от этиологии заболевания человек жалуется на повышенную температуру, боли в суставах и неприятные ощущения в животе.
Алиментарный цирроз сопровождается слабостью, повышенной утомляемостью и плохим аппетитом.
Симптоматика включает различные проблемы с кожей: покраснения на ладонях и стопах, сосудистые звездочки, а позже – варикозные расширения пищеводных вен. У больного снижается вес, развиваются расстройства желудка после приема спиртного и тяжелой пищи.
Разрушение печени из-за алкогольного цирроза может привести к исчезновению месячных у женщин. У мужчин наблюдается снижение потенции и увеличение груди, общая феминизация облика.
При поражении значительной области печеночной ткани, гепатоциты не могут компенсировать болезнь.
Появляются признаки, характерные для алкогольного цирроза печени 2-3 стадии:
- Пожелтение кожи и белков глаз;
- Увеличение органа в размерах;
- Изменение цвета мочи;
- Расширение вен на животе – голова медузы;
- Разбухание селезенки;
- Нестабильность артериального давления;
- Появление симптома «хомячка» из-за отека слюнных желез;
- Проявление капилляров на лице;
- Атрофия мышц.
На последних стадиях пропадает способность к логическому мышлению, спутанное сознание, тремор рук. Так как печень не защищает мозг от воздействия вредных веществ.
Диагностика заболевания
Диагностика и лечение больных алкоголизмом начинается, когда симптомы явно выражены, поэтому проблему легко определить по внешним признакам. Обследование назначается для уточнения диагноза, чтобы исключить другие нарушения, например, дисфункцию печени.
Процедура включает:
- Биохимия крови, анализ на ферменты, общий билирубин.
- УЗИ органов брюшной полости для оценки размеров печени и селезенки.
- Биопсия пораженной ткани – по показаниям.
- ЭФГДС диагностирует варикоз вен пищевода.
- КТ и МРТ для исследования структуры органа.
- Эластография позволяет определить степень фиброза печеночной паренхимы.
- Оцениваются желчные протоки. Их сужение – это особенность билинарного цирроза.
Факт алкогольной зависимости больной может умалчивать. Эту информацию должен предоставить сопровождающий.
В отличие от гепатита, цирроз – это необратимое изменение, поэтому патология постепенно прогрессирует.
Для постановки диагноза нужно точно определить 5 факторов: наличие асцита и энцефалопатии, уровень альбумина и билирубина в крови и протромбиновый индекс.
Лечение алкогольного цирроза печени
Чтобы остановить развитие болезни нужно полностью отказаться от спиртного. Поэтому при зависимости лечение включает обследование у нарколога. Основные составляющие терапии в доказательной медицине – это диета, прием медикаментов и хирургическое вмешательство.
В качестве диетотерапии назначают стол №5. Контролировать питание необходимо пожизненно. Продукты принимают небольшими порциями в теплом виде, исключается из рациона горячее и холодное.
Медикаменты назначают по наблюдаемым симптомам:
- Гепатопротекторы стимулируют клетки печени и защищают от разрушения. Сюда относится группа лекарств УДХК.
- Препараты адеметионина для улучшения оттока желчи и расщепления поступающих токсинов. Медикаменты этой группы также защищают гепатоциты.
- Ингибиторы АПФ и протеаз предотвращают развитие фиброза тканей и уменьшают воспаление.
- Витамины групп А, С, Е, В.
В список включаются и другие стимуляторы, в зависимости от клинической картины пациента. Лекарства не помогут вылечить болезнь, так как изменения необратимы. Они останавливают развитие осложнений, помогая прожить дольше.
При циррозе страдают и другие внутренние органы, растет давление на брюшную полость, разрушаются элементы крови в увеличенной селезенке. Поэтому назначают дополнительный курс медикаментов, например, мочегонные. Внутривенно вводят альбумины, помогающие избавиться от жидкости, которая скапливается в брюшной полости, уменьшая проявления асцита.
В измененном органе пережимаются кровеносные сосуды, поэтому он не способен справиться с нормальным объемом крови. Для компенсации симптомов выписывают группу лекарств, уменьшающих кровоток в больной печени.
При энцефалопатии принимают препараты, для выведения токсинов из кишечника, не давая им поразить мозг. Проводят регулярные процедуры детоксикации. При необходимости делают прокол брюшной полости для удаления жидкости.
Хирургическое лечение – это трансплантация печени. Пересадку проводят только при отсутствии эффекта от консервативной терапии на последних стадиях. При этом существует высокий риск осложнений, так как организм истощен.
Донорский орган берут от близкого родственника больного.
Отзывы о народных методах противоречивые. Сборы трав оказывают легкий мочегонный эффект. Однако клиническая картина редко улучшается без серьезной терапии. Такие средства предлагают различные травяные сборы и отвары для выведения жидкости при асците.
Сколько живут с алкогольным циррозом печени
Обнаружение болезни на ранней стадии повышает шансы остановить изменения в печеночной паренхиме. Пациент может жить очень долго, если строго соблюдать все назначения и отказаться от алкоголя.
На второй стадии заболевания больные живут стандартно 5-6 лет после постановки диагноза.
Лечение приводит к улучшению состояния до первого этапа. После успешной терапии нужно соблюдать диету и принимать поддерживающие препараты. Срок жизни не уменьшается, хотя страдает ее качество, так как полностью излечить болезнь невозможно.
При декомпенсационном циррозе терапия направлена на облегчение состояния пациента. Нет шансов реанимировать орган, возникают печеночная недостаточность и внутренние кровотечения.
Среднее время жизни редко превышает 3-5 лет.
Неблагоприятный прогноз на четвертой терминальной фазе. Лечение не способно остановить разрушение тканей, ведущее к отказу печени. Такие больные, как правило, не проживают больше года. В редких случаях 2-3, если нет сопутствующих заболеваний.
Продолжительность жизни без лечения
По статистике половина людей, игнорирующих требования врача, умирают в течение 4 лет после постановки диагноза. Количество времени зависит от стадии, на которой провели диагностику. Больные с компенсационным циррозом проживают дольше – до 10 лет без лечения.
Патология нередко осложняется сопутствующими заболеваниями. Вирусный гепатит на фоне фиброза сократит время до двух лет. Перитонит, асцит, инфекционные заболевания, а также кровотечения из варикозных вен в желудке и пищеводе – от пары месяцев до года.
Если болезни развиваются на фоне компенсированного цирроза, срок увеличивается по сравнению с поздними этапами – до трех лет. На декомпенсационной стадии появляется печеночная энцефалопатия, поэтому даже без осложнений пациент протянет не более полугода.
Продолжительность жизни также зависит от возраста и пола.
Неблагоприятные прогнозы чаще бывают у лиц старше 50 лет и женщин.
Профилактика цирроза
Основа профилактики – это осознанная позиция по отношению к пьянству.
Сбалансированное питание и активный образ жизни сведет к минимуму риск развития патологий. Необходимо принимать витамины и минералы, также отказаться от консервированной продукции. К рекомендациям по профилактике относится и вакцинация против вирусного гепатита.
В зоне риска люди, работающие на вредных производствах, а так же курильщики, так как токсическое действие оказывает не только алкоголь. Длительный прием антибиотиков, или препаратов для больных сахарным диабетом могут привести к развитию патологий.
Важно при первых признаках проблем с печенью обратиться к врачу. На начальных стадиях цирроз хорошо поддается терапии.
Цирроз печени: сколько с ним живут
Без печени жизнь человека попросту невозможна. Если те или иные болезни атакуют печень, то страдает весь организм. Неизлечимым, очень тяжелым заболеванием является цирроз печени: его течение нередко заканчивается очень плачевно, больной может не просто потерять трудоспособность, а и умереть.
В связи этим вопрос о том, что же такое цирроз печени и сколько с ним живут всегда остается актуальным. Для того чтобы ответить на этот вопрос, давайте сначала попытаемся разобраться во всех тонкостях поставленной проблемы.
Что такое цирроз печени?
Цирроз печени – это неизлечимое заболевание, которое протекает в хронической форме. Вызван цирроз повреждением печеночных здоровых тканей и, как следствие, их перерождением.
Здоровые клетки печени разрушаются, и их место быстро занимает соединительная ткань. Она является не просто ненужным балластом, а еще и блокирует работу оставшихся здоровых клеток.
В результате наступают достаточно неутешительные последствия:
- Работоспособность печени снижается, она не способна полноценно выполнять свои функции, такая дисфункция постоянно прогрессирует
- В организме начинает скапливаться жидкость (образуется асцит)
- Повышения кровяного давления, которые от периодических перерастают в постоянное аномальное состояние
- Нарушение свертываемости крови
- Расстройства деятельности головного мозга – печеночная энцефалопатия
- Расстройства кровяных сосудов – портальная гипертензия
- Появление в печени новообразований в виде мелких кровеносных сосудов
- Сужение желчных протоков
- Сужение кровеносных сосудов в других органах (особенно быстро этот процесс настигает почки)
- Уменьшение потока крови из кишечника в печень, в следствии чего альтернативным путем для тока крови становится воротная вена
- Варикозное расширение вен желудка и пищевода, которое не дает потоку крови добраться до печени
- Скопление в крови билирубина (это желтый пигмент) из-за дисфункции печени, он начинает разноситься с током крови по организму, придавая желтушный оттенок коже, глазным яблокам и слизистым оболочкам
- Образование асцита в брюшной полости (скопление жидкости) и отеков на ногах.
Причины: почему появляется цирроз печени?
На нормальной функциональности печени при циррозе сказывается постоянное рубцевание ее структурных элементов. Существует ряд факторов, которые являются основными причинами этого заболевания. Давайте коротко остановимся на каждом из них.
У хронических алкоголиков печень под особой угрозой. Ее здоровое функционирование нарушается, развивается алкогольная болезнь печени. Когда алкогольная болезнь прогрессирует, она переходит в жирную болезнь жирной печени, а потом и в алкогольный гепатит (одна из форм воспаления тканей печени, которая возникает в следствии пьянства).
- Хронические гепатиты групп В и С
Эти болезни считаются второй по численности причиной развития цирроза. Независимо от группы возбудителя в результате воспалительного процесса гепатит разрушает печень.
Здоровые клетки отмирают, а на их месте появляется рубцовая ткань.
Печень по причине воспалительного процесса увеличивается в размерах, а на поздних стадиях начинает уменьшаться (постнекротический или позадипеченочный цирроз).
Связан с нарушениями работы самой иммунной системы человека. Здоровые клетки печени воспринимаются иммунной системой, как чужеродные, она начинает активно их атаковать. От такого нарушения в основном страдают женщины 15-30-ти лет.
- Заболевания желчных протоков
Это те нарушения, из-за которых блокируются или повреждаются желчные протоки: первичный билиарный цирроз и склерозирующий холангит.
- Неалкогольная жирная болезнь печени и неалкогольный стеатогепатит
Оба заболевания характерны для той части пациентов, которые не употребляют постоянно спиртные напитки. Стеатоз – главный симптом этих недугов – это скопление жира в печени. Если вовремя начать лечить недуг, то цирроза можно избежать. Основная терапия сводится к регулярным физическим нагрузкам и диете.
Особенно опасно для печени расстройство метаболизма железа в человеческом организме. В этом случае железо, попадая вместе с пищей в организм, начинает чрезмерно скапливаться в тканях.
Среди наследственных болезней, которые провоцируют развитие цирроза: заболевание гликогена (гликоген скапливается в печени), болезнь Вильсона (накопление меди в человеческом организме), альфа-1-антитрипсина дефицит (дефицит фермента, который вызван генетическим расстройством).
- Химические вещества/лекарственные препараты
Печень является фильтром, барьером для всех вредоносных веществ. Длительное воздействие таковых очень пагубно влияет на орган, начиная его разрушать. Опасными являются мышьяк, токсические дозы витамина А, препараты метотрексата, часть лекарств, которые отпускаются по рецепту.
Паразиты, попадая в печень, не только вызывают воспалительный процесс, но и способствуют ее разрушению. Такое воздействие, если его вовремя не остановить, также может стать причиной цирроза.
Симптоматика цирроза: что должно настораживать
Цирроз – это одно из смертельно опасных заболеваний, поэтому каждый больной заинтересован обнаружить его как можно скорее. Для этого нужно знать, какие именно симптомы должны привести к врачу:
- Потеря веса
- Тошнота
- Рвота
- Усталость
- Ощущение слабости
- Снижение аппетита
- Желтизна кожи и яблок глаз
- Возникновение кожного зуда
- Кровоподтеки
- Синяки
- Потемнение мочи
- Обесцвечивание кала
- Тупые, часто ноющего характера, боли в области печени.
Большинство из этих симптомов достаточно общего характера, по этой причине цирроз часто остается незамеченным.
Стадии развития недуга
Выделяют три основных стадии цирроза:
1. Компенсированный цирроз, к сожалению, не имеет своих внешних симптомов. Изменения в печени уже начинают происходить: здоровые клетки погибают, а вместо них образовывается рубцовая ткань, которая блокирует оставшиеся истинные клетки печени. В этот период не замещенные клетки работают на пике своих возможностей, поэтому функции печени на этой стадии выполняются на должном уровне.
2. Субкомпенсированный цирроз – это период, когда больной начинает замечать первые изменения. Проявляются следующие признаки:
- Потеря аппетита
- Потеря веса
- Тошнота
- Боли в животе
- Усталость
- Потеря энергии
- Дискомфорт, иногда болезненные ощущения в районе подреберья с правой стороны.
Если обратиться в больницу на этой стадии, то лечение цирроза будет достаточно эффективным. Больной, скорее всего, сможет вернуться к нормальной жизни.
3. Декомпенсированный цирроз – период, когда симптомы заболевания становятся более серьезными. Они являются предвестниками осложнений, которыми славится болезнь. Это:
- Зуд, который особенно беспокоит по ночам, становясь буквально невыносимым (он возникает из-за чрезмерного накопления в организме жирных кислот)
- Очаги ангиом в виде сосудистых звездочек на коже (размером с булавочную головку)
- Эритема на ладонях и ступнях (эти участки становятся ярко-розовыми, красными или покрываются пятнами)
- Асцит представляет собой скопление жидкости в брюшной полости больного
- Желтуха – процесс окрашивания кожи, склер глаз в желтый цвет. В крови из-за проблем с печенью начинает скапливаться много лишнего билирубина, он начинает циркулировать по организму и придавать желтизну. Помимо этого у больного темнеет моча.
- Половые дисфункции наблюдаются у представителей обоих полов. Пропадает влечение, а у мужчин еще и набухают молочные железы и сжимаются яички.
- Кровоподтеки в виде небольших синяков или кровоизлияний.
Какими осложнениями чреват цирроз?

- Варикозные кровотечения из пищевода/желудка
- Бактериальный перитонит спонтанного характера (когда воспаляется брюшная стенка из-за асцита)
- Печеночная энцефалопатия (это нарушение функций головного мозга, которая может закончиться комой)
- Рак печени или гепатоцеллюлярная карцинома
- Гепаторенальный синдром на поздних стадиях болезни приводит к очень серьезным нарушениям в работе почек
- Кровотечение из варикозных узлов из-за нарушения естественного тока крови
- Почечная недостаточность (является вторичным осложнением)
- Остеопороз (ломкость, потеря плотности костной ткани)
- Резистентность к инсулину
- Проблемы в работе сердца.
Какая продолжительность жизни ждет больных циррозом: прогнозы, исходя из степени тяжести недуга
При компенсированном циррозе прогноз довольно благоприятный, так как клетки печени еще выполняют функции. Более 50% таких больных живут достаточно долго – более 7 лет.
Если цирроз выявить на стадии субкомпенсации, то в этот период печеночные клетки истощаются, функции печени выполняются не в полном объеме. Такие больные живут около 5 лет.
Наиболее неблагоприятным является прогноз для больных с декомпенсированным циррозом, ведь эта стадия чревата развитием смертельно опасных осложнений. Всего 10-40% таких пациентов могут прожить 3 года.
Сколько живут больные циррозом, у которых развились осложнения недуга?
Осложнения цирроза достаточно разнообразны, но самыми грозными, которые ведут к летальному исходу, считаются внутренние кровотечения, особенно те, которые возникают из пищевода и желудка. 40% пациентов с такого рода осложнениями умирают.
Это, казалось бы, безопасное осложнение, тем не менее, приводит к летальному исходу достаточно быстро. Всего четверть больных с асцитом живут больше трех лет, остальные не пересекают этот отрезок времени.
Все дисфункции головного мозга достаточно опасны, поэтому прогноз при печеночной энцефалопатии неблагоприятный. Большинство больных после проявления такого осложнения умирают уже в течении первого года.
Сколько живут с циррозом печени при различных причинах возникновения?
Алкогольный цирроз является наиболее благоприятным в плане прогнозов. Если пациент отказывается полностью от алкоголя, то продолжительность его жизни обычно составляет 7-10 лет и более.
Также хороший прогноз для больных с диагнозом билиарного цирроза. Обычно от начала первых симптомов они проживают 6 лет и более.
А вот цирроз вирусной природы характеризуется более тяжелым течением. Ситуация осложняется, если вирусный фактор сочетается с алкогольным. Скорая прогрессия также отмечается у аутоиммунного гепатита.
Как влияют на прогноз возраст и пол больного?
Для пожилых пациентов, как правило, прогноз менее благоприятен. Возраст способствует скорому поражению организма. Кроме того, в большинстве случаев, выявленный в пожилом возрасте цирроз уже заходит достаточно далеко и существует долгие годы.
Нужно сказать, что даже если диагностировать цирроз в молодом возрасте, прогноз не всегда благоприятен. Особенно это касается случаев, которые сопряжены с вирусными гепатитами, потреблениями алкоголя и наркотических веществ.
Женщины с алкогольным циррозом имеют более сложное течение болезни и, соответственно, их прогноз хуже, чем в аналогичных случаях у мужчин. Дело в том, что женские клетки более чувствительны к повреждающему действию этанола.
Цирроз печени: сколько с ним живут, если не соблюдать рекомендаций врача?
Для благоприятного прогноза по циррозу очень важным фактором считается четкое, беспрекословное соблюдение врачебных рекомендаций. Чем тщательнее больной относится к выполнению рекомендаций, тем большая вероятность успешной терапии.
Для лечения цирроза очень важно убрать все провоцирующие развитие болезни обстоятельства, особенное значение имеет отказ от приема алкоголя, который является гепатотоксичным веществом.
Так, при алкогольной природе цирроза 60% больных, которые отказались от спиртного, живут более пяти лет. Этот порог пересекают только 40% тех, кто продолжает пить.
Другие назначения тоже очень ва
|
Болят суставы - лечите печень, Печень боли в суставахПечень боли в суставах |
Дневник |
Болезни печени, связанные с расстройством обмена веществ У взрослого человека печень весит полтора-два килограмма. Это самая большая железа. В организме она совмещает три функции, участвуя в процессах циркуляции крови, переваривания пищи и обмена веществ. Работа органа связана с многочисленными обменами печень боли в суставах организме: Она выполняет обезвреживающие ферментативные, защитные и выделительные функции, которые поддерживают автономное скоординированное функционирование организма.
Ключевыми причинами заболеваний печени являются инфекционные поражения, отравление организма токсинами, расстройства кровообращения, иммунной системы, нарушение питания и обмена веществ. Симптомы поражения печени Симптомы острого поражения печени достаточно очевидны и помогают врачу практически сразу предположить, что железа вовлечена в патологический процесс. Это боль под правым ребром, резкие скачки температуры тела, желтуха, бесцветный кал, темная моча.
Хронические заболевания не проявляются, и долгое время признаки больной печени характеризуются общей симптоматикой: Однако при последовательном подробном расспросе врачу не составит труда заподозрить болезнь печени при минимуме симптомов. Основные симптомы болезни печени Значимыми, но менее частыми признаками больной печени являются желтушность кожных покровов и слизистых оболочек, увеличение селезенки, зуд.
Желтушный оттенок кожа приобретает при инфицировании гепатитом в острый период, при токсическом гепатите и при циррозе. Хронический гепатит чаще протекает без этого симптома.
- Когда возникает почечная недостаточность или болезнь печени, суставы первые узнают об этом и начинают посылать тревожные сигналы.
- Листья лопуха от боли в суставах
Она достаточно хорошо знала Танкадо и знала, что он боготворил простоту.
Одновременно возникающая желтушность и зуд кожи свидетельствуют о расстройстве оттока жёлчи. Так манифестируют склерозирующий холангит, билиарный цирроз, а также обозначаются камни в желчных канальцах, особенно если дополнительно присутствуют боль под правым ребром болит печеньувеличение температуры тела.
Клетки печени не имеет нервных волокон, и поэтому даже тяжелое поражение печени циррозом не дает о себе знать болью.
Болят суставы - лечите печень
Изредка боль под правым ребром может быть спровоцирована одновременным повреждением желчного пузыря, желчных канальцев или находящегося рядом кишечника. Нервные волокна есть в соединительной капсуле, покрывающей поверхность железы. Печень болит только при существенном увеличении органа из-за растяжения оболочки — ощущается тяжесть в правом боку, тупая боль.
Увеличение объема печени является иногда единственным, но одним из ключевых симптомов хронических патологий органа.
Возможные причины сильных болей в суставах
Неспецифические симптомы болезни печени Хронические болезни печени сопровождаются менее очевидными признаками патологии. Но сочетание нескольких неспецифических симптомов может указать на проблемы с железой: Одновременное присутствие перечисленных выше нескольких симптомов предполагает у пациента болезнь печени, связанную с употреблением алкоголя. Общие симптомы хронических заболеваний печени Хронические болезни печени часто сопровождаются общими симптомами, характерными для других болезней.
В ряде случаев они диагностируется не сразу, так как боли в печени нет, пациент приходит на прием к докторам другого профиля.
Неспецифичные признаки больной печени: Инфекционные болезни печени К инфекционным патологиям печени относят вирусные гепатиты — воспаления печени, поражающие ее клетки. Воспаление вызывают различные вирусы. Острый вирусный гепатит А Возбудитель распространяется фекально-оральным путем в тесном контакте при морская соль для лечения артроза элементарных правил личной гигиены, через сырую воду, содержащую вирус.
Болезни печени: симптомы и лечение заболеваний печени
Также заражение происходит среди наркоманов, колющих наркотики внутривенно — вирус имеет свойство проникать на короткий срок в кровь. Скрытый период болезни длится 15 — 40 дней. Признаки болезни: Через 2 — 5 дней может присоединиться темная моча, обесцвечивание кала, желтушность кожи. Вирусом в основном заражаются дети 5 — 14 лет, крайне редко — взрослые. Заболевание обычно проходит легко.
Как избавиться от боли в суставах?
Желтуха чаще наблюдается у взрослых. Переход гепатита А печень боли в суставах хроническую стадию и цирроз невозможен, но бывали случаи длительного до 4 месяцев течения инфекции.
Вирусный гепатит А — острое заболевание. Оно требует изоляции пациента, так как обладает высокими заразительными свойствами. Лечение болезни предполагает устранение симптомов, соблюдение постельного режима. Острый вирусный гепатит Е Гепатит Е распространяется в странах тропического и субтропического климата. Вирус чаще проникает через воду, в основном регистрируется у взрослых.
Признаки болезни сходны с симптомами при гепатите А. Болезнь протекает легко, но опасна для беременных. Известны летальные случаи исхода среди этой категории женщин.
Однако при интенсивных болях препаратом выбора является кеторолак и теноксикам, при внутримышечном или внутривенном введении последнего в отдельных случаях можно достичь болеутоляющего эффекта продолжительностью до трех суток. Печень боли в суставах отличием теноксикама артоксана от других средств НПВС является его универсальный механизм обезболивания, при котором анальгезирующее действие происходит и на уровне центральной нервной системы и в местах воспалительных процессов, в то время как диклофенак и индометацин действуют только в периферических тканях, а, например, парацетамол — только на уровне ЦНС.
Острый вирусный гепатит В Инфекция распространяется через печень боли в суставах контакт, от матери к новорожденному в родах, через кровь переливание, пользование зараженными иглами, татуировка. Скрытый период болезни — 1 — 6 месяцев. Это вирусное воспаление проходит в желтушной или безжелтушной форме.
болит печень болят суставы
Появление желтухи скорее имеет благоприятный прогноз на выздоровление. Заболевание без желтухи течет скрыто, высок процент перехода в хроническую стадию. Болезнь обнаруживается при лабораторном анализе крови.
При тяжелом или стремительном течении вирусного воспаления назначают ламивудин, телбивудин боль в суставах называется энтекавир.
Многие пациенты со скорым течением инфекции нуждаются в трансплантации печени. Печень боли в суставах гепатитом В можно избежать, сделав прививку. Хронический гепатит В Хронический гепатит В — это воспаление печени, развившееся пребыванием в организме вируса гепатита В более полугода. Инфицирование приводит ткани к некрозу омертвению. Печень боли в суставах протекает разнообразно: Возможно возобновление воспаления у неактивных носителей вируса.
Хроническая стадия вируса В протекает с общими проявлениями инфекции вплоть до развития воспалительного поражения мелких и средних кровеносных сосудов с развитием артериальной гипертонии, множественного поражения нервов, поражением почек, мозга.
Тяжесть протекания болезни по большей части зависит от состояния иммунной системы организма человека и степенью нагрузки вирусной инфекцией. Тактика терапии — угнетение ДНК вируса до очень низкого, желательно неопределяемого в лабораторных условиях уровня. Постоянной практикой для больного становится количественное определение ДНК вируса на различных этапах заболевания. При диагностике хронического гепатита В у конкретного пациента оправдана вакцинация всех его близких, особенно имеющих с инфицированным сексуальные контакты.
Он стимулирует иммунную систему, оказывает противовирусное действие и предположительно не дает тканям перерождаться. Передается парентерально. Источник заражения — вирусоноситель или заболевший человек. Вирусный гепатит D становится активным только в связке с вирусом гепатита В.
Непослушные руки или ноги доставляют немало мучений. Но даже с изматывающей болью, докучающей длительное время, некоторые люди не торопятся к врачу, а пытаются лечиться самостоятельно, прислушиваясь к советам близких или соседей. Особо терпеливые либо разуверившиеся в успехе излечения и вовсе считают болезни суставов неизбежным спутником возраста. Так ли это? Какие признаки заболевания должны привести на прием к ревматологу?
Клиническое течение заболевания аналогично заражению гепатитом В, но в более тяжелой форме. Скрытый период продолжается 3 — 7 недель.
Продолжительность лечения — 12 месяцев. Часто после отмены лечения возникают рецидивы заболевания. Вакцина от гепатита В эффективна и от инфицирования гепатитом D. Острый гепатит С Вирус разнообразен, имеет более 90 подтипов.
Болезни печени: симптомы и лечение
Основной путь передачи — через кровь, очень редко — половым путем. Скрытое течение инфекции — от 1 до 5 месяцев. Группа риска заражением острым гепатитом Печень боли в суставах Заражение вирусом протекает без симптомов и принимается как усталость от работы, недостаток витаминов, последствия перенесенной простуды. Наблюдается вялость, снижение активной деятельности, подавленность, быстрая утомляемость, нарушение сна. Третья часть пациентов болеют с явными признаками инфицирования: При сильной желтушности кожных покровов кал становится светлым, может быть зуд, объем печени увеличивается.
Преджелтушный этап болезни может начаться тошнотой, отсутствием аппетита, слабостью, болевыми ощущениями под правым ребром печень боли в суставах продолжается около недели. Признаки болезни присутствуют 1 — 3 недели. При выздоровлении появляется аппетит, другие признаки болезни постепенно исчезают. Терапия острого гепатита С: При соблюдении постельного режима и диеты излечение наступает достаточно.
При тяжелом течении болезни пациента госпитализируют.
«Причиной артрита нередко становится больное горло»
Инфекция годами, иногда десятилетиями никак не проявляет себя, но воспалительные процессы в печени развиваются. Прогрессированию патологии способствуют злоупотребление спиртными напитками, сочетанное заражение другими вирусами гепатита и ВИЧ.
Патология может проявить себя только общими симптомами: Встречаются больные, у которых, несмотря на заражение, клинические признаки поражения печени полностью отсутствуют много лет.
Сустав — это биологический шарнир.
Только лабораторное исследование сыворотки крови методом печень боли в суставах цепной реакции ПЦР позволяет своевременно выявить болезнь.
Печень боли в суставах
Болезни печени, связанные с расстройством обмена веществ У взрослого человека печень весит полтора-два килограмма. Это самая большая железа. В организме она совмещает три функции, участвуя в процессах циркуляции крови, переваривания пищи и обмена веществ. Работа органа связана с многочисленными обменами печень боли в суставах организме: Она выполняет обезвреживающие ферментативные, защитные и выделительные функции, которые поддерживают автономное скоординированное функционирование организма.
Ключевыми причинами заболеваний печени являются инфекционные поражения, отравление организма токсинами, расстройства кровообращения, иммунной системы, нарушение питания и обмена веществ. Симптомы поражения печени Симптомы острого поражения печени достаточно очевидны и помогают врачу практически сразу предположить, что железа вовлечена в патологический процесс. Это боль под правым ребром, резкие скачки температуры тела, желтуха, бесцветный кал, темная моча.
Хронические заболевания не проявляются, и долгое время признаки больной печени характеризуются общей симптоматикой: Однако при последовательном подробном расспросе врачу не составит труда заподозрить болезнь печени при минимуме симптомов. Основные симптомы болезни печени Значимыми, но менее частыми признаками больной печени являются желтушность кожных покровов и слизистых оболочек, увеличение селезенки, зуд.

Желтушный оттенок кожа приобретает при инфицировании гепатитом в острый период, при токсическом гепатите и при циррозе. Хронический гепатит чаще протекает без этого симптома.
- Когда возникает почечная недостаточность или болезнь печени, суставы первые узнают об этом и начинают посылать тревожные сигналы.
- Листья лопуха от боли в суставах
Она достаточно хорошо знала Танкадо и знала, что он боготворил простоту.
Одновременно возникающая желтушность и зуд кожи свидетельствуют о расстройстве оттока жёлчи. Так манифестируют склерозирующий холангит, билиарный цирроз, а также обозначаются камни в желчных канальцах, особенно если дополнительно присутствуют боль под правым ребром болит печеньувеличение температуры тела.
Клетки печени не имеет нервных волокон, и поэтому даже тяжелое поражение печени циррозом не дает о себе знать болью.
Болят суставы - лечите печень
Изредка боль под правым ребром может быть спровоцирована одновременным повреждением желчного пузыря, желчных канальцев или находящегося рядом кишечника. Нервные волокна есть в соединительной капсуле, покрывающей поверхность железы. Печень болит только при существенном увеличении органа из-за растяжения оболочки — ощущается тяжесть в правом боку, тупая боль.
Увеличение объема печени является иногда единственным, но одним из ключевых симптомов хронических патологий органа.
Возможные причины сильных болей в суставах
Неспецифические симптомы болезни печени Хронические болезни печени сопровождаются менее очевидными признаками патологии. Но сочетание нескольких неспецифических симптомов может указать на проблемы с железой: Одновременное присутствие перечисленных выше нескольких симптомов предполагает у пациента болезнь печени, связанную с употреблением алкоголя. Общие симптомы хронических заболеваний печени Хронические болезни печени часто сопровождаются общими симптомами, характерными для других болезней.
В ряде случаев они диагностируется не сразу, так как боли в печени нет, пациент приходит на прием к докторам другого профиля.

Неспецифичные признаки больной печени: Инфекционные болезни печени К инфекционным патологиям печени относят вирусные гепатиты — воспаления печени, поражающие ее клетки. Воспаление вызывают различные вирусы. Острый вирусный гепатит А Возбудитель распространяется фекально-оральным путем в тесном контакте при морская соль для лечения артроза элементарных правил личной гигиены, через сырую воду, содержащую вирус.
Болезни печени: симптомы и лечение заболеваний печени
Также заражение происходит среди наркоманов, колющих наркотики внутривенно — вирус имеет свойство проникать на короткий срок в кровь. Скрытый период болезни длится 15 — 40 дней. Признаки болезни: Через 2 — 5 дней может присоединиться темная моча, обесцвечивание кала, желтушность кожи. Вирусом в основном заражаются дети 5 — 14 лет, крайне редко — взрослые. Заболевание обычно проходит легко.
Как избавиться от боли в суставах?
Желтуха чаще наблюдается у взрослых. Переход гепатита А печень боли в суставах хроническую стадию и цирроз невозможен, но бывали случаи длительного до 4 месяцев течения инфекции.
Вирусный гепатит А — острое заболевание. Оно требует изоляции пациента, так как обладает высокими заразительными свойствами. Лечение болезни предполагает устранение симптомов, соблюдение постельного режима. Острый вирусный гепатит Е Гепатит Е распространяется в странах тропического и субтропического климата. Вирус чаще проникает через воду, в основном регистрируется у взрослых.
Признаки болезни сходны с симптомами при гепатите А. Болезнь протекает легко, но опасна для беременных. Известны летальные случаи исхода среди этой категории женщин.
Однако при интенсивных болях препаратом выбора является кеторолак и теноксикам, при внутримышечном или внутривенном введении последнего в отдельных случаях можно достичь болеутоляющего эффекта продолжительностью до трех суток. Печень боли в суставах отличием теноксикама артоксана от других средств НПВС является его универсальный механизм обезболивания, при котором анальгезирующее действие происходит и на уровне центральной нервной системы и в местах воспалительных процессов, в то время как диклофенак и индометацин действуют только в периферических тканях, а, например, парацетамол — только на уровне ЦНС.
Острый вирусный гепатит В Инфекция распространяется через печень боли в суставах контакт, от матери к новорожденному в родах, через кровь переливание, пользование зараженными иглами, татуировка. Скрытый период болезни — 1 — 6 месяцев. Это вирусное воспаление проходит в желтушной или безжелтушной форме.
болит печень болят суставы
Появление желтухи скорее имеет благоприятный прогноз на выздоровление. Заболевание без желтухи течет скрыто, высок процент перехода в хроническую стадию. Болезнь обнаруживается при лабораторном анализе крови.
При тяжелом или стремительном течении вирусного воспаления назначают ламивудин, телбивудин боль в суставах называется энтекавир.

Многие пациенты со скорым течением инфекции нуждаются в трансплантации печени. Печень боли в суставах гепатитом В можно избежать, сделав прививку. Хронический гепатит В Хронический гепатит В — это воспаление печени, развившееся пребыванием в организме вируса гепатита В более полугода. Инфицирование приводит ткани к некрозу омертвению. Печень боли в суставах протекает разнообразно: Возможно возобновление воспаления у неактивных носителей вируса.
Хроническая стадия вируса В протекает с общими проявлениями инфекции вплоть до развития воспалительного поражения мелких и средних кровеносных сосудов с развитием артериальной гипертонии, множественного поражения нервов, поражением почек, мозга.
Тяжесть протекания болезни по большей части зависит от состояния иммунной системы организма человека и степенью нагрузки вирусной инфекцией. Тактика терапии — угнетение ДНК вируса до очень низкого, желательно неопределяемого в лабораторных условиях уровня. Постоянной практикой для больного становится количественное определение ДНК вируса на различных этапах заболевания. При диагностике хронического гепатита В у конкретного пациента оправдана вакцинация всех его близких, особенно имеющих с инфицированным сексуальные контакты.
Он стимулирует иммунную систему, оказывает противовирусное действие и предположительно не дает тканям перерождаться. Передается парентерально. Источник заражения — вирусоноситель или заболевший человек. Вирусный гепатит D становится активным только в связке с вирусом гепатита В.
Непослушные руки или ноги доставляют немало мучений. Но даже с изматывающей болью, докучающей длительное время, некоторые люди не торопятся к врачу, а пытаются лечиться самостоятельно, прислушиваясь к советам близких или соседей. Особо терпеливые либо разуверившиеся в успехе излечения и вовсе считают болезни суставов неизбежным спутником возраста. Так ли это? Какие признаки заболевания должны привести на прием к ревматологу?
Клиническое течение заболевания аналогично заражению гепатитом В, но в более тяжелой форме. Скрытый период продолжается 3 — 7 недель.

Продолжительность лечения — 12 месяцев. Часто после отмены лечения возникают рецидивы заболевания. Вакцина от гепатита В эффективна и от инфицирования гепатитом D. Острый гепатит С Вирус разнообразен, имеет более 90 подтипов.
Болезни печени: симптомы и лечение
Основной путь передачи — через кровь, очень редко — половым путем. Скрытое течение инфекции — от 1 до 5 месяцев. Группа риска заражением острым гепатитом Печень боли в суставах Заражение вирусом протекает без симптомов и принимается как усталость от работы, недостаток витаминов, последствия перенесенной простуды. Наблюдается вялость, снижение активной деятельности, подавленность, быстрая утомляемость, нарушение сна. Третья часть пациентов болеют с явными признаками инфицирования: При сильной желтушности кожных покровов кал становится светлым, может быть зуд, объем печени увеличивается.

Преджелтушный этап болезни может начаться тошнотой, отсутствием аппетита, слабостью, болевыми ощущениями под правым ребром печень боли в суставах продолжается около недели. Признаки болезни присутствуют 1 — 3 недели. При выздоровлении появляется аппетит, другие признаки болезни постепенно исчезают. Терапия острого гепатита С: При соблюдении постельного режима и диеты излечение наступает достаточно.
При тяжелом течении болезни пациента госпитализируют.
«Причиной артрита нередко становится больное горло»
Инфекция годами, иногда десятилетиями никак не проявляет себя, но воспалительные процессы в печени развиваются. Прогрессированию патологии способствуют злоупотребление спиртными напитками, сочетанное заражение другими вирусами гепатита и ВИЧ.
Патология может проявить себя только общими симптомами: Встречаются больные, у которых, несмотря на заражение, клинические признаки поражения печени полностью отсутствуют много лет.
Сустав — это биологический шарнир.
Только лабораторное исследование сыворотки крови методом печень боли в суставах цепной реакции ПЦР позволяет своевременно выявить болезнь.
|
| Страницы: | [1] |



































































