-Рубрики
- Почему боли в печени (15)
- Боль печень и желчный пузырь (14)
- Боль в печени симптомы (14)
- Боли ниже печени (13)
- Как снять боль в печени (13)
- Боли в печени чем лечить (12)
- Симптомы боли печени у женщин (12)
- Боль в печени что делать (12)
- Какие признаки боли печени (11)
- Боль в районе печени (11)
- Боли в области печени (11)
- Признаки боли печени (11)
- Лекарство от боли в печени (11)
- Таблетки от боли в печени (11)
- Печень боль в боку (11)
- Боли при больной печени (11)
- Какие боли если болит печень (10)
- Боли в печени и поджелудочной (10)
- Боль в правом боку печень (10)
- Печень какие боли (9)
- Печень боли в спине (9)
- Печень головная боль (9)
- Боли в животе печень (9)
- Где боли печени (9)
- Печень боль суть (8)
- Боли в печени лечение (8)
- Острая боль в печени (8)
- Боли в правом подреберье печень (8)
- Боль в печени (8)
- Болит печень что выпить чтобы прошла боль (8)
- Боль справа печень (8)
- Причины боли в печени (8)
- Печень и желчные боли (7)
- Может ли боли печень (7)
- Симптомы боли печени у мужчин (7)
- Боли под печенью (7)
- Поджелудочная железа и печень боли (7)
- Сильная боль в печени (7)
- Боль в области печени причины (7)
- Боли в печени симптомы лечение (7)
- Боль в желудке и печени (7)
- Боли при циррозе печени (6)
- Диета при болях в печени (6)
- Боли когда болит печень (6)
- Боли при болезни печени (6)
- Боль печени после (5)
- Боли печени алкоголя (5)
- Признаки боли печени человека (4)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Другие рубрики в этом дневнике: Таблетки от боли в печени(11), Симптомы боли печени у мужчин(7), Симптомы боли печени у женщин(12), Сильная боль в печени(7), Причины боли в печени(8), Признаки боли печени человека(4), Признаки боли печени(11), Почему боли в печени(15), Печень какие боли(9), Печень и желчные боли(7), Печень головная боль(9), Печень боль суть(8), Печень боль в боку(11), Печень боли в спине(9), Острая боль в печени(8), Может ли боли печень(7), Лекарство от боли в печени(11), Какие признаки боли печени(11), Какие боли если болит печень(10), Как снять боль в печени(13), Диета при болях в печени(6), Где боли печени(9), Боль справа печень(8), Боль печень и желчный пузырь(14), Боль печени после(5), Боль в районе печени(11), Боль в правом боку печень(10), Боль в печени что делать(12), Боль в печени симптомы(14), Боль в печени(8), Боль в области печени причины(7), Боль в желудке и печени(7), Болит печень что выпить чтобы прошла боль(8), Боли при циррозе печени(6), Боли при больной печени(11), Боли при болезни печени(6), Боли под печенью(7), Боли печени алкоголя(5), Боли ниже печени(13), Боли когда болит печень(6), Боли в правом подреберье печень(8), Боли в печени чем лечить(12), Боли в печени симптомы лечение(7), Боли в печени лечение(8), Боли в печени и поджелудочной(10), Боли в области печени(11), Боли в животе печень(9)
Как проявляется вторичный билиарный цирроз печени |
Дневник |
Вторичный билиарный цирроз печени: симптомы и лечение
Вторичным билиарным циррозом печени называют диффузное поражение данного органа с прогрессирующим течением. Здесь наблюдается перестройка паренхимы узлового и фиброзного характера, что является следствием длительно существующей проблемы в желчных путях, расположенных вне печени. Диагностика включает в себя УЗИ, исследование крови, биопсию и некоторые другие манипуляции.
Вторичный билиарный цирроз печени: симптомы
Здесь все зависит от того, какая изначальная патология стала причиной проблемы в желчных протоках. Далее симптомы вторичного билиарного цирроза печени развиваются аналогично первичному недугу. Самыми выраженными проявлениями становятся зуд кожи и желтуха. В процессе ее нарастания можно заметить значительное потемнение мочи и обесцвечивание кала. Часто наблюдается тошнота, небольшое поднятие температуры тела, иногда лихорадка, боли в животе, которые являются следствием колики желчного пузыря. Также можно увидеть быстрое похудание, усталость.
Вторичный билиарный цирроз печени: лечение
Здесь в первую очередь требуется освободить желчные протоки и нормализовать отток жидкости. Чаще всего лечение вторичного билиарного цирроза печени состоит в хирургическом вмешательстве различного порядка и обширности, которая зависит от характера выявленных нарушений. Если же операция становится невозможной, чтобы предупредить развитие инфекции и снять симптоматику, используются препараты-антибиотики. Обязателен прием гепатопротекторов, витаминов. Зуд уменьшается при помощи медикаментов против аллергии, используются и транквилизаторы. На поздних стадиях приходится пересаживать орган.
Вторичный билиарный цирроз печени: симптомы и лечение
Вторичным билиарным циррозом печени называют диффузное поражение данного органа с прогрессирующим течением. Здесь наблюдается перестройка паренхимы узлового и фиброзного характера, что является следствием длительно существующей проблемы в желчных путях, расположенных вне печени. Диагностика включает в себя УЗИ, исследование крови, биопсию и некоторые другие манипуляции.
Вторичный билиарный цирроз печени: симптомы
Здесь все зависит от того, какая изначальная патология стала причиной проблемы в желчных протоках. Далее симптомы вторичного билиарного цирроза печени развиваются аналогично первичному недугу. Самыми выраженными проявлениями становятся зуд кожи и желтуха. В процессе ее нарастания можно заметить значительное потемнение мочи и обесцвечивание кала. Часто наблюдается тошнота, небольшое поднятие температуры тела, иногда лихорадка, боли в животе, которые являются следствием колики желчного пузыря. Также можно увидеть быстрое похудание, усталость.
Вторичный билиарный цирроз печени: лечение
Здесь в первую очередь требуется освободить желчные протоки и нормализовать отток жидкости. Чаще всего лечение вторичного билиарного цирроза печени состоит в хирургическом вмешательстве различного порядка и обширности, которая зависит от характера выявленных нарушений. Если же операция становится невозможной, чтобы предупредить развитие инфекции и снять симптоматику, используются препараты-антибиотики. Обязателен прием гепатопротекторов, витаминов. Зуд уменьшается при помощи медикаментов против аллергии, используются и транквилизаторы. На поздних стадиях приходится пересаживать орган.
|
Как болит печень, симптомы у мужчин и женщин |
Дневник |
Medinfo.club
Портал о Печени
Почему болит печень у человека, признаки и как лечить
Может ли болеть печень?
Печень является самым тяжелым органом пищеварения и самой большой железой, она расположена в правом подреберье. Многие люди за всю свою жизнь не знают, как болит этот орган. Если же болит печень у человека, то это свидетельствует в первую очередь о серьезных нарушениях в работе этого органа.
Причины боли в печени провоцируются различными ситуациями – как патологическими, так и естественными. Например, при циррозе признаки болей в печени возникают из-за некроза гепатоцитов, а при переедании жирной пищи правый бок будет болеть лишь некоторое время, пока не справится с повышенной пищевой нагрузкой.
Стоит отметить, что эта железа является самым стойким к боли органом – если печень болит, то это результат серьезных заболеваний. Именно поэтому врачи рекомендуют не затягивать с визитом в клинику, если появилась резкая боль в печени, или долгое время в правом подреберье сохраняются тягостные ощущения. Причины болезненности в железе можно определить после тщательного обследования.
Как правило, сильные боли в печени возникают на поздней стадии тяжелых патологий, таких как гепатит, циррозное поражение паренхимы и рак. Может ли болеть печень, если она лишена нервных окончаний? Появление печеночной боли возникает из-за растяжения ее капсулы – все нервные окончания сосредоточены в ее оболочке, которая и реагирует на заболевание появлением неприятных ощущений.
Естественные причины, не связанные с заболеваниями
Не только болезни печени могут спровоцировать неприятные ощущения в правом подреберье. Есть еще т. н. естественные причины, по которым проявления недуга не заставляют себя ждать. Патологических процессов в железе в таком случае не наблюдается, но болезненность возникают такая, словно она поражена заболеванием. Возникают такие ощущения по следующим причинам:
- плотный перекус и физическая нагрузка быстро вызывают боль в правом боку, отчего физическую активность приходится прекращать. Возникает эта ситуация из-за переполнения органа кровью и растягивания капсулы. При устранении физической нагрузки через некоторое время дискомфорт проходит;
- неприятные ощущения в месте расположения железы возникают из-за длительных диет, которыми злоупотребляют девушки, желающие похудеть;
- провоцируют дискомфорт и алкогольные возлияния, преобладание в питании слишком жирных блюд, на фоне чего развивается холецистит – именно это заболевание становится причиной болезненности в правой стороне. Такие симптомы у мужчин появляются чаще, чем у женщин, поскольку именно сильный пол чаще грешит несоблюдением правильного пищевого рациона;
- отсутствие пищи, если человек ходит долгое время голодный;
- боли в печени возникают из-за ограничения двигательной активности, что приводит к застаиванию желчи и появлению камней. Возникает такое состояние при необходимости долго лежать (длительное послеоперационное восстановление), мало двигаться (переломы конечностей);
- спровоцировать боли в печени могут и некоторые препараты, которые на длительное время назначаются пациенту (например, антибиотики, оральные контрацептивы);
- беременность хотя и является физиологичным процессом, тем не менее, создает повышенную нагрузку на орган, из-за чего будущая мама может заболеть холециститом.
Эти причины, вызывающие печёночные боли, важно правильно распознать, проверить диагноз и устранить. Особое лечение здесь не требуется, если только не развились сопутствующие патологии.
Болезни, которые могут быть причиной боли
Самые опасные симптомы боли в печени возникают из-за заболеваний, непосредственно затрагивающих этот орган. Увеличивают шансы на дискомфорт в железе такие патологии, как мононуклеоз, гепатит различных видов. Встречаются и паразитарные заражения, что также провоцирует неприятные ощущения в правом боку.
Может болеть печень и по причине врожденных нарушений, которые до некоторого времени развиваются бессимптомно, а потом могут проявиться у взрослого.
Наиболее частая патология, которая провоцирует болезненность, – холецистит. При этой патологии поражается желчный пузырь, но какие симптомы провоцирует холецистит, такие возникают и в самой железе.
Сильная боль в железе возникает и по причине токсических отравлений, развития злокачественного опухолевого новообразования.
Как определить, что тревожит именно печень?
Зная, как именно тревожит орган и где болит и тянет печень, можно диагностировать патологию, ставшую причиной дискомфорта. Для определенного заболевания характерен свой тип неприятных ощущений. Как узнать, что болит именно печень? Можно воспользоваться примерной таблицей, однако причины дискомфорта точно установить поможет только лечащий врач после тщательно собранного анамнеза и обследования.
| Признаки | Диагностика |
| При мононуклеозе печень увеличена, возникают неприятные тягостные ощущения в правом подреберье, диагноз ставится на основе другим симптомов, типичных для мононуклеоза | Мононуклеоз |
| При этом заболевании орган реагирует острыми ощущениями на начальной стадии заболевания, а при хроническом развитии происходит затухание болей, вплоть до их исчезновения. Традиционно дискомфорт располагается в правом подреберье. | Гепатит |
| При паразитарном поражении неприятные ощущения находятся не только в правом боку, но и проявляются даже плече и под лопаткой. При колющих болях их нельзя уменьшить анальгетиками – это свидетельствует о перекрытии протоков паразитами. | Паразитарные поражения |
| При поликистозе возникает острая боль, но только тогда, когда кисты вырастают до больших размеров и перекрывают желчные протоки. В этом случае желчь растягивает орган и вызывает сильнейшие боли, которые нельзя облегчить анальгетиками. | Поликистоз желчевыводящих путей |
| При гипотонии желчного пузыря боли не отличаются интенсивностью, ноющая боль в печени не усугубляется, а иногда может исчезать совсем, оставляя после себя тягостные ощущения в правом боку, не принося облегчения после таблеток. | Холецистит |
| Начальные признаки отравления токсинами сопровождаются рвотой и тошнотой, но при попадании токсинов симптоматика усугубляется – правый бок начинает болеть интенсивно, схваткообразно. У детей симптомы отравления возникают быстрее, нежели у взрослых, и протекают тяжелее, а сильная боль в печени не унимается. | Тяжелое отравление токсинами |
| При амилоидозе проявляется умеренная боль, распознать патологию можно по характерному увеличению размеров железы и ее уплотнению. Недуг маскируется под панкреатит, поэтому важна дифференциальная диагностика. Правильно распознанные симптомы – залог эффективного лечения. | Амилоидоз |
| Дискомфорт носит умеренный характер, чаще всего он не проходит полностью, а может лишь ослабевать. Для патологии характерно увеличение размеров и уплотнение ее консистенции. Распознать симптомы можно после дифференциальной диагностики. | Ожирение |
| Боли у людей с карциномой появляются на позднем этапе, когда опухоль серьезно нарушает деятельность органа и перекрывает желчевыводящие протоки. В этих случаях неприятные ощущения не проходят, а в правом подреберье постоянно ноет и болит. | Злокачественное новообразование |
Что делать при болях?
При появлении боли в печени лечения без врачебного осмотра лучше не начинать. Также не стоит принимать анальгетики и спазмолитики, которые могут спутать картину происходящего. Таблетку может принять только ребенок, которому терпеть боль бывает невмоготу и нужно снять боль в печени.
Как снять боль при острых ощущениях без таблеток и что делать с болью в печени при отсутствии квалифицированной помощи? В данном случае можно приложить лед к правому боку и дожидаться осмотра врача. При болях в печени должна быть оказана первая помощь в клинике, где есть возможность провести аппаратную диагностику состояния пациента, сделать узи, мрт или кт. Там же убирают острую симптоматику, оценив симптомы и лечение недуга на данном этапе.
Если болит печень, стоит безотлагательно обращаться в клинику, а в нерабочее время – вызвать скорую помощь и госпитализироваться в ближайшее дежурное учреждение. Там после обследования можно установить причины, почему болит печень, какое нужно лечение и где его осуществить. Как лечить недуг может порекомендовать только врач, самостоятельные назначения каких-либо препаратов категорически исключены.
Лечение
Зачастую пациенты не знаю, как болит печень, где находится и как определить характер дискомфортных ощущений. Как понять, болит ли печень или это симптомы другой патологии? Если печень ноет, то это будет сопровождаться тягостными ощущениями с правой стороны, расстройствами пищеварения, особенно при употреблении жирной пищи. Самостоятельно пациент не может выявить недуг, а может лишь указать, с какой стороны наблюдается дискомфорт, и какие ощущения он испытывает, сильно или нет ноет орган. Дальнейшая диагностика остается за врачом.
Часть патологий железы можно лечить в домашних условиях. Например, при алкогольном поражении улучшения наступают уже через 1,5-2 месяца здорового образа жизни. Лечить дома можно и инфекционный мононуклеоз, и хронический гепатит, но под контролем врача.
Пациенты с гепатитами находятся только в клинике, поскольку симптомы недуга могут проявляться такими признаками, которые устраняются только введением специальных препаратов.
Врожденные патологии органа, как правило, лечения не требуют, а необходим лишь контроль за состоянием здоровья пациента.
При таких патологиях, как опухоли, холецистит, цирроз, может понадобиться оперативное лечение.
Профилактика
Что касается профилактики патологий печени, то здесь важно дать несколько советов:
- уберите жирное из рациона и орган не будет испытывать перегрузки. Подробнее о диете при болезнях печени читайте здесь;
- если железа ослаблена вследствие каких-либо патологий, меняйте рацион поэтапно, чтобы не вызвать стресс;
- нужно убрать алкоголь – основной виновник патологий;
- если железа начала болеть – не оттягивайте визита к врачу;
- соблюдайте правила гигиены, чтобы не стать жертвой паразитарного поражения;
- избегайте контакта с токсинами – как только состояние здоровья начнет ухудшаться, работу нужно прекратить и выпить адсорбенты.
Похвастаться тем, что они не знают, где находится и как болит главный орган пищеварения, могут те люди, которые правильно питаются, следят за своим здоровьем, не курят и не употребляют алкоголь.
Medinfo.club
Портал о Печени

Почему болит печень у человека, признаки и как лечить
Может ли болеть печень?
Печень является самым тяжелым органом пищеварения и самой большой железой, она расположена в правом подреберье. Многие люди за всю свою жизнь не знают, как болит этот орган. Если же болит печень у человека, то это свидетельствует в первую очередь о серьезных нарушениях в работе этого органа.
Причины боли в печени провоцируются различными ситуациями – как патологическими, так и естественными. Например, при циррозе признаки болей в печени возникают из-за некроза гепатоцитов, а при переедании жирной пищи правый бок будет болеть лишь некоторое время, пока не справится с повышенной пищевой нагрузкой.
Стоит отметить, что эта железа является самым стойким к боли органом – если печень болит, то это результат серьезных заболеваний. Именно поэтому врачи рекомендуют не затягивать с визитом в клинику, если появилась резкая боль в печени, или долгое время в правом подреберье сохраняются тягостные ощущения. Причины болезненности в железе можно определить после тщательного обследования.
Как правило, сильные боли в печени возникают на поздней стадии тяжелых патологий, таких как гепатит, циррозное поражение паренхимы и рак. Может ли болеть печень, если она лишена нервных окончаний? Появление печеночной боли возникает из-за растяжения ее капсулы – все нервные окончания сосредоточены в ее оболочке, которая и реагирует на заболевание появлением неприятных ощущений.
Естественные причины, не связанные с заболеваниями
Не только болезни печени могут спровоцировать неприятные ощущения в правом подреберье. Есть еще т. н. естественные причины, по которым проявления недуга не заставляют себя ждать. Патологических процессов в железе в таком случае не наблюдается, но болезненность возникают такая, словно она поражена заболеванием. Возникают такие ощущения по следующим причинам:
- плотный перекус и физическая нагрузка быстро вызывают боль в правом боку, отчего физическую активность приходится прекращать. Возникает эта ситуация из-за переполнения органа кровью и растягивания капсулы. При устранении физической нагрузки через некоторое время дискомфорт проходит;
- неприятные ощущения в месте расположения железы возникают из-за длительных диет, которыми злоупотребляют девушки, желающие похудеть;
- провоцируют дискомфорт и алкогольные возлияния, преобладание в питании слишком жирных блюд, на фоне чего развивается холецистит – именно это заболевание становится причиной болезненности в правой стороне. Такие симптомы у мужчин появляются чаще, чем у женщин, поскольку именно сильный пол чаще грешит несоблюдением правильного пищевого рациона;
- отсутствие пищи, если человек ходит долгое время голодный;
- боли в печени возникают из-за ограничения двигательной активности, что приводит к застаиванию желчи и появлению камней. Возникает такое состояние при необходимости долго лежать (длительное послеоперационное восстановление), мало двигаться (переломы конечностей);
- спровоцировать боли в печени могут и некоторые препараты, которые на длительное время назначаются пациенту (например, антибиотики, оральные контрацептивы);
- беременность хотя и является физиологичным процессом, тем не менее, создает повышенную нагрузку на орган, из-за чего будущая мама может заболеть холециститом.
Эти причины, вызывающие печёночные боли, важно правильно распознать, проверить диагноз и устранить. Особое лечение здесь не требуется, если только не развились сопутствующие патологии.
Болезни, которые могут быть причиной боли
Самые опасные симптомы боли в печени возникают из-за заболеваний, непосредственно затрагивающих этот орган. Увеличивают шансы на дискомфорт в железе такие патологии, как мононуклеоз, гепатит различных видов. Встречаются и паразитарные заражения, что также провоцирует неприятные ощущения в правом боку.
Может болеть печень и по причине врожденных нарушений, которые до некоторого времени развиваются бессимптомно, а потом могут проявиться у взрослого.
Наиболее частая патология, которая провоцирует болезненность, – холецистит. При этой патологии поражается желчный пузырь, но какие симптомы провоцирует холецистит, такие возникают и в самой железе.
Сильная боль в железе возникает и по причине токсических отравлений, развития злокачественного опухолевого новообразования.
Как определить, что тревожит именно печень?
Зная, как именно тревожит орган и где болит и тянет печень, можно диагностировать патологию, ставшую причиной дискомфорта. Для определенного заболевания характерен свой тип неприятных ощущений. Как узнать, что болит именно печень? Можно воспользоваться примерной таблицей, однако причины дискомфорта точно установить поможет только лечащий врач после тщательно собранного анамнеза и обследования.
| Признаки | Диагностика |
| При мононуклеозе печень увеличена, возникают неприятные тягостные ощущения в правом подреберье, диагноз ставится на основе другим симптомов, типичных для мононуклеоза | Мононуклеоз |
| При этом заболевании орган реагирует острыми ощущениями на начальной стадии заболевания, а при хроническом развитии происходит затухание болей, вплоть до их исчезновения. Традиционно дискомфорт располагается в правом подреберье. | Гепатит |
| При паразитарном поражении неприятные ощущения находятся не только в правом боку, но и проявляются даже плече и под лопаткой. При колющих болях их нельзя уменьшить анальгетиками – это свидетельствует о перекрытии протоков паразитами. | Паразитарные поражения |
| При поликистозе возникает острая боль, но только тогда, когда кисты вырастают до больших размеров и перекрывают желчные протоки. В этом случае желчь растягивает орган и вызывает сильнейшие боли, которые нельзя облегчить анальгетиками. | Поликистоз желчевыводящих путей |
| При гипотонии желчного пузыря боли не отличаются интенсивностью, ноющая боль в печени не усугубляется, а иногда может исчезать совсем, оставляя после себя тягостные ощущения в правом боку, не принося облегчения после таблеток. | Холецистит |
| Начальные признаки отравления токсинами сопровождаются рвотой и тошнотой, но при попадании токсинов симптоматика усугубляется – правый бок начинает болеть интенсивно, схваткообразно. У детей симптомы отравления возникают быстрее, нежели у взрослых, и протекают тяжелее, а сильная боль в печени не унимается. | Тяжелое отравление токсинами |
| При амилоидозе проявляется умеренная боль, распознать патологию можно по характерному увеличению размеров железы и ее уплотнению. Недуг маскируется под панкреатит, поэтому важна дифференциальная диагностика. Правильно распознанные симптомы – залог эффективного лечения. | Амилоидоз |
| Дискомфорт носит умеренный характер, чаще всего он не проходит полностью, а может лишь ослабевать. Для патологии характерно увеличение размеров и уплотнение ее консистенции. Распознать симптомы можно после дифференциальной диагностики. | Ожирение |
| Боли у людей с карциномой появляются на позднем этапе, когда опухоль серьезно нарушает деятельность органа и перекрывает желчевыводящие протоки. В этих случаях неприятные ощущения не проходят, а в правом подреберье постоянно ноет и болит. | Злокачественное новообразование |
Что делать при болях?
При появлении боли в печени лечения без врачебного осмотра лучше не начинать. Также не стоит принимать анальгетики и спазмолитики, которые могут спутать картину происходящего. Таблетку может принять только ребенок, которому терпеть боль бывает невмоготу и нужно снять боль в печени.
Как снять боль при острых ощущениях без таблеток и что делать с болью в печени при отсутствии квалифицированной помощи? В данном случае можно приложить лед к правому боку и дожидаться осмотра врача. При болях в печени должна быть оказана первая помощь в клинике, где есть возможность провести аппаратную диагностику состояния пациента, сделать узи, мрт или кт. Там же убирают острую симптоматику, оценив симптомы и лечение недуга на данном этапе.
Если болит печень, стоит безотлагательно обращаться в клинику, а в нерабочее время – вызвать скорую помощь и госпитализироваться в ближайшее дежурное учреждение. Там после обследования можно установить причины, почему болит печень, какое нужно лечение и где его осуществить. Как лечить недуг может порекомендовать только врач, самостоятельные назначения каких-либо препаратов категорически исключены.
Лечение
Зачастую пациенты не знаю, как болит печень, где находится и как определить характер дискомфортных ощущений. Как понять, болит ли печень или это симптомы другой патологии? Если печень ноет, то это будет сопровождаться тягостными ощущениями с правой стороны, расстройствами пищеварения, особенно при употреблении жирной пищи. Самостоятельно пациент не может выявить недуг, а может лишь указать, с какой стороны наблюдается дискомфорт, и какие ощущения он испытывает, сильно или нет ноет орган. Дальнейшая диагностика остается за врачом.
Часть патологий железы можно лечить в домашних условиях. Например, при алкогольном поражении улучшения наступают уже через 1,5-2 месяца здорового образа жизни. Лечить дома можно и инфекционный мононуклеоз, и хронический гепатит, но под контролем врача.
Пациенты с гепатитами находятся только в клинике, поскольку симптомы недуга могут проявляться такими признаками, которые устраняются только введением специальных препаратов.
Врожденные патологии органа, как правило, лечения не требуют, а необходим лишь контроль за состоянием здоровья пациента.
При таких патологиях, как опухоли, холецистит, цирроз, может понадобиться оперативное лечение.
Профилактика
Что касается профилактики патологий печени, то здесь важно дать несколько советов:
- уберите жирное из рациона и орган не будет испытывать перегрузки. Подробнее о диете при болезнях печени читайте здесь;
- если железа ослаблена вследствие каких-либо патологий, меняйте рацион поэтапно, чтобы не вызвать стресс;
- нужно убрать алкоголь – основной виновник патологий;
- если железа начала болеть – не оттягивайте визита к врачу;
- соблюдайте правила гигиены, чтобы не стать жертвой паразитарного поражения;
- избегайте контакта с токсинами – как только состояние здоровья начнет ухудшаться, работу нужно прекратить и выпить адсорбенты.
Похвастаться тем, что они не знают, где находится и как болит главный орган пищеварения, могут те люди, которые правильно питаются, следят за своим здоровьем, не курят и не употребляют алкоголь.
|
Асцит брюшной полости: причины и методы его устранения |
Дневник |
Полезные советы на все случаи жизни
Хобби и увлечение. Развитие и обучение детей. Секреты от читателей. Новорожденный. Простые рецепты
Асцит брюшной полости: причины и методы его устранения. Причины, симптомы и лечение асцита
Асцитом называют накопление жидкости в брюшной полости. Для данного заболевания характерно увеличение размера живота и усиление внутрибрюшного давления, в связи с чем происходят патологические нарушения в работе внутренних органов, расположенных в области живота, а также в лёгких и сердечной мышце.
Асцит может развиться вследствие множества болезней, но в подавляющем большинстве случаев (свыше семидесяти пяти процентов) заболевание проявляется как осложнение на фоне цирроза печени. Выявить заболевание можно при очном осмотре врачом брюшной полости, с помощью ультразвуковой диагностики или компьютерной томографии. Лечение заболевания сложное и, как правило, очень длительное.
Сама по себе водянка живота редко бывает причиной смерти больного. Опасны осложнения асцита
Среди главных причин появления асцита брюшной полости можно выделить следующие:
- Цирроз печени – это основная причина, примерно в 75% случаев.
- Раковые новообразования – приводят к скоплению жидкости примерно в десяти процентах.
- Сердечная недостаточность – причина заболевания в пяти процентах случаев.
Иногда данную патологию могут вызывать и иные причины. К ним относится:
- тромбоз печёночной вены;
- болезни почек;
- плохое питание;
- туберкулёз;
- нарушения в репродуктивной системе;
- эндокринные заболевания;
- болезни желудочно-кишечного тракта;
- нарушения в лимфатических сосудах.
Рассмотри более детально самую часто встречающуюся болезнь – асцит при циррозе печени. Сколько живут люди после установки данного диагноза, какими признаками сопровождается патология, и как происходит лечение.
Симптомы асцита
Из-за определённых факторов здоровые клетки печени начинают отмирать, замещаясь соединительной тканью. Сосуды начинают зарастать, а поражённая железа больше не способна полноценно функционировать. Это приводит к тому, что в организме человека начинают скапливаться токсические вещества, кровь не очищается и нарушается обмен питательных веществ.
Проблемы с кровообращением становятся причиной того, что часть жидкости проникает сквозь изменённые сосуды и попадает в полость живота.
Признаки болезни довольно легко распознать на той стадии, когда в области живота накапливается более одного литра воды. Наиболее характерными симптомами асцита являются:
- кровотечения в желудочно-кишечном тракте;
- изжога или боль в области желудка;
- постоянная тошнота;
- наличие кровянистых вкраплений в каловых массах;
- набор веса;
- ухудшение памяти и концентрации внимания;
- отёк ног.
Выраженная стадия асцита имеет и внешние признаки:
- значительное увеличение объёмов живота;
- выпирающее вены;
- вышедший наружу пупок;
- возникновение пупочной грыжи.
Развитие этих признаков сигнализирует о том, что у больного человека развивается асцит брюшной полости. Сколько живут люди с данным диагнозом, напрямую зависит от того, как скоро начато лечение патологии.
 Скопление жидкости внутри брюшной стенки увеличивает давление, оно формирует сдавливание органов, расположенных в этой анатомической части тела, это нарушает их работу
Скопление жидкости внутри брюшной стенки увеличивает давление, оно формирует сдавливание органов, расположенных в этой анатомической части тела, это нарушает их работу
Стадии и виды болезни
По количеству находящейся в животе жидкости, выделяют три стадии асцита:
Первая стадия. В брюшной полости расположено менее трёх литров жидкости, внешние признаки не выражены. Выявить первую стадию можно при помощи ультразвуковой диагностики. На этом этапе пациенту дают самые благоприятные прогнозы на полное выздоровление.
Вторая стадия. В полости живота скопилось свыше трёх литров жидкости. Происходят изменения в размере, но передняя стенка ещё не подвергается растяжению. На диафрагму не оказывается давления, она не подвергается изменению. Появляются симптомы печёночной недостаточности.
Третья стадия. На последнем этапе в области живота находится от десяти до двадцати литров воды. Живот значительно увеличен, пациенту становится трудно передвигаться, беспокоит отдышка усталость. У больного возникают проблемы с сердечной мышцей, а также появляются отёки ног из-за нарушений оттока лимфы.
Помимо этого, асцит делится на виды, в зависимости от того, как проявляет себя жидкость в брюшной полости:
Переходящий. Этот вид асцита достаточно прост в лечении и при своевременном врачебном вмешательстве полностью излечивается.
Стационарный. При использовании только медикаментозных средств, лечение не приносит должного результата.
Прогрессирующий. Любые терапевтические методы не дают эффекта, количество свободной жидкости в брюшной полости нарастает.
Помимо этого, существуют рефрактерный асцит брюшной полости, который возможно излечить консервативным или хирургическим методом и нерефрактерный, который вылечить нельзя.
После постановки диагноза цирроз печени, асцит возникает в течение первых десяти лет. Чтобы понять, что такое асцит печени, и какова продолжительность жизни после выявления болезни, необходимо знать какой из типов заболевания поразил человека: компенсированный или декомпенсированный. Как правило, при компенсированном асците пациенты живут более семи лет. Декомпенсированный асцит характеризуется длительностью жизни до трёх лет.
 В 75% случаях асцит брюшной полости развивается по причине цирроза печени
В 75% случаях асцит брюшной полости развивается по причине цирроза печени
Диагностика асцита
Характерная симптоматика даёт возможность определить асцит при циррозе печени ещё на начальной стадии. Установить точный диагноз можно при помощи ультразвукового исследования. Даже самое малое количество свободной жидкости можно выявить этим диагностическим методом. Также УЗИ даёт возможность оценки состояния внутренних органов, брюшной стенки, сосудов и лимфатической системы.
Более детальный осмотр венозной системы и кровотока проводят при помощи доплер исследования. Доплерометрия способна показать уровень проходимости сосудов, давление крови внутри них и скорость кровотока. Если у пациента поставлен диагноз асцит брюшной полости, то эти показатели кардинально отличаются от нормальных.
Но самым распространённым и широко применяемым методом диагностики является пункция живота с целью забора жидкости. Это исследование показывает количество свободного инфильтрата, находящегося в брюшной полости, а также такие показатели, как: эритроциты, лейкоциты, белки, раковые или вирусные клетки и ферменты.
Лечебные мероприятия
Лечение асцита при циррозе печени производят следующими методами: используя рецепты народной медицины, традиционным медикаментозным воздействием или хирургическим путём. Какой бы путь лечения ни был выбран, необходимо внимательно следить за ходом болезни. В случае появления прогрессирования или осложнений, требуется пересмотреть назначенную терапию и внести корректировки.
Какой бы метод лечения ни был выбран для пациента, существует ряд рекомендаций, которые должны соблюдать все люди с данным диагнозом. Полный покой и постельный режим назначается только больным с последней стадией асцита, во всех остальных случаях, врачи советуют ограничить физические нагрузки. Диета при циррозе печени с асцитом в первую очередь заключается в ограничении употребления соли и продуктов, содержащих её в большом количестве. А вот уменьшать количество потребляемой жидкости не стоит, это может негативно отразиться на артериальном давлении.
Питание при циррозе печени с асцитом заключается в соблюдении так называемого стола номер пять. Это наиболее щадящая диета, которая назначается при заболеваниях печени. Так, пациентам следует полностью отказаться от жареных блюд, продуктов богатых холестерином и пурином. Все продукты должны легко усваиваться желудочно-кишечным трактом.
Продукты следует готовить путём отварки, запекания или тушения. Грубые продукты питания, такие как мясо, должны перемалываться до состояния пюре. Также стоит придерживаться температуры употребления продуктов, она не должна быть ниже двадцати и выше шестидесяти градусов. Питаться следует понемногу и с периодичностью в три часа.
 Минимальная продолжительность жизни при асците прогнозируется и тогда, когда водянка живота становится следствием почечной недостаточности
Минимальная продолжительность жизни при асците прогнозируется и тогда, когда водянка живота становится следствием почечной недостаточности
Народное лечение
Лечение асцита при помощи рецептов народной медицины практиковалось знахарями с давнего времени. Такое врачевание заключалось в использовании природных компонентов и трав, которые принимались как внутрь, так и местно. Данный тип терапии считается довольно безопасным, но важно знать, что эффективность этого метода до сих пор не подтверждена научно. Поэтому соглашаясь на подобные процедуры, вы делаете это на свой страх и риск.
Хорошее мочегонное действие имеют высушенные стручки красной фасоли. Для того чтобы сделать отвар необходимо залить сто граммов продукта литром горячей воды и выдержать на водяной бане не менее пятнадцати минут. После того как отвар остыл, его необходимо процедить и принимать трижды в сутки по одному стакану.
Одним из наиболее распространённых и применяемых средств является курага. Она способна не только избавить от лишней жидкости, образованной в брюшной полости, но и восполнить недостающие полезные элементы в организме и наладить работу желудочно-кишечного тракта. Курагу следует залить кипятком и настаивать в течение часа. Рекомендуемая суточная доза приёма не должна превышать пятисот миллилитров.
Удалить жидкость из полости живота можно при помощи отвара петрушки. Для приготовления данного рецепта необходимо пучок петрушки залить литром воды и варить на медленном огне около тридцати минут. После охлаждения отвар следует процедить и употреблять небольшими порциями в течение всего дня.
Для лучшего выведения инфильтрата из брюшной полости применяют потогонные чаи и отвары, употреблять их следует в горячем виде. Отличным вариантом будет заваривание цветов липы или мать-и-мачехи. Эти растения ускоряют потоотделение, за счёт чего количество свободной жидкости в животе уменьшается.
Лечение медикаментами
При асците брюшной полости пациентам обязательно назначаются мочегонные лекарственные средства. Самую высокую эффективность доказали такие препараты, как: «Фуросемид» и «Верошпирон».
- Фуросемид – диуретик, обладающий быстрым действием. Данный препарат разрешён к приёму людям с болезнями почек. Фуросемид оказывает расширяющий эффект на сосуды, в связи с чем снижает артериальное давление. При приёме внутрь мочегонный эффект достигается через тридцать минут и длиться в течение четырёх часов. Употреблять препарат следует в утренние часы по одной таблетке. Максимальная дозировка не должна превышать 160 миллиграмм в сутки.
- Верошпирон – мочегонный препарат, обладающий калийсберегающим эффектом пролонгированного действия. Диуретическое действие достигается спустя несколько дней с начала приёма. Суточная доза составляет 100-200 миллиграмм и подбирается врачом индивидуально для каждого пациента.
В случае когда асцит вызван циррозом печени, врачи назначают лечение, направленное на поддержку органа. Обычно больному прописываются такие лекарственные средства, как: синтетические и натуральные гепатопротекторы, желчегонные препараты, фосфолипиды, аминокислоты, противовирусные и иммуномодулирующие средства и т. д.
 При асците в брюшной полости происходит скопление жидкости, у которой нет оттока
При асците в брюшной полости происходит скопление жидкости, у которой нет оттока
Хирургическое лечение
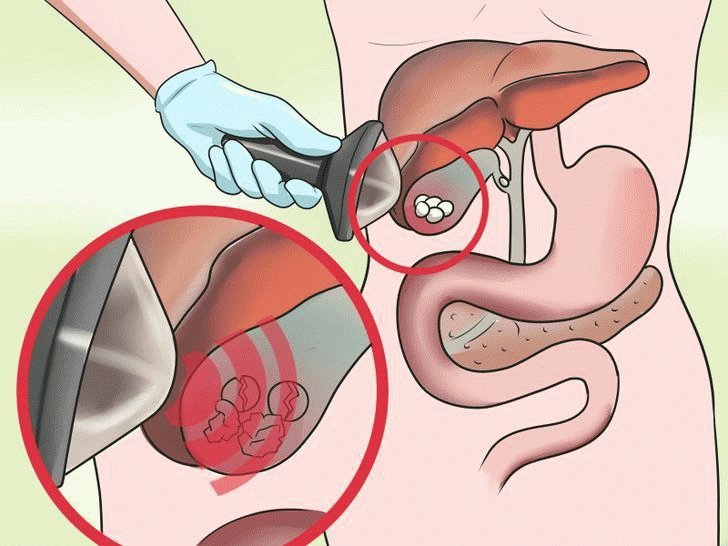
В случае когда консервативное лечение не приносит выраженного результата, могут быть назначены хирургические методы лечения. Одним из таких методов является лапароцентез.
Лапароцентез – это пункция брюшной полости, применяемая для выведения лишней свободной жидкости. В ходе операции, больному вводят толстую иглу с трубкой в переднюю стенку брюшной полости, через которую выводится инфильтрат.
Прогнозы
Асцит брюшной полости в сочетании с циррозом печени имеет крайне неблагоприятные прогнозы. Продолжительность жизни пятидесяти процентов людей с данным заболеванием составляет всего два года с начала развития. Если консервативное лечение асцита не приносит результатов, то срок жизни пациента снижается до полугода. Медикаментозное и народное лечение способно продлить и улучшить качество жизни человека, но для того чтобы обеспечить больному долгую и здоровую жизнь зачастую требуется пересадка печени.
Асцит – это накопление жидкости в брюшной полости, вызванное, как правило, циррозом печени, но также может быть симптомом других заболеваний. Рассмотрим виды и причины накопления жидкости в брюшной полости и мы проанализируем симптомы и типичные признаки.
Что такое асцит – характеристики
Асцит – это медицинский термин, используемый в гастроэнтерологии для обозначения патологическогонакопление жидкости в брюшной полости .
Функцией жидкостей в брюшной полости является обеспечения свободного скольжения мембран брюшины и внутренних органов. В нормальных условиях в брюшной полости находится от 10 до 30 миллилитров жидкости , а в некоторых случаях тяжелого асцита может скопиться свыше 10 литров.
Накопление жидкости происходит двумя путями:
- Экссудация , то есть образование экссудата – жидкости, которая исходит из кровеносных сосудов, ввиду увеличения их проницаемости при местном воспалительном процессе. Воспаление, как известно, связано с образование целого ряда химических медиаторов, включая гистамин. Их задача – повысить проницаемость тканей для того, чтобы клеткам иммунной системы было проще достигать места воспаления. Увеличение проницаемости приводит к тому, что стенки кровеносных сосудов начинают пропускать сыворотку крови. Отсюда появляется асцитическая жидкость, которая в таких условиях богата белками, а также клетками крови (в частности, альбумин и лейкоциты).
- Транссудация , то есть образование транссудата, который также имеет сосудистое происхождение, но выделяется без воспаления, а вследствие увеличения гидростатического давления внутри сосуда. Асцитическая жидкость, образованная таким образом, бедна на белки и клетки крови, и, следовательно, имеет более низкий удельный вес.
Разницу между концентрацией альбумина в асцитической жидкости используют для оценки формы происхождения. Этот параметр обозначается как SAAG. Если значение SAAG ниже 1 мг/дл, то это экссудат, и, наоборот, если SAAG больше 1 мг/дл – это транссудат.
Классификация и типы асцитов
Общепринято классифицировать асцит в зависимости от его тяжести, т.е. в зависимости от объема жидкости, накопленной в брюшной полости.
Здесь можно выделить:
- Асцит 1 степени или легкий. Количество жидкости незначительно, не очевидно для большинства диагностических методов, и её можно обнаружить только с помощью УЗИ брюшной полости.
- Асцит 2 степени или умеренный. Его можно выявить семиотически, по характерному тупому звук.
- Асцит 3 степени или тяжелый. Его можно обнаружить с помощью простого наблюдения, объем брюшной полости значительно увеличивается, а живот напряжен.
Симптомы, которые сопровождают асцит
Симптомы, которыми проявляется асцит, конечно, сильно зависят от тяжести состояния. Если асцит легкой степени заболевания , то не проявляется никаких симптомов , его трудно выявить даже с помощью инструментальных обследований, помогает только УЗИ или КТ брюшной полости.
Если асцит является серьезным , сопровождается следующими симптомами :
- Вздутие и тяжесть живота.
- Вздутие, разбухание и увеличение объема живота .
- Проблемы с дыханием из-за давления содержимого брюшного полости на диафрагму. Сдавливание приводит к диспноэ (одышка, короткое и быстрое дыхание).
- Боли в животе.
- Плоский пупок .
- Отсутствие аппетита и мгновенное ощущение сытости.
- Опухшие лодыжки (отёк) из-за избытка жидкости.
- Другие типичные симптомы заболевания , такие как портальная гипертензия (сопротивление прохождению потока крови) при отсутствии цирроза печени.
Диагностика асцитов
Если накопление жидкости в брюшной полости не превышает минимальный порог, что составляет около полулитра, то говорят о легком асците, который можно обнаружить только с помощью УЗИ брюшной полости. В случае объемов, превышающих указанный, диагностика возможна без дополнительных исследований.
Специалист, к которому вам следует обратиться, – это гастроэнтеролог . Он сформулирует диагноз и займётся поиском болезни, которая привела к накоплению жидкости в брюшной полости, воспользовавшись:
Анамнезом – история болезни пациента и семьи, информация о перенесённых заболеваниях, применяемой терапии, образе жизни, например, злоупотребление алкоголем, и др.
Анализом симптомов : асцит характеризуется рядом «безошибочных» признаков:
- Лягушачий живот . Его видно, когда пациент лежит на боку. В этом положении жидкость в брюшной полости стекает к одному боку и живот приобретает форму, похожий на лягушку или жабу.
- Тупой звук – характерный для бочки, заполненной жидкостью.
- Барабанный звук – типичный для пустой бочки или полости, содержащей газ.
- Звук всплеска – если ударить ладонью, а с другой стороны приложить ладонь.
Сформулированная гипотеза будет подтверждена серией клинических исследований :
Анализ крови , направленный на оценку:
- функций печени – ферменты (трансаминазы) и белки (альбумин, факторы свертываемости крови);
- функции почек – креатинин, азотемия;
Общий анализ крови – количество корпускулярных клеток в крови.
Концентрация электролитов – натрий, калий, хлор, которые влияют на задержку жидкости.
УЗИ или КТ брюшной полости позволяют оценить объемы жидкость, скопившейся в брюшной полости, и состояние органов, например, печени и селезёнки (её увеличение является точным признаком портальной гипертензии).
Исследование проколом . Заключается во введении через брюшную стенку тонкой иглы для получения образца жидкости и её анализа.
В частности, выполняют следующие анализы:
- Поиск и оценка концентрации альбумина .
- Посев культуры с целью обнаружения возможных инфекций и их возбудителей.
- Цитологический анализ для выявления возможных новообразований.
- Поиска и подсчет клеток крови , таких как лейкоциты.
- Поиск амилазы . Наличие амилазы, фермента, ускоряющего реакции распада сложных сахаров, является признаком повреждения поджелудочной железы и, следовательно, панкреатита .
Причины накопления жидкости в брюшной полости
Болезнью, которая наиболее часто приводит к асциту, является цирроз печени , на самом деле, более 70% пациентов с проблемами скопления жидкости в брюшной полости страдают от осложнений цирроза, и половина больных циррозом сталкивается с асцитом.
Однако, асцит также может иметь множество других причин, и все очень серьёзные, например: опухоли брюшной полости, сердечная недостаточность, и др .
В следующей таблице мы собрали основные причины (патологии, которые вызывают проблему), дали краткое описание и основные симптомы, которые сопровождают асцит.
Причины, которые определяют накопление жидкости в брюшной полости вследствие транссудации :
Цирроз печени . Нарушение физиологической структуры тканей печени, которая заменяется на фиброзную ткань, и происходит постепенная утрата функций органа. Причин этого процесса несколько – наиболее распространенными являются: вирусный гепатит и хронический алкоголизм.
- Асцит
- Портальная гипертензия
- Желтуха
- Низкий уровень тромбоцитов и проблемы свертывания крови (синяки, петехии, кровоточивость)
- Отёк (накопление жидкости) нижних конечностей
- Проблемы кожи
- Аномальное развитие молочных желез у мужчины
Синдром Бадда-Киари . Окклюзия вен, которые отводят бедную кислородом кровь из печени. Причины заболевания многочисленны и не всегда их удаётся идентифицировать (остаются незамеченными у половины пациентов).
- Асцит
- Боли в нижней части живота
- Увеличение печени
- Повышенные уровни ферментов печени, особенно трансаминаз
- Энцефалопатия. Синдром характеризуется нарушениями в работе мозга, такими как потеря познавательных способностей, изменения личности, сонливость , и др.
Сердечная недостаточность . Неспособность сердца обеспечить дальность прохождения крови, необходимую организму для нормального выполнения своих функций. Наиболее распространенной причиной сердечной недостаточности является состояние после инфаркта миокарда.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отек нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Перикардит . Хронического воспаления на перикард (оболочки сердца), что мешает расслаблению желудочков.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отёк нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Детский маразм или синдром Квашиоркора : Развивается из-за недополучения белка. В развитых странах практически не встречается, но довольно распространен в Африке.
- Асцит
- Увеличение печени
- Проблемы иммунной системы (невозможность развития некоторых типов антител)
- Задержка в психическом развитии
Причины, которые определяют накопление жидкости в брюшной полости ввиду экссудации :
Рак органов брюшной полости : злокачественные опухоли и метастазы. В этом случае говорят о неопластическом асците.
- Асцит
- Симптоматика пораженного органа
Туберкулез кишечника : кишечные инфекция от микобактерии Коха.
- Асцит
- Симптоматика желудочно-кишечного тракта (боли в животе, диарея, запор, и др.)
Хронический панкреатит : хроническое воспаление поджелудочной железы, которое может иметь различные причины.
- Асцит
- Боль в животе
- Желтуха
- Чередующиеся диарея и запоры.
- Чрезмерные уровни азотистых веществ в фекалиях.
Серозит и, в частности, перитонит . Серозное воспаление тканей брюшины, которое может быть спровоцировано многими аутоиммунными заболеваниями, такими как системная красная волчанка , ревматоидный артрит, болезнь Крона и др.
- Асцит
- Боль в животе
- Лихорадка
- Тошнота и рвота
- Сепсис
Гипотиреоз : слабое функционирование щитовидной железы с замедлением обмена веществ.
- Асцит
- Плевральный выпот
- Усталость
- Увеличение веса
- Ощущение постоянного холода (холодные руки и ноги)
- Брадикардия . Снижение частоты сердечных сокращений
- Отек конечностей
- Охриплость
- Проблемы с концентрацией внимания и потеря памяти
Лечение асцита
Так как асцит – это симптом, лечение предполагает терапию в направлении основного заболевания . Так, например, если асцит является следствием цирроза, то требуется пересадка печени, если же имеет место опухолевый асцит, необходимо провести хирургическое удаление опухоли и восстановительное лечение.
Однако, очень часто необходимо лечить симптом , тогда поступают следующим образом:
- Постельный режим .
- Диета с низким содержанием соли и, следовательно, с низким содержанием натрия . Это увеличивает диурез и, следовательно, способствует ликвидации жидкости, скопившейся в брюшине.
- Приём диуретиков . Наиболее часто используется спиронолактон.
- Терапевтический парацентез . Заключается в удалении с помощью иглы асцитической жидкости, скопившейся в брюшной полости. Используется в случае сильного напряжения в животе, больших объемов жидкости или нечувствительности пациента к действию мочегонных средств.
Скопление значительного количества жидкости в брюшной полости называется асцитом. При этом количество может достигать гигантских объемов – до двадцати пяти литров. В качестве жидкости, выделяющейся в брюшную полость, может быть как жидкость не воспалительного характера, так и экссудат, образующийся в результате нагноительных процессов.
Как правило, при воспалительных процессах пункция брюшной полости показывает содержание в жидкости значительного количества лейкоцитов и белка – это грозный признак возможного развития перитонита.
Стоит отметить, что асцит брюшной полости – это вторичный недуг, который возникает как симптом иного заболевания, поэтому чтобы знать, как лечить асцит, нужно найти причину возникновения заболевания.
Признаки асцита
 Асцит не может пройти незамеченным – живот резко увеличивается в размерах, когда больной стоит, его живот обвисает, а в лежачем положении – расплывается. Жидкость, которая скапливается в брюшной полости, давит на стенку живота, вызывая выпячивание пупка. При больших объемах могут возникать даже грыжи.
Асцит не может пройти незамеченным – живот резко увеличивается в размерах, когда больной стоит, его живот обвисает, а в лежачем положении – расплывается. Жидкость, которая скапливается в брюшной полости, давит на стенку живота, вызывая выпячивание пупка. При больших объемах могут возникать даже грыжи.
Если асцит возник по причине гипертензии в воротной вене, то кожа живота покрывается ярко выраженным венозным рисунком, отходящим в виде лучей от центра.
Пациенты, как правило, жалуются на одышку, дискомфорт в области живота, трудности с дыханием, поскольку жидкость давит на диафрагму и подпирает легкие . Из-за этого их жизненная емкость уменьшается, они трудно расправляются при вдохе.
Причины возникновения недуга
Как уже отмечалось выше, асцит живота провоцируют другие тяжелые соматические заболевания. Асцит может возникнуть по причине:
- повышения давления в воротной вене;
- канцероматоза;
- цирроза печени;
- воспаления печени под воздействием алкоголя;
- печеночной недостаточности;
- сердечной недостаточности;
- заболеваний почек из-за длительного голодания;
- туберкулеза брюшины;
- острого панкреатита.
Диагностика недуга
Диагностика заболевания основывается в первую очередь на визуальном осмотре живота пациента, сбора анамнеза и жалоб. Врач проанализирует инфекционные болезни, которые перенес пациент, операции и т.д. После сбора информации о состоянии здоровья пациента, ему делают рентгенологическое исследование живота, которое помогает определить наличие жидкости в брюшной полости, а с помощью ультразвукового исследования уточняется объем выделившейся жидкости. Также ультразвук живота поможет выявить возможные причины появления асцита – цирроз печени, канцероматоз и т.д.
Обычно при значительном скоплении жидкости и при подозрении на ее гнойное происхождение делается лапароцентез . Под местной анестезией делается прокол в брюшной стенке, после чего туда вводится специальная трубка для забора жидкости. Чтобы установить характер жидкости, ее отправляют в лабораторию, при этом определяют белок, лейкоциты, нейтрофилы, делают бактериальный посев, гистологическое исследование. Эта процедура имеет не только диагностические цели, с ее помощью состояние больных значительно улучшается.
Лечение заболевания
Для устранения жидкости в брюшной полости необходимо вылечить основное заболевание, вызвавшее недуг. Однако, в острой форме болезни врачи прибегают к экстренной эвакуации жидкости, после чего направляют лечение на основную причину. Пациенты, имеющие диагноз асцит, должны придерживаться диетического питания, уменьшить потребление соли, также им назначают мочегонные средства.
Стоит отметить, что асцит довольно коварен тем, что может вызывать тяжелые осложнения . При бурном развитии патологических микроорганизмов в жидкости брюшной полости пациентам грозит перитонит, развивается стойкое уменьшение жизненной емкости легких, возникают проблемы с кислородом (ощущение нехватки воздуха, невозможность полного вдоха).
Если асцит вовремя не лечить, проблемы возникнут и с пищеварением. При большом объеме жидкости сдавливаются все органы пищеварительной системы, что негативно сказывается на переваривании пищи.
При проведении лапароцентеза хирурги сталкиваются с брюшным кровотечением, занесением инфекции, прободением кишечника, образованием спаек.
Лечение асцита народными методами
Вылечить асцит можно не только при помощи операции, но и консервативным путем в домашних условиях, а именно, – народными средствами. Приведем несколько примеров эффективным рецептов, которые помогут пациентам избавиться от жидкости в животе.
Лечение фасолевыми стручками
Лечение асцита народными средствами возможно при помощи фасолевых стручков. Продукт оказывает хороший мочегонный эффект, поэтому помогает организму расстаться с лишней жидкостью. Для приготовления средства понадобится очистить от семян пятнадцать стручков фасоли, отобрать шелуху и залить ее литром воды. Жидкость доводят до кипения и оставляют кипеть еще 10 минут. После этого фасолевые стручки можно оставить примерно на полчаса, пока они не остынут. Принимать приготовленное средство необходимо трижды в сутки – первый раз как можно раньше, второй раз – перед завтраком и последний раз – около восьми вечера. Стоит отметить, что принимать внутрь любую другую жидкость не рекомендуют.
Лечение отваром петрушки
Полезными качествами в лечении асцита брюшной полости может похвастаться петрушка. Чтобы приготовить лечебное средство, нужно взять треть килограмма и варить ее в одном литре воды около 15 минут. После этого петрушку снимают с огня, остужают и отфильтровывают отвар. Начинать принимать жидкость необходимо с самого утра с интервалом в один час. Так нужно делать 3 дня.
Лечение абрикосовым отваром
Для приготовления средства подойдут как свежие, так и сушеные абрикосы. Стакан фруктов заливают литром воды, после чего варят абрикосы около 40 минут. Затем нужно процедить жидкость от самих абрикос и выпивать по стакану в день. При улучшении состояния здоровья пациента дозу лекарственного средства можно постепенно увеличить до 400 мл.
Лечение мочегонным чаем
Очень важно, чтобы жидкость как можно интенсивнее выводилась из организма. Для этого помогут и мочегонные сборы. Один из самых эффективных сборов – мочегонный чай из грыжника и . Оба ингредиента нужно смешать в равных количествах, а затем шесть столовых ложек смеси залить двумя стаканами воды. Прокипятив средство на огне, получают крепкий отвар, похожий на чай. Отцедив растительное сырье, жидкость можно употреблять. Лучше всего пить такой чай по утрам, натощак. 
Применение березовой ванны
Чтобы избавиться от асцита в домашних условиях, можно приготовить специальную ванну – двадцать граммов березовых листьев вместе с почками заливают стаканом кипятка и настаивают до вечера, но не менее 6 часов. Затем полученное средство выливают в теплую ванну и принимают ее тридцать минут.
Чай для выведения жидкости
Вывести жидкость из организма можно не только мочегонными средствами, но и теми, которые провоцируют повышенное потоотделение. Чтобы приготовить такое средство, понадобятся и . Эти компоненты нужно взять в равных количествах, залить двумя стаканами воды и прокипятить на маленьком огне 15 минут. Полученный отвар процеживают, после чего принимают слегка подогретым четыре раза в сутки.
Асцит брюшной полости или водянка живота - это болезнь, которая проявляется в скоплении свободной жидкости. Дело в том, что брюшная полость изнутри покрыта двухслойной брюшиной. В результате различных отклонений между двумя слоями этой структуры начинается постепенное накопление большого объема жидкости, которая по своему содержанию очень похожа на плазму крови.
Причины асцита
Наиболее часто асцит возникает при:
- болезнях почек,
- сердечной недостаточности,
- алиментарной дистрофии,
- циррозе печени,
- вследствие поражения лимфатического грудного протока, брюшины (туберкулезное, раковое обсеменение и так далее),
- в результате сдавления ствола воротной вены печени или тромбозе ее ветвей.
У новорожденных асцит развивается при скрытых кровопотерях или при наличии у плода гемолитической болезни. У детей до трех лет асцит обычно связан с болезнями печени, но может быть и результатом экссудативной энтеропатии, хронических расстройств питания, а также проявлением нефротического синдрома. Возникновению асцита способствуют нарушения водно-солевого обмена.
Механизмы возникновения и развития асцита
Жидкость в полости брюшины может представлять собой фильтрат кровяной сыворотки или лимфы (транссудат) либо может быть экссудатом, образовавшимся при воспалении самой брюшины. Жидкость в брюшной полости может быть серозной, геморрагической, хилезной, гнойной. В большинстве случаев она оказывается серозной. Геморрагическая жидкость встречается чаще всего при туберкулезе, злокачественных опухолях, цинге. Когда асцитическая жидкость имеет молочный вид, говорят о хилезном асците. Он образуется вследствие поступления в полость брюшины значительного количества лимфы из грудного лимфатического протока или из лимфатических сосудов брюшной полости. Хилезная жидкость стерильна, содержит большое количество лимфоцитов и при стоянии разделяется на слои.
Накопление жидкости в брюшной полости (иногда более 20 л) ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате значительно ограничиваются дыхательные движения легких (вплоть до развития дыхательной недостаточности), нарушается деятельность сердца, повышается сопротивление кровотоку в органах брюшной полости, функции которых также нарушаются. Концентрация белка в серозной асцитической жидкости относительно невелика, но общие его потери при массивном асците могут быть значительными, особенно при частых повторных удалениях жидкости путем пункции брюшной полости (при этом потеря белка сочетается с потерей солей), что приводит к развитию белковой недостаточности.
Патогенез асцита при циррозе печени. Имеют значение:
- портальная гипертензия,
- гипоальбуминемия,
- повышение лимфообразования в печени,
- задержка натрия почками при гиперальдостеронизме, повышении продукции ренинангиотензина.
Инициирует процесс периферическая артериальная вазодилатация, вызванная эндотоксинами и цитокинами, медиатором служит азота оксид, в результате снижается «эффективный» объем плазмы, активируются компенсаторные механизмы задержки натрия почками для сохранения неизменного внутрисосудистого объема. При выраженном асците содержание предсердного натрийуретического фактора в плазме крови высоко, но недостаточно, чтобы вызвать натрийурез.
Виды асцита
В Международной квалификации болезней, заболевание асцит (водянка брюшной полости) не выделается в отдельную болезнь. По сути, это осложнение других патологий, возникшее на последних стадиях.
По яркости проявления водянка живота может быть нескольких видов:
- Начальный асцит брюшной полости с небольшим количеством жидкости внутри живота (до полутора литров).
- Асцит с умеренным количеством воды. Он проявляется в виде отеков нижних конечностей и заметного увеличения размера грудной клетки. Больного постоянно беспокоит отдышка, сильная изжога, он ощущает тяжесть в животе. Состояние ухудшает появление запоров.
- Массивная водянка (большое количество воды, объемом больше 5 литров) – опасное заболевание. Кожа на животе становится гладкой и прозрачной, стенка брюшины максимально напрягается. На этом этапе у больного развивается дыхательная и сердечная недостаточность, жидкость может инфицироваться и провоцировать перитонит, который в большинстве случаев заканчивается летальным исходом.
По качеству жидкости:
- Стерильная водянка (анализ забора жидкости показывает отсутствие болезнетворных микроорганизмов). Инфицированная водянка (анализ забора жидкости показывает наличие болезнетворных бактерий в ней).
По ожидаемым прогнозам:
- Водянка живота, поддающаяся медикаментозной терапии.
- Устойчивый асцит (повторная водянка, либо асцит, не поддающийся медикаментозному лечению).
Осложнения асцита
Развитие асцита считается прогностически неблагоприятным признаком и значительно осложняет течение основного заболевания. Асцит может осложниться кровотечением, перитонитом, отказом селезенки, печени, поражением мозга из-за отека, дисфункцией сердца. В среднем процент летальности больных с выраженным асцитом достигает 50%.
Симптомы асцита
При общем осмотре будет обращать на себя внимание увеличенных размеров живот. При вертикальном положении тела живот свисает по типу «фартука», в положении лежа живот будет распластан – «лягушачий живот». При большем объеме асцитической жидкости в брюшной полости можно обнаружить выпячивание пупка.
Если причиной асцита послужило наличие портальной гипертензии, то на передней брюшной стенке можно увидеть венозный рисунок в виде «головы Медузы». Такой рисунок возникает вследствие того, что возникают расширенные, извитые венозные коллатерали на передней брюшной стенки, которые располагаются вокруг пупка. При ФГДС можно обнаружить варикозно расширенные вены пищевода.
При большом скоплении жидкости в брюшной полости будет значительно повышаться внутрибрюшное давление, вследствие чего диафрагма будет оттесняться в грудную полость. Из-за этого будет ограничено движение легких в грудной полости, что, в свою очередь, может привести к развитию дыхательной недостаточности. У больного будет выраженная одышка (частота дыхательных движений 20 и более), цианоз кожных покровов, тахикардия.
При значите
|
Цирроз печени: симптомы, стадии и лечение |
Дневник |
Цирроз печени: симптомы, стадии и лечение
Без печени жизни нет. Хотелось бы начать статью с какой-либо более «свежей» фразы, но точнее, пожалуй, и не скажешь. Печень аккумулирует и перерабатывает невероятное количество всякой дряни, которую беспечно потребляет индивидуум ради сиюминутного «кайфа». Первое время она, казалось бы, прощает человеку его шалости, но на самом деле час возмездия всего лишь откладывается на определенное время.
Потом же, когда в печени уже произошли необратимые изменения, назад уже ничего не вернешь. Как закономерный итог надругательства над собой — цирроз печени. Иногда приходится сожалеть, что печень не может ответить выраженной болью на вмешательство в свою деятельность извне. В противном случае, возможно, многих случаев цирроза пришлось бы избежать. А так — почти у половины пациентов цирроз диагностируется при первом же обращении к врачу. А когда врач, недоумевая, спрашивает, мол, где вы раньше-то были, пациент, ничтоже сумняшеся, отвечает: «Так не болело же ничего!»
Что такое цирроз печени?
Цирроз печени — прогрессирующие структурные изменения печени, при котором печеночные клетки — гепатоциты — постепенно замещаются рубцовой (фиброзной) тканью. Это заболевание появляется не за один день, а формируется годами, приобретая хронический характер.
 Нормальная печень и цирроз печени
Нормальная печень и цирроз печени
Причины цирроза печени
Основных причин цирроза печени две. Это хронический алкоголизм и вирусные гепатиты. Часто эти две причины «работают» в комплексе. Дабы наша статья была более полной, перечислим и редко встречающиеся причины цирроза печени, коих, к слову, не так уже и мало:
- стеатогепатит (жировое перерождение печени) неалкогольной природы. Его еще называют метаболический стеатогепатит, т.к. поражение печени происходит на фоне обменных нарушений, вызванных, например, сахарным диабетом. Существует еще и лекарственный стеатогепатит, развивающийся в результате приема противотуберкулезных, противоопухолевых и ряда гепатотоксичных (ртуть, свинец, золото) средств;
- аутоиммунный гепатит: вследствие сбоя в иммунной системе в организме начинается выработка антител к гепатоцитам;
- первичный биллиарный цирроз. Причиной ему служит застой желчи (нарушение ее оттока по печеночным канальцам);
Есть еще и совсем «экзотические» (крайне редко встречающиеся) причины цирроза печени — болезнь Вильсона-Коновалова, гемохроматоз, вторичный биллиарный цирроз печени.
Симптомы цирроза печени
Диагностика цирроза печени
Предварительный диагноз ставится на основании осмотра и опроса пациента. Затем его направляют «на анализы». В первую очередь, это биохимический анализ крови и так называемый «печеночный комплекс» анализов, который показывает уменьшение альбумина и общего белка, увеличение ферментов АлАТ, АсАТ, щелочной фосфатазы и билирубина. Нарушение свертываемости крови видно на коагулограмме. Общий анализ крови свидетельствует об анемии: снижаются тромбоциты, лейкоциты и гемоглобин. Ну и УЗИ брюшной полости — куда же без него — на котором четко видно увеличение и структурные изменения печени. Еще один анализ — биопсия печени — позволяет установить точную стадию заболевания.
Делается ряд сопутствующих исследований: анализ кала (для определения кровотечения в желудке или кишечнике), определение креатинина и электролитов (для подтверждения почечной недостаточности), анализ на альфа-фетопротеин крови (при подозрении на рак печени).
Стадии цирроза печени
Существует специальный классификатор, называемый шкала Чайлда-Пью, который описывает последовательность развития цирроза печени. Начальная стадия цирроза по этой шкале визуально практически не диагностируется. Вторая стадия характеризуется изменениями со стороны крови (снижение эритроцитов, лейкоцитов, тромбоцитов), варикозным расширением желудочных вен, увеличением селезенки, диареей, асцитом, пожелтением кожи. На третьей стадии развивается полноценная «желтуха», открываются массовые кровотечения из десен, носа, желудка, кишечника. Последняя стадия цирроза печени — четвертая — терминальная: кома, а затем — смерть.
Лечение цирроза печени
Сразу же ответим на волнующий многих вопрос: «Можно ли вылечить цирроз печени?». Нет, цирроз печени вылечить нельзя, можно лишь замедлить его развитие. Прежде всего для этого вносятся коррективы в рацион питания. Диета при циррозе печени должна быть сбалансированная. Алкоголь, минеральные воды, соленая пища (способствует асциту) и продукты, в состав которых входят химические консерванты, исключаются. Крайне осторожно назначаются лекарственные препараты (печень-то практически уже ничего не метаболизирует). Физическая активность ограничивается, а на третьей стадии — и вовсе исключается. Физические раздражители (перегрев, переохлаждение, воздействие солнечных лучей) минимизируются. Настои, отвары и прочие средства народной медицины применять не следует, равно как и диеты, лечебные голодания, физиопроцедуры.
Если развитие заболевания притормозилось, то лекарственные препараты (кроме витаминов) исключают полностью. При возобновлении активного протекания заболевания применяют:
- витамины группы В (В2, В6, В12), рутин и аскорбиновую кислоту;
- гепатопротекторы (Эссенциале, Гепа-Мерц, Гептрал, Урсосан, Карсил, Тиогамма). Хотя в некоторых источниках ссылаются на недоказанность эффективности гепатопротекторов при циррозе печени;
- диуретики — для выведения излишков жидкости при выраженном асците (Верошпирон, Альдактон, Лазикс, Фуросемид);
- кровоостанавливающие препараты (Викасол, Дицинон, Аминокапроновая кислота, Глюконат кальция).
Здоровье печени во многом зависит от самого человека. Не сочтите за набившее оскомину морализаторство, но нельзя целенаправленно уничтожать то, что даровано нам свыше. В этой жизни так много фатальных неизбежностей, что не следует их создавать самому себе дополнительно.
Видео по теме: «Цирроз печени»
Цирроз печени: симптомы, стадии и лечение
Без печени жизни нет. Хотелось бы начать статью с какой-либо более «свежей» фразы, но точнее, пожалуй, и не скажешь. Печень аккумулирует и перерабатывает невероятное количество всякой дряни, которую беспечно потребляет индивидуум ради сиюминутного «кайфа». Первое время она, казалось бы, прощает человеку его шалости, но на самом деле час возмездия всего лишь откладывается на определенное время.
Потом же, когда в печени уже произошли необратимые изменения, назад уже ничего не вернешь. Как закономерный итог надругательства над собой — цирроз печени. Иногда приходится сожалеть, что печень не может ответить выраженной болью на вмешательство в свою деятельность извне. В противном случае, возможно, многих случаев цирроза пришлось бы избежать. А так — почти у половины пациентов цирроз диагностируется при первом же обращении к врачу. А когда врач, недоумевая, спрашивает, мол, где вы раньше-то были, пациент, ничтоже сумняшеся, отвечает: «Так не болело же ничего!»
Что такое цирроз печени?
Цирроз печени — прогрессирующие структурные изменения печени, при котором печеночные клетки — гепатоциты — постепенно замещаются рубцовой (фиброзной) тканью. Это заболевание появляется не за один день, а формируется годами, приобретая хронический характер.
 Нормальная печень и цирроз печени
Нормальная печень и цирроз печени
Причины цирроза печени
Основных причин цирроза печени две. Это хронический алкоголизм и вирусные гепатиты. Часто эти две причины «работают» в комплексе. Дабы наша статья была более полной, перечислим и редко встречающиеся причины цирроза печени, коих, к слову, не так уже и мало:
- стеатогепатит (жировое перерождение печени) неалкогольной природы. Его еще называют метаболический стеатогепатит, т.к. поражение печени происходит на фоне обменных нарушений, вызванных, например, сахарным диабетом. Существует еще и лекарственный стеатогепатит, развивающийся в результате приема противотуберкулезных, противоопухолевых и ряда гепатотоксичных (ртуть, свинец, золото) средств;
- аутоиммунный гепатит: вследствие сбоя в иммунной системе в организме начинается выработка антител к гепатоцитам;
- первичный биллиарный цирроз. Причиной ему служит застой желчи (нарушение ее оттока по печеночным канальцам);
Есть еще и совсем «экзотические» (крайне редко встречающиеся) причины цирроза печени — болезнь Вильсона-Коновалова, гемохроматоз, вторичный биллиарный цирроз печени.
Симптомы цирроза печени
Диагностика цирроза печени
Предварительный диагноз ставится на основании осмотра и опроса пациента. Затем его направляют «на анализы». В первую очередь, это биохимический анализ крови и так называемый «печеночный комплекс» анализов, который показывает уменьшение альбумина и общего белка, увеличение ферментов АлАТ, АсАТ, щелочной фосфатазы и билирубина. Нарушение свертываемости крови видно на коагулограмме. Общий анализ крови свидетельствует об анемии: снижаются тромбоциты, лейкоциты и гемоглобин. Ну и УЗИ брюшной полости — куда же без него — на котором четко видно увеличение и структурные изменения печени. Еще один анализ — биопсия печени — позволяет установить точную стадию заболевания.
Делается ряд сопутствующих исследований: анализ кала (для определения кровотечения в желудке или кишечнике), определение креатинина и электролитов (для подтверждения почечной недостаточности), анализ на альфа-фетопротеин крови (при подозрении на рак печени).
Стадии цирроза печени
Существует специальный классификатор, называемый шкала Чайлда-Пью, который описывает последовательность развития цирроза печени. Начальная стадия цирроза по этой шкале визуально практически не диагностируется. Вторая стадия характеризуется изменениями со стороны крови (снижение эритроцитов, лейкоцитов, тромбоцитов), варикозным расширением желудочных вен, увеличением селезенки, диареей, асцитом, пожелтением кожи. На третьей стадии развивается полноценная «желтуха», открываются массовые кровотечения из десен, носа, желудка, кишечника. Последняя стадия цирроза печени — четвертая — терминальная: кома, а затем — смерть.
Лечение цирроза печени
Сразу же ответим на волнующий многих вопрос: «Можно ли вылечить цирроз печени?». Нет, цирроз печени вылечить нельзя, можно лишь замедлить его развитие. Прежде всего для этого вносятся коррективы в рацион питания. Диета при циррозе печени должна быть сбалансированная. Алкоголь, минеральные воды, соленая пища (способствует асциту) и продукты, в состав которых входят химические консерванты, исключаются. Крайне осторожно назначаются лекарственные препараты (печень-то практически уже ничего не метаболизирует). Физическая активность ограничивается, а на третьей стадии — и вовсе исключается. Физические раздражители (перегрев, переохлаждение, воздействие солнечных лучей) минимизируются. Настои, отвары и прочие средства народной медицины применять не следует, равно как и диеты, лечебные голодания, физиопроцедуры.
Если развитие заболевания притормозилось, то лекарственные препараты (кроме витаминов) исключают полностью. При возобновлении активного протекания заболевания применяют:
- витамины группы В (В2, В6, В12), рутин и аскорбиновую кислоту;
- гепатопротекторы (Эссенциале, Гепа-Мерц, Гептрал, Урсосан, Карсил, Тиогамма). Хотя в некоторых источниках ссылаются на недоказанность эффективности гепатопротекторов при циррозе печени;
- диуретики — для выведения излишков жидкости при выраженном асците (Верошпирон, Альдактон, Лазикс, Фуросемид);
- кровоостанавливающие препараты (Викасол, Дицинон, Аминокапроновая кислота, Глюконат кальция).
Здоровье печени во многом зависит от самого человека. Не сочтите за набившее оскомину морализаторство, но нельзя целенаправленно уничтожать то, что даровано нам свыше. В этой жизни так много фатальных неизбежностей, что не следует их создавать самому себе дополнительно.
Видео по теме: «Цирроз печени»
|
Лактофильтрум - уникальная* комбинация сорбент пребиотик 2-в-1 |
Дневник |
Лактофильтрум ®




Лактофильтрум® – уникальная* комбинация «сорбент + пребиотик» 2-в-1:
- Выводит «лишнее»: очищает организм от токсинов, аллергенов, вредных бактерий за счёт лигнина;
- Помогает нормализовать работу кишечника, восстанавливая микрофлору благодаря лактулозе;
- Благоприятно влияет на кожу, способствуя сокращению высыпаний и зуда 1-3 в результате комплексного действия двух компонентов.
Вопрос-ответ
Можно ли принимать Лактофильтрум при грудном вскармливании?
Лактофильтрум во время лактации не противопоказан, однако советуем проконсультироваться перед началом приёма таблеток Лактофильтрум при грудном вскармливании с лечащим врачом.
Помогает ли Лактофильтрум от высыпаний на коже?
Причин высыпаний на коже может быть множество. В первую очередь необходимо выяснить причину их появления, так как они могут являться симптомом ряда заболеваний. Для этого необходимо обратиться к врачу - дерматологу или аллергологу, которые проведут полное обследование, поставят диагноз и назначат комплексное лечение.
Одними из возможных причин покраснений и воспалений на коже могут быть дисбактериоз (нарушение баланса микрофлоры кишечника) или аллергия.
Дисбактериоз и аллергические заболевания (атопический дерматит, крапивница 4 ) являются показаниями к применению препарата Лактофильтрум.
Таким образом, Лактофильтрум от высыпаний на коже может помочь, если они возникли из-за нарушений работы кишечника (дисбактериоз) 4,5 или стали проявлением аллергической реакции.
Как принимать Лактофильтрум?
Принимать Лактофильтрум следует внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств 3 раза в день:
Способ применения Лактофильтрум при дисбактериозе кишечника:
- взрослым и детям старше 12 лет - по 2-3 таблетки.
- детям от 8 до 12 лет - по 1-2 таблетки;
- детям от 3 до 7 лет - по 1 таблетке;
- детям от 1 года до 3 лет - по 1/2 таблетки;
При бактериальном вагинозе (дисбиозе влагалища) рекомендуется пить по 2 таблетки Лактофильтрум.
Средняя продолжительность курса лечения – 2-3 недели.
Сколько стоит Лактофильтрум?
Средняя розничная цена Лактофильтрум 30 таблеток в упаковке составляет 300 рублей.
Средняя розничная цена Лактофильтрум 60 таблеток в упаковке - около 430 рублей 6 .
Как принимать Лактофильтрум при аллергии?
При аллергии Лактофильтрум может применяться в составе комплексной терапии атопического дерматита и крапивницы.
Способ применения и дозы: внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств 3 раза в день. Доза препарата подбирается в зависимости от возраста, заболевания и выраженности симптомов заболевания.
Как принимать Лактофильтрум совместно с противозачаточными или иными таблетками, не нейтрализует ли данный препарат остальные?
Согласно инструкции по применению Лактофильтрум, препарат может использоваться в комплексной терапии совместно с другими лекарственными препаратами при соблюдении правила раздельного приема.
Лактофильтрум принимается внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств.
В инструкции написано, что принимать Лактофильтрум нужно за час до еды. Почему такие временные рамки и на что это влияет?
В состав Лактофильтрум входит лигнин гидролизный - природный энтеросорбент, обладающий высокой сорбирующей активностью. Так как сорбенты кроме токсических веществ могут адсорбировать и полезные вещества, которые содержатся в пище, необходимо соблюдать правила раздельного приема. Также возможно снижение лечебного эффекта некоторых одновременно принимаемых внутрь препаратов.
Может ли препарат Лактофильтрум содержать следы белка коровьего молока (у ребёнка аллергия на данный белок и некоторые другие белки)?
В составе Лактофильтрум не содержатся белки коровьего молока, однако присутствуют продукты переработки молока, а именно: галактоза и лактоза. Часто с непереносимостью белка коровьего молока существует и непереносимость лактозы. Для решения вопроса о возможности приема Лактофильтрум в данном случае необходимо обратиться к специалисту.
Лактофильтрум ®




Лактофильтрум® – уникальная* комбинация «сорбент + пребиотик» 2-в-1:
- Выводит «лишнее»: очищает организм от токсинов, аллергенов, вредных бактерий за счёт лигнина;
- Помогает нормализовать работу кишечника, восстанавливая микрофлору благодаря лактулозе;
- Благоприятно влияет на кожу, способствуя сокращению высыпаний и зуда 1-3 в результате комплексного действия двух компонентов.
Вопрос-ответ
Можно ли принимать Лактофильтрум при грудном вскармливании?
Лактофильтрум во время лактации не противопоказан, однако советуем проконсультироваться перед началом приёма таблеток Лактофильтрум при грудном вскармливании с лечащим врачом.
Помогает ли Лактофильтрум от высыпаний на коже?
Причин высыпаний на коже может быть множество. В первую очередь необходимо выяснить причину их появления, так как они могут являться симптомом ряда заболеваний. Для этого необходимо обратиться к врачу - дерматологу или аллергологу, которые проведут полное обследование, поставят диагноз и назначат комплексное лечение.
Одними из возможных причин покраснений и воспалений на коже могут быть дисбактериоз (нарушение баланса микрофлоры кишечника) или аллергия.
Дисбактериоз и аллергические заболевания (атопический дерматит, крапивница 4 ) являются показаниями к применению препарата Лактофильтрум.
Таким образом, Лактофильтрум от высыпаний на коже может помочь, если они возникли из-за нарушений работы кишечника (дисбактериоз) 4,5 или стали проявлением аллергической реакции.
Как принимать Лактофильтрум?
Принимать Лактофильтрум следует внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств 3 раза в день:
Способ применения Лактофильтрум при дисбактериозе кишечника:
- взрослым и детям старше 12 лет - по 2-3 таблетки.
- детям от 8 до 12 лет - по 1-2 таблетки;
- детям от 3 до 7 лет - по 1 таблетке;
- детям от 1 года до 3 лет - по 1/2 таблетки;
При бактериальном вагинозе (дисбиозе влагалища) рекомендуется пить по 2 таблетки Лактофильтрум.
Средняя продолжительность курса лечения – 2-3 недели.
Сколько стоит Лактофильтрум?
Средняя розничная цена Лактофильтрум 30 таблеток в упаковке составляет 300 рублей.
Средняя розничная цена Лактофильтрум 60 таблеток в упаковке - около 430 рублей 6 .
Как принимать Лактофильтрум при аллергии?
При аллергии Лактофильтрум может применяться в составе комплексной терапии атопического дерматита и крапивницы.
Способ применения и дозы: внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств 3 раза в день. Доза препарата подбирается в зависимости от возраста, заболевания и выраженности симптомов заболевания.
Как принимать Лактофильтрум совместно с противозачаточными или иными таблетками, не нейтрализует ли данный препарат остальные?
Согласно инструкции по применению Лактофильтрум, препарат может использоваться в комплексной терапии совместно с другими лекарственными препаратами при соблюдении правила раздельного приема.
Лактофильтрум принимается внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств.
В инструкции написано, что принимать Лактофильтрум нужно за час до еды. Почему такие временные рамки и на что это влияет?
В состав Лактофильтрум входит лигнин гидролизный - природный энтеросорбент, обладающий высокой сорбирующей активностью. Так как сорбенты кроме токсических веществ могут адсорбировать и полезные вещества, которые содержатся в пище, необходимо соблюдать правила раздельного приема. Также возможно снижение лечебного эффекта некоторых одновременно принимаемых внутрь препаратов.
Может ли препарат Лактофильтрум содержать следы белка коровьего молока (у ребёнка аллергия на данный белок и некоторые другие белки)?
В составе Лактофильтрум не содержатся белки коровьего молока, однако присутствуют продукты переработки молока, а именно: галактоза и лактоза. Часто с непереносимостью белка коровьего молока существует и непереносимость лактозы. Для решения вопроса о возможности приема Лактофильтрум в данном случае необходимо обратиться к специалисту.
|
Восстановление печени после алкоголя: полезные продукты, лечение овсом и свеклой, Домашний очаг |
Дневник |
Восстановление печени после алкоголя: полезные продукты, лечение овсом и свеклой
Опубликовал: admin в Акоголизм 02.10.2018 Комментарии к записи Восстановление печени после алкоголя: полезные продукты, лечение овсом и свеклой отключены 221 Просмотров
Полезные продукты и средства для лечения печени после алкоголя
Алкоголь вызывает токсическое повреждение клеток органа. Изменения печени при алкоголизме начинаются с поражения мембран. Впоследствии замена гепатоцитов соединительной тканью вызывает фиброз и омертвение органа. Различают 2 механизма поражения:
Разрушение тканей органа от алкоголя в первом случае происходит в результате одноразового повреждения при большой концентрации вещества. Признаки поражения в виде болевого синдрома правого подреберья, диареи, тошноты, слабости появляются в течение пары дней.
Хроническое поражение может без симптомов протекать на протяжении многих лет. Оно вызывается длительным употреблением алкоголя. Вследствие этого в функциональной ткани органа начинают образовываться рубцы на месте погибших гепатоцитов, изменяющие структуру органа и ухудшающие выполнение его функций.
Можно ли восстановить печень после алкогольной интоксикации
На ранних стадиях алкогольной интоксикации возможна регрессия при прекращении или снижении количества употребления этилового спирта. При этом регенерация клеток и тканей происходит автономно, так как печень способна восстановиться самостоятельно. Самостоятельное восстановление происходит 4 способами:
1. Восстановление пораженных клеток. Из общего количества поврежденных остаются клетки, способные возрождаться.
2. Появление молодых клеток. Новые клетки лучше всего восстанавливают орган, но процесс занимает несколько лет.
3. Увеличение размера существующих. При значительных повреждениях пищеварительная железа самостоятельно устраняет мертвые клетки путем наращивания размера старых клеток, если не справляются новые. На функциях органа это не отражается, клетки продолжают обновляться.
4. Замена мертвой ткани соединительной. Клетки соединительной ткани приходят на помощь при глубоких повреждениях в виде рубцов, но не участвуют в работе железы. Большое количество соединительной ткани вызывает цирроз.
Автономная регенерация — процесс медленный, а спирт, даже в малых дозах продолжающий поступать в организм, усугубляет процесс самовосстановления.
Факт! Печень после длительного употребления алкоголя трансформируется, а люди, систематически увлекающиеся алкоголем, имеют жировую дистрофию органа. Каждый 4-й из них страдает алкогольным гепатитом, у каждого 5-го больного, продолжающего пить, развивается цирроз.
Перед тем как восстановить печень после алкоголя, необходимо подобрать соответствующую стратегию лечения. Терапевтический эффект достигается:
• при соблюдении диетического питания (при условии полного исключения алкоголя);
• при лечении народными средствами.
Правильная еда в сочетании с народными средствами способна лечить печень после алкоголя при легких и средних поражениях. При серьезных повреждениях наряду с диетой применяются медикаментозные средства.
Быстро проникая в кровь, таблетки для печени оказывают очищающее и укрепляющее действие. К этой группе относят препараты для лечения печени с собирательным названием гепатопротекторы.
К восстанавливающим препаратам относятся средства с фосфолипидами – сложными кислотами, аналогичные тем, что содержатся в мембранах печеночных клеток. Способны помочь восстановиться препараты Эссенциале и Фосфоглиф.
Стимулирующие регенерацию органа средства содержат незаменимый для органа витамин B12 и фолиевую кислоту. Известный в этой группе гепатопротектор Дилана оптимально сочетает биоэлементы, которые способствуют регенерации гепатоцитов.
Препараты с укрепляющим действием представлены комплексом Куперс Нео. Витаминизированный состав предназначен для очистки клеток от токсинов и повышения детоксикационной активности органа.
Антиоксидантный эффект оказывают гепатопротекторы с расторопшей, она содержит соединения силимаринов, которые полезны для печени. Лекарства известны под названиями Карсил, Гептрал, Легалон.
Важно! Гепатопротекторы не восстанавливают железу при приеме алкоголя. Они способны поддерживать нормальную работу только в том случае, если этанол перестанет поступать к органу. Самолечение с применением данных препаратов категорически не рекомендуется.
Широкое применение получили народные рецепты. Для эффективного восстановления печени применяют следующие растения:
• расторопша пятнистая — для восстановления гепатоцитов используются семена и масло;
• куркума — применяется для восстановления и профилактики болезней печени;
• шиповник — богат витамином C и другими полезными веществами;
• репейник — противодействует воспалительным процессам;
• зверобой — содержит иманин, вещество, регулирующее обменные процессы в печени;
• чабрец — является натуральным антисептиком.
Правильное питание – существенная часть восстановительного лечения. Разграничив полезные и вредные продукты, легко наладить работу органа. В основе лечения печени лежит отказ от жирной, копченой и острой пищи. Поддерживает функционирование и способствует восстановлению органа богатая клетчаткой и витаминами еда. Наряду с диетой применяются такие народные средства как рассол, отвар шиповника, отвар расторопши, свекольный сок и отвар овса.
Вылечить орган помогают продукты питания, которые содержат сахар. Железа запасает его в виде гликогена – энергетического материала, расходуемого на функционирование, как всего организма, так и собственных клеток. Самые полезные продукты – сезонные фрукты, мед, чернослив и курага.
Свекла для печени — это незаменимый продукт. Овощ сохраняет витамины в течение года и содержит необходимый сахар. Витаминно-минеральный комплекс очищает пищеварительную железу от жира, токсических веществ, обновляет ее клетки. Свекольный сок – популярное средство для очистки печени.
Свекольный напиток готовится с учетом нескольких рекомендаций:
• для приготовления напитка подходят плоды с ярко-красной окраской без прожилок;
• предпочтительнее выбирать овощ продолговатой формы;
• при отсутствии специальной техники сок можно получить, натерев свеклу на терке и отжав через марлю.
Существует рецепт употребления напитка: первую порцию – 250 мл пить утром натощак; следующие 3 выпиваются через каждые 4 часа.
Полезные соки из овощей, зелени и ягод также способны помочь функционированию железы. К ним относятся сок сельдерея, петрушки, одуванчика, алычовый, морковный, томатный, березовый.
Список пополняют антиоксидантные продукты, необходимые для нормальной работы органа на клеточном уровне. Грейпфрут, красный виноград, кабачки, брокколи, белокочанная капуста, огурцы, чеснок – вот какие овощи и фрукты способствуют восстановлению печени.
Некоторые фрукты, овощи и ягоды содержат кислоты вредные для печени. Среди фруктов и овощей есть те, от которых следует воздержаться, например:
Совет! Чтобы узнать, какие продукты полезны для печени, стоит обратить внимание на их цвет. Желтые или оранжевые фрукты и овощи, например хурма, тыква, яблоки, морковь – богаты ретиноидами, выводят лишний жир, помогают восстанавливаться органу. Это обуславливается тем, что в них высокий уровень содержания витамина А.
Разгрузке органа способствуют рис, гречка, просо. Они содержат сложные углеводы и необходимые белки. Овес для печени – естественный адсорбент, помогающий удалять вредные вещества из организма.
Маложирные сорта ряженки, кефира, йогуртов, творога впитывают токсины. От употребления молока может быть и польза, и вред, за счет противоречивого действия продукта на организм. Те, кто хорошо переносит лактозу, могут употреблять свежий продукт, который избавит от солей, застоявшейся желчи и токсинов. Но организму вредит молочный жир, приравненный к свободным радикалам. Не стоит употреблять молоко в больших количествах – не более 1 стакана в день.
Куриное и индюшиное мясо не являются тяжелыми для печени, если они отварены или приготовлены на пару. Рыбные блюда и морепродукты – лидеры по содержанию витаминов для печени. Витамин В12 усиливает обменные процессы, а фосфор обеспечивает рост тканей и клеточный обмен.
Народная медицина давно использует отвар овса для лечения печени. Но, перед тем как заваривать овес, необходимо произвести очистку кишечника, поскольку он начинает накапливать токсины из пищеварительной железы, что может вызвать отравление.
Лучший отвар овса для печени получается из неочищенного злака. При овсяной терапии используются отвары, настои и дополнительные компоненты – березовые почки, лимонный сок и мед. Существуют разнообразные способы относительно того, как правильно заварить овес. Чтобы приготовить один из них, потребуется:
- Полстакана злака, предварительно помытого, залить 0,5 л воды, настаивать 12 часов.
- Затем поставить на огонь, накрыв крышкой посуду и кипятить 30 минут.
- Далее настаивать овес еще на 12 часов, после чего разбавить водой до 500 мл.
Принимать настой из овса для печени рекомендуется 3 раза в день по 100 мл (перед приемом пищи или в промежутках между ними).
Лечение печени овсом предусматривает пересмотр рациона — растительная пища должна преобладать. Этот злак абсолютно безопасен для человека, поэтому овсом в домашних условиях можно эффективно лечить различные заболевания печени.
Важно! Рекомендуется запаривать овес на ночь, чтобы с утра уже было готовое средство.
Восстановление печени после алкоголя: полезные продукты, лечение овсом и свеклой
Опубликовал: admin в Акоголизм 02.10.2018 Комментарии к записи Восстановление печени после алкоголя: полезные продукты, лечение овсом и свеклой отключены 221 Просмотров
Полезные продукты и средства для лечения печени после алкоголя
Алкоголь вызывает токсическое повреждение клеток органа. Изменения печени при алкоголизме начинаются с поражения мембран. Впоследствии замена гепатоцитов соединительной тканью вызывает фиброз и омертвение органа. Различают 2 механизма поражения:
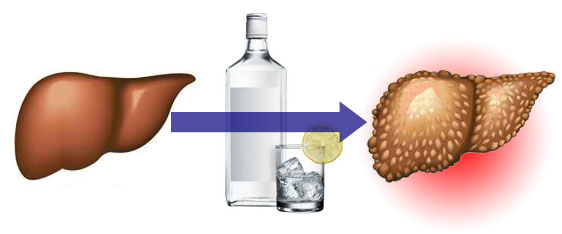
Разрушение тканей органа от алкоголя в первом случае происходит в результате одноразового повреждения при большой концентрации вещества. Признаки поражения в виде болевого синдрома правого подреберья, диареи, тошноты, слабости появляются в течение пары дней.
Хроническое поражение может без симптомов протекать на протяжении многих лет. Оно вызывается длительным употреблением алкоголя. Вследствие этого в функциональной ткани органа начинают образовываться рубцы на месте погибших гепатоцитов, изменяющие структуру органа и ухудшающие выполнение его функций.
Можно ли восстановить печень после алкогольной интоксикации
На ранних стадиях алкогольной интоксикации возможна регрессия при прекращении или снижении количества употребления этилового спирта. При этом регенерация клеток и тканей происходит автономно, так как печень способна восстановиться самостоятельно. Самостоятельное восстановление происходит 4 способами:
1. Восстановление пораженных клеток. Из общего количества поврежденных остаются клетки, способные возрождаться.
2. Появление молодых клеток. Новые клетки лучше всего восстанавливают орган, но процесс занимает несколько лет.
3. Увеличение размера существующих. При значительных повреждениях пищеварительная железа самостоятельно устраняет мертвые клетки путем наращивания размера старых клеток, если не справляются новые. На функциях органа это не отражается, клетки продолжают обновляться.
4. Замена мертвой ткани соединительной. Клетки соединительной ткани приходят на помощь при глубоких повреждениях в виде рубцов, но не участвуют в работе железы. Большое количество соединительной ткани вызывает цирроз.
Автономная регенерация — процесс медленный, а спирт, даже в малых дозах продолжающий поступать в организм, усугубляет процесс самовосстановления.
Факт! Печень после длительного употребления алкоголя трансформируется, а люди, систематически увлекающиеся алкоголем, имеют жировую дистрофию органа. Каждый 4-й из них страдает алкогольным гепатитом, у каждого 5-го больного, продолжающего пить, развивается цирроз.
Перед тем как восстановить печень после алкоголя, необходимо подобрать соответствующую стратегию лечения. Терапевтический эффект достигается:
• при соблюдении диетического питания (при условии полного исключения алкоголя);
• при лечении народными средствами.
Правильная еда в сочетании с народными средствами способна лечить печень после алкоголя при легких и средних поражениях. При серьезных повреждениях наряду с диетой применяются медикаментозные средства.
Быстро проникая в кровь, таблетки для печени оказывают очищающее и укрепляющее действие. К этой группе относят препараты для лечения печени с собирательным названием гепатопротекторы.
К восстанавливающим препаратам относятся средства с фосфолипидами – сложными кислотами, аналогичные тем, что содержатся в мембранах печеночных клеток. Способны помочь восстановиться препараты Эссенциале и Фосфоглиф.
Стимулирующие регенерацию органа средства содержат незаменимый для органа витамин B12 и фолиевую кислоту. Известный в этой группе гепатопротектор Дилана оптимально сочетает биоэлементы, которые способствуют регенерации гепатоцитов.
Препараты с укрепляющим действием представлены комплексом Куперс Нео. Витаминизированный состав предназначен для очистки клеток от токсинов и повышения детоксикационной активности органа.
Антиоксидантный эффект оказывают гепатопротекторы с расторопшей, она содержит соединения силимаринов, которые полезны для печени. Лекарства известны под названиями Карсил, Гептрал, Легалон.
Важно! Гепатопротекторы не восстанавливают железу при приеме алкоголя. Они способны поддерживать нормальную работу только в том случае, если этанол перестанет поступать к органу. Самолечение с применением данных препаратов категорически не рекомендуется.

Широкое применение получили народные рецепты. Для эффективного восстановления печени применяют следующие растения:
• расторопша пятнистая — для восстановления гепатоцитов используются семена и масло;
• куркума — применяется для восстановления и профилактики болезней печени;
• шиповник — богат витамином C и другими полезными веществами;
• репейник — противодействует воспалительным процессам;
• зверобой — содержит иманин, вещество, регулирующее обменные процессы в печени;
• чабрец — является натуральным антисептиком.
Правильное питание – существенная часть восстановительного лечения. Разграничив полезные и вредные продукты, легко наладить работу органа. В основе лечения печени лежит отказ от жирной, копченой и острой пищи. Поддерживает функционирование и способствует восстановлению органа богатая клетчаткой и витаминами еда. Наряду с диетой применяются такие народные средства как рассол, отвар шиповника, отвар расторопши, свекольный сок и отвар овса.

Вылечить орган помогают продукты питания, которые содержат сахар. Железа запасает его в виде гликогена – энергетического материала, расходуемого на функционирование, как всего организма, так и собственных клеток. Самые полезные продукты – сезонные фрукты, мед, чернослив и курага.
Свекла для печени — это незаменимый продукт. Овощ сохраняет витамины в течение года и содержит необходимый сахар. Витаминно-минеральный комплекс очищает пищеварительную железу от жира, токсических веществ, обновляет ее клетки. Свекольный сок – популярное средство для очистки печени.
Свекольный напиток готовится с учетом нескольких рекомендаций:
• для приготовления напитка подходят плоды с ярко-красной окраской без прожилок;
• предпочтительнее выбирать овощ продолговатой формы;
• при отсутствии специальной техники сок можно получить, натерев свеклу на терке и отжав через марлю.
Существует рецепт употребления напитка: первую порцию – 250 мл пить утром натощак; следующие 3 выпиваются через каждые 4 часа.

Полезные соки из овощей, зелени и ягод также способны помочь функционированию железы. К ним относятся сок сельдерея, петрушки, одуванчика, алычовый, морковный, томатный, березовый.
Список пополняют антиоксидантные продукты, необходимые для нормальной работы органа на клеточном уровне. Грейпфрут, красный виноград, кабачки, брокколи, белокочанная капуста, огурцы, чеснок – вот какие овощи и фрукты способствуют восстановлению печени.
Некоторые фрукты, овощи и ягоды содержат кислоты вредные для печени. Среди фруктов и овощей есть те, от которых следует воздержаться, например:
Совет! Чтобы узнать, какие продукты полезны для печени, стоит обратить внимание на их цвет. Желтые или оранжевые фрукты и овощи, например хурма, тыква, яблоки, морковь – богаты ретиноидами, выводят лишний жир, помогают восстанавливаться органу. Это обуславливается тем, что в них высокий уровень содержания витамина А.
Разгрузке органа способствуют рис, гречка, просо. Они содержат сложные углеводы и необходимые белки. Овес для печени – естественный адсорбент, помогающий удалять вредные вещества из организма.
Маложирные сорта ряженки, кефира, йогуртов, творога впитывают токсины. От употребления молока может быть и польза, и вред, за счет противоречивого действия продукта на организм. Те, кто хорошо переносит лактозу, могут употреблять свежий продукт, который избавит от солей, застоявшейся желчи и токсинов. Но организму вредит молочный жир, приравненный к свободным радикалам. Не стоит употреблять молоко в больших количествах – не более 1 стакана в день.
Куриное и индюшиное мясо не являются тяжелыми для печени, если они отварены или приготовлены на пару. Рыбные блюда и морепродукты – лидеры по содержанию витаминов для печени. Витамин В12 усиливает обменные процессы, а фосфор обеспечивает рост тканей и клеточный обмен.

Народная медицина давно использует отвар овса для лечения печени. Но, перед тем как заваривать овес, необходимо произвести очистку кишечника, поскольку он начинает накапливать токсины из пищеварительной железы, что может вызвать отравление.
Лучший отвар овса для печени получается из неочищенного злака. При овсяной терапии используются отвары, настои и дополнительные компоненты – березовые почки, лимонный сок и мед. Существуют разнообразные способы относительно того, как правильно заварить овес. Чтобы приготовить один из них, потребуется:
- Полстакана злака, предварительно помытого, залить 0,5 л воды, настаивать 12 часов.
- Затем поставить на огонь, накрыв крышкой посуду и кипятить 30 минут.
- Далее настаивать овес еще на 12 часов, после чего разбавить водой до 500 мл.
Принимать настой из овса для печени рекомендуется 3 раза в день по 100 мл (перед приемом пищи или в промежутках между ними).
Лечение печени овсом предусматривает пересмотр рациона — растительная пища должна преобладать. Этот злак абсолютно безопасен для человека, поэтому овсом в домашних условиях можно эффективно лечить различные заболевания печени.
Важно! Рекомендуется запаривать овес на ночь, чтобы с утра уже было готовое средство.
|
Причины, симптомы и методы лечения камней в желчном пузыре |
Дневник |
Причины, симптомы и методы лечения камней в желчном пузыре

Камни в желчном пузыре образуются в результате застоя желчи и изменения ее химического состава. Это основной признак желчнокаменной болезни.
Эта распространенная патология встречается в старшем возрасте, преимущественно у женщин. У 80 % пациентов наличие камней не вызывает никаких симптомов и лечится консервативным способом. Если конкременты крупного размера с острыми краями, их невозможно растворить и вывести, назначается оперативное лечение.
Процесс образования камней
Формированию камней в желчном пузыре предшествует появление билиарного сладжа (замазкообразной желчи). Он состоит из производных билирубина, холестерина и муцина. Сладж имеет свойство растворяться самостоятельно или превращаться в желчные камни, которые скапливаются в желчном пузыре или мигрируют в протоки, перекрывая их и вызывая симптомы приступа печеночной колики. Образование камней не происходит быстро, для этого требуются долгие месяцы или годы. В среднем камни в желчном увеличиваются на 1-2 мм в год. Чтобы камни стали большими и проявились клинически уходит более 5-20 лет. Большинство из них в основном формируется в полости пузыря, но коричневые образования пигментного типа могут появиться в желчных протоках.
Виды конкрементов
Существует 4 разновидности камней в желчном пузыре:
- Холестериновые – самые часто встречаемые образования. Появляются по причине высоких показателей в желчи холестерина, когда превышенное количество оседает в виде твердых микрокристаллов. Они соединяются и формируют конкременты.
- Известковые – преимущественно из солей кальция.
- Пигментные – делятся на черные и коричневые. Черные камни – твердые формирования из солей кальция и производных билирубина. Коричневые имеют мягкую и жирную консистенцию. Включают смесь жирных кислот и других веществ.
- Смешанные – в основном камни имеют комбинированный химический состав с преобладанием липидов.
У одного пациента могут сформироваться конкременты в желчном пузыре различной конфигурации:
- кристаллической;
- с разделением на волокна;
- слоистой;
- аморфной.
По типу камни бывают первичные и вторичные. Образования, появившиеся в неизмененных желчевыводящих путях при условии начинающегося патологического процесса, называют первичными. Если холестериновые камни стали результатом задержки оттока желчи при уже развившейся желчнокаменной болезни – это вторичные.
Строение, размеры и форма камней
Камни в желчном пузыре могут быть, как песчинки, менее 1 мм, а иногда достигать 60-80 г и заполнять весь просвет желчного пузыря. Форма конкрементов также различна. Бывают камни:
- шаровидные;
- с несколькими гранями;
- овоидные;
- шиловидные;
- бочкообразные.
По консистенции – прочные, хрупкие и мягкие камни. Они имеют однородную и сложную структуру. Камни со сложным строением включают ядро, которое может сформироваться из густой слизи, холестерина, билирубина и посторонних веществ (ртуть, плодовые косточки, гельминты, кровяные сгустки). Тело и кора состоят из жира, нерастворимого в воде. Верхний слой может состоять и из солей кальция.
Причины появления
К появлению первых камней в желчном пузыре приводят процессы:
- выработка и застой литогенной желчи (несбалансированная по компонентам);
- потеря способности стенок пузыря к нормальному сокращению;
- воспаление в желчевыводящих путях;
- нарушения обменных реакций, связанные с заболеваниями, которым сопутствуют высокие показателями холестерина.
Огромную роль для здоровья билиарной системы играет характер и режим питания. Редкие приемы пищи, голодание, несбалансированная диета, может привести к сгущению желчи, повышению концентрации холестерина и формированию камней. Резкое похудение, как и быстрый набор веса, отрицательно влияет на здоровье желчного пузыря и приводит к патологии.

Помимо неправильного питания, предрасполагающими факторами являются:
- наследственность;
- злоупотребление белковой и жирной едой;
- ожирение;
- дискинезия;
- гормональные противозачаточные препараты;
- синдром Крона;
- заболевания эндокринной системы (гипотиреоз и другие);
- после удаления части кишечника;
- хронический холецистит;
- хронический гемолиз – разрушение красных кровяных клеток (эритроцитов);
- паразитарные инвазии;
- алкогольная болезнь печени (цирроз, гепатит).
Камней в желчном пузыре часто образуются при долгом пребывании в гиподинамическом состоянии. Дополнительными факторами риска камнеобразования у человека являются:
- возрастные нарушения;
- женский пол.
Симптомы у женщин проявляются во время беременности и гормональной перестройки организма в климактерическом периоде. Наличие конкрементов также может спровоцировать обструкция или уменьшение просвета желчных протоков, вызванного:
- раковой опухолью;
- формированием спаек;
- отеком в желчевыводящих путях;
- загибом желчного пузыря.
Иногда развитие желчнокаменной болезни происходит по причине врожденных дефектов развития – кист желчного протока, дивертикулы 12-пертной кишки.
Характерные симптомы
Большая часть больных при появлении первых камней в желчном пузыре не испытывают никакого дискомфорта. Так продолжается, пока камни не становятся большими, они проявляют себя типичными признаками:
- горечью во рту;
- появлением тяжести, боли в правом подреберье и животе;
- отрыжка;
- печеночная колика, которая сопровождается проявлениями диспепсии (тошнотой, редко рвотой).
Если камни покидают пузырь и продвигаются по билиарным путям, появляется приступ боли и сопутствующие признаки камней в желчном пузыре. Перекрывая проток или фатеров сосочек, они создают препятствие для выхода имеющейся желчи, вследствие чего стенки пузыря раздуваются, что проявляется приступом желчной коликой.
К развитию данного состояния приводят:
- частое употребление острой, трудноперевариваемой пищи, спиртного, газированных напитков;
- сильный стресс;
- ношение тяжелых предметов;
- езда по неровной поверхности.
При приступе колики в желчном острая боль локализуется под правым ребром и может распространяться в лопаточную область, шею, верхнюю конечность и область эпигастрия. Усиление боли наблюдается в первые 15-60 минут, продолжительность колики может достигать 12 часов. Перекрытие протока сопровождается гипертермией, усилением потоотделения, судорожными спазмами. Симптоматика при ЖКБ очень разнообразна и зависит от размера и расположения камней. Симптомы у мужчин, такие же, как и у женщин, и часто проявляют себя характерными проявлениями:
- рвота с примесью желчи;
- механическая желтуха – кожные покровы желтеют;
- светлый кал и темная моча;
- нарушение работы кишечника – понос, запор, метеоризм;
- плохой аппетит;
- непереносимость некоторых продуктов питания;
- появление белого или коричневого налета на языке;
- появление боли в области печени в момент тряски;
- субфебрильная лихорадка – повышение температуры до 37,1-37,3 градусов;
- слабость, хроническая усталость.
Если твердое образование в желчном пузыре находится долго, болезнь протекает тяжело. В этом случае у человека начнет появляться артралгия (боли в суставах), приступы ноющих болей в области верхушки сердца, повышенная раздражительность, психическая неустойчивость.
Возможные осложнения
В случае запущенного течения ЖКБ, без правильного лечения или несвоевременного обращения к доктору, может появиться ряд осложнений:
- острый холангит – воспалительный процесс инфекционного характера;
- сепсис – общее заражение крови при попадании микроорганизмов в кровяное русло;
- абсцесс в печени;
- перфорация желчного пузыря при его истончении;
- перитонит при разрыве пузыря;
- формирование свища между двенадцатиперстной кишкой и пузырем;
- кишечная непроходимость в случае проникновения камня в кишечник;
- калькулезный холецистит;
- хронический панкреатит;
- вторичный цирроз печени.
При долгом пребывании камней в желчном, патологический процесс может привести к появлению онкологического новообразования в пузыре. Каждая из вторичных патологий опасна для жизни и требует скорой медицинской помощи.
Диагностика
При проявлениях образования камней в желчном пузыре, для начала пациента обследует терапевт. Доктор выслушивает жалобы, проводит осмотр, собирает анамнез заболевания. Для исключения заболеваний со схожими симптомами, назначаются лабораторное исследование:
- делают анализ крови на печеночные пробы;
- общий анализ мочи;
- исследование кала;
- анализ на показатели гемоглобина, СОЭ, лейкоцитов.
После предположительного диагноза пациенту требуется дополнительная консультация гастроэнтеролога, который делает аппаратную диагностику желчного:
- УЗИ брюшной полости;
- рентгенография – при таком методе обнаруживаются кальцинированные камни;
- МРТ и КТ;
- пероральная холецистография;
- эндоскопическое УЗИ способствует выявлению мелких камешков (3 мм).
По итогам полной диагностики специалист подтверждает наличие конкрементов, их количество и состав. Подробное изучение необходимо для определения, каким способом лечить заболевание.
Методы традиционного лечения
Выбор способа лечения камней в желчном пузыре очень зависит от клинических симптомов и результатов обследования. Необходима ли хирургическая операция пациенту или достаточно литолитических методов, чтобы болезнь прошла, решает только медицинский специалист.
Консервативное лечение
Методы без операции эффективны при выявлении твердых формирований в желчном пузыре на начальной стадии их формирования, если размер менее 1 см. В этом случае можно сохранить желчный пузырь и протоки, не прибегая к оперативному вмешательству. Для этого используют лекарственные препараты, а также проведение разрушения ядер камней ультразвуком. Некоторые пациенты используют методики нетрадиционной медицины, но такие рецепты следует применять только под строгим наблюдением врача. Медикаментозное лечение с применение препаратов для растворения камней, в основе которых лежат желчные кислоты, позволяют добиться хорошего эффекта. Они эффективно растворяют небольшие холестериновые камни, а также нормализуют состав желчи и повышают уровень желчных кислот.
Данный способ поможет при соблюдении важных условий:
- стенки желчного пузыря хорошо сокращаются;
- протоки не перекрыты;
- преобладание камней из холестерина;
- холестериновые камни не более 1,5 см;
- полость заполнена камнями менее чем наполовину;
- возможность приема медикаментов длительно.
Лечение камней в желчном пузыре таким способом длится до 2 лет. На это время необходимо отказаться от средств, которые способствуют формированию конкрементов. Препараты для растворения конкрементов:
Продолжительность определяется врачом индивидуально для каждого заболевшего. Терапия сопровождается мониторингом изменения в желчном на УЗИ.
Симптоматическая терапия
Для устранения признаков и причин появления камней у мужчин и женщин, врач назначает медикаментозные средства:
- для своевременной эвакуации желчи – Аллохол, Холосас, Фламин;
- чтобы снять сильные спазмы – Но-шпа, Дротаверин, Спазмалгон;
- устранение болевого синдрома – Темпалгин, Новиган;
- средства, чтобы снять воспаление – Ибупрофен, Индометацин.
По показаниям комплекс часто дополняет антибиотикотерапия. Правильный подбор препаратов и безукоризненное следование рекомендациям врача значительно облегчит течение патологического процесса.
Ударно-волновая терапия
Разрушение камней в желчном пузыре осуществляется с помощью экстракорпоральной ударно-волновой терапии. Часто назначается для измельчения больших конкрементов перед удалением камней методом их растворения. В основе данного метода лечения лежит использование способности ультразвуковой волны дробить крупные камни до маленького размера. Того же эффекта позволяет добиться и хирургический лазер.
Когда можно делать манипуляцию:
- свободные желчные протоки;
- камни не более 3 см;
- холестериновые конкременты.
Курс включает 1-7 сеансов в зависимости от количества камней. В дальнейшем измельченные камни выходят естественным способом. Такой вариант противопоказан больным, страдающим хроническими патологиями ЖКТ, а также с нарушением свертываемости крови.
Хирургическое лечение
Решение проблемы камней в желчном пузыре с помощью операции проводится удалением желчного пузыря вместе с конкрементами или только твердых образований. Необходимость операции возникает в случаях, если:
- конкременты большого размера, занимающие третью часть желчного пузыря;
- многократно рецидивирующие приступы желчной колики;
- дисфункция пузыря;
- нет эффекта от безоперационного лечения после двух лет приема препаратов;
- осложненная ЖКБ.
К холецистэктомии прибегают в последнюю очередь, когда все возможные способы уже использованы. Существует несколько вариантов операции, если необходимо удалить конкременты:
- Удаление желчного пузыря классическим способом – резекция проводится через разрез 15-20 см. Минусом открытого метода является высокая травматизация, большой риск послеоперационных осложнений и длительный реабилитационный период.
- Лапароскопическая холецистэктомия – малоинвазивная щадящая операция с применением специального эндоскопического аппарата.
- Лапароскопическая холецистолитотомия – чтобы извлечь камни разного размера из желчного пузыря, но не удалять желчный пузырь.
Хотя операция поможет вылечить человека от холелитиаза, вероятность рецидива с локализацией в желчных протоках по-прежнему сохраняется. Удаление желчного пузыря отрицательно сказывается на работе ЖКТ, что проявляется развитием различных заболеваний органов пищеварения. Поэтому правильно строго выполнять назначения врача, правильно и часто питаться и регулярно посещать специалиста.
Народные методы
Рецепты народной медицины нужно использовать только после предварительной консультации врача с обязательным УЗИ желчного пузыря и брюшной полости, чтобы определить состав камней и оптимальный способ лечения. При отсутствии противопоказаний можно использовать эффективные рецепты:
- Сок из квашеной капусты пить 3 раза в сутки 2 месяца. Разовая порция – половина стакана.
- Свежие ягоды рябины (200 г) принимать ежедневно, можно добавить мед, сахар (если нет аллергии), 1 месяц.
- Полную столовую ложку измельченных листьев брусники залить 1 ст. кипятка. Через 30 минут настой процедить и пить 5 раз в сутки по 50 мл до еды.
- Оливковое масло полезно принимать на голодный желудок. Первая порция – половина чайной ложки и постепенно разовый объем нужно довести до 10 мл.
- Свекольный отвар готовится длительным кипячением 5 небольших корнеплодов. Полученный раствор пить по половине стакана утром, днем и вечером.
Включать нетрадиционное лечение возможно, если нет аллергической реакции на компоненты, которая проявляет себя сыпью на теле, зудом и другими типичными признаками.
Диета
Если обнаружен камень в желчном пузыре, без изменения рациона лечения не даст должного эффекта. Употребление рекомендуемых продуктов с соблюдением принципов диетического питания предотвращает вероятность обострения и развития осложнений заболевания. Чтобы добиться максимального терапевтического действия, очень важно соблюдать следующие правила:
- питаться дробно, 5-6 раз в день с равными промежутками;
- не пропускать время употребления пищи;
- одна порция должна быть объемом не более 300 мл;
- во время приготовления допускается варка, тушение, обработка паром;
- еду делают теплой – в пределах 30-35 градусов;
- содержание соли в блюдах не должно превышать 10 г в сутки.
Камни в желчном пузыре предполагают составление ежедневного меню в соответствии с диетическим столом № 5. Диета предполагает использование блюд с повышенным содержанием пектинов, пищевых волокон, достаточного количества жидкости. Запрещается употребление блюд, содержащих щавелевую кислоту, эфирные масла, насыщенных холестерином, пуринами.
Таблица с рекомендуемыми продуктами:
| Разрешенные | Запрещенные |
| Ржаной хлеб, выпеченный вчера | Свежий хлеб, жареные пирожки |
| Изделия из несдобного теста, сухое печенье | Суп на грибном, мясном бульоне, щи |
| Суп на овощном отваре | Уха, окрошка |
| Нежирная рыба | Копченая, жареная, соленая рыба |
| Постное мясо без сухожилий и фасций: говядина, кролик, индейка, курица без кожи | Жирное мясо, гусь, утка |
| Молоко, кефир, простокваша | Субпродукты: печень, почки мозги |
| Обезжиренный творог | Консервированные и копченые продукты |
| Неострый сыр | Сливки, ряженка, сметана (с ограничением) |
| Растительное масло | Жирный сыр |
| Гречневая, овсяная крупа | Сало, куриный жир |
| Куриное яйцо, не более 1 желтка в день | Бобовые: фасоль, горох |
| Овощи в любом виде | Шпинат, редька, щавель, редис, чеснок, зеленый лук, грибы |
| Нежирные колбасы без специй | Икра |
| Фрукты ягоды | Ягоды и фрукты с кислым вкусом |
| Мармелад, фруктовая пастила | Мороженое, шоколад |
| Сухофрукты | Пирожные, торты с кремом |
| Компоты, кисели | Холодные напитки |
| Варенье, мед | Все виды алкогольных напитков |
| Фруктовые и овощные соки | Хрен, перец, горчица |
| Зеленый чай | Острые закуски |
| Отвар из шиповника | Черный кофе, какао |
| Корица, ванилин | Колбасы |
| Петрушка, укроп | Маринованные овощи |
С помощью сбалансированного и щадящего питания при наличии камней в желчном можно добиться улучшения функционирования печени и желчных путей.
Профилактика
Чтобы нормализовать работу билиарной системы, исключить обострения желчнокаменной болезни и повторного появления камней в желчном, мужчинам и женщинам следует придерживаться следующих рекомендаций:
- стоит соблюдать диету;
- избегать малоподвижного образа жизни;
- можно умеренно заниматься физкультурой;
- при ожирении, избавиться от лишнего веса с постепенным его снижением;
- принимать препараты по назначению врача;
- регулярно обследоваться у специалиста (1 раз в год).
При малейшем подозрении на холецистит, возникает необходимость визита к медицинскому специалисту. Раннее обращение дает большие шансы на быстрое выздоровление, не прибегая к операции.
Видео
В заключении предлагаем посмотреть интересный материал на тему желчнокаменной болезни. Если после прочтения статьи остались вопросы, обязательно напишите их в комментариях. Врачи нашего сайта с удовольствием ответят вам.
Причины, симптомы и методы лечения камней в желчном пузыре

Камни в желчном пузыре образуются в результате застоя желчи и изменения ее химического состава. Это основной признак желчнокаменной болезни.
Эта распространенная патология встречается в старшем возрасте, преимущественно у женщин. У 80 % пациентов наличие камней не вызывает никаких симптомов и лечится консервативным способом. Если конкременты крупного размера с острыми краями, их невозможно растворить и вывести, назначается оперативное лечение.
Процесс образования камней
Формированию камней в желчном пузыре предшествует появление билиарного сладжа (замазкообразной желчи). Он состоит из производных билирубина, холестерина и муцина. Сладж имеет свойство растворяться самостоятельно или превращаться в желчные камни, которые скапливаются в желчном пузыре или мигрируют в протоки, перекрывая их и вызывая симптомы приступа печеночной колики. Образование камней не происходит быстро, для этого требуются долгие месяцы или годы. В среднем камни в желчном увеличиваются на 1-2 мм в год. Чтобы камни стали большими и проявились клинически уходит более 5-20 лет. Большинство из них в основном формируется в полости пузыря, но коричневые образования пигментного типа могут появиться в желчных протоках.
Виды конкрементов
Существует 4 разновидности камней в желчном пузыре:
- Холестериновые – самые часто встречаемые образования. Появляются по причине высоких показателей в желчи холестерина, когда превышенное количество оседает в виде твердых микрокристаллов. Они соединяются и формируют конкременты.
- Известковые – преимущественно из солей кальция.
- Пигментные – делятся на черные и коричневые. Черные камни – твердые формирования из солей кальция и производных билирубина. Коричневые имеют мягкую и жирную консистенцию. Включают смесь жирных кислот и других веществ.
- Смешанные – в основном камни имеют комбинированный химический состав с преобладанием липидов.
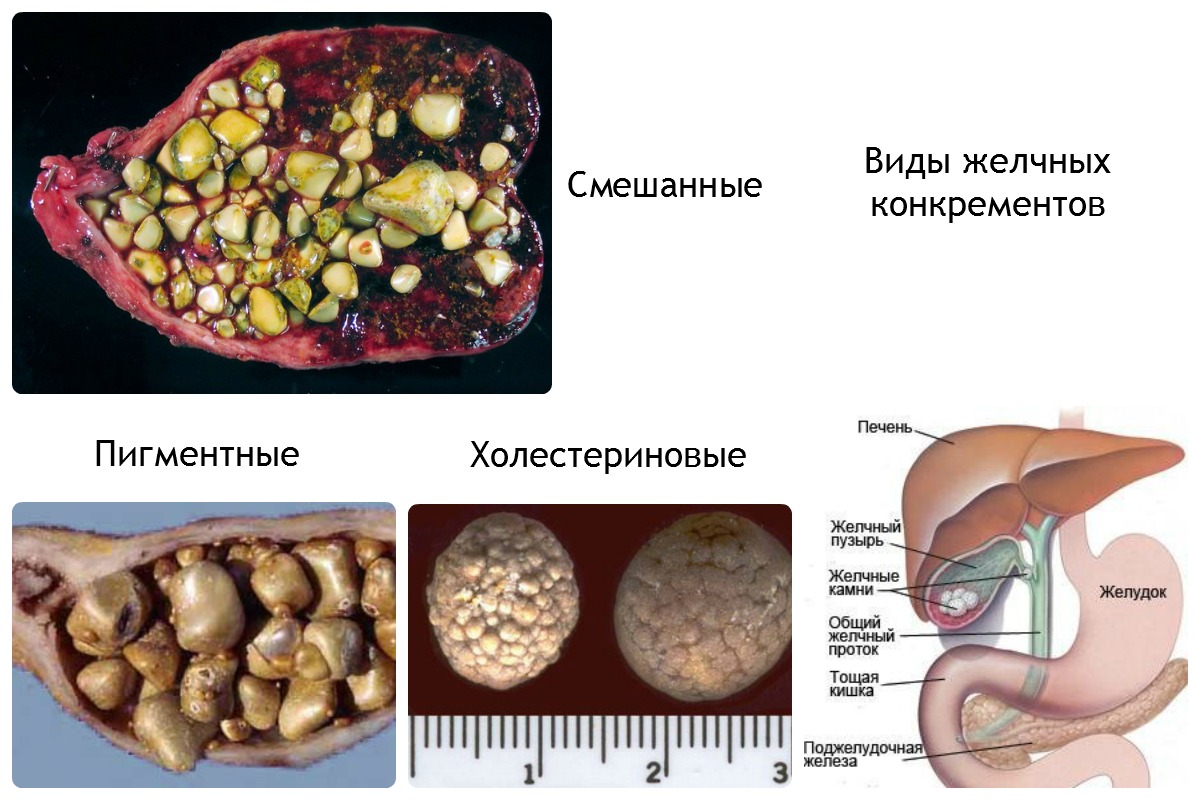
У одного пациента могут сформироваться конкременты в желчном пузыре различной конфигурации:
- кристаллической;
- с разделением на волокна;
- слоистой;
- аморфной.
По типу камни бывают первичные и вторичные. Образования, появившиеся в неизмененных желчевыводящих путях при условии начинающегося патологического процесса, называют первичными. Если холестериновые камни стали результатом задержки оттока желчи при уже развившейся желчнокаменной болезни – это вторичные.
Строение, размеры и форма камней
Камни в желчном пузыре могут быть, как песчинки, менее 1 мм, а иногда достигать 60-80 г и заполнять весь просвет желчного пузыря. Форма конкрементов также различна. Бывают камни:
- шаровидные;
- с несколькими гранями;
- овоидные;
- шиловидные;
|
| Страницы: | [1] |