-Рубрики
- Почему боли в печени (15)
- Боль печень и желчный пузырь (14)
- Боль в печени симптомы (14)
- Боли ниже печени (13)
- Как снять боль в печени (13)
- Боли в печени чем лечить (12)
- Симптомы боли печени у женщин (12)
- Боль в печени что делать (12)
- Какие признаки боли печени (11)
- Боль в районе печени (11)
- Боли в области печени (11)
- Признаки боли печени (11)
- Лекарство от боли в печени (11)
- Таблетки от боли в печени (11)
- Печень боль в боку (11)
- Боли при больной печени (11)
- Какие боли если болит печень (10)
- Боли в печени и поджелудочной (10)
- Боль в правом боку печень (10)
- Печень какие боли (9)
- Печень боли в спине (9)
- Печень головная боль (9)
- Боли в животе печень (9)
- Где боли печени (9)
- Печень боль суть (8)
- Боли в печени лечение (8)
- Острая боль в печени (8)
- Боли в правом подреберье печень (8)
- Боль в печени (8)
- Болит печень что выпить чтобы прошла боль (8)
- Боль справа печень (8)
- Причины боли в печени (8)
- Печень и желчные боли (7)
- Может ли боли печень (7)
- Симптомы боли печени у мужчин (7)
- Боли под печенью (7)
- Поджелудочная железа и печень боли (7)
- Сильная боль в печени (7)
- Боль в области печени причины (7)
- Боли в печени симптомы лечение (7)
- Боль в желудке и печени (7)
- Боли при циррозе печени (6)
- Диета при болях в печени (6)
- Боли когда болит печень (6)
- Боли при болезни печени (6)
- Боль печени после (5)
- Боли печени алкоголя (5)
- Признаки боли печени человека (4)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Другие рубрики в этом дневнике: Таблетки от боли в печени(11), Симптомы боли печени у мужчин(7), Симптомы боли печени у женщин(12), Сильная боль в печени(7), Причины боли в печени(8), Признаки боли печени человека(4), Признаки боли печени(11), Почему боли в печени(15), Поджелудочная железа и печень боли(7), Печень какие боли(9), Печень и желчные боли(7), Печень головная боль(9), Печень боль суть(8), Печень боль в боку(11), Печень боли в спине(9), Острая боль в печени(8), Может ли боли печень(7), Лекарство от боли в печени(11), Какие признаки боли печени(11), Какие боли если болит печень(10), Диета при болях в печени(6), Где боли печени(9), Боль справа печень(8), Боль печень и желчный пузырь(14), Боль печени после(5), Боль в районе печени(11), Боль в правом боку печень(10), Боль в печени что делать(12), Боль в печени симптомы(14), Боль в печени(8), Боль в области печени причины(7), Боль в желудке и печени(7), Болит печень что выпить чтобы прошла боль(8), Боли при циррозе печени(6), Боли при больной печени(11), Боли при болезни печени(6), Боли под печенью(7), Боли печени алкоголя(5), Боли ниже печени(13), Боли когда болит печень(6), Боли в правом подреберье печень(8), Боли в печени чем лечить(12), Боли в печени симптомы лечение(7), Боли в печени лечение(8), Боли в печени и поджелудочной(10), Боли в области печени(11), Боли в животе печень(9)
Вирусные гепатиты – чего опасаться и как уберечься - виды, симптомы, последствия, профилактика |
Дневник |
Вирусные гепатиты – чего опасаться и как уберечься
По данным Всемирной организации здравоохранения, от острых и хронических гепатитов в мире ежегодно умирает около 2 миллионов человек, в том числе около 700 тысяч только от гепатита В. Эксперты Британской ассоциации болезней печени говорят о высокой распространенности вируса гепатита В: он превышает заболеваемость ВИЧ в 100 раз. Растёт и процент инфицирования среди молодёжи. Таким образом, вирусные гепатиты представляют серьёзную угрозу для населения.
Виды вирусных гепатитов
На данный момент насчитывается более 10 вирусов, вызывающих поражения печени. Наибольший интерес представляют вирусы гепатитов А, В, С, D и Е. Как наиболее опасные и приводящие к большему количеству летальных исходов всех заболеваний печени, выделяют гепатиты B и C.
Вирус гепатита В чрезвычайно устойчив к действию различных факторов. Находясь во внешней среде, может сохранять свои свойства до 7 дней, а при попадании в организм человека приводить к инфицированию. Инкубационный период чаще всего длится до 80 дней. (подробнее в статье «Гепатит B – серьёзная угроза»)
Механизм заражения — парентеральный. Передача происходит от больного или носителя: в результате взаимодействия с биологическими жидкостями, а также во время медицинских или косметических процедур. Устойчивость вируса приводит к тому, что инфицирование может произойти при повторном использовании шприцев, во время маникюра, при стоматологических манипуляциях и пр.
Гепатит С имеет схожий механизм передачи. Заражение чаще всего случается через кровь, во время инъекционных процедур, пирсинга и реже — половым путём. В отличие от вируса гепатита В он гораздо менее устойчив в окружающей среде, поэтому контактно-бытовой путь передачи встречается крайне редко. Инкубационный период обычно составляет 2-3 месяца.
Вирусы гепатитов А, D и E также представляют опасность для человека, но заражение случается значительно реже. В случае с гепатитом D — заражение возможно только при наличии гепатита В, так как для развития он использует белки его оболочки. Гепатиты А и Е распространены в странах с плохой санитарной обстановкой, механизм их передачи — фекально-оральный (читайте статью «Гепатит А. Чем опасен и как не заразиться?»).
Симптомы вирусных гепатитов

Как правило, большинство людей не замечает никаких симптомов, указывающих на вирусный гепатит. Более того, даже общеклинический и биохимический анализы крови не позволяют выявить заболевание на начальных стадиях. Тем не менее, случается так, что болезнь может протекать остро и сопровождаться жалобами на усталость, тошноту и боли в животе. Также для острого течения могут быть характерны такие симптомы, как желтушность кожных покровов и глаз, тёмная моча.
Из-за бессимптомного развития заболевания вирусные гепатиты часто переходят в хроническую форму, приводя к развитию серьёзных патологий, таких как цирроз или рак печени.
На поздних стадиях хронического гепатита может происходить поражение нервной и сердечно-сосудистой систем, суставов.
Диагностика
Для диагностики вирусных гепатитов, прежде всего врач собирает тщательный анамнез. Назначают лабораторные и инструментальные исследования: биохимический анализ крови, УЗИ и др. Но главный способ выявления вируса и уточнения острой или хронической формы заболевания — обнаружение антигенов вирусов гепатита, антител к ним, и выявление их ДНК и РНК (в зависимости от типа вируса).
Так, для острого течения гепатита В характерно наличие HBsAg и антител класса IgM к HBcAg. О хроническом течении говорит присутствие HbsAg в течение 6 месяцев.
Для быстрого обнаружения вируса существуют экспресс-тесты на вирусы гепатита А и В.
Лечение
К сожалению, специфического лечения вирусных гепатитов в настоящее время не существует. Терапия направлена на увеличение продолжительности жизни и включает в себя специальные противовирусные препараты.
Лекарственные препараты, направленные на подавление репликации вирусов гепатита, чаще всего назначаются пожизненно. Кроме того они имеют ряд неприятных побочных эффектов и не отличаются «демократичной ценой». У некоторых людей может развиваться лекарственная устойчивость, что значительно усложняет лечение.
Поздние стадии заболевания — рак и цирроз печени обычно заканчиваются летальным исходом, так как химиотерапия или хирургическое вмешательство могут продлить жизнь лишь на несколько лет.
Профилактика гепатита

Именно из-за сложности диагностики и лечения вирусных гепатитов профилактика играет решающую роль в борьбе с этими заболеваниями. Только иммунизация может исправить ситуацию с повсеместным распространением болезни.
В 1990 году было положено начало вакцинопрофилактики в нашей стране. Она осуществлялась с помощью бельгийской вакцины «Энджерикс» и показала эффективность и безопасность применения.
В 1992 году была разработана и успешно прошла испытания вакцина отечественного производства Комбиотех. В настоящее время для вакцинации используются несколько вакцин: Регевак, Бубо-Кок, Бубо-М, АКДС-ГЕП В, а также зарубежные — Инфанрикс Гекса, Шанвак В. Все они прошли тщательные проверки на соответствие требованиям ВОЗ по эффективности и безопасности.
После 1997 года обязательная вакцинация новорождённых была закреплена Федеральным законом и по рекомендации ВОЗ была включена в Национальный календарь профилактических прививок.
Такая стратегия привела к серьёзному снижению заболеваемости в нашей стране. По данным Всемирной организации здравоохранения вакцинопрофилактика позволила добиться снижения инфицирования среди иммунизированных детей до 1%.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком
Почему важно проводить вакцинацию?
Вирус гепатита А представляет опасность для грудных детей и лиц пожилого возраста — у них он протекает тяжело, но осложнения не характерны. Это заболевание встречается повсеместно, а за счёт его широкой распространённости и простоте инфицирования (через питьевую воду, загрязнённые продукты) представляет серьёзную угрозу здоровью населения.
Так, например, самой серьёзной вспышкой заболевания считается эпидемия 1988 года в Шанхае. По данным эпидемиологов тогда было заражено около 300 000 человек. Инфицирование произошло во время употребления в пищу моллюсков. Причём вирус гепатита А устойчив к воздействию физических факторов, поэтому термическая обработка продуктов не помогла.
Гепатит Е особенно опасен для беременных женщин, так как может приводить к стремительному развитию печёночной недостаточности. В остальных случаях наблюдается выздоровление.
Гепатит D, имеющий тяжёлое течение и приводящий к серьёзным последствиям, поражает лишь людей, инфицированных вирусом гепатита В.
Таким образом, можно заметить, что вакцинация позволяет предотвратить серьёзные последствия: инфицированием гепатитами В и D, а значит, и тяжёлого течения других заболеваний печени.
Поездки в отпуск и командировки не всегда могут хорошо заканчиваться, если вы не проводили вакцинацию. Отправляясь в Индию, Африку, Юго-Восточную Азию и даже Восточную Европу, необходимо позаботиться о профилактике вирусных гепатитов А и В.
Вакцины против гепатита
В настоящее время существуют вакцины рекомбинантные и из плазмы крови. В первом случае используется HBsAg, который синтезируют в клетках молочной железы или дрожжах. Во втором случае - HBsAg получают из плазмы крови. По эффективности эти вакцины не отличаются.
Вакцинация против гепатита В происходит в три этапа: первый — при рождении, а два других одновременно с вакциной АКДС. Такая схема создает у более чем 95% детей повышение титра anti-HBs, а значит – обеспечивает защиту от гепатита В, как минимум, на 15 лет, чаще — пожизненно.
Иммунопрофилактика против гепатита А проводится, чаще всего, с помощью инактивированных вакцин и применяется для детей старше 12 месяцев и взрослых. Курс составляет 2 дозы с интервалом от 6 до 18 месяцев. В нашей стране используют такие вакцины против гепатита А: отечественнае — ГЕП-А-ин-ВАК и зарубежные - Хаврикс, Вакта, Аваксим, Аваксим 80.
В настоящий момент, вакцины от гепатита С не существует, однако в этом направлении ведутся масштабные исследования. Предотвратить заражение можно лишь путём неспецифической профилактики: соблюдением санитарных норм, информированием населения.
Показания и противопоказания
Вакцинацию против гепатита В необходимо проходить всем детям и подросткам в возрасте до 18 лет, а также ранее не вакцинированным людям, и тем, кто подвержен значительному риску инфицирования:
- медицинские работники,
- лица, находящиеся в контакте с HBsAg положительными людьми,
- люди, нуждающиеся в частых переливаниях крови и ее компонентов.
Вакцинацию против гепатита А рекомендуется проводить детям от 12 месяцев и взрослым. Особенно важна своевременная профилактика гепатита следующим лицам:
- люди, часто путешествующие или находящиеся в командировках,
- проживающие с инфицированным человеком.
Плохая санитарная обстановка и отсутствие чистой питьевой воды часто становятся причинами инфицирования.
Противопоказанием к вакцинации может служить наличие в прошлом аллергических реакций к компонентам вакцины.
Вакцина одобрена при беременности и кормлении грудью.
Существуют ли побочные эффекты от вакцинации?
Кроме дискомфорта на месте прививки, нечасто наблюдалось незначительное повышение температуры.
Все проведенные исследования не выявили связи вакцинации с аутоиммунными заболеваниями, диабетом, синдромом Гийена-Барре или множественным склерозом. Крайне редки случаи анафилактических реакций.
Вакцины, применяемые в нашей стране, соответствует стандартам качества, установленным Всемирной организацией здравоохранения: они безопасны, отвечают всем технологическим требованиям, простые в применении и обладают высокой эффективностью.
Вакцинация ребёнка — первый шаг на пути к здоровью и профилактике серьезных заболеваний. Ведь если болезнь проще предотвратить, чем лечить.
Глобальная стратегия по ликвидации вирусного гепатита, как серьезной угрозы здоровью
В 2016 году согласно рекомендациям Всемирной ассамблеи здравоохранения, была разработана стратегия по борьбе с вирусным гепатитом. Эта масштабная кампания предполагает своей целью перспективу прекращения передачи заболевания.
Комплекс действий составлен вплоть до 2030 года, когда планируется достижение окончательных результатов, и включает в себя 5 стратегических направлений.
Ведется масштабная работа по каждому из них. Каждые два года по инициативе ВОЗ и Всемирного альянса по гепатиту проводится саммит, на котором обсуждают способы улучшения стратегии по борьбе с вирусным гепатитом.
Представьте себе масштабы работы, которая проводится для благополучия населения.
Сегодня борьба с гепатитом приобретает приоритет для общественного здравоохранения, а вакцинопрофилактика играет ведущую роль в здоровье нас и наших близких.
Использованные материалы:
- http://www.who.int/immunization/Hepatitis_B_Rus_Mar2008.pdf - вакцины против гепатита В, изложение позиции ВОЗ.
- http://apps.who.int/iris/bitstream/10665/250042/1/WHO-HIV-2016.06-rus.pdf?ua=1 - глобальная стратегия сектора здравоохранения по вирусному гепатиту 2016-2021.
- В.В. Ботвиньева, М.Г. Галицкая, Т.В. Родионова, Н.Е. Ткаченко, Л.С. Намазова-Баранова -«Современные организационные и методические принципы вакцинации детей против гепатита В».
- Лысанов Ю.И., Шаманова Л.В - «Вирусные гепатиты: распространённость и динамика заболеваемости».
- Лапасов С.Х., Хакимова Л.Р., Аблакулова М.Х., Валиева М.Х. - «Диагностика, лечение и профилактика хронического гепатита B с позиции доказательной медицины».
- Т.Г. Дмитриева «Сравнительная клинико-лабораторная характеристика типичных форм вирусного гепатита С, В и микст гепатита В+С у детей».
Автор: Ольга Ройфман
Источник: ММК Формед
Вирусные гепатиты – чего опасаться и как уберечься
По данным Всемирной организации здравоохранения, от острых и хронических гепатитов в мире ежегодно умирает около 2 миллионов человек, в том числе около 700 тысяч только от гепатита В. Эксперты Британской ассоциации болезней печени говорят о высокой распространенности вируса гепатита В: он превышает заболеваемость ВИЧ в 100 раз. Растёт и процент инфицирования среди молодёжи. Таким образом, вирусные гепатиты представляют серьёзную угрозу для населения.

Виды вирусных гепатитов
На данный момент насчитывается более 10 вирусов, вызывающих поражения печени. Наибольший интерес представляют вирусы гепатитов А, В, С, D и Е. Как наиболее опасные и приводящие к большему количеству летальных исходов всех заболеваний печени, выделяют гепатиты B и C.
Вирус гепатита В чрезвычайно устойчив к действию различных факторов. Находясь во внешней среде, может сохранять свои свойства до 7 дней, а при попадании в организм человека приводить к инфицированию. Инкубационный период чаще всего длится до 80 дней. (подробнее в статье «Гепатит B – серьёзная угроза»)
Механизм заражения — парентеральный. Передача происходит от больного или носителя: в результате взаимодействия с биологическими жидкостями, а также во время медицинских или косметических процедур. Устойчивость вируса приводит к тому, что инфицирование может произойти при повторном использовании шприцев, во время маникюра, при стоматологических манипуляциях и пр.

Гепатит С имеет схожий механизм передачи. Заражение чаще всего случается через кровь, во время инъекционных процедур, пирсинга и реже — половым путём. В отличие от вируса гепатита В он гораздо менее устойчив в окружающей среде, поэтому контактно-бытовой путь передачи встречается крайне редко. Инкубационный период обычно составляет 2-3 месяца.
Вирусы гепатитов А, D и E также представляют опасность для человека, но заражение случается значительно реже. В случае с гепатитом D — заражение возможно только при наличии гепатита В, так как для развития он использует белки его оболочки. Гепатиты А и Е распространены в странах с плохой санитарной обстановкой, механизм их передачи — фекально-оральный (читайте статью «Гепатит А. Чем опасен и как не заразиться?»).
Симптомы вирусных гепатитов

Как правило, большинство людей не замечает никаких симптомов, указывающих на вирусный гепатит. Более того, даже общеклинический и биохимический анализы крови не позволяют выявить заболевание на начальных стадиях. Тем не менее, случается так, что болезнь может протекать остро и сопровождаться жалобами на усталость, тошноту и боли в животе. Также для острого течения могут быть характерны такие симптомы, как желтушность кожных покровов и глаз, тёмная моча.
Из-за бессимптомного развития заболевания вирусные гепатиты часто переходят в хроническую форму, приводя к развитию серьёзных патологий, таких как цирроз или рак печени.
На поздних стадиях хронического гепатита может происходить поражение нервной и сердечно-сосудистой систем, суставов.
Диагностика
Для диагностики вирусных гепатитов, прежде всего врач собирает тщательный анамнез. Назначают лабораторные и инструментальные исследования: биохимический анализ крови, УЗИ и др. Но главный способ выявления вируса и уточнения острой или хронической формы заболевания — обнаружение антигенов вирусов гепатита, антител к ним, и выявление их ДНК и РНК (в зависимости от типа вируса).
Так, для острого течения гепатита В характерно наличие HBsAg и антител класса IgM к HBcAg. О хроническом течении говорит присутствие HbsAg в течение 6 месяцев.
Для быстрого обнаружения вируса существуют экспресс-тесты на вирусы гепатита А и В.
Лечение
К сожалению, специфического лечения вирусных гепатитов в настоящее время не существует. Терапия направлена на увеличение продолжительности жизни и включает в себя специальные противовирусные препараты.
Лекарственные препараты, направленные на подавление репликации вирусов гепатита, чаще всего назначаются пожизненно. Кроме того они имеют ряд неприятных побочных эффектов и не отличаются «демократичной ценой». У некоторых людей может развиваться лекарственная устойчивость, что значительно усложняет лечение.
Поздние стадии заболевания — рак и цирроз печени обычно заканчиваются летальным исходом, так как химиотерапия или хирургическое вмешательство могут продлить жизнь лишь на несколько лет.
Профилактика гепатита

Именно из-за сложности диагностики и лечения вирусных гепатитов профилактика играет решающую роль в борьбе с этими заболеваниями. Только иммунизация может исправить ситуацию с повсеместным распространением болезни.
В 1990 году было положено начало вакцинопрофилактики в нашей стране. Она осуществлялась с помощью бельгийской вакцины «Энджерикс» и показала эффективность и безопасность применения.
В 1992 году была разработана и успешно прошла испытания вакцина отечественного производства Комбиотех. В настоящее время для вакцинации используются несколько вакцин: Регевак, Бубо-Кок, Бубо-М, АКДС-ГЕП В, а также зарубежные — Инфанрикс Гекса, Шанвак В. Все они прошли тщательные проверки на соответствие требованиям ВОЗ по эффективности и безопасности.
После 1997 года обязательная вакцинация новорождённых была закреплена Федеральным законом и по рекомендации ВОЗ была включена в Национальный календарь профилактических прививок.
Такая стратегия привела к серьёзному снижению заболеваемости в нашей стране. По данным Всемирной организации здравоохранения вакцинопрофилактика позволила добиться снижения инфицирования среди иммунизированных детей до 1%.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Почему важно проводить вакцинацию?
Вирус гепатита А представляет опасность для грудных детей и лиц пожилого возраста — у них он протекает тяжело, но осложнения не характерны. Это заболевание встречается повсеместно, а за счёт его широкой распространённости и простоте инфицирования (через питьевую воду, загрязнённые продукты) представляет серьёзную угрозу здоровью населения.
Так, например, самой серьёзной вспышкой заболевания считается эпидемия 1988 года в Шанхае. По данным эпидемиологов тогда было заражено около 300 000 человек. Инфицирование произошло во время употребления в пищу моллюсков. Причём вирус гепатита А устойчив к воздействию физических факторов, поэтому термическая обработка продуктов не помогла.
Гепатит Е особенно опасен для беременных женщин, так как может приводить к стремительному развитию печёночной недостаточности. В остальных случаях наблюдается выздоровление.
Гепатит D, имеющий тяжёлое течение и приводящий к серьёзным последствиям, поражает лишь людей, инфицированных вирусом гепатита В.
Таким образом, можно заметить, что вакцинация позволяет предотвратить серьёзные последствия: инфицированием гепатитами В и D, а значит, и тяжёлого течения других заболеваний печени.
Поездки в отпуск и командировки не всегда могут хорошо заканчиваться, если вы не проводили вакцинацию. Отправляясь в Индию, Африку, Юго-Восточную Азию и даже Восточную Европу, необходимо позаботиться о профилактике вирусных гепатитов А и В.
Вакцины против гепатита
В настоящее время существуют вакцины рекомбинантные и из плазмы крови. В первом случае используется HBsAg, который синтезируют в клетках молочной железы или дрожжах. Во втором случае - HBsAg получают из плазмы крови. По эффективности эти вакцины не отличаются.
Вакцинация против гепатита В происходит в три этапа: первый — при рождении, а два других одновременно с вакциной АКДС. Такая схема создает у более чем 95% детей повышение титра anti-HBs, а значит – обеспечивает защиту от гепатита В, как минимум, на 15 лет, чаще — пожизненно.
Иммунопрофилактика против гепатита А проводится, чаще всего, с помощью инактивированных вакцин и применяется для детей старше 12 месяцев и взрослых. Курс составляет 2 дозы с интервалом от 6 до 18 месяцев. В нашей стране используют такие вакцины против гепатита А: отечественнае — ГЕП-А-ин-ВАК и зарубежные - Хаврикс, Вакта, Аваксим, Аваксим 80.
В настоящий момент, вакцины от гепатита С не существует, однако в этом направлении ведутся масштабные исследования. Предотвратить заражение можно лишь путём неспецифической профилактики: соблюдением санитарных норм, информированием населения.
Показания и противопоказания
Вакцинацию против гепатита В необходимо проходить всем детям и подросткам в возрасте до 18 лет, а также ранее не вакцинированным людям, и тем, кто подвержен значительному риску инфицирования:
- медицинские работники,
- лица, находящиеся в контакте с HBsAg положительными людьми,
- люди, нуждающиеся в частых переливаниях крови и ее компонентов.

Вакцинацию против гепатита А рекомендуется проводить детям от 12 месяцев и взрослым. Особенно важна своевременная профилактика гепатита следующим лицам:
- люди, часто путешествующие или находящиеся в командировках,
- проживающие с инфицированным человеком.
Плохая санитарная обстановка и отсутствие чистой питьевой воды часто становятся причинами инфицирования.
Противопоказанием к вакцинации может служить наличие в прошлом аллергических реакций к компонентам вакцины.
Вакцина одобрена при беременности и кормлении грудью.
Существуют ли побочные эффекты от вакцинации?
Кроме дискомфорта на месте прививки, нечасто наблюдалось незначительное повышение температуры.
Все проведенные исследования не выявили связи вакцинации с аутоиммунными заболеваниями, диабетом, синдромом Гийена-Барре или множественным склерозом. Крайне редки случаи анафилактических реакций.
Вакцины, применяемые в нашей стране, соответствует стандартам качества, установленным Всемирной организацией здравоохранения: они безопасны, отвечают всем технологическим требованиям, простые в применении и обладают высокой эффективностью.
Вакцинация ребёнка — первый шаг на пути к здоровью и профилактике серьезных заболеваний. Ведь если болезнь проще предотвратить, чем лечить.
Глобальная стратегия по ликвидации вирусного гепатита, как серьезной угрозы здоровью
В 2016 году согласно рекомендациям Всемирной ассамблеи здравоохранения, была разработана стратегия по борьбе с вирусным гепатитом. Эта масштабная кампания предполагает своей целью перспективу прекращения передачи заболевания.
Комплекс действий составлен вплоть до 2030 года, когда планируется достижение окончательных результатов, и включает в себя 5 стратегических направлений.
Ведется масштабная работа по каждому из них. Каждые два года по инициативе ВОЗ и Всемирного альянса по гепатиту проводится саммит, на котором обсуждают способы улучшения стратегии по борьбе с вирусным гепатитом.
Представьте себе масштабы работы, которая проводится для благополучия населения.
Сегодня борьба с гепатитом приобретает приоритет для общественного здравоохранения, а вакцинопрофилактика играет ведущую роль в здоровье нас и наших близких.
Использованные материалы:
- http://www.who.int/immunization/Hepatitis_B_Rus_Mar2008.pdf - вакцины против гепатита В, изложение позиции ВОЗ.
- http://apps.who.int/iris/bitstream/10665/250042/1/WHO-HIV-2016.06-rus.pdf?ua=1 - глобальная стратегия сектора здравоохранения по вирусному гепатиту 2016-2021.
- В.В. Ботвиньева, М.Г. Галицкая, Т.В. Родионова, Н.Е. Ткаченко, Л.С. Намазова-Баранова -«Современные организационные и методические принципы вакцинации детей против гепатита В».
- Лысанов Ю.И., Шаманова Л.В - «Вирусные гепатиты: распространённость и динамика заболеваемости».
- Лапасов С.Х., Хакимова Л.Р., Аблакулова М.Х., Валиева М.Х. - «Диагностика, лечение и профилактика хронического гепатита B с позиции доказательной медицины».
- Т.Г. Дмитриева «Сравнительная клинико-лабораторная характеристика типичных форм вирусного гепатита С, В и микст гепатита В+С у детей».
Автор: Ольга Ройфман
Источник: ММК Формед
|
Способ лечения метастазов в печень рака желудка и толстой кишки |
Дневник |
Способ лечения метастазов в печень рака желудка и толстой кишки
ИЗОБРЕТЕНИЕ
Патент Российской Федерации RU2470675
Область деятельности(техники), к которой относится описываемое изобретение
Изобретение относится к медицине, а именно к онкологии, и может быть использовано в комплексном лечении метастазов в печень, в частности, рака желудка и толстой кишки.
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
 Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ высокочастотной термодеструкции в лечении метастатических опухолей печени (см. Перфилов А.А. Экспериментально-клиническое обоснование высокочастотной термодеструкции в лечении нерезектабельных злокачественных первичных и метастатических опухолей печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2006). Способ заключается в том, что больным проводилось оперативное вмешательство и высокочастотная термодеструкция метастазов в печень с помощью сконструированного аппарата. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако высокочастотная термодеструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели средней продолжительности жизни больных.
Известен способ электролизной деструкции в лечении метастатических опухолей печени (см. Морозов А.Н. Электролизная деструкция злокачественных нерезектабельных новообразований печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2009). Способ заключается в том, что больным проводилось оперативное вмешательство и локальная электролизная деструкция метастазов в печень. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако локальная электролизная деструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели выживаемости больных, улучшение результатов только при первичном раке печени.
Известен способ хирургической химиотерапии в профилактике рецидивов рака, выбранный нами в качестве прототипа (См. Сидоренко Ю.С., Орловская Л.А., Солдаткина Н.В. и соавт. Методика хирургической химиотерапии на аутосредах организма во время операций по поводу злокачественных опухолей молочной железы и толстой кишки. // Хирургия 10, 2006, С.27-29). Способ заключается в том, что во время операции, после удаления опухоли, например молочной железы или толстой кишки, ложе опухоли инфильтрируют аутоплазмой с химиопрепаратами. Показано достоверное снижение числа местных рецидивов опухоли.
Однако способ разработан для лечения опухолей молочной железы и толстой кишки и не может быть использован при лечении метастазов в печень рака желудка и толстой кишки.
Целью изобретения является улучшение результатов лечения метастазов в печень рака желудка и толстой кишки.
Поставленная цель достигается тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является новым, так как оно неизвестно в области медицины при лечении метастазов в печень рака желудка и толстой кишки.
Новизна изобретения заключается в том, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Таким образом, радиочастотная термоаблация метастазов в печень, внутритканевая химиотерапия на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенная на форменных элементах крови способствуют улучшению результатов лечения метастазов в печень рака желудка и толстой кишки.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является промышленно применимым, так как может быть использовано в здравоохранении, медицинских учреждениях онкологического профиля, диспансерах, научно-исследовательских онкологических институтах.
Примеры конкретного применения «Способа лечения метастазов в печень рака желудка и толстой кишки» на больных
Пример 1. Больной Слюнько В.Н., 1948 года рождения, история болезни 14067/е, поступил в отделение общей онкологии РНИОИ 5.9.09 с диагнозом «опухоль сигмовидной кишки, метастаз в левой доле печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на запоры, похудание. Болеет в течение 4 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ.
При фиброколоноскопии в поликлинике РНИОИ обнаружена опухоль сигмовидной кишки. При УЗИ - метастаз в левой доле печени 3 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 9.09.09 выполнена операция - резекция сигмовидной кишки. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастаза в печень под ультразвуковым контролем, в ложе подвергшегося деструкции метастаза введено 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 392541-48 умеренно дифференцированная аденокарцинома с инвазией всех слоев стенки кишки, в лимфоузлах брыжейки - метастазы рака. Послеоперационный диагноз: рак сигмовидной кишки, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 21.9.09 в удовлетворительном состоянии.
Пример 2. Больной Локтионов С.Н., 1950 года рождения, история болезни 19142/е, поступил в отделение общей онкологии РНИОИ 21.11.09 с диагнозом «опухоль желудка, метастазы в печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на рвоту, похудание. Болеет в течение 7 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ. При фиброгастроскопии в поликлинике РНИОИ обнаружена опухоль выходного отдела желудка. При УЗИ - метастаз в левой доле печени 3,5 см и в правой доле печени 2,7 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 25.11.09 выполнена операция - дистальная субтотальная резекция желудка. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастазов в печень под ультразвуковым контролем, в ложе подвергшихся деструкции метастазов введено по 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 841932-38 слизеобразующая аденокарцинома с инвазией всех слоев стенки желудка, в лимфоузлах сальников - метастазы рака. Послеоперационный диагноз: рак желудка, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 7.12.09 в удовлетворительном состоянии. При явках в РНИОИ в течение 9 месяцев после лечения данных за рецидив и метастазы не обнаружено. Самочувствие больного удовлетворительное.
Предлагаемым способом пролечено 9 больных раком желудка и 8 больных раком толстой кишки. Применение радиочастотной термоаблации метастазов в печень, внутритканевой химиотерапии на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенной на форменных элементах крови не вызывают изменений в общем, биохимическом анализе крови, отличаются низкой токсичностью, не нарушают процессов послеоперационного заживления ран. Больные прослежены в интервале от 3 месяцев до 1 года. За период наблюдения не выявлено ни одного случая прогрессирования опухоли.
Технико-экономическая эффективность способа лечения метастазов в печень рака желудка и толстой кишки заключается в том, что использование способа позволяет уменьшить частоту прогрессирования опухоли, способ низко токсичен, прост в исполнении. Способ позволяет проводить комплексное лечение в сжатые сроки, параллельно оперативному вмешательству, уменьшает сроки пребывания больного в стационаре и затраты на лечение метастазов рака.
Формула изобретения
Способ лечения метастазов в печень рака желудка и толстой кишки, включающий операцию, радиочастотную термоаблацию, химиотерапию, отличающийся тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 мин при 37°С; затем выполняют операцию на толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Имя изобретателя: Кит Олег Иванович (RU), Геворкян Юрий Артушевич (RU), Солдаткина Наталья Васильевна (RU), Трифанов Дмитрий Сергеевич (RU), Гречкин Фёдор Николаевич (RU)
Имя патентообладателя: Федеральное государственное бюджетное учреждение "Ростовский научно-исследовательский онкологический институт" Министерства здравоохранения и социального развития Российской Федерации
Почтовый адрес для переписки: 344037, г.Ростов-на-Дону, 14 линия, 63, РНИОИ, рук. отд. научно-мед. информ. и патентовед. О.Г.Ишониной
Дата начала отсчета действия патента: 08.12.2010
Разместил статью: admin
Дата публикации: 27-12-2012, 16:06
Способ лечения метастазов в печень рака желудка и толстой кишки
ИЗОБРЕТЕНИЕ
Патент Российской Федерации RU2470675
Область деятельности(техники), к которой относится описываемое изобретение
Изобретение относится к медицине, а именно к онкологии, и может быть использовано в комплексном лечении метастазов в печень, в частности, рака желудка и толстой кишки.
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
 Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ высокочастотной термодеструкции в лечении метастатических опухолей печени (см. Перфилов А.А. Экспериментально-клиническое обоснование высокочастотной термодеструкции в лечении нерезектабельных злокачественных первичных и метастатических опухолей печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2006). Способ заключается в том, что больным проводилось оперативное вмешательство и высокочастотная термодеструкция метастазов в печень с помощью сконструированного аппарата. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако высокочастотная термодеструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели средней продолжительности жизни больных.
Известен способ электролизной деструкции в лечении метастатических опухолей печени (см. Морозов А.Н. Электролизная деструкция злокачественных нерезектабельных новообразований печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2009). Способ заключается в том, что больным проводилось оперативное вмешательство и локальная электролизная деструкция метастазов в печень. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако локальная электролизная деструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели выживаемости больных, улучшение результатов только при первичном раке печени.
Известен способ хирургической химиотерапии в профилактике рецидивов рака, выбранный нами в качестве прототипа (См. Сидоренко Ю.С., Орловская Л.А., Солдаткина Н.В. и соавт. Методика хирургической химиотерапии на аутосредах организма во время операций по поводу злокачественных опухолей молочной железы и толстой кишки. // Хирургия 10, 2006, С.27-29). Способ заключается в том, что во время операции, после удаления опухоли, например молочной железы или толстой кишки, ложе опухоли инфильтрируют аутоплазмой с химиопрепаратами. Показано достоверное снижение числа местных рецидивов опухоли.
Однако способ разработан для лечения опухолей молочной железы и толстой кишки и не может быть использован при лечении метастазов в печень рака желудка и толстой кишки.
Целью изобретения является улучшение результатов лечения метастазов в печень рака желудка и толстой кишки.
Поставленная цель достигается тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является новым, так как оно неизвестно в области медицины при лечении метастазов в печень рака желудка и толстой кишки.
Новизна изобретения заключается в том, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Таким образом, радиочастотная термоаблация метастазов в печень, внутритканевая химиотерапия на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенная на форменных элементах крови способствуют улучшению результатов лечения метастазов в печень рака желудка и толстой кишки.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является промышленно применимым, так как может быть использовано в здравоохранении, медицинских учреждениях онкологического профиля, диспансерах, научно-исследовательских онкологических институтах.
Примеры конкретного применения «Способа лечения метастазов в печень рака желудка и толстой кишки» на больных
Пример 1. Больной Слюнько В.Н., 1948 года рождения, история болезни 14067/е, поступил в отделение общей онкологии РНИОИ 5.9.09 с диагнозом «опухоль сигмовидной кишки, метастаз в левой доле печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на запоры, похудание. Болеет в течение 4 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ.
При фиброколоноскопии в поликлинике РНИОИ обнаружена опухоль сигмовидной кишки. При УЗИ - метастаз в левой доле печени 3 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 9.09.09 выполнена операция - резекция сигмовидной кишки. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастаза в печень под ультразвуковым контролем, в ложе подвергшегося деструкции метастаза введено 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 392541-48 умеренно дифференцированная аденокарцинома с инвазией всех слоев стенки кишки, в лимфоузлах брыжейки - метастазы рака. Послеоперационный диагноз: рак сигмовидной кишки, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 21.9.09 в удовлетворительном состоянии.
Пример 2. Больной Локтионов С.Н., 1950 года рождения, история болезни 19142/е, поступил в отделение общей онкологии РНИОИ 21.11.09 с диагнозом «опухоль желудка, метастазы в печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на рвоту, похудание. Болеет в течение 7 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ. При фиброгастроскопии в поликлинике РНИОИ обнаружена опухоль выходного отдела желудка. При УЗИ - метастаз в левой доле печени 3,5 см и в правой доле печени 2,7 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 25.11.09 выполнена операция - дистальная субтотальная резекция желудка. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастазов в печень под ультразвуковым контролем, в ложе подвергшихся деструкции метастазов введено по 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 841932-38 слизеобразующая аденокарцинома с инвазией всех слоев стенки желудка, в лимфоузлах сальников - метастазы рака. Послеоперационный диагноз: рак желудка, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 7.12.09 в удовлетворительном состоянии. При явках в РНИОИ в течение 9 месяцев после лечения данных за рецидив и метастазы не обнаружено. Самочувствие больного удовлетворительное.
Предлагаемым способом пролечено 9 больных раком желудка и 8 больных раком толстой кишки. Применение радиочастотной термоаблации метастазов в печень, внутритканевой химиотерапии на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенной на форменных элементах крови не вызывают изменений в общем, биохимическом анализе крови, отличаются низкой токсичностью, не нарушают процессов послеоперационного заживления ран. Больные прослежены в интервале от 3 месяцев до 1 года. За период наблюдения не выявлено ни одного случая прогрессирования опухоли.
Технико-экономическая эффективность способа лечения метастазов в печень рака желудка и толстой кишки заключается в том, что использование способа позволяет уменьшить частоту прогрессирования опухоли, способ низко токсичен, прост в исполнении. Способ позволяет проводить комплексное лечение в сжатые сроки, параллельно оперативному вмешательству, уменьшает сроки пребывания больного в стационаре и затраты на лечение метастазов рака.
Формула изобретения
Способ лечения метастазов в печень рака желудка и толстой кишки, включающий операцию, радиочастотную термоаблацию, химиотерапию, отличающийся тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 мин при 37°С; затем выполняют операцию на толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Имя изобретателя: Кит Олег Иванович (RU), Геворкян Юрий Артушевич (RU), Солдаткина Наталья Васильевна (RU), Трифанов Дмитрий Сергеевич (RU), Гречкин Фёдор Николаевич (RU)
Имя патентообладателя: Федеральное государственное бюджетное учреждение "Ростовский научно-исследовательский онкологический институт" Министерства здравоохранения и социального развития Российской Федерации
Почтовый адрес для переписки: 344037, г.Ростов-на-Дону, 14 линия, 63, РНИОИ, рук. отд. научно-мед. информ. и патентовед. О.Г.Ишониной
Дата начала отсчета действия патента: 08.12.2010
Разместил статью: admin
Дата публикации: 27-12-2012, 16:06
|
Цирроз печени |
Дневник |
Цирроз печени — симптомы и лечение
Цирроз печени — это нарушение формы и функциональности структуры печени под воздействием внешних факторов. Чаще заболевание возникает у мужчин, но и у представительниц слабого пола также есть предрасположенность к этой болезни. Это заболевание занимает третье место в мире по смертности. Давайте же выясним самые главные причины возникновения данного заболевания печени.
В первую очередь цирроз печени считается последствием гепатита С. Также злоупотребление алкогольными напитками провоцирует разрушение печени и возникновение цирроза. Можно отметить и то, что болезнь может возникнуть у работников вредных химических заводов выбрасывающих вредные токсины, ведь они в свою очередь оседают на печени и медленно ее разрушают. Если у больного было обнаружено нарушение желчевыводящего оттока, нужно срочно принимать меры, чтобы восстановить его функциональность, так как в течение года эти нарушения приводят к разрушению печени (циррозу).
К проявлениям цирроза печени относятся:
- резкое похудение;
- отсутствие аппетита;
- ухудшение общего состояния;
- боли в животе;
- кожа и глаза желтеют.
Следует отметить, что вредные частицы, которые разрушают печень, двигаются по организму и доходят до головного мозга. Там под их воздействием начинают происходить необратимые процессы, такие как общее ухудшение сознания, нарушение зрения, нарушения в опорно-двигательной системе. Особенно часто под воздействием вредных частиц появляется излишняя сонливость, человек постоянно чувствует слабость и все время находится или в полудреме, или во сне. Разбудить его и заставить бодрствовать очень сложно.
Хочется подчеркнуть, что цирроз печени излечим, но нужно иметь желание лечится, а также устранить причину его возникновения. То есть, если это алкогольный цирроз – забыть про алкоголь, если гепатитный цирроз – принимать противовирусные средства, а еще лучше обратиться в клинику, которая осуществляет лечение гепатита С в Киеве , так как больному следует постоянно находиться под наблюдением врачей.
Что же делать, чтобы избежать такого заболевания? Первое — это вести жизнь без вредных привычек: алкоголя, наркотиков и никотина. В обязательном порядке нужно принимать современную вакцинацию против всех видов гепатитов. При малейшем нарушении функциональности печени, обязательно обратиться к врачу–специалисту. Печень играет роль мощнейшего очистителя в организме. Не забывайте об этом.

Подпишитесь на наш канал в TELEGRAM
Друзья! Подписывайтесь на наш канал в Telegram и будьте всегда в курсе самых последних новостей. Клац и н овости прилетают прямо к Вам в карман!
Цирроз печени — симптомы и лечение
Цирроз печени — это нарушение формы и функциональности структуры печени под воздействием внешних факторов. Чаще заболевание возникает у мужчин, но и у представительниц слабого пола также есть предрасположенность к этой болезни. Это заболевание занимает третье место в мире по смертности. Давайте же выясним самые главные причины возникновения данного заболевания печени.
В первую очередь цирроз печени считается последствием гепатита С. Также злоупотребление алкогольными напитками провоцирует разрушение печени и возникновение цирроза. Можно отметить и то, что болезнь может возникнуть у работников вредных химических заводов выбрасывающих вредные токсины, ведь они в свою очередь оседают на печени и медленно ее разрушают. Если у больного было обнаружено нарушение желчевыводящего оттока, нужно срочно принимать меры, чтобы восстановить его функциональность, так как в течение года эти нарушения приводят к разрушению печени (циррозу).
К проявлениям цирроза печени относятся:
- резкое похудение;
- отсутствие аппетита;
- ухудшение общего состояния;
- боли в животе;
- кожа и глаза желтеют.
Следует отметить, что вредные частицы, которые разрушают печень, двигаются по организму и доходят до головного мозга. Там под их воздействием начинают происходить необратимые процессы, такие как общее ухудшение сознания, нарушение зрения, нарушения в опорно-двигательной системе. Особенно часто под воздействием вредных частиц появляется излишняя сонливость, человек постоянно чувствует слабость и все время находится или в полудреме, или во сне. Разбудить его и заставить бодрствовать очень сложно.
Хочется подчеркнуть, что цирроз печени излечим, но нужно иметь желание лечится, а также устранить причину его возникновения. То есть, если это алкогольный цирроз – забыть про алкоголь, если гепатитный цирроз – принимать противовирусные средства, а еще лучше обратиться в клинику, которая осуществляет лечение гепатита С в Киеве , так как больному следует постоянно находиться под наблюдением врачей.
Что же делать, чтобы избежать такого заболевания? Первое — это вести жизнь без вредных привычек: алкоголя, наркотиков и никотина. В обязательном порядке нужно принимать современную вакцинацию против всех видов гепатитов. При малейшем нарушении функциональности печени, обязательно обратиться к врачу–специалисту. Печень играет роль мощнейшего очистителя в организме. Не забывайте об этом.

Подпишитесь на наш канал в TELEGRAM
Друзья! Подписывайтесь на наш канал в Telegram и будьте всегда в курсе самых последних новостей. Клац и н овости прилетают прямо к Вам в карман!
|
Печень – функции и роль в организме человека |
Дневник |
Печень – функции и роль в организме человека
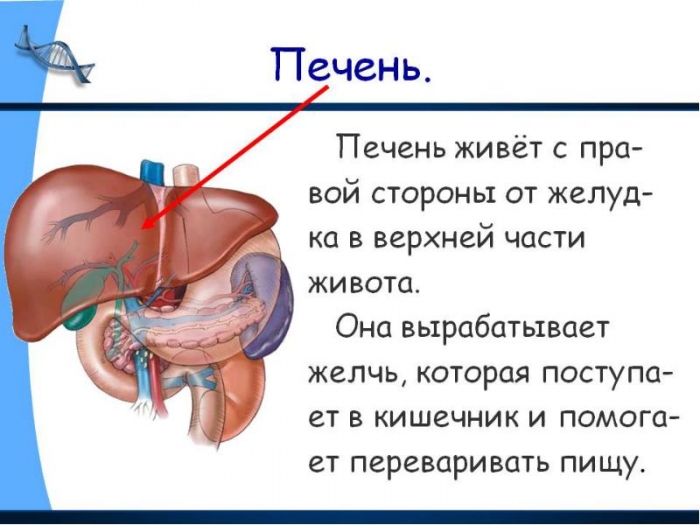
Печень – это наиболее универсальный орган в человеческом теле, который располагается под диафрагмой в брюшной полости и выполняет важнейшие задачи для нормальной работы других органов. Более подробную информацию можно почерпнуть отсюда.
Человек создан так, что все его органы определяются как жизненно необходимые и поддерживающие. Печень определенно принадлежит к жизненно необходимой группе. Ее роль в поддержке жизнестойкости организма нельзя не оценить. Чем сложнее по структуре орган, чем больше нагрузок на него, тем чаще он выходит из строя. Печень обладает хорошей регенераторной восстановительной способностью, но, ни смотря на это, численность заболеваний, которые переходят в печеночную недостаточность, продолжают расти. Болезнь печени сопровождается расстройством одной ее функции, или нарушением всех ее функций, а это зависит от тяжести поражения органа. Прекращение деятельности этого органа приводит к смерти через пару дней.
Печень, в первую очередь, представляет собой крупную пищеварительную железу, которая призвана вырабатывать желчь (она, в свою очередь, необходима для выводного протока и поступает непосредственно в двенадцатиперстную кишку).
Печень по внешнему виду похожа на выпуклую шляпку гриба, с весом от 1200 (у женщин) до 1800 (у мужчин) граммов. Так как этот орган самый горячий, его температура +38,5 °C, то и термин свой берет от слова «печь». В печени непрерывно происходят сложные химические процессы, они выполняются без перерыва.
Печень как хранилище
Печень является своеобразным хранилищем:
• Единственным местом для хранения гликогена, в случае необходимости выводит его в кровь уже как глюкозу.
• В печени хранится примерно два литра крови, которые расходуются при нестандартных ситуациях: в результате шока или при возникновении сильной потери крови.
• Здесь хранятся витамины, которые обеспечивают нормальное функционирование организма (А, В12,D). Работает в обмене веществ витаминов A, B, C, D, E, K, PP, а так же фолиевой кислоты.
• Печень образует и хранит катионы металлов, которые нужны для нашего организма (катион железа, катион меди).
Основные функции этого органа
Нет такого органа в человеческом теле, который бы мог выполнять столько функций, как печень.
• Детоксикация – вследствие непростых биохимических процессов, печень может обезвредить большое количество ядов и аллергенов, вредных веществ (алкоголь, таблетки и тому подобное) и перерабатывает их в малотоксичные, безвредные соединения, которые не трудно вывести из организма.
• Печень обеспечивает выброс желчи, необходимой для процесса переваривания пищи. Пока еды нет в желудке, желчь выделяется и остается в желчном пузыре, ожидая своего часа.
• Участвует в углеводном и жировом обмене веществ. При излишках глюкозы печень конвертирует сахар в гликоген, который накапливается в резерв. При поступлениях углеродов – наступает обратный эффект - превращает гликогены в глюкозу для поддержания функций внутренних органов.
• Поддерживает гомеостаз, благодаря участию в белковом обмене.
• Участвует в синтезе щитовидных, стероидных половых, гормонов надпочечников, когда в организме их много она обезвреживает их.
• Участвует в соединении антител, иммуноглобулинов.
• Выполняет функцию кроветворения во внутриутробном развитии ребенка и у маленьких детей.
Печень – функции и роль в организме человека
Печень – это наиболее универсальный орган в человеческом теле, который располагается под диафрагмой в брюшной полости и выполняет важнейшие задачи для нормальной работы других органов. Более подробную информацию можно почерпнуть отсюда.
Человек создан так, что все его органы определяются как жизненно необходимые и поддерживающие. Печень определенно принадлежит к жизненно необходимой группе. Ее роль в поддержке жизнестойкости организма нельзя не оценить. Чем сложнее по структуре орган, чем больше нагрузок на него, тем чаще он выходит из строя. Печень обладает хорошей регенераторной восстановительной способностью, но, ни смотря на это, численность заболеваний, которые переходят в печеночную недостаточность, продолжают расти. Болезнь печени сопровождается расстройством одной ее функции, или нарушением всех ее функций, а это зависит от тяжести поражения органа. Прекращение деятельности этого органа приводит к смерти через пару дней.
Печень, в первую очередь, представляет собой крупную пищеварительную железу, которая призвана вырабатывать желчь (она, в свою очередь, необходима для выводного протока и поступает непосредственно в двенадцатиперстную кишку).
Печень по внешнему виду похожа на выпуклую шляпку гриба, с весом от 1200 (у женщин) до 1800 (у мужчин) граммов. Так как этот орган самый горячий, его температура +38,5 °C, то и термин свой берет от слова «печь». В печени непрерывно происходят сложные химические процессы, они выполняются без перерыва.
Печень как хранилище
Печень является своеобразным хранилищем:
• Единственным местом для хранения гликогена, в случае необходимости выводит его в кровь уже как глюкозу.
• В печени хранится примерно два литра крови, которые расходуются при нестандартных ситуациях: в результате шока или при возникновении сильной потери крови.
• Здесь хранятся витамины, которые обеспечивают нормальное функционирование организма (А, В12,D). Работает в обмене веществ витаминов A, B, C, D, E, K, PP, а так же фолиевой кислоты.
• Печень образует и хранит катионы металлов, которые нужны для нашего организма (катион железа, катион меди).
Основные функции этого органа
Нет такого органа в человеческом теле, который бы мог выполнять столько функций, как печень.
• Детоксикация – вследствие непростых биохимических процессов, печень может обезвредить большое количество ядов и аллергенов, вредных веществ (алкоголь, таблетки и тому подобное) и перерабатывает их в малотоксичные, безвредные соединения, которые не трудно вывести из организма.
• Печень обеспечивает выброс желчи, необходимой для процесса переваривания пищи. Пока еды нет в желудке, желчь выделяется и остается в желчном пузыре, ожидая своего часа.
• Участвует в углеводном и жировом обмене веществ. При излишках глюкозы печень конвертирует сахар в гликоген, который накапливается в резерв. При поступлениях углеродов – наступает обратный эффект - превращает гликогены в глюкозу для поддержания функций внутренних органов.
• Поддерживает гомеостаз, благодаря участию в белковом обмене.
• Участвует в синтезе щитовидных, стероидных половых, гормонов надпочечников, когда в организме их много она обезвреживает их.
• Участвует в соединении антител, иммуноглобулинов.
• Выполняет функцию кроветворения во внутриутробном развитии ребенка и у маленьких детей.
|
Лактофильтрум - уникальная* комбинация сорбент пребиотик 2-в-1 |
Дневник |
Лактофильтрум ®




Лактофильтрум® – уникальная* комбинация «сорбент + пребиотик» 2-в-1:
- Выводит «лишнее»: очищает организм от токсинов, аллергенов, вредных бактерий за счёт лигнина;
- Помогает нормализовать работу кишечника, восстанавливая микрофлору благодаря лактулозе;
- Благоприятно влияет на кожу, способствуя сокращению высыпаний и зуда 1-3 в результате комплексного действия двух компонентов.
Вопрос-ответ
Можно ли принимать Лактофильтрум при грудном вскармливании?
Лактофильтрум во время лактации не противопоказан, однако советуем проконсультироваться перед началом приёма таблеток Лактофильтрум при грудном вскармливании с лечащим врачом.
Помогает ли Лактофильтрум от высыпаний на коже?
Причин высыпаний на коже может быть множество. В первую очередь необходимо выяснить причину их появления, так как они могут являться симптомом ряда заболеваний. Для этого необходимо обратиться к врачу - дерматологу или аллергологу, которые проведут полное обследование, поставят диагноз и назначат комплексное лечение.
Одними из возможных причин покраснений и воспалений на коже могут быть дисбактериоз (нарушение баланса микрофлоры кишечника) или аллергия.
Дисбактериоз и аллергические заболевания (атопический дерматит, крапивница 4 ) являются показаниями к применению препарата Лактофильтрум.
Таким образом, Лактофильтрум от высыпаний на коже может помочь, если они возникли из-за нарушений работы кишечника (дисбактериоз) 4,5 или стали проявлением аллергической реакции.
Как принимать Лактофильтрум?
Принимать Лактофильтрум следует внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств 3 раза в день:
Способ применения Лактофильтрум при дисбактериозе кишечника:
- взрослым и детям старше 12 лет - по 2-3 таблетки.
- детям от 8 до 12 лет - по 1-2 таблетки;
- детям от 3 до 7 лет - по 1 таблетке;
- детям от 1 года до 3 лет - по 1/2 таблетки;
При бактериальном вагинозе (дисбиозе влагалища) рекомендуется пить по 2 таблетки Лактофильтрум.
Средняя продолжительность курса лечения – 2-3 недели.
Сколько стоит Лактофильтрум?
Средняя розничная цена Лактофильтрум 30 таблеток в упаковке составляет 300 рублей.
Средняя розничная цена Лактофильтрум 60 таблеток в упаковке - около 430 рублей 6 .
Как принимать Лактофильтрум при аллергии?
При аллергии Лактофильтрум может применяться в составе комплексной терапии атопического дерматита и крапивницы.
Способ применения и дозы: внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств 3 раза в день. Доза препарата подбирается в зависимости от возраста, заболевания и выраженности симптомов заболевания.
Как принимать Лактофильтрум совместно с противозачаточными или иными таблетками, не нейтрализует ли данный препарат остальные?
Согласно инструкции по применению Лактофильтрум, препарат может использоваться в комплексной терапии совместно с другими лекарственными препаратами при соблюдении правила раздельного приема.
Лактофильтрум принимается внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств.
В инструкции написано, что принимать Лактофильтрум нужно за час до еды. Почему такие временные рамки и на что это влияет?
В состав Лактофильтрум входит лигнин гидролизный - природный энтеросорбент, обладающий высокой сорбирующей активностью. Так как сорбенты кроме токсических веществ могут адсорбировать и полезные вещества, которые содержатся в пище, необходимо соблюдать правила раздельного приема. Также возможно снижение лечебного эффекта некоторых одновременно принимаемых внутрь препаратов.
Может ли препарат Лактофильтрум содержать следы белка коровьего молока (у ребёнка аллергия на данный белок и некоторые другие белки)?
В составе Лактофильтрум не содержатся белки коровьего молока, однако присутствуют продукты переработки молока, а именно: галактоза и лактоза. Часто с непереносимостью белка коровьего молока существует и непереносимость лактозы. Для решения вопроса о возможности приема Лактофильтрум в данном случае необходимо обратиться к специалисту.
Лактофильтрум ®




Лактофильтрум® – уникальная* комбинация «сорбент + пребиотик» 2-в-1:
- Выводит «лишнее»: очищает организм от токсинов, аллергенов, вредных бактерий за счёт лигнина;
- Помогает нормализовать работу кишечника, восстанавливая микрофлору благодаря лактулозе;
- Благоприятно влияет на кожу, способствуя сокращению высыпаний и зуда 1-3 в результате комплексного действия двух компонентов.
Вопрос-ответ
Можно ли принимать Лактофильтрум при грудном вскармливании?
Лактофильтрум во время лактации не противопоказан, однако советуем проконсультироваться перед началом приёма таблеток Лактофильтрум при грудном вскармливании с лечащим врачом.
Помогает ли Лактофильтрум от высыпаний на коже?
Причин высыпаний на коже может быть множество. В первую очередь необходимо выяснить причину их появления, так как они могут являться симптомом ряда заболеваний. Для этого необходимо обратиться к врачу - дерматологу или аллергологу, которые проведут полное обследование, поставят диагноз и назначат комплексное лечение.
Одними из возможных причин покраснений и воспалений на коже могут быть дисбактериоз (нарушение баланса микрофлоры кишечника) или аллергия.
Дисбактериоз и аллергические заболевания (атопический дерматит, крапивница 4 ) являются показаниями к применению препарата Лактофильтрум.
Таким образом, Лактофильтрум от высыпаний на коже может помочь, если они возникли из-за нарушений работы кишечника (дисбактериоз) 4,5 или стали проявлением аллергической реакции.
Как принимать Лактофильтрум?
Принимать Лактофильтрум следует внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств 3 раза в день:
Способ применения Лактофильтрум при дисбактериозе кишечника:
- взрослым и детям старше 12 лет - по 2-3 таблетки.
- детям от 8 до 12 лет - по 1-2 таблетки;
- детям от 3 до 7 лет - по 1 таблетке;
- детям от 1 года до 3 лет - по 1/2 таблетки;
При бактериальном вагинозе (дисбиозе влагалища) рекомендуется пить по 2 таблетки Лактофильтрум.
Средняя продолжительность курса лечения – 2-3 недели.
Сколько стоит Лактофильтрум?
Средняя розничная цена Лактофильтрум 30 таблеток в упаковке составляет 300 рублей.
Средняя розничная цена Лактофильтрум 60 таблеток в упаковке - около 430 рублей 6 .
Как принимать Лактофильтрум при аллергии?
При аллергии Лактофильтрум может применяться в составе комплексной терапии атопического дерматита и крапивницы.
Способ применения и дозы: внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств 3 раза в день. Доза препарата подбирается в зависимости от возраста, заболевания и выраженности симптомов заболевания.
Как принимать Лактофильтрум совместно с противозачаточными или иными таблетками, не нейтрализует ли данный препарат остальные?
Согласно инструкции по применению Лактофильтрум, препарат может использоваться в комплексной терапии совместно с другими лекарственными препаратами при соблюдении правила раздельного приема.
Лактофильтрум принимается внутрь, при необходимости после предварительного измельчения, запивая водой, за час до еды и приема других лекарственных средств.
В инструкции написано, что принимать Лактофильтрум нужно за час до еды. Почему такие временные рамки и на что это влияет?
В состав Лактофильтрум входит лигнин гидролизный - природный энтеросорбент, обладающий высокой сорбирующей активностью. Так как сорбенты кроме токсических веществ могут адсорбировать и полезные вещества, которые содержатся в пище, необходимо соблюдать правила раздельного приема. Также возможно снижение лечебного эффекта некоторых одновременно принимаемых внутрь препаратов.
Может ли препарат Лактофильтрум содержать следы белка коровьего молока (у ребёнка аллергия на данный белок и некоторые другие белки)?
В составе Лактофильтрум не содержатся белки коровьего молока, однако присутствуют продукты переработки молока, а именно: галактоза и лактоза. Часто с непереносимостью белка коровьего молока существует и непереносимость лактозы. Для решения вопроса о возможности приема Лактофильтрум в данном случае необходимо обратиться к специалисту.
|
Цирроз печени: история болезни |
Дневник |
Составление истории болезни при циррозе печени
Одним из главных компонентов назначения правильного лечения такого опасного заболевания, как цирроз печени и ведения больного является то, насколько правильно врачом составлена история болезни.
Жалобы больного
Это первый шаг поиска причины недомогания, который содержит история болезни.
Компенсированный цирроз (начальная стадия) сопровождается такими явлениями:
- эпизодически появляется боль в области правого подреберья (тупая);
- незначительное снижение массы тела;
- общее недомогание, слабость;
- слабо выраженные явления диспепсии — тошнота;
- t — 37–37,5 оС.
Субкомпенсированный цирроз печени характеризуется более выразительными симптомами:
- утомляемость и значительное снижение работоспособности;
- сниженный аппетит;
- длительные приступы боли в правом подреберье;
- выраженная диспепсия, которая проявляется в тошноте, рвоте, повышенном газообразовании, частых поносах и запорах;
- зуд кожи, если на то нет других причин;
- желтушность кожи, белковых оболочек глаз.
- t —— до 37,5 С.
На декомпенсированный цирроз указывают следующие признаки:
- выраженная диспепсия;
- большая потеря веса;
- частые кровотечения – носовые, желудочные, кровоточивость десен;
- большие размеры живота из-за асцита (состояния, при котором в брюшной полости скапливается свободная жидкость);
- нарушения в поведении, сознании, мышлении;
- t от 37,5 ос.
Анамнез заболевания
На этом этапе врач выясняет:
- дату начала заболевания, сопутствующие обстоятельства;
- начальные симптомы;
- какова динамика развития симптомов;
- как часто бывают осложнения;
- когда было первичное обращение к специалисту по поводу болезни, предполагаемый диагноз, использованные методы исследования и результаты, характер терапии и ее влияние на развитие болезни.
Анамнез жизни больного
Кроме кратких биографических данных о самом пациенте и его семье, история болезни содержит сведения о трудовой деятельности, быте, пагубных привычках, ранее перенесенных заболеваниях, половых контактах. В этом опросе выявляют факторы риска, которые способствуют развитию заболевания. К наиболее весомым относят:
- наличие хронических форм вирусных гепатитов В, С, D, G;
- злоупотребление алкоголем;
- нарушение обменных процессов, в частности, гемохроматоз — обмен железа, гепатолентикулярная дегенерация – обмен меди; наличие сахарного диабета, тиреотоксикоза;
- холестаз — застой желчи на фоне длительного сдавления или закупорки желчных протоков;
- недостаточность функции сердца;
- вредное производство с постоянным воздействием на организм ядов, грибов, токсинов;
- аутоиммунные недуги органа;
- недостаток в питании белков, витаминов;
- неалкогольный стеатогепатит, когда жировая дистрофия, при которой печеночные клетки замещаются жировыми, сочетается с воспалительными изменениями;
- избыток витамина А в организме;
- инфекции в хронической форме.
Объективный осмотр
Осмотр проводится для того, чтобы доктор смог выделить главные клинические синдромы болезни, которые необходимы для постановки диагноза. К таким симптомам относят:
- желтизна кожи, слизистых оболочек, склер;
- атрофия мышц, похудение, недостаток жировой ткани;
- четкая выраженность капилляров на лице;
- увеличение молочных желез у пациентов-мужчин;
- расширение вен в области живота;
- отеки на ногах;
- пупочные, бедренные, паховые грыжи;
- красный цвет кожи на ладонях, иногда – на подошвах;
- ярко-красный, блестящий, будто лакированный язык,
- концевые фаланги пальцев расширены, напоминают барабанные палочки;
- мелкоточечная геморрагическая сыпь.
В результате расширенного исследования наблюдаются такие клинические проявления:
- при перкуссии живота звуки глухие;
- объем и тонус мышц снижены;
- температура тела повышена;
- частота пульса выше нормы;
- повышено артериальное давление.
Информативным методом осмотра является пальпация. Цирроз характеризуется увеличением печени, селезенки, которое мало заметно в начальной стадии. При перкуссии обнаруживается смещение границ органов. Если в компенсированной стадии консистенция органа остается неизменной, то в стадии декомпенсации орган выходит за границы реберной дуги больше чем на 2 см, ткань уплотнена, с бугристой, неровной поверхностью. При нажатии в области органа больной ощущает боль.
Предварительный диагноз
Когда поставлен предварительный диагноз, врач дифференцирует заболевание с другими недугами, которые имеют похожую клиническую картину. К ним относятся:
- рак печени, цирроз-рак;
- фиброз;
- болезнь Вильсона — Коновалова;
- альвеолярный эхинококкоз;
- гемохроматоз;
- конструктивный перикардит;
- сердечный цирроз;
- доброкачественный сублейкемический миелоз;
- амилоидоз печени;
- макроглобулинемия Вальденстрема.
Обследование пациента
Лабораторные исследования
Основные лабораторные исследования, проводимые при подозрении патологию:
| Название исследования | Отклонения |
| Общий анализ мочи | Белок, эритроциты |
| Общий анализ крови | Анемия, ускорение СОЭ, высокий уровень лейкоцитов |
| Биохимический анализ крови | Рост фракций билирубина, ферментов (АлТ, АсТ, ГГТ), снижение альбуминов, протромбина, холестерина, увеличение фибрина, другие изменения |
Компенсированный цирроз не всегда сопровождается изменением состава крови, на заболевание могут указывать незначительная активизация сывороточных трансаминаз или гамма-глутамилтранспептидазы.При декомпенсированной стадии развиваются портальная гипертензия и печеночная энцефалопатия, которые и являются основными симптомами.
Тяжесть степени заболевания оценивают по Чайлд-Пью. Сначала оценивают тяжесть проявлений по таблице:
| Показатель | 1 | 2 | 3 |
| Асцит | Нет | Мягкий, поддается методам лечения | Напряженный, плохо лечится |
| Энцефалопатия | 0 | 1–2 | 3–4 |
| Билирубин, мкгмоль/л (мг%) | До 34 (2,0) | От 34 до 51 (2,0–3,0) | От 51 (от 3,0) |
| Альбумин | От 35 г | От 28 до 35 г | До 28 г |
| Протромбиновое время (протромбиновый индекс) | 1–3 с (от 60%) | 4–6 с (40–60%) | От 6 с (до 40%) |
Затем подсчитывают баллы:
- Компенсированный, или класс А — до 6;
- Субкомпенсированный, или класс В — 7–9;
- Декомпенсированный, или класс С – 10–15.
Дополнительные исследования
Для выявления заболевания используют и другие методы.
УЗИ — информативное исследование, особенно в декомпенсированной стадии. Позволяет отличить от эхинококкоза (при последующем лабораторном исследовании на предмет антител к паразиту). На поздних стадиях видно уменьшение правой доли и даже уменьшение органа в целом.
Лапароскопическая диагностика (метод малоинвазивного хирургического вмешательства). Врач посредством хирургических инструментов визуально осматривает поверхность печени, что необходимо при дифференциации диагноза.
Биопсия (взятие частицы ткани), гистология (микроскопическое исследование отобранной ткани) — позволяет отличить заболевание от рака и поставить диагноз. На цирроз печени указывают такие явления:
- узлы окружены соединительной тканью;
- гепатоциты разного размера, просветы сосудов неравномерно изменены;
- При активной форме наблюдаются некротические процессы ткани, клетки набухают, не просматривается разделение между фиброзом и здоровой тканью, при неактивной форме отсутствуют некрозы, граница между измененной и нормальной тканью четкая.
Фиброгастродуоденоскопия выявляет расширенные вены пищевода, обнаруживает внутренние кровотечения органов ЖКТ.
План лечения
История болезни содержит план лечения, который состоит из пунктов:
- Устранение причин — нейтрализация вируса, исключение воздействия поражающего вещества, нормализация застоя желчи или лечение наследственных заболеваний и т. д.
- Медикаментозное лечение, направленное на повышение метаболизма клеток органа, их стабилизацию и восстановление. При использовании трансфузионной терапии увеличивается число тромбоцитов, улучшается деятельность свертывающей системы крови. Используются диуретики для удаления избытка жидкости, ферментные лекарственные средства, витамины. По показаниям врач назначает глюкокортикоидные гормоны.
- Переход на диетическое питание – основной метод не только лечения, но и профилактики. Принцип диеты – употребление легкоусвояемых продуктов, достаточное количество жидкости и витаминов. Организовывают прием пищи каждые 3–4 часа.
- Радикальное хирургическое лечение назначают, если консервативное лечение не было результативным. Тогда проводится пересадка печени.
Прогноз
Наиболее тяжелыми осложнениями болезни являются:
- кровотечения в желудке или кишечнике;
- асцит – наблюдался у 83,2% больных в терминальной стадии, у 22% развивался не раньше чем за месяц до смерти;
- энцефалопатия;
- рак печени — в последнее время наблюдается рост случаев этого осложнения.
Прогностический индекс для этой болезни рассчитывают, используя регрессионную модель пропорционального риска Кокса. К неблагоприятным факторам относятся:
- употребление больших доз спиртных напитков;
- рост величины протромбинового времени;
- сильная выраженность асцита — только 1 из 4 пациентов живет дольше 3 лет;
- печеночная энцефалопатия — больные умирают, в среднем, через 12 месяцев;
- наличие желудочных и кишечных кровотечений;
- пожилой возраст;
- высокий уровень билирубина;
- несбалансированное питание;
- нет результата через 4 недели после того, как начат курс лечения;
- уровень альбумина в сыворотке крови ниже 2,5%;
- наличие асцита при использовании значительного количества диуретиков.
Наиболее опасен вирусный цирроз. Самым благоприятным считается алкогольный и билиарный цирроз. В первом случае при отказе от спиртных напитков больные могут жить 7 лет и дольше, если отсутствуют другие неблагоприятные факторы болезни. Однако для женщин прогноз в этом случае хуже, поскольку у них клетки печени более восприимчивы к этанолу. Во втором случае больные живут 6 и больше лет от времени появления первых симптомов.
Сильно ухудшают прогноз тяжелые заболевания других органов, особенно онкология. При раковых недугах продолжительность жизни в большей мере зависит именно от них.
Составление истории болезни при циррозе печени

Одним из главных компонентов назначения правильного лечения такого опасного заболевания, как цирроз печени и ведения больного является то, насколько правильно врачом составлена история болезни.
Жалобы больного

Это первый шаг поиска причины недомогания, который содержит история болезни.
Компенсированный цирроз (начальная стадия) сопровождается такими явлениями:
- эпизодически появляется боль в области правого подреберья (тупая);
- незначительное снижение массы тела;
- общее недомогание, слабость;
- слабо выраженные явления диспепсии — тошнота;
- t — 37–37,5 оС.
Субкомпенсированный цирроз печени характеризуется более выразительными симптомами:
- утомляемость и значительное снижение работоспособности;
- сниженный аппетит;
- длительные приступы боли в правом подреберье;
- выраженная диспепсия, которая проявляется в тошноте, рвоте, повышенном газообразовании, частых поносах и запорах;
- зуд кожи, если на то нет других причин;
- желтушность кожи, белковых оболочек глаз.
- t —— до 37,5 С.
На декомпенсированный цирроз указывают следующие признаки:
- выраженная диспепсия;
- большая потеря веса;
- частые кровотечения – носовые, желудочные, кровоточивость десен;
- большие размеры живота из-за асцита (состояния, при котором в брюшной полости скапливается свободная жидкость);
- нарушения в поведении, сознании, мышлении;
- t от 37,5 ос.
Анамнез заболевания

На этом этапе врач выясняет:
- дату начала заболевания, сопутствующие обстоятельства;
- начальные симптомы;
- какова динамика развития симптомов;
- как часто бывают осложнения;
- когда было первичное обращение к специалисту по поводу болезни, предполагаемый диагноз, использованные методы исследования и результаты, характер терапии и ее влияние на развитие болезни.
Анамнез жизни больного

Кроме кратких биографических данных о самом пациенте и его семье, история болезни содержит сведения о трудовой деятельности, быте, пагубных привычках, ранее перенесенных заболеваниях, половых контактах. В этом опросе выявляют факторы риска, которые способствуют развитию заболевания. К наиболее весомым относят:
- наличие хронических форм вирусных гепатитов В, С, D, G;
- злоупотребление алкоголем;
- нарушение обменных процессов, в частности, гемохроматоз — обмен железа, гепатолентикулярная дегенерация – обмен меди; наличие сахарного диабета, тиреотоксикоза;
- холестаз — застой желчи на фоне длительного сдавления или закупорки желчных протоков;
- недостаточность функции сердца;
- вредное производство с постоянным воздействием на организм ядов, грибов, токсинов;
- аутоиммунные недуги органа;
- недостаток в питании белков, витаминов;
- неалкогольный стеатогепатит, когда жировая дистрофия, при которой печеночные клетки замещаются жировыми, сочетается с воспалительными изменениями;
- избыток витамина А в организме;
- инфекции в хронической форме.
Объективный осмотр

Осмотр проводится для того, чтобы доктор смог выделить главные клинические синдромы болезни, которые необходимы для постановки диагноза. К таким симптомам относят:
- желтизна кожи, слизистых оболочек, склер;
- атрофия мышц, похудение, недостаток жировой ткани;
- четкая выраженность капилляров на лице;
- увеличение молочных желез у пациентов-мужчин;
- расширение вен в области живота;
- отеки на ногах;
- пупочные, бедренные, паховые грыжи;
- красный цвет кожи на ладонях, иногда – на подошвах;
- ярко-красный, блестящий, будто лакированный язык,
- концевые фаланги пальцев расширены, напоминают барабанные палочки;
- мелкоточечная геморрагическая сыпь.
В результате расширенного исследования наблюдаются такие клинические проявления:
- при перкуссии живота звуки глухие;
- объем и тонус мышц снижены;
- температура тела повышена;
- частота пульса выше нормы;
- повышено артериальное давление.
Информативным методом осмотра является пальпация. Цирроз характеризуется увеличением печени, селезенки, которое мало заметно в начальной стадии. При перкуссии обнаруживается смещение границ органов. Если в компенсированной стадии консистенция органа остается неизменной, то в стадии декомпенсации орган выходит за границы реберной дуги больше чем на 2 см, ткань уплотнена, с бугристой, неровной поверхностью. При нажатии в области органа больной ощущает боль.
Предварительный диагноз
Когда поставлен предварительный диагноз, врач дифференцирует заболевание с другими недугами, которые имеют похожую клиническую картину. К ним относятся:
- рак печени, цирроз-рак;
- фиброз;
- болезнь Вильсона — Коновалова;
- альвеолярный эхинококкоз;
- гемохроматоз;
- конструктивный перикардит;
- сердечный цирроз;
- доброкачественный сублейкемический миелоз;
- амилоидоз печени;
- макроглобулинемия Вальденстрема.
Обследование пациента
Лабораторные исследования
Основные лабораторные исследования, проводимые при подозрении патологию:
| Название исследования | Отклонения |
| Общий анализ мочи | Белок, эритроциты |
| Общий анализ крови | Анемия, ускорение СОЭ, высокий уровень лейкоцитов |
| Биохимический анализ крови | Рост фракций билирубина, ферментов (АлТ, АсТ, ГГТ), снижение альбуминов, протромбина, холестерина, увеличение фибрина, другие изменения |
Компенсированный цирроз не всегда сопровождается изменением состава крови, на заболевание могут указывать незначительная активизация сывороточных трансаминаз или гамма-глутамилтранспептидазы.При декомпенсированной стадии развиваются портальная гипертензия и печеночная энцефалопатия, которые и являются основными симптомами.
Тяжесть степени заболевания оценивают по Чайлд-Пью. Сначала оценивают тяжесть проявлений по таблице:
| Показатель | 1 | 2 | 3 |
| Асцит | Нет | Мягкий, поддается методам лечения | Напряженный, плохо лечится |
| Энцефалопатия | 0 | 1–2 | 3–4 |
| Билирубин, мкгмоль/л (мг%) | До 34 (2,0) | От 34 до 51 (2,0–3,0) | От 51 (от 3,0) |
| Альбумин | От 35 г | От 28 до 35 г | До 28 г |
| Протромбиновое время (протромбиновый индекс) | 1–3 с (от 60%) | 4–6 с (40–60%) | От 6 с (до 40%) |
Затем подсчитывают баллы:
- Компенсированный, или класс А — до 6;
- Субкомпенсированный, или класс В — 7–9;
- Декомпенсированный, или класс С – 10–15.
Дополнительные исследования
Для выявления заболевания используют и другие методы.
УЗИ — информативное исследование, особенно в декомпенсированной стадии. Позволяет отличить от эхинококкоза (при последующем лабораторном исследовании на предмет антител к паразиту). На поздних стадиях видно уменьшение правой доли и даже уменьшение органа в целом.
Лапароскопическая диагностика (метод малоинвазивного хирургического вмешательства). Врач посредством хирургических инструментов визуально осматривает поверхность печени, что необходимо при дифференциации диагноза.
Биопсия (взятие частицы ткани), гистология (микроскопическое исследование отобранной ткани) — позволяет отличить заболевание от рака и поставить диагноз. На цирроз печени указывают такие явления:
- узлы окружены соединительной тканью;
- гепатоциты разного размера, просветы сосудов неравномерно изменены;
- При активной форме наблюдаются некротические процессы ткани, клетки набухают, не просматривается разделение между фиброзом и здоровой тканью, при неактивной форме отсутствуют некрозы, граница между измененной и нормальной тканью четкая.
Фиброгастродуоденоскопия выявляет расширенные вены пищевода, обнаруживает внутренние кровотечения органов ЖКТ.
План лечения
История болезни содержит план лечения, который состоит из пунктов:
- Устранение причин — нейтрализация вируса, исключение воздействия поражающего вещества, нормализация застоя желчи или лечение наследственных заболеваний и т. д.
- Медикаментозное лечение, направленное на повышение метаболизма клеток органа, их стабилизацию и восстановление. При использовании трансфузионной терапии увеличивается число тромбоцитов, улучшается деятельность свертывающей системы крови. Используются диуретики для удаления избытка жидкости, ферментные лекарственные средства, витамины. По показаниям врач назначает глюкокортикоидные гормоны.
- Переход на диетическое питание – основной метод не только лечения, но и профилактики. Принцип диеты – употребление легкоусвояемых продуктов, достаточное количество жидкости и витаминов. Организовывают прием пищи каждые 3–4 часа.
- Радикальное хирургическое лечение назначают, если консервативное лечение не было результативным. Тогда проводится пересадка печени.
Прогноз
Наиболее тяжелыми осложнениями болезни являются:
- кровотечения в желудке или кишечнике;
- асцит – наблюдался у 83,2% больных в терминальной стадии, у 22% развивался не раньше чем за месяц до смерти;
- энцефалопатия;
- рак печени — в последнее время наблюдается рост случаев этого осложнения.
Прогностический индекс для этой болезни рассчитывают, используя регрессионную модель пропорционального риска Кокса. К неблагоприятным факторам относятся:
- употребление больших доз спиртных напитков;
- рост величины протромбинового времени;
- сильная выраженность асцита — только 1 из 4 пациентов живет дольше 3 лет;
- печеночная энцефалопатия — больные умирают, в среднем, через 12 месяцев;
- наличие желудочных и кишечных кровотечений;
- пожилой возраст;
- высокий уровень билирубина;
- несбалансированное питание;
- нет результата через 4 недели после того, как начат курс лечения;
- уровень альбумина в сыворотке крови ниже 2,5%;
- наличие асцита при использовании значительного количества диуретиков.
Наиболее опасен вирусный цирроз. Самым благоприятным считается алкогольный и билиарный цирроз. В первом случае при отказе от спиртных напитков больные могут жить 7 лет и дольше, если отсутствуют другие неблагоприятные факторы болезни. Однако для женщин прогноз в этом случае хуже, поскольку у них клетки печени более восприимчивы к этанолу. Во втором случае больные живут 6 и больше лет от времени появления первых симптомов.
Сильно ухудшают прогноз тяжелые заболевания других органов, особенно онкология. При раковых недугах продолжительность жизни в большей мере зависит именно от них.
|
Лямблии в печени: симптомы, лечение, пути инфицирования, Лучший выбор для Вашего дома |
Дневник |
Лямблиоз печени
Появившиеся у взрослого человека лямблии в печени известны, как лямблиоз. Заражение протозойными паразитами происходит разными путями, при этом патология представляет опасность для здоровья пациента. При запущенном течении отклонение дополняется бактериальным заражением, на фоне которого сокращается количество гепатоцитов внутреннего органа, что негативно сказывается на его функционировании. Определить лямблии у ребенка и взрослого удается с помощью комплексной диагностики, после которой подбирается индивидуальное лечение против паразитов.
Пути инфицирования
Разные паразиты могут спровоцировать печеночную дисфункцию, что подробнее указывается в etopechen.ru/. Нередко диагностируется лямблиоз, который определяют при активности лямблий. Основным источником заражения является инфицированный человек. Паразиты передаются часто фекально-оральным путем, и нередко диагностируются у детей, которые недостаточно тщательно следят за гигиеной рук. Переносчиками лямблий являются домашние животные и некоторые насекомые. Проникнуть гельминты могут посредством воды, продуктов питания и через предметы бытового использования. Выделяют такие причины прогрессирования лямблий в печени:
- недостаточное соблюдение правил гигиеничности;
- употребление плохо помытых овощей и фруктов;
- прием некипяченой воды;
- неблагоприятные санитарные условия, в которых проживает человек;
- использование чужих предметов;
- контакты с почвой.
Вероятность, что лямблиоз печени проявится, возрастает при ослабленной иммунной системе, врожденных патологиях, нарушениях со стороны органов пищеварительной системы. Нередко паразиты обнаруживаются у людей, которые злоупотребляют безбелковыми диетами.
Как распознать симптомы?
Лямблии у взрослых и детей могут долгое время могут не выявляться, из-за чего возникают серьезные функциональные нарушения со стороны печени. Общие признаки заболевания также ошибочно могут приниматься за другие печеночные или кишечные болезни. Выявить отклонение на начальных порах удается при помощи болевого синдрома, который проявляется под правым ребром. Выделяют и другие симптомы лямблий в печени у взрослых:
- нарушенная работа желчевыводящих путей;
- воспалительная реакция в желчном пузыре;
- появление белесого налета на языке;
- неприятный, горьковатый привкус в полости рта;
- увеличение печени и изменение ее структуры;
- длительные боли, возникающие при несвоевременном приеме еды;
- нарушенный аппетит;
- подташнивание и рвотные позывы;
- изжога;
- усиленное скопление газов;
- проблемы со стулом;
- проявление астеноневротического синдрома;
- зудящие высыпания на кожном покрове и возникновение других аллергических реакции в области глаз, носа, верхних дыхательных путей.
Представляет ли опасность?
Сами по себе паразиты не грозят серьезными трудностями и не несут угрозы здоровью больного. Если вовремя не провести диагностику и лечение лямблий в печени, то вероятны неприятные последствия, с которыми в дальнейшем сложнее справиться. Осложнения также вероятны при проведении самолечения. Нередко на фоне нарушения прогрессирует гепатит разного типа. Тяжелым последствием лямблиоза в печени является цирроз или развитие онкологической болезни.
Диагностика
Лечить лямблии возможно после комплексного обследования, которое проводится в медицинском учреждении. При подозрениях на лямблиоз в печени требуется обратиться к гепатологу либо паразитологу. Врач выясняет тревожащие больного признаки и определяет тяжесть нарушения. Установить точный диагноз удается при помощи таких процедур:
- лабораторное исследование каловых масс на определение гельминтов;
- диагностика печени посредством ультразвуковых волн;
- холецистография;
- гемограмма на измерение эозинофилов и моноцитов в крови;
- иммунологические анализы;
- биохимическое исследование крови.
Необходимое лечение

Устранить патологические признаки лямблий в организме взрослого и ребенка удается при помощи комплексной терапии. Больному прописываются противопаразитарные медикаменты, которые требуется принимать на протяжении 21 дня. Эффективно справляются с патологией такие препараты:
Лекарства обязательно дополняют энтеросорбентами, ферментами и антигистаминными препаратами. Не менее важна при терапии лямблий в печени диета, которой придерживаются во время и после лечебных процедур. Благодаря особому питанию удается нормализовать печеночную и кишечную функцию, укрепить иммунитет. Больному требуется употреблять овощи и фрукты в свежем виде, разные каши, растительные масла. По возможности отказываются от продуктов, содержащих углеводы. А также можно дополнить консервативное лечение при лямблиях в печени народными средствами. Рекомендован рассол квашеной капусты, мякоть кокосового ореха и молоко кокоса, которые употребляют внутрь перед едой.
Для устранения лямблиоза возможно воспользоваться тыквенными семенами, которые предварительно мелко измельчают. Продукт совмещают с медом и разводят с водой до получения сметанообразной смеси. Употребляют не более 150 грамм ежедневно перед приемом пищи.
Профилактические меры
Чтобы в печени не тревожили лямблии, стоит тщательно следить за чистотой рук, регулярно моя их, особенно перед употреблением еды. Предупредить развитие лямблиоза помогает тщательное промывание свежих фруктов и овощей перед их приемом. Не рекомендуется пить неочищенную воду, взятую из загрязненных водоемов. Избежать отклонения во внутреннем органе удается, если пациент будет купаться в проверенных местах с проточной водой, поскольку в них содержится много патогенных микроорганизмов, которые попадают в организм человека при заглатывании воды. Если избежать лямблий в печени все же не удалось, то требуется вовремя обращаться к врачу, не занимаясь самолечением.
Лямблиоз печени
Появившиеся у взрослого человека лямблии в печени известны, как лямблиоз. Заражение протозойными паразитами происходит разными путями, при этом патология представляет опасность для здоровья пациента. При запущенном течении отклонение дополняется бактериальным заражением, на фоне которого сокращается количество гепатоцитов внутреннего органа, что негативно сказывается на его функционировании. Определить лямблии у ребенка и взрослого удается с помощью комплексной диагностики, после которой подбирается индивидуальное лечение против паразитов.
Пути инфицирования
Разные паразиты могут спровоцировать печеночную дисфункцию, что подробнее указывается в etopechen.ru/. Нередко диагностируется лямблиоз, который определяют при активности лямблий. Основным источником заражения является инфицированный человек. Паразиты передаются часто фекально-оральным путем, и нередко диагностируются у детей, которые недостаточно тщательно следят за гигиеной рук. Переносчиками лямблий являются домашние животные и некоторые насекомые. Проникнуть гельминты могут посредством воды, продуктов питания и через предметы бытового использования. Выделяют такие причины прогрессирования лямблий в печени:
- недостаточное соблюдение правил гигиеничности;
- употребление плохо помытых овощей и фруктов;
- прием некипяченой воды;
- неблагоприятные санитарные условия, в которых проживает человек;
- использование чужих предметов;
- контакты с почвой.
Вероятность, что лямблиоз печени проявится, возрастает при ослабленной иммунной системе, врожденных патологиях, нарушениях со стороны органов пищеварительной системы. Нередко паразиты обнаруживаются у людей, которые злоупотребляют безбелковыми диетами.
Как распознать симптомы?
Лямблии у взрослых и детей могут долгое время могут не выявляться, из-за чего возникают серьезные функциональные нарушения со стороны печени. Общие признаки заболевания также ошибочно могут приниматься за другие печеночные или кишечные болезни. Выявить отклонение на начальных порах удается при помощи болевого синдрома, который проявляется под правым ребром. Выделяют и другие симптомы лямблий в печени у взрослых:
- нарушенная работа желчевыводящих путей;
- воспалительная реакция в желчном пузыре;
- появление белесого налета на языке;
- неприятный, горьковатый привкус в полости рта;
- увеличение печени и изменение ее структуры;
- длительные боли, возникающие при несвоевременном приеме еды;
- нарушенный аппетит;
- подташнивание и рвотные позывы;
- изжога;
- усиленное скопление газов;
- проблемы со стулом;
- проявление астеноневротического синдрома;
- зудящие высыпания на кожном покрове и возникновение других аллергических реакции в области глаз, носа, верхних дыхательных путей.

Представляет ли опасность?
Сами по себе паразиты не грозят серьезными трудностями и не несут угрозы здоровью больного. Если вовремя не провести диагностику и лечение лямблий в печени, то вероятны неприятные последствия, с которыми в дальнейшем сложнее справиться. Осложнения также вероятны при проведении самолечения. Нередко на фоне нарушения прогрессирует гепатит разного типа. Тяжелым последствием лямблиоза в печени является цирроз или развитие онкологической болезни.
Диагностика
Лечить лямблии возможно после комплексного обследования, которое проводится в медицинском учреждении. При подозрениях на лямблиоз в печени требуется обратиться к гепатологу либо паразитологу. Врач выясняет тревожащие больного признаки и определяет тяжесть нарушения. Установить точный диагноз удается при помощи таких процедур:
- лабораторное исследование каловых масс на определение гельминтов;
- диагностика печени посредством ультразвуковых волн;
- холецистография;
- гемограмма на измерение эозинофилов и моноцитов в крови;
- иммунологические анализы;
- биохимическое исследование крови.
Необходимое лечение

Устранить патологические признаки лямблий в организме взрослого и ребенка удается при помощи комплексной терапии. Больному прописываются противопаразитарные медикаменты, которые требуется принимать на протяжении 21 дня. Эффективно справляются с патологией такие препараты:
Лекарства обязательно дополняют энтеросорбентами, ферментами и антигистаминными препаратами. Не менее важна при терапии лямблий в печени диета, которой придерживаются во время и после лечебных процедур. Благодаря особому питанию удается нормализовать печеночную и кишечную функцию, укрепить иммунитет. Больному требуется употреблять овощи и фрукты в свежем виде, разные каши, растительные масла. По возможности отказываются от продуктов, содержащих углеводы. А также можно дополнить консервативное лечение при лямблиях в печени народными средствами. Рекомендован рассол квашеной капусты, мякоть кокосового ореха и молоко кокоса, которые употребляют внутрь перед едой.
Для устранения лямблиоза возможно воспользоваться тыквенными семенами, которые предварительно мелко измельчают. Продукт совмещают с медом и разводят с водой до получения сметанообразной смеси. Употребляют не более 150 грамм ежедневно перед приемом пищи.
Профилактические меры
Чтобы в печени не тревожили лямблии, стоит тщательно следить за чистотой рук, регулярно моя их, особенно перед употреблением еды. Предупредить развитие лямблиоза помогает тщательное промывание свежих фруктов и овощей перед их приемом. Не рекомендуется пить неочищенную воду, взятую из загрязненных водоемов. Избежать отклонения во внутреннем органе удается, если пациент будет купаться в проверенных местах с проточной водой, поскольку в них содержится много патогенных микроорганизмов, которые попадают в организм человека при заглатывании воды. Если избежать лямблий в печени все же не удалось, то требуется вовремя обращаться к врачу, не занимаясь самолечением.
|
Печень - это уникальный орган организма человека! |
Дневник |
Печень - это уникальный орган организма человека!
Печень - это уникальный орган организма человека!
Этот самый большой орган в человеческом теле весом около 1,2 – 1,5 кг, находится не в животе, как многие думают, а в правой половине грудной клетки, за ребрами, и выступать из-под реберной дуги в норме печень не должна. Если печень можно прощупать в животе, значит она увеличена.
Печень, как все органы и ткани, состоит из «рабочих» клеток, выполняющих соответствующие функции, и соединительно-тканного «каркаса», в который эти клетки и этот орган заключены.
Но главной уникальной особенностью печени является ее кровоснабжение.
В печени же и только в ней, кроме этой стандартной схемы, существует важнейший третий источник кровоснабжения.Это так называемая воротная вена, по которой в печень поступает не обычная венозная кровь, а почти артериальная, тоже богатая кислородом (72%). Это кровеносный канал особого назначения.
Всё, что человек съел, выпил или принял как лекарство, всё, что попало в его желудочно-кишечный тракт, переварившись там, всасывается не в общий кровоток, а собирается в систему воротной вены, которая доставит всё это в печень для полной переработки и обезвреживания. И только пройдя эту «таможню», через печеночные вены, очищенная и обогащенная всем необходимым кровь попадет в сердце, мозг, легкие и все клетки организма.
Печень - это уникальный орган организма человека!
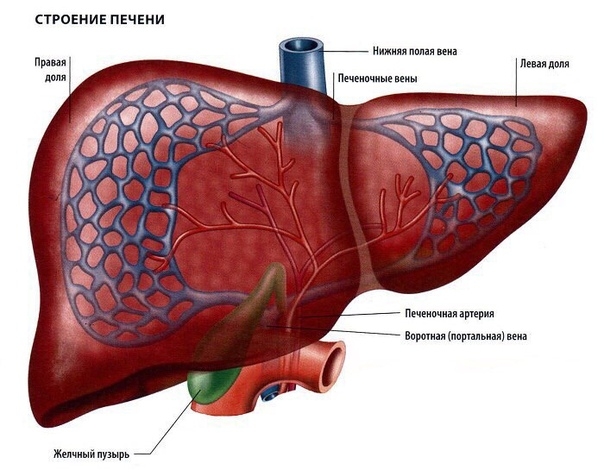
Печень - это уникальный орган организма человека!
Этот самый большой орган в человеческом теле весом около 1,2 – 1,5 кг, находится не в животе, как многие думают, а в правой половине грудной клетки, за ребрами, и выступать из-под реберной дуги в норме печень не должна. Если печень можно прощупать в животе, значит она увеличена.
Печень, как все органы и ткани, состоит из «рабочих» клеток, выполняющих соответствующие функции, и соединительно-тканного «каркаса», в который эти клетки и этот орган заключены.
Но главной уникальной особенностью печени является ее кровоснабжение.
В печени же и только в ней, кроме этой стандартной схемы, существует важнейший третий источник кровоснабжения.Это так называемая воротная вена, по которой в печень поступает не обычная венозная кровь, а почти артериальная, тоже богатая кислородом (72%). Это кровеносный канал особого назначения.
Всё, что человек съел, выпил или принял как лекарство, всё, что попало в его желудочно-кишечный тракт, переварившись там, всасывается не в общий кровоток, а собирается в систему воротной вены, которая доставит всё это в печень для полной переработки и обезвреживания. И только пройдя эту «таможню», через печеночные вены, очищенная и обогащенная всем необходимым кровь попадет в сердце, мозг, легкие и все клетки организма.
|
Особенности хирургического лечения больных с очаговыми заболеваниями печени на фоне цирроза |
Дневник |
Особенности хирургического лечения больных с очаговыми заболеваниями печени на фоне цирроза
Проанализированы результаты лечения 40 пациентов, с очаговыми заболеваниями печени на фоне цирроза. Очаговые заболевания печени на фоне цирроза значительно суживает показания к оперативному лечению, утяжеляет течение основного заболевания и послеоперационного периода. Применяемый алгоритм ведения больных в предоперационном, интраоперационном и послеоперационном периоде позволяет увеличить процент радикально оперированных больных, уменьшить осложнения и летальность. Ограниченная возможность радикального лечения и высокий риск летального исхода после резекции печени – две основные грани этой проблемы. Определение показаний к операции, объема резекции, с активной предоперационной подготовкой, и последующего послеоперационного ведения, является основополагающим в решении этой проблемы.
Введение:
Последние годы отмечается тенденция к росту заболеваемости населения различными очаговыми поражениями печени, что связано как с ростом количества больных, так и с улучшением диагностики [1,3,5]. Сопутствующее поражение хроническим вирусным гепатитом и циррозом значительно утяжеляет течение болезни, иногда являясь ее первопричиной [7]. Резекция печени остается единственным способом радикального лечения пациентов с различными очаговыми поражениями печени [1,2,3,5]. Количество таких операций последние годы увеличивается. В то же время резекция печени является операцией высокого риска развития в послеоперационном периоде тяжелой печеночно - почечной недостаточности, часто приводящей к летальному исходу [1,2,4,5].
При наличии сопутствующего диффузного процесса (гепатит, цирроз) риск печеночно-почечной недостаточности значительно увеличивается. Определение показаний и противопоказаний к операции, использование оригинальных способов введения современных лекарственных препаратов в послеоперационном периоде, позволит повысить процент радикально оперированных больных с очаговыми поражениями печени на фоне хронического вирусного гепатита и цирроза и снизить вероятность развития некурабельной печеночно- почечной недостаточности после резекции печени.
Цель работы. Улучшение результатов хирургического лечения больных с очаговыми поражениями печени на фоне сопутствующего хронического вирусного гепатита, эхинококкоза, альвеококкоза и цирроза.
Материалы и методы. В отделении плановой хирургии с центром гепатопанкреатобилиарной хирургии и трансплантации печени городской клинической больницы №7 г. Алматы с 2012 по 2014г. находились на лечении 40 больных с очаговыми поражениями печени с сопутствующим хроническим вирусным гепатитом и эхинококкозом, альвеококкозом и циррозом в возрасте от 16 до 70 лет, женщин-16(35,1%), мужчин-24(64,9%).
Первичный рак печени выявлен у 10(25%) больного, метастатическое поражение у 6(15%), альвеококкоз у 7(17,5%), эхинококкоз у 11(27,5%), ГЦР у 6(15%).
Сопутствующее диффузное поражение: хронический вирусный гепатит В-10(25%), хронический вирусный гепатит С -2(5%), хронический вирусный гепатит В + С - 3(7,5%), цирроз печени вирусной В этиологии -1(4%), цирроз печени вирусной С этиологии - 7(17,5%), цирроз печени вирусной В + D -1(4%), цирроз печени вирусной В + С - 1(4%), паразитарные заболевание - 15(37,5%)
Функциональная активность по Child-Pugh: класс А - 5(50%), В - 4(40%), С - 1(10%).
Предложен алгоритм диагностики и предоперационного отбора пациентов, предоперационной подготовки, алгоритм технических приёмов, используемых во время операции, с применением физических методов (ультразвуковой деструктор - CUSA, аргоноплазменный коагулятор), схема послеоперационного ведения больных (рисунок 1, 2, 3).
Резекция печени в различном объеме выполнена 24(60%) пациентам, 16(40%) пациентам оперативное лечение не производилось из-за распространенности процесса, из них 2- вследствие декомпенсации диффузного поражения печени. Все больные оперированы под интубационным многокомпонентным наркозом. Хирургический доступ определялся локализацией, размерами патологического образования, конституциональными особенностями пациента: верхнесрединная лапаротомия - у 6 -ти, лапаротомия по Черни - у 13-х, Кохера-Федорова - у 5-х. При локализации патологического процесса в I-V сегментах применяли верхнесрединную лапаротомию, в области VIVIII сегментов - абдоминальную часть по Черни или Кохера. Ни в одном случае не приходилось дополнять разрез торако- или френотомией.
Резекционные вмешательства выполнены по поводу следующих заболеваний: первичный рак печени - 11 (45,8%), аденома печени - 2 (8,3%),альвеоккокоз - 5 (20,8%), эхинококкоз - 2 (8,3%), мтс поражение - 1 (4,1%), гемангиома - 2 (8,3%), гамартома - 1 (4,1%). Резекции печени выполнены в следующем объеме: сегментэктомии - 1 (4,1%), бисегментэктомии - 1 (4,1%), трисегментэктомии - 1 (4,1%), правосторонняя гемигепатэктомии -3 (12,5%), правосторонняя расширенная гемигепатэктомия - 3 (12,5%). Левосторонняягемигепатэктомия выполнена в 1 случай (4,1%), в расширенном варианте в 3 (12,5%) случаях, эхинококкэктомия 11(45,8%) случаях.
Учитывая изначально пораженной диффузным процессом печеночной ткани и, следовательно, ее низкий функциональный статус, с целью профилактики послеоперационной печеночно- почечной недостаточности предложен алгоритм предоперационного отбора пациентов и схема послеоперационного ведения. Профилактика послеоперационной печеночно-почечной недостаточности начинается с этапа определения показаний и противопоказаний к операции с расчетом объема остающейся паренхимы после резекции печени. Абсолютным противопоказанием к резекции печени считаем цирроз класса С по Child-Pugh. Относительное противопоказание - высокая активность хронического гепатита. При выполнении резекции печени на фоне цирроза в отношении объема остающейся паренхимы печени придерживаемся следующих принципов - объем остающейся паренхимы, рассчитанной по КТ, при циррозе класса В по Child-Pugh должен быть не менее 60%, класса А не менее 50%. На фоне хронического гепатита сегмент - и бисегментэктомии выполнены в 2(8,3%) случаях, гемигепатэктомии в 4 (16,6%)случаях, расширенные вмешательства в 6 (25%) случаев. На фоне цирроза класса А и В по Child - Pugh операции в объеме би - и трисегментэктомии выполнены в 5 (20,8%) случаях, гемигепатэктомии в 4 (16,6%) случаях, в расширенном варианте в 1 (4,1%) случае.
Результаты и обсуждение.
Явления печеночно-почечной недостаточности легкой и средней степени зафиксированы у всех пациентов с хроническим гепатитом, которым были выполнены резекции печени в объеме геми- и расширенной гемигепатэктомии (n=10). Одной больной, которой была выполнена правосторонняя гемигепатэктомия, в послеоперационном периоде проводилось внутрипортальное введение гепатопротекторов. Явлений печеночно-почечной недостаточности у данной пациентки зафиксировано не было. У больных с сопутствующим циррозом после резекции печени также наблюдали явления печеночно - почечной недостаточности различной степени тяжести. Повышение уровня ферментов (маркеров цитолиза) составило: АСТ - 556,8+130u/l, АЛТ -
351,3+110u/l, маркеры холестаза - ЩФ - 560,3+90,4ЕД\л, ГГТП - 190+2ед\л., протромбин - 53%+11%. Асцитическое отделяемое по дренажам увеличивалось со 2-3 суток и продолжалось вплоть до выписки пациента из стационара. В послеоперационном периоде умерло 2 (57,1%) больных на фоне цирроза с «плотной» тканью печени после трисегментэктомии, правосторонней гемигепатэктомии и расширенной правосторонней гемигепатэктомии. Биопсия печени показала наличие репаративной регенерации поражённой диффузным процессом печёночной ткани.
В раннем послеоперационном периоде у 8(57,1%) радикально оперированных больных без использования алгоритма вне зависимости от объёма операции и характера сопутствующего диффузного поражения наблюдали острую печёночную недостаточность средней и тяжёлой степени.
При анализе течения послеоперационного периода критическим и переломным моментом являются 7-8 сутки (максимум уровня маркеров цитолиза и холестаза), когда происходит резкое снижение энергетического потенциала печеночной ткани и декомпенсация всех функций печени. Морфологически печень в данный период представлена паренхимой каменистой плотности с выдавливанием узлов регенератов, что нами выявлено у больных при релапаротомии и результатах вскрытия умерших больных.
При определении показаний к резекции печени на фоне цирроза, выполнение операций и ведения пациента в послеоперационном периоде следует также ориентироваться на морфологическую интраоперационную картину и разделять цирроз на мягкий (крупноузловой) и плотный (мелкоузловой), как один из факторов прогноза послеоперационной печеночно-почечной недостаточности и т. к. не цирроза являются
При наличии плотного вмешательства летального исхода. расширенные нецелесообразными, продолжительность летальному исходу.
целесообразны сегментарные и периопухолевые резекции с максимальным сохранением печеночной паренхимы. Перспективным методом, вероятно, будет радиочастотная увеличивают приводят к больных более жизни и зачастую В этой группе деструкция очагов при наличии соответствующего оборудования.
Выводы:
Хирургическое лечение пациентов с очаговыми поражениями печени ассоциированных с диффузными заболеваниями является сложнейшей проблемой хирургической гепатологии.
Ограниченная возможность радикального лечения и высокий риск летального исхода после резекции печени - две основные грани этой проблемы.
Определение показаний к операции, объема резекции, с активной предоперационной подготовкой, и последующего
послеоперационного ведения, является основополагающим в решении этой проблемы.
Прогнозирование объема остающейся паренхимы и разработанный алгоритм послеоперационного ведения пациентов с внутрипортальнойинфузиейгепато протекторов уменьшает тяжесть печеночной недостаточности - главной причины летального исхода в послеоперационном периоде.
Заключение: Очаговые заболевания печени на фоне циррозазначительно суживает показания к оперативному лечению, утяжеляет течение основного заболевания и послеоперационного периода. Применяемый алгоритм ведения больных в предоперационном, интраоперационном и послеоперационном периоде позволяет увеличить процент радикально оперированных больных, уменьшить осложнения и летальность.
Ограниченная возможность радикального лечения и высокий риск летального исхода после резекции печени - две основные грани этой проблемы.
Определение показаний к операции, объема резекции, с активной предоперационной подготовкой, и последующего послеоперационного ведения, является основополагающим в решении этой проблемы.
Особенности хирургического лечения больных с очаговыми заболеваниями печени на фоне цирроза
Проанализированы результаты лечения 40 пациентов, с очаговыми заболеваниями печени на фоне цирроза. Очаговые заболевания печени на фоне цирроза значительно суживает показания к оперативному лечению, утяжеляет течение основного заболевания и послеоперационного периода. Применяемый алгоритм ведения больных в предоперационном, интраоперационном и послеоперационном периоде позволяет увеличить процент радикально оперированных больных, уменьшить осложнения и летальность. Ограниченная возможность радикального лечения и высокий риск летального исхода после резекции печени – две основные грани этой проблемы. Определение показаний к операции, объема резекции, с активной предоперационной подготовкой, и последующего послеоперационного ведения, является основополагающим в решении этой проблемы.
Введение:
Последние годы отмечается тенденция к росту заболеваемости населения различными очаговыми поражениями печени, что связано как с ростом количества больных, так и с улучшением диагностики [1,3,5]. Сопутствующее поражение хроническим вирусным гепатитом и циррозом значительно утяжеляет течение болезни, иногда являясь ее первопричиной [7]. Резекция печени остается единственным способом радикального лечения пациентов с различными очаговыми поражениями печени [1,2,3,5]. Количество таких операций последние годы увеличивается. В то же время резекция печени является операцией высокого риска развития в послеоперационном периоде тяжелой печеночно - почечной недостаточности, часто приводящей к летальному исходу [1,2,4,5].
При наличии сопутствующего диффузного процесса (гепатит, цирроз) риск печеночно-почечной недостаточности значительно увеличивается. Определение показаний и противопоказаний к операции, использование оригинальных способов введения современных лекарственных препаратов в послеоперационном периоде, позволит повысить процент радикально оперированных больных с очаговыми поражениями печени на фоне хронического вирусного гепатита и цирроза и снизить вероятность развития некурабельной печеночно- почечной недостаточности после резекции печени.
Цель работы. Улучшение результатов хирургического лечения больных с очаговыми поражениями печени на фоне сопутствующего хронического вирусного гепатита, эхинококкоза, альвеококкоза и цирроза.
Материалы и методы. В отделении плановой хирургии с центром гепатопанкреатобилиарной хирургии и трансплантации печени городской клинической больницы №7 г. Алматы с 2012 по 2014г. находились на лечении 40 больных с очаговыми поражениями печени с сопутствующим хроническим вирусным гепатитом и эхинококкозом, альвеококкозом и циррозом в возрасте от 16 до 70 лет, женщин-16(35,1%), мужчин-24(64,9%).
Первичный рак печени выявлен у 10(25%) больного, метастатическое поражение у 6(15%), альвеококкоз у 7(17,5%), эхинококкоз у 11(27,5%), ГЦР у 6(15%).
Сопутствующее диффузное поражение: хронический вирусный гепатит В-10(25%), хронический вирусный гепатит С -2(5%), хронический вирусный гепатит В + С - 3(7,5%), цирроз печени вирусной В этиологии -1(4%), цирроз печени вирусной С этиологии - 7(17,5%), цирроз печени вирусной В + D -1(4%), цирроз печени вирусной В + С - 1(4%), паразитарные заболевание - 15(37,5%)
Функциональная активность по Child-Pugh: класс А - 5(50%), В - 4(40%), С - 1(10%).
Предложен алгоритм диагностики и предоперационного отбора пациентов, предоперационной подготовки, алгоритм технических приёмов, используемых во время операции, с применением физических методов (ультразвуковой деструктор - CUSA, аргоноплазменный коагулятор), схема послеоперационного ведения больных (рисунок 1, 2, 3).
Резекция печени в различном объеме выполнена 24(60%) пациентам, 16(40%) пациентам оперативное лечение не производилось из-за распространенности процесса, из них 2- вследствие декомпенсации диффузного поражения печени. Все больные оперированы под интубационным многокомпонентным наркозом. Хирургический доступ определялся локализацией, размерами патологического образования, конституциональными особенностями пациента: верхнесрединная лапаротомия - у 6 -ти, лапаротомия по Черни - у 13-х, Кохера-Федорова - у 5-х. При локализации патологического процесса в I-V сегментах применяли верхнесрединную лапаротомию, в области VIVIII сегментов - абдоминальную часть по Черни или Кохера. Ни в одном случае не приходилось дополнять разрез торако- или френотомией.
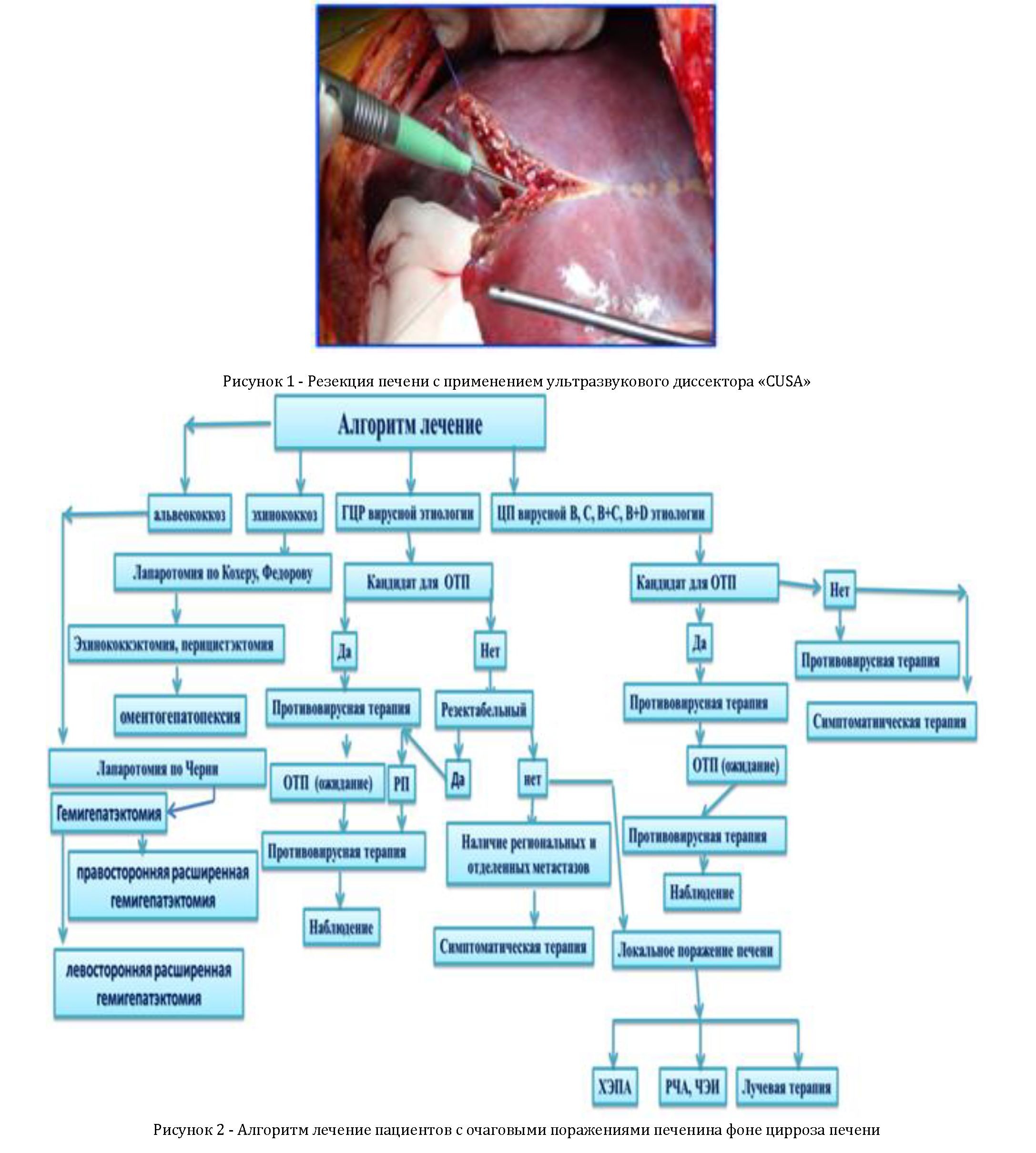
Резекционные вмешательства выполнены по поводу следующих заболеваний: первичный рак печени - 11 (45,8%), аденома печени - 2 (8,3%),альвеоккокоз - 5 (20,8%), эхинококкоз - 2 (8,3%), мтс поражение - 1 (4,1%), гемангиома - 2 (8,3%), гамартома - 1 (4,1%). Резекции печени выполнены в следующем объеме: сегментэктомии - 1 (4,1%), бисегментэктомии - 1 (4,1%), трисегментэктомии - 1 (4,1%), правосторонняя гемигепатэктомии -3 (12,5%), правосторонняя расширенная гемигепатэктомия - 3 (12,5%). Левосторонняягемигепатэктомия выполнена в 1 случай (4,1%), в расширенном варианте в 3 (12,5%) случаях, эхинококкэктомия 11(45,8%) случаях.
Учитывая изначально пораженной диффузным процессом печеночной ткани и, следовательно, ее низкий функциональный статус, с целью профилактики послеоперационной печеночно- почечной недостаточности предложен алгоритм предоперационного отбора пациентов и схема послеоперационного ведения. Профилактика послеоперационной печеночно-почечной недостаточности начинается с этапа определения показаний и противопоказаний к операции с расчетом объема остающейся паренхимы после резекции печени. Абсолютным противопоказанием к резекции печени считаем цирроз класса С по Child-Pugh. Относительное противопоказание - высокая активность хронического гепатита. При выполнении резекции печени на фоне цирроза в отношении объема остающейся паренхимы печени придерживаемся следующих принципов - объем остающейся паренхимы, рассчитанной по КТ, при циррозе класса В по Child-Pugh должен быть не менее 60%, класса А не менее 50%. На фоне хронического гепатита сегмент - и бисегментэктомии выполнены в 2(8,3%) случаях, гемигепатэктомии в 4 (16,6%)случаях, расширенные вмешательства в 6 (25%) случаев. На фоне цирроза класса А и В по Child - Pugh операции в объеме би - и трисегментэктомии выполнены в 5 (20,8%) случаях, гемигепатэктомии в 4 (16,6%) случаях, в расширенном варианте в 1 (4,1%) случае.
Результаты и обсуждение.
Явления печеночно-почечной недостаточности легкой и средней степени зафиксированы у всех пациентов с хроническим гепатитом, которым были выполнены резекции печени в объеме геми- и расширенной гемигепатэктомии (n=10). Одной больной, которой была выполнена правосторонняя гемигепатэктомия, в послеоперационном периоде проводилось внутрипортальное введение гепатопротекторов. Явлений печеночно-почечной недостаточности у данной пациентки зафиксировано не было. У больных с сопутствующим циррозом после резекции печени также наблюдали явления печеночно - почечной недостаточности различной степени тяжести. Повышение уровня ферментов (маркеров цитолиза) составило: АСТ - 556,8+130u/l, АЛТ -
351,3+110u/l, маркеры холестаза - ЩФ - 560,3+90,4ЕД\л, ГГТП - 190+2ед\л., протромбин - 53%+11%. Асцитическое отделяемое по дренажам увеличивалось со 2-3 суток и продолжалось вплоть до выписки пациента из стационара. В послеоперационном периоде умерло 2 (57,1%) больных на фоне цирроза с «плотной» тканью печени после трисегментэктомии, правосторонней гемигепатэктомии и расширенной правосторонней гемигепатэктомии. Биопсия печени показала наличие репаративной регенерации поражённой диффузным процессом печёночной ткани.
В раннем послеоперационном периоде у 8(57,1%) радикально оперированных больных без использования алгоритма вне зависимости от объёма операции и характера сопутствующего диффузного поражения наблюдали острую печёночную недостаточность средней и тяжёлой степени.
При анализе течения послеоперационного периода критическим и переломным моментом являются 7-8 сутки (максимум уровня маркеров цитолиза и холестаза), когда происходит резкое снижение энергетического потенциала печеночной ткани и декомпенсация всех функций печени. Морфологически печень в данный период представлена паренхимой каменистой плотности с выдавливанием узлов регенератов, что нами выявлено у больных при релапаротомии и результатах вскрытия умерших больных.
При определении показаний к резекции печени на фоне цирроза, выполнение операций и ведения пациента в послеоперационном периоде следует также ориентироваться на морфологическую интраоперационную картину и разделять цирроз на мягкий (крупноузловой) и плотный (мелкоузловой), как один из факторов прогноза послеоперационной печеночно-почечной недостаточности и т. к. не цирроза являются
При наличии плотного вмешательства летального исхода. расширенные нецелесообразными, продолжительность летальному исходу.
целесообразны сегментарные и периопухолевые резекции с максимальным сохранением печеночной паренхимы. Перспективным методом, вероятно, будет радиочастотная увеличивают приводят к больных более жизни и зачастую В этой группе деструкция очагов при наличии соответствующего оборудования.
Выводы:
Хирургическое лечение пациентов с очаговыми поражениями печени ассоциированных с диффузными заболеваниями является сложнейшей проблемой хирургической гепатологии.
Ограниченная возможность радикального лечения и высокий риск летального исхода после резекции печени - две основные грани этой проблемы.
Определение показаний к операции, объема резекции, с активной предоперационной подготовкой, и последующего
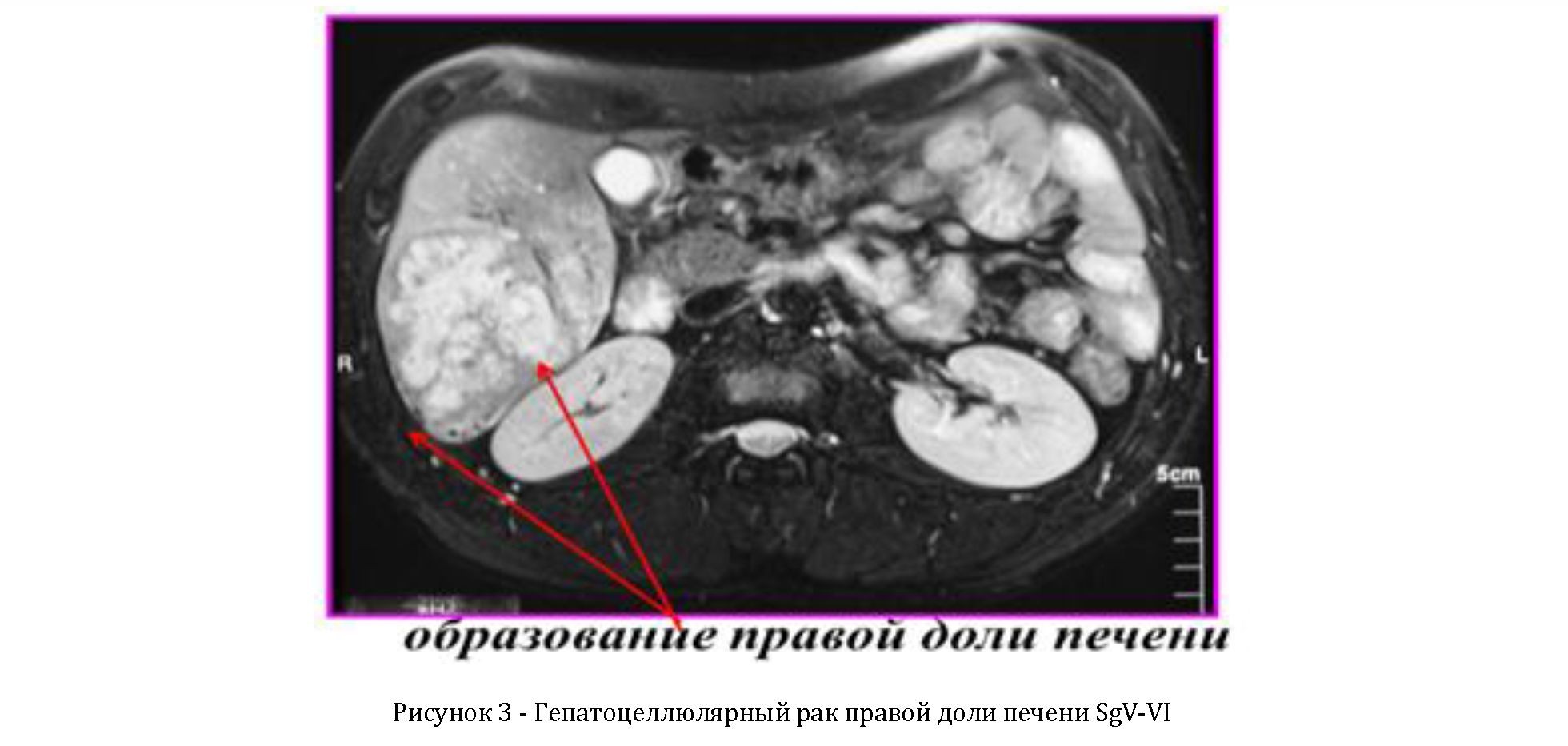
послеоперационного ведения, является основополагающим в решении этой проблемы.
Прогнозирование объема остающейся паренхимы и разработанный алгоритм послеоперационного ведения пациентов с внутрипортальнойинфузиейгепато протекторов уменьшает тяжесть печеночной недостаточности - главной причины летального исхода в послеоперационном периоде.
Заключение: Очаговые заболевания печени на фоне циррозазначительно суживает показания к оперативному лечению, утяжеляет течение основного заболевания и послеоперационного периода. Применяемый алгоритм ведения больных в предоперационном, интраоперационном и послеоперационном периоде позволяет увеличить процент радикально оперированных больных, уменьшить осложнения и летальность.
Ограниченная возможность радикального лечения и высокий риск летального исхода после резекции печени - две основные грани этой проблемы.
Определение показаний к операции, объема резекции, с активной предоперационной подготовкой, и последующего послеоперационного ведения, является основополагающим в решении этой проблемы.
|
Увеличена печень: причины и лечение гепатомегалии - О печени - заболевания печени и их лечение |
Дневник |
Увеличена печень: причины и лечение гепатомегалии
Гепатомегалия – это заболевание, которое приводит к значительному увеличению размеров печени человека в результате поражения внутренних органов. Гепатомегалия является следствием других заболеваний и патологических процессов, поэтому при лечении этого недуга воздействуют на истинную причину, избавляя организм от инфекций и прочих нарушений.
Увеличение печени служит сигналом о наличии патологии, но не содержит конкретного указания на причину заболевания, поэтому для получения полной картины требуется проведение инструментальных и лабораторных исследований.
 Нормальная печень и гепатомегалия
Нормальная печень и гепатомегалия
По степени увеличения печени принято придерживаться следующей классификации гепатомегалии:
- умеренная (изменения незначительные);
- выраженная (увеличение размеров происходит до 10 см);
- диффузная (орган увеличивается более чем на 10 см).
Отдельно в классификации выделяют парциальную гепатомегалию, при которой изменение размеров органа происходит неравномерно.
Причины
Возникновение гепатомегалии происходит из-за поражения печени различного характера или при патологиях других органов. Наиболее часто заболевание проявляется в результате следующих болезней:
 Вирусный гепатит
Вирусный гепатит
- вирусный гепатит;
- невирусный гепатит;
- гепатоз (этим заболеванием часто страдают полные мужчины и женщины);
- доброкачественные новообразования;
- раковые опухоли;
- киста в тканях органа;
- амилоидоз;
- болезнь Гоше;
- цирроз печени (возникает в ходе развития фиброзных нарушений и проявления некроза);
- дефицит лизосомной липазы;
- воспаление желчного пузыря;
- нарушение процесса желчевыделения из-за патологий протоков;
- гемохроматоз;
- болезнь Вильсона-Коновалова;
- закупорка печеночных вен.
Работа печени связана с защитой организма человека от воздействия токсических веществ и различных ядов, поэтому заболевания этого органа часто становятся следствием отравления и интоксикации, которые и вызывают гепатомегалию.
 Миокардиодистрофия
Миокардиодистрофия
Хронические проявления гепатомегалии наблюдаются при поражении сердечно-сосудистой системы организма и вызываются следующими нарушениями:
- при миокардиодистрофии;
- в результате перенесенного инфаркта;
- при пороке сердца.
Особенно ярко выражается на размерах печени поражение лимфатической системы при лейкозах и лейкемии. В этом случае орган разрастается до невероятных габаритов, а вес его может достигать двадцати килограммов.
Симптомы
 Тошнота является одним из симптомов гепатомегалии
Тошнота является одним из симптомов гепатомегалии
Часто человек не замечает первоначальных проявлений гепатомегалии и только после перехода процессов в патологию, обнаруживаются симптомы заболевания. К ним относятся:
- рвотные позывы и тошнота;
- проблемы со стулом (диарея, запоры);
- болевые ощущения в правом подреберье;
- изжога;
- кожные покровы приобретают желтушный цвет;
- асцит;
- печеночные звездочки на коже;
- отрыжка;
- асимметрия живота.
Диагностика
Для обнаружения признаков изменений размеров печени опытному специалисту достаточно провести пальпацию или перкуссию. Инструментальная диагностика производится в клинике и обычно начинается с ультразвукового исследования внутренних органов, а чтобы установить истинную причину возникновения синдрома, проводят дополнительные тесты.
Целью проведения дифференциальных диагностических исследований является исключение вирусного характера поражения внутренних органов, при этом изучается состояние больного по следующим параметрам:
 Сбор анамнеза является первичным методом диагностики патологии
Сбор анамнеза является первичным методом диагностики патологии
- анамнез (результат переливания крови, гемодиализ, эпидемиологический характер поражения тканей органа);
- тестирование активности аминотрансфераз;
- изучение полимеразной цепной реакции для выявления специфических иммуноглобулинов;
- гистологическая активность проверяется с помощью проведения пункционной биопсии.
Для исключения аутоиммунной природы болезни требуется замерить количество циркулирующих аутоантител. Поражения такого характера присущи молодым женщинам в постменопаузальном периоде. Этот недуг сопровождается болевыми ощущениями в суставах, иногда регистрируется гломерулонефрит.
- Поражение печени, возникшее вследствие злоупотребления алкогольными напитками, определяется в ходе цирротической этиологии и характеризуется завышенным значением гамма-глобулинов и низкими показателями протромбина в сыворотке.
- Ультразвуковое исследование брюшной полости дает возможность определить изменение паренхимы печени и ее неоднородность.
Определение причин возникновения гепатомегалии на фоне поражения сосудистой системы, регистрируют с помощью ультразвуковой допплерографии. Также возможно применение нижней каваграфии, радиоизотопного сканирования и пункционной биопсии органа. Чтобы исключить процесс новообразований рекомендуется использовать МСКТ внутренних органов.
Методы терапии
Лечение гепатомегалии чаще всего проводится с помощью медикаментозных средств, в исключительных случаях возможно хирургическое вмешательство. Для усиления эффекта традиционной терапии рекомендуется использовать народные рецепты на растительной основе.
Длительность терапии зависит от стадии заболевания и характера поражения печени. Важно не допустить рецидива недуга при вирусной природе болезни.
Использование лекарственных препаратов в лечебном процессе зависит от типа основного заболевания:
- при поражении организма гепатитом А или В необходимо применение противовирусных медикаментов;
- для терапии листериоза и прочих инфекционных заболеваний, вызванных болезнетворными бактериями, используют антибиотики;
- при обнаружении эхинококкоза применяют противогельминтные лекарства;
- если причиной изменения размеров печени является новообразование, требуется проведение химиотерапии;
- при сердечной недостаточности используют препараты из группы гликозидов;
- для защиты и регенерации поврежденных тканей печени используют гепатопротекторы и эссенциальные фосфолипиды, также рекомендуется прием витаминных комплексов.
Чтобы медикаментозная терапия оказала благоприятное воздействие на организм, устранение симптомов гепатомегалии производится на основе предварительной диагностики заболевания.
Полное восстановление функциональности и нормальных размеров печени возможно при своевременном обнаружении патологии и на начальных этапах развития заболевания.
Тяжелые формы поражения печени могут быть опасными для здоровья человека, и при переходе недуга в хроническую стадию, полной регенерации клеток органа не происходит. В медицине считается, что такие проявления чаще всего приводят к циррозу.
 Лечить гепатомегалию при помощи оперативного вмешательства приходится при следующих заболеваниях:
Лечить гепатомегалию при помощи оперативного вмешательства приходится при следующих заболеваниях:
- при обнаружении гнойных язв на тканях печени необходимо производить их вскрытие и устанавливать дренаж;
- при онкологических доброкачественных поражениях печени рекомендуется устранение опухоли хирургическим путем;
- при нарушении целостности тканей в результате травм печени и обильном кровотечении, необходимо проводить перевязку сосудов;
- при остром тромбозе может потребоваться пересадка органа.
Для успешной терапии пациенту рекомендуется применять специальную диету и отказаться от некоторых продуктов питания в своем рационе.
Чаще всего врач назначает диету №5 по Певзнеру. Она применяется при заболеваниях печени, селезенки и патологиях желчного пузыря. Главными принципами щадящего питания являются следующие правила:
- пища должна соответствовать физиологической полноценности по макро- и микронутриентам;
- характер питания должен соблюдаться в щадящем режиме;
- рекомендуется дробное питание небольшими порциями от 5 до 6 раз в день.
 Рекомендуемые продукты питания:
Рекомендуемые продукты питания:
- каши (перловая, рисовая, овсяная, гречневая);
- вермишель;
- нежирные сорта рыбы, приготовленные на пару;
- молочные продукты с низким содержанием жиров;
- молочные супы с вермишелью или крупами;
- отварное мясо нежирных сортов;
- овощи (морковь, свекла, кабачки, тыква) свежие, приготовленные на пару или в запеченном виде;
- сухофрукты;
- растительное масло холодного отжима;
- подсушенный хлеб;
- мед.
Продукты питания, которые следует исключить из рациона больного:
- бобовые;
- жирные сорта мяса, в том числе водоплавающей птицы;
- жирные сорта рыбы;
- сало;
- выпечку, торты и пирожные;
- изделия из сдобного теста;
- кулинарные и животные жиры;
- копченые изделия;
- консервация;
- специи и острые приправы;
- жирные виды молочных изделий, в том числе сыр и мороженое;
- алкогольные и газированные напитки;
- крепкий чай и кофе;
- супы на наваристом бульоне.
Дополнить медицинские средства борьбы с заболеванием помогают народные методы лечения. К эффективным средствам, позволяющим ускорить процесс восстановления после терапии заболевания печени, относят напиток на основе меда.
 Хорошо помогает при гепатомегалии средство из меда и лимона
Хорошо помогает при гепатомегалии средство из меда и лимона
Чтобы приготовить это средство понадобится две столовых ложки меда, стакан теплой воды и сок из половинки среднего лимона. Все ингредиенты необходимо тщательно перемешать и употреблять на голодный желудок до трех раз в день.
Хорошо помогает отвар из лекарственных трав. Потребуются: пустырник, шалфей, корни одуванчика и пиона по 20 грамм. Все ингредиенты засыпают в емкость, заливают 0,5 л воды и доводят до кипения на слабом огне. После остывания и процеживания, данное средство употребляют два раза в день до приема пищи.
При поражении печени рекомендуется пить сок тыквы и приготавливать из нее кашу. Средство для восстановления функциональности печени состоит из двух видов натуральных продуктов. Необходимо смешать сок сырой свеклы и моркови в соотношении 3:10 и употреблять три раза в день.
Профилактические меры
Здоровый образ жизни и сбалансированное питание – лучшая профилактика гепатомегалии
Прогноз течения заболевания зависит от характера причин, приведших к увеличению размеров печени у пациента. Неблагоприятные последствия наблюдаются при циррозе, токсичных поражениях органа и начальном неопластическом процессе.
Небольшие изменения объема печени при инфекционных заболеваниях и транзиторной гепатомегалии у детей, при надлежащем и своевременном лечении, купируются быстро.
Профилактика гепатомегалии заключается в предупреждении недугов, которые становятся причиной поражения печени и изменения ее размеров. К общим рекомендациям относят необходимость поддержания сбалансированного рациона питания и ведения здорового образа жизни.
Гепатомегалия — не приговор, и при своевременном обнаружении заболевания, полное выздоровление наступает в большинстве случаев.
Гепатомегалия печени: что это такое, причины, симптомы и как лечить
Гепатомегалия – это состояние, при котором у человека увеличивается печень, обычно более чем на 15 см. Тем не менее, размеры печени зависят от человека, в зависимости от его пола, возраста, роста, веса и размера.
Гепатомегалия развивается прежде всего в результате патологических процессов, которые мы рассмотрим дальше. Гепатомегалию могут обнаружить на физическом осмотре или на УЗИ, МРТ и КТ.
Далее мы рассмотрим причины этой патологии, ее разновидности, способы диагностики, методы лечения и профилактики.
Причины гепатомегалии печени
Причины увеличения печени могут быть очень разнообразными. На этот орган возложена непростая задача – она должна раскладывать продукты обмена веществ. В результате получаются нетоксичные компоненты, которые выходят с мочой, калом. Благодаря ряду сложных химических реакций, печень нейтрализует токсины и даже яды.
Гепатомегалия печени – это синдром, предупреждающий о том, что начались сбои в работе печени.
Увеличенная печень может наблюдаться, как у детей, так и у взрослых. Нередко это симптом заболеваний сердца, сосудов, нарушения обмена веществ, развития опухолей.
– У взрослых
У взрослых увеличение печени может быть признаком гепатита, цирроза. В печени разрастается соединительная ткань. Если причиной увеличения стали бактерии или паразиты, разрастаются непосредственно доли органа.
Среди взрослых часто причиной гепатомегалии становится алкоголизм, цирроз, приобретенная сердечная недостаточность. Чаще с таким диагнозом сталкиваются мужчины.
К нему нередко присоединяются заболевания поджелудочной железы, почек, селезенки.
– У детей
Болеют дети любого возраста. Чаще всего гепатомегалия встречается при сердечно-сосудистых заболеваниях, бактериальных и паразитарных поражениях (токсоплазмоз), сбоях в обменных процессах.
Грудничок может родиться с сердечной недостаточностью. Первой страдает именно печень. Также патологию вызывает неправильное питание, аутоиммунные процессы. Может наблюдаться умеренное увеличение органа в 5-7 лет.
Это возрастная особенность.
Такая патология может развиваться и в утробе. Плод начинает страдать от интоксикации и других проявлений.
Основные причины следующие:
- гепатиты;
- инфекции (мононуклеоз, малярия);
- алкоголизм;
- дистрофия жировая;
- метастазы при раке;
- появление кист;
- болезнь Гоше (при ней в печени накапливается жир);
- цирроз;
- закупорка желчных протоков и печеночных вен;
- лейкемия;
- перикардит;
- опухоли печени доброкачественного характера (гемангиома, аденома);
- патология обмена веществ;
- болезнь Вильсона (при ней в печени откладывается медь).
Характер изменений напрямую зависит от причины.
Классификация гепатомегалии
В зависимости от степени увеличения органа и признаков выделяют такие формы:
- невыраженная — орган увеличивается на 1-2 см. Боль не возникает, потому выявить данный вид можно лишь при помощи УЗИ. Начинается деформация органа;
- парциальная — печень увеличивается неравномерно, лишь в определенных долях, сегментах. Чаще это правая или левая доля, реже меняется нижний край;
- умеренная — это незначительное увеличение, которое может быть связано с возрастными особенностями. Часто данная форма встречается у детей в 5-7 лет;
- выраженная — в органе активно происходят патологические процессы, изменения, но они еще обратимы. Этот вид часто случается при лейкозе, гемобластозе, когда в тканях присутствует множество злокачественных клеток. Появляются выраженные очаги некроза, разрастается соединительная ткань. Печень становится просто огромной, она занимает практически всю брюшину, препятствуя работе всех органов;
- диффузная — наступает, если размеры печени у взрослого достигают 12-13 см. Поражается определенный элемент органа.
В зависимости от причины развития выделяют:
- заболевания различного характера. Нередко это инфекционные поражения, которые приводят к абсцессам и диффузной гепатомегалии. У больного наблюдается ноющая боль справа под ребрами, тахикардия сердца, озноб;
- травмы;
- врожденный фактор.
Гепатомегалия может случаться и при беременности.
Симптомы гепатомегалии
Главный симптом – печень увеличивается в размерах, меняется структура ее тканей. Больной орган можно пальпировать в области ребер, а вот здоровую печень не так просто нащупать. Еще один признак – боль при пальпации.
 На фото пациенты в больнице с гепатомегалией
На фото пациенты в больнице с гепатомегалией 
Характерные симптомы гепатомегалии:
- боль в боку справа, чувство комка. Особенно ярко болезненные ощущения проявляются при смене позы;
- зуд, высыпания на коже;
- в животе накапливается жидкость, появляется отек;
- кожа желтеет (чаще такой симптом наблюдается при гепатите);
- увеличивается в размере живот (это связано с тем, что печенка меняет размеры);
- появляется запах из полости рта, беспокоит изжога, тошнота;
- на коже могут появиться характерные «печеночные» звездочки;
- нарушается стул. Может появиться, как понос, так и запор.
При гепатите увеличивается и уплотняется паренхима, потому край увеличившейся печени легко пальпируется в подреберье. При пальпации больной жалуется на дискомфорт, боль. Если гепатит в стадии обострения, боль становится постоянной.
При гепатите к желтушности присоединяются признаки интоксикации организма (наблюдается головная боль, повышенная температура, слабость).
Если появились характерные симптомы, следует немедленно приступить к лечению. При таком воспалении ткани печени быстро отекают и даже отмирают. Их замещает соединительная ткань. Происходит нарушение выработки гликогена, он накапливается в тканях печени, провоцируя гепатомегалию. Увеличивается не только сама печень, но и почки, селезенка.
При патологиях сердечно-сосудистой системы наблюдается желудочковая недостаточность, кровь застаивается в тканях, органах.
При раке опухоли настолько разрастаются, что нарушают функционирование всего органа.
Характер симптомов напрямую зависит от того, что спровоцировало разрастание. При сильном увеличении орган даже меняет форму живота.
Диагностические обследования
Первый способ обнаружить гепатомегалию – прощупать живот. Врач сразу обнаружит ту или иную степень увеличения органа. Затем назначается комплекс обследований. Он поможет определить степень гепатомегалии, ее вид, причину.
Именно на диагностике строится все будущее лечение. Врач ведет пальпацию, перкуссию, осматривает лимфоузлы, собирает анамнез, опрашивает больного о его субъективных ощущениях, возможных симптомах. Важно исключить доброкачественное или злокачественное новообразование.
Врач должен уточнить, не принимает ли пациент лекарства, сколько привык употреблять алкоголя, как питается. Чтобы поставить точный диагноз, дополнительно могут назначить:
- анализ крови на биохимию, железо;
- УЗИ брюшной полости (позволяет увидеть эхоструктуру органа);
- КТ, МРТ брюшины;
- рентген;
- анализ работы печени (печеночная проба);
- биопсию (проводят лишь в отдельных случаях, при крайней необходимости).
Весь этот комплекс методов позволит точно выяснить, что стало причиной патологии. Важно исключить патологии с похожей симптоматикой (гепатоз, стеатогепатоз, стеатоз, гепатоптоз).
Лечение гепатомегалии
Когда увеличена печень, что делать, решает врач. Цель терапии – устранить причины, симптомы.
Медикаментозное лечение
Обязательно назначаются препараты для укрепления клеточной оболочки («Урсосан», «Карсил», «Эссенциал-форте»). Подбор остальных медикаментов зависит от причины. При вирусном поражении используются противовирусные препараты, при бактериальном – антибиотик, при циррозе – глюкокортикостероиды. Если имеет место печеночная недостаточность и асцит, применяют диуретики.
Наряду с медикаментозным лечением показаны умеренные физические нагрузки, диета, отказ от вредных привычек.
Оперативное вмешательство
В ряде случаев показана трансплантация печени. Она проводится, если больному меньше 60-ти лет и наблюдается прогрессирование заболевания. Также возможно удаление доброкачественных опухолей или пораженной части печени.
Нетрадиционная народная медицина
Народные средства могут применяться на любой стадии развития заболевания. Они доступны в домашних условиях и станут хорошим дополнением.
Лучше всего они работают при умеренном и незначительном увеличении. В этом случае правильно подобранные травы помогут привести функции органа в норму.
Предлагаем вам самые эффективные и проверенные народные методы, которые способны восстанавливать функции печени.
- Нужно поровну смешать шалфей, пустырник, к ним добавить поровну корни пиона, одуванчика, цикория. Все тщательно перемешивается, заливается 500 мл воды. Смесь нужно подержать на медленном огне до 40-ка минут. Полученный настой укутайте и пару часов дайте настояться, потом процедите. Отвар нужно выпить за несколько дней по 2-3 приема.
- В стакане теплой воды (200 мл) разведите по 2 ложки меда и сока лимона. Напиток нужно пить утром и перед сном. Обратите внимание, что при сахарном диабете он противопоказан.
- Тыква также помогает при гепатомегалии. Нужно натереть сырую тыкву (500 г) и за день съесть ее. Можно выжать сок этого овоща, сварить ее или запечь.
- Можно съедать каждый день половину отварной свеклы (красной) или добавлять ее в салаты.
- Рекомендовано съедать хоть одно спелое яблоко в день или употреблять сок из них.
- При болях поможет сок, морс земляники, клюквы. При отсутствии противопоказаний стакан ягодного сока нужно выпивать перед едой утром.
- Поможет и рассол от квашеной капусты. К нему можно добавить стакан томатного сока. Этот коктейль нужно выпить за несколько приемов.
- Утром и перед сном можно выпивать нерафинированное масло: оливковое или подсолнечное. Потом важно прилечь на левый бок, положив грелку под него. Так нужно лежать до часа.
- Для профилактики и лечения полезно употреблять смесь ядер грецких орехов и меда. Чтобы был лечебный эффект, достаточно взять 5-7 ядер и немного меда.
- Перед едой полезно съедать можжевеловые ягоды (до 15-ти в день за несколько приемов).
Диспепсия (расстройства желудка)
Диетическое питание при увеличении печени
Не стоит полагаться на одни таблетки. Наряду с медикаментозным лечением обязательно следует придерживаться диеты, отказаться от всех вредных привычек. Это ускорит заживление.
Очень важно наладить правильное питание. Главные правила такие:
- питание должно быть дробным – 6 раз в день. Среди них – три приема пищи основные и три перекуса;
- принимать маленькие порции;
- полностью исключается жареное, жирное;
- готовьте на пару, запекайте, варите;
- дневная порция жиров – до 70-ти г. Вместо животных жиров лучше употреблять растительные;
- полностью исключаются сахар, сладости, хлеб;
- нельзя употреблять жирное мясо, сало, рыбу, консервы, соленые продукты;
- включайте в рацион больше каш, сезонных овощей, фруктов.
Важно поддерживать уровень железа и других веществ в крови. Таким требованиям соответствует стол №5.
Возможные осложнения
Одно из самых опасных осложнений – цирроз. Разрушаются клетки печени. Они замещаются соединительной тканью, которая не выполняет никаких функций. Рубцы из соединительной ткани образуются в многочисленных местах некроза. Печень уже не справляется со своими функциями.
Прогноз и профилактика гепатомегалии
Для профилактики назначается гепатопротекторное лечение.
Последствия зависят от типа заболевания и степени поражения органа. Если причиной стал гепатит, то правильное лечение ведет к полному выздоровлению. Печень полностью возвращается к нормальным размерам.
При циррозе орган уже не восстановится полностью, так как часть здоровых клеток навсегда замещаются рубцами из соединительной тканью. Больного постоянно мучают приступы боли, слабости, интоксикация. В этом случае можно лишь снизить проявление болезни.
Нужно восстановить уровень ферментов и поддерживать работу органа. Состояние больного при циррозе постепенно ухудшается из-за гепатомегалии. В худшем случае наблюдается реактивное развитие заболевания и летальный исход.
Для профилактики важно придерживаться диеты, отказаться от алкоголя и других вредных привычек, своевременно лечить основное заболевание.
Видеозаписи по теме
Интересное

Гепатомегалия печени — что это, причины, симптомы, осложнения, лечение и диета
Гепатомегалия – это патологический синдром, заключающийся в истинном увеличении печени (размер по правой среднеключичной линии превышает 12 см или левая доля пальпируется в эпигастральной области). В норме печень мягкой консистенции, легко прощупывается под реберной дугой. При различных заболеваниях размеры органа могут значительно увеличиваться, структура становиться более плотной.
Что это за болезнь печени, причины и признаки гепатомегалии у взрослых, а также как ее правильно лечить и почему диета играет важную роль в восстановлении.
Гепатомегалия: что это такое за заболевание печени?
Гепатомегалия – это процесс увеличения размеров печени, инициируемый различными болезненными состояниями. Он может вызывать диффузные изменения печени или очаговые, но всегда является патологическим, поскольку именно заболевания и приводят к такому резкому изменению размеров органа, что для него не характерно даже в периоде повышенной функциональной нагрузки.
Печень находится под диафрагмой и состоит из двух долей, ее называют «природным фильтром» благодаря способности выводить вредные вещества из организма и очищать кровь. В нормальном состоянии имеет гладкую структуру, его прощупывание не причиняет боли.
Нормальные параметры органа при исследовании его с помощью ультразвукового аппарата в переднезаднем направлении составляют 12,5 см при измерении правой доли и 7 см – левой доли. Поперечный размер составляет 20 – 22 см. Значение также имеют размеры сосудистого пучка печени.
Увеличение размеров печени не содержит конкретной информации о заболевании, но служит четким сигналом о том, что патология развивается.
Важно подчеркнуть, что печень обладает значительными восстановительными резервами, поэтому болезнь может долго развиваться без симптомов.
Эти резервы позволяют органу выполнять свои функции даже при поражении на 50 % и более. Умеренная гепатомегалия может сохраняться у человека в течение многих лет.
В зависимости от степени увеличения органа выделяют:
- гепатомегалию умеренную (незначительное изменение размеров и структуры, не укладывающееся в показатели нормы),
- выраженную (увеличение на 10 см от нормы),
- диффузную (более чем на 10 сантиметров).
Отдельной формой является парциальная гепатомегалия, когда печень увеличивается неравномерно — только ее часть или одна доля.
Причины гепатомегалии у взрослых
При нарушении обмена веществ печень начинает накапливать углеводы, жиры и другие продукты обмена, что вызывает ее увеличение. Среди болезней накопления можно назвать гемохроматоз, амилоидоз, жировой гепатоз, гепатолентикулярную дегенерацию. Причины нарушения обменных процессов связаны с образом жизни человека, но некоторые из этих патологий имеют наследственное происхождение.
Все заболевания печени приводят к поражению ее клеток. При этом либо запускается процесс регенерации, либо наступает отек тканей. При отеке необходимо снять воспаление, чтобы вернуть орган к нормальному состоянию.
При гепатомегалии необходимо пройти ряд обследований для выяснения причин ее развития. К ним могут относиться следующие отклонения:
- инфекционные заболевания;
- гепатит;
- дистрофия жирового типа;
- онкология;
- интоксикация спиртными напитками или медикаментами;
- перенасыщение печени жирными веществами;
- неправильное питание;
- появление метастаз с жидкостью;
- закупорка вен органа;
- патология процессов обмена;
- доброкачественные новообразования;
- цирроз;
- скопление меди.
Нарушения метаболизма
Если нарушается метаболизм, в органе происходит скопление продуктов обмена, что и приводит к гепатомегалии. Причины развития патологии:
Заболевания сердечно-сосудистой системы
Данная причина редко приводит к гепатомегалии у новорождённых и детей раннего возраста. Чаще всего её диагностируют у людей среднего или пожилого возраста. Причины увеличения органа в этом случае таковы:
- недостаточность кровообращения;
- констриктивный перикардит.
Симптомы и характерные признаки
Гепатомегалия печени – это патологическое увеличение органа и диффузное изменение ее тканей. При данной патологии печень можно легко пропальпировать под ребрами, в то время как здоровый орган трудно прощупать. При пальпации пациент ощущает боль, что также является признаком заболевания. Гепатомегалия выступает симптомом, который указывает на то, что печень нуждается в лечении.
Больного могут беспокоить следующие симптомы:
- Болезненные ощущения или чувство тяжести в правом боку, особенно при смене положения туловища.
- Кожные высыпания, сопровождающие зудом. Иногда появляются красные точки на коже, напоминающие паучков – с сосудистыми «лапками», расходящимися в стороны. Их даже называют «печеночными звездочками».
- Скопление жидкости в брюшной полости.
- Нарушение пищеварения (не только диарея, но и запор).
- Увеличение объемов живота.
- Частая изжога, к которой присоединяется неприятный запах изо рта.
- Тошнота.
Левая доля увеличена бывает редко, в основном – правая. Левая доля находится рядом с поджелудочной железой, поэтому увеличение этой части печени обычно связывают с нарушениями железы.
Правая доля печени чаще подвержена гепатомегалии. Происходит это из-за наибольшей нагрузки, которая оказывается на нее. Причем рост доли может быть естественным, а не следствием заболевания. При диагностике большая часть внимания уделяется именно правой части печени, так как она отвечает за основную нагрузку и функциональность.
Симптоматика болезни в зависимости от причины поражения печеночного отдела
| Гепатомегалия | Признаки |
| При вирусном гепатите |
|
| При циррозе |
|
| При гемахроматозе печени |
|
| При гепатозе |
|
Диагностика
Фактически у врача существует всего два подхода для диагностики и выявления гепатомегалии:
- Мануальные приемы (пальпация и перкуссия живота).
- Методы визуализации внутренних органов (УЗИ, КТ, МРТ).
Каждый из подходов имеет как свои преимущества, так и недостатки. Поэтому для увеличения точности диагностики стараются применить оба подхода, причем мануальные методы являются первичными, а визуализирующие – вторичными.
Характерные для гепатомегалии симптомы дают все основания для проведения детального обследования организма. Как правило, пациентам назначают:
- Биохимический анализ крови (билирубин сыворотки крови, тимоловая проба, щелочная фосфатаза, общий белок и протеинограмма, АЛТ и АСТ).
- Компьютерная томография и магнитно-резонансная томография брюшной полости.
- Ультразвуковое исследование органов брюшной полости.
- Рентгенография.
- Анализ функций печени, в том числе тесты на свертываемость крови.
- Биопсия. В некоторых случаях для уточнения процессов в печени, проводят биопсию. Данный анализ делают с использованием лапароскопии.
Как лечить гепатомегалию печени?
При увеличенной печени лечение назначается в зависимости от результатов диагностики. Когда гепатомегалия вызвана вирусным гепатитом, то полного восстановления можно добиться, строго следуя указаниям лечащего врача. Терапия проводится в течение определенного времени. После того как вирусная инфекция окончательно устранена из организма, очень важно не допустить рецидива.
Лечение гепатомегалии медикаментозными препаратами:
- Терапия основного заболевания лекарственными средствами. Гепатиты (А, В и т. д.) требуют назначения противовирусных средств. Листериоз и другие бактериальные инфекции лечатся антибиотиками.
- Эхинококкоз является показанием к назначению противогельминтных препаратов (Мебендазола и других).
- Онкологические заболевания требуют назначения химиотерапевтических средств. Сердечная недостаточность лечится сердечными гликозидами.
- гепатопротекторы – препараты, которые защищают от повреждения клетки печени и восстанавливают уже поврежденные гепатоциты. С этой целью применяют: эссенциальные фосфолипиды, препараты растительного происхождения, комплексы витаминов и аминокислоты.
Гепатомегалия всегда требует полного обследования больного для уточнения диагноза.
При некоторых заболеваниях ткань печени может полностью восстанавливаться. Так, например, при не тяжелых формах вирусного гепатита наступает полное выздоровление, и печень приобретает свои обычные размеры.
Хронические прогрессирующие заболевания, которые приводят к отмиранию большого количества клеток печени и замещению их клетками соединительной ткани обычно заканчиваются циррозом. Восстановить функции печени полностью в таком случае невозможно.
Для хирургического устранения причин гепатомегалии используют:
- вскрытие и дренирование гнойников печени – при гнойных заболеваниях;
- удаление опухолей – при онкозаболеваниях. Хирургическое удаление доброкачественных опухолей проводят, когда развивается значительное увеличение печени;
- перевязку сосудов при кровотечениях, возникших из-за травматизации тканей печени.
Если гепатомегалия вызвана острым тромбозом, показана пересадка печени.
Диета для людей с гепатомегалией
При гепатомегалии соблюдаются принципы лечебного питания по М. Певзнеру. Это так называемый стол №5 – щадящая диета, которую назначают при всех заболеваниях, связанных с увеличением печени и селезенки, а также желчного пузыря. Показаниями для ее применения являются острый и гепатит, цирроз печени, ЖКБ.
Основными принципами лечебного питания являются:
- физиологическая пищевая полноценность рациона питания по всем макро/микронутриентам;
- щадящий характер питания;
- регулярность и дробный характер приема пищи.
Диета при увеличенной печени включает следующий разрешенный ассортимент продуктов:
- овсянку, перловку, вермишель, гречку или рис;
- рыбный ассортимент представлен нежирными сортами;
обезжиренную молочку; - молочные супы с добавлением макаронных изделий, овощей и крупы. Нельзя есть первые блюда на
- основе наваристого бульона;
- мясную продукцию нежирных сортов. Это могут быть тефтели, котлеты или сосиски. В редких случаях
- разрешается приготовление мяса в виде крупных кусков;
- белковый омлет из одного яйца;
- овощное разнообразие включает морковку, кабачки, свеклу, картошку и тыкву. В меню можно добавлять
- блюда из запеченных, отварных или свежих овощей;
- сухофрукты;
- масло (растительное, сливочное);
- хлебобулочное ассорти из вчерашней выпечки без добавления сдобы;
- мед, желе, суфле;
- отвар шиповника.
Диета при гепатомегалии печени предусматривает исключение из рациона питания следующих продуктов:
- Жирные сорта красного мяса, субпродукты, мясо водоплавающей птицы, жирную рыбу, сало, кондитерские изделия, шоколад, торты, пирожные, слоеное/сдобное тесто.
- Бобовые и все грубые овощи, кислую квашеную капусту, соления и маринады.
- Кулинарные/животные жиры, копчёности, морепродукты.
- Шпинат, щавель, редис, лук, грибы, редька, чеснок, майонез, кетчуп, острые соусы хрен, перец, уксус, горчица.
- Цельное молоко, соленый/острый сыр. Ограничивается употребление жирного творога, сметаны, сливок и сладких сырков.
- Сырых куриных яиц, вареных всмятку — до трех штук в неделю.
- Крепкий чай/кофе, какао, шоколад, мороженное.
- Алкогольные и газированные напитки, пакетированные соки.
Народные средства
Эффективные народные средства, которые можно применять в лечении гепатомегалии печени.
- Лекарственный раствор из меда благоприятно воздействует не только на функционирование организма, но и на печень. Каждое утра и перед сном выпивайте напиток из 2 ложек меда, 20
|
Цирроз печени, Классификация цирроза печени, Вопросы для самоконтроля - Внутренние болезни |
Дневник |
5.6. Цирроз печени
Цирроз печени — хроническое прогрессирующее заболевание, которое характеризуется дистрофией и некрозом печеночной ткани (паренхимы), разрастанием соединительной ткани и переустройством дольковой структуры органа, признаками функциональной недостаточности печени и портальной гипертензии.
Классификация цирроза печени
(А. С. Логинов, Ю. Е. Блок, 1987)
I. По этиологическому варианту:
- 1. Вирусный.
- 2. Алкогольный.
- 3. Аутоиммунный.
- 4. Токсический.
- 5. Генетический.
- 6. Кардиальный.
- 7. Вследствие внутри- и внепеченочногохолестаза.
- 8. Криптогенный.
II. По морфологическому варианту:
- 1. Микронодулярный.
- 2. Макронодулярный.
- 3. Смешанный микромакронодулярный.
- 4. Неполный септальный.
III. По стадии печеночной недостаточности:
- 1. Компенсированная (начальная).
- 2. Субкомпенсированная.
- 3. Декомпенсированная.
IV. По стадии портальной гипертензии:
- 1. Компенсированная.
- 2. Стадия начальной декомпенсации.
- 3. Стадия выраженной декомпенсации.
V. По активности и фазе:
- 1. Обострение (активная фаза: минимальная, умеренная, выраженная активность).
- 2. Ремиссия (неактивная фаза).
- 1. Стабильное.
- 2. Медленно прогрессирующее.
- 3. Быстро прогрессирующее.
Причины. Возникновение цирроза печени зависит от разных причин, в том числе от воздействия токсических веществ, среди которых наибольшее значение в этиологии имеет алкоголь. Существует выразительная связь между увеличением смертности от цирроза печени и возрастающим употреблением алкоголя, поскольку последний поражает клеточную структуру печени. Кроме того, к развитию цирроза печени приводят хронический активный вирусный гепатит В, ни А ни В, хронический активный аутоиммунный гепатит. Возникновению цирроза печени способствует употребление гепатогропных лекарственных препаратов (цитостатиков), противотуберкулезных средств, соединений ртути, свинца и др. Циррозы могут быть следствием генетически обусловленных нарушений обмена веществ (недостаточность альфа-антитрипсина, галактоземия, гликогенозы, гемахроматоз и др.). Венозный застой в печени при хронической недостаточности кровообращения в ней и обструкция венозного оттока из печени также влияют на возникновение цирроза печени. Холестатический гепатит, желчнокаменная болезнь, саркоидоз могут явиться причиной возникновения цирроза печени.
Механизм развития наиболее распространенных видов цирроза печени — алкогольного и вирусного — заключается в прогрессировании хронического активного гепатита соответствующей этиологии, активации перекисного окисления липидов, интенсивности фиброзообразования.
Механизм самопрогрессирования цирроза печени состоит в том, что на месте погибших клеток образуются рубцы, которые, нарушая печеночное кровоснабжение, ведут к ишемии паренхимы печени и ее некрозу.
Основные симптомы. При циррозе печени без активности процесса во многих случаях больные чувствуют себя удовлетворительно. Для цирроза печени характерны расстройства в виде астении, которая может быть первым клиническим проявлением заболевания. Астенический синдром выражается вегетативными расстройствами в виде потливости, гиперемии кожи, приступов тахикардии. Типично нарушение сна — бессонница ночью и сонливость днем.
Цирроз печени сопровождается чувством тяжести в правом подреберье, увеличением печени, селезенки.
При появлении желтухи больные могут жаловаться на кожный зуд, нерегулярность деятельности кишечника, возможно похудание.
При развитии портальной гипертензии увеличивается живот, возникает асцит. На передней стенке брюшной полости наблюдаются варикозно расширенные вены (рис. 58).
В некоторых случаях у больных при обследовании можно определить малиновый (печеночный) язык, гинекомастию, гиперемию ладоней, изменение цвета ногтей.

Рис. 58. Венозные коллатерали: а — на передне-боковой стенке живота; б— «Голова медузы»
При циррозе печени отмечается осложнение в виде кровотечения из расширенных вен пищевода или геморроидальных вен, развитие печеночной недостаточности.
Клинические формы. В зависимости от этиологии заболевание имеет разные формы.
Алкогольный цирроз печени чаще встречается у мужчин, характеризуется соответствующим типом конституции: слабым, по женскому типу, оволосением, увеличенным расстоянием между мечевидным отростком и пупком. Симптоматика алкогольного цирроза обусловлена в значительной степени воздействием алкоголя на другие органы. Чаще, чем при других формах цирроза, наблюдаются тошнота, рвота, понос, полиневрит, атрофия мышц, увеличение околоушных желез. Появляются признаки витаминной недостаточности (глоссит), эндокринные расстройства (гинекомастия, атрофия яичек, импотенция идр.). Количество «сосудистых звездочек» незначительно, эритема ладоней маловыразительна, часто встречаются белые ногти. Повышение активности амино- трансферазы и гипергаммаглобулинемии незначительное.
Активный вирусный цирроз печени возникает под влиянием вируса гепатита В, ни А ни В и др., а также лекарственных веществ.
Активный цирроз печени проявляется увеличением температуры тела, появлением желтухи, «сосудистых звездочек», значительным повышением содержания билирубина в крови, увеличением активности ферментов. Активный цирроз печени обусловлен хроническим вирусным гепатитом, чаще наблюдается у мужчин и характеризуется меньшей активностью процесса. Активный цирроз печени аутоиммунной природы наблюдается чаще у женщин в пубертатном и климактерическом периодах и характеризуется болями в суставах, увеличением лимфоузлов, поражением миокарда, почек и других органов, изменениями показателей крови.
Первичный билиарный цирроз печени наблюдается в основном у женщин в климактерическом возрасте. Он начинается постепенно — с нарастающего зуда кожи, особенно по ночам. Прогрессирует желтуха. Затем присоединяется меланодер- мия, появляются ксантомы, кожа становится сухой и грубой. Симптом печеночной недостаточности проявляется поздно. При первичном билиарном циррозе печени наблюдается остеопороз костей, геморрагический синдром.
Симптоматика вторичного бшиарного цирроза печени определяется тем заболеванием, которое привело к его развитию. В зависимости от характера заболевания в клинической картине имеют перевес симптомы холангита (повышение температуры тела, лейкоцитоз) или холестаза (желтуха, зуд кожи, высокая щелочная фосфатаза), которые соединяются с симптомами цирроза. Декомпенсация наступает поздно.
Осложнения. При циррозе печени могут наблюдаться осложнения: кровотечения из расширенных вен пищевода, желудка, кишечника, развитие печеночной недостаточности в виде энцефалопатии.
Кровотечение из расширенных вен пищевода проявляется кровавой рвотой (цвета «кофейной гущи»), а с нижнего отдела кишечника — рвотой свежей кровью. Во время кровотечения наступает резкая слабость, кожный покров бледнеет, артериальное давление снижается, пульс становится слабым. В периферической крови уменьшается количество эритроцитов и гемоглобина.
Развитию печеночной энцефалопатии могут способствовать прием больших доз мочегонных средств, инфекция, поступление с пищей большого количества белка. У больного наблюдается постепенная заторможенность, неадекватная реакция на раздражители, а затем и утрата сознания. Выдыхаемый больным воздух имеет сладковатый «печеночный» запах.
Если не будут приняты экстренные меры, то может наступить летальный исход.
Диагностика. Диагноз ставят на основе данных анамнеза, клинической картины, биохимических показаний крови и инструментального исследования (ультразвукового, рентгенологического, радиоизотопного, компьютерной томографии, сцинтиграфии).
Принципы лечения. Основу лечения циррозов печени составляют мероприятия, направленные на патогенетические звенья процесса и отдельные симптомы. Этиотропную терапию циррозов проводят только при отдельных формах (алкогольная, вторичная, билиарная).
Больные должны придерживаться диеты с ограничением жира, но с достаточным содержанием белка и витаминов; предпочтительна молочно-растительная пища. Обязательно следить за правильной функцией кишечника. При развитии асцита снижают употребление соли (4—5 г в сутки). Питание дробное (4—5 раз в сутки). Прием жидкости ограничивают до I л при асците, количество выпиваемой жидкости не должно превышать количества выделяемой мочи.
Применяются разные гепатозащитные средства: витамины группы В, фолиевая кислота, липоевая кислота, легален, эссенциале (внутривенно капельно и внутрь, долго — до 3—6 мес.). При анемии показаны препараты железа, гемотрансфузии и др. При диспепсических расстройствах следует назначить ферментные препараты (кре- он, панцитрат), спазмолитические средства (но-шпа, папаверин и др.). В качестве гепатопротера целесообразно применять урсосан по 1 табл. 2 раза в день в течение 2— 3 мес. Активный патологический процесс лечится с помощью глюкокортикоидов (преднизолон), иммуно-депрессантов (азатиоприн), используется делагил.
При асците и отеках применяют мочегонные средства (фурасемид, лазикс, гипотиазид, верошпирон и др.). По жизненным показаниям проводят пункцию брюшной полости и удаляют из нее часть жидкости.
При остром кровотечении из варикозно расширенных вен пищевода показан голод, остановка кровотечения с помощью специального зонда; через эзофагоскоп вводят в кровоточащие вены коагулирующие препараты, внутривенно кровь, эпсилонаминокапроновую кислоту. При отсутствии эффекта необходимо хирургическое лечение.
Профилактика. Основная задача профилактики — предупреждение и своевременное лечение заболеваний, приводящих к циррозу печени (в первую очередь, вирусного гепатита В, алкоголизма) и других этиологических факторов.
Диспансеризация. Все больные с циррозом печени состоят на учете в гастроэнтерологическом кабинете поликлиники.
При неактивном циррозе необходимо диспансерное наблюдение (посещение врача не реже 2—3 раз в год), диета, категорическое запрещение приема алкоголя, курсы витаминотерапии (1—2 раза в год), лечение препаратами типа эссенциале.
Вопросы для самоконтроля
1. Дайте определение цирроза печени. 2. Назовите основные факторы, которые приводят к развитию цирроза печени. 3. Перечислите основные симптомы цирроза печени. 4. Какие осложнения вызывает цирроз печени? 5. Каковы основные принципы лечения больных циррозом печени? 6 Что вы знаете о профилактике цирроза печени?
5.6. Цирроз печени
Цирроз печени — хроническое прогрессирующее заболевание, которое характеризуется дистрофией и некрозом печеночной ткани (паренхимы), разрастанием соединительной ткани и переустройством дольковой структуры органа, признаками функциональной недостаточности печени и портальной гипертензии.
Классификация цирроза печени
(А. С. Логинов, Ю. Е. Блок, 1987)
I. По этиологическому варианту:
- 1. Вирусный.
- 2. Алкогольный.
- 3. Аутоиммунный.
- 4. Токсический.
- 5. Генетический.
- 6. Кардиальный.
- 7. Вследствие внутри- и внепеченочногохолестаза.
- 8. Криптогенный.
II. По морфологическому варианту:
- 1. Микронодулярный.
- 2. Макронодулярный.
- 3. Смешанный микромакронодулярный.
- 4. Неполный септальный.
III. По стадии печеночной недостаточности:
- 1. Компенсированная (начальная).
- 2. Субкомпенсированная.
- 3. Декомпенсированная.
IV. По стадии портальной гипертензии:
- 1. Компенсированная.
- 2. Стадия начальной декомпенсации.
- 3. Стадия выраженной декомпенсации.
V. По активности и фазе:
- 1. Обострение (активная фаза: минимальная, умеренная, выраженная активность).
- 2. Ремиссия (неактивная фаза).
- 1. Стабильное.
- 2. Медленно прогрессирующее.
- 3. Быстро прогрессирующее.
Причины. Возникновение цирроза печени зависит от разных причин, в том числе от воздействия токсических веществ, среди которых наибольшее значение в этиологии имеет алкоголь. Существует выразительная связь между увеличением смертности от цирроза печени и возрастающим употреблением алкоголя, поскольку последний поражает клеточную структуру печени. Кроме того, к развитию цирроза печени приводят хронический активный вирусный гепатит В, ни А ни В, хронический активный аутоиммунный гепатит. Возникновению цирроза печени способствует употребление гепатогропных лекарственных препаратов (цитостатиков), противотуберкулезных средств, соединений ртути, свинца и др. Циррозы могут быть следствием генетически обусловленных нарушений обмена веществ (недостаточность альфа-антитрипсина, галактоземия, гликогенозы, гемахроматоз и др.). Венозный застой в печени при хронической недостаточности кровообращения в ней и обструкция венозного оттока из печени также влияют на возникновение цирроза печени. Холестатический гепатит, желчнокаменная болезнь, саркоидоз могут явиться причиной возникновения цирроза печени.
Механизм развития наиболее распространенных видов цирроза печени — алкогольного и вирусного — заключается в прогрессировании хронического активного гепатита соответствующей этиологии, активации перекисного окисления липидов, интенсивности фиброзообразования.
Механизм самопрогрессирования цирроза печени состоит в том, что на месте погибших клеток образуются рубцы, которые, нарушая печеночное кровоснабжение, ведут к ишемии паренхимы печени и ее некрозу.
Основные симптомы. При циррозе печени без активности процесса во многих случаях больные чувствуют себя удовлетворительно. Для цирроза печени характерны расстройства в виде астении, которая может быть первым клиническим проявлением заболевания. Астенический синдром выражается вегетативными расстройствами в виде потливости, гиперемии кожи, приступов тахикардии. Типично нарушение сна — бессонница ночью и сонливость днем.
Цирроз печени сопровождается чувством тяжести в правом подреберье, увеличением печени, селезенки.
При появлении желтухи больные могут жаловаться на кожный зуд, нерегулярность деятельности кишечника, возможно похудание.
При развитии портальной гипертензии увеличивается живот, возникает асцит. На передней стенке брюшной полости наблюдаются варикозно расширенные вены (рис. 58).
В некоторых случаях у больных при обследовании можно определить малиновый (печеночный) язык, гинекомастию, гиперемию ладоней, изменение цвета ногтей.

Рис. 58. Венозные коллатерали: а — на передне-боковой стенке живота; б— «Голова медузы»
При циррозе печени отмечается осложнение в виде кровотечения из расширенных вен пищевода или геморроидальных вен, развитие печеночной недостаточности.
Клинические формы. В зависимости от этиологии заболевание имеет разные формы.
Алкогольный цирроз печени чаще встречается у мужчин, характеризуется соответствующим типом конституции: слабым, по женскому типу, оволосением, увеличенным расстоянием между мечевидным отростком и пупком. Симптоматика алкогольного цирроза обусловлена в значительной степени воздействием алкоголя на другие органы. Чаще, чем при других формах цирроза, наблюдаются тошнота, рвота, понос, полиневрит, атрофия мышц, увеличение околоушных желез. Появляются признаки витаминной недостаточности (глоссит), эндокринные расстройства (гинекомастия, атрофия яичек, импотенция идр.). Количество «сосудистых звездочек» незначительно, эритема ладоней маловыразительна, часто встречаются белые ногти. Повышение активности амино- трансферазы и гипергаммаглобулинемии незначительное.
Активный вирусный цирроз печени возникает под влиянием вируса гепатита В, ни А ни В и др., а также лекарственных веществ.
Активный цирроз печени проявляется увеличением температуры тела, появлением желтухи, «сосудистых звездочек», значительным повышением содержания билирубина в крови, увеличением активности ферментов. Активный цирроз печени обусловлен хроническим вирусным гепатитом, чаще наблюдается у мужчин и характеризуется меньшей активностью процесса. Активный цирроз печени аутоиммунной природы наблюдается чаще у женщин в пубертатном и климактерическом периодах и характеризуется болями в суставах, увеличением лимфоузлов, поражением миокарда, почек и других органов, изменениями показателей крови.
Первичный билиарный цирроз печени наблюдается в основном у женщин в климактерическом возрасте. Он начинается постепенно — с нарастающего зуда кожи, особенно по ночам. Прогрессирует желтуха. Затем присоединяется меланодер- мия, появляются ксантомы, кожа становится сухой и грубой. Симптом печеночной недостаточности проявляется поздно. При первичном билиарном циррозе печени наблюдается остеопороз костей, геморрагический синдром.
Симптоматика вторичного бшиарного цирроза печени определяется тем заболеванием, которое привело к его развитию. В зависимости от характера заболевания в клинической картине имеют перевес симптомы холангита (повышение температуры тела, лейкоцитоз) или холестаза (желтуха, зуд кожи, высокая щелочная фосфатаза), которые соединяются с симптомами цирроза. Декомпенсация наступает поздно.
Осложнения. При циррозе печени могут наблюдаться осложнения: кровотечения из расширенных вен пищевода, желудка, кишечника, развитие печеночной недостаточности в виде энцефалопатии.
Кровотечение из расширенных вен пищевода проявляется кровавой рвотой (цвета «кофейной гущи»), а с нижнего отдела кишечника — рвотой свежей кровью. Во время кровотечения наступает резкая слабость, кожный покров бледнеет, артериальное давление снижается, пульс становится слабым. В периферической крови уменьшается количество эритроцитов и гемоглобина.
Развитию печеночной энцефалопатии могут способствовать прием больших доз мочегонных средств, инфекция, поступление с пищей большого количества белка. У больного наблюдается постепенная заторможенность, неадекватная реакция на раздражители, а затем и утрата сознания. Выдыхаемый больным воздух имеет сладковатый «печеночный» запах.
Если не будут приняты экстренные меры, то может наступить летальный исход.
Диагностика. Диагноз ставят на основе данных анамнеза, клинической картины, биохимических показаний крови и инструментального исследования (ультразвукового, рентгенологического, радиоизотопного, компьютерной томографии, сцинтиграфии).
Принципы лечения. Основу лечения циррозов печени составляют мероприятия, направленные на патогенетические звенья процесса и отдельные симптомы. Этиотропную терапию циррозов проводят только при отдельных формах (алкогольная, вторичная, билиарная).
Больные должны придерживаться диеты с ограничением жира, но с достаточным содержанием белка и витаминов; предпочтительна молочно-растительная пища. Обязательно следить за правильной функцией кишечника. При развитии асцита снижают употребление соли (4—5 г в сутки). Питание дробное (4—5 раз в сутки). Прием жидкости ограничивают до I л при асците, количество выпиваемой жидкости не должно превышать количества выделяемой мочи.
Применяются разные гепатозащитные средства: витамины группы В, фолиевая кислота, липоевая кислота, легален, эссенциале (внутривенно капельно и внутрь, долго — до 3—6 мес.). При анемии показаны препараты железа, гемотрансфузии и др. При диспепсических расстройствах следует назначить ферментные препараты (кре- он, панцитрат), спазмолитические средства (но-шпа, папаверин и др.). В качестве гепатопротера целесообразно применять урсосан по 1 табл. 2 раза в день в течение 2— 3 мес. Активный патологический процесс лечится с помощью глюкокортикоидов (преднизолон), иммуно-депрессантов (азатиоприн), используется делагил.
При асците и отеках применяют мочегонные средства (фурасемид, лазикс, гипотиазид, верошпирон и др.). По жизненным показаниям проводят пункцию брюшной полости и удаляют из нее часть жидкости.
При остром кровотечении из варикозно расширенных вен пищевода показан голод, остановка кровотечения с помощью специального зонда; через эзофагоскоп вводят в кровоточащие вены коагулирующие препараты, внутривенно кровь, эпсилонаминокапроновую кислоту. При отсутствии эффекта необходимо хирургическое лечение.
Профилактика. Основная задача профилактики — предупреждение и своевременное лечение заболеваний, приводящих к циррозу печени (в первую очередь, вирусного гепатита В, алкоголизма) и других этиологических факторов.
Диспансеризация. Все больные с циррозом печени состоят на учете в гастроэнтерологическом кабинете поликлиники.
При неактивном циррозе необходимо диспансерное наблюдение (посещение врача не реже 2—3 раз в год), диета, категорическое запрещение приема алкоголя, курсы витаминотерапии (1—2 раза в год), лечение препаратами типа эссенциале.
Вопросы для самоконтроля
1. Дайте определение цирроза печени. 2. Назовите основные факторы, которые приводят к развитию цирроза печени. 3. Перечислите основные симптомы цирроза печени. 4. Какие осложнения вызывает цирроз печени? 5. Каковы основные принципы лечения больных циррозом печени? 6 Что вы знаете о профилактике цирроза печени?
|
О - знаках - больной печени - Трибуна - новини СумО “знаках” больной печени |
Дневник |
“Больная печень – разбойник для других органов”. Почему такой афоризм родился в древней китайской медицине? А уже тогда было подмечено, что заболевания печени долгое время никак себя не проявляют, маскируясь под болезни других органов и даже вызывая их. Ещё один афоризм – “ печень не жалуется, за неё жалуются соседи” . И, как увидим, не только соседи, но и совсем отдалённые органы.
Почему я решил об этом написать? Очень уж больно чувствовать себя бессильным, когда к тебе приходит человек с развёрнутым циррозом, т. е. фатальной стадией печёночного заболевания, и ты стоишь, окаменевший, увидев ту самую голову Медузы Горгоны из греческих мифов у него на животе, и понимаешь, что ничем ему уже не помочь. На твой сакраментальный вопрос “А где ж вы раньше были?” пациент, недоуменно пожимая плечами: “Так ничё ж не болело”.
Ничё и не болит. Вплоть до финала. Были у меня пациенты, первой жалобой которых (да это и жалобой в полном смысле слова не назовёшь) оказалось просверливание дополнительных дырочек в брючном ремне – живот стал быстро расти. А у женщин – мысли о внезапной, быстро прогрессирующей беременности – на УЗИ матки приходят. Хорошо, если доктор датчик удосужится повыше передвинуть и увидеть огромную печень, селезёнку и асцитическую жидкость, а нет – “Нет у вас беременности”, и дело с концом. Одна трижды ходила, ей “ложную беременность” ставили.
Хорошо, когда “болезнь болит”, или проявляет себя каким-то другим явным симптомом – я писал об этом в статье об оптимальности.
Если, на ваше счастье, пораньше начнёт беспокоить небольшая тяжесть (не боль!) в правом боку, тошнота, отрыжка, вздутие – может, вы и пойдёте к доктору. Но у нас так не любят ходить к врачам по таким незначительным поводам – ну, переел, ну, рюмку лишнюю позволил – праздники. Перетерплю, пройдёт. Не болит же, не так уж…
А если и придёте – не факт, что заподозрят у вас что-то серьёзное при таких жалобах и анамнезе. Они могут быть при холецистите, гастрите, панкреатите, колите… – диета, желчегонные, ферменты. К сожалению, всё ещё не многие коллеги насторожены и назначают анализ на гепатиты С и В – главные причины цирроза в нашей стране, наряду с алкоголем. И дело даже не в квалификации, хотя и в ней, конечно. Дело в том самом коварстве, трудности для диагностики заболеваний печени, с которых я начал статью, – даже для профессионалов.
А знаете, почему для профессионалов трудно? Потому что пойдёте вы даже не к семейному врачу, а к узкому специалисту – дерматологу, ревматологу, эндокринологу, нефрологу… даже к окулисту! Потому что жалобы могут быть специфичными для этих органов. И профи, великолепно знающие свой узкий раздел, но за 20 – 30 лет (вы же пойдёте к опытному специалисту, со стажем) изрядно подзабывшие, что там в институте говорили о печени (или не говорили), найдут у вас СВОЮ патологию, и будут вас лечить. И они не дураки – у вас действительно будет патология кожи, суставов, щитовидки, почек… Только обусловлена она болезнью печени, которая потихоньку прогрессирует (или даже ускоряется – на фоне побочных эффектов лечения тиреоидита, нефрита или артрита) и, мало того, никогда не даст их вылечить – потому что первопричина остаётся нераспознанной.
Вот поэтому печень – разбойник для других органов. Я бы даже сказал – диверсант, скрытно действующий в тылу и наносящий больший ущерб, чем бандит в открытой схватке.
Но она всё же подаёт ЗНАКИ, которые нужно ЗНАТЬ – как специалистам, так и самим утопающим, потому как часто спасение в их собственных руках. То есть – вам, не подозревающим. Поэтому и пишу – хочу рассказать. Или напомнить.
Внимание – сейчас будет много сугубо медицины, но не обойтись.
КОЖА. Первое, что бросается в глаза. Наблюдательные.
Имеет значение всё, что вдруг, недавно появилось. Новое, чего не было.
Сыпи. Первое, что приходит в голову – аллергия. Может быть. Только (не устаю повторять студентам) аллергия – это диагноз исключения. Особенно, если она посетила вас впервые за 40 лет. То есть надо проанализировать все иные возможные причины появления сыпи, как одного из симптомов других заболеваний, не начинать с аллергии, а заканчивать ею – если всё проверили и ничего не нашли. Десерт, так сказать, а не закуска. Да и “аллергия” часто связана с нарушением функции печени – нерасщеплённые ею токсичные продукты обмена ищут себе выход, в том числе через кожу. Наружный покров – зеркало внутренних процессов, происходящих в организме. Академик Давыдовский утверждал даже, что собственно кожных заболеваний не существует, все они – суть отражение нарушенного гомеостаза.
Итак, любые вновь возникшие и повторно появляющиеся пятна, прыщи, васкулиты, порфирия, лишай, демодекоз, крапивница, эритемы, пигментации, витилиго, телеангиэктазии, родинки, гемангиомы (мелкие красные точки), особенно в “печёночных” местах. На лице это переносица (обратите внимание на наличие вертикальных морщин), наружные углы глаз, скулы. Ксантелазмы (жёлтые отложения) на веках. Сосудистая “сеточка” на носу и щеках (да, как у много пьющих). Язык: обложенность больше справа, ярко-красный кончик. Тянет “на кисленькое”, но без беременности. Пигментация сзади на шее, прикрытая волосами. Боли по ходу меридиана печени (загуглите) – по внутренней поверхности ног. Те же высыпания в его зоне и вообще на теле. Облысение (было несколько таких больных), грибок ногтей больших пальцев стоп (начало того же меридиана). Вообще изменение ногтевых пластинок: двуцветность, поперечная исчерченность, ломкость, размягчение. Покраснение или желтизна ладоней, избыточная “горячесть” их даже в холодное время года. Надоедливый кожный зуд без высыпаний (конечно, сохраняющийся при условии регулярного мытья тела).
СУСТАВЫ, НЕРВЫ, МЫШЦЫ. АУТОИММУННЫЕ ПРОЦЕССЫ.
В зависимости от возраста. Понятно, что в пожилом чаще обменные остеоартрозы. А вот впервые возникшие и непроходящие артриты-артралгии в молодом-среднем – подозрительны. Характерны множественные, летучие, без покраснения кожи, припухания и значимого повышения острофазовых показателей в крови. Когда не укладывается в традиционные ревматические симптомы. Часто суставным синдромом дебютирует острый вирусный гепатит В – были казусы лечения НПВСами более месяца (безжелтушные формы). Но я здесь больше о хронических вирусных гепатитах, годами не диагностируемых.
Пальцы в виде барабанных палочек. Контрактура Дюпюитрена. Мышечная слабость – миопатии непонятной причины. Миастения. Боли в мышцах. Периферические полинейропатии, синдром Гийена-Барре – NB!, невропатологи. Обусловлены криоглобулинемией, как и многие кожные проявления, и часть аутоиммунных. Из последних – дерматомиозит, узелковый периартериит, легочной фиброз и васкулит, гипертрофическая кардиомиопатия и др.
ПОЧКИ – гломерулонефрит. Был пациент, у которого в почечном биоптате выявили персистенцию вируса гепатита С. Мучился с десяток лет, дело дошло до гормонов (получили резкое прогрессирование гепатита, естественно). Пролечили HCV – исчез гломерулонефрит. Не путать с больными хронической почечной недостаточностью, которые на гемодиализе к полному комплекту получают В,С гепатит (заражаются вторично, через кровь). Таких надо регулярно, раз в полгода обследовать – поражённость в этих отделениях доходит до 80% (медперсонала, кстати, тоже).
ЭНДОКРИННАЯ СИСТЕМА. В основном щитовидная железа – гипо, гипертиреозы, аутоиммунный тиреоидит, Хашимото. Просто не забывать, что может быть не основное заболевание, а синдром, если хотите, гепатитов С и В. Также впервые выявленный сахарный диабет требует обследования на эти вирусы (до 50% развития диабета на фоне HCV-инфекции). И в щитовидной, и в поджелудочной исследователями неоднократно выявлялась положительная ПЦР, что доказывает не случайный характер сочетания этих болезней, а цитопатогенное воздействие вирусов на клетки этих желез.
Половые расстройства – нарушение менструального цикла у женщин (почему ещё приходят с подозрением на беременность), импотенция, снижение либидо у мужчин (урологи-андрологи!). Также зафиксировано активное размножение вирусов гепатитов в этих органах.
ГЕМАТОЛОГИЯ. Тромбоцитопения, анемия, макроглобулинемия, неходжкинская В-лимфома и другие страсти. Доказана персистенция гепатотропных вирусов в костном мозге – специалистам. Неспециалистам – помнить о спонтанных, ни с чего появляющихся “синяках” и повторяющихся кровотечениях – маленьких и больших: носовые, маточные, желудочно-кишечные (нередко цирроз выявляется только после варикозного пищеводного кровотечения), кровь в моче, кале (часто геморрой). Надо сделать анализ крови из пальца с подсчётом тромбоцитов.
Всё это — на фоне плохого настроения с раздражительностью и вспышками гнева. Бросает то в жар, то в холод. Не зря говорят: желчный человек. “Сова”, бессонница после полуночи, с часа до трёх – время максимальной активности меридиана печени. Сон беспокойный, с обилием сновидений.
Ну и напоследок: встречается даже поражение слюнных, слёзных желез и глаз. Язвы роговицы, увеиты, кератоконъюнктивиты. Ну, желтушность склер – это понятно, тут как раз диагноз поставят в троллейбусе. А традиционная китайская медицина с печенью связывает самые различные расстройства зрения, близорукость и даже косоглазие. И если действительно “глаза — это зеркало души”, нетрудно догадаться, где живет душа человека с точки зрения медицины Востока… Да, по представлениям китайской медицины, именно печень “хранит небесную душу человека”.
С неудобоваримой терминологией закончили. Выдержали?
Как видите, спектр печёночных “масок” достаточно пёстр и обширен. И заметьте, нигде нет собственно печёночных симптомов – желтухи, например. Когда она появляется, диагноз ясен всем, но, к сожалению, запоздал (я говорю о хронических процессах). Нам же надо выявить печеночное страдание как можно раньше.
Что ещё в подмогу, кроме клиники? Лаборатория. 1). Самая обычная биохимия – печёночные пробы. 2). Анализ на антитела к гепатитам В и С. Это элементарный скрининг, доступный с уровня ЦРБ. Не забывайте, коллеги.
У нас в больнице с 2002 года дело поставлено так: пациент, поступающий с ЛЮБОЙ патологией (хоть понос, хоть ангина, хоть сопли), обследуется на маркёры ВГВ, ВГС. Каждый по 20 грн. Цена вопроса плёвая, а позволяет избежать многих бед. Подбили статистику за эти годы – 4% позитивных, исключая отделение гепатитов. Примерно тысяча человек проходит за год – считайте, сколько за 16 лет выявлено на ровном месте. Рекомендую.
Особое внимание людям с татуировками, пирсингом, с операциями в анамнезе, из традиционных групп риска, часто болеющим, готовящимся на плановые операции, медикам, беременным. А вообще подхватить вирус можно в парикмахерской, салоне, у стоматолога, в больнице – при элементарном заборе крови из пальца (перчатки после каждого пациента меняют?) или гинекологическом осмотре. К сожалению. Бедность и отсутствие надлежащего сан-эпид контроля.
То есть – достаточно банально и легко. Кто из вас не бывал в парикмахерской, у стоматолога, в больнице? А секс случайный незащищённый? А неслучайный – ваш постоянный партнер обследован?
Поэтому всем прочитавшим рекомендую завтра натощак пойти в лабораторию и сдать: а-HCV (гепатит С) и HBsAg (гепатит В). И от В прививку сделать. Обычно этим и заканчиваются мои занятия со студентами по этой теме.
Я вот против огульной сдачи кала на яйца глист – перед экстракцией зуба, например (пост сегодня видел) и по любому чиху. Ничего, кроме обесценивания анализа из-за невнимательности, усталости лаборанта вследствие огромной и бессмысленной загрузки, мы не получим. Если мне надо, я напишу лаборанту, какой вид гельминта я подозреваю, подчеркну красным и попрошу повторить трижды. Но я за проверку всех на гепатиты раз в год. Потому что не хочу стоять окаменевший, глядя на голову Медузы. Достаточно этого уже было в моей практике. И, кстати, в том посте про экстракцию зуба НВsAg в перечне был, а вот а-HCV – не было. А надо.
И если семейные врачи (а после реформы вы пойдёте к ним) внемлют этим словам, а если и узкие специалисты не забудут… а если вы – самые в этом заинтересованные! – им напомните, попросите назначить пустяковый анализ, или сами пойдёте в лабораторию – их сейчас пруд-пруди… то вирусных гепатитов среди цивилизованных культурных людей, к которым – несомненно! – принадлежат украинцы, – не будет.
Гепатиты ж сейчас на раз лечатся. Шо насморк, даже эффективней. Главное – вовремя выявить, обнаружить, не пройти мимо, не кусать локти.
О “знаках” больной печени
“Больная печень – разбойник для других органов”. Почему такой афоризм родился в древней китайской медицине? А уже тогда было подмечено, что заболевания печени долгое время никак себя не проявляют, маскируясь под болезни других органов и даже вызывая их. Ещё один афоризм – “ печень не жалуется, за неё жалуются соседи” . И, как увидим, не только соседи, но и совсем отдалённые органы.
Почему я решил об этом написать? Очень уж больно чувствовать себя бессильным, когда к тебе приходит человек с развёрнутым циррозом, т. е. фатальной стадией печёночного заболевания, и ты стоишь, окаменевший, увидев ту самую голову Медузы Горгоны из греческих мифов у него на животе, и понимаешь, что ничем ему уже не помочь. На твой сакраментальный вопрос “А где ж вы раньше были?” пациент, недоуменно пожимая плечами: “Так ничё ж не болело”.
Ничё и не болит. Вплоть до финала. Были у меня пациенты, первой жалобой которых (да это и жалобой в полном смысле слова не назовёшь) оказалось просверливание дополнительных дырочек в брючном ремне – живот стал быстро расти. А у женщин – мысли о внезапной, быстро прогрессирующей беременности – на УЗИ матки приходят. Хорошо, если доктор датчик удосужится повыше передвинуть и увидеть огромную печень, селезёнку и асцитическую жидкость, а нет – “Нет у вас беременности”, и дело с концом. Одна трижды ходила, ей “ложную беременность” ставили.
Хорошо, когда “болезнь болит”, или проявляет себя каким-то другим явным симптомом – я писал об этом в статье об оптимальности.
Если, на ваше счастье, пораньше начнёт беспокоить небольшая тяжесть (не боль!) в правом боку, тошнота, отрыжка, вздутие – может, вы и пойдёте к доктору. Но у нас так не любят ходить к врачам по таким незначительным поводам – ну, переел, ну, рюмку лишнюю позволил – праздники. Перетерплю, пройдёт. Не болит же, не так уж…
А если и придёте – не факт, что заподозрят у вас что-то серьёзное при таких жалобах и анамнезе. Они могут быть при холецистите, гастрите, панкреатите, колите… – диета, желчегонные, ферменты. К сожалению, всё ещё не многие коллеги насторожены и назначают анализ на гепатиты С и В – главные причины цирроза в нашей стране, наряду с алкоголем. И дело даже не в квалификации, хотя и в ней, конечно. Дело в том самом коварстве, трудности для диагностики заболеваний печени, с которых я начал статью, – даже для профессионалов.
А знаете, почему для профессионалов трудно? Потому что пойдёте вы даже не к семейному врачу, а к узкому специалисту – дерматологу, ревматологу, эндокринологу, нефрологу… даже к окулисту! Потому что жалобы могут быть специфичными для этих органов. И профи, великолепно знающие свой узкий раздел, но за 20 – 30 лет (вы же пойдёте к опытному специалисту, со стажем) изрядно подзабывшие, что там в институте говорили о печени (или не говорили), найдут у вас СВОЮ патологию, и будут вас лечить. И они не дураки – у вас действительно будет патология кожи, суставов, щитовидки, почек… Только обусловлена она болезнью печени, которая потихоньку прогрессирует (или даже ускоряется – на фоне побочных эффектов лечения тиреоидита, нефрита или артрита) и, мало того, никогда не даст их вылечить – потому что первопричина остаётся нераспознанной.
Вот поэтому печень – разбойник для других органов. Я бы даже сказал – диверсант, скрытно действующий в тылу и наносящий больший ущерб, чем бандит в открытой схватке.
Но она всё же подаёт ЗНАКИ, которые нужно ЗНАТЬ – как специалистам, так и самим утопающим, потому как часто спасение в их собственных руках. То есть – вам, не подозревающим. Поэтому и пишу – хочу рассказать. Или напомнить.
Внимание – сейчас будет много сугубо медицины, но не обойтись.
КОЖА. Первое, что бросается в глаза. Наблюдательные.
Имеет значение всё, что вдруг, недавно появилось. Новое, чего не было.
Сыпи. Первое, что приходит в голову – аллергия. Может быть. Только (не устаю повторять студентам) аллергия – это диагноз исключения. Особенно, если она посетила вас впервые за 40 лет. То есть надо проанализировать все иные возможные причины появления сыпи, как одного из симптомов других заболеваний, не начинать с аллергии, а заканчивать ею – если всё проверили и ничего не нашли. Десерт, так сказать, а не закуска. Да и “аллергия” часто связана с нарушением функции печени – нерасщеплённые ею токсичные продукты обмена ищут себе выход, в том числе через кожу. Наружный покров – зеркало внутренних процессов, происходящих в организме. Академик Давыдовский утверждал даже, что собственно кожных заболеваний не существует, все они – суть отражение нарушенного гомеостаза.
Итак, любые вновь возникшие и повторно появляющиеся пятна, прыщи, васкулиты, порфирия, лишай, демодекоз, крапивница, эритемы, пигментации, витилиго, телеангиэктазии, родинки, гемангиомы (мелкие красные точки), особенно в “печёночных” местах. На лице это переносица (обратите внимание на наличие вертикальных морщин), наружные углы глаз, скулы. Ксантелазмы (жёлтые отложения) на веках. Сосудистая “сеточка” на носу и щеках (да, как у много пьющих). Язык: обложенность больше справа, ярко-красный кончик. Тянет “на кисленькое”, но без беременности. Пигментация сзади на шее, прикрытая волосами. Боли по ходу меридиана печени (загуглите) – по внутренней поверхности ног. Те же высыпания в его зоне и вообще на теле. Облысение (было несколько таких больных), грибок ногтей больших пальцев стоп (начало того же меридиана). Вообще изменение ногтевых пластинок: двуцветность, поперечная исчерченность, ломкость, размягчение. Покраснение или желтизна ладоней, избыточная “горячесть” их даже в холодное время года. Надоедливый кожный зуд без высыпаний (конечно, сохраняющийся при условии регулярного мытья тела).
СУСТАВЫ, НЕРВЫ, МЫШЦЫ. АУТОИММУННЫЕ ПРОЦЕССЫ.
В зависимости от возраста. Понятно, что в пожилом чаще обменные остеоартрозы. А вот впервые возникшие и непроходящие артриты-артралгии в молодом-среднем – подозрительны. Характерны множественные, летучие, без покраснения кожи, припухания и значимого повышения острофазовых показателей в крови. Когда не укладывается в традиционные ревматические симптомы. Часто суставным синдромом дебютирует острый вирусный гепатит В – были казусы лечения НПВСами более месяца (безжелтушные формы). Но я здесь больше о хронических вирусных гепатитах, годами не диагностируемых.
Пальцы в виде барабанных палочек. Контрактура Дюпюитрена. Мышечная слабость – миопатии непонятной причины. Миастения. Боли в мышцах. Периферические полинейропатии, синдром Гийена-Барре – NB!, невропатологи. Обусловлены криоглобулинемией, как и многие кожные проявления, и часть аутоиммунных. Из последних – дерматомиозит, узелковый периартериит, легочной фиброз и васкулит, гипертрофическая кардиомиопатия и др.
ПОЧКИ – гломерулонефрит. Был пациент, у которого в почечном биоптате выявили персистенцию вируса гепатита С. Мучился с десяток лет, дело дошло до гормонов (получили резкое прогрессирование гепатита, естественно). Пролечили HCV – исчез гломерулонефрит. Не путать с больными хронической почечной недостаточностью, которые на гемодиализе к полному комплекту получают В,С гепатит (заражаются вторично, через кровь). Таких надо регулярно, раз в полгода обследовать – поражённость в этих отделениях доходит до 80% (медперсонала, кстати, тоже).
ЭНДОКРИННАЯ СИСТЕМА. В основном щитовидная железа – гипо, гипертиреозы, аутоиммунный тиреоидит, Хашимото. Просто не забывать, что может быть не основное заболевание, а синдром, если хотите, гепатитов С и В. Также впервые выявленный сахарный диабет требует обследования на эти вирусы (до 50% развития диабета на фоне HCV-инфекции). И в щитовидной, и в поджелудочной исследователями неоднократно выявлялась положительная ПЦР, что доказывает не случайный характер сочетания этих болезней, а цитопатогенное воздействие вирусов на клетки этих желез.
Половые расстройства – нарушение менструального цикла у женщин (почему ещё приходят с подозрением на беременность), импотенция, снижение либидо у мужчин (урологи-андрологи!). Также зафиксировано активное размножение вирусов гепатитов в этих органах.
ГЕМАТОЛОГИЯ. Тромбоцитопения, анемия, макроглобулинемия, неходжкинская В-лимфома и другие страсти. Доказана персистенция гепатотропных вирусов в костном мозге – специалистам. Неспециалистам – помнить о спонтанных, ни с чего появляющихся “синяках” и повторяющихся кровотечениях – маленьких и больших: носовые, маточные, желудочно-кишечные (нередко цирроз выявляется только после варикозного пищеводного кровотечения), кровь в моче, кале (часто геморрой). Надо сделать анализ крови из пальца с подсчётом тромбоцитов.
Всё это — на фоне плохого настроения с раздражительностью и вспышками гнева. Бросает то в жар, то в холод. Не зря говорят: желчный человек. “Сова”, бессонница после полуночи, с часа до трёх – время максимальной активности меридиана печени. Сон беспокойный, с обилием сновидений.
Ну и напоследок: встречается даже поражение слюнных, слёзных желез и глаз. Язвы роговицы, увеиты, кератоконъюнктивиты. Ну, желтушность склер – это понятно, тут как раз диагноз поставят в троллейбусе. А традиционная китайская медицина с печенью связывает самые различные расстройства зрения, близорукость и даже косоглазие. И если действительно “глаза — это зеркало души”, нетрудно догадаться, где живет душа человека с точки зрения медицины Востока… Да, по представлениям китайской медицины, именно печень “хранит небесную душу человека”.
С неудобоваримой терминологией закончили. Выдержали?
Как видите, спектр печёночных “масок” достаточно пёстр и обширен. И заметьте, нигде нет собственно печёночных симптомов – желтухи, например. Когда она появляется, диагноз ясен всем, но, к сожалению, запоздал (я говорю о хронических процессах). Нам же надо выявить печеночное страдание как можно раньше.
Что ещё в подмогу, кроме клиники? Лаборатория. 1). Самая обычная биохимия – печёночные пробы. 2). Анализ на антитела к гепатитам В и С. Это элементарный скрининг, доступный с уровня ЦРБ. Не забывайте, коллеги.
У нас в больнице с 2002 года дело поставлено так: пациент, поступающий с ЛЮБОЙ патологией (хоть понос, хоть ангина, хоть сопли), обследуется на маркёры ВГВ, ВГС. Каждый по 20 грн. Цена вопроса плёвая, а позволяет избежать многих бед. Подбили статистику за эти годы – 4% позитивных, исключая отделение гепатитов. Примерно тысяча человек проходит за год – считайте, сколько за 16 лет выявлено на ровном месте. Рекомендую.
Особое внимание людям с татуировками, пирсингом, с операциями в анамнезе, из традиционных групп риска, часто болеющим, готовящимся на плановые операции, медикам, беременным. А вообще подхватить вирус можно в парикмахерской, салоне, у стоматолога, в больнице – при элементарном заборе крови из пальца (перчатки после каждого пациента меняют?) или гинекологическом осмотре. К сожалению. Бедность и отсутствие надлежащего сан-эпид контроля.
То есть – достаточно банально и легко. Кто из вас не бывал в парикмахерской, у стоматолога, в больнице? А секс случайный незащищённый? А неслучайный – ваш постоянный партнер обследован?
Поэтому всем прочитавшим рекомендую завтра натощак пойти в лабораторию и сдать: а-HCV (гепатит С) и HBsAg (гепатит В). И от В прививку сделать. Обычно этим и заканчиваются мои занятия со студентами по этой теме.
Я вот против огульной сдачи кала на яйца глист – перед экстракцией зуба, например (пост сегодня видел) и по любому чиху. Ничего, кроме обесценивания анализа из-за невнимательности, усталости лаборанта вследствие огромной и бессмысленной загрузки, мы не получим. Если мне надо, я напишу лаборанту, какой вид гельминта я подозреваю, подчеркну красным и попрошу повторить трижды. Но я за проверку всех на гепатиты раз в год. Потому что не хочу стоять окаменевший, глядя на голову Медузы. Достаточно этого уже было в моей практике. И, кстати, в том посте про экстракцию зуба НВsAg в перечне был, а вот а-HCV – не было. А надо.
И если семейные врачи (а после реформы вы пойдёте к ним) внемлют этим словам, а если и узкие специалисты не забудут… а если вы – самые в этом заинтересованные! – им напомните, попросите назначить пустяковый анализ, или сами пойдёте в лабораторию – их сейчас пруд-пруди… то вирусных гепатитов среди цивилизованных культурных людей, к которым – несомненно! – принадлежат украинцы, – не будет.
Гепатиты ж сейчас на раз лечатся. Шо насморк, даже эффективней. Главное – вовремя выявить, обнаружить, не пройти мимо, не кусать локти.
|
Арбидол таблетки 50 мг: инструкция по применению |
Дневник |

- Инструкция
- Арбидол таблетки 50 мг: инструкция по применению
Таблетки, покрытые пленочной оболочкой от белого до белого с кремоватым оттенком цвета, круглые, двояковыпуклые. На изломе от белого до белого с зеленовато-желтоватым или кремовым оттенком цвета.
Умифеновир (умифеновира гидрохлорида моногидрат (арбидол) в пересчете на умифеновира гидрохлорид) — 50 мг.
Схема приема и дозировка
Лечение
4 раза в сутки, 5 дней
Постконтактная профилактика
1 раз в сутки, 10-14 дней
Сезонная профилактика
2 раза в неделю, 3 недели
- 3-6 лет разовая доза 50 мг (1 таблетка)
- 6-12 лет разовая доза 100 мг (2 таблетки)
Регистрационный номер: ЛСР-003900/07
Торговое название препарата: Арбидол®
Международное непатентованное название: Умифеновир
Химическое название: Этилового эфира 6-бром-5-гидрокси-1 -метил-4-диметиламинометил 2-фенилтиометилиндол-3-карбоновой кислоты гидрохлорид моногидрат.
Лекарственная форма: таблетки, покрытые пленочной оболочкой.
Состав
Одна таблетка содержит: действующее вещество: умифеновира гидрохлорида моногидрат – 51,75 мг (в пересчете на умифеновира гидрохлорид - 50,00 мг);
ядро: крахмал картофельный - 31,860 мг, целлюлоза микрокристаллическая - 57,926 мг, повидон (повидон К30) - 8,137 мг, кальция стеарат - 0,535 мг, кроскармеллоза (кроскармеллоза натрия) - 1,542 мг;
Опадрай 10F280003 Белый (Оpadry 10F280003 WHITE) - 6,000 мг, [Гипромеллоза (гидроксипропилметилцеллюлоза 2910) - 3,54 мг, макрогол (полиэтиленгликоль) - 0,48 мг, полисорбат-80 (твин-80) - 0,06 мг, титана диоксид - 1,92 мг.
Описание
Таблетки, покрытые пленочной оболочкой от белого до белого с кремоватым оттенком цвета, круглые, двояковыпуклые. На изломе от белого до белого с зеленовато-желтоватым или кремовым оттенком цвета.
Фармакотерапевтическая группа: противовирусное средство.
Код ATX: J05AX13
Фармакологические свойства
Фармакодинамика. Противовирусное средство. Специфически подавляет in vitro вирусы гриппа А и В (Influenzavirus A, B), включая высокопатогенные подтипы A(H1N1)pdm09 и A(H5N1), а также другие вирусы - возбудители острых респираторных вирусных инфекций (ОРВИ) (коронавирус (Сoronavirus), ассоциированный с тяжелым острым респираторным синдромом (ТОРС), риновирус (Rhinovirus), аденовирус (Adenovirus), респираторносинцитиальный вирус (Pneumovirus) и вирус парагриппа (Paramyxovirus)). По механизму противовирусного действия относится к ингибиторам слияния (фузии), взаимодействует с гемагглютинином вируса и препятствует слиянию липидной оболочки вируса и клеточных мембран. Оказывает умеренное иммуномодулирующее действие, повышает устойчивость организма к вирусным инфекциям. Обладает интерферон-индуцирующей активностью - в исследовании на мышах индукция интерферонов отмечалась уже через 16 часов, а высокие титры интерферонов сохранялись в крови до 48 часов после введения. Стимулирует клеточные и гуморальные реакции иммунитета: повышает число лимфоцитов в крови, в особенности Тклеток (СD3), повышает число Т-хелперов (CD4), не влияя на уровень Т-супрессоров (CD8), нормализует иммунорегуляторный индекс, стимулирует фагоцитарную функцию макрофагов и повышает число естественных киллеров (NK-клеток).
Относится к малотоксичным препаратам (LD50>4 г/кг). Не оказывает какого-либо отрицательного воздействия на организм человека при пероральном применении в рекомендуемых дозах.
Фармакокинетика. Быстро абсорбируется и распределяется по органам и тканям. Максимальная концентрация в плазме крови при приеме в дозе 50 мг достигается через 1,2 ч, в дозе 100 мг - через 1,5 ч. Метаболизируется в печени. Период полувыведения равен 17-21 ч. Около 40 % выводится в неизмененном виде, в основном с желчью (38,9 %) и в незначительном количестве почками (0,12 %). В течение первых суток выводится 90 % от введенной дозы.
Показания к применению:
Профилактика и лечение у взрослых и детей: грипп А и В, другие ОРВИ.
Комплексная терапия острых кишечных инфекций ротавирусной этиологии у детей старше 3 лет.
Комплексная терапия хронического бронхита, пневмонии и рецидивирующей герпетической инфекции.
Профилактика послеоперационных инфекционных осложнений.
Противопоказания
Повышенная чувствительность к умифеновиру или любому компоненту препарата, детский возраст до 3 лет. Первый триместр беременности.
С осторожностью
Второй и третий триместры беременности.
Применение при беременности и в период грудного вскармливания
В исследованиях на животных не было выявлено вредных воздействий на течение беременности, развитие эмбриона и плода, родовую деятельность и постнатальное развитие.
Применение препарата Арбидол® в первом триместре беременности противопоказано. Во втором и третьем триместре беременности Арбидол® может применяться только для лечения и профилактики гриппа и в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода. Соотношение польза/риск определяется лечащим врачом.
Неизвестно, проникает ли Арбидол® в грудное молоко у женщин в период лактации. При необходимости применения Арбидол® следует прекратить грудное вскармливание.

- Инструкция
- Арбидол таблетки 50 мг: инструкция по применению
Таблетки, покрытые пленочной оболочкой от белого до белого с кремоватым оттенком цвета, круглые, двояковыпуклые. На изломе от белого до белого с зеленовато-желтоватым или кремовым оттенком цвета.
Умифеновир (умифеновира гидрохлорида моногидрат (арбидол) в пересчете на умифеновира гидрохлорид) — 50 мг.
Схема приема и дозировка
Лечение
4 раза в сутки, 5 дней
Постконтактная профилактика
1 раз в сутки, 10-14 дней
Сезонная профилактика
2 раза в неделю, 3 недели
- 3-6 лет разовая доза 50 мг (1 таблетка)
- 6-12 лет разовая доза 100 мг (2 таблетки)
Регистрационный номер: ЛСР-003900/07
Торговое название препарата: Арбидол®
Международное непатентованное название: Умифеновир
Химическое название: Этилового эфира 6-бром-5-гидрокси-1 -метил-4-диметиламинометил 2-фенилтиометилиндол-3-карбоновой кислоты гидрохлорид моногидрат.
Лекарственная форма: таблетки, покрытые пленочной оболочкой.
Состав
Одна таблетка содержит: действующее вещество: умифеновира гидрохлорида моногидрат – 51,75 мг (в пересчете на умифеновира гидрохлорид - 50,00 мг);
ядро: крахмал картофельный - 31,860 мг, целлюлоза микрокристаллическая - 57,926 мг, повидон (повидон К30) - 8,137 мг, кальция стеарат - 0,535 мг, кроскармеллоза (кроскармеллоза натрия) - 1,542 мг;
Опадрай 10F280003 Белый (Оpadry 10F280003 WHITE) - 6,000 мг, [Гипромеллоза (гидроксипропилметилцеллюлоза 2910) - 3,54 мг, макрогол (полиэтиленгликоль) - 0,48 мг, полисорбат-80 (твин-80) - 0,06 мг, титана диоксид - 1,92 мг.
Описание
Таблетки, покрытые пленочной оболочкой от белого до белого с кремоватым оттенком цвета, круглые, двояковыпуклые. На изломе от белого до белого с зеленовато-желтоватым или кремовым оттенком цвета.
Фармакотерапевтическая группа: противовирусное средство.
Код ATX: J05AX13
Фармакологические свойства
Фармакодинамика. Противовирусное средство. Специфически подавляет in vitro вирусы гриппа А и В (Influenzavirus A, B), включая высокопатогенные подтипы A(H1N1)pdm09 и A(H5N1), а также другие вирусы - возбудители острых респираторных вирусных инфекций (ОРВИ) (коронавирус (Сoronavirus), ассоциированный с тяжелым острым респираторным синдромом (ТОРС), риновирус (Rhinovirus), аденовирус (Adenovirus), респираторносинцитиальный вирус (Pneumovirus) и вирус парагриппа (Paramyxovirus)). По механизму противовирусного действия относится к ингибиторам слияния (фузии), взаимодействует с гемагглютинином вируса и препятствует слиянию липидной оболочки вируса и клеточных мембран. Оказывает умеренное иммуномодулирующее действие, повышает устойчивость организма к вирусным инфекциям. Обладает интерферон-индуцирующей активностью - в исследовании на мышах индукция интерферонов отмечалась уже через 16 часов, а высокие титры интерферонов сохранялись в крови до 48 часов после введения. Стимулирует клеточные и гуморальные реакции иммунитета: повышает число лимфоцитов в крови, в особенности Тклеток (СD3), повышает число Т-хелперов (CD4), не влияя на уровень Т-супрессоров (CD8), нормализует иммунорегуляторный индекс, стимулирует фагоцитарную функцию макрофагов и повышает число естественных киллеров (NK-клеток).
Относится к малотоксичным препаратам (LD50>4 г/кг). Не оказывает какого-либо отрицательного воздействия на организм человека при пероральном применении в рекомендуемых дозах.
Фармакокинетика. Быстро абсорбируется и распределяется по органам и тканям. Максимальная концентрация в плазме крови при приеме в дозе 50 мг достигается через 1,2 ч, в дозе 100 мг - через 1,5 ч. Метаболизируется в печени. Период полувыведения равен 17-21 ч. Около 40 % выводится в неизмененном виде, в основном с желчью (38,9 %) и в незначительном количестве почками (0,12 %). В течение первых суток выводится 90 % от введенной дозы.
Показания к применению:
Профилактика и лечение у взрослых и детей: грипп А и В, другие ОРВИ.
Комплексная терапия острых кишечных инфекций ротавирусной этиологии у детей старше 3 лет.
Комплексная терапия хронического бронхита, пневмонии и рецидивирующей герпетической инфекции.
Профилактика послеоперационных инфекционных осложнений.
Противопоказания
Повышенная чувствительность к умифеновиру или любому компоненту препарата, детский возраст до 3 лет. Первый триместр беременности.
С осторожностью
Второй и третий триместры беременности.
Применение при беременности и в период грудного вскармливания
В исследованиях на животных не было выявлено вредных воздействий на течение беременности, развитие эмбриона и плода, родовую деятельность и постнатальное развитие.
Применение препарата Арбидол® в первом триместре беременности противопоказано. Во втором и третьем триместре беременности Арбидол® может применяться только для лечения и профилактики гриппа и в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода. Соотношение польза/риск определяется лечащим врачом.
Неизвестно, проникает ли Арбидол® в грудное молоко у женщин в период лактации. При необходимости применения Арбидол® следует прекратить грудное вскармливание.
|
| Страницы: | [1] |





















































