-Рубрики
- Почему боли в печени (15)
- Боль печень и желчный пузырь (14)
- Боль в печени симптомы (14)
- Боли ниже печени (13)
- Как снять боль в печени (13)
- Боли в печени чем лечить (12)
- Симптомы боли печени у женщин (12)
- Боль в печени что делать (12)
- Какие признаки боли печени (11)
- Боль в районе печени (11)
- Боли в области печени (11)
- Признаки боли печени (11)
- Лекарство от боли в печени (11)
- Таблетки от боли в печени (11)
- Печень боль в боку (11)
- Боли при больной печени (11)
- Какие боли если болит печень (10)
- Боли в печени и поджелудочной (10)
- Боль в правом боку печень (10)
- Печень какие боли (9)
- Печень боли в спине (9)
- Печень головная боль (9)
- Боли в животе печень (9)
- Где боли печени (9)
- Печень боль суть (8)
- Боли в печени лечение (8)
- Острая боль в печени (8)
- Боли в правом подреберье печень (8)
- Боль в печени (8)
- Болит печень что выпить чтобы прошла боль (8)
- Боль справа печень (8)
- Причины боли в печени (8)
- Печень и желчные боли (7)
- Может ли боли печень (7)
- Симптомы боли печени у мужчин (7)
- Боли под печенью (7)
- Поджелудочная железа и печень боли (7)
- Сильная боль в печени (7)
- Боль в области печени причины (7)
- Боли в печени симптомы лечение (7)
- Боль в желудке и печени (7)
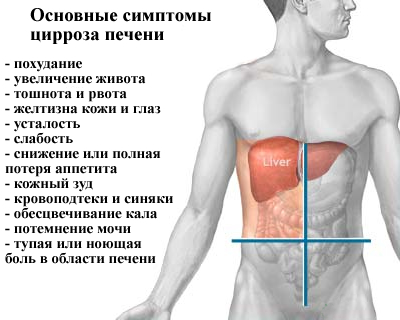
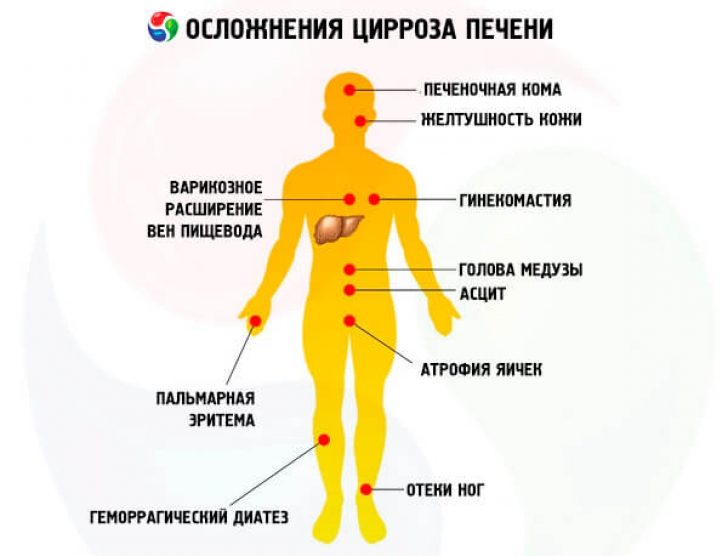
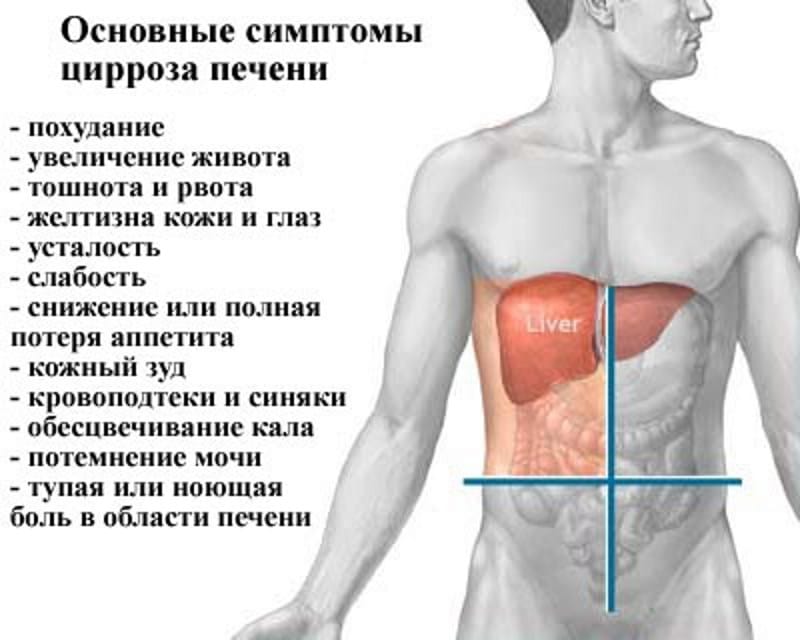
- Боли при циррозе печени (6)
- Диета при болях в печени (6)
- Боли когда болит печень (6)
- Боли при болезни печени (6)
- Боль печени после (5)
- Боли печени алкоголя (5)
- Признаки боли печени человека (4)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Капсулы препарата Эссенциале Форте Н не пустые |

Информация, распространяемая в социальных сетях и посредством рассылки через мессенджеры, о реализации пустых капсул препарата Эссенциале Форте Н, произведенного компанией Sanofi в Германии, не соответствует действительности, сообщает Total.kz со ссылкой на пресс-службу МЗСР РК.
Полагая, что в капсулах должно быть гранулированное вещество, потребители заблуждаются. Согласно инструкции по медицинскому применению, содержимое капсул представляет собой пастообразную массу. Чтобы увидеть лекарственное средство необходимо вскрыть капсулу и надавить на ее корпус.
Данный препарат зарегистрирован в Казахстане и разрешен к медицинскому применению.
По словам директора по безопасности компании Sanofi в Центральной Азии и на Кавказе Дениса Астанина, в Казахстане не было зафиксировано ни одного случая фальсификации данного препарата.
«Причиной появления в соцсетях компрометирующего видео стала низкая осведомленность населения о правильном использовании лекарственных средств. В случае появления претензий к препарату, потребитель может обратиться к производителю. Его данные должны быть указаны в инструкции. Также в представительстве компании Sanofi в Казахстане имеется горячая линия, где всегда готовы предоставить компетентную информацию по всем вопросам о качестве, побочных действиях и подозрениях на фальсификат. Номер горячей линии +7(727) 244 50 96», – сказал он.
Министерство здравоохранения и социального развития РК рекомендует перед применением любого препарата ознакомиться с инструкцией и убедиться, что лекарственное средство соответствует своему описанию. Инструкцию, где содержится вся информация с описанием препарата, о его противопоказаниях, способах применения и побочных эффектах, желательно хранить в течение всего периода его применения.
По всем вопросам, касающимся качества медицинских препаратов, казахстанцы могут обратиться в территориальные департаменты Комитета контроля медицинской и фармацевтической деятельности МЗСР РК.

Информация, распространяемая в социальных сетях и посредством рассылки через мессенджеры, о реализации пустых капсул препарата Эссенциале Форте Н, произведенного компанией Sanofi в Германии, не соответствует действительности, сообщает Total.kz со ссылкой на пресс-службу МЗСР РК.
Полагая, что в капсулах должно быть гранулированное вещество, потребители заблуждаются. Согласно инструкции по медицинскому применению, содержимое капсул представляет собой пастообразную массу. Чтобы увидеть лекарственное средство необходимо вскрыть капсулу и надавить на ее корпус.
Данный препарат зарегистрирован в Казахстане и разрешен к медицинскому применению.
По словам директора по безопасности компании Sanofi в Центральной Азии и на Кавказе Дениса Астанина, в Казахстане не было зафиксировано ни одного случая фальсификации данного препарата.
«Причиной появления в соцсетях компрометирующего видео стала низкая осведомленность населения о правильном использовании лекарственных средств. В случае появления претензий к препарату, потребитель может обратиться к производителю. Его данные должны быть указаны в инструкции. Также в представительстве компании Sanofi в Казахстане имеется горячая линия, где всегда готовы предоставить компетентную информацию по всем вопросам о качестве, побочных действиях и подозрениях на фальсификат. Номер горячей линии +7(727) 244 50 96», – сказал он.
Министерство здравоохранения и социального развития РК рекомендует перед применением любого препарата ознакомиться с инструкцией и убедиться, что лекарственное средство соответствует своему описанию. Инструкцию, где содержится вся информация с описанием препарата, о его противопоказаниях, способах применения и побочных эффектах, желательно хранить в течение всего периода его применения.
По всем вопросам, касающимся качества медицинских препаратов, казахстанцы могут обратиться в территориальные департаменты Комитета контроля медицинской и фармацевтической деятельности МЗСР РК.
|
Болит печень, что делать? |
Болит печень, что делать?
В настоящее время стала модной идея чистки печени и всего организма в целом от шлаков и токсинов. Печень уникальный и незаменимый орган человека, вспомните хотя бы о Прометее, у которого ворона каждый день ее клевала, а за ночь печень опять отрастала. Этот орган способен восстановиться, даже если была удалена его большая часть (в случае полного здоровья). Печень играет колоссальную роль в пищеварении.
Болея, печень плохо очищает кровь, вследствие чего все органы испытывают недостаток полезных веществ, страдают от избытка своих вредных отходов. Если вовремя не помочь печени, процесс ее разрушения может привести к депрессии, нарушению нервной системы, проблемам кожи и волос. Из-за отсутствия в печени нервных окончаний, сложно самому определить, болеет ли она, но при ее увеличении появляется тяжесть и дискомфорт.
Существуют некоторые симптомы, помогающие определить в порядке ли ваша печень:
- Зуд кожи.
- Белый налет на языке.
- Бессонница, слабость.
- Тошнота и отрыжка, нарушение стула.
- Головокружения и головная боль.
- Отсутствие аппетита.
- Тусклая и нездоровая кожа.
Итак, что же любит наша печень? Стоит начать с правильного питания:
Завтрак лучше всего начать с овсяной каши, приготовленной на воде с фруктами, орехами и медом. Для большей помощи трудолюбивой печени можно добавить в кашу 0.5 столовой ложки перемолотых семян расторопши.
Воздержитесь от копченого, жирного, жареного, всего, что сильно нагружает печень.
Пагубное влияние на печень имеет алкоголь, черный кофе, лекарственные препараты.
Каждый день выпивайте стакан кисломолочных продуктов (кефир, ряженка, нежирный йогурт).
Включите в свой рацион побольше овощей и фруктов.
Принимать пищу лучше 4-5 раз в день маленькими порциями в одно время.
Но питание — это далеко не все, что нравится нашей печени. Всем известно, что ожирение пагубно влияет на весь организм и печень не исключение. Поэтому стоит побольше двигаться, бывать на природе и следить за своим весом и физическим состоянием. Элементарная личная гигиена поможет вам избежать вирусов, паразитов и микробов, которые так же имеют отрицательное воздействие на природный фильтр человека.
Для восстановления и профилактики заболеваний печени существует большое количество народных и медикаментозных способов. В аптеке выбирайте препараты с эссенциальными фосфолипидами, а любителям всего натурального, можно принимать настой расторопши, зверобоя, бессмертника и т.д.
Болит печень, что делать?

В настоящее время стала модной идея чистки печени и всего организма в целом от шлаков и токсинов. Печень уникальный и незаменимый орган человека, вспомните хотя бы о Прометее, у которого ворона каждый день ее клевала, а за ночь печень опять отрастала. Этот орган способен восстановиться, даже если была удалена его большая часть (в случае полного здоровья). Печень играет колоссальную роль в пищеварении.
Болея, печень плохо очищает кровь, вследствие чего все органы испытывают недостаток полезных веществ, страдают от избытка своих вредных отходов. Если вовремя не помочь печени, процесс ее разрушения может привести к депрессии, нарушению нервной системы, проблемам кожи и волос. Из-за отсутствия в печени нервных окончаний, сложно самому определить, болеет ли она, но при ее увеличении появляется тяжесть и дискомфорт.
Существуют некоторые симптомы, помогающие определить в порядке ли ваша печень:
- Зуд кожи.
- Белый налет на языке.
- Бессонница, слабость.
- Тошнота и отрыжка, нарушение стула.
- Головокружения и головная боль.
- Отсутствие аппетита.
- Тусклая и нездоровая кожа.
Итак, что же любит наша печень? Стоит начать с правильного питания:
Завтрак лучше всего начать с овсяной каши, приготовленной на воде с фруктами, орехами и медом. Для большей помощи трудолюбивой печени можно добавить в кашу 0.5 столовой ложки перемолотых семян расторопши.
Воздержитесь от копченого, жирного, жареного, всего, что сильно нагружает печень.
Пагубное влияние на печень имеет алкоголь, черный кофе, лекарственные препараты.
Каждый день выпивайте стакан кисломолочных продуктов (кефир, ряженка, нежирный йогурт).
Включите в свой рацион побольше овощей и фруктов.
Принимать пищу лучше 4-5 раз в день маленькими порциями в одно время.
Но питание — это далеко не все, что нравится нашей печени. Всем известно, что ожирение пагубно влияет на весь организм и печень не исключение. Поэтому стоит побольше двигаться, бывать на природе и следить за своим весом и физическим состоянием. Элементарная личная гигиена поможет вам избежать вирусов, паразитов и микробов, которые так же имеют отрицательное воздействие на природный фильтр человека.
Для восстановления и профилактики заболеваний печени существует большое количество народных и медикаментозных способов. В аптеке выбирайте препараты с эссенциальными фосфолипидами, а любителям всего натурального, можно принимать настой расторопши, зверобоя, бессмертника и т.д.
|
Средство для лечения желудочно-кишечного тракта Нижфарм Эссливер форте |
Средство для лечения желудочно-кишечного тракта Нижфарм Эссливер форте - отзыв

Аналог "Эссенциале форте" в 3-3,5 раза дешевле!
Препарат "Эссливер форте" - отличный аналог известного препарата "Эссенциале форте Н" для восстановления клеток печени. Раньше я покупала дорогой Эссенциале форте, 30 капсул которого стоят 450-500 рублей. А когда узнала о "Эссливер форте", то теперь покупаю только его. По эффективности и переносимости он не хуже, чем Эссенциале форте, а по цене просто великолепен. 30 капсул Эссливер форте стоят 220 рублей, а 50 капсул всего 290 рублей!
Таким образом, если Вы покупаете 50 капсул Эссенциале форте, то выигрываете по цене приблизительно в 3,5 раза.
По составу эти два препарата совершенно не отличаются. В составе Эссенциале форте - эссенциальные фосфолипиды 300 мг и 6 витаминов и в составе Эссливер форте - эссенциальные фосфолипиды 300 мг и 6 витаминов.
Единственный минус Эссливер форте в том, что этот препарат не выпускается в ампулах, а только в капсулах.
В общем, рекомендую Вам отличный и недорогой аналог известного препарата " Эссенциале форте". Принимаем его после лечения антибиотиками, после отравления для восстановления печени.
Добавление от мая 2014 года: сейчас из состава "Эссенциале форте Н" убрали витамины, теперь в составе этого препарата только фосфолипиды. Состав " Эссливер форте" остался без изменения ( фосфолипиды + 6 витаминов).
Средство для лечения желудочно-кишечного тракта Нижфарм Эссливер форте - отзыв


Аналог "Эссенциале форте" в 3-3,5 раза дешевле!
Препарат "Эссливер форте" - отличный аналог известного препарата "Эссенциале форте Н" для восстановления клеток печени. Раньше я покупала дорогой Эссенциале форте, 30 капсул которого стоят 450-500 рублей. А когда узнала о "Эссливер форте", то теперь покупаю только его. По эффективности и переносимости он не хуже, чем Эссенциале форте, а по цене просто великолепен. 30 капсул Эссливер форте стоят 220 рублей, а 50 капсул всего 290 рублей!

Таким образом, если Вы покупаете 50 капсул Эссенциале форте, то выигрываете по цене приблизительно в 3,5 раза.

По составу эти два препарата совершенно не отличаются. В составе Эссенциале форте - эссенциальные фосфолипиды 300 мг и 6 витаминов и в составе Эссливер форте - эссенциальные фосфолипиды 300 мг и 6 витаминов.
Единственный минус Эссливер форте в том, что этот препарат не выпускается в ампулах, а только в капсулах.
В общем, рекомендую Вам отличный и недорогой аналог известного препарата " Эссенциале форте". Принимаем его после лечения антибиотиками, после отравления для восстановления печени.
Добавление от мая 2014 года: сейчас из состава "Эссенциале форте Н" убрали витамины, теперь в составе этого препарата только фосфолипиды. Состав " Эссливер форте" остался без изменения ( фосфолипиды + 6 витаминов).
|
Хронический гепатит: симптомы и современное лечение - О печени - заболевания печени и их лечение |
Хронический гепатит: симптомы и современное лечение
Хронический гепатит – воспалительное заболевание, которое приводит к замещению здоровых тканей печени на соединительную. Зачастую выступает осложнением других патологий данного органа или острой формы гепатита различной этиологии. Хроническим гепатит принято считать тогда, когда клиническая картина наблюдается больше шести месяцев.
Хронические гепатиты намного хуже поддаются лечению, в большинстве случаев приём медикаментов и соблюдение диетотерапии должно быть пожизненным.
Болезнь не имеет ограничений касательно возраста и пола, однако у мужчин диагностируется чаще. Лечение должно проходить строго под наблюдением врача, после точной постановки диагноза.
Самолечение недопустимо, так как есть высокий риск летального исхода.
Наиболее часто причиной хронического вирусного гепатита являются перенесённые ранее гепатиты В, С, Д. Гепатит А редко выступает причиной развития хронической формы данного заболевания. Помимо этого, предшествующими факторами для развития данного воспалительного процесса является следующее:
- чрезмерное и длительное по времени употребление спиртных напитков;
- интоксикация организма лекарственными препаратами;
- воздействие на организм тяжёлых металлов и химических соединений;
- тяжёлые инфекционные заболевания;
- нарушенный обмен веществ;
- ослабленная иммунная система;
- нерациональное питание.
Вне зависимости от того, что стало причиной развития хронического вирусного или другого гепатита, при первых же проявлениях клинической картины следует обращаться за квалифицированной медицинской помощью, а не проводить самолечение.
По причинам возникновения различают такие формы хронических гепатитов:
- В, С, Д, А;
- аутоиммунный;
- криптогенный;
- лекарственный или токсический.
По характеру активности патологического процесса все хронические гепатиты разделяют на две группы:
- хронический активный (агрессивный или прогрессирующий) гепатит;
- хронический персистирующий гепатит (малоактивный).
Согласно стадии развития, используется такая классификация хронических гепатитов:
- нулевая стадия – фиброзные изменения отсутствуют, ярко выраженной клинической картины нет, могут иногда наблюдаться диспепсические расстройства;
- первая стадия – незначительный фиброз, происходит разрастание соединительной ткани вокруг клеток органа и желчных протоков;
- вторая стадия – умеренный фиброз печени;
- третья стадия — выраженный фиброз с порто-портальными септами;
- четвёртая стадия – значительное разрастание соединительной ткани с необратимыми структурными изменениями органа. Имеет место необратимый патологический процесс.
 Стадии хронического гепатита
Стадии хронического гепатита
Наиболее благоприятный прогноз может быть на начальных стадиях развития недуга, так как они хорошо поддаются лечению и редко сопровождаются сопутствующими заболеваниями.
При хроническом персистирующем гепатите клиническая картина слабо выражена. По мере усугубления патологического процесса больного могут беспокоить такие симптомы:
- ощущение тяжести в области правого подреберья;
- цвет кожи не изменён;
- нестабильный стул после употребления жирной или другой тяжёлой пищи.
Диагностируется незначительное увеличение печени, общий анализ крови не изменяется, может быть незначительное повышение билирубина в крови.
Следует отметить, что хронический персистирующий гепатит отличается наиболее благоприятным прогнозом, но если будет своевременно диагностирован. В большинстве случаев, после нормализации питания больного и прохождения медикаментозной терапии, состояние пациента стабилизируется.
Хронический активный гепатит проявляется более ярко выраженной клинической картиной и отличается сравнительно быстрым переходом одной стадии в другую. Симптомы хронического гепатита, в этом случае, следующие:
- тошнота, которая может дополняться рвотой с желчью;
- вздутие живота;
- ухудшение или полное отсутствие аппетита;
- кровоточивость из носа и дёсен;
- увеличение печени;
- потеря массы тела;
- повышенная утомляемость;
- вялость, снижение работоспособности;
- желтушность кожных покровов;
- зуд по всему телу;
- сосудистые звёздочки.
Следует понимать, что такая симптоматика далеко не всегда может быть проявлением именно хронически активного гепатита. Довольно часто данная клиническая картина указывает на другие патологические процессы в печени или является признаком гастроэнтерологической патологии. В любом случае при наличии признаков хронического гепатита нужно обращаться к врачу.
При наличии вышеуказанной клинической картины следует срочно обращаться за медицинской помощью. Своевременное начало терапии позволит купировать развитие недуга и избежать тяжёлых осложнений.
В первую очередь проводится подробный физикальный осмотр со сбором жалоб, а также выяснение анамнеза заболевания и жизни. В стандартную программу диагностики хронического гепатита могут входить следующие лабораторно-инструментальные методы обследования:
- общий и биохимический анализ крови;
- общий анализ мочи;
- копрограмма;
- анализ крови на маркеры гепатитов;
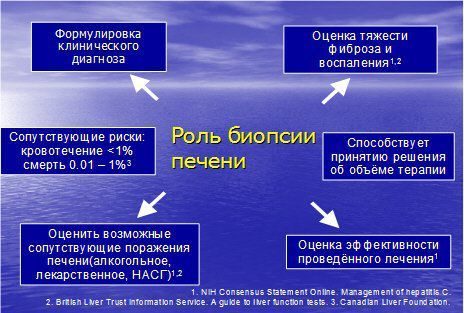
- биопсия печени;
- УЗИ органов брюшной полости;
- реогепатография.
Дополнительные методы диагностики будут зависеть от текущей клинической картины и результатов вышеуказанных методов обследования больного. Программа терапии будет зависеть от поставленного диагноза и этиологии данного заболевания.
Лечение хронического гепатита, вне зависимости от того, что именно стало провоцирующим фактором для развития данного недуга, только комплексное. Так как речь идёт о хронической форме заболевания, предписания врача должны выполняться постоянно, в том числе и что касается питания. Только таким образом можно предотвратить усугубление патологического процесса и рецидив заболевания.
Медикаментозная терапия может включать в себя приём таких препаратов:
- гепатопротекторы;
- поливитамины;
- при длительных запорах — слабительные средства;
- интерфероны;
- иммуномодуляторы;
- глюкокортикоиды.
- При тяжёлых стадиях развития заболевания больному могут назначать дезинтоксикационную терапию.
- Если медикаментозное лечение не даёт должного результата, или ввиду запущенности хронического вирусного гепатита оно не целесообразно, то проводится операция по пересадке печени.
- Вне зависимости от того, что стало причиной развития данного недуга, обязательно лечение включает соблюдение оптимального рациона, который позволит снять острую симптоматику и снизит нагрузку на печень. Диета при хроническом гепатите подразумевает исключение из рациона следующих напитков и продуктов питания:
- жирная, приправленная, солёная пища;
- продукты с повышенным содержанием холестерина;
- продукты со щавелевой кислотой;
- какао, крепкий чай, кофе;
- жирные сорта рыбы и мяса;
- алкогольные напитки и суррогаты.
 Запрещённые продукты при гепатите
Запрещённые продукты при гепатите
Питание больного при хроническом гепатите должно основываться на следующих рекомендациях:
- пища должна быть лёгкой, но вместе с тем калорийной;
- предпочтительный способ приготовления — на пару, отваривание, запекание в духовке без жира и корки;
- консистенция блюд должна быть жидкой, пюреобразной, перетёртой;
- блюда должны употребляться только в теплом виде;
- частое употребление пищи небольшими порциями (4–5 раз в день) с интервалом между приёмами не менее 2,5 часов.
При обострении заболевания следует в первые 1–2 суток полностью отказаться от пищи. Разрешается пить зелёный некрепкий чай или минеральную воду без газа.
В большинстве случаев, питание при хроническом гепатите основывается на рекомендациях диетического стола №5. Такой рацион позволяет снизить нагрузку на ослабленную пищеварительную систему, снять острую симптоматику и предотвратить рецидив недуга.
Обязательно больному прописывается обильное питье — не менее двух литров жидкости в сутки. Следует отметить, что супы и прочая жидкая пища в этот объем не входят.
Так как речь идёт о хронической форме гепатита, назначения врача следует выполнять постоянно.
Прогноз данного заболевания будет зависеть от стадии и формы развития. В большинстве случаев, наблюдение у врача и выполнение всех его рекомендаций относительно питания и приёма медикаментов, требуется в течение всей жизни. Если адекватная терапия не будет начата своевременно, то существует высокий риск летального исхода из-за развития осложнений.
Профилактика хронического гепатита заключается в соблюдении следующих рекомендаций:
- своевременное лечение всех инфекционных и вирусных заболеваний, в этом случае особенно, что касается острой формы гепатита;
- правильное питание;
- приём только предписанных врачом медикаментов;
- исключение чрезмерного употребления спиртных напитков;
- исключение случайных половых контактов без презерватива;
- соблюдение правил личной гигиены.
Кроме этого, следует систематически проходить профилактическое медицинское обследование, так как некоторые формы гепатита могут длительное время протекать без явно выраженной симптоматики.
Симптомы и лечение хронических гепатитов лекарственными препаратами и диетой
Это заболевание связано с воспалением печени. Последствия недуга хронический гепатит зависят от степени и активности поражения главного «фильтра организма», о чем не всегда сигнализируют симптомы и признаки. Страшными последствиями болезни является цирроз печени и развитие опухолей. Избежать этого можно, узнав причины возникновения, разновидности и способы лечения.
Что такое хронический гепатит
Недуг характеризуется наличием диффузных воспалительных заболеваний в печени (фильтре организма) на протяжении периода от 6 месяцев и более. Часто это проходит бессимптомно, поэтому человек может и не подозревать о наличии поражения гепатоцитов паренхимы.
Если вовремя это не диагностировать, клетки печени замещаются соединительной тканью. Проявляется цирроз, развиваются острые онкологические, желчные расстройства. Не все разновидности заболевания перерастают в хроническую стадию, например, тип А.
Инфекционные вариации B и C могут стать такими.
Причины
Если ненадлежащим методом проводить лечение реактивного гепатита В, С, D, G, заболевание переходит в хроническую стадию. Тип А стандартно лечится за несколько недель, в организме вырабатывается стойкий иммунитет до конца жизни. Его еще называют болезнью Боткина – желтухой. Основную опасность таит тип С (80%). Помимо этого, недуг развивается по причине таких факторов:
- нарушение обмена веществ;
- аутоиммунный гепатит – передается наследственным путем, сбои в защитных процессах;
- токсические – на организм длительное время воздействуют вредные вещества: алкоголь, лекарственные препараты (тетрациклины, наркотики, противотуберкулезные, седативные), соль, бензолы, тяжелые металлы, радиоактивные элементы.
Классификация
Три основных типа поражения печени – А, B, C. Первый является распространенным, сначала похож на грипп. Через 2-4 дня кал становится бесцветным, а моча, наоборот, темнеет. Профилактика – соблюдение гигиенических норм.
Разновидность Е похожа на А, но тяжелая форма поражает печень и почки. Тип F мало изучен. При вирусной этиологии гепатита D наблюдаются острые внепеченочные симптомы: поражение легких, почек, суставов, мышц. Тип G схож с С, но не приводит к раку, циррозу.
Острая форма поражает организм быстро. Классификация хронических гепатитов:
- криптогенный – не изучены запускающие механизмы;
- хронический персистирующий (малоактивный) – развивается при медикаментозных, алкогольных и токсических поражениях печени;
- лобулярный – вариант первого с локализацией патологий в печеночных дольках;
- агрессивный гепатит (хронический активный) – характеризуется некрозами, есть склонность к возникновению цирроза, возникает из-за вирусов гепатитов В, редко С, может иметь медикаментозную, хроническую алкогольную этиологию (природу происхождения).
Диагностика
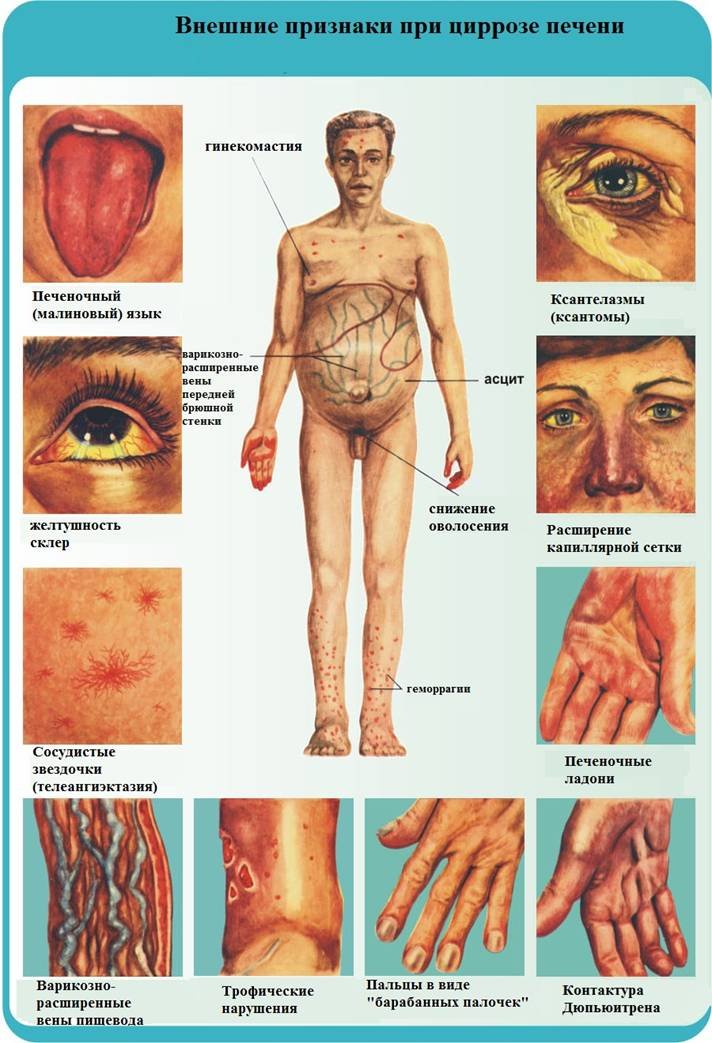
Для выявления патогенеза хронической болезни врач проводит первичный осмотр. У зараженного человека наблюдается мелкоточечная сыпь, желтоватый цвет кожи, малиновый язык, красные ладони, сосудистые звездочки.
Вместе с осмотром производится пальпация в области селезенки, печени: если они увеличены, будут неприятные ощущения при надавливании. Потом назначается УЗИ этих органов для установления неоднородности их структуры.
Диагностика хронического гепатита включает в себя в некоторых случаях:
- биопсию печени, чтобы определить тип заболевания, есть цирроз/фиброз или нет;
- общий анализ крови, который подтверждает наличие воспалительных процессов;
- лабораторное серологическое исследование – выявляет определенные маркеры вирусных антигенов;
- биохимический анализ крови – определяет уровень билирубина, печеночных ферментов, из-за которых кожа меняет цвет;
- иммунологическое обследование – выявление антител к печеночным клеткам.
Симптомы хронического гепатита
Это жалобы на горечь во рту при холестазе, нарушения испражнения, головные боли, кровоточивость с гематомами, ощущение разбитости, усталости. Чувствуется тяжесть, дискомфорт в области печени – под правым подреберьем.
Ноющая боль усиливается после употребления жареной, жирной пищи. Возможно развитие астеновегетативного синдрома – снижение умственной концентрации, работоспособности, сонливость.
Клинические проявления иногда включают уменьшение массы тела вследствие нарушений метаболизма, холестатического синдрома.
Лечение хронических гепатитов
Терапия разрабатывается с учетом индивидуальных особенностей каждого пациента. Лечебный комплекс определяется степенью активности заболевания, причинами возникновения. Лекарственная терапия дополняется специальной диетой, двигательным режимом.
Используются препараты интерферона для того, чтобы подавить хронический вирусный гепатит C. Печень защищается гепатопротекторами, которые восстанавливают структуру ткани в комплексе с витаминами и антиоксидантами, снимают иммунное воспаление.
Цель – ремиссия болезни (ослабление).
Гепатит B
Он еще называется сывороточным типом. Заражение происходит через кровь, семенную жидкость при половых актах, во время родовой деятельности. Назначаются иммуностимуляторы (к примеру, Тималин, Метилурацил), витамины группы B и С, фолиевая, никотиновая кислота.
Печень восстанавливается анаболическими, кортикостероидными гормонами. Дополняется лечение хронического гепатита этого типа лекарствами для защиты печени. После выписки из больницы ежегодно нужно проходить оздоровление в санатории, всю жизнь придерживаться диет.
Гепатит C
После анализа степени поражения печени, стадии цирроза, рака, оценки сопутствующих заболеваний назначается индивидуальный курс длительной терапии. В современной практике применяется интерферон и Рибавирин, которые эффективны против всех генотипов недуга. Основная проблема больного инфекцией HCV (тип С) – плохая переносимость препаратов, их высокая стоимость.
Активный
Лечение должно начинаться после полного удостоверения в правильности диагноза хронической формы. Выждав 3-6 месяцев, повторно проводится гистологический контроль.
Главные элементы терапии – иммуносупрессоры и кортикостероиды. Если лечение прерывается до устранения всех клинических симптомов, возможен рецидив со стадией обострения заболевания.
Терапия должна проводиться под строгим контролем врача.
Персистирующий
Хронический вирусный гепатит с минимальной степенью активности лечится путем снижения физических и нервных нагрузок. Обеспечивается здоровый сон, спокойная обстановка, правильное питание.
При благоприятном протекании заболевания специальная медикаментозная помощь не нужна. Используются противовирусные и иммуномодулирующие препараты. Диспансеризация необходима как профилактическая мера.
Профилактика хронического гепатита
Репликация не происходит воздушно-капельным и бытовым способом, поэтому носители вирусов заболевания не представляют опасность. Для защиты важно использовать барьерную контрацепцию, не брать чужие предметы гигиены.
Экстренная профилактика типа B – применение иммуноглобулина человека, вакцин. Лекарственные поражения и аутоиммунные формы излечимы, а вирусный хронический гепатит трансформируется в цирроз.
Избежать алкогольных поражений поможет исключение спиртного из рациона.
Видео
Внимание! Иформация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента. Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Хронический гепатит
Хронический гепатит – воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн.
больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени.
Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются.
Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной – АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной – концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной – АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
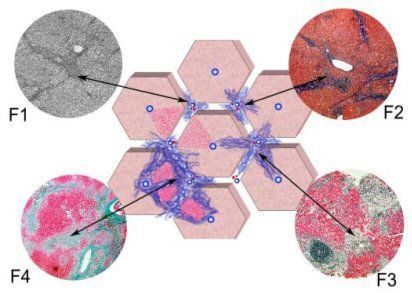
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия – незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия – умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия – признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени. Но специалисты выделяют некоторые особенности патогенеза в зависимости от этиологических факторов.
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А.
Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов.
Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система.
Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Спровоцировать развитие патологии может нерациональное питание, злоупотребление алкоголем, неправильный образ жизни, инфекционные заболевания, малярия, эндокардит, различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют.
Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья.
Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме.
У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа. На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Аутоиммунный хронический гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку.
У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой.
Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа – anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С – Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения.
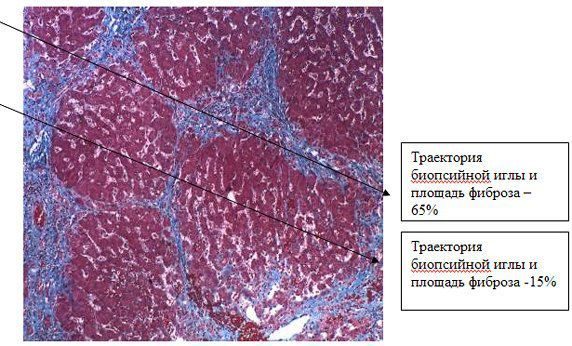
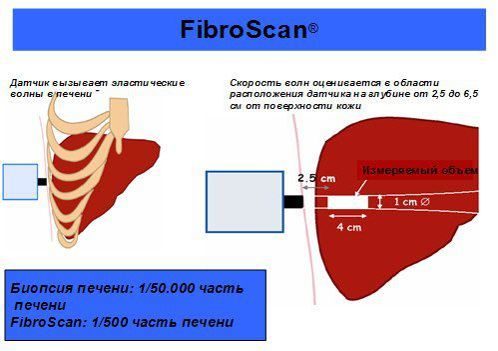
Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии.
На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень.
Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Нередко применяют витамины в инъекциях: В1, В6, В12.
Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи.
Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год.
При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены.
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств.
Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей.
Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены.
Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Прогноз хронического гепатита зависит от вида болезни.
Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени.
Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Причины хронического гепатита, симптомы и принципы лечения заболевания
Обновление: Декабрь 2018
Среди всех заболеваний внутренних органов хронический гепатит (хроническое поражение печени) можно отнести к самым серьезным недугам. Возникает заболевание не вдруг, не случайно, а только в результате определенных провоцирующих причин. О симптомах и лечении хронического гепатита пойдет речь в этой статье.
Причины возникновения хронического гепатита
Самая частая причина – перенесенный ранее вирусный гепатит А (в том числе и вирусные гепатиты B,C,D), который известен под народным названием «желтуха». Но, если пресловутую желтуху правильно лечили, и пациент впоследствии выполнял все врачебные рекомендации по соблюдению режима и правильно питался, хронический гепатит, скорее всего, обойдет его стороной.
Кроме предшествующего вирусного гепатита, к хроническому поражению печени могут привести следующие факторы:
- Промышленные интоксикации
 – контакты с соединениями свинца, хлороформом, тринитротолуолом;
– контакты с соединениями свинца, хлороформом, тринитротолуолом; - Бытовые интоксикации – злоупотребление алкоголем;
- Лекарственные интоксикации – передозировки препаратов аминазина, метил – дофа.
Хронический гепатит может развиться при хронических патологиях пищеварительной системы, так же причиной могут послужить:
- Хронический алкоголизм;
- Неполноценное питание;
- Тяжелые инфекционные заболевания;
- Затяжной септический эндокардит, малярия, лейшманиоз.
Диагностика
Распознать хронический гепатит позволяет ультразвуковое исследование печени, биопсия, сканирование печени, лабораторные анализы. Хронический гепатит приводит к значительному увеличению печени в размерах, утолщению печеночной капсулы.
Интересный факт: в России до сих пор нет статистического учета числа больных гепатитом С, а стоимость лечения этого вида вирусного гепатита приравнивается к стоимости иномарки.
Клиническая картина
Симптомы напрямую зависят от формы заболевания. Все хронические гепатиты делятся следующим образом:
Малоактивный (персистирующий) гепатит
Симптомы хронического гепатита в персистирующей форме выражены очень слабо. В большинстве случаев малоактивный гепатит протекает без явных изменений самочувствия пациента. Печень увеличивается незначительно, в биохимическом анализе отмечается небольшое повышение уровня трансаминаз и билирубина. Общий анализ крови не изменен.
Обострение может наступить в результате провоцирующих факторов: при злоупотреблении алкоголем, при пищевой токсикоинфекции, при витаминной недостаточности.
Пациент предъявляет на боли в правом подреберье, при пальпации врач отмечает умеренное увеличение печени. Цвет кожи не изменен. После устранения вредных воздействий, нормализации режима питания состояние пациента значительно улучшается.
Активный (агрессивный, прогрессирующий) гепатит
В отличие от малоактивной формы, симптомы хронического активного процесса всегда выражены ярко. Среди всех проявлений можно выделить три основных синдрома:
- Диспептический синдром – тошнота, отсутствие аппетита, вздутие живота;
- Астеновегетативный синдром – слабость, быстрая утомляемость и значительное снижение работоспособности, потеря массы тела;
- Синдром «малой» печеночной недостаточности – желтушность кожных покровов, лихорадка, скопление жидкости в брюшной полости (асцит), кровоточивость из носа и десен. Печень увеличена, при пальпации болезненна.
- У большинства пациентов к вышеописанным симптомам присоединяется кожный зуд, появляются подкожные геморрагии – так называемых сосудистые звездочки.
В общем анализе крови отмечается анемия, снижается уровень лейкоцитов и тромбоцитов, но значительно увеличивается СОЭ. Биохимический анализ характеризуется резким увеличением печеночных проб, билирубина, гамма-глобулинов.
Принципы лечения
Лечение хронического гепатита в период обострения проводится только в стационаре, в гастроэнтерологическом отделении. Пациенту рекомендуется постельный режим. Особое внимание следует уделить организации питания. Назначается диета № 5, которая содействует нормализации функций печени.
Организация питания
Диета включает в себя полноценную по калорийности пищу, с нормальным содержанием белка, но с ограничением жиров. Ограничивают так же и продукты, содержащие холестерин (см. как снизить холестерин без лекарств). Пища подается в измельченном виде, температура пищи обычная, холодная пища и мороженое исключаются.
| Разрешаются следующие продукты: | Исключаются полностью: |
|
|
Медикаментозное лечение
Лечение хронического гепатита медикаментами проводится с помощью курсов витаминотерапии – назначаются витамины группы В, С, никотиновая, фолиевая кислота. Для восстановления структуры печени используются:
- Анаболические гормоны – ретаболил;
- Иммуностимуляторы — метилурацил, тималин;
- Кортикостероидные гормоны – преднизолон, адвантан;
- Гепатопротекторы – Эссенциале, Фосфоглив, Урсофальк, Эксхол, Холудексан, Легалон, Гепагард, Прогепар, Карил, Тыквеол, Лив 52, Сибектан, Дипана, Ропрен, Ливолин Форте, Эксхол, Гептрал, Урдокса, Фософонциале, Сирепар (см. обзор всех гепатопротекторов, таблеток для печени)
- Лечение гепатита С — это отдельный разговор
После выписки из стационара в течение всей жизни необходимо соблюдать режим, правильно питаться. Пациентам рекомендуют ежегодно бывать в санатории.
Трудоустройство пациентов с хроническим гепатитом тоже должно быть направлено на поддержание нормального режима. Нельзя работать в ночные смены, заниматься тяжелым физическим трудом.
Работа должна быть построена так, чтобы пациент мог соблюдать необходимый график питания.
При пренебрежительном отношении к лечению и режиму хронический гепатит переходит в цирроз печени, который считается неизлечимым заболеванием.
Селезнева Валентина Анатольевна врач-терапевт
Гепатиты. Хронические гепатиты. Причины, виды и лечение хронических гепатитов
Хронический гепатит (ХГ) – это воспалительное заболевание печени, продолжающееся более 6 мес.
ХГ — диффузное поражение печени и постоянный воспалительный процесс.
ХГ чаще всего бывает с вирусом гепатита В, С и Д, но сюда включаются и другие формы (аутоиммунные, лекарственные и др.).
2 основных этиологических фактора:
- Инфекционный (вирусный);
- Алкогольный.
Из всех острых вирусных гепатитов наиболее часто переходят в хронический гепатит и цирроз печени гепатит типа В. Наиболее опасные у детей.
Наиболее часто переходят в хроническую форму у лиц среднего и пожилого возраста.
1. Алкогольный фактор в 55% случаев переходят из острого в хронический.
2. Вирусный фактор на 2-месте
3. Холестатический фактор, поражается желчный проток (холедох).
4. Лекарственная форма — холестатический гепатит
5. Токсическая форма, токсический холестаз (неалкогольная форма) Классификация Топнера и Шафнера.
Самая четкая классификация по клинико-морфологическим формам.
1. Персистирующий, доброкачественный.
2. Агрессивный, злокачественный.
3. Холестатический.
Каждый из этих имеет 2 стадии: обострения и ремиссии, а агрессивный и холестатический — обострение и внеобострение или стадия неполной ремиссии.
ПЕРСИСТИРУЮЩИЙ ХРОНИЧЕСКИЙ ГЕПАТИТ.
Клиника и диагностика.
Этот вид гепатита характеризуется тем, что в печени имеет место обычный воспалительный процесс в перипортальных и портальных частях, небольшой умеренный воспалительный инфильтрат, который то тлеет, то активируется.
Прогрессирует очень медленно, продолжается до 30 лет, иногда при снятии этиологического фактора происходит полное излечение.
Характеризуется длительными периодами ремиссии и короткими обострениями.
Для персистирующего гепатита характерен только воспалительный процесс, некроз и фиброз не характерны.
Жалобы.
Быстрая утомляемость, головные боли, диспепсический синдром, распирание, давление, склонность к поносам. Все печеночные больные чувствительны к жирной пище, алкоголю, никотину. Бывают болевые ощущения в правом подреберье, тяжесть. Желтуха (повышение билирубина) не характерна, только у 25 % встречается при обострении.
При пальпации печень
слегка болезненна, уплотненной консистенции.
Лабораторные данные.
Гипоальбуминемия, гипопротеинемия, положительные осадочные пробы и повышение билирубина у 20-25% больных.
Ультразвук:небольшие диффузные изменения, умеренное увеличение размеров печени,
ЛЕЧЕНИЕ.
- Глюкоза 5% с Эссенциале и с витамином С,
- При алкогольном гепатите – Фолиевая кислота 2,0 в день.
- Если есть повышение липидов, назначают Липостабил, Липоевая кислотаи др.
- Пища должна быть белковой, витаминной.
- Также применяется симптоматическое лечение, дезинтоксикация.
ХРОНИЧЕСКИЙ АКТИВНЫЙ ГЕПАТИТ (ХАГ).
Этиологический фактор: причиной является вирусный гепатит. Тяжелая форма гепатита, которая часто переходит в агрессивную форму.
Морфологически:
1. Бурное течение: гиперергическая воспалительная инфильтрация печени, экссудат проникает в дольки печени, но не разрушает дольки, а смазывает его контуры.
2. Элементы некроза: отдельные клетки, группы клеток некротизируются.
3. Фиброз.
Клиника.
Активная, бурная.
1. Лихорадка, повышение температуры в период обострения у 80-90%.
2. В период обострения у 80-90% интенсивная желтуха (повышение билирубина; чем больше желтуха, тем тяжелее прогноз).
3. У большинства больных приступообразные боли, напоминающие колики, за счет гиперергии и некроза. Растягивается глиссоновая капсула, напрягаются мышцы. Такие больные часто попадают на операционный стол с диагнозом «острый живот».
4. Аллергические проявления — сыпь, полиартралгия, лимфаденопатия.
5. Геморрагический синдром — кровоточивость.
6. Общие диспептические и астеновегетативные симптомы, адинамия.
Течение:
Короткие ремиссии и частые рецидивы тяжелого течения. Быстро прогрессирует и быстро переходит в цирроз.
Лабораторная диагностика:
Идет повышение трансаминаз. При острых нарушениях идет повышение АлТ, а если повышается АсТ, то процесс более глубокий.
АсТ может повышаться с момента желтухи.
Щелочная фосфотаза (ЩФ) повышается в основном при механической желтухе. Альдолаза повышается при паренхиматозной желтухе.
ГГТ –гамма-глютамилтрансфераза, небольшая патология дает повышение, он повышается и при всех гепатитах. При острых повыш. в 2-3-5 раз, а если в 20-30 раз, то это хронический гепатит, может цирроз. При механической желтухе в 50-60 раз, при раке печени – в 50-60 раз.
Холинэстераза – при заболеваниях печени снижается, так как не синтезируется в печени.
Общий билирубин повышается за счет прямого (связанного) билирубина, то есть он концентрируется в печени, а так как прямой билирубин водорастворимый, то реакция мочи положительная на билирубин после желтухи. А реакция мочи на уробилиноген в моче положительна с 1-го дня гепатита.
ЛЕЧЕНИЕ.
Если это вирусный гепатит, то применяют:
- Интерферон, Пегасис.
- Преднизолон (при высоких титрах антител). После улучшения раз в 7 дней снимают по 1 таб. Нельзя назначать: при язвенной болезни, сахарном диабете, гипотиреозе.
- Гепатопротекторы — Эссенциале сначала в/в, затем капсулы, Гептрал,Карсил и др.
- Мочегонные, Препараты Са, Витамины.
- Гепамерц — детоксикационный преперат.
- Слабительные, если есть запоры — Препараты сенны, Лактулоза, Форлакс.Дюспаталин назначают при метеоризме, вздутии.
ЛЕЧЕНИЕ ХРОНИЧЕСКИХ БОЛЕЗНЕЙ ПЕЧЕНИ (Гепатитов, Циррозов).
Общая схема.
Общие принципы: комплексное лечение, лечебный режим питания, санаторно-куруртное лечение в дальнейшем.
Лечебный режим – постельный режим, в период ремиссии облегченный труд, 1-1,5 часа отдых.
Диета.
Необходима высококалорийная пища, разнообразная, вкусная.
Ограничить соль до 4-5 г в день, должно быть достаточно липотропных факторов (вит В6, В12, метионин, холин).
белков в пределах нормы, до 130-140 г (при жировом гепатозе), при обычных гепатитах до 100-120 г.
Если есть энцефалопатия, прекома, количество белков нужно снизить до 50 г, если уже печеночная кома, до 20 г (чтобы из белков не образовался аммиак).
Углеводы также в пределах физиологической нормы, до 400 г.
Жиры: сливочное масло – 60-80г, растительное масло – 30-40 г в натуральном виде. Жиры резко ограничить при билиарном циррозе, жировом гепатозе.
Лекарственная терапия.
Базисная терапия — Глюкоза 5-15% капельно с вит. С, витаминотерапия, инсулин в некоторых случаях.
Печеночные экстракты или гидролизаты.
Гепатопротекторы — Гептрал, Карсил, Эссенциале, Лив-52
Гормональные, анаболические стероиды, Иммунодепрессанты, Группу белковых препаратов, Желчегонные,
Препараты, связывающие желчные кислоты, Препараты, улучшающие коньюгацию билирубина,
Липотропные, Антибиотики.
- Печеночные экстракты или гидролизаты— стимулируют регенерацию, улучшают все метаболические процессы, гликогенизацию, улучшают кровоснабжение: Сирепар, Гепалон и др.
Ставится проба – в/м 0,2-0,3 мл, 30-40 мин.
Сирепар — 3-5 мл в день в/в, в/м. Несколько курсов, в зависимости от состояния. Очень эффективны при липотропных гепатитах.
Эссенциале – можно при любом виде поражений печени, стадии. Повышают гепатотропный барьер, очень эффективны.
Дают по схеме:
Первые 1-2 нед, минимум 20 мл, максимум 80 мл в день, разделить на 2-3 раза, в/в кап. с физ. раствором или Глюкозой.
Следующую неделю дозу уменьшить в 2 раза, per os(внутрь) по 1-2 таб. 3 раза в день. Курс 5-6 недель.
Легалон (Карсил, Силебор) – действует также на мембрану клеток, улучшает обмен веществ.. В день по 4 таб. Курс 2 месяца.
Лив-52 – улучшает также кровообращение, желчегонное, уменьшает метеоризм, улучшает аппетит, биостимулятор. Назначать по 2 таб. 3-4 раз в день после еды 30-40 мин.спустя.
Если есть дискинезия, давать с Но-шпой. Курс 2 месяца.
Имеют противовоспалительное, десенсибилизирующее, противофибробластическое действие..
Назначают, если есть отечно-астецический синдром, где перестали действовать диуретики. Нужно соответственно давать калиевые препараты.
1) При гепатитах с холециститом (температура, боли, активный воспалительный процесс).
2) Если длительно дают гормоны, то в первые 10 дней дают антибиотики, так как при гормональной терапии снижается резистентность организма.
3) При прекоме, чтобы подавлять патогенную кишечную микрофлору. Дают в течение 6-10 дней.
4) Если есть интерурентная инфекция.
- Холестерамин — если есть зуд, при холестазе.
- Диксорин — для коньюгации билирубина, улучшения обмена билирубина.
Болезни желудочно-кишечного тракта
Хронические гепатиты
В легких случаях болезнь не прогрессирует или прогрессирует медленно. В тяжелых случаях хронический гепатит ведет к постепенному фиброзу и циррозу печени.
Выделяют хронический вирусный гепатит, хронический токсический гепатит, хронический аутоиммунный гепатит, идиопатический хронический гепатит. Кроме того гепатит может развиваться при наследственных нарушениях обмена веществ.
Клинические проявления хронических гепатитов во многом сходны.
Хронические вирусные гепатиты могут вызывать вирус гепатита B, C, D. Диагностика и лечение этих заболеваний описаны в соответствующих разделах.
Причина хронических аутоиммунных гепатитов до конца не ясна. Как правило, имеется наследственная предрасположенность к аутоиммунным заболеваниям.При лабораторных исследованиях в крови обнаруживаются аутоантитела к различным белкам печени. Эти антитела, связываясь с мишенями, и обуславливают повреждение клеток печени.
Хроническое злоупотребление спиртными напитками – одна из основных причин токсических гепатитов.
Кроме того, хронический токсический гепатит может развиваться при длительном применении лекарственных препаратов, обладающих гепатотоксичным действием (галотан, метилдопа, карбамазепин, изониазид и другие противотуберкулезные средства, вальпроат натрия, зидовудин, каптоприл, индометацин и др).
В настоящее время известно более 1000 медицинских препаратов, вызывающих в процессе лечения лекарственные гепатиты. Время от начала приема препаратов до развития лекарственного гепатита колеблется от нескольких дней до нескольких лет.
Клинические проявления гепатитов зависят от степени нарушения печеночной функции. На начальных этапах могут изменяться лишь лабораторные показатели (повышение печеночных ферментов АЛТ, АСТ). На более поздних стадиях, после присоединения печеночной недостаточности, отмечается общая слабость, тошнота, тяжесть в правом подреберье, желтуха с кожным зудом, увеличение печени.
При подозрении на хроническое поражение печени врач проводит тщательный осмотр с пальпацией живота и определением размеров печени и селезенки, собирает подробный анамнез (собираясь на прием к врачу следует составить список всех лекарственных препаратов которые вы принимаете или принимали за последнее время).
Далее проводят анализы на вирусные гепатиты (см. соответствующие статьи), развернутый биохимический анализ крови и показателями печеночной функции (АЛТ, АСТ, билирубин, Гамма-ГГТ, щелочная фосфатаза, белок, альбумин и др.), анализ на аутоантитела.
Проводят УЗИ брюшной полости, по показаниям компьютерную томографию, биопсию печени.
Тактика лечения зависит от варианта хронического гепатита.
В лечении вирусных гепатитов используют альфа-интерфероны, глюкокортикостероиды, цитостатики, симптоматическую терапию. Аутоиммунные гепатиты также требуют гормональной и цитостатической терапии. В тяжелых случаях проводят трансплантацию печени. Лечение токсических гапатитов основано на прекращении воздействия токсического фактора.
Дело в том, что печень является уникальным органом. Она способна восстанавливать свою функцию даже после относительно тяжелых поражений. Поэтому прекращение воздействия токсических агентов в сочетании с приемом гепатопротекторов в большинстве случаев позволяет вылечить пациента.
При повторном приеме лекарственных препаратов, оказавших токсическое действие, или возобновлении употребления алкоголя гепатит может развиться вновь.
Профилактика лекарственного гепатита – это вопрос, на который следует обратить внимание. Если врач назначает вам какие-либо препараты на длительный срок (противосудорожные препараты, нейролептики, гормональные контрацептивы и др.
) следует уточнить, какие побочные эффекты имеют эти лекарства.
В случае наличия у них печеночной токсичности необходимо оговорить с врачом, как часто следует проводить мониторинг биохимических показателей работы печени ( и почек, если препарат обладает почечной токсичностью).
Профилактика аутоиммунного гепатита не разработана. Профилактика вирусных гепатитов рассмотрена в соответствующих разделах.
Хронический гепатит: лечение, признаки заражения, как передается, чем опасен, причины возникновения
Боль под ребрами, нездоровый стул, желтушность кожи — это признаки болезни печени или хронической инфекции, обычно врачи диагностируют гепатит.
Что такое хронический гепатит?
- Этот диагноз подразумевает воспалительный процесс в тканях печени, обеспечивающих ее функциональность и длящийся более шести месяцев.
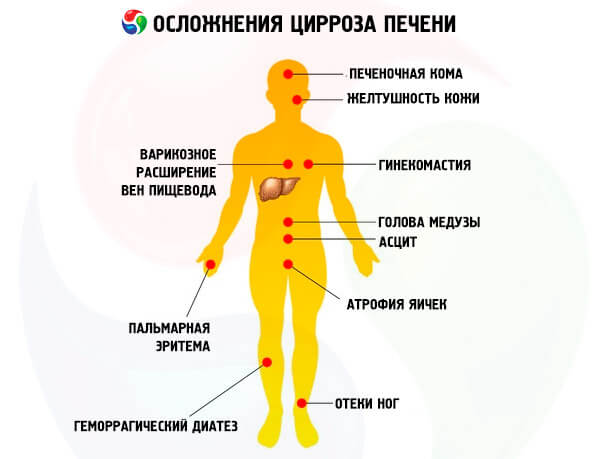
- Хронический вид гепатита неизбежно вызывает такие осложнения, как:
- Это заболевание может иметь:
- различную этимологию происхождения;
- разновидности;
- стадии развития;
- последствия.
Чем раньше и точнее удастся диагностировать разновидность гепатита и определить природу его происхождения, тем успешнее будет терапия.
Причины возникновения хронического гепатита
Проблема в своевременной диагностике хронических гепатитов и лечении заключается как раз в причинах возникновения этого недуга. Основной источник заболевания — заражение, но это далеко не единственная возможная причина заболеваемости гепатитами.
Основные причины заболевания:
- внутриутробное инфицирование, при котором мать заражает плод, или заражение при самих родах;
- незащищенный секс, хотя многие врачи не считают, что хронические гепатиты напрямую передаются. Скорее они — результат других болезней или инфекций, таких как ВИЧ;
- медицинские манипуляции и хирургические вмешательства — люди могут заражаться при вводе катетера или простой сдаче анализов крови, не говоря уже о более серьезных процедурах;
- использование «общего» шприца стопроцентно гарантирует, что вирус перейдет от больного человека к здоровому. И рискуют не только наркоманы, обычная вакцинация нестерильным инструментом переправит вирусный агент в здоровую печень.
Заразиться люди могут через инструменты в парикмахерских или маникюрных салонах, на которых остался возбудитель недуга. Хронические гепатиты могут передаваться в салонах иглоукалывания и экзотического массажа, многие как раз привозят болезнь из отпусков, проведенных в Азии.
Эпидемиология болезни
Эпидемиология заболевания очень обширна, помимо заражения, виновниками могут являться:
- алкоголизм;
- наркомания;
- прием каких-либо лекарств;
- образ жизни;
- злоупотребление строгими диетами;
- излишняя физическая нагрузка и другое.
Хронический гепатит: симптомы и современное лечение
Хронический гепатит – воспалительное заболевание, которое приводит к замещению здоровых тканей печени на соединительную. Зачастую выступает осложнением других патологий данного органа или острой формы гепатита различной этиологии. Хроническим гепатит принято считать тогда, когда клиническая картина наблюдается больше шести месяцев.
Хронические гепатиты намного хуже поддаются лечению, в большинстве случаев приём медикаментов и соблюдение диетотерапии должно быть пожизненным.
Болезнь не имеет ограничений касательно возраста и пола, однако у мужчин диагностируется чаще. Лечение должно проходить строго под наблюдением врача, после точной постановки диагноза.
Самолечение недопустимо, так как есть высокий риск летального исхода.
Наиболее часто причиной хронического вирусного гепатита являются перенесённые ранее гепатиты В, С, Д. Гепатит А редко выступает причиной развития хронической формы данного заболевания. Помимо этого, предшествующими факторами для развития данного воспалительного процесса является следующее:
- чрезмерное и длительное по времени употребление спиртных напитков;
- интоксикация организма лекарственными препаратами;
- воздействие на организм тяжёлых металлов и химических соединений;
- тяжёлые инфекционные заболевания;
- нарушенный обмен веществ;
- ослабленная иммунная система;
- нерациональное питание.
Вне зависимости от того, что стало причиной развития хронического вирусного или другого гепатита, при первых же проявлениях клинической картины следует обращаться за квалифицированной медицинской помощью, а не проводить самолечение.
По причинам возникновения различают такие формы хронических гепатитов:
- В, С, Д, А;
- аутоиммунный;
- криптогенный;
- лекарственный или токсический.
По характеру активности патологического процесса все хронические гепатиты разделяют на дв
|
Какие популярные таблетки разрушают печень: предостережение ученых |
Какие популярные таблетки разрушают печень: предостережение ученых [ Редактировать ]
Ученые из Северо-западного университета в Чикаго заявили, что снимающие боль лекарства повреждают печень из-за присутствующего в их составе ацетаминофена, известного как парацетамол. Об этом американские исследователи рассказали для издания Daily Mail.
Почти две тысячи американцев ежегодно попадают в больницы с повреждениями печени, вызванными чрезмерным употреблением этого лекарства.
Исследовательская группа Кинг опросила 45 человек, дабы выяснить их отношение к данным средствам. В итоге лишь 19 человек заявили, что они реально читают ингредиенты, указанные на этикетках. И лишь 14 человек были осведомлены о том, что основной компонент популярного средства Тиленола - ацетаминофен.
Какие популярные таблетки разрушают печень: предостережение ученых [ Редактировать ]
Ученые из Северо-западного университета в Чикаго заявили, что снимающие боль лекарства повреждают печень из-за присутствующего в их составе ацетаминофена, известного как парацетамол. Об этом американские исследователи рассказали для издания Daily Mail.
Почти две тысячи американцев ежегодно попадают в больницы с повреждениями печени, вызванными чрезмерным употреблением этого лекарства.
Исследовательская группа Кинг опросила 45 человек, дабы выяснить их отношение к данным средствам. В итоге лишь 19 человек заявили, что они реально читают ингредиенты, указанные на этикетках. И лишь 14 человек были осведомлены о том, что основной компонент популярного средства Тиленола - ацетаминофен.
|
Хирургическая коррекция центрального лимфообращения в комплексном лечении цирроза печени и его осложнений |
Хирургическая коррекция центрального лимфообращения в комплексном лечении цирроза печени и его осложнений Нагаев Равиль Марленович







480 руб. | 150 грн. | 7,5 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Диссертация, - 480 руб., доставка 1-3 часа, с 10-19 (Московское время), кроме воскресенья
Автореферат - бесплатно , доставка 10 минут , круглосуточно, без выходных и праздников
Нагаев Равиль Марленович. Хирургическая коррекция центрального лимфообращения в комплексном лечении цирроза печени и его осложнений : диссертация . кандидата медицинских наук : 14.01.17 / Нагаев Равиль Марленович; [Место защиты: Государственный институт усовершенствования врачей Минобороны РФ].- Москва, 2010.- 128 с.: ил.
Введение к работе
Актуальность темы
В структуре смертности среди болезней органов пищеварения цирроз печени занимает третье место. По данным МЗ РФ за 2007 г., на долю этой патологии приходится 37,5% летальных исходов [ВІеі А.Т., 2007]. Результаты лечения цирроза и его осложнений остаются неудовлетворительными, поэтому эта проблема современной медицины является актуальной и далекой от своего разрешения [Кательницкий И.И. и др., 2003; Киценко Е.А., 2003; Нарталайков И.А. и др., 2005; Бодин В.В. и др., 2006; Ерамишанцев А.К. и др., 2006; Котельникова Л.П. и др., 2007; Лебезев В.М. и др., 2007; Comar К., 2003; Tripathi D. et al., 2004, Singh V. et al., 2005].
Появление в брюшной полости асцитической жидкости при циррозе печени служит убедительным маркером нарушения функционального состояния печени, других органов и систем организма и является бесспорным подтверждением развития портальной гипертензии, что свидетельствует о далеко зашедшей стадии основного заболевания и значительно ухудшает не только самочувствие больных, но и его прогноз [Зубарев П.Н., 2000; Пирцхалава Т.Л., 2004; Беляев A.M., 2009; Granov A. et al., 1996]. С момента появления асцита продолжительность жизни больного составляет обычно не более 3 лет [Пациора М.Д., 1984; Назыров Ф.Г., 2003; Шерцингер А.Г., 2003; Ерамишанцев А.К., 2006].
Патогенез портальной гипертензии при циррозе печени еще до конца не выяснен. Обстоятельно изучены такие параметры, как внутрипеченочное, портальное, коллатеральное и центральное кровообращение, однако лимфообращению при этом не уделялось должного внимания. Между тем не вызывает сомнений, что в формировании цирроза печени лимфатическая система играет не последнюю роль (особенно в процессах компенсации портопеченочного кровообращения) [Пиковский Д.Л., Алексеев Б.В., 1983]. С этой точки зрения интерес представляют работы ряда авторов, изучающих состояние лимфообращения при портальной гипертензии и возможности его коррекции путем вмешательства на грудном протоке (ГП) [Быков А.В., 1983; Пирцхалава Т.Л., 2004; Гаряев П.А., 2005; Копылова Л.Е., 2005; Джумабаев Э.С., 2006; Ерамишанцев А.К. и др., 2006; Каменская О.В., 2007].
Не исключая применение различных оперативных вмешательств при циррозе печени, следует отметить, что при обоснованных показаниях использование сосудистого лимфовенозного анастомоза (ЛВА) на шее позволяет уменьшить в цирротически-измененной печени интерстициальный отек, тем самым способствуя ликвидации асцита, снижению портального давления и устранению резистентности больных к диуретикам [Королев Б.А., Гагушин В.И., 1971; Пиковский Д.Л., Алексеев Б.В., 1978; Петров В.П. и др.,
1989]. К сожалению, некоторые авторы заведомо отказываются от выполнения ЛВА в связи с неудачами, которые объясняются регистрацией низкого лимфовенозного прессорного градиента, топографо-анатомическими особенностями строения ГП, техническими трудностями при наложении ЛВА и другими причинами [Таткало И.В., 1969; Пациора М.Д. и др., 1984, 1985; Ерамишанцев А.К. и др., 2006; Koch, Schrelber, 1968]. Среди многих других факторов, отрицательно влияющих на регрессию асцита после ЛВА, остаются малоизученными причины послеоперационной, чаще всего кратковременной лимфореи и стенозирования лимфовенозного соустья [Пиковский Д.Л., Алексеев Б.В., 1978; Пациора М.Д. и др., 1984, 1985]. Недостаточно разработаны дополнительные методы диагностики лимфатической системы в дооперационном, интра- и послеоперационном периодах, а также контроля функции анастомоза в отдаленные сроки. Все это подчеркивает актуальность затронутой темы.
Пораженная цирротическим процессом печень не в состоянии полноценно осуществить антитоксическую функцию, в связи с чем создаются условия для циркуляции в биологических средах организма большого количества различных токсических веществ: аммиака, глутамина, стероидов, билирубина, жирных кислот и др.
Печеночная недостаточность приводит к развитию дисбаланса в уровне аминокислот и увеличению содержания в крови нейротоксинов (токсические вещества, влияющие преимущественно на нервные клетки). Это вызывает отек и функциональные нарушения астроглии: повышается проницаемость защитного барьера между общим кровотоком и мозговым кровотоком, изменяются процессы передачи нервных импульсов и обеспечения нервных клеток энергией, что клинически проявляется симптомами энцефалопатии [Зубрицкий В.Ф. и др., 2007; Коненкова М.А., 2009].
Коррекция интоксикационного синдрома крайне важна в терапии осложнений цирроза печени, так как возникающая эндотоксемия реализуется в таких клинических синдромах, как септический шок, полиорганная недостаточность (ПОН) и является ведущей в клинике синдрома системного воспалительного ответа [Пирцхалава Т.Л, 2004].
Малоутешительные результаты лечения больных циррозом печени, осложненным портальной гипертензией, порою разрозненные данные о целесообразности операций на ГП, отсутствие алгоритма комплексного обследования лимфатической системы у этой категории пациентов, поиск методов для исключения попадания эндотоксинов в общий кровоток послужили основанием к выполнению данной работы.
Цель работы: повышение эффективности комплексного лечения цирроза печени и его осложнений путем аппаратной коррекции центрального лимфообращения.
Изучить причины низкой клинической эффективности операций на ГП при циррозе печени.
Разработать алгоритм обследования больных циррозом печени для проведения лимфодренирующих операций.
Определить показания к методам операций на ГП в зависимости от результатов обследования больных циррозом печени.
Изучить функциональное состояние ГП и дать оценку лимфодренирующим операциям у больных циррозом печени в условиях аппаратной коррекции центрального лимфообращения.
Оценить возможности проведения аппаратной коррекции центрального лимфообращения и срок ее окончания у больных циррозом печени.
Оценить результаты хронической канюляции ГП у больных циррозом печени в ближайшие и отдаленные сроки.
Научная новизна
1. Изучена зависимость лимфоотведения на функциональное
состояние ГП и его клапанного аппарата у больных циррозом печени.
2. Предложен алгоритм обследования больных циррозом печени и
определены показания к выбору типа операций на терминальном отделе ГП в
зависимости от полученных результатов.
Научно обоснованы и определены показания к применению методики продленного управляемого лимфоотведения и детоксикации лимфы сорбционными и мембранными способами (в замкнутом контуре в круглосуточном режиме) с помощью аппарата АЛУС-02 «Новатор» в лечении больных циррозом печени с портальной гипертензией.
Изучено влияние аппаратных методов детоксикации лимфы с лимфоконцентрацией на уменьшение проявлений портальной гипертензии, снижение объема асцитической жидкости, предотвращение развития ПОН, а также на состояние клеточного и гуморального иммунитета у больных циррозом печени.
Определены условия для успешного проведения аппаратных методов коррекции центрального лимфообращения у больных циррозом печени с портальной гипертензией.
Разработаны различные. способы хронической канюляции ГП, выбор каждого из которых обусловлен особенностями анатомического строения конечного отдела ГП.
Доказано, что наложение хронической лимфовенозной фистулы (ХЛВФ) у больных циррозом печени с портальной гипертензией позволяет выполнять повторные курсы аппаратной лимфокоррекции без дополнительных оперативных вмешательств на ГП.
Практическая значимость
Представленные в работе результаты исследования свидетельствуют о том, что предложенный алгоритм обследования больных циррозом печени позволяет выбрать наиболее приемлемый способ оперативного вмешательства на терминальном отделе ГП в каждом конкретном случае уже на этапе предоперационной подготовки.
Методы централизации лимфообращения позволяют снизить портальную гипертензию, увеличить отток жидкости из интерстициальных пространств, тем самым уменьшая отек тканей и органов.
Продленное управляемое лимфоотведение и предложенные методы детоксикации лимфы с помощью аппарата АЛУС-02 «Новатор» у больных циррозом печени обеспечивают снижение ПОН, уменьшение объема асцитической жидкости, улучшают качество жизни и позволяют продлить срок ожидания для ортотопической трансплантации печени.
Реализация результатов исследования
Результаты исследования внедрены в практику хирургических и реанимационных отделений НИИ СП им. Н.В. Склифосовского, МОНИКИ им. М.Ф. Владимирского, 3 ЦВКГ им. А.А. Вишневского.
Теоретические и практические данные настоящей работы находят применение в процессе обучения слушателей на кафедре хирургии ГИУВ МО РФ.
Основные положения диссертации, выносимые на защиту
Выбор оперативных вмешательств на терминальном отделе ГП у больных циррозом печени с портальной гипертензией необходимо осуществлять с учетом следующих факторов: а) наличие градиента давлений между ГП и магистральными венами шеи; б) архитектоника ГП (анатомические особенности); в) стадия цирроза печени и его осложнения.
Лимфовенозный анастомоз является операцией, позволяющей купировать или стабилизировать резистентный к терапии асцит у больных с поздними стадиями цирроза печени.
Использование аппарата АЛУС-02 «Новатор» для проведения детоксикации лимфы позволяет в значительной степени улучшить параметры очищаемой среды и нивелировать отрицательные стороны этого процесса за счет: а) возможности обработки всего объема выделяющейся лимфы; б) более высокой степени очищения лимфы в связи с использованием новых способов (фильтрационных, фильтрационно-сорбционных); в) проведения лимфо-концентрации с исключением белковых потерь.
Апробация диссертации
Материалы диссертации доложены и обсуждены на: заседании научно-методического совета ЦВКГ им. А.А. Вишневского (Красногорск, 2003, 2008); научно-практической конференции в ЦВКГ им. А.А. Вишневского (Красногорск, 2006); всероссийской конференции хирургов (Красногорск, 2004); научной конференции «Проблемы лимфологии и интерстициального массопереноса (Новосибирск, 2004); VI Российском научном форуме «Хирургия 2004» (Москва, 2004); VI Всеармейской международной конференции «Инфекции в хирургии мирного и военного времени» (Москва, 2006); конгрессе лимфологов России (Москва, 2000); I съезде лимфологов России (Санкт-Петербург, 2005); II съезде лимфологов России (Москва, 2008); Первой международной конференции торакоабдоминальной хирургии (Москва, 2008).
Публикации
По теме диссертации опубликовано 11 научных работ, из них 9 - в центральной печати и 2 - в сборниках, в том числе 7 статей в ведущих научных журналах, рекомендованных ВАК РФ.
Объем и структура диссертации
Диссертация изложена на 157 страницах машинописного текста и состоит из введения, 4 глав (обзор литературы, описание материала и методов исследования, собственные результаты и их обсуждение), заключения, выводов, практических рекомендаций и списка литературы из 217 источников (129 отечественных и 88 зарубежных авторов). Работа иллюстрирована 36 рисунками и 18 таблицами.
Хирургическая коррекция центрального лимфообращения в комплексном лечении цирроза печени и его осложнений Нагаев Равиль Марленович







480 руб. | 150 грн. | 7,5 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Диссертация, - 480 руб., доставка 1-3 часа, с 10-19 (Московское время), кроме воскресенья
Автореферат - бесплатно , доставка 10 минут , круглосуточно, без выходных и праздников
Нагаев Равиль Марленович. Хирургическая коррекция центрального лимфообращения в комплексном лечении цирроза печени и его осложнений : диссертация . кандидата медицинских наук : 14.01.17 / Нагаев Равиль Марленович; [Место защиты: Государственный институт усовершенствования врачей Минобороны РФ].- Москва, 2010.- 128 с.: ил.
Введение к работе
Актуальность темы
В структуре смертности среди болезней органов пищеварения цирроз печени занимает третье место. По данным МЗ РФ за 2007 г., на долю этой патологии приходится 37,5% летальных исходов [ВІеі А.Т., 2007]. Результаты лечения цирроза и его осложнений остаются неудовлетворительными, поэтому эта проблема современной медицины является актуальной и далекой от своего разрешения [Кательницкий И.И. и др., 2003; Киценко Е.А., 2003; Нарталайков И.А. и др., 2005; Бодин В.В. и др., 2006; Ерамишанцев А.К. и др., 2006; Котельникова Л.П. и др., 2007; Лебезев В.М. и др., 2007; Comar К., 2003; Tripathi D. et al., 2004, Singh V. et al., 2005].
Появление в брюшной полости асцитической жидкости при циррозе печени служит убедительным маркером нарушения функционального состояния печени, других органов и систем организма и является бесспорным подтверждением развития портальной гипертензии, что свидетельствует о далеко зашедшей стадии основного заболевания и значительно ухудшает не только самочувствие больных, но и его прогноз [Зубарев П.Н., 2000; Пирцхалава Т.Л., 2004; Беляев A.M., 2009; Granov A. et al., 1996]. С момента появления асцита продолжительность жизни больного составляет обычно не более 3 лет [Пациора М.Д., 1984; Назыров Ф.Г., 2003; Шерцингер А.Г., 2003; Ерамишанцев А.К., 2006].
Патогенез портальной гипертензии при циррозе печени еще до конца не выяснен. Обстоятельно изучены такие параметры, как внутрипеченочное, портальное, коллатеральное и центральное кровообращение, однако лимфообращению при этом не уделялось должного внимания. Между тем не вызывает сомнений, что в формировании цирроза печени лимфатическая система играет не последнюю роль (особенно в процессах компенсации портопеченочного кровообращения) [Пиковский Д.Л., Алексеев Б.В., 1983]. С этой точки зрения интерес представляют работы ряда авторов, изучающих состояние лимфообращения при портальной гипертензии и возможности его коррекции путем вмешательства на грудном протоке (ГП) [Быков А.В., 1983; Пирцхалава Т.Л., 2004; Гаряев П.А., 2005; Копылова Л.Е., 2005; Джумабаев Э.С., 2006; Ерамишанцев А.К. и др., 2006; Каменская О.В., 2007].
Не исключая применение различных оперативных вмешательств при циррозе печени, следует отметить, что при обоснованных показаниях использование сосудистого лимфовенозного анастомоза (ЛВА) на шее позволяет уменьшить в цирротически-измененной печени интерстициальный отек, тем самым способствуя ликвидации асцита, снижению портального давления и устранению резистентности больных к диуретикам [Королев Б.А., Гагушин В.И., 1971; Пиковский Д.Л., Алексеев Б.В., 1978; Петров В.П. и др.,
1989]. К сожалению, некоторые авторы заведомо отказываются от выполнения ЛВА в связи с неудачами, которые объясняются регистрацией низкого лимфовенозного прессорного градиента, топографо-анатомическими особенностями строения ГП, техническими трудностями при наложении ЛВА и другими причинами [Таткало И.В., 1969; Пациора М.Д. и др., 1984, 1985; Ерамишанцев А.К. и др., 2006; Koch, Schrelber, 1968]. Среди многих других факторов, отрицательно влияющих на регрессию асцита после ЛВА, остаются малоизученными причины послеоперационной, чаще всего кратковременной лимфореи и стенозирования лимфовенозного соустья [Пиковский Д.Л., Алексеев Б.В., 1978; Пациора М.Д. и др., 1984, 1985]. Недостаточно разработаны дополнительные методы диагностики лимфатической системы в дооперационном, интра- и послеоперационном периодах, а также контроля функции анастомоза в отдаленные сроки. Все это подчеркивает актуальность затронутой темы.
Пораженная цирротическим процессом печень не в состоянии полноценно осуществить антитоксическую функцию, в связи с чем создаются условия для циркуляции в биологических средах организма большого количества различных токсических веществ: аммиака, глутамина, стероидов, билирубина, жирных кислот и др.
Печеночная недостаточность приводит к развитию дисбаланса в уровне аминокислот и увеличению содержания в крови нейротоксинов (токсические вещества, влияющие преимущественно на нервные клетки). Это вызывает отек и функциональные нарушения астроглии: повышается проницаемость защитного барьера между общим кровотоком и мозговым кровотоком, изменяются процессы передачи нервных импульсов и обеспечения нервных клеток энергией, что клинически проявляется симптомами энцефалопатии [Зубрицкий В.Ф. и др., 2007; Коненкова М.А., 2009].
Коррекция интоксикационного синдрома крайне важна в терапии осложнений цирроза печени, так как возникающая эндотоксемия реализуется в таких клинических синдромах, как септический шок, полиорганная недостаточность (ПОН) и является ведущей в клинике синдрома системного воспалительного ответа [Пирцхалава Т.Л, 2004].
Малоутешительные результаты лечения больных циррозом печени, осложненным портальной гипертензией, порою разрозненные данные о целесообразности операций на ГП, отсутствие алгоритма комплексного обследования лимфатической системы у этой категории пациентов, поиск методов для исключения попадания эндотоксинов в общий кровоток послужили основанием к выполнению данной работы.
Цель работы: повышение эффективности комплексного лечения цирроза печени и его осложнений путем аппаратной коррекции центрального лимфообращения.
Изучить причины низкой клинической эффективности операций на ГП при циррозе печени.
Разработать алгоритм обследования больных циррозом печени для проведения лимфодренирующих операций.
Определить показания к методам операций на ГП в зависимости от результатов обследования больных циррозом печени.
Изучить функциональное состояние ГП и дать оценку лимфодренирующим операциям у больных циррозом печени в условиях аппаратной коррекции центрального лимфообращения.
Оценить возможности проведения аппаратной коррекции центрального лимфообращения и срок ее окончания у больных циррозом печени.
Оценить результаты хронической канюляции ГП у больных циррозом печени в ближайшие и отдаленные сроки.
Научная новизна
1. Изучена зависимость лимфоотведения на функциональное
состояние ГП и его клапанного аппарата у больных циррозом печени.
2. Предложен алгоритм обследования больных циррозом печени и
определены показания к выбору типа операций на терминальном отделе ГП в
зависимости от полученных результатов.
Научно обоснованы и определены показания к применению методики продленного управляемого лимфоотведения и детоксикации лимфы сорбционными и мембранными способами (в замкнутом контуре в круглосуточном режиме) с помощью аппарата АЛУС-02 «Новатор» в лечении больных циррозом печени с портальной гипертензией.
Изучено влияние аппаратных методов детоксикации лимфы с лимфоконцентрацией на уменьшение проявлений портальной гипертензии, снижение объема асцитической жидкости, предотвращение развития ПОН, а также на состояние клеточного и гуморального иммунитета у больных циррозом печени.
Определены условия для успешного проведения аппаратных методов коррекции центрального лимфообращения у больных циррозом печени с портальной гипертензией.
Разработаны различные. способы хронической канюляции ГП, выбор каждого из которых обусловлен особенностями анатомического строения конечного отдела ГП.
Доказано, что наложение хронической лимфовенозной фистулы (ХЛВФ) у больных циррозом печени с портальной гипертензией позволяет выполнять повторные курсы аппаратной лимфокоррекции без дополнительных оперативных вмешательств на ГП.
Практическая значимость
Представленные в работе результаты исследования свидетельствуют о том, что предложенный алгоритм обследования больных циррозом печени позволяет выбрать наиболее приемлемый способ оперативного вмешательства на терминальном отделе ГП в каждом конкретном случае уже на этапе предоперационной подготовки.
Методы централизации лимфообращения позволяют снизить портальную гипертензию, увеличить отток жидкости из интерстициальных пространств, тем самым уменьшая отек тканей и органов.
Продленное управляемое лимфоотведение и предложенные методы детоксикации лимфы с помощью аппарата АЛУС-02 «Новатор» у больных циррозом печени обеспечивают снижение ПОН, уменьшение объема асцитической жидкости, улучшают качество жизни и позволяют продлить срок ожидания для ортотопической трансплантации печени.
Реализация результатов исследования
Результаты исследования внедрены в практику хирургических и реанимационных отделений НИИ СП им. Н.В. Склифосовского, МОНИКИ им. М.Ф. Владимирского, 3 ЦВКГ им. А.А. Вишневского.
Теоретические и практические данные настоящей работы находят применение в процессе обучения слушателей на кафедре хирургии ГИУВ МО РФ.
Основные положения диссертации, выносимые на защиту
Выбор оперативных вмешательств на терминальном отделе ГП у больных циррозом печени с портальной гипертензией необходимо осуществлять с учетом следующих факторов: а) наличие градиента давлений между ГП и магистральными венами шеи; б) архитектоника ГП (анатомические особенности); в) стадия цирроза печени и его осложнения.
Лимфовенозный анастомоз является операцией, позволяющей купировать или стабилизировать резистентный к терапии асцит у больных с поздними стадиями цирроза печени.
Использование аппарата АЛУС-02 «Новатор» для проведения детоксикации лимфы позволяет в значительной степени улучшить параметры очищаемой среды и нивелировать отрицательные стороны этого процесса за счет: а) возможности обработки всего объема выделяющейся лимфы; б) более высокой степени очищения лимфы в связи с использованием новых способов (фильтрационных, фильтрационно-сорбционных); в) проведения лимфо-концентрации с исключением белковых потерь.
Апробация диссертации
Материалы диссертации доложены и обсуждены на: заседании научно-методического совета ЦВКГ им. А.А. Вишневского (Красногорск, 2003, 2008); научно-практической конференции в ЦВКГ им. А.А. Вишневского (Красногорск, 2006); всероссийской конференции хирургов (Красногорск, 2004); научной конференции «Проблемы лимфологии и интерстициального массопереноса (Новосибирск, 2004); VI Российском научном форуме «Хирургия 2004» (Москва, 2004); VI Всеармейской международной конференции «Инфекции в хирургии мирного и военного времени» (Москва, 2006); конгрессе лимфологов России (Москва, 2000); I съезде лимфологов России (Санкт-Петербург, 2005); II съезде лимфологов России (Москва, 2008); Первой международной конференции торакоабдоминальной хирургии (Москва, 2008).
Публикации
По теме диссертации опубликовано 11 научных работ, из них 9 - в центральной печати и 2 - в сборниках, в том числе 7 статей в ведущих научных журналах, рекомендованных ВАК РФ.
Объем и структура диссертации
Диссертация изложена на 157 страницах машинописного текста и состоит из введения, 4 глав (обзор литературы, описание материала и методов исследования, собственные результаты и их обсуждение), заключения, выводов, практических рекомендаций и списка литературы из 217 источников (129 отечественных и 88 зарубежных авторов). Работа иллюстрирована 36 рисунками и 18 таблицами.
|
Карсил драже 35мг №180 |
Карсил драже 35мг №180
Цена действительна только при заказе на сайте. При заказе по телефону цены будут отличаться.
- Цена на Карсил у нас самая низкая по Москве
- Купить Карсил можно с доставкой на дом
- Доставка Карсил возможна на Завтра с 9:00 , смотрите раздел «доставка в день оформления заказа».
- Карсил инструкция по применению
- Карсил все формы
Карсил инструкция
Карсил драже Карсил
Действующее вещество
Расторопши пятнистой плодов экстракт
Состав
1 драже содержит:
Активное вещество: силимарина 35 мг.
Фармакологическое действие
Карсил - гепатопротектор. Получен из растения Silybum marianum. Оказывает гепатопротекторное и антиоксидантное действие. Лечебный эффект обусловлен воздействием на метаболизм гепатоцитов. Активирует синтез белков и ферментов в гепатоцитах, оказывает стабилизирующее воздействие на мембрану гепатоцитов, тормозит проникновение токсинов в клетки печени, ингибирует дистрофические процессы, потенцирует регенеративные процессы в печени.
Показания
В составе комплексной терапии:
- токсическое поражения печени;
- состояния после перенесенного острого гепатита;
- хронический гепатит невирусной этиологии;
- стеатоз печени (неалкогольный и алкогольный);
- цирроз печени;
- профилактика печеночных поражений при продолжительном приеме лекарств, алкоголя, хронической интоксикации (в т.ч. профессиональной).
Противопоказания
- гиперчувствительность к активному или любому из вспомогательных веществ препарата Карсил Форте;
- лактазная недостаточность, галактоземия или синдром мальабсорбции глюкозы/галактозы (наличие в составе препарата лактозы);
- целиакия (глютеновая энтеропатия) - наличие в составе препарата пшеничного крахмала;
- дети младше 12 лет.
С осторожностью: пациенты с гормональными нарушениями (эндометриоз, миома матки, карцинома молочной железы, яичников и матки, карцинома предстательной железы) - возможно проявление эстрогеноподобного эффекта силимарина.
Как принимать, курс приема и дозировка
Взрослым Карсил назначают по 1-2 драже 3 раза/сут. При необходимости суточная доза может быть увеличена до 12 драже (420 мг).
В профилактических целях препарат назначают в суточной дозе 2-3 драже (70-105 мг).
Продолжительность курса лечения составляет не менее 90 дней.
Детям в возрасте старше 12 лет препарат назначают в суточной дозе из расчета 5 мг/кг массы тела, разделенной на 2-3 приема.
Драже принимают внутрь не разжевывая.
Передозировка
Нет сообщений о случаях передозировки. При случайном приеме дозы, в несколько раз превышающей терапевтическую, необходимо вызвать рвоту, промыть желудок, принять активированный уголь и при необходимости провести симптоматическое лечение.
Специальные указания
В связи с вероятным эстрогеноподобным эффектом силимарина его следует применять с осторожностью у пациентов с гормональными нарушениями (эндометриоз, миома матки, карцинома молочной железы, яичника, матки и предстательной железы). В этих случаях необходима консультация специалиста.
Препарат не применяют для лечения острой интоксикации.
Препарат содержит в качестве вспомогательного вещества пшеничный крахмал.
Пшеничный крахмал может содержать глютен, но в незначительном количестве, и поэтому считается безопасным для пациентов с целиакией. Пациентам с аллергией на пшеницу (но не целиакией) не следует принимать этот препарат.
Лекарственное средство в качестве вспомогательного вещества содержит сахарозу. Пациентам с редкостной наследственной непереносимостью фруктозы, галактозы, глюкозо-галактозной мальабсорбцией или дефицитом сахарозы-изомальтазы не следует принимать препарат.
В состав Карсил форте капс 90 мг. №30 вспомогательных веществ препарата входит лактоза. Пациентам с редкой наследственной непереносимостью галактозы, лактазной недостаточностью Лаппа или синдромом мальабсорбции глюкозы-галактозы не следует принимать препарат. Пациентам с непереносимостью некоторых других сахаров необходимо проконсультироваться с врачом.
Условия хранения
Хранить в сухом и защищенном от света месте при температуре не выше 25 °С.
Карсил - это хороший выбор. Качество товаров, в том числе Карсил, проходят контроль качества нашими поставщиками. Купить Карсил Вы сможете на нашем сайте, нажав на кнопку "Добавить в корзину". Мы с удовольствием доставим Вам Карсил по любому адресу, в пределах зоны нашей доставки, указанные в разделе "Доставка", либо Вы можете заказать Карсил самовывозом.
Карсил драже 35мг №180
Цена действительна только при заказе на сайте. При заказе по телефону цены будут отличаться.
- Цена на Карсил у нас самая низкая по Москве
- Купить Карсил можно с доставкой на дом
- Доставка Карсил возможна на Завтра с 9:00 , смотрите раздел «доставка в день оформления заказа».
- Карсил инструкция по применению
- Карсил все формы
Карсил инструкция
Карсил драже Карсил
Действующее вещество
Расторопши пятнистой плодов экстракт
Состав
1 драже содержит:
Активное вещество: силимарина 35 мг.
Фармакологическое действие
Карсил - гепатопротектор. Получен из растения Silybum marianum. Оказывает гепатопротекторное и антиоксидантное действие. Лечебный эффект обусловлен воздействием на метаболизм гепатоцитов. Активирует синтез белков и ферментов в гепатоцитах, оказывает стабилизирующее воздействие на мембрану гепатоцитов, тормозит проникновение токсинов в клетки печени, ингибирует дистрофические процессы, потенцирует регенеративные процессы в печени.
Показания
В составе комплексной терапии:
- токсическое поражения печени;
- состояния после перенесенного острого гепатита;
- хронический гепатит невирусной этиологии;
- стеатоз печени (неалкогольный и алкогольный);
- цирроз печени;
- профилактика печеночных поражений при продолжительном приеме лекарств, алкоголя, хронической интоксикации (в т.ч. профессиональной).
Противопоказания
- гиперчувствительность к активному или любому из вспомогательных веществ препарата Карсил Форте;
- лактазная недостаточность, галактоземия или синдром мальабсорбции глюкозы/галактозы (наличие в составе препарата лактозы);
- целиакия (глютеновая энтеропатия) - наличие в составе препарата пшеничного крахмала;
- дети младше 12 лет.
С осторожностью: пациенты с гормональными нарушениями (эндометриоз, миома матки, карцинома молочной железы, яичников и матки, карцинома предстательной железы) - возможно проявление эстрогеноподобного эффекта силимарина.
Как принимать, курс приема и дозировка
Взрослым Карсил назначают по 1-2 драже 3 раза/сут. При необходимости суточная доза может быть увеличена до 12 драже (420 мг).
В профилактических целях препарат назначают в суточной дозе 2-3 драже (70-105 мг).
Продолжительность курса лечения составляет не менее 90 дней.
Детям в возрасте старше 12 лет препарат назначают в суточной дозе из расчета 5 мг/кг массы тела, разделенной на 2-3 приема.
Драже принимают внутрь не разжевывая.
Передозировка
Нет сообщений о случаях передозировки. При случайном приеме дозы, в несколько раз превышающей терапевтическую, необходимо вызвать рвоту, промыть желудок, принять активированный уголь и при необходимости провести симптоматическое лечение.
Специальные указания
В связи с вероятным эстрогеноподобным эффектом силимарина его следует применять с осторожностью у пациентов с гормональными нарушениями (эндометриоз, миома матки, карцинома молочной железы, яичника, матки и предстательной железы). В этих случаях необходима консультация специалиста.
Препарат не применяют для лечения острой интоксикации.
Препарат содержит в качестве вспомогательного вещества пшеничный крахмал.
Пшеничный крахмал может содержать глютен, но в незначительном количестве, и поэтому считается безопасным для пациентов с целиакией. Пациентам с аллергией на пшеницу (но не целиакией) не следует принимать этот препарат.
Лекарственное средство в качестве вспомогательного вещества содержит сахарозу. Пациентам с редкостной наследственной непереносимостью фруктозы, галактозы, глюкозо-галактозной мальабсорбцией или дефицитом сахарозы-изомальтазы не следует принимать препарат.
В состав Карсил форте капс 90 мг. №30 вспомогательных веществ препарата входит лактоза. Пациентам с редкой наследственной непереносимостью галактозы, лактазной недостаточностью Лаппа или синдромом мальабсорбции глюкозы-галактозы не следует принимать препарат. Пациентам с непереносимостью некоторых других сахаров необходимо проконсультироваться с врачом.
Условия хранения
Хранить в сухом и защищенном от света месте при температуре не выше 25 °С.
Карсил - это хороший выбор. Качество товаров, в том числе Карсил, проходят контроль качества нашими поставщиками. Купить Карсил Вы сможете на нашем сайте, нажав на кнопку "Добавить в корзину". Мы с удовольствием доставим Вам Карсил по любому адресу, в пределах зоны нашей доставки, указанные в разделе "Доставка", либо Вы можете заказать Карсил самовывозом.
|
Овесол - сеть аптек |
Овесол
таб. 250мг №40
таб. 250мг №40
Эвалар ЗАО
Фармакологическая группа
Состав и формы выпуска
В составе таблеток Овесол находится экстракт посевного овса, перечной мяты, корней куркумы и цветков бессмертника.
В состав капель Овесол входит водно-спиртовой раствор из экстракта травы посевного овса, перечной мяты, корней куркумы, цветков бессмертника и корней, травы володушки.
Препарат Овесол выпускается в виде капель во флаконе по 100, 50 или 30 мл и в виде таблеток по 0,25 г, 40 шт. в блистере, 1 блистер в картонной упаковке.
Овесол выпускают только в виде таблеток и капель, другой формы выпуска (например, свечи) не существует.
Фармакологическое действие
Взаимодействие
Свойства компонентов
Овесол является биологически активной добавкой, устраняющей застои желчи, растворяющей и выводящей конкременты в желчных путях.
Очищающее действие Овесола обусловлено натуральным составом специально подобранных компонентов. Посевной овес содержит аминокислоты, флавоноды, ферменты, сигмастерин, стероидные сапонины, а так же немало полезных микро- и макроэлементов. Экстракт способствует выведению токсинов.
Действующим веществом куркумы является эфирное масло и куркумин (желтый пигмент), которые обладают противовоспалительным и желчегонным действием, очищают от шлаков и токсинов печень, благодаря улучшению выработки и оттока желчи.
Володушка обладает противовоспалительным действием, содержит эфирные масла, дубильные вещества, аскорбиновую кислоту, сапонины, каротин, флавоноиды.
Благодаря содержащимся в бессмертнике полезным веществам, он усиливает выделение желчи, оказывает спазмолитическое действие, уменьшает застои желчи, нормализует функционирование печени.
Листья мяты содержат каротин, эфирные масла, бетаин, флавоноиды, терпеноиды. Экстракт повышает выделение желчи, снижает тонус мускулатуры желчевыводящих путей и кишечника.
Показания
Противопоказания
Применение при беременности и кормлении грудью
Способ применения и дозы
Принимается внутрь, во время приема пищи.
Инструкция на Овесол в таблетках: принимать 2 раза в течение дня по 1 таблетке. Курс приема – 20 дней.
Повторять курс приема необходимо в год 3-4 раза.
Перед тем, как принимать таблетки, обязательно проконсультируйтесь с врачом.
Овесол
таб. 250мг №40

таб. 250мг №40
Эвалар ЗАО
Фармакологическая группа
Состав и формы выпуска
В составе таблеток Овесол находится экстракт посевного овса, перечной мяты, корней куркумы и цветков бессмертника.
В состав капель Овесол входит водно-спиртовой раствор из экстракта травы посевного овса, перечной мяты, корней куркумы, цветков бессмертника и корней, травы володушки.
Препарат Овесол выпускается в виде капель во флаконе по 100, 50 или 30 мл и в виде таблеток по 0,25 г, 40 шт. в блистере, 1 блистер в картонной упаковке.
Овесол выпускают только в виде таблеток и капель, другой формы выпуска (например, свечи) не существует.
Фармакологическое действие
Взаимодействие
Свойства компонентов
Овесол является биологически активной добавкой, устраняющей застои желчи, растворяющей и выводящей конкременты в желчных путях.
Очищающее действие Овесола обусловлено натуральным составом специально подобранных компонентов. Посевной овес содержит аминокислоты, флавоноды, ферменты, сигмастерин, стероидные сапонины, а так же немало полезных микро- и макроэлементов. Экстракт способствует выведению токсинов.
Действующим веществом куркумы является эфирное масло и куркумин (желтый пигмент), которые обладают противовоспалительным и желчегонным действием, очищают от шлаков и токсинов печень, благодаря улучшению выработки и оттока желчи.
Володушка обладает противовоспалительным действием, содержит эфирные масла, дубильные вещества, аскорбиновую кислоту, сапонины, каротин, флавоноиды.
Благодаря содержащимся в бессмертнике полезным веществам, он усиливает выделение желчи, оказывает спазмолитическое действие, уменьшает застои желчи, нормализует функционирование печени.
Листья мяты содержат каротин, эфирные масла, бетаин, флавоноиды, терпеноиды. Экстракт повышает выделение желчи, снижает тонус мускулатуры желчевыводящих путей и кишечника.
Показания
Противопоказания
Применение при беременности и кормлении грудью
Способ применения и дозы
Принимается внутрь, во время приема пищи.
Инструкция на Овесол в таблетках: принимать 2 раза в течение дня по 1 таблетке. Курс приема – 20 дней.
Повторять курс приема необходимо в год 3-4 раза.
Перед тем, как принимать таблетки, обязательно проконсультируйтесь с врачом.
|
Вирусные гепатиты – чего опасаться и как уберечься - виды, симптомы, последствия, профилактика |
Вирусные гепатиты – чего опасаться и как уберечься
По данным Всемирной организации здравоохранения, от острых и хронических гепатитов в мире ежегодно умирает около 2 миллионов человек, в том числе около 700 тысяч только от гепатита В. Эксперты Британской ассоциации болезней печени говорят о высокой распространенности вируса гепатита В: он превышает заболеваемость ВИЧ в 100 раз. Растёт и процент инфицирования среди молодёжи. Таким образом, вирусные гепатиты представляют серьёзную угрозу для населения.
Виды вирусных гепатитов
На данный момент насчитывается более 10 вирусов, вызывающих поражения печени. Наибольший интерес представляют вирусы гепатитов А, В, С, D и Е. Как наиболее опасные и приводящие к большему количеству летальных исходов всех заболеваний печени, выделяют гепатиты B и C.
Вирус гепатита В чрезвычайно устойчив к действию различных факторов. Находясь во внешней среде, может сохранять свои свойства до 7 дней, а при попадании в организм человека приводить к инфицированию. Инкубационный период чаще всего длится до 80 дней. (подробнее в статье «Гепатит B – серьёзная угроза»)
Механизм заражения — парентеральный. Передача происходит от больного или носителя: в результате взаимодействия с биологическими жидкостями, а также во время медицинских или косметических процедур. Устойчивость вируса приводит к тому, что инфицирование может произойти при повторном использовании шприцев, во время маникюра, при стоматологических манипуляциях и пр.
Гепатит С имеет схожий механизм передачи. Заражение чаще всего случается через кровь, во время инъекционных процедур, пирсинга и реже — половым путём. В отличие от вируса гепатита В он гораздо менее устойчив в окружающей среде, поэтому контактно-бытовой путь передачи встречается крайне редко. Инкубационный период обычно составляет 2-3 месяца.
Вирусы гепатитов А, D и E также представляют опасность для человека, но заражение случается значительно реже. В случае с гепатитом D — заражение возможно только при наличии гепатита В, так как для развития он использует белки его оболочки. Гепатиты А и Е распространены в странах с плохой санитарной обстановкой, механизм их передачи — фекально-оральный (читайте статью «Гепатит А. Чем опасен и как не заразиться?»).
Симптомы вирусных гепатитов

Как правило, большинство людей не замечает никаких симптомов, указывающих на вирусный гепатит. Более того, даже общеклинический и биохимический анализы крови не позволяют выявить заболевание на начальных стадиях. Тем не менее, случается так, что болезнь может протекать остро и сопровождаться жалобами на усталость, тошноту и боли в животе. Также для острого течения могут быть характерны такие симптомы, как желтушность кожных покровов и глаз, тёмная моча.
Из-за бессимптомного развития заболевания вирусные гепатиты часто переходят в хроническую форму, приводя к развитию серьёзных патологий, таких как цирроз или рак печени.
На поздних стадиях хронического гепатита может происходить поражение нервной и сердечно-сосудистой систем, суставов.
Диагностика
Для диагностики вирусных гепатитов, прежде всего врач собирает тщательный анамнез. Назначают лабораторные и инструментальные исследования: биохимический анализ крови, УЗИ и др. Но главный способ выявления вируса и уточнения острой или хронической формы заболевания — обнаружение антигенов вирусов гепатита, антител к ним, и выявление их ДНК и РНК (в зависимости от типа вируса).
Так, для острого течения гепатита В характерно наличие HBsAg и антител класса IgM к HBcAg. О хроническом течении говорит присутствие HbsAg в течение 6 месяцев.
Для быстрого обнаружения вируса существуют экспресс-тесты на вирусы гепатита А и В.
Лечение
К сожалению, специфического лечения вирусных гепатитов в настоящее время не существует. Терапия направлена на увеличение продолжительности жизни и включает в себя специальные противовирусные препараты.
Лекарственные препараты, направленные на подавление репликации вирусов гепатита, чаще всего назначаются пожизненно. Кроме того они имеют ряд неприятных побочных эффектов и не отличаются «демократичной ценой». У некоторых людей может развиваться лекарственная устойчивость, что значительно усложняет лечение.
Поздние стадии заболевания — рак и цирроз печени обычно заканчиваются летальным исходом, так как химиотерапия или хирургическое вмешательство могут продлить жизнь лишь на несколько лет.
Профилактика гепатита

Именно из-за сложности диагностики и лечения вирусных гепатитов профилактика играет решающую роль в борьбе с этими заболеваниями. Только иммунизация может исправить ситуацию с повсеместным распространением болезни.
В 1990 году было положено начало вакцинопрофилактики в нашей стране. Она осуществлялась с помощью бельгийской вакцины «Энджерикс» и показала эффективность и безопасность применения.
В 1992 году была разработана и успешно прошла испытания вакцина отечественного производства Комбиотех. В настоящее время для вакцинации используются несколько вакцин: Регевак, Бубо-Кок, Бубо-М, АКДС-ГЕП В, а также зарубежные — Инфанрикс Гекса, Шанвак В. Все они прошли тщательные проверки на соответствие требованиям ВОЗ по эффективности и безопасности.
После 1997 года обязательная вакцинация новорождённых была закреплена Федеральным законом и по рекомендации ВОЗ была включена в Национальный календарь профилактических прививок.
Такая стратегия привела к серьёзному снижению заболеваемости в нашей стране. По данным Всемирной организации здравоохранения вакцинопрофилактика позволила добиться снижения инфицирования среди иммунизированных детей до 1%.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком
Почему важно проводить вакцинацию?
Вирус гепатита А представляет опасность для грудных детей и лиц пожилого возраста — у них он протекает тяжело, но осложнения не характерны. Это заболевание встречается повсеместно, а за счёт его широкой распространённости и простоте инфицирования (через питьевую воду, загрязнённые продукты) представляет серьёзную угрозу здоровью населения.
Так, например, самой серьёзной вспышкой заболевания считается эпидемия 1988 года в Шанхае. По данным эпидемиологов тогда было заражено около 300 000 человек. Инфицирование произошло во время употребления в пищу моллюсков. Причём вирус гепатита А устойчив к воздействию физических факторов, поэтому термическая обработка продуктов не помогла.
Гепатит Е особенно опасен для беременных женщин, так как может приводить к стремительному развитию печёночной недостаточности. В остальных случаях наблюдается выздоровление.
Гепатит D, имеющий тяжёлое течение и приводящий к серьёзным последствиям, поражает лишь людей, инфицированных вирусом гепатита В.
Таким образом, можно заметить, что вакцинация позволяет предотвратить серьёзные последствия: инфицированием гепатитами В и D, а значит, и тяжёлого течения других заболеваний печени.
Поездки в отпуск и командировки не всегда могут хорошо заканчиваться, если вы не проводили вакцинацию. Отправляясь в Индию, Африку, Юго-Восточную Азию и даже Восточную Европу, необходимо позаботиться о профилактике вирусных гепатитов А и В.
Вакцины против гепатита
В настоящее время существуют вакцины рекомбинантные и из плазмы крови. В первом случае используется HBsAg, который синтезируют в клетках молочной железы или дрожжах. Во втором случае - HBsAg получают из плазмы крови. По эффективности эти вакцины не отличаются.
Вакцинация против гепатита В происходит в три этапа: первый — при рождении, а два других одновременно с вакциной АКДС. Такая схема создает у более чем 95% детей повышение титра anti-HBs, а значит – обеспечивает защиту от гепатита В, как минимум, на 15 лет, чаще — пожизненно.
Иммунопрофилактика против гепатита А проводится, чаще всего, с помощью инактивированных вакцин и применяется для детей старше 12 месяцев и взрослых. Курс составляет 2 дозы с интервалом от 6 до 18 месяцев. В нашей стране используют такие вакцины против гепатита А: отечественнае — ГЕП-А-ин-ВАК и зарубежные - Хаврикс, Вакта, Аваксим, Аваксим 80.
В настоящий момент, вакцины от гепатита С не существует, однако в этом направлении ведутся масштабные исследования. Предотвратить заражение можно лишь путём неспецифической профилактики: соблюдением санитарных норм, информированием населения.
Показания и противопоказания
Вакцинацию против гепатита В необходимо проходить всем детям и подросткам в возрасте до 18 лет, а также ранее не вакцинированным людям, и тем, кто подвержен значительному риску инфицирования:
- медицинские работники,
- лица, находящиеся в контакте с HBsAg положительными людьми,
- люди, нуждающиеся в частых переливаниях крови и ее компонентов.
Вакцинацию против гепатита А рекомендуется проводить детям от 12 месяцев и взрослым. Особенно важна своевременная профилактика гепатита следующим лицам:
- люди, часто путешествующие или находящиеся в командировках,
- проживающие с инфицированным человеком.
Плохая санитарная обстановка и отсутствие чистой питьевой воды часто становятся причинами инфицирования.
Противопоказанием к вакцинации может служить наличие в прошлом аллергических реакций к компонентам вакцины.
Вакцина одобрена при беременности и кормлении грудью.
Существуют ли побочные эффекты от вакцинации?
Кроме дискомфорта на месте прививки, нечасто наблюдалось незначительное повышение температуры.
Все проведенные исследования не выявили связи вакцинации с аутоиммунными заболеваниями, диабетом, синдромом Гийена-Барре или множественным склерозом. Крайне редки случаи анафилактических реакций.
Вакцины, применяемые в нашей стране, соответствует стандартам качества, установленным Всемирной организацией здравоохранения: они безопасны, отвечают всем технологическим требованиям, простые в применении и обладают высокой эффективностью.
Вакцинация ребёнка — первый шаг на пути к здоровью и профилактике серьезных заболеваний. Ведь если болезнь проще предотвратить, чем лечить.
Глобальная стратегия по ликвидации вирусного гепатита, как серьезной угрозы здоровью
В 2016 году согласно рекомендациям Всемирной ассамблеи здравоохранения, была разработана стратегия по борьбе с вирусным гепатитом. Эта масштабная кампания предполагает своей целью перспективу прекращения передачи заболевания.
Комплекс действий составлен вплоть до 2030 года, когда планируется достижение окончательных результатов, и включает в себя 5 стратегических направлений.
Ведется масштабная работа по каждому из них. Каждые два года по инициативе ВОЗ и Всемирного альянса по гепатиту проводится саммит, на котором обсуждают способы улучшения стратегии по борьбе с вирусным гепатитом.
Представьте себе масштабы работы, которая проводится для благополучия населения.
Сегодня борьба с гепатитом приобретает приоритет для общественного здравоохранения, а вакцинопрофилактика играет ведущую роль в здоровье нас и наших близких.
Использованные материалы:
- http://www.who.int/immunization/Hepatitis_B_Rus_Mar2008.pdf - вакцины против гепатита В, изложение позиции ВОЗ.
- http://apps.who.int/iris/bitstream/10665/250042/1/WHO-HIV-2016.06-rus.pdf?ua=1 - глобальная стратегия сектора здравоохранения по вирусному гепатиту 2016-2021.
- В.В. Ботвиньева, М.Г. Галицкая, Т.В. Родионова, Н.Е. Ткаченко, Л.С. Намазова-Баранова -«Современные организационные и методические принципы вакцинации детей против гепатита В».
- Лысанов Ю.И., Шаманова Л.В - «Вирусные гепатиты: распространённость и динамика заболеваемости».
- Лапасов С.Х., Хакимова Л.Р., Аблакулова М.Х., Валиева М.Х. - «Диагностика, лечение и профилактика хронического гепатита B с позиции доказательной медицины».
- Т.Г. Дмитриева «Сравнительная клинико-лабораторная характеристика типичных форм вирусного гепатита С, В и микст гепатита В+С у детей».
Автор: Ольга Ройфман
Источник: ММК Формед
Вирусные гепатиты – чего опасаться и как уберечься
По данным Всемирной организации здравоохранения, от острых и хронических гепатитов в мире ежегодно умирает около 2 миллионов человек, в том числе около 700 тысяч только от гепатита В. Эксперты Британской ассоциации болезней печени говорят о высокой распространенности вируса гепатита В: он превышает заболеваемость ВИЧ в 100 раз. Растёт и процент инфицирования среди молодёжи. Таким образом, вирусные гепатиты представляют серьёзную угрозу для населения.

Виды вирусных гепатитов
На данный момент насчитывается более 10 вирусов, вызывающих поражения печени. Наибольший интерес представляют вирусы гепатитов А, В, С, D и Е. Как наиболее опасные и приводящие к большему количеству летальных исходов всех заболеваний печени, выделяют гепатиты B и C.
Вирус гепатита В чрезвычайно устойчив к действию различных факторов. Находясь во внешней среде, может сохранять свои свойства до 7 дней, а при попадании в организм человека приводить к инфицированию. Инкубационный период чаще всего длится до 80 дней. (подробнее в статье «Гепатит B – серьёзная угроза»)
Механизм заражения — парентеральный. Передача происходит от больного или носителя: в результате взаимодействия с биологическими жидкостями, а также во время медицинских или косметических процедур. Устойчивость вируса приводит к тому, что инфицирование может произойти при повторном использовании шприцев, во время маникюра, при стоматологических манипуляциях и пр.

Гепатит С имеет схожий механизм передачи. Заражение чаще всего случается через кровь, во время инъекционных процедур, пирсинга и реже — половым путём. В отличие от вируса гепатита В он гораздо менее устойчив в окружающей среде, поэтому контактно-бытовой путь передачи встречается крайне редко. Инкубационный период обычно составляет 2-3 месяца.
Вирусы гепатитов А, D и E также представляют опасность для человека, но заражение случается значительно реже. В случае с гепатитом D — заражение возможно только при наличии гепатита В, так как для развития он использует белки его оболочки. Гепатиты А и Е распространены в странах с плохой санитарной обстановкой, механизм их передачи — фекально-оральный (читайте статью «Гепатит А. Чем опасен и как не заразиться?»).
Симптомы вирусных гепатитов

Как правило, большинство людей не замечает никаких симптомов, указывающих на вирусный гепатит. Более того, даже общеклинический и биохимический анализы крови не позволяют выявить заболевание на начальных стадиях. Тем не менее, случается так, что болезнь может протекать остро и сопровождаться жалобами на усталость, тошноту и боли в животе. Также для острого течения могут быть характерны такие симптомы, как желтушность кожных покровов и глаз, тёмная моча.
Из-за бессимптомного развития заболевания вирусные гепатиты часто переходят в хроническую форму, приводя к развитию серьёзных патологий, таких как цирроз или рак печени.
На поздних стадиях хронического гепатита может происходить поражение нервной и сердечно-сосудистой систем, суставов.
Диагностика
Для диагностики вирусных гепатитов, прежде всего врач собирает тщательный анамнез. Назначают лабораторные и инструментальные исследования: биохимический анализ крови, УЗИ и др. Но главный способ выявления вируса и уточнения острой или хронической формы заболевания — обнаружение антигенов вирусов гепатита, антител к ним, и выявление их ДНК и РНК (в зависимости от типа вируса).
Так, для острого течения гепатита В характерно наличие HBsAg и антител класса IgM к HBcAg. О хроническом течении говорит присутствие HbsAg в течение 6 месяцев.
Для быстрого обнаружения вируса существуют экспресс-тесты на вирусы гепатита А и В.
Лечение
К сожалению, специфического лечения вирусных гепатитов в настоящее время не существует. Терапия направлена на увеличение продолжительности жизни и включает в себя специальные противовирусные препараты.
Лекарственные препараты, направленные на подавление репликации вирусов гепатита, чаще всего назначаются пожизненно. Кроме того они имеют ряд неприятных побочных эффектов и не отличаются «демократичной ценой». У некоторых людей может развиваться лекарственная устойчивость, что значительно усложняет лечение.
Поздние стадии заболевания — рак и цирроз печени обычно заканчиваются летальным исходом, так как химиотерапия или хирургическое вмешательство могут продлить жизнь лишь на несколько лет.
Профилактика гепатита

Именно из-за сложности диагностики и лечения вирусных гепатитов профилактика играет решающую роль в борьбе с этими заболеваниями. Только иммунизация может исправить ситуацию с повсеместным распространением болезни.
В 1990 году было положено начало вакцинопрофилактики в нашей стране. Она осуществлялась с помощью бельгийской вакцины «Энджерикс» и показала эффективность и безопасность применения.
В 1992 году была разработана и успешно прошла испытания вакцина отечественного производства Комбиотех. В настоящее время для вакцинации используются несколько вакцин: Регевак, Бубо-Кок, Бубо-М, АКДС-ГЕП В, а также зарубежные — Инфанрикс Гекса, Шанвак В. Все они прошли тщательные проверки на соответствие требованиям ВОЗ по эффективности и безопасности.
После 1997 года обязательная вакцинация новорождённых была закреплена Федеральным законом и по рекомендации ВОЗ была включена в Национальный календарь профилактических прививок.
Такая стратегия привела к серьёзному снижению заболеваемости в нашей стране. По данным Всемирной организации здравоохранения вакцинопрофилактика позволила добиться снижения инфицирования среди иммунизированных детей до 1%.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Почему важно проводить вакцинацию?
Вирус гепатита А представляет опасность для грудных детей и лиц пожилого возраста — у них он протекает тяжело, но осложнения не характерны. Это заболевание встречается повсеместно, а за счёт его широкой распространённости и простоте инфицирования (через питьевую воду, загрязнённые продукты) представляет серьёзную угрозу здоровью населения.
Так, например, самой серьёзной вспышкой заболевания считается эпидемия 1988 года в Шанхае. По данным эпидемиологов тогда было заражено около 300 000 человек. Инфицирование произошло во время употребления в пищу моллюсков. Причём вирус гепатита А устойчив к воздействию физических факторов, поэтому термическая обработка продуктов не помогла.
Гепатит Е особенно опасен для беременных женщин, так как может приводить к стремительному развитию печёночной недостаточности. В остальных случаях наблюдается выздоровление.
Гепатит D, имеющий тяжёлое течение и приводящий к серьёзным последствиям, поражает лишь людей, инфицированных вирусом гепатита В.
Таким образом, можно заметить, что вакцинация позволяет предотвратить серьёзные последствия: инфицированием гепатитами В и D, а значит, и тяжёлого течения других заболеваний печени.
Поездки в отпуск и командировки не всегда могут хорошо заканчиваться, если вы не проводили вакцинацию. Отправляясь в Индию, Африку, Юго-Восточную Азию и даже Восточную Европу, необходимо позаботиться о профилактике вирусных гепатитов А и В.
Вакцины против гепатита
В настоящее время существуют вакцины рекомбинантные и из плазмы крови. В первом случае используется HBsAg, который синтезируют в клетках молочной железы или дрожжах. Во втором случае - HBsAg получают из плазмы крови. По эффективности эти вакцины не отличаются.
Вакцинация против гепатита В происходит в три этапа: первый — при рождении, а два других одновременно с вакциной АКДС. Такая схема создает у более чем 95% детей повышение титра anti-HBs, а значит – обеспечивает защиту от гепатита В, как минимум, на 15 лет, чаще — пожизненно.
Иммунопрофилактика против гепатита А проводится, чаще всего, с помощью инактивированных вакцин и применяется для детей старше 12 месяцев и взрослых. Курс составляет 2 дозы с интервалом от 6 до 18 месяцев. В нашей стране используют такие вакцины против гепатита А: отечественнае — ГЕП-А-ин-ВАК и зарубежные - Хаврикс, Вакта, Аваксим, Аваксим 80.
В настоящий момент, вакцины от гепатита С не существует, однако в этом направлении ведутся масштабные исследования. Предотвратить заражение можно лишь путём неспецифической профилактики: соблюдением санитарных норм, информированием населения.
Показания и противопоказания
Вакцинацию против гепатита В необходимо проходить всем детям и подросткам в возрасте до 18 лет, а также ранее не вакцинированным людям, и тем, кто подвержен значительному риску инфицирования:
- медицинские работники,
- лица, находящиеся в контакте с HBsAg положительными людьми,
- люди, нуждающиеся в частых переливаниях крови и ее компонентов.

Вакцинацию против гепатита А рекомендуется проводить детям от 12 месяцев и взрослым. Особенно важна своевременная профилактика гепатита следующим лицам:
- люди, часто путешествующие или находящиеся в командировках,
- проживающие с инфицированным человеком.
Плохая санитарная обстановка и отсутствие чистой питьевой воды часто становятся причинами инфицирования.
Противопоказанием к вакцинации может служить наличие в прошлом аллергических реакций к компонентам вакцины.
Вакцина одобрена при беременности и кормлении грудью.
Существуют ли побочные эффекты от вакцинации?
Кроме дискомфорта на месте прививки, нечасто наблюдалось незначительное повышение температуры.
Все проведенные исследования не выявили связи вакцинации с аутоиммунными заболеваниями, диабетом, синдромом Гийена-Барре или множественным склерозом. Крайне редки случаи анафилактических реакций.
Вакцины, применяемые в нашей стране, соответствует стандартам качества, установленным Всемирной организацией здравоохранения: они безопасны, отвечают всем технологическим требованиям, простые в применении и обладают высокой эффективностью.
Вакцинация ребёнка — первый шаг на пути к здоровью и профилактике серьезных заболеваний. Ведь если болезнь проще предотвратить, чем лечить.
Глобальная стратегия по ликвидации вирусного гепатита, как серьезной угрозы здоровью
В 2016 году согласно рекомендациям Всемирной ассамблеи здравоохранения, была разработана стратегия по борьбе с вирусным гепатитом. Эта масштабная кампания предполагает своей целью перспективу прекращения передачи заболевания.
Комплекс действий составлен вплоть до 2030 года, когда планируется достижение окончательных результатов, и включает в себя 5 стратегических направлений.
Ведется масштабная работа по каждому из них. Каждые два года по инициативе ВОЗ и Всемирного альянса по гепатиту проводится саммит, на котором обсуждают способы улучшения стратегии по борьбе с вирусным гепатитом.
Представьте себе масштабы работы, которая проводится для благополучия населения.
Сегодня борьба с гепатитом приобретает приоритет для общественного здравоохранения, а вакцинопрофилактика играет ведущую роль в здоровье нас и наших близких.
Использованные материалы:
- http://www.who.int/immunization/Hepatitis_B_Rus_Mar2008.pdf - вакцины против гепатита В, изложение позиции ВОЗ.
- http://apps.who.int/iris/bitstream/10665/250042/1/WHO-HIV-2016.06-rus.pdf?ua=1 - глобальная стратегия сектора здравоохранения по вирусному гепатиту 2016-2021.
- В.В. Ботвиньева, М.Г. Галицкая, Т.В. Родионова, Н.Е. Ткаченко, Л.С. Намазова-Баранова -«Современные организационные и методические принципы вакцинации детей против гепатита В».
- Лысанов Ю.И., Шаманова Л.В - «Вирусные гепатиты: распространённость и динамика заболеваемости».
- Лапасов С.Х., Хакимова Л.Р., Аблакулова М.Х., Валиева М.Х. - «Диагностика, лечение и профилактика хронического гепатита B с позиции доказательной медицины».
- Т.Г. Дмитриева «Сравнительная клинико-лабораторная характеристика типичных форм вирусного гепатита С, В и микст гепатита В+С у детей».
Автор: Ольга Ройфман
Источник: ММК Формед
|
Боли в области печени: 10 возможных причин, Подсказка 1001 |
Боли в области печени: 10 возможных причин
Боли в области печени: 10 возможных причин
Если мы живем, пьем и едим, не задумываясь о завтрашнем дне, чаще всего страдает наша печень. Именно она принимает на себя главный удар. При появлении боли в правом подреберье мы обычно говорим, что у нас боли в печени. Как же болит печень и почему она болит? Об этом и не только читайте в нашей полезной статье.
Печень – жизненно важный внутренний орган размером с футбольный мяч – расположена под диафрагмой. В организме она выполняет более 500 физиологических функций. Среди них главные: конвертация пищи из тонкого кишечника в вещества, которые способствуют усвоению жиров и борьбе с болезнями; обеспечение организма энергией; фильтрация и очистка крови.
10 возможных причин боли в области печени
- Вирусные гепатиты
- Алкогольный гепатит
- Жировой гепатоз печени (ожирение печени)
- Синдром Фитц-Хью-Куртиса
- Абсцесс печени (киста)
- Синдром Бадда-Киари
- Тромбоз воротной вены
- Физическое повреждение печени
- Рак печени
- Камни в желчном пузыре
Несмотря на свои размеры (это самый крупный внутренний орган человека), сама печень (ее ткань) не имеет нервных окончаний, поэтому даже при ее тяжелых заболеваниях человек не ощущает боли. Но в результате увеличения печени обычно возникает тупая ноющая боль в правом подреберье. Это происходит из-за растяжения покрывающей печень тонкой капсулы, которая однако уже имеет нервные рецепторы. Боль может появиться также в области желудка и даже отдавать в спину или плечи.
Симптомами воспалительных процессов в печени может быть боль, возникающая в правом подреберье при поражениях желчного пузыря, 12-перстной кишки, кишечника. Заболевания этих органов могут сопутствовать хроническим гепатитам и циррозу печени.
Возможные причины боли в области печени:
1. Вирусные гепатиты
Вирусный гепатит — это воспаление печени. Наиболее распространенными являются гепатит А, В и С. Их возбудителями являются вирусы.
Основными симптомами являются боль в правом подреберье, темный цвет мочи, желтый цвет кожи и белков глаз (так называемая желтуха), усталость, тошнота, рвота.
2. Алкогольный гепатит
Причиной алкогольного гепатита является регулярное злоупотребление алкоголем, что также вызывает воспаление печени.
Как болит печень в этом случае? Боль появляется в области живота, человек худеет, теряет аппетит, его мучает тошнота, появляется субфебрильная температура, усталость и слабость.
3. Жировой гепатоз печени (ожирение печени)
Значительный лишний вес, диабет, рацион питания, богатый продуктами, повышающими уровень холестерина, способствуют ожирению печени. Со временем это приводит к нарушению ее функций.
Как болит печень при жировом гепатозе? Обычно ожирение печени протекает бессимптомно. Но при этом вы чувствуете усталость, постоянную тупую боль в правом подреберье.
4. Синдром Фитц-Хью-Куртиса
Синдром Фитц-Хью-Куртиса — редкое заболевание у женщин, характеризующее внезапной сильной болью в правом подреберье, которая может отдавать в руку и плечо. Это по сути бактериальная инфекция. Она вызывает воспаление тканей вокруг печени, Глиссоновой капсулы, и может поражать слизистую оболочку желудка. Врачи иногда называют это перигепатитом.
Основные симптомы: высокая температура, озноб, головная боль, недомогание.
5. Абсцесс печени (киста)
В результате проникновения в печень бактериальной, грибковой или паразитарной инфекции в печени может образоваться абсцесс, или гнойник. При этом наблюдается увеличенная печень, высокая температура, озноб. Киста также может быть наполнена жидкостью, но ее природа неинфекционная. Если киста большая, человек ощущает дискомфорт, появляется чувство полного живота. Иногда киста кровоточит. При этом возникает внезапная сильная боль в верхней части живота, так называемая боль в печени, отдающая в плечо.
6. Синдром Бадда-Киари
Синдром Бадда-Киари, или первичный тромбоз печёночных вен – редкое заболевание, возникающее в результате сужения тромбами просвета вен, через которые кровь выходит из печени. Как болит печень в данном случае? Характерна боль в правом подреберье.
7. Тромбоз воротной вены
По воротной вене кровь поступает в печень из кишечника. Но если тромб блокирует вену, появляется внезапная боль в правом подреберье, как мы часто говорим, боль в печени. Живот увеличивается и повышается температура.
8. Физическое повреждение печени
В результате несчастных случаев, падения или травм печень может повреждаться. При печеночном кровотечении возникает боль в области печени, которая может отдавать в плечо. При большой потери крови наступает шок и нарушаются жизненно важные функции организма.
9. Рак печени
Боль в печени появляется только на поздних стадиях рака. Как правило, она возникает в области верхней части живота и может отдавать в плечо. Прощупывается опухоль с правой стороны живота.
Другие симптомы: потеря веса, зуд, желтуха, вздутие живота, слабость и недомогание.
10. Камни в желчном пузыре
Желчный пузырь расположен непосредственно под печенью. В большинстве случаев камни образуются в результате повышения концентрации солей в желчи и застоя желчи. Вначале появляются сгустки из холестерина, билирубина и солей кальция. Со временем они затвердевают и даже увеличиваются в размерах. Образовавшиеся камни могут нарушать отток желчи из желчного пузыря, в результате пузырь растягивается и появляется боль. Люди часто принимают ее за боль в печени.
Когда необходима помощь врача
Если боль в области печени усиливается, не прекращается в течение длительного времени, мешает вашей обычной деятельности, вам необходимо посетить врача.
Признаки, указывающие на необходимость срочной медицинской помощи:
- Желтуха
- Высокая температура
- Озноб
- Тошнота и рвота
При первых признаках неполадок с печенью следует обратиться к профильному специалисту – гастроэнтерологу или гепатологу. Печень обладает удивительной способностью к восстановлению, особенно на начальном этапе заболевания. Поэтому не стоит терять время и заниматься лишний раз самолечением..
Боли в области печени: 10 возможных причин
Боли в области печени: 10 возможных причин
Если мы живем, пьем и едим, не задумываясь о завтрашнем дне, чаще всего страдает наша печень. Именно она принимает на себя главный удар. При появлении боли в правом подреберье мы обычно говорим, что у нас боли в печени. Как же болит печень и почему она болит? Об этом и не только читайте в нашей полезной статье.

Печень – жизненно важный внутренний орган размером с футбольный мяч – расположена под диафрагмой. В организме она выполняет более 500 физиологических функций. Среди них главные: конвертация пищи из тонкого кишечника в вещества, которые способствуют усвоению жиров и борьбе с болезнями; обеспечение организма энергией; фильтрация и очистка крови.
10 возможных причин боли в области печени
- Вирусные гепатиты
- Алкогольный гепатит
- Жировой гепатоз печени (ожирение печени)
- Синдром Фитц-Хью-Куртиса
- Абсцесс печени (киста)
- Синдром Бадда-Киари
- Тромбоз воротной вены
- Физическое повреждение печени
- Рак печени
- Камни в желчном пузыре
Несмотря на свои размеры (это самый крупный внутренний орган человека), сама печень (ее ткань) не имеет нервных окончаний, поэтому даже при ее тяжелых заболеваниях человек не ощущает боли. Но в результате увеличения печени обычно возникает тупая ноющая боль в правом подреберье. Это происходит из-за растяжения покрывающей печень тонкой капсулы, которая однако уже имеет нервные рецепторы. Боль может появиться также в области желудка и даже отдавать в спину или плечи.
Симптомами воспалительных процессов в печени может быть боль, возникающая в правом подреберье при поражениях желчного пузыря, 12-перстной кишки, кишечника. Заболевания этих органов могут сопутствовать хроническим гепатитам и циррозу печени.

Возможные причины боли в области печени:
1. Вирусные гепатиты
Вирусный гепатит — это воспаление печени. Наиболее распространенными являются гепатит А, В и С. Их возбудителями являются вирусы.
Основными симптомами являются боль в правом подреберье, темный цвет мочи, желтый цвет кожи и белков глаз (так называемая желтуха), усталость, тошнота, рвота.
2. Алкогольный гепатит
Причиной алкогольного гепатита является регулярное злоупотребление алкоголем, что также вызывает воспаление печени.
Как болит печень в этом случае? Боль появляется в области живота, человек худеет, теряет аппетит, его мучает тошнота, появляется субфебрильная температура, усталость и слабость.
3. Жировой гепатоз печени (ожирение печени)
Значительный лишний вес, диабет, рацион питания, богатый продуктами, повышающими уровень холестерина, способствуют ожирению печени. Со временем это приводит к нарушению ее функций.
Как болит печень при жировом гепатозе? Обычно ожирение печени протекает бессимптомно. Но при этом вы чувствуете усталость, постоянную тупую боль в правом подреберье.
4. Синдром Фитц-Хью-Куртиса
Синдром Фитц-Хью-Куртиса — редкое заболевание у женщин, характеризующее внезапной сильной болью в правом подреберье, которая может отдавать в руку и плечо. Это по сути бактериальная инфекция. Она вызывает воспаление тканей вокруг печени, Глиссоновой капсулы, и может поражать слизистую оболочку желудка. Врачи иногда называют это перигепатитом.
Основные симптомы: высокая температура, озноб, головная боль, недомогание.
5. Абсцесс печени (киста)
В результате проникновения в печень бактериальной, грибковой или паразитарной инфекции в печени может образоваться абсцесс, или гнойник. При этом наблюдается увеличенная печень, высокая температура, озноб. Киста также может быть наполнена жидкостью, но ее природа неинфекционная. Если киста большая, человек ощущает дискомфорт, появляется чувство полного живота. Иногда киста кровоточит. При этом возникает внезапная сильная боль в верхней части живота, так называемая боль в печени, отдающая в плечо.
6. Синдром Бадда-Киари
Синдром Бадда-Киари, или первичный тромбоз печёночных вен – редкое заболевание, возникающее в результате сужения тромбами просвета вен, через которые кровь выходит из печени. Как болит печень в данном случае? Характерна боль в правом подреберье.

7. Тромбоз воротной вены
По воротной вене кровь поступает в печень из кишечника. Но если тромб блокирует вену, появляется внезапная боль в правом подреберье, как мы часто говорим, боль в печени. Живот увеличивается и повышается температура.
8. Физическое повреждение печени
В результате несчастных случаев, падения или травм печень может повреждаться. При печеночном кровотечении возникает боль в области печени, которая может отдавать в плечо. При большой потери крови наступает шок и нарушаются жизненно важные функции организма.
9. Рак печени
Боль в печени появляется только на поздних стадиях рака. Как правило, она возникает в области верхней части живота и может отдавать в плечо. Прощупывается опухоль с правой стороны живота.
Другие симптомы: потеря веса, зуд, желтуха, вздутие живота, слабость и недомогание.
10. Камни в желчном пузыре
Желчный пузырь расположен непосредственно под печенью. В большинстве случаев камни образуются в результате повышения концентрации солей в желчи и застоя желчи. Вначале появляются сгустки из холестерина, билирубина и солей кальция. Со временем они затвердевают и даже увеличиваются в размерах. Образовавшиеся камни могут нарушать отток желчи из желчного пузыря, в результате пузырь растягивается и появляется боль. Люди часто принимают ее за боль в печени.

Когда необходима помощь врача
Если боль в области печени усиливается, не прекращается в течение длительного времени, мешает вашей обычной деятельности, вам необходимо посетить врача.
Признаки, указывающие на необходимость срочной медицинской помощи:
- Желтуха
- Высокая температура
- Озноб
- Тошнота и рвота
При первых признаках неполадок с печенью следует обратиться к профильному специалисту – гастроэнтерологу или гепатологу. Печень обладает удивительной способностью к восстановлению, особенно на начальном этапе заболевания. Поэтому не стоит терять время и заниматься лишний раз самолечением..
|
Как проявляется вторичный билиарный цирроз печени |
Вторичный билиарный цирроз печени: симптомы и лечение
Вторичным билиарным циррозом печени называют диффузное поражение данного органа с прогрессирующим течением. Здесь наблюдается перестройка паренхимы узлового и фиброзного характера, что является следствием длительно существующей проблемы в желчных путях, расположенных вне печени. Диагностика включает в себя УЗИ, исследование крови, биопсию и некоторые другие манипуляции.
Вторичный билиарный цирроз печени: симптомы
Здесь все зависит от того, какая изначальная патология стала причиной проблемы в желчных протоках. Далее симптомы вторичного билиарного цирроза печени развиваются аналогично первичному недугу. Самыми выраженными проявлениями становятся зуд кожи и желтуха. В процессе ее нарастания можно заметить значительное потемнение мочи и обесцвечивание кала. Часто наблюдается тошнота, небольшое поднятие температуры тела, иногда лихорадка, боли в животе, которые являются следствием колики желчного пузыря. Также можно увидеть быстрое похудание, усталость.
Вторичный билиарный цирроз печени: лечение
Здесь в первую очередь требуется освободить желчные протоки и нормализовать отток жидкости. Чаще всего лечение вторичного билиарного цирроза печени состоит в хирургическом вмешательстве различного порядка и обширности, которая зависит от характера выявленных нарушений. Если же операция становится невозможной, чтобы предупредить развитие инфекции и снять симптоматику, используются препараты-антибиотики. Обязателен прием гепатопротекторов, витаминов. Зуд уменьшается при помощи медикаментов против аллергии, используются и транквилизаторы. На поздних стадиях приходится пересаживать орган.
Вторичный билиарный цирроз печени: симптомы и лечение
Вторичным билиарным циррозом печени называют диффузное поражение данного органа с прогрессирующим течением. Здесь наблюдается перестройка паренхимы узлового и фиброзного характера, что является следствием длительно существующей проблемы в желчных путях, расположенных вне печени. Диагностика включает в себя УЗИ, исследование крови, биопсию и некоторые другие манипуляции.
Вторичный билиарный цирроз печени: симптомы
Здесь все зависит от того, какая изначальная патология стала причиной проблемы в желчных протоках. Далее симптомы вторичного билиарного цирроза печени развиваются аналогично первичному недугу. Самыми выраженными проявлениями становятся зуд кожи и желтуха. В процессе ее нарастания можно заметить значительное потемнение мочи и обесцвечивание кала. Часто наблюдается тошнота, небольшое поднятие температуры тела, иногда лихорадка, боли в животе, которые являются следствием колики желчного пузыря. Также можно увидеть быстрое похудание, усталость.
Вторичный билиарный цирроз печени: лечение
Здесь в первую очередь требуется освободить желчные протоки и нормализовать отток жидкости. Чаще всего лечение вторичного билиарного цирроза печени состоит в хирургическом вмешательстве различного порядка и обширности, которая зависит от характера выявленных нарушений. Если же операция становится невозможной, чтобы предупредить развитие инфекции и снять симптоматику, используются препараты-антибиотики. Обязателен прием гепатопротекторов, витаминов. Зуд уменьшается при помощи медикаментов против аллергии, используются и транквилизаторы. На поздних стадиях приходится пересаживать орган.
|
10 признаков того, что ваши почки плохо работают |
10 признаков того, что ваши почки плохо работают
Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте
Каждый день наш мозг обрабатывает тонны информации, а тело выполняет тысячи действий. Из-за бешеного ритма жизни очень легко не заметить сигналы о помощи, которые отправляет организм. А игнорирование проблем со здоровьем может привести к серьезным последствиям.
AdMe.ru составил список признаков, которые указывают на то, что ваши почки не работают должным образом.
10. Проблемы со сном
Когда ваши почки не функционируют должным образом, токсины не выводятся из организма через мочу и остаются в крови. Повышенный уровень токсинов вызывает бессонницу. Поэтому, если вы плохо спите, есть вероятность проблем с почками.
Будьте осторожнее: Люди с хроническими заболеваниями почек чаще страдают от апноэ во сне. Это расстройство, которое вызывает прекращение легочной вентиляции во время сна более чем на 10 секунд. После каждой паузы нормальное дыхание возвращается с громким фырканьем. Непрерывный сильный храп сигнализирует о том, что следует обратиться к врачу.
9. Головные боли, усталость и общая слабость
Здоровые и правильно работающие почки синтезируют витамин D в нашем организме для укрепления костей и выработки гормона эритропоэтина. Он играет важную роль в формировании эритроцитов. Когда почки плохо функционируют, они производят меньше эритропоэтина. Снижение уровня эритроцитов, которые переносят кислород в крови, приводит к усталости мышц и мозга.
Будьте осторожнее: Для людей с проблемами почек характерна анемия. Она может развиться, когда функция почек снижается на 20–50 %. Если вы достаточно отдыхаете и спите, но продолжаете чувствовать усталость и слабость, стоит немедленно обратиться к врачу.
8. Сухость и зуд кожи
Здоровые почки удаляют из крови вредные вещества и лишнюю жидкость, помогая вырабатывать эритроциты и поддерживая в организме необходимое количество минералов. Зуд и сухость кожи свидетельствуют о неспособности почек поддерживать правильный баланс минералов и питательных веществ, а это может привести к заболеваниям костей и почек.
Будьте осторожнее: Если у вас сухая и зудящая кожа, старайтесь использовать увлажняющие кремы. Помните: прежде чем принимать какие-либо лекарства от зуда, следует проконсультироваться с врачом. Некоторые лекарства содержат ингредиенты, которые могут нанести еще больший вред почкам.
7. Неприятный запах изо рта и металлический привкус
Когда вредные вещества накапливаются в крови, меняется вкус пищи и появляется металлический привкус во рту. Запах изо рта — еще один признак высокой концентрации токсинов в крови. Кроме того, есть вероятность потерять аппетит, что может привести к нездоровому снижению веса.
Будьте осторожнее: Существуют различные причины, по которым пища может иметь металлический привкус (от аллергии до плохого состояния полости рта). Как правило, он должен исчезнуть, если данные факторы устранены. Если привкус остался, нужно обратиться к врачу.
6. Сбивчивое дыхание
Связь между заболеванием почек и одышкой, особенно после небольших усилий, обусловлена двумя факторами. Во-первых, лишняя жидкость в организме попадает в легкие, когда почки плохо работают. Во-вторых, анемия лишает тело кислорода, это приводит к сбивчивому дыханию.
Будьте осторожнее: Существуют различные причины одышки: от почечной недостаточности до астмы, рака легких или болезней сердца. Если вы заметили, что у вас постоянно возникает одышка после того, как вы прикладываете немного усилий, нужно немедленно обратиться к врачу.
5. Отек лодыжек и рук
Почки, которые не функционируют правильно, не выводят лишнюю жидкость из организма. Это приводит к задержке натрия, что вызывает отеки лодыжек, ног и рук. Отек нижней части тела может также сигнализировать о заболеваниях сердца, печени или проблемах с венами.
Будьте осторожнее: Прием необходимых лекарств, уменьшение потребления соли и выведение лишней жидкости из организма может остановить отек. Если это не помогает, стоит проконсультироваться с врачом.
4. Боль в спине
Проблемы с почками могут привести к боли в спине, она ощущается прямо под грудной клеткой. Ее можно почувствовать в передней части паха или в области бедер. Боль в спине и ногах может возникнуть из-за образования в почках кист — больших мешочков, заполненных жидкостью.
Совет: Боль в спине, вызванная почечной недостаточностью, сопровождается ощущением тошноты, рвотой, высокой температурой тела и частым мочеиспусканием. Боль в спине, не имеющая корреляции с почками, ощущается по-другому: она локализована и возникает внезапно, без повышения температуры. Если спина продолжает болеть, а таблетки не помогают, следует обратиться к врачу.
3. Опухшие глаза
Ранним признаком того, что работа фильтров почек нарушена, является появление белка в моче. Это может привести к отечности вокруг глаз. Почки пропускают большое количество белка в мочу (а должны удерживать его и распределять по всему телу), поэтому глаза опухают.
Совет: Если вы высыпаетесь и получаете достаточно белка из пищи, но продолжаете замечать отечность, не забудьте записаться на прием к врачу.
2. Высокое кровяное давление
Кровеносная система и почки зависят друг от друга. В почках есть нефроны, которые фильтруют вредные вещества и выводят лишнюю жидкость из крови. Если кровеносные сосуды повреждены, нефроны не получают достаточно кислорода и питательных веществ. Поэтому высокое кровяное давление является второй основной причиной почечной недостаточности.
Совет: Важно контролировать кровяное давление, чтобы избежать почечной недостаточности. Следует добавить в рацион продукты, богатые фолиевой кислотой, так как она участвует в выработке эритроцитов и поможет предотвратить анемию.
1. Изменение цвета мочи
Ваши почки ответственны за выработку мочи и удаление вредных веществ через нее. Изменения частоты мочеиспускания, запаха, цвета и внешнего вида мочи нельзя игнорировать. Типы изменений включают в себя:
- Частое мочеиспускание, особенно ночью. Норма — от 4 до 10 раз в день.
- Кровь в моче. Здоровые почки отфильтровывают отходы крови, чтобы вырабатывать мочу, но если фильтры повреждены, то клетки крови могут попадать в нее.
- Наличие пенистой мочи. Пузырьки указывают на то, что в моче переизбыток белка.
У вас когда-нибудь были проблемы с почками? Заметили ли вы у себя какие-то из вышеперечисленных симптомов? Расскажите о своем опыте.
10 признаков того, что ваши почки плохо работают

Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте
Каждый день наш мозг обрабатывает тонны информации, а тело выполняет тысячи действий. Из-за бешеного ритма жизни очень легко не заметить сигналы о помощи, которые отправляет организм. А игнорирование проблем со здоровьем может привести к серьезным последствиям.
AdMe.ru составил список признаков, которые указывают на то, что ваши почки не работают должным образом.
10. Проблемы со сном

Когда ваши почки не функционируют должным образом, токсины не выводятся из организма через мочу и остаются в крови. Повышенный уровень токсинов вызывает бессонницу. Поэтому, если вы плохо спите, есть вероятность проблем с почками.
Будьте осторожнее: Люди с хроническими заболеваниями почек чаще страдают от апноэ во сне. Это расстройство, которое вызывает прекращение легочной вентиляции во время сна более чем на 10 секунд. После каждой паузы нормальное дыхание возвращается с громким фырканьем. Непрерывный сильный храп сигнализирует о том, что следует обратиться к врачу.
9. Головные боли, усталость и общая слабость

Здоровые и правильно работающие почки синтезируют витамин D в нашем организме для укрепления костей и выработки гормона эритропоэтина. Он играет важную роль в формировании эритроцитов. Когда почки плохо функционируют, они производят меньше эритропоэтина. Снижение уровня эритроцитов, которые переносят кислород в крови, приводит к усталости мышц и мозга.
Будьте осторожнее: Для людей с проблемами почек характерна анемия. Она может развиться, когда функция почек снижается на 20–50 %. Если вы достаточно отдыхаете и спите, но продолжаете чувствовать усталость и слабость, стоит немедленно обратиться к врачу.
8. Сухость и зуд кожи

Здоровые почки удаляют из крови вредные вещества и лишнюю жидкость, помогая вырабатывать эритроциты и поддерживая в организме необходимое количество минералов. Зуд и сухость кожи свидетельствуют о неспособности почек поддерживать правильный баланс минералов и питательных веществ, а это может привести к заболеваниям костей и почек.
Будьте осторожнее: Если у вас сухая и зудящая кожа, старайтесь использовать увлажняющие кремы. Помните: прежде чем принимать какие-либо лекарства от зуда, следует проконсультироваться с врачом. Некоторые лекарства содержат ингредиенты, которые могут нанести еще больший вред почкам.
7. Неприятный запах изо рта и металлический привкус

Когда вредные вещества накапливаются в крови, меняется вкус пищи и появляется металлический привкус во рту. Запах изо рта — еще один признак высокой концентрации токсинов в крови. Кроме того, есть вероятность потерять аппетит, что может привести к нездоровому снижению веса.
Будьте осторожнее: Существуют различные причины, по которым пища может иметь металлический привкус (от аллергии до плохого состояния полости рта). Как правило, он должен исчезнуть, если данные факторы устранены. Если привкус остался, нужно обратиться к врачу.
6. Сбивчивое дыхание

Связь между заболеванием почек и одышкой, особенно после небольших усилий, обусловлена двумя факторами. Во-первых, лишняя жидкость в организме попадает в легкие, когда почки плохо работают. Во-вторых, анемия лишает тело кислорода, это приводит к сбивчивому дыханию.
Будьте осторожнее: Существуют различные причины одышки: от почечной недостаточности до астмы, рака легких или болезней сердца. Если вы заметили, что у вас постоянно возникает одышка после того, как вы прикладываете немного усилий, нужно немедленно обратиться к врачу.
5. Отек лодыжек и рук

Почки, которые не функционируют правильно, не выводят лишнюю жидкость из организма. Это приводит к задержке натрия, что вызывает отеки лодыжек, ног и рук. Отек нижней части тела может также сигнализировать о заболеваниях сердца, печени или проблемах с венами.
Будьте осторожнее: Прием необходимых лекарств, уменьшение потребления соли и выведение лишней жидкости из организма может остановить отек. Если это не помогает, стоит проконсультироваться с врачом.
4. Боль в спине

Проблемы с почками могут привести к боли в спине, она ощущается прямо под грудной клеткой. Ее можно почувствовать в передней части паха или в области бедер. Боль в спине и ногах может возникнуть из-за образования в почках кист — больших мешочков, заполненных жидкостью.
Совет: Боль в спине, вызванная почечной недостаточностью, сопровождается ощущением тошноты, рвотой, высокой температурой тела и частым мочеиспусканием. Боль в спине, не имеющая корреляции с почками, ощущается по-другому: она локализована и возникает внезапно, без повышения температуры. Если спина продолжает болеть, а таблетки не помогают, следует обратиться к врачу.
3. Опухшие глаза

Ранним признаком того, что работа фильтров почек нарушена, является появление белка в моче. Это может привести к отечности вокруг глаз. Почки пропускают большое количество белка в мочу (а должны удерживать его и распределять по всему телу), поэтому глаза опухают.
Совет: Если вы высыпаетесь и получаете достаточно белка из пищи, но продолжаете замечать отечность, не забудьте записаться на прием к врачу.
2. Высокое кровяное давление

Кровеносная система и почки зависят друг от друга. В почках есть нефроны, которые фильтруют вредные вещества и выводят лишнюю жидкость из крови. Если кровеносные сосуды повреждены, нефроны не получают достаточно кислорода и питательных веществ. Поэтому высокое кровяное давление является второй основной причиной почечной недостаточности.
Совет: Важно контролировать кровяное давление, чтобы избежать почечной недостаточности. Следует добавить в рацион продукты, богатые фолиевой кислотой, так как она участвует в выработке эритроцитов и поможет предотвратить анемию.
1. Изменение цвета мочи

Ваши почки ответственны за выработку мочи и удаление вредных веществ через нее. Изменения частоты мочеиспускания, запаха, цвета и внешнего вида мочи нельзя игнорировать. Типы изменений включают в себя:
- Частое мочеиспускание, особенно ночью. Норма — от 4 до 10 раз в день.
- Кровь в моче. Здоровые почки отфильтровывают отходы крови, чтобы вырабатывать мочу, но если фильтры повреждены, то клетки крови могут попадать в нее.
- Наличие пенистой мочи. Пузырьки указывают на то, что в моче переизбыток белка.
У вас когда-нибудь были проблемы с почками? Заметили ли вы у себя какие-то из вышеперечисленных симптомов? Расскажите о своем опыте.
|
Ученые предложили новый способ защиты печени от алкоголя - Вечерняя Москва |
Ученые предложили новый способ защиты печени от алкоголя
Сергей Собянин сравнил объем соцвыплат в Москве и общий бюджет Петербурга
Украинцам запретят ездить в Россию без загранпаспорта
Температурный рекорд 1956 года побит в Москве
Топ-10 новых лиц в мировой политике 2019 года
Спасти еду, чтобы спасти людей
Более 900 артефактов нашли во время раскопок на Москворецкой набережной
Москвичи собрали 43 тонны продуктов для пенсионеров
Адвокат рассказал об издевательствах над Шамсутдиновым
Названы бренды натурального сливочного масла
«Русофобский душок»: почему фильм «Дылда» получит «Оскар»
Грета Тунберг — реальная экоактивистка или «мыльный пузырь»
Как распознать редкие и дорогие монеты в своем кошельке
Стали известны самые востребованные профессии 2020 года
Россияне рассказали, за что не любят Новый год
Светлана Дружинина сменила имидж накануне 84-летия
Ученые предложили новый способ защиты печени от алкоголя
01:38 ● 18 ноября ●
Исследователи из Калифорнийского университета (США) предложили новую методику лечения алкогольного гепатита — поражения печени, развивающегося на фоне злоупотребления спиртными напитками.
Главной причиной летальных исходов у пациентов с таким диагнозом является резистентность к антибиотикам бактерий, поражающих печень. Ученые предложили бороться с патогенной флорой при помощи вирусов.
Ранее нарколог назвал признаки, которые помогут вычислить начинающего алкоголика.
Ученые предложили новый способ защиты печени от алкоголя
Сергей Собянин сравнил объем соцвыплат в Москве и общий бюджет Петербурга
Украинцам запретят ездить в Россию без загранпаспорта
Температурный рекорд 1956 года побит в Москве
Топ-10 новых лиц в мировой политике 2019 года
Спасти еду, чтобы спасти людей
Более 900 артефактов нашли во время раскопок на Москворецкой набережной
Москвичи собрали 43 тонны продуктов для пенсионеров
Адвокат рассказал об издевательствах над Шамсутдиновым
Названы бренды натурального сливочного масла
«Русофобский душок»: почему фильм «Дылда» получит «Оскар»
Грета Тунберг — реальная экоактивистка или «мыльный пузырь»
Как распознать редкие и дорогие монеты в своем кошельке
Стали известны самые востребованные профессии 2020 года
Россияне рассказали, за что не любят Новый год
Светлана Дружинина сменила имидж накануне 84-летия
Ученые предложили новый способ защиты печени от алкоголя
01:38 ● 18 ноября ●
Исследователи из Калифорнийского университета (США) предложили новую методику лечения алкогольного гепатита — поражения печени, развивающегося на фоне злоупотребления спиртными напитками.
Главной причиной летальных исходов у пациентов с таким диагнозом является резистентность к антибиотикам бактерий, поражающих печень. Ученые предложили бороться с патогенной флорой при помощи вирусов.
Ранее нарколог назвал признаки, которые помогут вычислить начинающего алкоголика.
|
ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени - купить, цена, отзывы, доставкаенность, нарушения памяти, дрожание пальцев, личностные изменения |
ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени
Про товар ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени
Описание :
СОСТАВ И ФОРМА ВЫПУСКА
Гепатоджект в качестве действующих веществ в 1 мл содержит: L-орнитин — 15 мг, L-цитрулин — 10 мг, L-аргинин — 40 мг, а также вспомогательные вещества: бетаин — 15 мг, сорбитол — 200 мг, лидокаина гидрохлорид — 1 мг, метилпарабен — 0,5 мг, пропилпарабен — 0,2 мг и воду для инъекций — до 1 мл.
Выпускают препарат в стеклянных флаконах 100 мл, укупоренных резиновой пробкой с алюминиевым колпачком.
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Гепатопротективное действие препарата обусловлено свойствами входящих в его состав компонентов.
L-орнитин, участвуя в орнитиновом цикле мочевинообразования Кребса (образования мочевины из аммиака), снижает в организме уровень аммиака, повышенный при заболеваниях печени, способствует синтезу инсулина и соматотропина, активизирует белковый обмен.
L-цитруллин — аминокислота, участвующая в цикле образования мочевины, способствует образованию и выведению из организма мочевины.
L-Аргинин (амино-гуанидил-валериановая кислота) стимулирует клеточный метаболизм, способствует обезвреживанию и выведению аммиака, регулирует уровень сахара в крови и снижает молочнокислый ацидоз, обусловленный мышечной нагрузкой, активирует систему азотосодержащих ферментов, синтезирующих нитрозогруппу (NO), обеспечивая необходимый тонус артерий.
Бетаин (триметилглицин) оказывает желчегонное и липотропное действие, активирует метаболическое метилирование в печени и синтез фосфолипидов клеточных мембран. Функционируя как альтернативный донор метильных групп в превращении метионина из гомоцистеина, может замещать дефекты в реакциях метилирования, вызванные нарушением функционирования фолатного цикла и недостатком витамина В12.
Сорбитол оказывает дезинтоксикационное и желчегонное действие, обеспечивает восполнение ОЦК.
Препарат быстро всасывается из места введения, проходит гистогематические барьеры и распределяется во все органы и ткани. Частично утилизируется в процессах метаболизма, оставшаяся часть выводится почками.
Гепатоджект по степени воздействия на организм относится к малоопасным веществам (4 класс опасности по ГОСТ 12.1.007-76), в терапевтических дозах не оказывает эмбриотоксического, тератогенного, канцерогенного и сенсибилизирующего действия.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
Гепатоджект назначают животным самостоятельно или в составе комплексной терапии при острых и хронических заболеваниях печени различной этиологии, в целях нормализации функции и регенерации клеток печени после эндо- и экзотоксикозов, соматических и инфекционных заболеваний, а также для снижения гепатотоксического действия лекарственных средств.
ПРОТИВОПОКАЗАНИЯ
Противопоказанием к применению является повышенная индивидуальная чувствительность животного к компонентам препарата (в том числе в анамнезе).
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ
Гепатоджект вводят животному подкожно, глубоко внутримышечно или медленно внутривенно в дозах, указанных в таблице:
| Вид животного | Разовая доза Гепатоджекта на животное | Курс применения |
| Собаки | 2-5 мл | 1-2 раза в сутки в течение 5-7 дней |
| Кошки | 2-5 мл | |
| Лошади | 50-100 мл | |
| Крупный рогатый скот (взрослый) | 50-100 мл | |
| Свиньи, овцы (взрослые) | 10-15 мл | |
| * Поросята, ягнята | 3-5 мл | |
| * Жеребята, телята | 1 мл на 5-10 кг массы животного |
Курс применения препарата может быть продлен до 2 недель по усмотрению лечащего ветеринарного врача.
ПОБОЧНЫЕ ЭФФЕКТЫ
Побочных явлений и осложнений при применении Гепатоджекта в соответствии с настоящей инструкцией, как правило, не наблюдается. При повышенной индивидуальной чувствительности животного к компонентам лекарственного препарата и появлении аллергических реакций его применение прекращают и при необходимости назначают животному антигистаминные препараты и средства симптоматической терапии.
ОСОБЫЕ УКАЗАНИЯ
Убой животных на мясо разрешается не ранее, чем через 24 часа после последнего применения Гепатоджекта. Мясо животных, вынужденно убитых до истечения указанного срока, может быть использовано в корм пушным зверям.
Молоко, полученное от животных в период лечения и в течение 24 часов (2 дойки) после последнего введения препарата, запрещается использовать для пищевых целей. Такое молоко после термической обработки может быть использовано в корм животным.
УСЛОВИЯ ХРАНЕНИЯ
В закрытой упаковке производителя, в сухом, защищенном от прямых солнечных лучей, в недоступном для детей и животных месте. Отдельно от пищевых продуктов и кормов при температуре от 5 °С до 25 °С. Срок годности — 24 месяца со дня изготовления, после вскрытия флакона — не более 21 суток.
ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени
Про товар ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени
Описание :
СОСТАВ И ФОРМА ВЫПУСКА
Гепатоджект в качестве действующих веществ в 1 мл содержит: L-орнитин — 15 мг, L-цитрулин — 10 мг, L-аргинин — 40 мг, а также вспомогательные вещества: бетаин — 15 мг, сорбитол — 200 мг, лидокаина гидрохлорид — 1 мг, метилпарабен — 0,5 мг, пропилпарабен — 0,2 мг и воду для инъекций — до 1 мл.
Выпускают препарат в стеклянных флаконах 100 мл, укупоренных резиновой пробкой с алюминиевым колпачком.
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Гепатопротективное действие препарата обусловлено свойствами входящих в его состав компонентов.
L-орнитин, участвуя в орнитиновом цикле мочевинообразования Кребса (образования мочевины из аммиака), снижает в организме уровень аммиака, повышенный при заболеваниях печени, способствует синтезу инсулина и соматотропина, активизирует белковый обмен.
L-цитруллин — аминокислота, участвующая в цикле образования мочевины, способствует образованию и выведению из организма мочевины.
L-Аргинин (амино-гуанидил-валериановая кислота) стимулирует клеточный метаболизм, способствует обезвреживанию и выведению аммиака, регулирует уровень сахара в крови и снижает молочнокислый ацидоз, обусловленный мышечной нагрузкой, активирует систему азотосодержащих ферментов, синтезирующих нитрозогруппу (NO), обеспечивая необходимый тонус артерий.
Бетаин (триметилглицин) оказывает желчегонное и липотропное действие, активирует метаболическое метилирование в печени и синтез фосфолипидов клеточных мембран. Функционируя как альтернативный донор метильных групп в превращении метионина из гомоцистеина, может замещать дефекты в реакциях метилирования, вызванные нарушением функционирования фолатного цикла и недостатком витамина В12.
Сорбитол оказывает дезинтоксикационное и желчегонное действие, обеспечивает восполнение ОЦК.
Препарат быстро всасывается из места введения, проходит гистогематические барьеры и распределяется во все органы и ткани. Частично утилизируется в процессах метаболизма, оставшаяся часть выводится почками.
Гепатоджект по степени воздействия на организм относится к малоопасным веществам (4 класс опасности по ГОСТ 12.1.007-76), в терапевтических дозах не оказывает эмбриотоксического, тератогенного, канцерогенного и сенсибилизирующего действия.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
Гепатоджект назначают животным самостоятельно или в составе комплексной терапии при острых и хронических заболеваниях печени различной этиологии, в целях нормализации функции и регенерации клеток печени после эндо- и экзотоксикозов, соматических и инфекционных заболеваний, а также для снижения гепатотоксического действия лекарственных средств.
ПРОТИВОПОКАЗАНИЯ
Противопоказанием к применению является повышенная индивидуальная чувствительность животного к компонентам препарата (в том числе в анамнезе).
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ
Гепатоджект вводят животному подкожно, глубоко внутримышечно или медленно внутривенно в дозах, указанных в таблице:
| Вид животного | Разовая доза Гепатоджекта на животное | Курс применения |
| Собаки | 2-5 мл | 1-2 раза в сутки в течение 5-7 дней |
| Кошки | 2-5 мл | |
| Лошади | 50-100 мл | |
| Крупный рогатый скот (взрослый) | 50-100 мл | |
| Свиньи, овцы (взрослые) | 10-15 мл | |
| * Поросята, ягнята | 3-5 мл | |
| * Жеребята, телята | 1 мл на 5-10 кг массы животного |
Курс применения препарата может быть продлен до 2 недель по усмотрению лечащего ветеринарного врача.
ПОБОЧНЫЕ ЭФФЕКТЫ
Побочных явлений и осложнений при применении Гепатоджекта в соответствии с настоящей инструкцией, как правило, не наблюдается. При повышенной индивидуальной чувствительности животного к компонентам лекарственного препарата и появлении аллергических реакций его применение прекращают и при необходимости назначают животному антигистаминные препараты и средства симптоматической терапии.
ОСОБЫЕ УКАЗАНИЯ
Убой животных на мясо разрешается не ранее, чем через 24 часа после последнего применения Гепатоджекта. Мясо животных, вынужденно убитых до истечения указанного срока, может быть использовано в корм пушным зверям.
Молоко, полученное от животных в период лечения и в течение 24 часов (2 дойки) после последнего введения препарата, запрещается использовать для пищевых целей. Такое молоко после термической обработки может быть использовано в корм животным.
УСЛОВИЯ ХРАНЕНИЯ
В закрытой упаковке производителя, в сухом, защищенном от прямых солнечных лучей, в недоступном для детей и животных месте. Отдельно от пищевых продуктов и кормов при температуре от 5 °С до 25 °С. Срок годности — 24 месяца со дня изготовления, после вскрытия флакона — не более 21 суток.
|
Первые симптомы проблем с печенью: как определить болезнь - О печени - заболевания печени и их лечение |
Первые симптомы проблем с печенью: как определить болезнь
Если в печени накопились токсины, орган сигнализирует об этом за счет внешних признаков. Не игнорируйте эти признаки и вовремя возьмитесь за восстановление здоровья печени.
Именно печень отвечает за очищение организма от продуктов распада и прочих отходов. Если в работе органа происходят сбои, ядовитые вещества накапливаются, и начинается процесс интоксикации.
Помимо очищения печень имеет и другие функции. Специалисты заявляют, что этот орган принимает участие в 500 жизненно важных процессах.
Здоровое питание и отказ от пагубных привычек вкупе с ежедневной физической активностью помогут сохранить печень в идеальном состоянии.
А вот злоупотребление лекарственными препаратами, биологически активными добавками и спиртосодержащими напитками очень быстро «посадит» печень.
Пять сигналов, обозначающих, что печень не справляется с нагрузкой
Организм постоянно находится в состоянии истощения
Слабость, постоянное желание прилечь и плохое настроение – все это первые звоночки хронической усталости, которая зачастую сопровождает проблемы с печенью. Далее идет рассеянность, болевые ощущения в мышцах и суставах, депрессивные состояния и повышенная тревожность. При бездействии человека симптомы прогрессируют.
 Чувство истощенности и слабости первый симптом проблем с печенью
Чувство истощенности и слабости первый симптом проблем с печенью
Резкое повышение ИМТ (индекса массы тела) без видимых причин
Если вы очень резко набрали несколько лишних килограмм, не изменяя при этом стратегии своего пищевого поведения, возможно, ваша печень загружена токсинами и не может работать в полную силу.
Поврежденная печень пытается избавиться от токсинов, перерабатывая их в жир. А жир в свою очередь откладывается в брюшном отделе. В результате токсины не покидают организм, а стремительно накапливаются в нем в виде жировых депо. И со временем у человека развивается ожирение.
Желтая кожа
Если печень работает «слабо», в крови возрастает концентрация билирубина. Когда количество вещества в организме достигает определенной точки, кожа лица и белки глаз начинают желтеть.
Здоровая печень обрабатывает билирубин и выводит его из системы кровообращения. Но перегруженная токсинами печень выполняет только часть своих функций, и орган просто не в состоянии обеспечить переработку и транспортировку опасного вещества.
 Если печень плохо работает, она не в состоянии вывести из крови билирубин
Если печень плохо работает, она не в состоянии вывести из крови билирубин
Слишком интенсивный или необычно светлый цвет мочи
Изменение запаха и цвета мочи сигнализирует о том, что печень пытается вывести токсины через систему мочеиспускания. Отсюда темный цвет и неестественный, отталкивающий запах.
Чересчур светлая, почти прозрачная моча также говорит о проблемах с печенью. Любые резкие перемены в характере и цвете мочи, а также сопутствующие боли следует принимать во внимание и обращаться к специалисту.
Воспаления и прыщи
Кожа никогда не была склонна к воспалениям и появлению угревой сыпи, но резко покрылась прыщами? Виной тому могут быть токсины, осевшие в печени. Болезни печени приводят к сбою в работе гормональной системы. А разбушевавшиеся гормоны проявляют себя в виде активно работающих сальных желез, высыпаний и забитых пор.
Видео: “10 тревожных сигналов проблем с печенью”
Как помочь печени?


 Обратите внимание на советы как привести печень в порядокЕсли у вас одновременно присутствует более 3-х симптомов, значит надо без промедления приступать к коррекции своего состояния.
Обратите внимание на советы как привести печень в порядокЕсли у вас одновременно присутствует более 3-х симптомов, значит надо без промедления приступать к коррекции своего состояния.- К счастью комплексный подход к лечению печени поможет восстановить орган на 100%.
- Но для этого придется изменить свои привычки:
- полностью откажитесь от продуктов с ГМО в пользу органической пищи;
- введите в рацион больше белка (мясо, рыба и птица, орехи);
- не добавляйте в пищу вредные масла;
- выпивайте не менее 2-ух литров воды ежедневно;
- сократите потребление сахара (как в чистом виде, так и в составе других продуктов/блюд);
- откажитесь от спиртного;
- введите в меню продукты, богатые витаминами В и С, магнием и фолиевой кислотой.
Видео: “Продукты, которые помогают восстановить печень”
Первые признаки, указывающие на болезнь печени: какие заболевания бывают и как они проявляются
Патология этого органа развивается длительное время, при этом первые признаки болезни печени не дают знать о себе довольно долго. Этим и объясняется поздняя диагностика печеночных заболеваний, когда они уже с трудом поддаются терапии и вызывают общее поражение всех систем организма. Именно поэтому каждому человеку нужно знать о том, какие бывают заболевания печени, как определить признаки болезни и не запустить патологию, когда нужно обратиться за помощью.
Какие бывают печеночные заболевания?
Признаки нарушения функций печени, согласно данным статистики, обнаруживаются у 200 миллионов человек в мире. Это обусловлено совокупностью факторов: неблагоприятной экологической обстановкой, неправильным питанием, ростом алкоголизма и наркомании, отравлениями.
Хронические заболевания печени постепенно ведут к развитию цирроза и перерождению ткани печени.
Болезнями печени являются:
- Гепатиты различной этиологии: вирусный, аутоиммунный, токсический (к ним относят алкогольный, лекарственный, отравление ядами и т.д.), ишемический, криптогенный. Гепатиты могут протекать в острой форме, так и переходить в хроническое заболевание.
- Новообразования тканей печени. К ним относятся злокачественные опухоли (как первичные, так и метастазы другого образования), кисты и абсцессы печени.
- Цирроз – в тканях печени происходят необратимые диффузные изменения, сопровождающиеся замещением нормальных клеток на соединительную, фиброзную и жировую ткани. Часто является следствием длительного алкогольного гепатита.
- Метаболические заболевания: в основном имеют наследственную природу. Нарушения могут происходить в любых видах обмена.
- Инфильтративные изменения, возникающие из-за отложения амилоида, гликогена в излишке, жировой дистрофии.
- Нарушения функций печени, главным симптомом которых является желтуха. К этим состояниям относится холестаз в гестационном периоде у женщины, синдром Жильбера.
- Поражения желчных путей, которые проходят в толще органа: воспаление протоков (холангит), механическое препятствие в виде камня, стриктуры протока, рубцовые изменения внутренней стенки.
 Опасные заболевания печени
Опасные заболевания печени
Первые признаки больной печени
В начале, как уже было сказано выше, печень может не проявлять никаких признаков заболевания.
Это обусловлено большими компенсаторными возможностями органа, отсутствием в толще печени нервных окончаний, раздражение которых вызывает в норме неприятные ощущения.
Болевой синдром возникает лишь при увеличении органа, вследствие чего растягивается капсула печени. Поэтому печеночные клетки могут медленно разрушаться без выраженных клинических проявлений, говорить о патологии будут значительные изменения в анализах.
Вначале заболевания печени проявляют себя довольно неспецифически: пациент может жаловаться на усталость, повышенную утомляемость, сонливость без причины.
Эти признаки редко связывают с проблемой в печени, ведь они сопровождают большинство патологий, более часто встречающихся.
Когда больная печень не справляется с функцией обезвреживания и выведения токсических веществ, они накапливаются в крови и тканях, вызывая то самое ощущение разбитости, снижение работоспособности и излишнюю раздражительность.
Печеночная колика проявляет себя в виде резкой колющей боли, возникающей в области проекции органа. Ее причиной зачастую становится желчекаменная болезнь, название которой подразумевает, что в желчном пузыре образуются камни. Конкремент может перекрывать просвет внутрипеченочного протока. Закрыть просвет также может злокачественная опухоль печени, абсцесс или инфильтративное образование.
Диспепсический синдром является частым спутником хронических патологий печени. Больные отмечают появление неприятной горечи во рту, снижение аппетита, непереносимость жирной пищи, чувство тошноты, переходящее в рвоту, неустойчивый стул. Эти симптомы обусловлены нарушением переваривания пищи, причиной может стать:
- недостаточное образование желчи печеночными клетками;
- нарушение моторики желчных протоков, в результате чего желчь может выделяться в 12-перстную кишку неритмично и небольшими порциями, которых мало для адекватной переработки пищи.
Эти проявления могут говорить о сопутствующей патологии желудочно-кишечного тракта у пациента.
 Геморрагический синдром выявляется при длительно текущем гепатите, циррозе. Проявляется как повышением времени свертывания крови, так и носовыми кровотечениями, постоянное присутствие крови при чистке зубов, обильные менструации у женщин, кровь в стуле или рвота кровавым содержимым.
Геморрагический синдром выявляется при длительно текущем гепатите, циррозе. Проявляется как повышением времени свертывания крови, так и носовыми кровотечениями, постоянное присутствие крови при чистке зубов, обильные менструации у женщин, кровь в стуле или рвота кровавым содержимым.
Печень принимает участие в системе гемостаза, вырабатывая факторы свертывания. Нарушение ее функций ведет к снижению их синтеза, в конечном итоге время свертывания крови увеличивается. Нарушается всасывание и преобразование в активную форму витамина К, который участвует в образовании витамин-К-зависимых факторов свертывания.
Изменение цвета кожных покровов, в данном случае – желтуха, является признаком нездоровой печени. Есть несколько видов желтухи, различающихся по уровню поражения:
- надпеченочная: повышенный распад эритроцитов с образованием излишка билирубина;
- печеночная: поражена сама печень (гепатит, цирроз и т.д.);
- подпеченочная: имеется механическое препятствие для оттока желчи.
Печеночная желтуха наиболее значима при заболевании этого органа, может быть проявлением целого списка болезней. Происходит нарушение функции выделения желчи в протоки клетками печени. Билирубин накапливается в крови, окрашивая кожные покровы и слизистые в желтый цвет.
Первыми признаками плохой работы печени с формированием желтухи является изменение окраски видимых слизистых, а затем уже окрашивается кожа. Печеночная желтуха сопровождается зудом, темной мочой и обесцвеченным калом. В анализах крови будут повышенные значения билирубина.
Синдром портальной гипертензии сопровождает цирроз печени. Возникает в результате повышения давления в воротной вене. Проявлениями этого синдрома считается:
- асцит;
- варикозные изменения пищеводных вен (опасно развитием кровотечения);
- расширение сосудов передней брюшной стенки и геморроидальных узлов;
- увеличение селезенки.
Жидкость из-за повышения давления стремится выйти через мелкие сосуды за счет увеличения их проницаемости, попадая в полость живота с формированием асцита.
Активно начинают функционировать порто-кавальные анастомозы, в результате чего начинают визуализироваться вены передней брюшной стенки, анальной области.
Расширение вен пищевода опасно возникновением кровотечения: это является основной причиной летального исхода у пациентов с портальной гипертензией.
Энцефалопатия при патологиях печени развивается вследствие токсического влияния на мозг ядовитых веществ, с обезвреживанием которых орган уже не в состоянии справиться.
Одним из таких веществ считается аммиак, уровень повышения которого коррелирует с тяжестью энцефалопатии.
У пациента нарушается сознание, снижаются интеллектуальные способности, имеются проявления агрессии, повышение порога раздражения.

Печень синтезирует белки, необходимые для поддержания гомеостаза внутренней среды организма. В случае формирования недостаточности клеток печени синтез белка ими снижается, падает онкотическое давление крови. Это ведет к образованию отеков стоп, голеней, живота, поясницы, также уменьшается количество выделяемой мочи.
Проблема длительного бессимптомного протекания
Неспецифическая симптоматика и длительное бессимптомное течение патологий печени вызывает трудности в диагностике заболеваний на раннем этапе, когда болезнь не нанесла серьезный урон здоровью.
Отсутствие болевых рецепторов в печени дает ход прогрессированию заболевания, ведь возникновение боли является одним из самых частых поводов обращения ко врачу, а в случае с печенью она присоединяется не в самом начале болезни.
Симптомы нездорового органа у взрослого
Признаков проблем с печенью у взрослого довольно много, опытный врач должен назначать хотя бы минимальное обследование для ранней диагностики заболевания. Первые признаки заболеваний печени, перечисленные ранее, указывают порой на уже серьезные изменения в органе, требующие начала немедленного лечения.
У мужчин
У лиц мужского пола чаще возникают заболевания печени из-за пристрастия к алкоголю, хотя с годами этот факт утрачивает значение ввиду роста женского алкоголизма.
Специфических признаков болезней печени у мужчин нет, выраженность проявления симптоматики зависит от индивидуальных особенностей организма и компенсаторных возможностей органа.
У женщин
Заболевания печени не имеют определенных клинических особенностей у женщин. По данным статистики женщины страдают жировым неалкогольным гепатозом чаще, чем мужчины (в 1,5 раза). Также при беременности растет уровень холестерина, это может способствовать камнеобразованию в желчном пузыре.
Какие показатели крови указывают на поражение органа?
Для оценки функционирования печени применяют биохимическое исследование крови пациента. Оценивается последовательно несколько показателей, которые могут указывать на имеющееся заболевание печени:
- Оценка белоксинтезирующей функции. Смотрят на содержание альбумина в анализе, который вырабатывается в печени. С его помощью обеспечивается онкотическое давление плазмы крови. При печеночных заболеваниях этот показатель ниже нормы, также он может быть снижен при некоторых патологиях почек. Смотрят соотношение альбуминов и глобулинов: в норме последних должно быть меньше.
- Оценка пигментного обмена. Уровень билирубина (прямого, непрямого) дает представление врачу о функциональных способностях клеток печени, помогает определиться с видом желтухи у пациента в зависимости от повышения той или иной фракции.
- Оценка функций свертывающей системы крови. Может наблюдаться снижение факторов свертывания, увеличение протромбинового времени, дефицит витамина К.
- Оценка цитолиза клеток. В крови определяется численность ферментов печени. К ним относится аспартатаминотрансфераза и аланинаминотрансфераза (АлАТ и АсАТ). Они имеют одинаковые нормальные значения: не превышают 50 Ед/л в том случае, если цитолиза печеночных клеток в организме нет (в разных лабораториях показатели верхней границы нормы могут отличаться). По выраженности отклонения от нормы показателя судят о тяжести заболевания. Иногда после зафиксированного подъема ферментов выявляется резкое снижение их числа ниже 5 Ед/л. Это вовсе не свидетельствует об эффективности проводимого лечения и выздоровлении пациент, а, наоборот, говорит в пользу о декомпенсации патологии с ее переходом в цирроз.
- Нередко в крови повышается количество фермента лактатдегидрогеназы, но это не является специфичным признаком для печеночных болезней. Подъем уровня этого фермента может быть при инфаркте миокарда, патологиях скелетной мускулатуры.
- Щелочная фосфатаза – фермент, который находится в желчных протоках на мембране клеток. Активность этого фермента повышается при разрушении гепатоцитов или холестазе. Некроз клеток печени представляет собой ведущую роль в развитии гепатита.
- Определение уровня холинэстеразы, которая вырабатывается печенью. Падение уровня этого фермента возникает в результате развития тяжелых заболеваний органа, особенно при циррозе.
Для получения информации о состоянии печени используются также методики, с помощью которых можно визуализировать орган. Сюда относится ультразвуковое исследование, КТ, МРТ, которые очень помогают при диагностике новообразований печени. От размеров опухоли, локализации и природы зависит тактика дальнейшего лечения.
Что будет, если не лечиться?
В случаях, если заболевание диагностировано поздно и лечение начато не сразу, поражение органа становится необратимым. Нарушаются все виды обмена в организме, появляются признаки нарушения функций других систем.
Прогрессирует недостаточность печеночных клеток, наступает цирроз, структуры печени при этом полностью разрушаются. Болезнь на таком этапе сложно поддается медикаментозному лечению.
Поэтому в случае проблем со стороны печени важно не упустить момент и вовремя заняться коррекцией состояния.
Как определить болезнь печени – признаки, симптомы и виды заболеваний печени
Распознать заболевания печени довольно сложно. Дело в том, что в ее тканях отсутствуют нервные волокна. А если иногда что-то и болит, то, скорее всего, это дают о себе знать близлежащие органы, на которые начинает давить печень, резко разрастаясь в объеме.
Необычная боль
Большинство заболеваний печени протекает вяло и незаметно даже для самого пациента. Иногда больной может испытывать незначительный дискомфорт в области печени, выражающийся чувством тяжести и распирания.
Такие симптомы появляются при воспалительном процессе токсического или иного характера. Орган увеличиваясь в объеме, оказывает давление вначале на печеночную капсулу, затем на другие ткани, находящиеся в анатомической близости.
Пациенты как правило, не могут указать конкретную болевую точку.
Ноющие боли в правом подреберье, свидетельствующие о болезни печени, впервые появляются или обостряются чаще всего после обильного употребления алкоголя или чересчур сытных трапез. Их причиной нередко становится переизбыток жирной пищи в рационе. Иногда подобное состояние возникает в результате нервных срывов и переутомления.
Нервы и стрессы
В результате болезни, печень перестает справляться со своей главной функцией. Происходит постоянное отравление организма токсическими веществами. На этой почве возникают нарушения в работе нервной системы больного, что становится причиной появления:
- тревожных состояний;
- немотивированной агрессивности;
- сильной утомляемости и слабости;
- помутнения сознания;
- дрожания конечностей.
Очень частым симптомом становится кожный зуд, который зачастую начинается с мест трения одежды о тело человека, а также подошв и ладоней. Он имеет свойство усиливаться в ночное время суток. Расчесывание, как правило, не приносит облегчения.
Истощенный и болезненный вид
По состоянию кожи также можно определить наличие печеночных патологий. Об этом могут свидетельствовать лопнувшие сосуды, просвечивающие под кожей голубыми звездочками. Из-за того, что кровь перенасыщена токсинами, появляются различные высыпания и прыщи, в том числе угревые и гнойничковые. Кожа со временем приобретает красноватый оттенок.
5 причин женского бесплодия
Желтый цвет
В результате того, что нарушается выведение желчи в кишечник, вещество попадает в кровь и разносится по всему организму. Белки глаз и цвет кожи приобретают желтоватый оттенок. Такое состояние сопровождает ряд печеночных заболеваний, известных как болезнь Боткина.
Желчь, минуя кишечник, перестает окрашивать пищевой комок, проходящий сквозь него, в коричневый цвет. Оттого кал становиться практически белым, а моча — темно-коричневой. Данные симптомы очень тревожны, рекомендуется как можно скорее обратиться к врачу, так как цветовые изменения говорят о серьезных патологиях печени.
Билирубин – один из основных компонентов желчи, ее красящий пигмент. Повышенная концентрация в крови свидетельствует в большинстве случаев о закупорке желчных протоков, печеночной желтухе.
Тошнота и рвота
Тошнота наиболее типичный симптом заболеваний органов ЖКТ. При нарушениях структуры и функций печени проявляется сильнее, чем при других проблемах с пищеварением:
- Полная потеря аппетита у больного.
- Формируется стойкое отвращение к любым продуктам питания, в первую очередь, к жирной пище.
- Рвота может преследовать больного после каждого приема пищи.
Главное отличие в том, что в случае печеночных патологий тошнота не сопровождается болью и диареей, как при обычных расстройствах.
Печеночные отеки
Нарушения кровотока в печени приводят к тому, что в организм выбрасывается некоторое количество жидкости. Поэтому такие заболевания зачастую сопровождаются появлением отеков под глазами и в области конечностей, особенно пальцы. Наиболее опасным считается скопление жидкости в области живота, такое состояние называется Асцит. В брюшной полости больного может собираться до 25 литров воды.
Общий сбой
Печень не может в полной мере перерабатывать кровь и очищать ее от токсинов. Это оказывает влияние на весь организм. В первую очередь страдают обменные процессы, гормональная и иммунная системы. Мужчины теряют потенцию, у женщин наблюдаются нарушения в менструальных циклах. Больные с патологиями печени, подвергаются частым вирусным и простудным заболеваниям.
Вирусный гепатит A – симптомы, профилактика и лечение
Появляются симптомы, свидетельствующие о развитии гиповитаминоза. При этом заболевании больного беспокоит кровоточивость десен, белые пятна на ногтях, бледность и сухость кожи, выпадение волос.
Гиповитаминоз — это болезненное состояние организма, вызванное малым поступлением витаминов.
Печень хранит и перерабатывает водорастворимый витамин В12, жирорастворимые витамины А, Д, участвует в метаболизме фолиевой кислоты и витаминов А, В, С Д, Е, К, РР. Поэтому, когда функции органа нарушены, образуется витаминная недостаточность.
Профессиональная проверка
Теперь, когда стало понятным, как происходят нарушения в жизнедеятельности печени, необходимо усвоить еще одну вещь. Чтобы не оказаться в ситуации, когда орган будет разрушен до такой степени, что спасти уже невозможно, следует взять на вооружение одно правило.
Необходимо раз в год ходить на плановую проверку. При этом делать УЗИ печени и общий анализ крови. Они покажут в достаточной мере все изменения, происходящие в организме.
Первые симптомы проблем с печенью, которые не стоит игнорировать
В последние годы статистика указывает на неуклонный рост количества заболеваний печени у самых разных возрастных групп. Провоцировать эти недуги могут самые разнообразные причины.
Нарушение обмена веществ (например, ожирение), интоксикации химическими или лекарственными веществами, вредные привычки, инфекции, травмы, рост злокачественных или доброкачественных опухолей – все эти факторы способны поражать структуру печени и вызывать нарушение ее функций, значение которых для нормальной жизнедеятельности сложно переоценить.
Признаки патологии этого жизненно важного органа весьма разнообразны, и часто именно по ним врачу удается вовремя заподозрить развитие заболевания, провести необходимое обследование пациента и назначить ему курс терапии.
В то же время, опасность некоторых заболеваний печени заключается в том, что на ранних стадиях они протекают практически бессимптомно, и недуг выявляется уже на тех этапах, когда специалисту необходимо приложить максимум усилий для коррекции произошедших изменений.
Именно поэтому ранняя диагностика патологий печени так важна для сохранения здоровья и требует самого пристального внимания, как со стороны пациента, так и со стороны врача. В этой статье мы ознакомим вас с основными первыми симптомами патологий этого органа. Эти знания помогут вам вовремя заподозрить начало развития недуга, и вы, обратившись к врачу, не допустите его прогрессирования.
16 симптомов проблем с печенью, которые не стоит игнорировать
 Ощущение дискомфорта или боли в правом подреберье — повод для визита к врачу.
Ощущение дискомфорта или боли в правом подреберье — повод для визита к врачу.
Признаки нарушения работы этого жизненно важного органа могут проявляться целым рядом характерных симптомов. Степень их выраженности и комбинация будут зависеть от конкретного вида заболевания, его тяжести и наличия других сопутствующих патологий.
В большинстве случаев заподозрить неполадки в функционировании печени можно по таким характерным симптомам:
- Боль. Характер болевых ощущений при патологиях печени может быть различным. Как правило, они локализируются в правом подреберье и могут отдавать в правую лопатку, или в межлопаточную область.
Незначительные боли ноющего или распирающего характера, сопровождающиеся ощущениями тяжести, могут сигнализировать о протекании вялотекущей патологии воспалительного, токсического или иного происхождения. Обычно в таких случаях больной не может указать четкое место локализации боли и такой вид болезненных ощущений провоцируется увеличением размеров органа и перерастяжением его капсулы.
Более интенсивные боли в правом подреберье возникают при тяжелых гнойных и воспалительных процессах, травмах или при появлении камней в желчных протоках. Ярко выраженные, мучительные и резкие болезненные ощущения появляются при печеночной колике. Они вызываются движением камней в желчевыводящих протоках и наблюдаются при желчекаменной болезни.
Отсутствие болей в области правого подреберья может наблюдаться при вялотекущих патологических процессах в печени (например, при циррозе печени или гепатите С). Такие патологии могут длительное время оставаться незамеченными и выявляются только на поздних сроках заболевания.
Боли в правом подреберье часто провоцируются приемом жирной, острой, жареной и копченой пищи, алкоголя или физическими нагрузками.
- Тошнота и рвота. Этот симптом характерен для многих заболеваний пищеварительного тракта, но при патологиях печени он выражен в большей степени. На фоне тошноты больные часто отмечают существенные нарушения аппетита (он может пропасть полностью), отвращение к некоторым продуктам питания (особенно к жирном блюдам), болезненные ощущения в правом подреберье и появление поноса. Иногда тошнота заканчивается рвотой, которая приносит больному временное облегчение. При патологиях печени в рвотных массах могут наблюдаться примеси желчи.
- Желтый налет на языке. При заболеваниях печени язык часто покрывается желтым налетом. Степень его интенсивности и выраженность окраски зависит от вида заболевания. На ранних стадиях гепатитов на передней части языка может появляться желтушность. Плотный налет желтовато-зеленого цвета может указывать на тяжелые патологии органов пищеварительного тракта, печени или желчевыводящих путей, а желтый цвет налета часто указывает на застой желчи.
- Повышение температуры. Этот симптом является защитной реакцией организма на болезнетворный агент. При патологиях печени (гепатитах, циррозах) температура обычно повышается до 38° С и сохраняется на показателях 37-37,5°С. Иногда она сохраняется в пределах нормы в течении дня и поднимается только вечером. Несколько иная картина наблюдается при заболеваниях желчевыводящих путей – температура тела повышается до более высоких цифр (39°С и выше) и часто сопровождается подергиванием мышц (скелетных и мимических).
- Горечь во рту. Этот симптом характерен для многих патологий (в т. ч. и пищеварительного тракта) и может носить различный характер. При проблемах с печенью он вызывается попаданием желчи из желудка в пищевод. Горечь во рту может наблюдаться при лямблиозе, вирусных гепатитах, стеатозе, циррозе или опухолях печени. Нередко этот симптом вызывается стрессовыми ситуациями и приемом некоторых лекарственных препаратов или наблюдается при заболеваниях желчного пузыря или желчевыводящих протоков и органов желудочно-кишечного тракта. Именно поэтому для выявления причин появления горечи во рту всегда проводится дифференциальная диагностика патологий печени с заболеваниями других органов.
- Диспепсические нарушения. Вырабатываемая печенью желчь обеспечивает нормальное пищеварение, а сбои в работе в этого орган могут приводить к таким диспепсическим нарушениям: «рыбный» или сладковатый запах изо рта, боли в животе и правом подреберье, поносы или запоры, метеоризм и вздутие живота, тошнота и рвота. Впоследствии нарушения пищеварения, вызванные патологиями печени, способны приводить к развитию заболеваний других органов желудочно-кишечного тракта.
- Желтушность кожи, склер и слизистых оболочек.Такие признаки патологий печени провоцируются накоплением в крови и тканях пигментов, присутствующих в желчи. Эти симптомы часто наблюдаются при гепатитах различной природы или циррозе и сопровождаются обесцвечиванием кала и потемнением мочи. Желтуха может наблюдаться и при желчекаменной болезни, и именно поэтому для уточнения диагноза больному назначается проведение дополнительных инструментальных и лабораторных исследований.
 У лиц, страдающих заболеваниями печени, кожные покровы могут приобретать желтушную окраску.
У лиц, страдающих заболеваниями печени, кожные покровы могут приобретать желтушную окраску.
- Изменения цвета мочи. При циррозе печени и гепатитах в крови поднимается уровень билирубина. Впоследствии он выводится через почки и окрашивает мочу в темный цвет (она приобретает оттенок темного пива). Еще одним признаком поражения печени может стать появление пены желтого цвета на поверхности мочи (она появляется при ее взбалтывании).
- Обесцвечивание кала. Светлый цвет кала может наблюдаться при некоторых заболеваниях печени, поджелудочной железы и желчевыводящих протоков или вызваться приемом лекарственных препаратов и чрезмерно жирной пищи. При заболеваниях печени обесцвечивание кала наблюдается на протяжении нескольких дней и сопровождается дополнительными симптомами (повышение температуры, боли или дискомфортные ощущения в правом подреберье, тошнота, темный цвет мочи).
- Изменения со стороны кожных покровов. Помимо желтухи, многие патологии печени могут сопровождаться другими изменениями со стороны кожи. Они могут наблюдаться на разных стадиях заболевания.
При билиарном циррозе и других патологиях, сопровождающихся застоем желчи в печени, у больного может появляться кожный зуд. Этот симптом приводит к появлению расчесов и небольших ссадин на поверхности кожи.
Нарушения нормального желчеотделения может приводить к появлению гиперпигментаций на различных участках тела. У больного могут появляться пигментные пятна коричневых оттенков (различной степени интенсивности) или участки гиперпигментаций на ладонях, в паху и/или в подмышечных впадинах дымчато-серого или бронзового цвета.
При циррозе и других хронических недугах печени на коже могут появляться «сосудистые звездочки».
Они чаще располагаются на щеках или спине и образуются вследствие нарушения обмена веществ и нарушения строения капиллярных стенок (они становятся более хрупкими и ломкими).
При длительном и тяжелом течении таких заболеваний на теле больного могут образовываться синяки, возникающие после несильных нажатий на кожу.
Аутоиммунные поражения печени и инфекционные гепатиты могут приводить к появлению различных высыпаний аллергического или воспалительного характера. Впоследствии у больного могут развиваться такие кожные заболевания как псориаз, экзема и атопический дерматит.
При патологиях печени (циррозах и гепатитах) может наблюдаться такой симптом как «печеночные ладошки»: на коже ладоней и стоп образуются красные пятна, расположенные на возвышенностях или краях. Такие покраснения бледнеют при надавливании и быстро становятся вновь красными, если давление на кожу прекращается.
При патологиях печени, сопровождающихся нарушением оттока желчи и увеличением уровня жиров в крови, на веках, кистях и локтях рук, коленях, стопах, ягодицах и в подмышечных впадинах могут появляться ксантомы. Эти образования представляют собой бляшки желтоватого цвета, которые располагаются внутрикожно.
Поражения печени часто сопровождаются гипо- и авитаминозами. Нехватка витаминов вызывает появление на коже участков сухости и шелушения, трещинок в уголках рта и окрашиванию языка в малиновый цвет.
Нарушение обмена веществ, сопровождающее многие хронические патологии печени, может приводить к появлению белых пятен или полосок на поверхности ногтей. Такие изменения часто наблюдаются у больных с хроническим гепатитом или циррозом печени.
Тяжелые нарушения работы печени (например, при циррозе) могут провоцировать асцит, сопровождающийся перерастяжением брюшной стенки и скоплением в брюшной полости жидкости. Впоследствии на коже живота у больного появляются стрии (растяжки).
- Изменения гормонального фона. Хронические заболевания печени могут приводить к развитию гормонального дисбаланса, который сопровождается выпадением волос в подмышках и на лобке. У мужчин снижается уровень андрогенов и появляются признаки феминизации – увеличение грудных желез в размерах, атрофия яичек, оволосение по женскому типу, снижение полового влечения и импотенция. Повышение уровня эстрогенов у женщин может провоцировать появление сыпи, усугубление признаков ПМС, вызывать развитие гормонозависимых опухолей и нарушения менструального цикла.
- Склонность к кровотечениям. Длительные нарушения в функционировании печени (например, при гепатитах) могут приводить к снижению синтеза многих факторов свертываемости крови. В таких случаях у больного могут возникать различные виды спонтанных внутренних кровотечений (желудочные, кишечные и др.) и наблюдаются носовые кровотечения, обильные менструации, склонность к кровоточивости десен и др.
- Кровотечение из вен пищевода. При циррозе печени наблюдается повышение давления в воротной вене (портальная гипертензия), которое может приводить к кровотечениям из вен пищевода. У больного изо рта начинает выделяться темная кровь (иногда в виде сгустков). Такой симптом часто принимается некоторыми пациентами за признаки кровотечения из желудка или дыхательных органов.
- Симптом «голова медузы». Появление этого симптома связано с развитием портальной гипертензии, сопровождающей цирроз печени. В результате на передней брюшной стенке появляются расширенные и хорошо заметные вены.
- Нарушения в работе нервной системы. Острые и хронические патологии печени сопровождаются замедлением процессов дезактивации и выведения аммиака из организма. Поступление этого вещества в кровь приводит к развитию различных неврологических нарушений: выраженная утомляемость, сонливость, нарушения сна, излишнее беспокойство или заторможенность, нарушения памяти, дрожание пальцев, личностные изменения и судороги.
- Интоксикация. Нарушения работы печени, вызванные инфекционными, иммунными и опухолевыми процессами, приводят к развитию интоксикации. У больных появляются такие жалобы и симптомы: разбитость, ухудшение аппетита, боли в суставах и мышцах, лихорадка, налет на языке и утрата веса.
Все вышеперечисленные симптомы могут указывать на наличие патологий печени и являются поводом для обращения к врачу-гастроэнтерологу или гепатологу.
После осмотра и опроса пациента специалист сможет составить наиболее эффективный план дальнейшего обследования, позволяющий с точностью поставить диагноз.
Для этого больному может рекомендоваться проведение таких лабораторных и инструментальных методов исследования:
- биохимия крови;
- тесты ФиброМетр®;
- анализы крови на маркеры рака печени;
- анализы крови на вирусные гепатиты;
- УЗИ;
- МРТ;
- КТ;
- иммунологические тесты;
- биопсия печени и др.
План лечения заболеваний печени составляется индивидуально для каждого пациента, после анализа всех данных диагностических исследований. Он может включать в себя терапевтические и хирургические методики лечения.
Как определить, больна ли печень. Полный список симптомов
Роль печени трудно переоценить. Ее основная функция – нейтрализация вредных веществ, поступающих в организм или образующихся в нем в ходе его жизнедеятельности.
От того, насколько эффективно печень справляется со своими задачами, зависит наше самочувствие и здоровье. Неполадки в работе печени приводят к самым разным заболеваниям.
Как же определить состояние этого важного органа, чтобы вовремя принять меры?
Печень – скромница
Сложность диагностики многих болезней печени в том, что до поры до времени многие из них протекают бессимптомно. Дело в том, что в самой печени нет нервных окончаний, и болеть сама по себе она не может, даже если болезнь уже началась.
Из-за отсутствия явного болевого синдрома можно пропустить начало серьезной болезни. Но все не так фатально – многие болезни печени можно выявить по косвенным признакам, несмотря на всю свою скромность, печень все-таки сигнализирует нам о неполадках в ней всеми доступными способами. Сайт a2news.
ru привел наиболее типичные признаки возможных проблем.
Слабость и утомляемость
Конечно, сами по себе слабость и утомляемость ни о чем не говорят. Они могут быть следствием недавно перенесенной болезни, проблем с давлением, признаком сердечно-сосудистой недостаточности, гастрита. Они могут быть признаком надвигающейся простуды. Словом, любая болезнь может вызвать слабость.
Но, если нет никаких намеков на инфекционное заболевание, человек постоянно высыпается, вовремя ложится спать и не страдает от болезни сердца, однако постоянно испытывает слабость, упадок сил, плохое самочувствие без причины, то стоит проверить печень.
Такое состояние свидетельствует об интоксикации организма. Печень же как раз и отвечает за нейтрализацию токсинов. Как только она перестает с этим справляться, нарастают симптомы самоотравления организма. Отсюда первый симптом – слабость и утомляемость.
Боль в правом подреберье может свидетельствовать о неполадках работы печени. При этом на самом деле болит вовсе не она. Нервные окончания есть не в печени, а в покрывающей ее оболочке. Увеличение печени в размерах из-за болезни ведет к натягиванию оболочек ее долей и появлению болей.
При этом боль никогда не бывает острой. Она тупая, неясная, но настойчивая и длительная. Нарастание проблем ведет к тому, что боль может стать постоянной, ноющей. Усиливаться она может при движениях. Также боль может отдавать под правую лопатку и в спину. Поэтому если стала часто побаливать спина или лопатка, не стоит все сваливать на остеохондроз – имеет смысл проверить печень.
Сильная, схваткообразная боль свидетельствует не о болезни печени, а о проблемах ее соседа – желчного пузыря и желчевыводящих путей. Сильная боль, усиливающаяся при надавливании, говорит о гнойном холецистите. В этом случае пора вызывать скорую помощь.
Тяжесть в боку
Еще один характерный признак. Он может сопровождать хронический холецистит. Если тяжесть беспокоит постоянно, стоит пройти детальное обследование – этот симптом свойственен циррозу печени в начальной стадии, гепатиту, развитию опухолей.
Проблемы с кожей
Кожа – зеркало здоровья печени. Любые проблемы с ней рано или поздно отражаются на состоянии кожи. И неудивительно – печень перестает разрушать токсины так как надо, и кожа, являясь выделительным органом, берет на себя часть работы. Но работать в таком режиме она долгое время не может, поэтому очень скоро начинает страдать сама.
Итак, задуматься о том, что печень не в порядке, надо, если обнаружите описанные ниже признаки.
На теле начали появляться сосудистые звездочки. Чем их больше, тем хуже себя чувствует печень. Особенно стоит волноваться, если звездочки появляются на щеках или спине.
На теле появляются пятна. Изменение пигментации почти всегда говорит о проблемах с печенью. Причем цвет кожи может изменяться в определенных местах. Бронзовый или пепельно-серый оттенок кожи в области ладоней и подмышечных впадин должен заставить тотчас же отправиться на обследование.
Бледность кожи говорит не только об анемии – цирроз и гепатит вполне могут вызвать ее. Но не стоит сразу же впадать в панику, если имеется только бледность. Это может быть свойством кожи либо следствием недостатка железа или иных не страшных проблем.
Волноваться стоит, если упорная бледность сочетается с другими признаками болезни печени.
На теле появляются синяки: хронический цирроз печени может приводить к нарушениям свертываемости крови и ломкости капилляров. В этом случае даже легкое надавливание может вызывать синяки на теле.
Бляшки на теле. Если имеются проблемы с оттоком желчи, то на веках, стопах, коленях локтях могут появляться бляшки, окруженные желтоватой кожей.
Красные ладони. Ярким признаком гепатитов и цирроза является изменение окраски ладоней и подошв. Они краснеют. Если на них надавить, то кожа сначала побелеет, но потом снова станет красноватой.
Желтая кожа. Это единственный признак, о котором, пожалуй, знают все. Действительно, при проблемах с печенью часто наблюдается пожелтение кожи, склер глаз, слизистых. Это происходит из-за того, что печень перестает связывать билирубин и выводить его, и он скапливается в коже.
Чаще всего кожа желтеет при гепатитах и циррозах. Однако далеко не всегда надо пугаться сразу, особенно, если дело касается пожелтевшего ребенка. Стоит вспомнить, не ел ли пожелтевший человек в последнее время много моркови и не увлекался ли он лечением морковным соком.
Избыточное потребление каротина вызывает каротиновую желтуху, которая выглядит, как печеночная желтуха.
Выпадение волос. Нередко болезни печени сопровождаются выпадением волос. Это происходит потому, что болезни печени приводят к развитию гормонального дисбаланса – печень участвует в выработке инсулина, а также выводит излишки эстрогена из организма. На изменение гормонального баланса волосы реагируют в первую очередь.
Кожный зуд. Это очень распространенный симптом.
Печень и пищеварительный тракт
Нередко болезни печени имеют всю симптоматику болезней пищеварительного тракта. Поэтому появление неустойчивого стула, беспричинных поносов, изжоги, неприятного вкуса во рту, рвоты и тошноты должно насторожить и заставить отправиться к врачу.
К характерным признакам проблем с печенью относятся изменение цвета мочи на темно-желтый и изменение цвета кала. Как правило, это свидетельствует о развитии болезни Боткина и иных видов гепатитов. В сочетании с желтизной кожи – почти точное доказательство наличия гепатита А.
Нехарактерные признаки болезней печени
Иногда о болезнях печени могут говорить симптомы, которые кажутся никак не связанными с ней. Многие удивятся, но о проблемах с печенью могут говорить нарушения менструального цикла у женщин. Хотя если копнуть глубже, в этом нет ничего странного – печень выводит из организма лишние эстрогены. Нарушения ее работы приводит и к нарушению гормонального баланса в организме.
Также у мужчин болезни печени могут вызвать проблемы с эрекцией и даже импотенцию. Это тоже является следствием нарушения гормонального фона.
Также стоит обратить внимание на появление во взрослом возрасте угрей. Угри часто бывают признаком нарушения гормонального фона или работы печени.
К нехарактерным признакам болезней печени относится появление сильной жажды, а также ухудшение зрения, непереносимость жирных продуктов, метеоризм. Эти признаки надо рассматривать в комплексе с остальными. И если отмечается еще несколько признаков болезней печени, надо идти на обследование.
Одна из характерных примет неблагополучия с печенью является стойкая субфебрильная температура в течение нескольких месяцев без признаков простуды и иных инфекционных заболеваний.
Если отмечается температура в 37 градусов – надо обязательно проверить печень – это может быть признаком цирроза печени.
Резкий подъем температуры до высоких пределов говорит о гнойных процессах и остром холецистите.
Причины болезней печени
Это достаточно сложный вопрос. Считается, что к болезням печени приводят неправильное питание, обилие жирной пищи, приверженность к диетам, стрессы, злоупотребление алкоголем, применение некоторых лекарств. Но это далеко не все. В ряде случаев к болезням могут привести различные инфекции, паразиты, например, лямблиоз наследственная предрасположенность.
Признаки цирроза и гепатита
Стоит обратить внимание на следующие признаки – нарастающее беспричинное истощение, особенно если не происходит никаких изменений в питании, периодическая желтушность, тошнота, утомляемость, боли в боку, кожный зуд, вздутие живота и появление вен на животе. Косвенными признаками могут быть изменения холестеринового обмена, нарушения зрения и болезненность в суставах.
Хронические гепатиты могут проявляться первоначально слабостью, утомляемостью, желтухой и зудом кожи.
Признаки опухолей
Злокачественную опухоль можно заподозрить, если наблюдается резкое истощение в течение нескольких месяцев в сочетании с болями в правом боку. При этом боль может быть сильной или совсем слабой. Доброкачественные опухоли чаще всего протекают совершенно бессимптомно.
Признаки абсцесса печени
Причиной развития абсцесса могут быть паразиты в полости печени или бактериальные инфекции. Главным признаком тут может быть длительно держащаяся высокая температура. При этом нет никаких признаков простудных заболеваний. В совокупности с температурой появляется болезненность в правом боку, которая чувствуется при надавливании.
Болезни печени могут быть очень опасными и привести к печальному исходу для жизни. Поэтому очень важно вовремя заметить их и начать лечение. И в этом случае очень полезно знать симптомы, свидетельствующие о неполадках с печенью.
Ты еще не читаешь наш Telegram? А зря! Подписывайся
Первые симптомы проблем с печенью: как определить болезнь

Если в печени накопились токсины, орган сигнализирует об этом за счет внешних признаков. Не игнорируйте эти признаки и вовремя возьмитесь за восстановление здоровья печени.
Именно печень отвечает за очищение организма от продуктов распада и прочих отходов. Если в работе органа происходят сбои, ядовитые вещества накапливаются, и начинается процесс интоксикации.
Помимо очищения печень имеет и другие функции. Специалисты заявляют, что этот орган принимает участие в 500 жизненно важных процессах.
Здоровое питание и отказ от пагубных привычек вкупе с ежедневной физической активностью помогут сохранить печень в идеальном состоянии.
А вот злоупотребление лекарственными препаратами, биологически активными добавками и спиртосодержащими напитками очень быстро «посадит» печень.
Пять сигналов, обозначающих, что печень не справляется с нагрузкой
Организм постоянно находится в состоянии истощения
Слабость, постоянное желание прилечь и плохое настроение – все это первые звоночки хронической усталости, которая зачастую сопровождает проблемы с печенью. Далее идет рассеянность, болевые ощущения в мышцах и суставах, депрессивные состояния и повышенная тревожность. При бездействии человека симптомы прогрессируют.
 Чувство истощенности и слабости первый симптом проблем с печенью
Чувство истощенности и слабости первый симптом проблем с печенью
Резкое повышение ИМТ (индекса массы тела) без видимых причин
Если вы очень резко набрали несколько лишних килограмм, не изменяя при этом стратегии своего пищевого поведения, возможно, ваша печень загружена токсинами и не может работать в полную силу.
Поврежденная печень пытается избавиться от токсинов, перерабатывая их в жир. А жир в свою очередь откладывается в брюшном отделе. В результате токсины не покидают организм, а стремительно накапливаются в нем в виде жировых депо. И со временем у человека развивается ожирение.
Желтая кожа
Если печень работает «слабо», в крови возрастает концентрация билирубина. Когда количество вещества в организме достигает определенной точки, кожа лица и белки глаз начинают желтеть.
Здоровая печень обрабатывает билирубин и выводит его из системы кровообращения. Но перегруженная токсинами печень выполняет только часть своих функций, и орган просто не в состоянии обеспечить переработку и транспортировку опасного вещества.
 Если печень плохо работает, она не в состоянии вывести из крови билирубин
Если печень плохо работает, она не в состоянии вывести из крови билирубин
Слишком интенсивный или необычно светлый цвет мочи
Изменение запаха и цвета мочи сигнализирует о том, что печень пытается вывести токсины через систему мочеиспускания. Отсюда темный цвет и неестественный, отталкивающий запах.
Чересчур светлая, почти прозрачная моча также говорит о проблемах с печенью. Любые резкие перемены в характере и цвете мочи, а также сопутствующие боли следует принимать во внимание и обращаться к специалисту.
Воспаления и прыщи
Кожа никогда не была склонна к воспалениям и появлению угревой сыпи, но резко покрылась прыщами? Виной тому могут быть токсины, осевшие в печени. Болезни печени приводят к сбою в работе гормональной системы. А разбушевавшиеся гормоны проявляют себя в виде активно работающих сальных желез, высыпаний и забитых пор.
Видео: “10 тревожных сигналов проблем с печенью”
Как помочь печени?
 Обратите внимание на советы как привести печень в порядокЕсли у вас одновременно присутствует более 3-х симптомов, значит надо без промедления приступать к коррекции своего состояния.
Обратите внимание на советы как привести печень в порядокЕсли у вас одновременно присутствует более 3-х симптомов, значит надо без промедления приступать к коррекции своего состояния.- К счастью комплексный подход к лечению печени поможет восстановить орган на 100%.
- Но для этого придется изменить свои привычки:
- полностью откажитесь от продуктов с ГМО в пользу органической пищи;
- введите в рацион больше белка (мясо, рыба и птица, орехи);
- не добавляйте в пищу вредные масла;
- выпивайте не менее 2-ух литров воды ежедневно;
- сократите потребление сахара (как в чистом виде, так и в составе других продуктов/блюд);
- откажитесь от спиртного;
- введите в меню продукты, богатые витаминами В и С, магнием и фолиевой кислотой.
Видео: “Продукты, которые помогают восстановить печень”
Первые признаки, указывающие на болезнь печени: какие заболевания бывают и как они проявляются

Патология этого органа развивается длительное время, при этом первые признаки болезни печени не дают знать о себе довольно долго. Этим и объясняется поздняя диагностика печеночных заболеваний, когда они уже с трудом поддаются терапии и вызывают общее поражение всех систем организма. Именно поэтому каждому человеку нужно знать о том, какие бывают заболевания печени, как определить признаки болезни и не запустить патологию, когда нужно обратиться за помощью.
Какие бывают печеночные заболевания?
Признаки нарушения функций печени, согласно данным статистики, обнаруживаются у 200 миллионов человек в мире. Это обусловлено совокупностью факторов: неблагоприятной экологической обстановкой, неправильным питанием, ростом алкоголизма и наркомании, отравлениями.
Хронические заболевания печени постепенно ведут к развитию цирроза и перерождению ткани печени.
Болезнями печени являются:
- Гепатиты различной этиологии: вирусный, аутоиммунный, токсический (к ним относят алкогольный, лекарственный, отравление ядами и т.д.), ишемический, криптогенный. Гепатиты могут протекать в острой форме, так и переходить в хроническое заболевание.
- Новообразования тканей печени. К ним относятся злокачественные опухоли (как первичные, так и метастазы другого образования), кисты и абсцессы печени.
- Цирроз – в тканях печени происходят необратимые диффузные изменения, сопровождающиеся замещением нормальных клеток на соединительную, фиброзную и жировую ткани. Часто является следствием длительного алкогольного гепатита.
- Метаболические заболевания: в основном имеют наследственную природу. Нарушения могут происходить в любых видах обмена.
- Инфильтративные изменения, возникающие из-за отложения амилоида, гликогена в излишке, жировой дистрофии.
- Нарушения функций печени, главным симптомом которых является желтуха. К этим состояниям относится холестаз в гестационном периоде у женщины, синдром Жильбера.
- Поражения желчных путей, которые проходят в толще органа: воспаление протоков (холангит), механическое препятствие в виде камня, стриктуры протока, рубцовые изменения внутренней стенки.
 Опасные заболевания печени
Опасные заболевания печени
Первые признаки больной печени
В начале, как уже было сказано выше, печень может не проявлять никаких признаков заболевания.
Это обусловлено большими компенсаторными возможностями органа, отсутствием в толще печени нервных окончаний, раздражение которых вызывает в норме неприятные ощущения.
Болевой синдром возникает лишь при увеличении органа, вследствие чего растягивается капсула печени. Поэтому печеночные клетки могут медленно разрушаться без выраженных клинических проявлений, говорить о патологии будут значительные изменения в анализах.
Вначале заболевания печени проявляют себя довольно неспецифически: пациент может жаловаться на усталость, повышенную утомляемость, сонливость без причины.
Эти признаки редко связывают с проблемой в печени, ведь они сопровождают большинство патологий, более часто встречающихся.
Когда больная печень не справляется с функцией обезвреживания и выведения токсических веществ, они накапливаются в крови и тканях, вызывая то самое ощущение разбитости, снижение работоспособности и излишнюю раздражительность.
Печеночная колика проявляет себя в виде резкой колющей боли, возникающей в области проекции органа. Ее причиной зачастую становится желчекаменная болезнь, название которой подразумевает, что в желчном пузыре образуются камни. Конкремент может перекрывать просвет внутрипеченочного протока. Закрыть просвет также может злокачественная опухоль печени, абсцесс или инфильтративное образование.
Диспепсический синдром является частым спутником хронических патологий печени. Больные отмечают появление неприятной горечи во рту, снижение аппетита, непереносимость жирной пищи, чувство тошноты, переходящее в рвоту, неустойчивый стул. Эти симптомы обусловлены нарушением переваривания пищи, причиной может стать:
- недостаточное образование желчи печеночными клетками;
- нарушение моторики желчных протоков, в результате чего желчь может выделяться в 12-перстную кишку неритмично и небольшими порциями, которых мало для адекватной переработки пищи.
Эти проявления могут говорить о сопутствующей патологии желудочно-кишечного тракта у пациента.
 Геморрагический синдром выявляется при длительно текущем гепатите, циррозе. Проявляется как повышением времени свертывания крови, так и носовыми кровотечениями, постоянное присутствие крови при чистке зубов, обильные менструации у женщин, кровь в стуле или рвота кровавым содержимым.
Геморрагический синдром выявляется при длительно текущем гепатите, циррозе. Проявляется как повышением времени свертывания крови, так и носовыми кровотечениями, постоянное присутствие крови при чистке зубов, обильные менструации у женщин, кровь в стуле или рвота кровавым содержимым.
Печень принимает участие в системе гемостаза, вырабатывая факторы свертывания. Нарушение ее функций ведет к снижению их синтеза, в конечном итоге время свертывания крови увеличивается. Нарушается всасывание и преобразование в активную форму витамина К, который участвует в образовании витамин-К-зависимых факторов свертывания.
Изменение цвета кожных покровов, в данном случае – желтуха, является признаком нездоровой печени. Есть несколько видов желтухи, различающихся по уровню поражения:
- надпеченочная: повышенный распад эритроцитов с образованием излишка билирубина;
- печеночная: поражена сама печень (гепатит, цирроз и т.д.);
- подпеченочная: имеется механическое препятствие для оттока желчи.
Печеночная желтуха наиболее значима при заболевании этого органа, может быть проявлением целого списка болезней. Происходит нарушение функции выделения желчи в протоки клетками печени. Билирубин накапливается в крови, окрашивая кожные покровы и слизистые в желтый цвет.
Первыми признаками плохой работы печени с формированием желтухи является изменение окраски видимых слизистых, а затем уже окрашивается кожа. Печеночная желтуха сопровождается зудом, темной мочой и обесцвеченным калом. В анализах крови будут повышенные значения билирубина.
Синдром портальной гипертензии сопровождает цирроз печени. Возникает в результате повышения давления в воротной вене. Проявлениями этого синдрома считается:
- асцит;
- варикозные изменения пищеводных вен (опасно развитием кровотечения);
- расширение сосудов передней брюшной стенки и геморроидальных узлов;
- увеличение селезенки.
|
Первичный билиарный цирроз печени: почему возникает и как лечить |
Первичный билиарный цирроз печени: почему возникает и как лечить
Первичный билиарный цирроз печени (ПБЦП) является заболеванием невыясненной, предположительно аутоиммунной, природы, которое сопровождается воспалительными изменениями в портальных трактах и аутоиммунным разрушением внутрипеченочных протоков. Впоследствии такие патологические процессы приводят к нарушению желчевыделения и задержке токсических метаболитов в тканях печени. В результате функционирование органа существенно ухудшается, он поддается фиброзным изменениям, а больной страдает от проявлений цирроза печени, приводящего к печеночной недостаточности.
В этой статье мы ознакомим вас с предположительными причинами, группами риска, проявлениями, стадиями, методами диагностики и лечения билиарного цирроза печени. Эта информация поможет заподозрить появление первых симптомов этого заболевания, и вы примете верное решение о необходимости обращения к врачу.
Первичный билиарный цирроз распространен практически во всех географических регионах. Наиболее высокие показатели по заболеваемости им наблюдаются в странах Северной Европы, а в целом распространенность этого недуга колеблется в пределах 19-240 пациентов среди 1 млн. взрослого населения. Чаще ПБЦП развивается у женщин 35-60 лет и реже выявляется у молодых людей до 20-25 лет. Обычно заболевание носит семейный характер, вероятность его возникновения у родственников в сотни раз выше, чем в популяции.
Впервые этот недуг был описан и назван Галлом и Аддисоном в 1851 году, которые выявили взаимосвязь между появлением бугристых ксантом и патологией печени. Данное ему название является не совсем точным, так как на начальных стадиях заболевания орган не поражается циррозом, и более правильным было бы называть этот недуг хроническим негнойным деструктивным холангитом.
Причины
Пока ученые не смогли определить точную причину развития ПБЦП. Ряд признаков этого заболевания указывает на возможную аутоиммунную природу данного недуга:
- присутствие в крови больных антител: ревматоидный фактор, антимитохондриальные, тиреоидные специфические, антиядерные, антигладкомышечные антитела и экстрагируемый антиген;
- выявление при гистологическом анализе признаков иммунного характера поражения клеток желчных протоков;
- наблюдающаяся семейная предрасположенность;
- обнаруживаемая связь недуга с другими аутоиммунными патологиями: ревматоидный артрит, синдром Рейно, склеродермия, CREST-синдром, синдром Шегрена, тиреоидит, дискоидная красная волчанка, красный плоский лишай и пузырчатка;
- выявление преобладания циркулирующих антител у родственников пациентов;
- частое обнаружение антигенов II класса главного комплекса гистологической совместимости.
Исследователи еще не смогли обнаружить определенных генов, которые могли бы провоцировать развитие ПБЦП. Однако предположение о его генетической природе тоже не может пока опровергаться, так как вероятность развития недуга именно в семье в 570 раз выше, чем в популяции. Еще одним фактом в пользу наследственной природы этой патологии становится наблюдение специалистов более частого развития ПБЦП именно среди женщин. Кроме этого, у заболевания выявляются некоторые нехарактерные для аутоиммунных процессов особенности: оно развивается только во взрослом возрасте и плохо реагирует на проводимую иммуносупрессивную терапию.
Группы риска
По наблюдениям специалистов ПБЦП чаще выявляется у следующих групп лиц:
- женщины старше 35 лет;
- однояйцевые близнецы;
- больные с другими аутоиммунными заболеваниями;
- пациенты, в крови которых выявляются антимитохондриальные антитела.
Стадии заболевания
Стадия ПБЦП может определяться при проведении гистологического анализа забранных во время биопсии печени тканей:
- I – портальная стадия. Изменения являются фокальными и проявляются в виде воспалительной деструкции септальных и междольковых желчных протоков. Выявляются участки некроза, портальные тракты расширяются и инфильтрируются лимфоцитами, макрофагами, плазматическими клетками, эозинофилами. Признаки застойных процессов не наблюдаются, паренхима печени остается не задетой.
- II – перипортальная стадия. Воспалительный инфильтрат распространяется в глубину желчных протоков и выходит за их пределы. Уменьшается количество септальных и междольковых протоков, обнаруживаются пустые тракты, не содержащие протоков. В печени выявляются признаки застоя желчи в виде орсеин-положительных гранул, включений желчного пигмента, набухания цитоплазмы гепатоцитов и появления телец Мэллори.
- III – септальная стадия. Эта фаза характеризуется развитием фиброзных изменений и отсутствием узлов регенерации. В тканях выявляются соединительнотканные тяжи, способствующие распространению воспалительного процесса. Застойные процессы наблюдаются не только в перипортальной, но и в центральной области. Редукция септальных и междольковых протоков прогрессирует. В тканях печени повышается уровень содержания меди.
- IV – цирроз. Выявляются симптомы периферического и центрального застоя желчи. Определяются признаки выраженного цирроза.
Симптомы
ПБЦП может иметь бессимптомное, медленное или быстропрогрессирующее течение. Чаще всего заболевание дает о себе знать внезапно и проявляется кожным зудом и частыми ощущениями слабости. Как правило, больные впервые обращаются за помощью к врачу-дерматологу, так как обычно вначале болезни желтуха отсутствует и возникает через 6-24 месяца. Примерно в 25 % случаев кожный зуд и желтуха появляются одновременно, а возникновение пожелтения кожи и слизистых до кожных проявлений нетипично для данного заболевания. Кроме этого, больные предъявляют жалобы на боли правом подреберье.
Приблизительно у 15 % пациентов ПБЦП протекает бессимптомно и не проявляется специфическими признаками. В таких случаях на ранних стадиях болезнь может выявляться только при проведении профилактических осмотров или при диагностике других недугов, которые требуют выполнения биохимических анализов крови, позволяющих определить повышение индикаторных ферментов застоя желчи. При бессимптомном течении заболевание может длиться 10 лет, а при присутствии клинической картины – около 7 лет.
Примерно у 70 % пациентов начало болезни сопровождается появлением выраженной усталости. Она приводит к значительному снижению работоспособности, нарушениям сна и развитию депрессивных состояний. Обычно такие пациенты лучше себя чувствуют в первой половине дня, а после обеда ощущают существенный упадок сил. Такое состояние требует отдыха или дневного сна, но большинство больных отмечают, что даже сон не способствует возврату работоспособности.
Как правило, наиболее характерным первым признаком ПБЦП становится зуд кожи. Он возникает внезапно и вначале затрагивает только ладони и подошвы. Позднее такие ощущения могут распространяться на все тело. Зуд сильнее проявляется в ночное время, а днем несколько ослабевает. Пока причина появления такого симптома остается невыясненной. Нередко частый зуд усугубляет и без того присутствующую усталость, так как эти ощущения негативно сказываются на качестве сна и состоянии психики. Прием психоактивных средств может усиливать этот симптом.
Пациенты с ПБЦП нередко предъявляют жалобы на:
- боли в спине (на уровне грудного или поясничного отдела позвоночного столба);
- боли по ходу ребер.
Такие симптомы заболевания выявляются примерно у 1/3 больных и вызываются развитием остеопороза или остеомаляции костной ткани, спровоцированными длительным застоем желчи.
Почти у 25 % больных на момент постановки диагноза выявляются ксантомы, которые появляются на коже при длительном повышении уровня холестерина (более 3 месяцев). Иногда они проявляются в виде ксантелазм – слегка возвышающихся безболезненных образований на коже желтого цвета и небольшого размера. Обычно такие изменения на кожных покровах затрагивают область вокруг глаз, а ксантомы могут располагаться на груди, под молочными железами, на спине и в складках ладоней. Иногда эти проявления болезни приводят к возникновению парестезий в конечностях и развитию периферической полиневропатии. Ксантелазмы и ксантомы исчезают при устранении застоя желчи и стабилизации уровня холестерина или при наступлении самой поздней стадии заболевания – печеночной недостаточности (когда пораженная печень уже не может синтезировать холестерин).
Длительный застой желчи при ПБЦП приводит к нарушению усвоения жиров и целого ряда витаминов – А, Е, К и D. В связи с этим у больного появляются следующие симптомы:
- утрата веса;
- диарея;
- ухудшение зрения в темноте;
- стеаторея;
- мышечная слабость;
- неприятные ощущения на коже;
- склонность к переломам и их длительное заживление;
- предрасположенность к кровотечениям.
Еще одним из наиболее заметных признаков ПБЦП является желтуха, появляющаяся из-за повышения уровня билирубина в крови. Она выражается в пожелтении белков глаз и кожных покровов.
У 70-80 % больных с ПБЦП выявляется гепатомегалия, а у 20 % – увеличение селезенки. Многие пациенты имеют повышенную чувствительность к лекарственным препаратам.
Течение ПБЦП может осложняться следующими патологиями:
- язвы в двенадцатиперстной кишке с повышенной склонностью к кровоточивости;
- приводящее к кровотечению варикозное расширение вен пищевода и желудка;
- аутоиммунный тиреоидит;
- диффузный токсический зоб;
- ревматоидный артрит;
- красный плоский лишай;
- дерматомиозит;
- системная красная волчанка;
- кератоконъюнктивит;
- склеродермия;
- CREST-синдром;
- иммунокомплексный капиллярит;
- синдром Шегрена;
- IgM-ассоциированный мембранозный гломерулонефрит;
- почечный канальцевый ацидоз;
- недостаточное функционирование поджелудочной железы;
- опухолевые процессы различной локализации.
На запущенной стадии заболевания развивается развернутая клиническая картина цирроза печени. Желтуха может приводить к появлению гиперпигментаций кожных покровов, а ксантомы и ксантелазмы увеличиваются в размерах. Именно на этой стадии болезни наблюдается наибольший риск развития опасных осложнений: кровотечение из варикозно расширенных вен пищевода, желудочно-кишечные кровотечения, сепсис и асцит. Печеночная недостаточность нарастает и приводит к наступлению печеночной комы, которая и становится причиной смерти больного.
Диагностика
Для выявления ПБЦП назначаются следующие лабораторные и инструментальные исследования:
- биохимический анализ крови;
- анализы крови на аутоиммунные антитела (АМА и другие);
- фибротест;
- биопсия печени с последующим гистологическим анализом (при необходимости).
Для исключения ошибочного диагноза, определения распространенности поражений печени и выявления возможных осложнений ПБЦП назначаются такие инструментальные методы диагностики:
- УЗИ органов брюшной полости;
- эндоскопическая ультрасонография;
- фиброгастродуоденоскопия;
- МРХПГ и др.
Диагноз «первичный билиарный цирроз печени» ставится при наличии 3-4 диагностических критериев из списка или при присутствии 4-го и 6-го признака:
- Наличие интенсивного кожного зуда и внепеченочных проявлений (ревматоидный артрит и др.);
- Отсутствие нарушений во внепеченочных желчных ходах.
- Повышение активности ферментов холестаза в 2-3 раза.
- Титр АМА 1-40 и выше.
- Повышение в сыворотке крови уровня IgM.
- Типичные изменения в тканях биоптата печени.
Лечение
Пока современная медицина не располагает специфическими методами лечения ПБЦП.
Пациентам рекомендуется соблюдать диету №5 с нормированным потреблением углеводов, белков и ограничением жиров. Больной должен употреблять большое количество клетчатки и жидкости, а калорийность ежедневного рациона должна быть достаточной. При присутствии стеатореи (жирного стула) уровень жиров рекомендуется снижать до 40 грамм в сутки. Кроме этого, при появлении этого симптома для компенсации дефицита витаминов целесообразно назначение ферментных препаратов.
Для уменьшения зуда рекомендуется:
- носить одежду из льняной или хлопковой ткани;
- отказаться от приема горячих ванн;
- избегать любых перегреваний;
- принимать прохладные ванны с добавлением соды (1 стакан на ванну).
Кроме этого, способствовать уменьшению кожного зуда может прием следующих препаратов:
- Холестирамин;
- Фенобарбитал;
- препараты на основе урсодезоксихолевой кислоты (Урсофальк, Урсосан);
- Рифампицин;
- Ондан-сетрон (антагонист 5-гидрокситриптаминовых рецепторов III типа);
- Налоксан (антагонист опиатов);
- Фосамакс.
Иногда проявления кожного зуда эффективно регрессируют после проведения плазмафереза.
Для замедления патогенетических проявлений ПБЦП назначается иммуносупрессивная терапия (глюкокортикостероиды и цитостатики):
- Колхицин;
- Метотрексат;
- Циклоспорин А;
- Будесонид;
- Адеметионин и др.
Для профилактики остеопороза и остеомаляции назначаются препараты витамина D и кальция (для приема внутрь и парентерального введения):
- витамин D;
- Этидронат (Дитронел);
- препараты кальция (Глюконат кальция и др.).
Для уменьшения гиперпигментации и кожного зуда рекомендуется ежедневное УФ-облучение (по 9-12 минут).
Единственным радикальным способом лечения ПБЦП является трансплантация печени. Такие операции должны проводиться при появлении таких осложнений этого заболевания:
- варикозное расширение вен желудка и пищевода;
- печеночная энцефалопатия;
- асцит;
- кахексия;
- спонтанные переломы вследствие остеопороза.
Окончательное решение о пользе этого хирургического вмешательства принимается консилиумом врачей (гепатологов и хирургов). Рецидив заболевания после такой операции наблюдается у 10-15 % пациентов, но применяемые современные иммуносупрессоры позволяют препятствовать прогрессированию этого заболевания.
Прогнозы
Прогнозы исхода ПБЦП зависят от характера течения заболевания и его стадии. При бессимптомном течении больные могут жить 10, 15 или 20 лет, а пациенты с клиническими проявлениями недуга – около 7-8 лет.
Причиной смерти больного с ПБЦП могут становиться кровотечения из варикозно расширенных вен желудка и пищевода, а на терминальной стадии заболевания смерть наступает из-за печеночной недостаточности.
При своевременно начатом и эффективном лечении пациенты с ПБЦП имеют нормальную продолжительность жизни.
К какому врачу обратиться
При появлении зуда кожных покровов, болей в области печени, ксантом, болей в костях и выраженной усталости рекомендуется обратиться к гепатологу или гастроэнтерологу. Для подтверждения диагноза пациенту назначаются биохимические и иммунологические анализы крови, УЗИ, МРХПГ, ФГДС, биопсия печени и другие инструментальные методы обследования. При необходимости трансплантации печени рекомендуется консультация хирурга-трансплантолога.
Первичный билиарный цирроз печени сопровождается разрушением внутрипеченочных протоков и приводит к хроническому холестазу. Заболевание развивается длительно и итогом его терминальной стадии становится цирроз печени, приводящий к печеночной недостаточности. Лечение этого недуга должно начинаться как можно раньше. В терапии применяются препараты для уменьшения проявлений заболевания и замедления его развития. При присоединении осложнений может рекомендоваться пересадка печени.
Первичный билиарный цирроз печени: почему возникает и как лечить
Первичный билиарный цирроз печени (ПБЦП) является заболеванием невыясненной, предположительно аутоиммунной, природы, которое сопровождается воспалительными изменениями в портальных трактах и аутоиммунным разрушением внутрипеченочных протоков. Впоследствии такие патологические процессы приводят к нарушению желчевыделения и задержке токсических метаболитов в тканях печени. В результате функционирование органа существенно ухудшается, он поддается фиброзным изменениям, а больной страдает от проявлений цирроза печени, приводящего к печеночной недостаточности.
В этой статье мы ознакомим вас с предположительными причинами, группами риска, проявлениями, стадиями, методами диагностики и лечения билиарного цирроза печени. Эта информация поможет заподозрить появление первых симптомов этого заболевания, и вы примете верное решение о необходимости обращения к врачу.
Первичный билиарный цирроз распространен практически во всех географических регионах. Наиболее высокие показатели по заболеваемости им наблюдаются в странах Северной Европы, а в целом распространенность этого недуга колеблется в пределах 19-240 пациентов среди 1 млн. взрослого населения. Чаще ПБЦП развивается у женщин 35-60 лет и реже выявляется у молодых людей до 20-25 лет. Обычно заболевание носит семейный характер, вероятность его возникновения у родственников в сотни раз выше, чем в популяции.
Впервые этот недуг был описан и назван Галлом и Аддисоном в 1851 году, которые выявили взаимосвязь между появлением бугристых ксантом и патологией печени. Данное ему название является не совсем точным, так как на начальных стадиях заболевания орган не поражается циррозом, и более правильным было бы называть этот недуг хроническим негнойным деструктивным холангитом.
Причины
Пока ученые не смогли определить точную причину развития ПБЦП. Ряд признаков этого заболевания указывает на возможную аутоиммунную природу данного недуга:
- присутствие в крови больных антител: ревматоидный фактор, антимитохондриальные, тиреоидные специфические, антиядерные, антигладкомышечные антитела и экстрагируемый антиген;
- выявление при гистологическом анализе признаков иммунного характера поражения клеток желчных протоков;
- наблюдающаяся семейная предрасположенность;
- обнаруживаемая связь недуга с другими аутоиммунными патологиями: ревматоидный артрит, синдром Рейно, склеродермия, CREST-синдром, синдром Шегрена, тиреоидит, дискоидная красная волчанка, красный плоский лишай и пузырчатка;
- выявление преобладания циркулирующих антител у родственников пациентов;
- частое обнаружение антигенов II класса главного комплекса гистологической совместимости.
Исследователи еще не смогли обнаружить определенных генов, которые могли бы провоцировать развитие ПБЦП. Однако предположение о его генетической природе тоже не может пока опровергаться, так как вероятность развития недуга именно в семье в 570 раз выше, чем в популяции. Еще одним фактом в пользу наследственной природы этой патологии становится наблюдение специалистов более частого развития ПБЦП именно среди женщин. Кроме этого, у заболевания выявляются некоторые нехарактерные для аутоиммунных процессов особенности: оно развивается только во взрослом возрасте и плохо реагирует на проводимую иммуносупрессивную терапию.
Группы риска
По наблюдениям специалистов ПБЦП чаще выявляется у следующих групп лиц:
- женщины старше 35 лет;
- однояйцевые близнецы;
- больные с другими аутоиммунными заболеваниями;
- пациенты, в крови которых выявляются антимитохондриальные антитела.
Стадии заболевания
Стадия ПБЦП может определяться при проведении гистологического анализа забранных во время биопсии печени тканей:
- I – портальная стадия. Изменения являются фокальными и проявляются в виде воспалительной деструкции септальных и междольковых желчных протоков. Выявляются участки некроза, портальные тракты расширяются и инфильтрируются лимфоцитами, макрофагами, плазматическими клетками, эозинофилами. Признаки застойных процессов не наблюдаются, паренхима печени остается не задетой.
- II – перипортальная стадия. Воспалительный инфильтрат распространяется в глубину желчных протоков и выходит за их пределы. Уменьшается количество септальных и междольковых протоков, обнаруживаются пустые тракты, не содержащие протоков. В печени выявляются признаки застоя желчи в виде орсеин-положительных гранул, включений желчного пигмента, набухания цитоплазмы гепатоцитов и появления телец Мэллори.
- III – септальная стадия. Эта фаза характеризуется развитием фиброзных изменений и отсутствием узлов регенерации. В тканях выявляются соединительнотканные тяжи, способствующие распространению воспалительного процесса. Застойные процессы наблюдаются не только в перипортальной, но и в центральной области. Редукция септальных и междольковых протоков прогрессирует. В тканях печени повышается уровень содержания меди.
- IV – цирроз. Выявляются симптомы периферического и центрального застоя желчи. Определяются признаки выраженного цирроза.
Симптомы
ПБЦП может иметь бессимптомное, медленное или быстропрогрессирующее течение. Чаще всего заболевание дает о себе знать внезапно и проявляется кожным зудом и частыми ощущениями слабости. Как правило, больные впервые обращаются за помощью к врачу-дерматологу, так как обычно вначале болезни желтуха отсутствует и возникает через 6-24 месяца. Примерно в 25 % случаев кожный зуд и желтуха появляются одновременно, а возникновение пожелтения кожи и слизистых до кожных проявлений нетипично для данного заболевания. Кроме этого, больные предъявляют жалобы на боли правом подреберье.
Приблизительно у 15 % пациентов ПБЦП протекает бессимптомно и не проявляется специфическими признаками. В таких случаях на ранних стадиях болезнь может выявляться только при проведении профилактических осмотров или при диагностике других недугов, которые требуют выполнения биохимических анализов крови, позволяющих определить повышение индикаторных ферментов застоя желчи. При бессимптомном течении заболевание может длиться 10 лет, а при присутствии клинической картины – около 7 лет.
Примерно у 70 % пациентов начало болезни сопровождается появлением выраженной усталости. Она приводит к значительному снижению работоспособности, нарушениям сна и развитию депрессивных состояний. Обычно такие пациенты лучше себя чувствуют в первой половине дня, а после обеда ощущают существенный упадок сил. Такое состояние требует отдыха или дневного сна, но большинство больных отмечают, что даже сон не способствует возврату работоспособности.
Как правило, наиболее характерным первым признаком ПБЦП становится зуд кожи. Он возникает внезапно и вначале затрагивает только ладони и подошвы. Позднее такие ощущения могут распространяться на все тело. Зуд сильнее проявляется в ночное время, а днем несколько ослабевает. Пока причина появления такого симптома остается невыясненной. Нередко частый зуд усугубляет и без того присутствующую усталость, так как эти ощущения негативно сказываются на качестве сна и состоянии психики. Прием психоактивных средств может усиливать этот симптом.
Пациенты с ПБЦП нередко предъявляют жалобы на:
- боли в спине (на уровне грудного или поясничного отдела позвоночного столба);
- боли по ходу ребер.
Такие симптомы заболевания выявляются примерно у 1/3 больных и вызываются развитием остеопороза или остеомаляции костной ткани, спровоцированными длительным застоем желчи.
Почти у 25 % больных на момент постановки диагноза выявляются ксантомы, которые появляются на коже при длительном повышении уровня холестерина (более 3 месяцев). Иногда они проявляются в виде ксантелазм – слегка возвышающихся безболезненных образований на коже желтого цвета и небольшого размера. Обычно такие изменения на кожных покровах затрагивают область вокруг глаз, а ксантомы могут располагаться на груди, под молочными железами, на спине и в складках ладоней. Иногда эти проявления болезни приводят к возникновению парестезий в конечностях и развитию периферической полиневропатии. Ксантелазмы и ксантомы исчезают при устранении застоя желчи и стабилизации уровня холестерина или при наступлении самой поздней стадии заболевания – печеночной недостаточности (когда пораженная печень уже не может синтезировать холестерин).
Длительный застой желчи при ПБЦП приводит к нарушению усвоения жиров и целого ряда витаминов – А, Е, К и D. В связи с этим у больного появляются следующие симптомы:
- утрата веса;
- диарея;
- ухудшение зрения в темноте;
- стеаторея;
- мышечная слабость;
- неприятные ощущения на коже;
- склонность к переломам и их длительное заживление;
- предрасположенность к кровотечениям.
Еще одним из наиболее заметных признаков ПБЦП является желтуха, появляющаяся из-за повышения уровня билирубина в крови. Она выражается в пожелтении белков глаз и кожных покровов.
У 70-80 % больных с ПБЦП выявляется гепатомегалия, а у 20 % – увеличение селезенки. Многие пациенты имеют повышенную чувствительность к лекарственным препаратам.
Течение ПБЦП может осложняться следующими патологиями:
- язвы в двенадцатиперстной кишке с повышенной склонностью к кровоточивости;
- приводящее к кровотечению варикозное расширение вен пищевода и желудка;
- аутоиммунный тиреоидит;
- диффузный токсический зоб;
- ревматоидный артрит;
- красный плоский лишай;
- дерматомиозит;
- системная красная волчанка;
- кератоконъюнктивит;
- склеродермия;
- CREST-синдром;
- иммунокомплексный капиллярит;
- синдром Шегрена;
- IgM-ассоциированный мембранозный гломерулонефрит;
- почечный канальцевый ацидоз;
- недостаточное функционирование поджелудочной железы;
- опухолевые процессы различной локализации.
На запущенной стадии заболевания развивается развернутая клиническая картина цирроза печени. Желтуха может приводить к появлению гиперпигментаций кожных покровов, а ксантомы и ксантелазмы увеличиваются в размерах. Именно на этой стадии болезни наблюдается наибольший риск развития опасных осложнений: кровотечение из варикозно расширенных вен пищевода, желудочно-кишечные кровотечения, сепсис и асцит. Печеночная недостаточность нарастает и приводит к наступлению печеночной комы, которая и становится причиной смерти больного.
Диагностика
Для выявления ПБЦП назначаются следующие лабораторные и инструментальные исследования:
- биохимический анализ крови;
- анализы крови на аутоиммунные антитела (АМА и другие);
- фибротест;
- биопсия печени с последующим гистологическим анализом (при необходимости).
Для исключения ошибочного диагноза, определения распространенности поражений печени и выявления возможных осложнений ПБЦП назначаются такие инструментальные методы диагностики:
- УЗИ органов брюшной полости;
- эндоскопическая ультрасонография;
- фиброгастродуоденоскопия;
- МРХПГ и др.
Диагноз «первичный билиарный цирроз печени» ставится при наличии 3-4 диагностических критериев из списка или при присутствии 4-го и 6-го признака:
- Наличие интенсивного кожного зуда и внепеченочных проявлений (ревматоидный артрит и др.);
- Отсутствие нарушений во внепеченочных желчных ходах.
- Повышение активности ферментов холестаза в 2-3 раза.
- Титр АМА 1-40 и выше.
- Повышение в сыворотке крови уровня IgM.
- Типичные изменения в тканях биоптата печени.
Лечение
Пока современная медицина не располагает специфическими методами лечения ПБЦП.
Пациентам рекомендуется соблюдать диету №5 с нормированным потреблением углеводов, белков и ограничением жиров. Больной должен употреблять большое количество клетчатки и жидкости, а калорийность ежедневного рациона должна быть достаточной. При присутствии стеатореи (жирного стула) уровень жиров рекомендуется снижать до 40 грамм в сутки. Кроме этого, при появлении этого симптома для компенсации дефицита витаминов целесообразно назначение ферментных препаратов.
Для уменьшения зуда рекомендуется:
- носить одежду из льняной или хлопковой ткани;
- отказаться от приема горячих ванн;
- избегать любых перегреваний;
- принимать прохладные ванны с добавлением соды (1 стакан на ванну).
Кроме этого, способствовать уменьшению кожного зуда может прием следующих препаратов:
- Холестирамин;
- Фенобарбитал;
- препараты на основе урсодезоксихолевой кислоты (Урсофальк, Урсосан);
- Рифампицин;
- Ондан-сетрон (антагонист 5-гидрокситриптаминовых рецепторов III типа);
- Налоксан (антагонист опиатов);
- Фосамакс.
Иногда проявления кожного зуда эффективно регрессируют после проведения плазмафереза.
Для замедления патогенетических проявлений ПБЦП назначается иммуносупрессивная терапия (глюкокортикостероиды и цитостатики):
- Колхицин;
- Метотрексат;
- Циклоспорин А;
- Будесонид;
- Адеметионин и др.
Для профилактики остеопороза и остеомаляции назначаются препараты витамина D и кальция (для приема внутрь и парентерального введения):
- витамин D;
- Этидронат (Дитронел);
- препараты кальция (Глюконат кальция и др.).
Для уменьшения гиперпигментации и кожного зуда рекомендуется ежедневное УФ-облучение (по 9-12 минут).
Единственным радикальным способом лечения ПБЦП является трансплантация печени. Такие операции должны проводиться при появлении таких осложнений этого заболевания:
- варикозное расширение вен желудка и пищевода;
- печеночная энцефалопатия;
- асцит;
- кахексия;
- спонтанные переломы вследствие остеопороза.
Окончательное решение о пользе этого хирургического вмешательства принимается консилиумом врачей (гепатологов и хирургов). Рецидив заболевания после такой операции наблюдается у 10-15 % пациентов, но применяемые современные иммуносупрессоры позволяют препятствовать прогрессированию этого заболевания.
Прогнозы
Прогнозы исхода ПБЦП зависят от характера течения заболевания и его стадии. При бессимптомном течении больные могут жить 10, 15 или 20 лет, а пациенты с клиническими проявлениями недуга – около 7-8 лет.
Причиной смерти больного с ПБЦП могут становиться кровотечения из варикозно расширенных вен желудка и пищевода, а на терминальной стадии заболевания смерть наступает из-за печеночной недостаточности.
При своевременно начатом и эффективном лечении пациенты с ПБЦП имеют нормальную продолжительность жизни.
К какому врачу обратиться
При появлении зуда кожных покровов, болей в области печени, ксантом, болей в костях и выраженной усталости рекомендуется обратиться к гепатологу или гастроэнтерологу. Для подтверждения диагноза пациенту назначаются биохимические и иммунологические анализы крови, УЗИ, МРХПГ, ФГДС, биопсия печени и другие инструментальные методы обследования. При необходимости трансплантации печени рекомендуется консультация хирурга-трансплантолога.
Первичный билиарный цирроз печени сопровождается разрушением внутрипеченочных протоков и приводит к хроническому холестазу. Заболевание развивается длительно и итогом его терминальной стадии становится цирроз печени, приводящий к печеночной недостаточности. Лечение этого недуга должно начинаться как можно раньше. В терапии применяются препараты для уменьшения проявлений заболевания и замедления его развития. При присоединении осложнений может рекомендоваться пересадка печени.
|
Как болит печень, симптомы у мужчин и женщин |
Medinfo.club
Портал о Печени
Почему болит печень у человека, признаки и как лечить
Может ли болеть печень?
Печень является самым тяжелым органом пищеварения и самой большой железой, она расположена в правом подреберье. Многие люди за всю свою жизнь не знают, как болит этот орган. Если же болит печень у человека, то это свидетельствует в первую очередь о серьезных нарушениях в работе этого органа.
Причины боли в печени провоцируются различными ситуациями – как патологическими, так и естественными. Например, при циррозе признаки болей в печени возникают из-за некроза гепатоцитов, а при переедании жирной пищи правый бок будет болеть лишь некоторое время, пока не справится с повышенной пищевой нагрузкой.
Стоит отметить, что эта железа является самым стойким к боли органом – если печень болит, то это результат серьезных заболеваний. Именно поэтому врачи рекомендуют не затягивать с визитом в клинику, если появилась резкая боль в печени, или долгое время в правом подреберье сохраняются тягостные ощущения. Причины болезненности в железе можно определить после тщательного обследования.
Как правило, сильные боли в печени возникают на поздней стадии тяжелых патологий, таких как гепатит, циррозное поражение паренхимы и рак. Может ли болеть печень, если она лишена нервных окончаний? Появление печеночной боли возникает из-за растяжения ее капсулы – все нервные окончания сосредоточены в ее оболочке, которая и реагирует на заболевание появлением неприятных ощущений.
Естественные причины, не связанные с заболеваниями
Не только болезни печени могут спровоцировать неприятные ощущения в правом подреберье. Есть еще т. н. естественные причины, по которым проявления недуга не заставляют себя ждать. Патологических процессов в железе в таком случае не наблюдается, но болезненность возникают такая, словно она поражена заболеванием. Возникают такие ощущения по следующим причинам:
- плотный перекус и физическая нагрузка быстро вызывают боль в правом боку, отчего физическую активность приходится прекращать. Возникает эта ситуация из-за переполнения органа кровью и растягивания капсулы. При устранении физической нагрузки через некоторое время дискомфорт проходит;
- неприятные ощущения в месте расположения железы возникают из-за длительных диет, которыми злоупотребляют девушки, желающие похудеть;
- провоцируют дискомфорт и алкогольные возлияния, преобладание в питании слишком жирных блюд, на фоне чего развивается холецистит – именно это заболевание становится причиной болезненности в правой стороне. Такие симптомы у мужчин появляются чаще, чем у женщин, поскольку именно сильный пол чаще грешит несоблюдением правильного пищевого рациона;
- отсутствие пищи, если человек ходит долгое время голодный;
- боли в печени возникают из-за ограничения двигательной активности, что приводит к застаиванию желчи и появлению камней. Возникает такое состояние при необходимости долго лежать (длительное послеоперационное восстановление), мало двигаться (переломы конечностей);
- спровоцировать боли в печени могут и некоторые препараты, которые на длительное время назначаются пациенту (например, антибиотики, оральные контрацептивы);
- беременность хотя и является физиологичным процессом, тем не менее, создает повышенную нагрузку на орган, из-за чего будущая мама может заболеть холециститом.
Эти причины, вызывающие печёночные боли, важно правильно распознать, проверить диагноз и устранить. Особое лечение здесь не требуется, если только не развились сопутствующие патологии.
Болезни, которые могут быть причиной боли
Самые опасные симптомы боли в печени возникают из-за заболеваний, непосредственно затрагивающих этот орган. Увеличивают шансы на дискомфорт в железе такие патологии, как мононуклеоз, гепатит различных видов. Встречаются и паразитарные заражения, что также провоцирует неприятные ощущения в правом боку.
Может болеть печень и по причине врожденных нарушений, которые до некоторого времени развиваются бессимптомно, а потом могут проявиться у взрослого.
Наиболее частая патология, которая провоцирует болезненность, – холецистит. При этой патологии поражается желчный пузырь, но какие симптомы провоцирует холецистит, такие возникают и в самой железе.
Сильная боль в железе возникает и по причине токсических отравлений, развития злокачественного опухолевого новообразования.
Как определить, что тревожит именно печень?
Зная, как именно тревожит орган и где болит и тянет печень, можно диагностировать патологию, ставшую причиной дискомфорта. Для определенного заболевания характерен свой тип неприятных ощущений. Как узнать, что болит именно печень? Можно воспользоваться примерной таблицей, однако причины дискомфорта точно установить поможет только лечащий врач после тщательно собранного анамнеза и обследования.
| Признаки | Диагностика |
| При мононуклеозе печень увеличена, возникают неприятные тягостные ощущения в правом подреберье, диагноз ставится на основе другим симптомов, типичных для мононуклеоза | Мононуклеоз |
| При этом заболевании орган реагирует острыми ощущениями на начальной стадии заболевания, а при хроническом развитии происходит затухание болей, вплоть до их исчезновения. Традиционно дискомфорт располагается в правом подреберье. | Гепатит |
| При паразитарном поражении неприятные ощущения находятся не только в правом боку, но и проявляются даже плече и под лопаткой. При колющих болях их нельзя уменьшить анальгетиками – это свидетельствует о перекрытии протоков паразитами. | Паразитарные поражения |
| При поликистозе возникает острая боль, но только тогда, когда кисты вырастают до больших размеров и перекрывают желчные протоки. В этом случае желчь растягивает орган и вызывает сильнейшие боли, которые нельзя облегчить анальгетиками. | Поликистоз желчевыводящих путей |
| При гипотонии желчного пузыря боли не отличаются интенсивностью, ноющая боль в печени не усугубляется, а иногда может исчезать совсем, оставляя после себя тягостные ощущения в правом боку, не принося облегчения после таблеток. | Холецистит |
| Начальные признаки отравления токсинами сопровождаются рвотой и тошнотой, но при попадании токсинов симптоматика усугубляется – правый бок начинает болеть интенсивно, схваткообразно. У детей симптомы отравления возникают быстрее, нежели у взрослых, и протекают тяжелее, а сильная боль в печени не унимается. | Тяжелое отравление токсинами |
| При амилоидозе проявляется умеренная боль, распознать патологию можно по характерному увеличению размеров железы и ее уплотнению. Недуг маскируется под панкреатит, поэтому важна дифференциальная диагностика. Правильно распознанные симптомы – залог эффективного лечения. | Амилоидоз |
| Дискомфорт носит умеренный характер, чаще всего он не проходит полностью, а может лишь ослабевать. Для патологии характерно увеличение размеров и уплотнение ее консистенции. Распознать симптомы можно после дифференциальной диагностики. | Ожирение |
| Боли у людей с карциномой появляются на позднем этапе, когда опухоль серьезно нарушает деятельность органа и перекрывает желчевыводящие протоки. В этих случаях неприятные ощущения не проходят, а в правом подреберье постоянно ноет и болит. | Злокачественное новообразование |
Что делать при болях?
При появлении боли в печени лечения без врачебного осмотра лучше не начинать. Также не стоит принимать анальгетики и спазмолитики, которые могут спутать картину происходящего. Таблетку может принять только ребенок, которому терпеть боль бывает невмоготу и нужно снять боль в печени.
Как снять боль при острых ощущениях без таблеток и что делать с болью в печени при отсутствии квалифицированной помощи? В данном случае можно приложить лед к правому боку и дожидаться осмотра врача. При болях в печени должна быть оказана первая помощь в клинике, где есть возможность провести аппаратную диагностику состояния пациента, сделать узи, мрт или кт. Там же убирают острую симптоматику, оценив симптомы и лечение недуга на данном этапе.
Если болит печень, стоит безотлагательно обращаться в клинику, а в нерабочее время – вызвать скорую помощь и госпитализироваться в ближайшее дежурное учреждение. Там после обследования можно установить причины, почему болит печень, какое нужно лечение и где его осуществить. Как лечить недуг может порекомендовать только врач, самостоятельные назначения каких-либо препаратов категорически исключены.
Лечение
Зачастую пациенты не знаю, как болит печень, где находится и как определить характер дискомфортных ощущений. Как понять, болит ли печень или это симптомы другой патологии? Если печень ноет, то это будет сопровождаться тягостными ощущениями с правой стороны, расстройствами пищеварения, особенно при употреблении жирной пищи. Самостоятельно пациент не может выявить недуг, а может лишь указать, с какой стороны наблюдается дискомфорт, и какие ощущения он испытывает, сильно или нет ноет орган. Дальнейшая диагностика остается за врачом.
Часть патологий железы можно лечить в домашних условиях. Например, при алкогольном поражении улучшения наступают уже через 1,5-2 месяца здорового образа жизни. Лечить дома можно и инфекционный мононуклеоз, и хронический гепатит, но под контролем врача.
Пациенты с гепатитами находятся только в клинике, поскольку симптомы недуга могут проявляться такими признаками, которые устраняются только введением специальных препаратов.
Врожденные патологии органа, как правило, лечения не требуют, а необходим лишь контроль за состоянием здоровья пациента.
При таких патологиях, как опухоли, холецистит, цирроз, может понадобиться оперативное лечение.
Профилактика
Что касается профилактики патологий печени, то здесь важно дать несколько советов:
- уберите жирное из рациона и орган не будет испытывать перегрузки. Подробнее о диете при болезнях печени читайте здесь;
- если железа ослаблена вследствие каких-либо патологий, меняйте рацион поэтапно, чтобы не вызвать стресс;
- нужно убрать алкоголь – основной виновник патологий;
- если железа начала болеть – не оттягивайте визита к врачу;
- соблюдайте правила гигиены, чтобы не стать жертвой паразитарного поражения;
- избегайте контакта с токсинами – как только состояние здоровья начнет ухудшаться, работу нужно прекратить и выпить адсорбенты.
Похвастаться тем, что они не знают, где находится и как болит главный орган пищеварения, могут те люди, которые правильно питаются, следят за своим здоровьем, не курят и не употребляют алкоголь.
Medinfo.club
Портал о Печени

Почему болит печень у человека, признаки и как лечить
Может ли болеть печень?
Печень является самым тяжелым органом пищеварения и самой большой железой, она расположена в правом подреберье. Многие люди за всю свою жизнь не знают, как болит этот орган. Если же болит печень у человека, то это свидетельствует в первую очередь о серьезных нарушениях в работе этого органа.
Причины боли в печени провоцируются различными ситуациями – как патологическими, так и естественными. Например, при циррозе признаки болей в печени возникают из-за некроза гепатоцитов, а при переедании жирной пищи правый бок будет болеть лишь некоторое время, пока не справится с повышенной пищевой нагрузкой.
Стоит отметить, что эта железа является самым стойким к боли органом – если печень болит, то это результат серьезных заболеваний. Именно поэтому врачи рекомендуют не затягивать с визитом в клинику, если появилась резкая боль в печени, или долгое время в правом подреберье сохраняются тягостные ощущения. Причины болезненности в железе можно определить после тщательного обследования.
Как правило, сильные боли в печени возникают на поздней стадии тяжелых патологий, таких как гепатит, циррозное поражение паренхимы и рак. Может ли болеть печень, если она лишена нервных окончаний? Появление печеночной боли возникает из-за растяжения ее капсулы – все нервные окончания сосредоточены в ее оболочке, которая и реагирует на заболевание появлением неприятных ощущений.
Естественные причины, не связанные с заболеваниями
Не только болезни печени могут спровоцировать неприятные ощущения в правом подреберье. Есть еще т. н. естественные причины, по которым проявления недуга не заставляют себя ждать. Патологических процессов в железе в таком случае не наблюдается, но болезненность возникают такая, словно она поражена заболеванием. Возникают такие ощущения по следующим причинам:
- плотный перекус и физическая нагрузка быстро вызывают боль в правом боку, отчего физическую активность приходится прекращать. Возникает эта ситуация из-за переполнения органа кровью и растягивания капсулы. При устранении физической нагрузки через некоторое время дискомфорт проходит;
- неприятные ощущения в месте расположения железы возникают из-за длительных диет, которыми злоупотребляют девушки, желающие похудеть;
- провоцируют дискомфорт и алкогольные возлияния, преобладание в питании слишком жирных блюд, на фоне чего развивается холецистит – именно это заболевание становится причиной болезненности в правой стороне. Такие симптомы у мужчин появляются чаще, чем у женщин, поскольку именно сильный пол чаще грешит несоблюдением правильного пищевого рациона;
- отсутствие пищи, если человек ходит долгое время голодный;
- боли в печени возникают из-за ограничения двигательной активности, что приводит к застаиванию желчи и появлению камней. Возникает такое состояние при необходимости долго лежать (длительное послеоперационное восстановление), мало двигаться (переломы конечностей);
- спровоцировать боли в печени могут и некоторые препараты, которые на длительное время назначаются пациенту (например, антибиотики, оральные контрацептивы);
- беременность хотя и является физиологичным процессом, тем не менее, создает повышенную нагрузку на орган, из-за чего будущая мама может заболеть холециститом.
Эти причины, вызывающие печёночные боли, важно правильно распознать, проверить диагноз и устранить. Особое лечение здесь не требуется, если только не развились сопутствующие патологии.
Болезни, которые могут быть причиной боли
Самые опасные симптомы боли в печени возникают из-за заболеваний, непосредственно затрагивающих этот орган. Увеличивают шансы на дискомфорт в железе такие патологии, как мононуклеоз, гепатит различных видов. Встречаются и паразитарные заражения, что также провоцирует неприятные ощущения в правом боку.
Может болеть печень и по причине врожденных нарушений, которые до некоторого времени развиваются бессимптомно, а потом могут проявиться у взрослого.
Наиболее частая патология, которая провоцирует болезненность, – холецистит. При этой патологии поражается желчный пузырь, но какие симптомы провоцирует холецистит, такие возникают и в самой железе.
Сильная боль в железе возникает и по причине токсических отравлений, развития злокачественного опухолевого новообразования.
Как определить, что тревожит именно печень?
Зная, как именно тревожит орган и где болит и тянет печень, можно диагностировать патологию, ставшую причиной дискомфорта. Для определенного заболевания характерен свой тип неприятных ощущений. Как узнать, что болит именно печень? Можно воспользоваться примерной таблицей, однако причины дискомфорта точно установить поможет только лечащий врач после тщательно собранного анамнеза и обследования.
| Признаки | Диагностика |
| При мононуклеозе печень увеличена, возникают неприятные тягостные ощущения в правом подреберье, диагноз ставится на основе другим симптомов, типичных для мононуклеоза | Мононуклеоз |
| При этом заболевании орган реагирует острыми ощущениями на начальной стадии заболевания, а при хроническом развитии происходит затухание болей, вплоть до их исчезновения. Традиционно дискомфорт располагается в правом подреберье. | Гепатит |
| При паразитарном поражении неприятные ощущения находятся не только в правом боку, но и проявляются даже плече и под лопаткой. При колющих болях их нельзя уменьшить анальгетиками – это свидетельствует о перекрытии протоков паразитами. | Паразитарные поражения |
| При поликистозе возникает острая боль, но только тогда, когда кисты вырастают до больших размеров и перекрывают желчные протоки. В этом случае желчь растягивает орган и вызывает сильнейшие боли, которые нельзя облегчить анальгетиками. | Поликистоз желчевыводящих путей |
| При гипотонии желчного пузыря боли не отличаются интенсивностью, ноющая боль в печени не усугубляется, а иногда может исчезать совсем, оставляя после себя тягостные ощущения в правом боку, не принося облегчения после таблеток. | Холецистит |
| Начальные признаки отравления токсинами сопровождаются рвотой и тошнотой, но при попадании токсинов симптоматика усугубляется – правый бок начинает болеть интенсивно, схваткообразно. У детей симптомы отравления возникают быстрее, нежели у взрослых, и протекают тяжелее, а сильная боль в печени не унимается. | Тяжелое отравление токсинами |
| При амилоидозе проявляется умеренная боль, распознать патологию можно по характерному увеличению размеров железы и ее уплотнению. Недуг маскируется под панкреатит, поэтому важна дифференциальная диагностика. Правильно распознанные симптомы – залог эффективного лечения. | Амилоидоз |
| Дискомфорт носит умеренный характер, чаще всего он не проходит полностью, а может лишь ослабевать. Для патологии характерно увеличение размеров и уплотнение ее консистенции. Распознать симптомы можно после дифференциальной диагностики. | Ожирение |
| Боли у людей с карциномой появляются на позднем этапе, когда опухоль серьезно нарушает деятельность органа и перекрывает желчевыводящие протоки. В этих случаях неприятные ощущения не проходят, а в правом подреберье постоянно ноет и болит. | Злокачественное новообразование |
Что делать при болях?
При появлении боли в печени лечения без врачебного осмотра лучше не начинать. Также не стоит принимать анальгетики и спазмолитики, которые могут спутать картину происходящего. Таблетку может принять только ребенок, которому терпеть боль бывает невмоготу и нужно снять боль в печени.
Как снять боль при острых ощущениях без таблеток и что делать с болью в печени при отсутствии квалифицированной помощи? В данном случае можно приложить лед к правому боку и дожидаться осмотра врача. При болях в печени должна быть оказана первая помощь в клинике, где есть возможность провести аппаратную диагностику состояния пациента, сделать узи, мрт или кт. Там же убирают острую симптоматику, оценив симптомы и лечение недуга на данном этапе.
Если болит печень, стоит безотлагательно обращаться в клинику, а в нерабочее время – вызвать скорую помощь и госпитализироваться в ближайшее дежурное учреждение. Там после обследования можно установить причины, почему болит печень, какое нужно лечение и где его осуществить. Как лечить недуг может порекомендовать только врач, самостоятельные назначения каких-либо препаратов категорически исключены.
Лечение
Зачастую пациенты не знаю, как болит печень, где находится и как определить характер дискомфортных ощущений. Как понять, болит ли печень или это симптомы другой патологии? Если печень ноет, то это будет сопровождаться тягостными ощущениями с правой стороны, расстройствами пищеварения, особенно при употреблении жирной пищи. Самостоятельно пациент не может выявить недуг, а может лишь указать, с какой стороны наблюдается дискомфорт, и какие ощущения он испытывает, сильно или нет ноет орган. Дальнейшая диагностика остается за врачом.
Часть патологий железы можно лечить в домашних условиях. Например, при алкогольном поражении улучшения наступают уже через 1,5-2 месяца здорового образа жизни. Лечить дома можно и инфекционный мононуклеоз, и хронический гепатит, но под контролем врача.
Пациенты с гепатитами находятся только в клинике, поскольку симптомы недуга могут проявляться такими признаками, которые устраняются только введением специальных препаратов.
Врожденные патологии органа, как правило, лечения не требуют, а необходим лишь контроль за состоянием здоровья пациента.
При таких патологиях, как опухоли, холецистит, цирроз, может понадобиться оперативное лечение.
Профилактика
Что касается профилактики патологий печени, то здесь важно дать несколько советов:
- уберите жирное из рациона и орган не будет испытывать перегрузки. Подробнее о диете при болезнях печени читайте здесь;
- если железа ослаблена вследствие каких-либо патологий, меняйте рацион поэтапно, чтобы не вызвать стресс;
- нужно убрать алкоголь – основной виновник патологий;
- если железа начала болеть – не оттягивайте визита к врачу;
- соблюдайте правила гигиены, чтобы не стать жертвой паразитарного поражения;
- избегайте контакта с токсинами – как только состояние здоровья начнет ухудшаться, работу нужно прекратить и выпить адсорбенты.
Похвастаться тем, что они не знают, где находится и как болит главный орган пищеварения, могут те люди, которые правильно питаются, следят за своим здоровьем, не курят и не употребляют алкоголь.
|
Таблетки для печени и желчевыводящих путей Ху Ган Пиан (Hugan Pian) (100 шт |
Таблетки для печени и желчевыводящих путей Ху Ган Пиан (Hugan Pian) (100 шт.)
 Добавить в корзину
Добавить в корзину (917 RUR)
В настоящее время все большее число людей предпочитают пользоваться натуральными медпрепаратами, которые изготовлены из ингредиентов растительного и животного происхождения. И это вполне объяснимо. Хотя эти препараты действуют не так быстро по сравнению с синтетическими химическими лекарствами, но они для организма намного более безопасны и не имеют побочных вредных эффектов, кроме того, результат их воздействия на организм сохраняется более продолжительное время.
 Чем страшны болезни печени?
Чем страшны болезни печени?
80% ЗАБОЛЕВАНИЙ ПЕЧЕНИ ПРОТЕКАЮТ БЕССИМПТОМНО, А ЭТО СТРЕМИТЕЛЬНО ПРИВОДИТ К СТРАШНЫМ ПОСЛЕДСТВИЯМ!
Вам кажется, что вылечить тяжелые заболевания печени невозможно?
Много способов перепробовано, но ничего не помогает? И Вы готовы воспользоваться любой возможностью, которая подарит хорошее самочувствие! Вы даже уже стали подумать об операции и применении жестких химпрепаратов, смирившись с целым рядом вредных побочных результатов? Оно и понятно, ведь уже нет никакой мочи терпеть такие симптомы как:
- боль и тяжесть в правом подреберье;
- расстройства пищеварения, тошнота и рвота;
- кожный зуд, тусклый желтосерый оттенок кожи и белков глаз;
- красная моча и светлый кал;
- общая интоксикация организма, слабость;
- быстрая утомляемость, плохой аппетит.
И это совсем не полный перечень возможных признаков патологии печени … А какими ужасающими для вас могут быть последствия этого заболевания! Затягивать его лечение никак нельзя. Поэтому мы рекомендуем Вам китайские травяные таблетки Ху Ган Пиан (Hugan Pian).
Таблетки Ху Ган Пиан (Hugan Pian) для лечения заболеваний печени и желчевыводящих путей
Печень – это главный орган, который очищает наш организм от всех токсинов, то есть на его на долю приходится такая важная миссия как дезинтоксикация организма. И если печень перестает работать правильно, то происходит отравление организма. Поэтому при патологии этого органа крайне важной и жизненно необходимой является процедура его восстановления. Тут нам на помощь могут прийти китайские таблетки Hugan Pian.
 Средств для лечения, восстановления и очистки печени достаточно много, но таблетки Hugan Pian обладают явно выраженным протекторным и восстанавливающим клетки печени действием, эффективны при лечении печеночных патологий различного происхождения. Это средство, которое буквально творит чудеса и помогает вылечиться больным. Тем более, что Hugan Pian имеет, в основном, растительное происхождение – это уникальная композиция нескольких целебных растений и экстракта свиной желчи, которая полностью безопасна для человеческого организма.
Средств для лечения, восстановления и очистки печени достаточно много, но таблетки Hugan Pian обладают явно выраженным протекторным и восстанавливающим клетки печени действием, эффективны при лечении печеночных патологий различного происхождения. Это средство, которое буквально творит чудеса и помогает вылечиться больным. Тем более, что Hugan Pian имеет, в основном, растительное происхождение – это уникальная композиция нескольких целебных растений и экстракта свиной желчи, которая полностью безопасна для человеческого организма.
 Таблетки "Ху Ган Пиан" усиливают процессы регенерации клеток печени и способствуют восстановлению ее тканей, устраняют нарушения в работе желудочно-кишечного тракта, селезёнки, улучшают пищеварение, нормализуют стул, защищают клетки печени от повреждения из-за приема алкоголя, лекарств, влияния плохой экологии. Оказывают хороший терапевтический эффект при жировой дистрофии печени, печёночной недостаточности, дискинезии желчевыводящих путей, улучшают состояние при плохом аппетите, вздутии живота, нарушении пищеварения.
Таблетки "Ху Ган Пиан" усиливают процессы регенерации клеток печени и способствуют восстановлению ее тканей, устраняют нарушения в работе желудочно-кишечного тракта, селезёнки, улучшают пищеварение, нормализуют стул, защищают клетки печени от повреждения из-за приема алкоголя, лекарств, влияния плохой экологии. Оказывают хороший терапевтический эффект при жировой дистрофии печени, печёночной недостаточности, дискинезии желчевыводящих путей, улучшают состояние при плохом аппетите, вздутии живота, нарушении пищеварения.
Основное действие китайских таблеток для печени Ху Ган Пиан (Hugan Pian):
 восстанавливают и усиливают процессы регенерации тканей печени
восстанавливают и усиливают процессы регенерации тканей печени- восстанавливают функцию печени и желчного пузыря, нормализуют желчеобразование
- уменьшают вязкость желчи, убирая застойные явления в печени
- защищают печень от токсического влияния промышленных ядов и лекарственных препаратов, предотвращают ее повреждение из-за приема алкоголя
- нормализуют биохимические показатели крови
- оказывают противовоспалительное действие
- улучшают пищеварение
- устраняют чувство тяжести в правом боку, вздутие живота, нормализуют стул
Кроме этого, после применения таблеток Ху Ган Пиан:
- пропадает тошнота, возвращается аппетит
- исчезает давление и тяжесть в правом подреберье
- живот не болит, уходят запоры
- повышается работоспособность, пропадает вялость, усталость и апатия
- улучшается цвет лица, кожа становится чище
- нормализуется сон
- проходят головные боли.




 АКТИВНЫЕ КОМПОНЕНТЫ ПРЕПАРАТА ХУ ГАН ПИАН УСТРАНЯЮТ ПРИЧИНЫ ПОВРЕЖДЕНИЯ И ВОССТАНАВЛИВАЮТ КЛЕТКИ ПЕЧЕНИ!
АКТИВНЫЕ КОМПОНЕНТЫ ПРЕПАРАТА ХУ ГАН ПИАН УСТРАНЯЮТ ПРИЧИНЫ ПОВРЕЖДЕНИЯ И ВОССТАНАВЛИВАЮТ КЛЕТКИ ПЕЧЕНИ!
| /kitayskaya-apteka-kostanay.asia.kz/uploads/8971/7438/image/s_s_s_r_r_r_r_-r_s_r_s_r_r_s_-2.png" /> |
Главным компонентом средства являются корни володушки, прошедшие специальную обработку. Растение володушка издревле используется при лечении недугов печени, пищеварительной и мочеполовой систем.  Обладая желчегонным действием, она нормализует работу печени и желчного пузыря. Учитывыя способность володушки регенерировать клетки печени, ее издавна рекомендуют больным для восстановления при таких неутешительных диагнозах как хронический гепатит и цирроз печени.
Обладая желчегонным действием, она нормализует работу печени и желчного пузыря. Учитывыя способность володушки регенерировать клетки печени, ее издавна рекомендуют больным для восстановления при таких неутешительных диагнозах как хронический гепатит и цирроз печени.
Кроме высушенных корней володушки в состав средства входят:
- володушка серповидная
- полынь волосяная
- вайда красильная
- лимонник китайский
- порошок свиной желчи
- фасоль золотистая
Китайские таблетки Ху Ган Пиан (Hugan Pian) для печени –
ПОЗВОЛЯТ ВАМ ВОССТАНОВИТЬ ПЕЧЕНЬ И ВЕРНУТЬ ЗДОРОВУЮ ЖИЗНЬ!

Наличие: В наличии
Доставка препаратов / товаров осуществляется курьером, либо по почте
 Доставка КУРЬЕРОМ осуществляется в городах Костанай, Рудный и в пос.Затобольск, Мичурин, Заречное, Красный партизан, Заречное при заказе товара на сумму от 2000 тенге. При заказе от 5000 тенге доставка осуществляется бесплатно, от 2000 до 5000 тенге – стоимость доставки от 500 до 1000 тенге в зависимости от расстояния. Оплата при получении товара наличными курьеру.
Доставка КУРЬЕРОМ осуществляется в городах Костанай, Рудный и в пос.Затобольск, Мичурин, Заречное, Красный партизан, Заречное при заказе товара на сумму от 2000 тенге. При заказе от 5000 тенге доставка осуществляется бесплатно, от 2000 до 5000 тенге – стоимость доставки от 500 до 1000 тенге в зависимости от расстояния. Оплата при получении товара наличными курьеру.
Доставка ПОЧТОЙ осуществляется по Казахстану и России при условии заказа товаров на сумму не менее 5000 тенге (2000 рублей). Воспользовавшись кнопками "Добавить в корзину" или "Оформить заказ" на странице товара, сначала надо сделать заказ, оплатить стоимость товара и стоимость доставки (1000 тенге / 1000 руб.) и сообщить об оплате.
Также Вы можете приобрести препарат / товар непосредственно в аптеке "Тибетский монах" по одному из адресов в Костанае и Рудном:
Костанай, пр. Аль-Фараби, 65, "ЦУМ", 10.00-21.30 без выходных (1 этаж, около Каспи-Банка слева со стороны пр.Абая)
Костанай, пр. Абая 34а, ТРЦ "Емшан", 10.00-20.00 без выходных (главный вход, 1 этаж, бутик слева)
Рудный, ул. 50 лет октября, 66, рынок «Бакбак», торговый павильон 5а, 10.00-18.00 без выходных
Оставить / прочитать отзывы о данном лечебном препарате (средстве) аптеки "Тибетский монах", Костанай - Рудный
Лечебные пилюли, таблетки, капсулы, порошки от разных болезней
Таблетки-пилюли Xiaoyan L >Препарат восстанавливает функции желчного пузыря и нормализует выделение желчи. Биодобавка из растительных компонентов для лечения болезней желчного пузыря и желчных протоков (холецистит, холангит, дискинезия желчевыводящих путей, желчнокаменная болезнь)

Капсулы Shenjindan Jiaonang от артрита, невралгии седалищного нерва, шейного спондилеза, 60 шт.

Жевательные таблетки Цзинь Гай Ба из морской водоросли с кальцием, магнием, цинком, селеном, витамином D3, 120 шт.

Капсулы для набора мышечной массы «Samyun Wan (Самюн Ван)», 20 шт.

Приглашаем на шопинг в магазин стоковой и секонд-хенд одежды «Shop Garderob»


 «Shop Garderob» предлагает одежду, аксессуары к одежде, обувь, головные уборы известных брендов ZARA, H&M, Levis, Next, Puma, Reebok, Mexx и других.
«Shop Garderob» предлагает одежду, аксессуары к одежде, обувь, головные уборы известных брендов ZARA, H&M, Levis, Next, Puma, Reebok, Mexx и других.- Наши товары – напрямую из европейских стоков (остатки коллекций, не распроданные за сезон) или секонд-хендов высшей категории Крем, Люкс и Экстра. Это фирменные вещи высокого качества – либо совершенно новые, либо ношенные, но без следов износа.
- Вас удивят наши цены и скидки и НЕДЕЛЬНЫЙ ЦЕНОПАД: в субботу – новый завоз товара, а с воскресенья до пятницы цена ежедневно падает на 10%, доходя в пятницу до 60% скидки от субботней цены. Подробнее здесь.
«Shop Garderob» открылся 1 декабря! Мы располагаемся в ТЦ «Апельсин», 2 этаж, объединенный бутик 1, 3, 14. Наши контакты здесь. Все подробности на сайте Магазин стоковой и секонд-хенд одежды «Shop Garderob», Костанай».
Сток и секонд-хенд – новый тренд современной моды
Если вы стремитесь выглядеть стильно и модно и при этом не хотите тратить много денег, то магазин Shop Garderob – это то, что вам нужно!
|
Способ лечения метастазов в печень рака желудка и толстой кишки |
Способ лечения метастазов в печень рака желудка и толстой кишки
ИЗОБРЕТЕНИЕ
Патент Российской Федерации RU2470675
Область деятельности(техники), к которой относится описываемое изобретение
Изобретение относится к медицине, а именно к онкологии, и может быть использовано в комплексном лечении метастазов в печень, в частности, рака желудка и толстой кишки.
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
 Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ высокочастотной термодеструкции в лечении метастатических опухолей печени (см. Перфилов А.А. Экспериментально-клиническое обоснование высокочастотной термодеструкции в лечении нерезектабельных злокачественных первичных и метастатических опухолей печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2006). Способ заключается в том, что больным проводилось оперативное вмешательство и высокочастотная термодеструкция метастазов в печень с помощью сконструированного аппарата. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако высокочастотная термодеструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели средней продолжительности жизни больных.
Известен способ электролизной деструкции в лечении метастатических опухолей печени (см. Морозов А.Н. Электролизная деструкция злокачественных нерезектабельных новообразований печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2009). Способ заключается в том, что больным проводилось оперативное вмешательство и локальная электролизная деструкция метастазов в печень. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако локальная электролизная деструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели выживаемости больных, улучшение результатов только при первичном раке печени.
Известен способ хирургической химиотерапии в профилактике рецидивов рака, выбранный нами в качестве прототипа (См. Сидоренко Ю.С., Орловская Л.А., Солдаткина Н.В. и соавт. Методика хирургической химиотерапии на аутосредах организма во время операций по поводу злокачественных опухолей молочной железы и толстой кишки. // Хирургия 10, 2006, С.27-29). Способ заключается в том, что во время операции, после удаления опухоли, например молочной железы или толстой кишки, ложе опухоли инфильтрируют аутоплазмой с химиопрепаратами. Показано достоверное снижение числа местных рецидивов опухоли.
Однако способ разработан для лечения опухолей молочной железы и толстой кишки и не может быть использован при лечении метастазов в печень рака желудка и толстой кишки.
Целью изобретения является улучшение результатов лечения метастазов в печень рака желудка и толстой кишки.
Поставленная цель достигается тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является новым, так как оно неизвестно в области медицины при лечении метастазов в печень рака желудка и толстой кишки.
Новизна изобретения заключается в том, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Таким образом, радиочастотная термоаблация метастазов в печень, внутритканевая химиотерапия на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенная на форменных элементах крови способствуют улучшению результатов лечения метастазов в печень рака желудка и толстой кишки.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является промышленно применимым, так как может быть использовано в здравоохранении, медицинских учреждениях онкологического профиля, диспансерах, научно-исследовательских онкологических институтах.
Примеры конкретного применения «Способа лечения метастазов в печень рака желудка и толстой кишки» на больных
Пример 1. Больной Слюнько В.Н., 1948 года рождения, история болезни 14067/е, поступил в отделение общей онкологии РНИОИ 5.9.09 с диагнозом «опухоль сигмовидной кишки, метастаз в левой доле печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на запоры, похудание. Болеет в течение 4 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ.
При фиброколоноскопии в поликлинике РНИОИ обнаружена опухоль сигмовидной кишки. При УЗИ - метастаз в левой доле печени 3 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 9.09.09 выполнена операция - резекция сигмовидной кишки. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастаза в печень под ультразвуковым контролем, в ложе подвергшегося деструкции метастаза введено 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 392541-48 умеренно дифференцированная аденокарцинома с инвазией всех слоев стенки кишки, в лимфоузлах брыжейки - метастазы рака. Послеоперационный диагноз: рак сигмовидной кишки, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 21.9.09 в удовлетворительном состоянии.
Пример 2. Больной Локтионов С.Н., 1950 года рождения, история болезни 19142/е, поступил в отделение общей онкологии РНИОИ 21.11.09 с диагнозом «опухоль желудка, метастазы в печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на рвоту, похудание. Болеет в течение 7 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ. При фиброгастроскопии в поликлинике РНИОИ обнаружена опухоль выходного отдела желудка. При УЗИ - метастаз в левой доле печени 3,5 см и в правой доле печени 2,7 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 25.11.09 выполнена операция - дистальная субтотальная резекция желудка. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастазов в печень под ультразвуковым контролем, в ложе подвергшихся деструкции метастазов введено по 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 841932-38 слизеобразующая аденокарцинома с инвазией всех слоев стенки желудка, в лимфоузлах сальников - метастазы рака. Послеоперационный диагноз: рак желудка, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 7.12.09 в удовлетворительном состоянии. При явках в РНИОИ в течение 9 месяцев после лечения данных за рецидив и метастазы не обнаружено. Самочувствие больного удовлетворительное.
Предлагаемым способом пролечено 9 больных раком желудка и 8 больных раком толстой кишки. Применение радиочастотной термоаблации метастазов в печень, внутритканевой химиотерапии на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенной на форменных элементах крови не вызывают изменений в общем, биохимическом анализе крови, отличаются низкой токсичностью, не нарушают процессов послеоперационного заживления ран. Больные прослежены в интервале от 3 месяцев до 1 года. За период наблюдения не выявлено ни одного случая прогрессирования опухоли.
Технико-экономическая эффективность способа лечения метастазов в печень рака желудка и толстой кишки заключается в том, что использование способа позволяет уменьшить частоту прогрессирования опухоли, способ низко токсичен, прост в исполнении. Способ позволяет проводить комплексное лечение в сжатые сроки, параллельно оперативному вмешательству, уменьшает сроки пребывания больного в стационаре и затраты на лечение метастазов рака.
Формула изобретения
Способ лечения метастазов в печень рака желудка и толстой кишки, включающий операцию, радиочастотную термоаблацию, химиотерапию, отличающийся тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 мин при 37°С; затем выполняют операцию на толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Имя изобретателя: Кит Олег Иванович (RU), Геворкян Юрий Артушевич (RU), Солдаткина Наталья Васильевна (RU), Трифанов Дмитрий Сергеевич (RU), Гречкин Фёдор Николаевич (RU)
Имя патентообладателя: Федеральное государственное бюджетное учреждение "Ростовский научно-исследовательский онкологический институт" Министерства здравоохранения и социального развития Российской Федерации
Почтовый адрес для переписки: 344037, г.Ростов-на-Дону, 14 линия, 63, РНИОИ, рук. отд. научно-мед. информ. и патентовед. О.Г.Ишониной
Дата начала отсчета действия патента: 08.12.2010
Разместил статью: admin
Дата публикации: 27-12-2012, 16:06
Способ лечения метастазов в печень рака желудка и толстой кишки
ИЗОБРЕТЕНИЕ
Патент Российской Федерации RU2470675
Область деятельности(техники), к которой относится описываемое изобретение
Изобретение относится к медицине, а именно к онкологии, и может быть использовано в комплексном лечении метастазов в печень, в частности, рака желудка и толстой кишки.
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
 Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ комбинированного лечения метастазов колоректального рака в печень с использованием адъювантной химиотерапии (см. Поляков А.Н. Комбинированное лечение метастазов колоректального рака в печени: Автореф. дис. канд. мед. наук. Москва, 2009). Способ включает резекцию печени с проведением через 2-8 недель после операции химиотерапии. Первый курс проводили регионарно в печеночную артерию, последующие курсы - внутривенно. Использовали комбинацию 5-фторурацила и лейковорина или оксалиплатина, 5-фторурацила, лейковорина.
Известен способ высокочастотной термодеструкции в лечении метастатических опухолей печени (см. Перфилов А.А. Экспериментально-клиническое обоснование высокочастотной термодеструкции в лечении нерезектабельных злокачественных первичных и метастатических опухолей печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2006). Способ заключается в том, что больным проводилось оперативное вмешательство и высокочастотная термодеструкция метастазов в печень с помощью сконструированного аппарата. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако высокочастотная термодеструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели средней продолжительности жизни больных.
Известен способ электролизной деструкции в лечении метастатических опухолей печени (см. Морозов А.Н. Электролизная деструкция злокачественных нерезектабельных новообразований печени: Автореф. дис. канд. мед. наук. Ростов-на-Дону, 2009). Способ заключается в том, что больным проводилось оперативное вмешательство и локальная электролизная деструкция метастазов в печень. Затем больные получали 5 курсов адъювантной аутогемохимиотерапии 5-фторурацилом и лейковарином.
Однако локальная электролизная деструкция метастазов в печень в сочетании с внутривенной аутогемохимиотерапией не улучшила показатели выживаемости больных, улучшение результатов только при первичном раке печени.
Известен способ хирургической химиотерапии в профилактике рецидивов рака, выбранный нами в качестве прототипа (См. Сидоренко Ю.С., Орловская Л.А., Солдаткина Н.В. и соавт. Методика хирургической химиотерапии на аутосредах организма во время операций по поводу злокачественных опухолей молочной железы и толстой кишки. // Хирургия 10, 2006, С.27-29). Способ заключается в том, что во время операции, после удаления опухоли, например молочной железы или толстой кишки, ложе опухоли инфильтрируют аутоплазмой с химиопрепаратами. Показано достоверное снижение числа местных рецидивов опухоли.
Однако способ разработан для лечения опухолей молочной железы и толстой кишки и не может быть использован при лечении метастазов в печень рака желудка и толстой кишки.
Целью изобретения является улучшение результатов лечения метастазов в печень рака желудка и толстой кишки.
Поставленная цель достигается тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является новым, так как оно неизвестно в области медицины при лечении метастазов в печень рака желудка и толстой кишки.
Новизна изобретения заключается в том, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 минут при 37°C. Затем выполняют операцию на желудке или толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Таким образом, радиочастотная термоаблация метастазов в печень, внутритканевая химиотерапия на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенная на форменных элементах крови способствуют улучшению результатов лечения метастазов в печень рака желудка и толстой кишки.
Изобретение «Способ лечения метастазов в печень рака желудка и толстой кишки» является промышленно применимым, так как может быть использовано в здравоохранении, медицинских учреждениях онкологического профиля, диспансерах, научно-исследовательских онкологических институтах.
Примеры конкретного применения «Способа лечения метастазов в печень рака желудка и толстой кишки» на больных
Пример 1. Больной Слюнько В.Н., 1948 года рождения, история болезни 14067/е, поступил в отделение общей онкологии РНИОИ 5.9.09 с диагнозом «опухоль сигмовидной кишки, метастаз в левой доле печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на запоры, похудание. Болеет в течение 4 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ.
При фиброколоноскопии в поликлинике РНИОИ обнаружена опухоль сигмовидной кишки. При УЗИ - метастаз в левой доле печени 3 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 9.09.09 выполнена операция - резекция сигмовидной кишки. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастаза в печень под ультразвуковым контролем, в ложе подвергшегося деструкции метастаза введено 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 392541-48 умеренно дифференцированная аденокарцинома с инвазией всех слоев стенки кишки, в лимфоузлах брыжейки - метастазы рака. Послеоперационный диагноз: рак сигмовидной кишки, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 21.9.09 в удовлетворительном состоянии.
Пример 2. Больной Локтионов С.Н., 1950 года рождения, история болезни 19142/е, поступил в отделение общей онкологии РНИОИ 21.11.09 с диагнозом «опухоль желудка, метастазы в печени, стадия 4, клиническая группа 2».
При поступлении предъявлял жалобы на рвоту, похудание. Болеет в течение 7 месяцев. Обратился к врачу по месту жительства, направлен в РНИОИ. При фиброгастроскопии в поликлинике РНИОИ обнаружена опухоль выходного отдела желудка. При УЗИ - метастаз в левой доле печени 3,5 см и в правой доле печени 2,7 см. Больной госпитализирован в отделение общей онкологии.
После предоперационной подготовки 25.11.09 выполнена операция - дистальная субтотальная резекция желудка. Интраоперационно внутривенно капельно на собственных форменных элементах крови введено элоксатина 100 мг. Произведена радиочастотная термоаблация метастазов в печень под ультразвуковым контролем, в ложе подвергшихся деструкции метастазов введено по 500 мг 5-фторурацила на аутоплазме. Послеоперационный гистологический анализ 841932-38 слизеобразующая аденокарцинома с инвазией всех слоев стенки желудка, в лимфоузлах сальников - метастазы рака. Послеоперационный диагноз: рак желудка, T3N1M1, стадия 4, клиническая группа 3.
Послеоперационный период протекал гладко, без осложнений. Уровень лейкоцитов, лимфоцитов периферической крови не снижался; отклонений в биохимическом анализе крови, общем анализе мочи не было. Швы сняты на 12 сутки.
Больной выписан 7.12.09 в удовлетворительном состоянии. При явках в РНИОИ в течение 9 месяцев после лечения данных за рецидив и метастазы не обнаружено. Самочувствие больного удовлетворительное.
Предлагаемым способом пролечено 9 больных раком желудка и 8 больных раком толстой кишки. Применение радиочастотной термоаблации метастазов в печень, внутритканевой химиотерапии на аутоплазме в ложе подвергшегося термодеструкции метастаза, внутривенной на форменных элементах крови не вызывают изменений в общем, биохимическом анализе крови, отличаются низкой токсичностью, не нарушают процессов послеоперационного заживления ран. Больные прослежены в интервале от 3 месяцев до 1 года. За период наблюдения не выявлено ни одного случая прогрессирования опухоли.
Технико-экономическая эффективность способа лечения метастазов в печень рака желудка и толстой кишки заключается в том, что использование способа позволяет уменьшить частоту прогрессирования опухоли, способ низко токсичен, прост в исполнении. Способ позволяет проводить комплексное лечение в сжатые сроки, параллельно оперативному вмешательству, уменьшает сроки пребывания больного в стационаре и затраты на лечение метастазов рака.
Формула изобретения
Способ лечения метастазов в печень рака желудка и толстой кишки, включающий операцию, радиочастотную термоаблацию, химиотерапию, отличающийся тем, что в предоперационном периоде у больных берут 200 мл крови, методом центрифугирования из крови выделяют аутоплазму, в первый флакон помещают 5 мл аутоплазмы и химиопрепараты, во второй флакон - оставшиеся форменные элементы крови, плазму и химиопрепараты; отдельно инкубируют флаконы в течение 40 мин при 37°С; затем выполняют операцию на толстой кишке, с начала операции внутривенно, капельно вводят инкубированные форменные элементы крови с химиопрепаратами из второго флакона; затем производят радиочастотную термоаблацию метастазов в печень под ультразвуковым контролем, после завершения которой через инфузионный насос в электрохирургическом устройстве в ложе подвергшегося термодеструкции метастаза вводят инкубированную аутоплазму с химиопрепаратами из первого флакона.
Имя изобретателя: Кит Олег Иванович (RU), Геворкян Юрий Артушевич (RU), Солдаткина Наталья Васильевна (RU), Трифанов Дмитрий Сергеевич (RU), Гречкин Фёдор Николаевич (RU)
Имя патентообладателя: Федеральное государственное бюджетное учреждение "Ростовский научно-исследовательский онкологический институт" Министерства здравоохранения и социального развития Российской Федерации
Почтовый адрес для переписки: 344037, г.Ростов-на-Дону, 14 линия, 63, РНИОИ, рук. отд. научно-мед. информ. и патентовед. О.Г.Ишониной
Дата начала отсчета действия патента: 08.12.2010
Разместил статью: admin
Дата публикации: 27-12-2012, 16:06
|
Цирроз печени |
Цирроз печени — симптомы и лечение
Цирроз печени — это нарушение формы и функциональности структуры печени под воздействием внешних факторов. Чаще заболевание возникает у мужчин, но и у представительниц слабого пола также есть предрасположенность к этой болезни. Это заболевание занимает третье место в мире по смертности. Давайте же выясним самые главные причины возникновения данного заболевания печени.
В первую очередь цирроз печени считается последствием гепатита С. Также злоупотребление алкогольными напитками провоцирует разрушение печени и возникновение цирроза. Можно отметить и то, что болезнь может возникнуть у работников вредных химических заводов выбрасывающих вредные токсины, ведь они в свою очередь оседают на печени и медленно ее разрушают. Если у больного было обнаружено нарушение желчевыводящего оттока, нужно срочно принимать меры, чтобы восстановить его функциональность, так как в течение года эти нарушения приводят к разрушению печени (циррозу).
К проявлениям цирроза печени относятся:
- резкое похудение;
- отсутствие аппетита;
- ухудшение общего состояния;
- боли в животе;
- кожа и глаза желтеют.
Следует отметить, что вредные частицы, которые разрушают печень, двигаются по организму и доходят до головного мозга. Там под их воздействием начинают происходить необратимые процессы, такие как общее ухудшение сознания, нарушение зрения, нарушения в опорно-двигательной системе. Особенно часто под воздействием вредных частиц появляется излишняя сонливость, человек постоянно чувствует слабость и все время находится или в полудреме, или во сне. Разбудить его и заставить бодрствовать очень сложно.
Хочется подчеркнуть, что цирроз печени излечим, но нужно иметь желание лечится, а также устранить причину его возникновения. То есть, если это алкогольный цирроз – забыть про алкоголь, если гепатитный цирроз – принимать противовирусные средства, а еще лучше обратиться в клинику, которая осуществляет лечение гепатита С в Киеве , так как больному следует постоянно находиться под наблюдением врачей.
Что же делать, чтобы избежать такого заболевания? Первое — это вести жизнь без вредных привычек: алкоголя, наркотиков и никотина. В обязательном порядке нужно принимать современную вакцинацию против всех видов гепатитов. При малейшем нарушении функциональности печени, обязательно обратиться к врачу–специалисту. Печень играет роль мощнейшего очистителя в организме. Не забывайте об этом.

Подпишитесь на наш канал в TELEGRAM
Друзья! Подписывайтесь на наш канал в Telegram и будьте всегда в курсе самых последних новостей. Клац и н овости прилетают прямо к Вам в карман!
Цирроз печени — симптомы и лечение
Цирроз печени — это нарушение формы и функциональности структуры печени под воздействием внешних факторов. Чаще заболевание возникает у мужчин, но и у представительниц слабого пола также есть предрасположенность к этой болезни. Это заболевание занимает третье место в мире по смертности. Давайте же выясним самые главные причины возникновения данного заболевания печени.
В первую очередь цирроз печени считается последствием гепатита С. Также злоупотребление алкогольными напитками провоцирует разрушение печени и возникновение цирроза. Можно отметить и то, что болезнь может возникнуть у работников вредных химических заводов выбрасывающих вредные токсины, ведь они в свою очередь оседают на печени и медленно ее разрушают. Если у больного было обнаружено нарушение желчевыводящего оттока, нужно срочно принимать меры, чтобы восстановить его функциональность, так как в течение года эти нарушения приводят к разрушению печени (циррозу).
К проявлениям цирроза печени относятся:
- резкое похудение;
- отсутствие аппетита;
- ухудшение общего состояния;
- боли в животе;
- кожа и глаза желтеют.
Следует отметить, что вредные частицы, которые разрушают печень, двигаются по организму и доходят до головного мозга. Там под их воздействием начинают происходить необратимые процессы, такие как общее ухудшение сознания, нарушение зрения, нарушения в опорно-двигательной системе. Особенно часто под воздействием вредных частиц появляется излишняя сонливость, человек постоянно чувствует слабость и все время находится или в полудреме, или во сне. Разбудить его и заставить бодрствовать очень сложно.
Хочется подчеркнуть, что цирроз печени излечим, но нужно иметь желание лечится, а также устранить причину его возникновения. То есть, если это алкогольный цирроз – забыть про алкоголь, если гепатитный цирроз – принимать противовирусные средства, а еще лучше обратиться в клинику, которая осуществляет лечение гепатита С в Киеве , так как больному следует постоянно находиться под наблюдением врачей.
Что же делать, чтобы избежать такого заболевания? Первое — это вести жизнь без вредных привычек: алкоголя, наркотиков и никотина. В обязательном порядке нужно принимать современную вакцинацию против всех видов гепатитов. При малейшем нарушении функциональности печени, обязательно обратиться к врачу–специалисту. Печень играет роль мощнейшего очистителя в организме. Не забывайте об этом.

Подпишитесь на наш канал в TELEGRAM
Друзья! Подписывайтесь на наш канал в Telegram и будьте всегда в курсе самых последних новостей. Клац и н овости прилетают прямо к Вам в карман!
|
Страница не найдена - Ваша печень будет здорова |
404 - Ничего не найдено!

К сожалению, мы не смогли найти запрашиваемую страницу. Произойти это могло по одной из следующих причин:
- Страница была удалена администратором сайта.
- Вы перешли по неверной ссылке, размещенной на просторах интернета.
- Вы ввели неверный адрес страница в строке браузера.
В любом случае - не огорчайтесь, ведь ничего страшного не произошло.
404 - Ничего не найдено!

К сожалению, мы не смогли найти запрашиваемую страницу. Произойти это могло по одной из следующих причин:
- Страница была удалена администратором сайта.
- Вы перешли по неверной ссылке, размещенной на просторах интернета.
- Вы ввели неверный адрес страница в строке браузера.
В любом случае - не огорчайтесь, ведь ничего страшного не произошло.
|
Печень – функции и роль в организме человека |
Печень – функции и роль в организме человека
Печень – это наиболее универсальный орган в человеческом теле, который располагается под диафрагмой в брюшной полости и выполняет важнейшие задачи для нормальной работы других органов. Более подробную информацию можно почерпнуть отсюда.
Человек создан так, что все его органы определяются как жизненно необходимые и поддерживающие. Печень определенно принадлежит к жизненно необходимой группе. Ее роль в поддержке жизнестойкости организма нельзя не оценить. Чем сложнее по структуре орган, чем больше нагрузок на него, тем чаще он выходит из строя. Печень обладает хорошей регенераторной восстановительной способностью, но, ни смотря на это, численность заболеваний, которые переходят в печеночную недостаточность, продолжают расти. Болезнь печени сопровождается расстройством одной ее функции, или нарушением всех ее функций, а это зависит от тяжести поражения органа. Прекращение деятельности этого органа приводит к смерти через пару дней.
Печень, в первую очередь, представляет собой крупную пищеварительную железу, которая призвана вырабатывать желчь (она, в свою очередь, необходима для выводного протока и поступает непосредственно в двенадцатиперстную кишку).
Печень по внешнему виду похожа на выпуклую шляпку гриба, с весом от 1200 (у женщин) до 1800 (у мужчин) граммов. Так как этот орган самый горячий, его температура +38,5 °C, то и термин свой берет от слова «печь». В печени непрерывно происходят сложные химические процессы, они выполняются без перерыва.
Печень как хранилище
Печень является своеобразным хранилищем:
• Единственным местом для хранения гликогена, в случае необходимости выводит его в кровь уже как глюкозу.
• В печени хранится примерно два литра крови, которые расходуются при нестандартных ситуациях: в результате шока или при возникновении сильной потери крови.
• Здесь хранятся витамины, которые обеспечивают нормальное функционирование организма (А, В12,D). Работает в обмене веществ витаминов A, B, C, D, E, K, PP, а так же фолиевой кислоты.
• Печень образует и хранит катионы металлов, которые нужны для нашего организма (катион железа, катион меди).
Основные функции этого органа
Нет такого органа в человеческом теле, который бы мог выполнять столько функций, как печень.
• Детоксикация – вследствие непростых биохимических процессов, печень может обезвредить большое количество ядов и аллергенов, вредных веществ (алкоголь, таблетки и тому подобное) и перерабатывает их в малотоксичные, безвредные соединения, которые не трудно вывести из организма.
• Печень обеспечивает выброс желчи, необходимой для процесса переваривания пищи. Пока еды нет в желудке, желчь выделяется и остается в желчном пузыре, ожидая своего часа.
• Участвует в углеводном и жировом обмене веществ. При излишках глюкозы печень конвертирует сахар в гликоген, который накапливается в резерв. При поступлениях углеродов – наступает обратный эффект - превращает гликогены в глюкозу для поддержания функций внутренних органов.
• Поддерживает гомеостаз, благодаря участию в белковом обмене.
• Участвует в синтезе щитовидных, стероидных половых, гормонов надпочечников, когда в организме их много она обезвреживает их.
• Участвует в соединении антител, иммуноглобулинов.
• Выполняет функцию кроветворения во внутриутробном развитии ребенка и у маленьких детей.
Печень – функции и роль в организме человека
Печень – это наиболее универсальный орган в человеческом теле, который располагается под диафрагмой в брюшной полости и выполняет важнейшие задачи для нормальной работы других органов. Более подробную информацию можно почерпнуть отсюда.
Человек создан так, что все его органы определяются как жизненно необходимые и поддерживающие. Печень определенно принадлежит к жизненно необходимой группе. Ее роль в поддержке жизнестойкости организма нельзя не оценить. Чем сложнее по структуре орган, чем больше нагрузок на него, тем чаще он выходит из строя. Печень обладает хорошей регенераторной восстановительной способностью, но, ни смотря на это, численность заболеваний, которые переходят в печеночную недостаточность, продолжают расти. Болезнь печени сопровождается расстройством одной ее функции, или нарушением всех ее функций, а это зависит от тяжести поражения органа. Прекращение деятельности этого органа приводит к смерти через пару дней.
Печень, в первую очередь, представляет собой крупную пищеварительную железу, которая призвана вырабатывать желчь (она, в свою очередь, необходима для выводного протока и поступает непосредственно в двенадцатиперстную кишку).
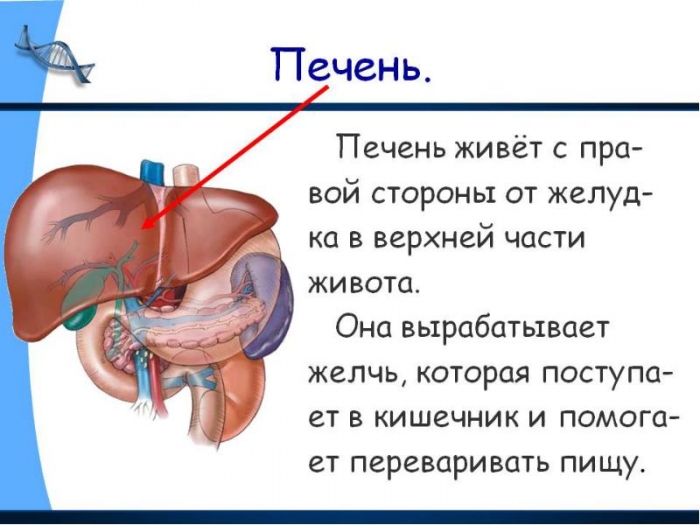
Печень по внешнему виду похожа на выпуклую шляпку гриба, с весом от 1200 (у женщин) до 1800 (у мужчин) граммов. Так как этот орган самый горячий, его температура +38,5 °C, то и термин свой берет от слова «печь». В печени непрерывно происходят сложные химические процессы, они выполняются без перерыва.
Печень как хранилище
Печень является своеобразным хранилищем:
• Единственным местом для хранения гликогена, в случае необходимости выводит его в кровь уже как глюкозу.
• В печени хранится примерно два литра крови, которые расходуются при нестандартных ситуациях: в результате шока или при возникновении сильной потери крови.
• Здесь хранятся витамины, которые обеспечивают нормальное функционирование организма (А, В12,D). Работает в обмене веществ витаминов A, B, C, D, E, K, PP, а так же фолиевой кислоты.
• Печень образует и хранит катионы металлов, которые нужны для нашего организма (катион железа, катион меди).
Основные функции этого органа
Нет такого органа в человеческом теле, который бы мог выполнять столько функций, как печень.
• Детоксикация – вследствие непростых биохимических процессов, печень может обезвредить большое количество ядов и аллергенов, вредных веществ (алкоголь, таблетки и тому подобное) и перерабатывает их в малотоксичные, безвредные соединения, которые не трудно вывести из организма.
• Печень обеспечивает выброс желчи, необходимой для процесса переваривания пищи. Пока еды нет в желудке, желчь выделяется и остается в желчном пузыре, ожидая своего часа.
• Участвует в углеводном и жировом обмене веществ. При излишках глюкозы печень конвертирует сахар в гликоген, который накапливается в резерв. При поступлениях углеродов – наступает обратный эффект - превращает гликогены в глюкозу для поддержания функций внутренних органов.
• Поддерживает гомеостаз, благодаря участию в белковом обмене.
• Участвует в синтезе щитовидных, стероидных половых, гормонов надпочечников, когда в организме их много она обезвреживает их.
• Участвует в соединении антител, иммуноглобулинов.
• Выполняет функцию кроветворения во внутриутробном развитии ребенка и у маленьких детей.
|
Код по МКБ-10 хронического вирусного гепатита |
Классификация гепатитов по МКБ-10 — коды болезней
Как правило, гепатит (код по МКБ-10 зависит от возбудителя и классифицируется в диапазоне B15-B19), который представляет собой полиэтиологичное воспалительное заболевание печени, имеет вирусное происхождение. Сегодня в структуре патологий данного органа первое место в мире занимают вирусные гепатиты. Инфекционисты-гепатологи проводят лечение такого недуга.
Этиология гепатитов
Классификация болезни сложна. На 2 большие группы делят гепатит по этиологическому фактору. Это невирусные и вирусные патологии. Острая форма включает несколько клинических вариантов, имеющих различные причины возникновения.
На практике выделяют следующие разновидности невирусного недуга:
- Воспалительно-некротический характер имеет прогрессирующее поражение печени при аутоиммунном варианте, то есть если развивается аутоиммунный гепатит. Собственный иммунитет разрушает печень.
- Вследствие длительного облучения при дозах более 300–500 рад в течение 3–4 месяцев развивается лучевой вариант воспаления ткани печени.
- Нередко наступает некроз при токсическом гепатите (код по МКБ-10 K71). С проблемами вывода желчи связан холестатический тип — весьма тяжелое заболевание печени.
- В структуре данной патологии определяется гепатит неуточненный. Такая болезнь развивается незаметно. Это недуг, который не эволюционировал в цирроз печени. Он также не завершается в течение 6 месяцев.
- На фоне инфекционных заболеваний, желудочно-кишечных патологий развивается поражение клеток печени воспалительно-дистрофического характера. Это реактивный гепатит (код МКБ К75.2).
- На лекарственную или алкогольную форму, которая возникает вследствие злоупотребления вредными напитками либо медикаментами, делится токсическая желтуха. Развивается лекарственный либо алкогольный гепатит (код по МКБ-10 К70.1).
- Заболеванием неясной этиологии считается криптогенный гепатит. Этот воспалительный процесс локализуется и быстро прогрессирует в печени.
По этой причине пути передачи вирусных патологий пристально изучаются современными учеными. До 4 недель может длиться инкубационный период заболевания.
 Вирусы А и Е — наименее опасные. Такие инфекционные агенты передаются через зараженные питье и еду, грязные руки. Месяц или полтора составляет срок излечения от этих разновидностей желтухи. Наибольшую опасность представляют вирусы В и C. Эти коварные возбудители желтухи передаются половым путем, но чаще — через кровь.
Вирусы А и Е — наименее опасные. Такие инфекционные агенты передаются через зараженные питье и еду, грязные руки. Месяц или полтора составляет срок излечения от этих разновидностей желтухи. Наибольшую опасность представляют вирусы В и C. Эти коварные возбудители желтухи передаются половым путем, но чаще — через кровь.Это приводит к развитию тяжелого хронического гепатита B (код по МКБ-10 В18.1). Желтуха C вирусного происхождения (ХВГС) зачастую до 15 лет развивается бессимптомно. Разрушительный процесс постепенно происходит в организме больного при хроническом гепатите C (код по МКБ B18.2). Не менее полугода длится гепатит неуточненный.
Если более 6 месяцев развивается патологический воспалительный процесс, диагностируется хроническая форма заболевания. При этом клиническая картина не всегда выражена ярко. Хронический вирусный гепатит протекает постепенно. Эта форма часто приводит к развитию цирроза печени, если отсутствует должное лечение. Описываемый орган пациента увеличивается, наблюдается появление его болезненности.
Механизм и симптомы развития болезни
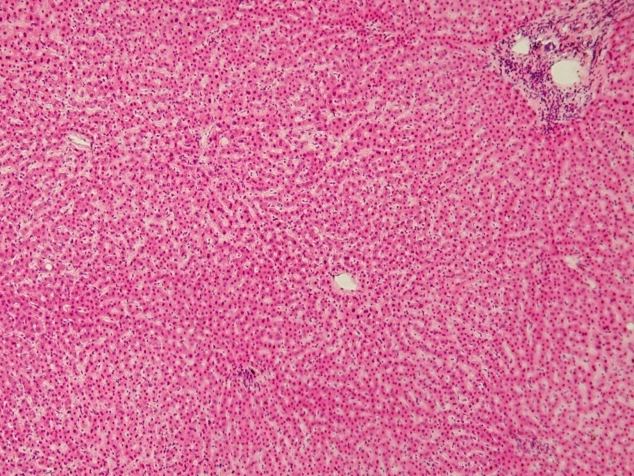 Основные многофункциональные клетки печени — гепатоциты, которые играют главную роль в функционировании этой железы внешней секреции. Именно они становятся мишенью вирусов гепатита и поражаются возбудителями недуга. Развивается функциональное и анатомическое поражение печени. Это приводит к тяжелым нарушениям в организме больного.
Основные многофункциональные клетки печени — гепатоциты, которые играют главную роль в функционировании этой железы внешней секреции. Именно они становятся мишенью вирусов гепатита и поражаются возбудителями недуга. Развивается функциональное и анатомическое поражение печени. Это приводит к тяжелым нарушениям в организме больного.Быстро развивающийся патологический процесс представляет собой острый гепатит, который находится в международной классификации болезней десятого пересмотра под следующими кодами:
- острая форма А — В15;
- острая форма В — В16;
- острая форма С — В17.1;
- острая форма Е — В17.2.
В анализе крови характерны высокие цифры печеночных ферментов, билирубина. В короткие промежутки времени появляется желтуха, у больного нарастают признаки интоксикации организма. Недуг завершается выздоровлением или хронизацией процесса.
Клинические проявления острой формы болезни:
- Гепатолиенальный синдром. В размерах быстро увеличиваются селезенка и печень.
- Геморрагический синдром. Вследствие нарушения гомеостаза развивается повышенная кровоточивость сосудов.
- Диспепсические явления. Эти проблемы проявляются нарушением пищеварения.

- Изменяется окраска мочи, фекалий. Характерен серовато-белый цвета стула. Моча становится темной. Приобретают желтый оттенок слизистые оболочки, кожа. В желтушном либо безжелтушном варианте может протекать форма острого гепатита, считающаяся типичной.
- Постепенно формируется астенический синдром. Это эмоциональная неустойчивость, повышенная утомляемость.
Опасность вирусной желтухи
Из всех патологий гепатобилиарной системы к развитию рака или цирроза печени чаще всего приводит вирусный тип болезни.
Из-за риска формирования последнего гепатит представляет особую опасность. Лечение этих патологий проходит чрезвычайно трудно. Летальный исход в случае вирусных гепатитов наблюдается нередко.
Диагностические исследования
Установление возбудителя патологии, выявление причины развития недуга являются целью обследования.
Диагностика включает следующий перечень процедур:
- Морфологические исследования. Пункционная биопсия. Тонкой полой иглой делается прокол ткани с целью исследования биоптатов.
- Инструментальные тесты: МРТ, УЗИ, КТ. Лабораторные исследования: серологические реакции, печеночные пробы.
Терапевтические методы воздействия
Специалисты, основываясь на результатах диагностического обследования, назначают консервативное лечение. На устранение причин, вызвавших заболевание, направлена специфическая этиологическая терапия. С целью обезвреживания токсических веществ обязательно проводится дезинтоксикация.
При первых признаках неблагополучия важно своевременно обратиться к опытному специалисту.
Классификация гепатитов по МКБ-10 — коды болезней
Как правило, гепатит (код по МКБ-10 зависит от возбудителя и классифицируется в диапазоне B15-B19), который представляет собой полиэтиологичное воспалительное заболевание печени, имеет вирусное происхождение. Сегодня в структуре патологий данного органа первое место в мире занимают вирусные гепатиты. Инфекционисты-гепатологи проводят лечение такого недуга.
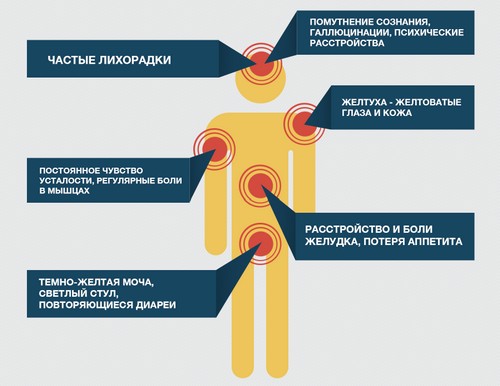
Этиология гепатитов
Классификация болезни сложна. На 2 большие группы делят гепатит по этиологическому фактору. Это невирусные и вирусные патологии. Острая форма включает несколько клинических вариантов, имеющих различные причины возникновения.
На практике выделяют следующие разновидности невирусного недуга:
- Воспалительно-некротический характер имеет прогрессирующее поражение печени при аутоиммунном варианте, то есть если развивается аутоиммунный гепатит. Собственный иммунитет разрушает печень.
- Вследствие длительного облучения при дозах более 300–500 рад в течение 3–4 месяцев развивается лучевой вариант воспаления ткани печени.

- Нередко наступает некроз при токсическом гепатите (код по МКБ-10 K71). С проблемами вывода желчи связан холестатический тип — весьма тяжелое заболевание печени.
- В структуре данной патологии определяется гепатит неуточненный. Такая болезнь развивается незаметно. Это недуг, который не эволюционировал в цирроз печени. Он также не завершается в течение 6 месяцев.
- На фоне инфекционных заболеваний, желудочно-кишечных патологий развивается поражение клеток печени воспалительно-дистрофического характера. Это реактивный гепатит (код МКБ К75.2).
- На лекарственную или алкогольную форму, которая возникает вследствие злоупотребления вредными напитками либо медикаментами, делится токсическая желтуха. Развивается лекарственный либо алкогольный гепатит (код по МКБ-10 К70.1).
- Заболеванием неясной этиологии считается криптогенный гепатит. Этот воспалительный процесс локализуется и быстро прогрессирует в печени.
По этой причине пути передачи вирусных патологий пристально изучаются современными учеными. До 4 недель может длиться инкубационный период заболевания.
 Вирусы А и Е — наименее опасные. Такие инфекционные агенты передаются через зараженные питье и еду, грязные руки. Месяц или полтора составляет срок излечения от этих разновидностей желтухи. Наибольшую опасность представляют вирусы В и C. Эти коварные возбудители желтухи передаются половым путем, но чаще — через кровь.
Вирусы А и Е — наименее опасные. Такие инфекционные агенты передаются через зараженные питье и еду, грязные руки. Месяц или полтора составляет срок излечения от этих разновидностей желтухи. Наибольшую опасность представляют вирусы В и C. Эти коварные возбудители желтухи передаются половым путем, но чаще — через кровь.Это приводит к развитию тяжелого хронического гепатита B (код по МКБ-10 В18.1). Желтуха C вирусного происхождения (ХВГС) зачастую до 15 лет развивается бессимптомно. Разрушительный процесс постепенно происходит в организме больного при хроническом гепатите C (код по МКБ B18.2). Не менее полугода длится гепатит неуточненный.
Если более 6 месяцев развивается патологический воспалительный процесс, диагностируется хроническая форма заболевания. При этом клиническая картина не всегда выражена ярко. Хронический вирусный гепатит протекает постепенно. Эта форма часто приводит к развитию цирроза печени, если отсутствует должное лечение. Описываемый орган пациента увеличивается, наблюдается появление его болезненности.
Механизм и симптомы развития болезни
 Основные многофункциональные клетки печени — гепатоциты, которые играют главную роль в функционировании этой железы внешней секреции. Именно они становятся мишенью вирусов гепатита и поражаются возбудителями недуга. Развивается функциональное и анатомическое поражение печени. Это приводит к тяжелым нарушениям в организме больного.
Основные многофункциональные клетки печени — гепатоциты, которые играют главную роль в функционировании этой железы внешней секреции. Именно они становятся мишенью вирусов гепатита и поражаются возбудителями недуга. Развивается функциональное и анатомическое поражение печени. Это приводит к тяжелым нарушениям в организме больного.Быстро развивающийся патологический процесс представляет собой острый гепатит, который находится в международной классификации болезней десятого пересмотра под следующими кодами:
- острая форма А — В15;
- острая форма В — В16;
- острая форма С — В17.1;
- острая форма Е — В17.2.
В анализе крови характерны высокие цифры печеночных ферментов, билирубина. В короткие промежутки времени появляется желтуха, у больного нарастают признаки интоксикации организма. Недуг завершается выздоровлением или хронизацией процесса.
Клинические проявления острой формы болезни:
- Гепатолиенальный синдром. В размерах быстро увеличиваются селезенка и печень.
- Геморрагический синдром. Вследствие нарушения гомеостаза развивается повышенная кровоточивость сосудов.
- Диспепсические явления. Эти проблемы проявляются нарушением пищеварения.

- Изменяется окраска мочи, фекалий. Характерен серовато-белый цвета стула. Моча становится темной. Приобретают желтый оттенок слизистые оболочки, кожа. В желтушном либо безжелтушном варианте может протекать форма острого гепатита, считающаяся типичной.
- Постепенно формируется астенический синдром. Это эмоциональная неустойчивость, повышенная утомляемость.
Опасность вирусной желтухи
Из всех патологий гепатобилиарной системы к развитию рака или цирроза печени чаще всего приводит вирусный тип болезни.
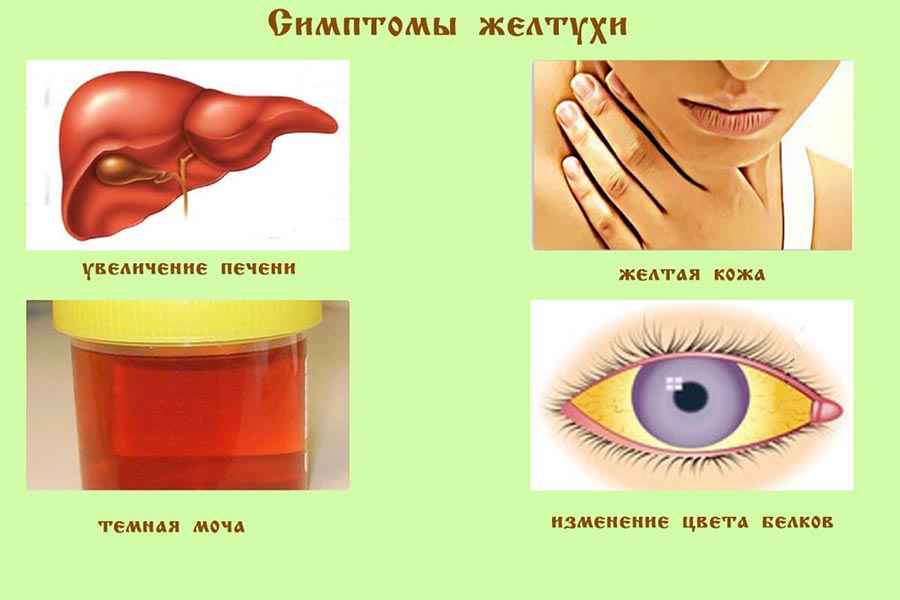
Из-за риска формирования последнего гепатит представляет особую опасность. Лечение этих патологий проходит чрезвычайно трудно. Летальный исход в случае вирусных гепатитов наблюдается нередко.
Диагностические исследования
Установление возбудителя патологии, выявление причины развития недуга являются целью обследования.
Диагностика включает следующий перечень процедур:
- Морфологические исследования. Пункционная биопсия. Тонкой полой иглой делается прокол ткани с целью исследования биоптатов.
- Инструментальные тесты: МРТ, УЗИ, КТ. Лабораторные исследования: серологические реакции, печеночные пробы.
Терапевтические методы воздействия
Специалисты, основываясь на результатах диагностического обследования, назначают консервативное лечение. На устранение причин, вызвавших заболевание, направлена специфическая этиологическая терапия. С целью обезвреживания токсических веществ обязательно проводится дезинтоксикация.
При первых признаках неблагополучия важно своевременно обратиться к опытному специалисту.
|
Признаки гепатита С: как можно заподозрить появление гепатит С |
Признаки гепатита С
Скрытый (инкубационный) период при гепатите С составляет около 50 дней (от 20 до 140).
Симптомы гепатита С могут не проявиться никогда. Какие-либо проявления инфекции могут вообще быть обнаружены только тогда, когда гепатит перейдет в цирроз.
Через какое время после заражения появляются первые признаки гепатита С?
В целом гепатит С - это бессимптомное заболевание, диагностируется чаще случайно, когда люди обследуются по поводу других заболеваний. Поэтому в своевременной диагностике важны анализы.
Чаще прочих симтомов отмечаются астения, слабость, утомляемость. Но эти симптомы очень неспецифичны (одно их наличие не позволяет говорить о гепатите С).
При циррозе печени может появиться желтуха, увеличивается в объеме живот (асцит), появляются сосудистые звездочки, нарастает слабость.
Какие заболевания могут иметь такие же признаки?
По каким первым признакам можно заподозрить гепатит С?
Острый гепатит С диагностируется редко и чаще случайно. Характеризуется достаточно высокой активностью трансаминаз печени (нередко увеличение АЛТ в 10 раз и более) при отсутствии клинических проявлений (жалоб больного, каких-либо внешних признаков болезни).
К симптомам острого гепатита С относят интоксикацию, отсутствие аппетита, слабость, тошноту, иногда – боли в суставах. Затем может развиться желтуха, с появлением которой активность трансаминаз снижается. Возможно увеличение печени и селезенки (гепатоспленомегалия).
В целом, интоксикация и повышение трансаминаз менее выражены, чем при гепатитах А и В.
Через какое время после заражения становятся положительными анализы на гепатит С?
Антитела (анти- HCV) находят у 70% заболевших при появлении первых симптомов заболевания, и у 90% заболевших – в течение трех месяцев. Но дело в том, что симптомов часто может и не быть.
РНК вируса в крови (более точный анализ методом ПЦР) выявляется в течение 1-2 недель с момента заражения.
Каковы варианты проявлений и симптомов гепатита C ?
Очень редко отмечается молниеносное (фульминантное) развитие гепатита С. Это может произойти при одновременном заражении вирусом гепатита В или у лиц, уже имеющих заболевание печени (цирроз), или после пересадки печени на фоне лечения иммуносупрессантами.
Возможны разные варианты внепеченочных проявлений гепатита С (например, изменения кожи, суставов, почек).
Могут ли показатели функции печени оставаться нормальными?
Могут. Для хронического гепатита С характерны периодические колебания показателей функции печени. Активность трансаминаз может расти и снижаться, возвращаясь к нормальным значениям и долго на них задерживаясь.
Однако заболевание при этом продолжается. Необходимо регулярно оценивать состояние функции печени (не менее 1 раза в год при длительном снижении активности трансаминаз).
Как избежать ложных результатов при тесте на гепатит С?
Стандартный тест на анти-HCV (ИФА, иммуноферментный анализ) подтверждают вспомогательным тестом рекомбинантного иммуноблотинга (РИБА) или обнаружением РНК вируса (генодиагностика методом полимеразной цепной реакции, ПЦР).
Анализ на РНК также может давать ложно-отрицательные результаты, поэтому его повторяют.
Какие анализы однозначно подтверждают диагноз гепатита С?
Наличие антител к вирусу гепатита С (анти-HCV) и HCV-РНК. Положительные результаты обоих тестов подтверждают наличие инфекции.
Наличие антител класса IgM (анти-HCV IgM) позволяет отличить активный гепатит от носительства (когда антител IgM нет и АЛТ в норме).
Зачем делают ПЦР диагностику при гепатите С?
Что она показывает? ПЦР-диагностика позволяет определить РНК вируса гепатита С в крови. Таким образом, оно подтверждает как наличие инфекции, так и факт репликации (размножения) вирусов в организме.
Можно ли определить количество вируса в организме?
Что дает вирусная нагрузка?
Можно. Посредством одной из методик ПЦР (количественной полимеразной цепной реакции). Количество вирусов в крови (вирусная нагрузка) позволяет судить об активности или скорости размножения вирусов.
Чем выше вирусная нагрузка, тем активнее репликация вирусов. Высокая вирусная нагрузка – это фактор, ухудшающий эффективность противовирусной терапии. Чем ниже вирусная нагрузка, тем выше шансы успешного излечения.
Кроме того, если содержание вируса высокое, то больной с большей вероятностью может заразить других лиц (половых партнеров, членов семьи).
Как врач ставит диагноз гепатита С?
Для полной диагностики гепатита С необходимо выполнить ряд анализов крови, прежде всего биохимический анализ крови, ПЦР на HCV-РНК (качественный, количественный, генотипирование), общий анализ крови, коагулограмму (свертываемость крови).
Нужно выполнить также УЗИ органов брюшной полости, может быть показана пункционная биопсия печени. Имея все результаты, врач сможет поставить полный диагноз, определить уровень развития вирусного процесса в организме, оценить состояние печени и степень ее повреждения, подобрать эффективное и безопасное лечение.
Зачем и когда определяют генотип вируса гепатита C ?
У заболевших людей, инфицированных некоторыми генотипами HCV , эффективность стандартной схемы лечения может быть ниже. В этом случае им подбирают более продолжительную схему лечения, что позволяет улучшить его результат. Генотип определяют только 1 раз.
Софосбувир и Ледипасвир
Софосбувир и Ледипасвир Диагноз «Гепатит С» является зачастую неожиданным и значительно меняет привычный уклад жизни больного. Естественным желанием является поиск.
Лечение гепатита С Софосбувиром
Лечение гепатита С Софосбувиром в Новосибирске Софосбувир – это противовирусный препарат прямого действия нового поколения. Он является ингибитором РНК-полимеразы NS5B.
Эффективное лечение гепатита С
Эффективное лечение гепатита С в Новосибирске Препараты от гепатита С вылечивают более 90% пациентов, однако высокая стоимость делает лечение недоступным для многих.
Чем опасен гепатит С
Чем опасен гепатит С? Ласковый убийца — так ещё называют эту болезнь. На сегодняшний день гепатит С является одной из главных проблем мирового здравоохранения. Будьте.
Признаки гепатита С

Скрытый (инкубационный) период при гепатите С составляет около 50 дней (от 20 до 140).
Симптомы гепатита С могут не проявиться никогда. Какие-либо проявления инфекции могут вообще быть обнаружены только тогда, когда гепатит перейдет в цирроз.
Через какое время после заражения появляются первые признаки гепатита С?
В целом гепатит С - это бессимптомное заболевание, диагностируется чаще случайно, когда люди обследуются по поводу других заболеваний. Поэтому в своевременной диагностике важны анализы.
Чаще прочих симтомов отмечаются астения, слабость, утомляемость. Но эти симптомы очень неспецифичны (одно их наличие не позволяет говорить о гепатите С).
При циррозе печени может появиться желтуха, увеличивается в объеме живот (асцит), появляются сосудистые звездочки, нарастает слабость.
Какие заболевания могут иметь такие же признаки?
По каким первым признакам можно заподозрить гепатит С?
Острый гепатит С диагностируется редко и чаще случайно. Характеризуется достаточно высокой активностью трансаминаз печени (нередко увеличение АЛТ в 10 раз и более) при отсутствии клинических проявлений (жалоб больного, каких-либо внешних признаков болезни).
К симптомам острого гепатита С относят интоксикацию, отсутствие аппетита, слабость, тошноту, иногда – боли в суставах. Затем может развиться желтуха, с появлением которой активность трансаминаз снижается. Возможно увеличение печени и селезенки (гепатоспленомегалия).
В целом, интоксикация и повышение трансаминаз менее выражены, чем при гепатитах А и В.
Через какое время после заражения становятся положительными анализы на гепатит С?
Антитела (анти- HCV) находят у 70% заболевших при появлении первых симптомов заболевания, и у 90% заболевших – в течение трех месяцев. Но дело в том, что симптомов часто может и не быть.
РНК вируса в крови (более точный анализ методом ПЦР) выявляется в течение 1-2 недель с момента заражения.
Каковы варианты проявлений и симптомов гепатита C ?
Очень редко отмечается молниеносное (фульминантное) развитие гепатита С. Это может произойти при одновременном заражении вирусом гепатита В или у лиц, уже имеющих заболевание печени (цирроз), или после пересадки печени на фоне лечения иммуносупрессантами.
Возможны разные варианты внепеченочных проявлений гепатита С (например, изменения кожи, суставов, почек).
Могут ли показатели функции печени оставаться нормальными?
Могут. Для хронического гепатита С характерны периодические колебания показателей функции печени. Активность трансаминаз может расти и снижаться, возвращаясь к нормальным значениям и долго на них задерживаясь.
Однако заболевание при этом продолжается. Необходимо регулярно оценивать состояние функции печени (не менее 1 раза в год при длительном снижении активности трансаминаз).
Как избежать ложных результатов при тесте на гепатит С?
Стандартный тест на анти-HCV (ИФА, иммуноферментный анализ) подтверждают вспомогательным тестом рекомбинантного иммуноблотинга (РИБА) или обнаружением РНК вируса (генодиагностика методом полимеразной цепной реакции, ПЦР).
Анализ на РНК также может давать ложно-отрицательные результаты, поэтому его повторяют.
Какие анализы однозначно подтверждают диагноз гепатита С?
Наличие антител к вирусу гепатита С (анти-HCV) и HCV-РНК. Положительные результаты обоих тестов подтверждают наличие инфекции.
Наличие антител класса IgM (анти-HCV IgM) позволяет отличить активный гепатит от носительства (когда антител IgM нет и АЛТ в норме).
Зачем делают ПЦР диагностику при гепатите С?
Что она показывает? ПЦР-диагностика позволяет определить РНК вируса гепатита С в крови. Таким образом, оно подтверждает как наличие инфекции, так и факт репликации (размножения) вирусов в организме.
Можно ли определить количество вируса в организме?
Что дает вирусная нагрузка?
Можно. Посредством одной из методик ПЦР (количественной полимеразной цепной реакции). Количество вирусов в крови (вирусная нагрузка) позволяет судить об активности или скорости размножения вирусов.
Чем выше вирусная нагрузка, тем активнее репликация вирусов. Высокая вирусная нагрузка – это фактор, ухудшающий эффективность противовирусной терапии. Чем ниже вирусная нагрузка, тем выше шансы успешного излечения.
Кроме того, если содержание вируса высокое, то больной с большей вероятностью может заразить других лиц (половых партнеров, членов семьи).
Как врач ставит диагноз гепатита С?
Для полной диагностики гепатита С необходимо выполнить ряд анализов крови, прежде всего биохимический анализ крови, ПЦР на HCV-РНК (качественный, количественный, генотипирование), общий анализ крови, коагулограмму (свертываемость крови).
Нужно выполнить также УЗИ органов брюшной полости, может быть показана пункционная биопсия печени. Имея все результаты, врач сможет поставить полный диагноз, определить уровень развития вирусного процесса в организме, оценить состояние печени и степень ее повреждения, подобрать эффективное и безопасное лечение.
Зачем и когда определяют генотип вируса гепатита C ?
У заболевших людей, инфицированных некоторыми генотипами HCV , эффективность стандартной схемы лечения может быть ниже. В этом случае им подбирают более продолжительную схему лечения, что позволяет улучшить его результат. Генотип определяют только 1 раз.

Софосбувир и Ледипасвир
Софосбувир и Ледипасвир Диагноз «Гепатит С» является зачастую неожиданным и значительно меняет привычный уклад жизни больного. Естественным желанием является поиск.

Лечение гепатита С Софосбувиром
Лечение гепатита С Софосбувиром в Новосибирске Софосбувир – это противовирусный препарат прямого действия нового поколения. Он является ингибитором РНК-полимеразы NS5B.

Эффективное лечение гепатита С
Эффективное лечение гепатита С в Новосибирске Препараты от гепатита С вылечивают более 90% пациентов, однако высокая стоимость делает лечение недоступным для многих.

Чем опасен гепатит С
Чем опасен гепатит С? Ласковый убийца — так ещё называют эту болезнь. На сегодняшний день гепатит С является одной из главных проблем мирового здравоохранения. Будьте.
|
Асцит брюшной полости: причины и методы его устранения |
Полезные советы на все случаи жизни
Хобби и увлечение. Развитие и обучение детей. Секреты от читателей. Новорожденный. Простые рецепты
Асцит брюшной полости: причины и методы его устранения. Причины, симптомы и лечение асцита
Асцитом называют накопление жидкости в брюшной полости. Для данного заболевания характерно увеличение размера живота и усиление внутрибрюшного давления, в связи с чем происходят патологические нарушения в работе внутренних органов, расположенных в области живота, а также в лёгких и сердечной мышце.
Асцит может развиться вследствие множества болезней, но в подавляющем большинстве случаев (свыше семидесяти пяти процентов) заболевание проявляется как осложнение на фоне цирроза печени. Выявить заболевание можно при очном осмотре врачом брюшной полости, с помощью ультразвуковой диагностики или компьютерной томографии. Лечение заболевания сложное и, как правило, очень длительное.
Сама по себе водянка живота редко бывает причиной смерти больного. Опасны осложнения асцита
Среди главных причин появления асцита брюшной полости можно выделить следующие:
- Цирроз печени – это основная причина, примерно в 75% случаев.
- Раковые новообразования – приводят к скоплению жидкости примерно в десяти процентах.
- Сердечная недостаточность – причина заболевания в пяти процентах случаев.
Иногда данную патологию могут вызывать и иные причины. К ним относится:
- тромбоз печёночной вены;
- болезни почек;
- плохое питание;
- туберкулёз;
- нарушения в репродуктивной системе;
- эндокринные заболевания;
- болезни желудочно-кишечного тракта;
- нарушения в лимфатических сосудах.
Рассмотри более детально самую часто встречающуюся болезнь – асцит при циррозе печени. Сколько живут люди после установки данного диагноза, какими признаками сопровождается патология, и как происходит лечение.
Симптомы асцита
Из-за определённых факторов здоровые клетки печени начинают отмирать, замещаясь соединительной тканью. Сосуды начинают зарастать, а поражённая железа больше не способна полноценно функционировать. Это приводит к тому, что в организме человека начинают скапливаться токсические вещества, кровь не очищается и нарушается обмен питательных веществ.
Проблемы с кровообращением становятся причиной того, что часть жидкости проникает сквозь изменённые сосуды и попадает в полость живота.
Признаки болезни довольно легко распознать на той стадии, когда в области живота накапливается более одного литра воды. Наиболее характерными симптомами асцита являются:
- кровотечения в желудочно-кишечном тракте;
- изжога или боль в области желудка;
- постоянная тошнота;
- наличие кровянистых вкраплений в каловых массах;
- набор веса;
- ухудшение памяти и концентрации внимания;
- отёк ног.
Выраженная стадия асцита имеет и внешние признаки:
- значительное увеличение объёмов живота;
- выпирающее вены;
- вышедший наружу пупок;
- возникновение пупочной грыжи.
Развитие этих признаков сигнализирует о том, что у больного человека развивается асцит брюшной полости. Сколько живут люди с данным диагнозом, напрямую зависит от того, как скоро начато лечение патологии.
 Скопление жидкости внутри брюшной стенки увеличивает давление, оно формирует сдавливание органов, расположенных в этой анатомической части тела, это нарушает их работу
Скопление жидкости внутри брюшной стенки увеличивает давление, оно формирует сдавливание органов, расположенных в этой анатомической части тела, это нарушает их работу
Стадии и виды болезни
По количеству находящейся в животе жидкости, выделяют три стадии асцита:
Первая стадия. В брюшной полости расположено менее трёх литров жидкости, внешние признаки не выражены. Выявить первую стадию можно при помощи ультразвуковой диагностики. На этом этапе пациенту дают самые благоприятные прогнозы на полное выздоровление.
Вторая стадия. В полости живота скопилось свыше трёх литров жидкости. Происходят изменения в размере, но передняя стенка ещё не подвергается растяжению. На диафрагму не оказывается давления, она не подвергается изменению. Появляются симптомы печёночной недостаточности.
Третья стадия. На последнем этапе в области живота находится от десяти до двадцати литров воды. Живот значительно увеличен, пациенту становится трудно передвигаться, беспокоит отдышка усталость. У больного возникают проблемы с сердечной мышцей, а также появляются отёки ног из-за нарушений оттока лимфы.
Помимо этого, асцит делится на виды, в зависимости от того, как проявляет себя жидкость в брюшной полости:
Переходящий. Этот вид асцита достаточно прост в лечении и при своевременном врачебном вмешательстве полностью излечивается.
Стационарный. При использовании только медикаментозных средств, лечение не приносит должного результата.
Прогрессирующий. Любые терапевтические методы не дают эффекта, количество свободной жидкости в брюшной полости нарастает.
Помимо этого, существуют рефрактерный асцит брюшной полости, который возможно излечить консервативным или хирургическим методом и нерефрактерный, который вылечить нельзя.
После постановки диагноза цирроз печени, асцит возникает в течение первых десяти лет. Чтобы понять, что такое асцит печени, и какова продолжительность жизни после выявления болезни, необходимо знать какой из типов заболевания поразил человека: компенсированный или декомпенсированный. Как правило, при компенсированном асците пациенты живут более семи лет. Декомпенсированный асцит характеризуется длительностью жизни до трёх лет.
 В 75% случаях асцит брюшной полости развивается по причине цирроза печени
В 75% случаях асцит брюшной полости развивается по причине цирроза печени
Диагностика асцита
Характерная симптоматика даёт возможность определить асцит при циррозе печени ещё на начальной стадии. Установить точный диагноз можно при помощи ультразвукового исследования. Даже самое малое количество свободной жидкости можно выявить этим диагностическим методом. Также УЗИ даёт возможность оценки состояния внутренних органов, брюшной стенки, сосудов и лимфатической системы.
Более детальный осмотр венозной системы и кровотока проводят при помощи доплер исследования. Доплерометрия способна показать уровень проходимости сосудов, давление крови внутри них и скорость кровотока. Если у пациента поставлен диагноз асцит брюшной полости, то эти показатели кардинально отличаются от нормальных.
Но самым распространённым и широко применяемым методом диагностики является пункция живота с целью забора жидкости. Это исследование показывает количество свободного инфильтрата, находящегося в брюшной полости, а также такие показатели, как: эритроциты, лейкоциты, белки, раковые или вирусные клетки и ферменты.
Лечебные мероприятия
Лечение асцита при циррозе печени производят следующими методами: используя рецепты народной медицины, традиционным медикаментозным воздействием или хирургическим путём. Какой бы путь лечения ни был выбран, необходимо внимательно следить за ходом болезни. В случае появления прогрессирования или осложнений, требуется пересмотреть назначенную терапию и внести корректировки.
Какой бы метод лечения ни был выбран для пациента, существует ряд рекомендаций, которые должны соблюдать все люди с данным диагнозом. Полный покой и постельный режим назначается только больным с последней стадией асцита, во всех остальных случаях, врачи советуют ограничить физические нагрузки. Диета при циррозе печени с асцитом в первую очередь заключается в ограничении употребления соли и продуктов, содержащих её в большом количестве. А вот уменьшать количество потребляемой жидкости не стоит, это может негативно отразиться на артериальном давлении.
Питание при циррозе печени с асцитом заключается в соблюдении так называемого стола номер пять. Это наиболее щадящая диета, которая назначается при заболеваниях печени. Так, пациентам следует полностью отказаться от жареных блюд, продуктов богатых холестерином и пурином. Все продукты должны легко усваиваться желудочно-кишечным трактом.
Продукты следует готовить путём отварки, запекания или тушения. Грубые продукты питания, такие как мясо, должны перемалываться до состояния пюре. Также стоит придерживаться температуры употребления продуктов, она не должна быть ниже двадцати и выше шестидесяти градусов. Питаться следует понемногу и с периодичностью в три часа.
 Минимальная продолжительность жизни при асците прогнозируется и тогда, когда водянка живота становится следствием почечной недостаточности
Минимальная продолжительность жизни при асците прогнозируется и тогда, когда водянка живота становится следствием почечной недостаточности
Народное лечение
Лечение асцита при помощи рецептов народной медицины практиковалось знахарями с давнего времени. Такое врачевание заключалось в использовании природных компонентов и трав, которые принимались как внутрь, так и местно. Данный тип терапии считается довольно безопасным, но важно знать, что эффективность этого метода до сих пор не подтверждена научно. Поэтому соглашаясь на подобные процедуры, вы делаете это на свой страх и риск.
Хорошее мочегонное действие имеют высушенные стручки красной фасоли. Для того чтобы сделать отвар необходимо залить сто граммов продукта литром горячей воды и выдержать на водяной бане не менее пятнадцати минут. После того как отвар остыл, его необходимо процедить и принимать трижды в сутки по одному стакану.
Одним из наиболее распространённых и применяемых средств является курага. Она способна не только избавить от лишней жидкости, образованной в брюшной полости, но и восполнить недостающие полезные элементы в организме и наладить работу желудочно-кишечного тракта. Курагу следует залить кипятком и настаивать в течение часа. Рекомендуемая суточная доза приёма не должна превышать пятисот миллилитров.
Удалить жидкость из полости живота можно при помощи отвара петрушки. Для приготовления данного рецепта необходимо пучок петрушки залить литром воды и варить на медленном огне около тридцати минут. После охлаждения отвар следует процедить и употреблять небольшими порциями в течение всего дня.
Для лучшего выведения инфильтрата из брюшной полости применяют потогонные чаи и отвары, употреблять их следует в горячем виде. Отличным вариантом будет заваривание цветов липы или мать-и-мачехи. Эти растения ускоряют потоотделение, за счёт чего количество свободной жидкости в животе уменьшается.
Лечение медикаментами
При асците брюшной полости пациентам обязательно назначаются мочегонные лекарственные средства. Самую высокую эффективность доказали такие препараты, как: «Фуросемид» и «Верошпирон».
- Фуросемид – диуретик, обладающий быстрым действием. Данный препарат разрешён к приёму людям с болезнями почек. Фуросемид оказывает расширяющий эффект на сосуды, в связи с чем снижает артериальное давление. При приёме внутрь мочегонный эффект достигается через тридцать минут и длиться в течение четырёх часов. Употреблять препарат следует в утренние часы по одной таблетке. Максимальная дозировка не должна превышать 160 миллиграмм в сутки.
- Верошпирон – мочегонный препарат, обладающий калийсберегающим эффектом пролонгированного действия. Диуретическое действие достигается спустя несколько дней с начала приёма. Суточная доза составляет 100-200 миллиграмм и подбирается врачом индивидуально для каждого пациента.
В случае когда асцит вызван циррозом печени, врачи назначают лечение, направленное на поддержку органа. Обычно больному прописываются такие лекарственные средства, как: синтетические и натуральные гепатопротекторы, желчегонные препараты, фосфолипиды, аминокислоты, противовирусные и иммуномодулирующие средства и т. д.
 При асците в брюшной полости происходит скопление жидкости, у которой нет оттока
При асците в брюшной полости происходит скопление жидкости, у которой нет оттока
Хирургическое лечение
В случае когда консервативное лечение не приносит выраженного результата, могут быть назначены хирургические методы лечения. Одним из таких методов является лапароцентез.
Лапароцентез – это пункция брюшной полости, применяемая для выведения лишней свободной жидкости. В ходе операции, больному вводят толстую иглу с трубкой в переднюю стенку брюшной полости, через которую выводится инфильтрат.
Прогнозы
Асцит брюшной полости в сочетании с циррозом печени имеет крайне неблагоприятные прогнозы. Продолжительность жизни пятидесяти процентов людей с данным заболеванием составляет всего два года с начала развития. Если консервативное лечение асцита не приносит результатов, то срок жизни пациента снижается до полугода. Медикаментозное и народное лечение способно продлить и улучшить качество жизни человека, но для того чтобы обеспечить больному долгую и здоровую жизнь зачастую требуется пересадка печени.
Асцит – это накопление жидкости в брюшной полости, вызванное, как правило, циррозом печени, но также может быть симптомом других заболеваний. Рассмотрим виды и причины накопления жидкости в брюшной полости и мы проанализируем симптомы и типичные признаки.
Что такое асцит – характеристики
Асцит – это медицинский термин, используемый в гастроэнтерологии для обозначения патологическогонакопление жидкости в брюшной полости .
Функцией жидкостей в брюшной полости является обеспечения свободного скольжения мембран брюшины и внутренних органов. В нормальных условиях в брюшной полости находится от 10 до 30 миллилитров жидкости , а в некоторых случаях тяжелого асцита может скопиться свыше 10 литров.
Накопление жидкости происходит двумя путями:
- Экссудация , то есть образование экссудата – жидкости, которая исходит из кровеносных сосудов, ввиду увеличения их проницаемости при местном воспалительном процессе. Воспаление, как известно, связано с образование целого ряда химических медиаторов, включая гистамин. Их задача – повысить проницаемость тканей для того, чтобы клеткам иммунной системы было проще достигать места воспаления. Увеличение проницаемости приводит к тому, что стенки кровеносных сосудов начинают пропускать сыворотку крови. Отсюда появляется асцитическая жидкость, которая в таких условиях богата белками, а также клетками крови (в частности, альбумин и лейкоциты).
- Транссудация , то есть образование транссудата, который также имеет сосудистое происхождение, но выделяется без воспаления, а вследствие увеличения гидростатического давления внутри сосуда. Асцитическая жидкость, образованная таким образом, бедна на белки и клетки крови, и, следовательно, имеет более низкий удельный вес.
Разницу между концентрацией альбумина в асцитической жидкости используют для оценки формы происхождения. Этот параметр обозначается как SAAG. Если значение SAAG ниже 1 мг/дл, то это экссудат, и, наоборот, если SAAG больше 1 мг/дл – это транссудат.
Классификация и типы асцитов
Общепринято классифицировать асцит в зависимости от его тяжести, т.е. в зависимости от объема жидкости, накопленной в брюшной полости.
Здесь можно выделить:
- Асцит 1 степени или легкий. Количество жидкости незначительно, не очевидно для большинства диагностических методов, и её можно обнаружить только с помощью УЗИ брюшной полости.
- Асцит 2 степени или умеренный. Его можно выявить семиотически, по характерному тупому звук.
- Асцит 3 степени или тяжелый. Его можно обнаружить с помощью простого наблюдения, объем брюшной полости значительно увеличивается, а живот напряжен.
Симптомы, которые сопровождают асцит
Симптомы, которыми проявляется асцит, конечно, сильно зависят от тяжести состояния. Если асцит легкой степени заболевания , то не проявляется никаких симптомов , его трудно выявить даже с помощью инструментальных обследований, помогает только УЗИ или КТ брюшной полости.
Если асцит является серьезным , сопровождается следующими симптомами :
- Вздутие и тяжесть живота.
- Вздутие, разбухание и увеличение объема живота .
- Проблемы с дыханием из-за давления содержимого брюшного полости на диафрагму. Сдавливание приводит к диспноэ (одышка, короткое и быстрое дыхание).
- Боли в животе.
- Плоский пупок .
- Отсутствие аппетита и мгновенное ощущение сытости.
- Опухшие лодыжки (отёк) из-за избытка жидкости.
- Другие типичные симптомы заболевания , такие как портальная гипертензия (сопротивление прохождению потока крови) при отсутствии цирроза печени.
Диагностика асцитов
Если накопление жидкости в брюшной полости не превышает минимальный порог, что составляет около полулитра, то говорят о легком асците, который можно обнаружить только с помощью УЗИ брюшной полости. В случае объемов, превышающих указанный, диагностика возможна без дополнительных исследований.
Специалист, к которому вам следует обратиться, – это гастроэнтеролог . Он сформулирует диагноз и займётся поиском болезни, которая привела к накоплению жидкости в брюшной полости, воспользовавшись:
Анамнезом – история болезни пациента и семьи, информация о перенесённых заболеваниях, применяемой терапии, образе жизни, например, злоупотребление алкоголем, и др.
Анализом симптомов : асцит характеризуется рядом «безошибочных» признаков:
- Лягушачий живот . Его видно, когда пациент лежит на боку. В этом положении жидкость в брюшной полости стекает к одному боку и живот приобретает форму, похожий на лягушку или жабу.
- Тупой звук – характерный для бочки, заполненной жидкостью.
- Барабанный звук – типичный для пустой бочки или полости, содержащей газ.
- Звук всплеска – если ударить ладонью, а с другой стороны приложить ладонь.
Сформулированная гипотеза будет подтверждена серией клинических исследований :
Анализ крови , направленный на оценку:
- функций печени – ферменты (трансаминазы) и белки (альбумин, факторы свертываемости крови);
- функции почек – креатинин, азотемия;
Общий анализ крови – количество корпускулярных клеток в крови.
Концентрация электролитов – натрий, калий, хлор, которые влияют на задержку жидкости.
УЗИ или КТ брюшной полости позволяют оценить объемы жидкость, скопившейся в брюшной полости, и состояние органов, например, печени и селезёнки (её увеличение является точным признаком портальной гипертензии).
Исследование проколом . Заключается во введении через брюшную стенку тонкой иглы для получения образца жидкости и её анализа.
В частности, выполняют следующие анализы:
- Поиск и оценка концентрации альбумина .
- Посев культуры с целью обнаружения возможных инфекций и их возбудителей.
- Цитологический анализ для выявления возможных новообразований.
- Поиска и подсчет клеток крови , таких как лейкоциты.
- Поиск амилазы . Наличие амилазы, фермента, ускоряющего реакции распада сложных сахаров, является признаком повреждения поджелудочной железы и, следовательно, панкреатита .
Причины накопления жидкости в брюшной полости
Болезнью, которая наиболее часто приводит к асциту, является цирроз печени , на самом деле, более 70% пациентов с проблемами скопления жидкости в брюшной полости страдают от осложнений цирроза, и половина больных циррозом сталкивается с асцитом.
Однако, асцит также может иметь множество других причин, и все очень серьёзные, например: опухоли брюшной полости, сердечная недостаточность, и др .
В следующей таблице мы собрали основные причины (патологии, которые вызывают проблему), дали краткое описание и основные симптомы, которые сопровождают асцит.
Причины, которые определяют накопление жидкости в брюшной полости вследствие транссудации :
Цирроз печени . Нарушение физиологической структуры тканей печени, которая заменяется на фиброзную ткань, и происходит постепенная утрата функций органа. Причин этого процесса несколько – наиболее распространенными являются: вирусный гепатит и хронический алкоголизм.
- Асцит
- Портальная гипертензия
- Желтуха
- Низкий уровень тромбоцитов и проблемы свертывания крови (синяки, петехии, кровоточивость)
- Отёк (накопление жидкости) нижних конечностей
- Проблемы кожи
- Аномальное развитие молочных желез у мужчины
Синдром Бадда-Киари . Окклюзия вен, которые отводят бедную кислородом кровь из печени. Причины заболевания многочисленны и не всегда их удаётся идентифицировать (остаются незамеченными у половины пациентов).
- Асцит
- Боли в нижней части живота
- Увеличение печени
- Повышенные уровни ферментов печени, особенно трансаминаз
- Энцефалопатия. Синдром характеризуется нарушениями в работе мозга, такими как потеря познавательных способностей, изменения личности, сонливость , и др.
Сердечная недостаточность . Неспособность сердца обеспечить дальность прохождения крови, необходимую организму для нормального выполнения своих функций. Наиболее распространенной причиной сердечной недостаточности является состояние после инфаркта миокарда.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отек нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Перикардит . Хронического воспаления на перикард (оболочки сердца), что мешает расслаблению желудочков.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отёк нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Детский маразм или синдром Квашиоркора : Развивается из-за недополучения белка. В развитых странах практически не встречается, но довольно распространен в Африке.
- Асцит
- Увеличение печени
- Проблемы иммунной системы (невозможность развития некоторых типов антител)
- Задержка в психическом развитии
Причины, которые определяют накопление жидкости в брюшной полости ввиду экссудации :
Рак органов брюшной полости : злокачественные опухоли и метастазы. В этом случае говорят о неопластическом асците.
- Асцит
- Симптоматика пораженного органа
Туберкулез кишечника : кишечные инфекция от микобактерии Коха.
- Асцит
- Симптоматика желудочно-кишечного тракта (боли в животе, диарея, запор, и др.)
Хронический панкреатит : хроническое воспаление поджелудочной железы, которое может иметь различные причины.
- Асцит
- Боль в животе
- Желтуха
- Чередующиеся диарея и запоры.
- Чрезмерные уровни азотистых веществ в фекалиях.
Серозит и, в частности, перитонит . Серозное воспаление тканей брюшины, которое может быть спровоцировано многими аутоиммунными заболеваниями, такими как системная красная волчанка , ревматоидный артрит, болезнь Крона и др.
- Асцит
- Боль в животе
- Лихорадка
- Тошнота и рвота
- Сепсис
Гипотиреоз : слабое функционирование щитовидной железы с замедлением обмена веществ.
- Асцит
- Плевральный выпот
- Усталость
- Увеличение веса
- Ощущение постоянного холода (холодные руки и ноги)
- Брадикардия . Снижение частоты сердечных сокращений
- Отек конечностей
- Охриплость
- Проблемы с концентрацией внимания и потеря памяти
Лечение асцита
Так как асцит – это симптом, лечение предполагает терапию в направлении основного заболевания . Так, например, если асцит является следствием цирроза, то требуется пересадка печени, если же имеет место опухолевый асцит, необходимо провести хирургическое удаление опухоли и восстановительное лечение.
Однако, очень часто необходимо лечить симптом , тогда поступают следующим образом:
- Постельный режим .
- Диета с низким содержанием соли и, следовательно, с низким содержанием натрия . Это увеличивает диурез и, следовательно, способствует ликвидации жидкости, скопившейся в брюшине.
- Приём диуретиков . Наиболее часто используется спиронолактон.
- Терапевтический парацентез . Заключается в удалении с помощью иглы асцитической жидкости, скопившейся в брюшной полости. Используется в случае сильного напряжения в животе, больших объемов жидкости или нечувствительности пациента к действию мочегонных средств.
Скопление значительного количества жидкости в брюшной полости называется асцитом. При этом количество может достигать гигантских объемов – до двадцати пяти литров. В качестве жидкости, выделяющейся в брюшную полость, может быть как жидкость не воспалительного характера, так и экссудат, образующийся в результате нагноительных процессов.
Как правило, при воспалительных процессах пункция брюшной полости показывает содержание в жидкости значительного количества лейкоцитов и белка – это грозный признак возможного развития перитонита.
Стоит отметить, что асцит брюшной полости – это вторичный недуг, который возникает как симптом иного заболевания, поэтому чтобы знать, как лечить асцит, нужно найти причину возникновения заболевания.
Признаки асцита
 Асцит не может пройти незамеченным – живот резко увеличивается в размерах, когда больной стоит, его живот обвисает, а в лежачем положении – расплывается. Жидкость, которая скапливается в брюшной полости, давит на стенку живота, вызывая выпячивание пупка. При больших объемах могут возникать даже грыжи.
Асцит не может пройти незамеченным – живот резко увеличивается в размерах, когда больной стоит, его живот обвисает, а в лежачем положении – расплывается. Жидкость, которая скапливается в брюшной полости, давит на стенку живота, вызывая выпячивание пупка. При больших объемах могут возникать даже грыжи.
Если асцит возник по причине гипертензии в воротной вене, то кожа живота покрывается ярко выраженным венозным рисунком, отходящим в виде лучей от центра.
Пациенты, как правило, жалуются на одышку, дискомфорт в области живота, трудности с дыханием, поскольку жидкость давит на диафрагму и подпирает легкие . Из-за этого их жизненная емкость уменьшается, они трудно расправляются при вдохе.
Причины возникновения недуга
Как уже отмечалось выше, асцит живота провоцируют другие тяжелые соматические заболевания. Асцит может возникнуть по причине:
- повышения давления в воротной вене;
- канцероматоза;
- цирроза печени;
- воспаления печени под воздействием алкоголя;
- печеночной недостаточности;
- сердечной недостаточности;
- заболеваний почек из-за длительного голодания;
- туберкулеза брюшины;
- острого панкреатита.
Диагностика недуга
Диагностика заболевания основывается в первую очередь на визуальном осмотре живота пациента, сбора анамнеза и жалоб. Врач проанализирует инфекционные болезни, которые перенес пациент, операции и т.д. После сбора информации о состоянии здоровья пациента, ему делают рентгенологическое исследование живота, которое помогает определить наличие жидкости в брюшной полости, а с помощью ультразвукового исследования уточняется объем выделившейся жидкости. Также ультразвук живота поможет выявить возможные причины появления асцита – цирроз печени, канцероматоз и т.д.
Обычно при значительном скоплении жидкости и при подозрении на ее гнойное происхождение делается лапароцентез . Под местной анестезией делается прокол в брюшной стенке, после чего туда вводится специальная трубка для забора жидкости. Чтобы установить характер жидкости, ее отправляют в лабораторию, при этом определяют белок, лейкоциты, нейтрофилы, делают бактериальный посев, гистологическое исследование. Эта процедура имеет не только диагностические цели, с ее помощью состояние больных значительно улучшается.
Лечение заболевания
Для устранения жидкости в брюшной полости необходимо вылечить основное заболевание, вызвавшее недуг. Однако, в острой форме болезни врачи прибегают к экстренной эвакуации жидкости, после чего направляют лечение на основную причину. Пациенты, имеющие диагноз асцит, должны придерживаться диетического питания, уменьшить потребление соли, также им назначают мочегонные средства.
Стоит отметить, что асцит довольно коварен тем, что может вызывать тяжелые осложнения . При бурном развитии патологических микроорганизмов в жидкости брюшной полости пациентам грозит перитонит, развивается стойкое уменьшение жизненной емкости легких, возникают проблемы с кислородом (ощущение нехватки воздуха, невозможность полного вдоха).
Если асцит вовремя не лечить, проблемы возникнут и с пищеварением. При большом объеме жидкости сдавливаются все органы пищеварительной системы, что негативно сказывается на переваривании пищи.
При проведении лапароцентеза хирурги сталкиваются с брюшным кровотечением, занесением инфекции, прободением кишечника, образованием спаек.
Лечение асцита народными методами
Вылечить асцит можно не только при помощи операции, но и консервативным путем в домашних условиях, а именно, – народными средствами. Приведем несколько примеров эффективным рецептов, которые помогут пациентам избавиться от жидкости в животе.
Лечение фасолевыми стручками
Лечение асцита народными средствами возможно при помощи фасолевых стручков. Продукт оказывает хороший мочегонный эффект, поэтому помогает организму расстаться с лишней жидкостью. Для приготовления средства понадобится очистить от семян пятнадцать стручков фасоли, отобрать шелуху и залить ее литром воды. Жидкость доводят до кипения и оставляют кипеть еще 10 минут. После этого фасолевые стручки можно оставить примерно на полчаса, пока они не остынут. Принимать приготовленное средство необходимо трижды в сутки – первый раз как можно раньше, второй раз – перед завтраком и последний раз – около восьми вечера. Стоит отметить, что принимать внутрь любую другую жидкость не рекомендуют.
Лечение отваром петрушки
Полезными качествами в лечении асцита брюшной полости может похвастаться петрушка. Чтобы приготовить лечебное средство, нужно взять треть килограмма и варить ее в одном литре воды около 15 минут. После этого петрушку снимают с огня, остужают и отфильтровывают отвар. Начинать принимать жидкость необходимо с самого утра с интервалом в один час. Так нужно делать 3 дня.
Лечение абрикосовым отваром
Для приготовления средства подойдут как свежие, так и сушеные абрикосы. Стакан фруктов заливают литром воды, после чего варят абрикосы около 40 минут. Затем нужно процедить жидкость от самих абрикос и выпивать по стакану в день. При улучшении состояния здоровья пациента дозу лекарственного средства можно постепенно увеличить до 400 мл.
Лечение мочегонным чаем
Очень важно, чтобы жидкость как можно интенсивнее выводилась из организма. Для этого помогут и мочегонные сборы. Один из самых эффективных сборов – мочегонный чай из грыжника и . Оба ингредиента нужно смешать в равных количествах, а затем шесть столовых ложек смеси залить двумя стаканами воды. Прокипятив средство на огне, получают крепкий отвар, похожий на чай. Отцедив растительное сырье, жидкость можно употреблять. Лучше всего пить такой чай по утрам, натощак. 
Применение березовой ванны
Чтобы избавиться от асцита в домашних условиях, можно приготовить специальную ванну – двадцать граммов березовых листьев вместе с почками заливают стаканом кипятка и настаивают до вечера, но не менее 6 часов. Затем полученное средство выливают в теплую ванну и принимают ее тридцать минут.
Чай для выведения жидкости
Вывести жидкость из организма можно не только мочегонными средствами, но и теми, которые провоцируют повышенное потоотделение. Чтобы приготовить такое средство, понадобятся и . Эти компоненты нужно взять в равных количествах, залить двумя стаканами воды и прокипятить на маленьком огне 15 минут. Полученный отвар процеживают, после чего принимают слегка подогретым четыре раза в сутки.
Асцит брюшной полости или водянка живота - это болезнь, которая проявляется в скоплении свободной жидкости. Дело в том, что брюшная полость изнутри покрыта двухслойной брюшиной. В результате различных отклонений между двумя слоями этой структуры начинается постепенное накопление большого объема жидкости, которая по своему содержанию очень похожа на плазму крови.
Причины асцита
Наиболее часто асцит возникает при:
- болезнях почек,
- сердечной недостаточности,
- алиментарной дистрофии,
- циррозе печени,
- вследствие поражения лимфатического грудного протока, брюшины (туберкулезное, раковое обсеменение и так далее),
- в результате сдавления ствола воротной вены печени или тромбозе ее ветвей.
У новорожденных асцит развивается при скрытых кровопотерях или при наличии у плода гемолитической болезни. У детей до трех лет асцит обычно связан с болезнями печени, но может быть и результатом экссудативной энтеропатии, хронических расстройств питания, а также проявлением нефротического синдрома. Возникновению асцита способствуют нарушения водно-солевого обмена.
Механизмы возникновения и развития асцита
Жидкость в полости брюшины может представлять собой фильтрат кровяной сыворотки или лимфы (транссудат) либо может быть экссудатом, образовавшимся при воспалении самой брюшины. Жидкость в брюшной полости может быть серозной, геморрагической, хилезной, гнойной. В большинстве случаев она оказывается серозной. Геморрагическая жидкость встречается чаще всего при туберкулезе, злокачественных опухолях, цинге. Когда асцитическая жидкость имеет молочный вид, говорят о хилезном асците. Он образуется вследствие поступления в полость брюшины значительного количества лимфы из грудного лимфатического протока или из лимфатических сосудов брюшной полости. Хилезная жидкость стерильна, содержит большое количество лимфоцитов и при стоянии разделяется на слои.
Накопление жидкости в брюшной полости (иногда более 20 л) ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате значительно ограничиваются дыхательные движения легких (вплоть до развития дыхательной недостаточности), нарушается деятельность сердца, повышается сопротивление кровотоку в органах брюшной полости, функции которых также нарушаются. Концентрация белка в серозной асцитической жидкости относительно невелика, но общие его потери при массивном асците могут быть значительными, особенно при частых повторных удалениях жидкости путем пункции брюшной полости (при этом потеря белка сочетается с потерей солей), что приводит к развитию белковой недостаточности.
Патогенез асцита при циррозе печени. Имеют значение:
- портальная гипертензия,
- гипоальбуминемия,
- повышение лимфообразования в печени,
- задержка натрия почками при гиперальдостеронизме, повышении продукции ренинангиотензина.
Инициирует процесс периферическая артериальная вазодилатация, вызванная эндотоксинами и цитокинами, медиатором служит азота оксид, в результате снижается «эффективный» объем плазмы, активируются компенсаторные механизмы задержки натрия почками для сохранения неизменного внутрисосудистого объема. При выраженном асците содержание предсердного натрийуретического фактора в плазме крови высоко, но недостаточно, чтобы вызвать натрийурез.
Виды асцита
В Международной квалификации болезней, заболевание асцит (водянка брюшной полости) не выделается в отдельную болезнь. По сути, это осложнение других патологий, возникшее на последних стадиях.
По яркости проявления водянка живота может быть нескольких видов:
- Начальный асцит брюшной полости с небольшим количеством жидкости внутри живота (до полутора литров).
- Асцит с умеренным количеством воды. Он проявляется в виде отеков нижних конечностей и заметного увеличения размера грудной клетки. Больного постоянно беспокоит отдышка, сильная изжога, он ощущает тяжесть в животе. Состояние ухудшает появление запоров.
- Массивная водянка (большое количество воды, объемом больше 5 литров) – опасное заболевание. Кожа на животе становится гладкой и прозрачной, стенка брюшины максимально напрягается. На этом этапе у больного развивается дыхательная и сердечная недостаточность, жидкость может инфицироваться и провоцировать перитонит, который в большинстве случаев заканчивается летальным исходом.
По качеству жидкости:
- Стерильная водянка (анализ забора жидкости показывает отсутствие болезнетворных микроорганизмов). Инфицированная водянка (анализ забора жидкости показывает наличие болезнетворных бактерий в ней).
По ожидаемым прогнозам:
- Водянка живота, поддающаяся медикаментозной терапии.
- Устойчивый асцит (повторная водянка, либо асцит, не поддающийся медикаментозному лечению).
Осложнения асцита
Развитие асцита считается прогностически неблагоприятным признаком и значительно осложняет течение основного заболевания. Асцит может осложниться кровотечением, перитонитом, отказом селезенки, печени, поражением мозга из-за отека, дисфункцией сердца. В среднем процент летальности больных с выраженным асцитом достигает 50%.
Симптомы асцита
При общем осмотре будет обращать на себя внимание увеличенных размеров живот. При вертикальном положении тела живот свисает по типу «фартука», в положении лежа живот будет распластан – «лягушачий живот». При большем объеме асцитической жидкости в брюшной полости можно обнаружить выпячивание пупка.
Если причиной асцита послужило наличие портальной гипертензии, то на передней брюшной стенке можно увидеть венозный рисунок в виде «головы Медузы». Такой рисунок возникает вследствие того, что возникают расширенные, извитые венозные коллатерали на передней брюшной стенки, которые располагаются вокруг пупка. При ФГДС можно обнаружить варикозно расширенные вены пищевода.
При большом скоплении жидкости в брюшной полости будет значительно повышаться внутрибрюшное давление, вследствие чего диафрагма будет оттесняться в грудную полость. Из-за этого будет ограничено движение легких в грудной полости, что, в свою очередь, может привести к развитию дыхательной недостаточности. У больного будет выраженная одышка (частота дыхательных движений 20 и более), цианоз кожных покровов, тахикардия.
При значите
|
Лив-52 таблетки №100 - инструкция, цена, составткани как в результате увеличени |
Лив-52 таблетки №100
Лив-52 таблетки №100
Доступность: Есть в наличии
- Доставка Курьером
- Самовывоз
- Доставка Новой почтой
- Киев
- Одесса
- Харьков
- Днепр
- Львов
- Ивано-Франковск
- Винница
- Запорожье
- Кременчуг
- Кривой Рог
- Тернополь



- Производитель: Himalaya (Индия)
- Форма товара: Таблетки
- Регистрационное удостоверение: UA/2292/01/01
Сопутствующие товары
Выберите позиции для добавления в корзину покупок или выбрать все

Лив-52 (LIV.52) инструкция по применению
действующие вещества: 1 таблетка содержит порошки: корни каперсы колючие ( Capparis spinosa ) - 65 мг семян цикория дикого ( Cichorium intybus ) - 65 мг паслена черного ( Solanum nigrum ) - 32 мг кассии западной ( Cassia occidentalis ) - 16 мг коры терминалии Аржун ( Terminalia arjuna ) - 32 мг тамарикса Каль ( Tamarix gallica ) - 16 мг семена тысячелистника обыкновенного ( Achillea millefolium ) - 16 мг железа оксида ( Mandur bhasma ) - 33 мг обработанные водным экстрактом из: еклипты белой ( Eclipta alba ), филантуса горького ( Phyllanthus amarus ), корни берхавии обширной (Boerhaavia diffusa ), стеблей тиноспоры сердцелистной ( Tinospora cordifolia ), корнеплодов редьки посевной ( Raphanus sativus ), плодов эмблики лекарственной ( Emblica officinalis ), корневища свинчатки цейлонской ( Plumbago zeylanica ), семена ямбели смородиновой ( Embelia ribes ), плодов мираболанового дерева ( Terminalia chebula ), дымянки лекарственной ( Fumaria officinalis )
Основные физико-химические свойства:
круглые, двояковыпуклые таблетки зеленовато-серого цвета со светлыми и темными вкраплениями.
Средства, применяемые при заболеваниях печени и желчевыводящих путей. Код АТХ А05.
Комбинированный растительный гепатопротекторное средство. Защищает паренхиму печени от действия токсических агентов. Гепатопротекторное действие препарата обусловлено антиоксидантными и мембраностабилизирующими свойствами компонентов, входящих в его состав. Повышает уровень эндогенных токоферолов в гепатоцитах и уровень цитохрома Р450. Лив.52 ® стимулирует биосинтез белков и фосфолипидов. Способствует восстановлению гепатоцитов, уменьшает дегенеративные, жировые и фиброзные изменения, усиливает внутриклеточный обмен.
Препарат регулирует уровень плазменных белков крови, нормализует соотношение альбумин / глобулин. Обеспечивает нормализацию уровня плазменных трансаминаз, холестерина, триглицеридов, уменьшая проявления дислипидемии. Снижает показатели билирубина и щелочной фосфатазы. Повышает способность печени к депонированию гликогена.
Улучшает коллоидные свойства желчи, предупреждает образование желчных камней. Улучшает сократительную функцию желчного пузыря. Улучшает процессы пищеварения и усвоения пищи. Стимулирует гемопоэз.
При алкогольном поражении печени препарат снижает уровень этанола в крови и моче; повышает активность ацетальдегиддегидрогеназы, что способствует снижению уровня ацетальдегида; предотвращает связывание ацетальдегида с белками клетки, ускоряет его выведение.
Комплексное лечение и профилактика хронических диффузных заболеваний печени, алкогольного поражения печени, радиоактивных и химиотерапевтических поражений печени. Как средство для повышения устойчивости организма при гепатотоксических поражениях, для ускорения выздоровления в период реконвалесценции после тяжелых заболеваний, перенесенных операций. Холецистоангиохолиты и дискинезии желчевыводящих путей.
Повышенная чувствительность к компонентам препарата и к другим растениям семейства астровых (Сложноцветные). Желчекаменная болезнь. Острые воспалительные заболевания желудка и кишечника. Повышенная свертываемость крови, склонность к тромбообразованию.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий
При одновременном применении Лив.52 ® и ибупрофена уровень последнего в организме уменьшается вследствие задержки абсорбции. При одновременном применении с тетрациклином или доксициклином уменьшается биодоступность антибиотиков.
Имеются сообщения о развитии эпидермальный некролиз у больных хроническим и острым инфекционным гепатитом, принимавших Лив.52 ® .
При остром инфекционном гепатите препарат применяют по назначению врача с осторожностью.
Применение в период беременности или кормления грудью
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами
Способ применения и дозы
Таблетки Лив.52 ® принимают внутрь.
Взрослым и детям старше 14 лет назначают по 2 таблетки 3 раза в сутки.
Детям в возрасте от 6 до 14 лет назначают по 1 таблетке 3 раза в сутки.
Курс лечения определяет врач в зависимости от характера и течения заболевания.
Эффективность и безопасность применения препарата у детей до 6 лет не установлена, поэтому противопоказано его назначать этой возрастной категории пациентов.
Случаев передозировки не наблюдалось. Возможно головокружение или усиление проявлений побочных реакций. Специфический антидот отсутствует. Лечение симптоматическое.
Со стороны кожи и подкожной клетчатки : гиперемия, сыпь, зуд, отек кожи, кожные реакции, в т.ч. токсический эпидермальный некролиз.
Со стороны пищеварительного тракта: диспепсические явления, тошнота, послабление стула.
При применении препарата возможны реакции гиперчувствительности.
Хранить при температуре не выше 30 ° С в оригинальной упаковке.
Хранить в недоступном для детей месте.
По 100 таблеток в пластиковой банке; по 1 банке в картонной коробке.
Лив-52 таблетки №100
Лив-52 таблетки №100
Доступность: Есть в наличии
- Доставка Курьером
- Самовывоз
- Доставка Новой почтой
- Киев
- Одесса
- Харьков
- Днепр
- Львов
- Ивано-Франковск
- Винница
- Запорожье
- Кременчуг
- Кривой Рог
- Тернополь



- Производитель: Himalaya (Индия)
- Форма товара: Таблетки
- Регистрационное удостоверение: UA/2292/01/01
Сопутствующие товары
Выберите позиции для добавления в корзину покупок или выбрать все

Лив-52 (LIV.52) инструкция по применению
действующие вещества: 1 таблетка содержит порошки: корни каперсы колючие ( Capparis spinosa ) - 65 мг семян цикория дикого ( Cichorium intybus ) - 65 мг паслена черного ( Solanum nigrum ) - 32 мг кассии западной ( Cassia occidentalis ) - 16 мг коры терминалии Аржун ( Terminalia arjuna ) - 32 мг тамарикса Каль ( Tamarix gallica ) - 16 мг семена тысячелистника обыкновенного ( Achillea millefolium ) - 16 мг железа оксида ( Mandur bhasma ) - 33 мг обработанные водным экстрактом из: еклипты белой ( Eclipta alba ), филантуса горького ( Phyllanthus amarus ), корни берхавии обширной (Boerhaavia diffusa ), стеблей тиноспоры сердцелистной ( Tinospora cordifolia ), корнеплодов редьки посевной ( Raphanus sativus ), плодов эмблики лекарственной ( Emblica officinalis ), корневища свинчатки цейлонской ( Plumbago zeylanica ), семена ямбели смородиновой ( Embelia ribes ), плодов мираболанового дерева ( Terminalia chebula ), дымянки лекарственной ( Fumaria officinalis )
Основные физико-химические свойства:
круглые, двояковыпуклые таблетки зеленовато-серого цвета со светлыми и темными вкраплениями.
Средства, применяемые при заболеваниях печени и желчевыводящих путей. Код АТХ А05.
Комбинированный растительный гепатопротекторное средство. Защищает паренхиму печени от действия токсических агентов. Гепатопротекторное действие препарата обусловлено антиоксидантными и мембраностабилизирующими свойствами компонентов, входящих в его состав. Повышает уровень эндогенных токоферолов в гепатоцитах и уровень цитохрома Р450. Лив.52 ® стимулирует биосинтез белков и фосфолипидов. Способствует восстановлению гепатоцитов, уменьшает дегенеративные, жировые и фиброзные изменения, усиливает внутриклеточный обмен.
Препарат регулирует уровень плазменных белков крови, нормализует соотношение альбумин / глобулин. Обеспечивает нормализацию уровня плазменных трансаминаз, холестерина, триглицеридов, уменьшая проявления дислипидемии. Снижает показатели билирубина и щелочной фосфатазы. Повышает способность печени к депонированию гликогена.
Улучшает коллоидные свойства желчи, предупреждает образование желчных камней. Улучшает сократительную функцию желчного пузыря. Улучшает процессы пищеварения и усвоения пищи. Стимулирует гемопоэз.
При алкогольном поражении печени препарат снижает уровень этанола в крови и моче; повышает активность ацетальдегиддегидрогеназы, что способствует снижению уровня ацетальдегида; предотвращает связывание ацетальдегида с белками клетки, ускоряет его выведение.
Комплексное лечение и профилактика хронических диффузных заболеваний печени, алкогольного поражения печени, радиоактивных и химиотерапевтических поражений печени. Как средство для повышения устойчивости организма при гепатотоксических поражениях, для ускорения выздоровления в период реконвалесценции после тяжелых заболеваний, перенесенных операций. Холецистоангиохолиты и дискинезии желчевыводящих путей.
Повышенная чувствительность к компонентам препарата и к другим растениям семейства астровых (Сложноцветные). Желчекаменная болезнь. Острые воспалительные заболевания желудка и кишечника. Повышенная свертываемость крови, склонность к тромбообразованию.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий
При одновременном применении Лив.52 ® и ибупрофена уровень последнего в организме уменьшается вследствие задержки абсорбции. При одновременном применении с тетрациклином или доксициклином уменьшается биодоступность антибиотиков.
Имеются сообщения о развитии эпидермальный некролиз у больных хроническим и острым инфекционным гепатитом, принимавших Лив.52 ® .
При остром инфекционном гепатите препарат применяют по назначению врача с осторожностью.
Применение в период беременности или кормления грудью
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами
Способ применения и дозы
Таблетки Лив.52 ® принимают внутрь.
Взрослым и детям старше 14 лет назначают по 2 таблетки 3 раза в сутки.
Детям в возрасте от 6 до 14 лет назначают по 1 таблетке 3 раза в сутки.
Курс лечения определяет врач в зависимости от характера и течения заболевания.
Эффективность и безопасность применения препарата у детей до 6 лет не установлена, поэтому противопоказано его назначать этой возрастной категории пациентов.
Случаев передозировки не наблюдалось. Возможно головокружение или усиление проявлений побочных реакций. Специфический антидот отсутствует. Лечение симптоматическое.
Со стороны кожи и подкожной клетчатки : гиперемия, сыпь, зуд, отек кожи, кожные реакции, в т.ч. токсический эпидермальный некролиз.
Со стороны пищеварительного тракта: диспепсические явления, тошнота, послабление стула.
При применении препарата возможны реакции гиперчувствительности.
Хранить при температуре не выше 30 ° С в оригинальной упаковке.
Хранить в недоступном для детей месте.
По 100 таблеток в пластиковой банке; по 1 банке в картонной коробке.
ольших доз алког
|
Жировой гепатоз печени: симптомы и лечение болезни |
Жировой гепатоз печени: симптомы и лечение болезни
Гепатозы – это обобщенное название заболеваний печени, связанных с нарушением обменных процессов в железе. Гепатоз – начальная стадия расстройства работы главных клеток печени гепатоцитов. Синонимами термину «жировой гепатоз» являются следующие названия: ожирение печени, стеатоз, жировая дистрофия печени.
Различают жировой гепатоз, развивающийся вследствие злоупотребления алкоголем – алкогольный гепатоз, и неалкогольную жировую болезнь печени. Как в первом, так и во втором случае поражение органа связано с накоплением капель жира, жировых включений в гепатоцитах.
При неалкогольной природе болезни основная часть пациентов (до 80 – 90 %) имеют изолированный жировой гепатоз печени, который протекает доброкачественно и не угрожает жизни больного. Но у некоторых пациентов, не принимающих алкоголь в токсичных дозах (примерно 10 – 25 % случаев), а также при алкогольном жировом гепатозе болезнь начинает прогрессировать: развивается фиброз, затем цирроз с последующей необходимостью трансплантации органа.
Структурно заболевание проявляется дистрофией – повреждением клеток и межклеточного вещества, которые ведут к воспалительно-некротическим изменениям, разрушению клеток и тканей. В результате цепочки патологических расстройств печень не может функционировать.
Причины возникновения болезни
Основной причиной болезни печени жировым гепатозом исследователи называют инсулинорезистентность – снижение чувствительности мышц и белой жировой ткани к инсулину. Это явление увеличивает количество глюкозы в сыворотке крови (гипергликемия) и/или повышает инсулин в крови – развивает гиперинсулинемию.
Гиперинсулинемия усиливает расщепление липидов (жиров) в соединительной жировой ткани, высвобождая большое количество свободных жирных кислот, а скорость их окисления в железе́ снижается. Печень начинает избыточно накапливать триглицериды, повышено продуцировать липопротеины (белково-липидные комплексы) очень низкой плотности. Нарушается баланс между выработкой и утилизацией клеток. Запущенная цепная реакция расстройств сопровождается гибелью гепатоцитов, развитием воспаления, разрастанию соединительной ткани.
Доказанной причиной прогрессирования жирового гепатоза называют нарушения кишечной микрофлоры. Избыточный бактериальный рост в тонком кишечнике способствует попаданию некоторых видов бактерий в воротную вену и ее притоки. Это активирует иммунный ответ организма, развивает воспаление, стимулирует выработку фиброзной ткани.
Неалкогольный жировой гепатоз печени развивается при увеличении количества липидов (жиров) в крови, сахарном диабете, избыточных жировых отложениях. Также частой причиной болезни врачи называют метаболический синдром – ряд клинических, обменных, гормональных расстройств.
Жировой гепатоз – широко распространенная патология печени хронического характера. Наблюдается рост заболеваемости и в раннем возрасте, так как количество детей, страдающих избыточной массой тела, увеличивается.
Симптомы
Выявить заболевание сложно – протекает оно бессимптомно. В медицинской практике бывали только единичные случаи обращения заболевших, предъявляющих жалобы на невыраженные боли в правом подреберье, слабость, чувство дискомфорта.
Печень с признаками жирового гепатоза обнаруживается случайно. Чаще больные обращаются на стадии формирования цирроза после длительного течения болезни. Поэтому для диагностирования патологии на первый план выходят симптомы метаболического синдрома:
- увеличение массы брюшного (висцерального) жира – избыточные жировые отложения на внутренних органах;
- нарушение липидного обмена;
- повышение кровяного давления;
- понижение чувствительности тканей к гормону инсулину, повышение уровня этого гормона в крови, симптомы расстройства обмена глюкозы.
При внешнем обследовании врачом обнаруживается невыраженное увеличение печени, но выявление этого симптома может быть затруднено ввиду наличия ожирения у больного. На симптомы цирроза указывают малые печеночные знаки:
- стойкое расширение мелких сосудов кожи в виде сосудистых звездочек и сеточек;
- покраснение ладоней;
- увеличение грудной железы у мужчин.
На цирроз указывают рост объема селезёнки, брюшная водянка – скопление свободной жидкости в животе.
Диагностирование жирового гепатоза печени
Основным инструментальным методом диагностирования жирового гепатоза печени является ультразвуковое исследование (УЗИ). Также используются компьютерная томография и магниторезонансная томография.
Прогрессирование гепатоза угрожает образованием цирроза. Поэтому в последние годы в исследовательской медицинской практике активно разрабатываются биологические маркёры (знаки), дающие возможность оценить тяжесть воспалительного процесса в печени, разрастание соединительной ткани железы́:
- сывороточный уровень адипонектина – гормона, вырабатываемого жировой тканью – у пациентов с инсулинорезистентностью, ожирением, сахарным диабетом 2-го типа ниже, чем у контрольной группы (норма 9 мкг/мл для женщин и 6 мкг/мл для мужчин);
- метод иммуноферментного анализа с количественным определением антител М30, избирательно распознающих цитокератин 18 (CK18) – внутриклеточное нитевидное образование, которое расщепляется при гибели клетки при развитии жировой болезни печени; количество расщепленных фрагментов CK18 более 279 ЕД/л позволяет предположить прогрессирование жирового гепатоза;
- сывороточный показатель гиалуроновой кислоты более 2100 нг/мл свидетельствует о формировании фиброза.
Биологические маркёры являются перспективными методами диагностирования при прогрессировании гепатоза, однако необходимо их подтверждение в более достоверных исследованиях.
Также доступны коммерческие комплексные биохимические панели для диагностики фиброза печени – «ФиброТест» и его аналоги. При гепатозе печени они демонстрируют умеренную диагностическую точность – 75 – 90 %.
Лечение гепатоза
Жировой гепатоз печени связан с целым комплексом расстройств обменных процессов, поэтому лечение болезни предполагает множество терапевтических средств, нацеленных на восстановление всех звеньев, задействованных в патологическом процессе.
Соблюдать низкокалорийную диету
Не употреблять высококалорийной пищи с высоким содержанием жиров и холестерина, ограничить в рационе фруктозу, красное мясо. Придерживаться питания средиземноморского типа – больше кушать рыбы, овощей, фруктов, принимая во внимание их калорийность, продуктов с полиненасыщенными жирными кислотами, волокнами и антиокислительными витаминами С и Е.
В программах по снижению веса применяют псиллиум (Мукофальк) как волокно-пищевой модификатор. Препарат практически без калорий – 0,1 ккал на 100 г вещества, и на 100 % состоит из мягких пищевых волокон.
Диетотерапия может проходить со следующими вариантами:
- диета с низким содержанием жиров – менее 30 % общей калорийности;
- диета с низким содержанием углеводов – менее 60 грамм углеводов в сутки;
- низкокалорийная диета – 800 – 1500 ккал/сутки.
Внимание! Применение совсем низкокалорийной диеты – менее 500 килокалорий в сутки опасно, так как провоцирует воспаление печени и разрастание соединительной ткани.
Увеличить физическую нагрузку
Больным с жировым гепатозом рекомендуются нагрузки низкой интенсивности на свежем воздухе: ходьба в умеренном темпе, плавание, поездки на велосипеде. Длительность тренировок – 140 – 210 минут за неделю. Добиться снижения веса и улучшения структуры печени позволяют силовые упражнения. Постоянная физическая активность снижает ожирение внутренних органов, уменьшает инсулинорезистентность, скопление свободных жирных кислот в кровяном русле.
Лечение будет эффективнее, если комбинировать физическую активность и низкокалорийную диету. Соблюдение диеты, физические упражнения три раза в неделю продолжительностью 45 – 60 минут каждая доказано улучшают состояние печени, снижают внутрибрюшное ожирение, количество жировых клеток в печени и свободных жирных кислот в крови. Необходимо добиться регулярного снижения веса хотя бы на 0,5 – 1 килограмм в неделю.
Применять лекарственные средства
Для лечения жирового гепатоза печени нет эффективных медикаментозных средств. В составе терапии заболевания назначаются препараты, снижающие ожирение, уменьшающие степень поражения железы, восстановление инсулинорезистентности:
- лекарство для снижения веса орлистат;
- коррекция инсулинорезистентности – метформин для больных сахарным диабетом 2-го типа, пиоглитазон для заболевших неалкогольным стеатогепатитом;
- лекарства, снижающие артериальное давление.
Лечение гепатоза предполагает исключить из терапии пациента, заменить аналогичными те лекарственные средства, которые токсично влияют на печень.
Ключевая проблема течения жирового гепатоза печени заключается в том, что патология повышает опасность прогрессирования болезней сердечно-сосудистой системы. Не только повышает, но и как доказали последние научные исследования, определяет их исход в гораздо большей степени, чем исход собственно заболевания печени.
Жировой гепатоз печени: симптомы и лечение болезни
Гепатозы – это обобщенное название заболеваний печени, связанных с нарушением обменных процессов в железе. Гепатоз – начальная стадия расстройства работы главных клеток печени гепатоцитов. Синонимами термину «жировой гепатоз» являются следующие названия: ожирение печени, стеатоз, жировая дистрофия печени.
Различают жировой гепатоз, развивающийся вследствие злоупотребления алкоголем – алкогольный гепатоз, и неалкогольную жировую болезнь печени. Как в первом, так и во втором случае поражение органа связано с накоплением капель жира, жировых включений в гепатоцитах.
При неалкогольной природе болезни основная часть пациентов (до 80 – 90 %) имеют изолированный жировой гепатоз печени, который протекает доброкачественно и не угрожает жизни больного. Но у некоторых пациентов, не принимающих алкоголь в токсичных дозах (примерно 10 – 25 % случаев), а также при алкогольном жировом гепатозе болезнь начинает прогрессировать: развивается фиброз, затем цирроз с последующей необходимостью трансплантации органа.
Структурно заболевание проявляется дистрофией – повреждением клеток и межклеточного вещества, которые ведут к воспалительно-некротическим изменениям, разрушению клеток и тканей. В результате цепочки патологических расстройств печень не может функционировать.
Причины возникновения болезни
Основной причиной болезни печени жировым гепатозом исследователи называют инсулинорезистентность – снижение чувствительности мышц и белой жировой ткани к инсулину. Это явление увеличивает количество глюкозы в сыворотке крови (гипергликемия) и/или повышает инсулин в крови – развивает гиперинсулинемию.
Гиперинсулинемия усиливает расщепление липидов (жиров) в соединительной жировой ткани, высвобождая большое количество свободных жирных кислот, а скорость их окисления в железе́ снижается. Печень начинает избыточно накапливать триглицериды, повышено продуцировать липопротеины (белково-липидные комплексы) очень низкой плотности. Нарушается баланс между выработкой и утилизацией клеток. Запущенная цепная реакция расстройств сопровождается гибелью гепатоцитов, развитием воспаления, разрастанию соединительной ткани.
Доказанной причиной прогрессирования жирового гепатоза называют нарушения кишечной микрофлоры. Избыточный бактериальный рост в тонком кишечнике способствует попаданию некоторых видов бактерий в воротную вену и ее притоки. Это активирует иммунный ответ организма, развивает воспаление, стимулирует выработку фиброзной ткани.
Неалкогольный жировой гепатоз печени развивается при увеличении количества липидов (жиров) в крови, сахарном диабете, избыточных жировых отложениях. Также частой причиной болезни врачи называют метаболический синдром – ряд клинических, обменных, гормональных расстройств.
Жировой гепатоз – широко распространенная патология печени хронического характера. Наблюдается рост заболеваемости и в раннем возрасте, так как количество детей, страдающих избыточной массой тела, увеличивается.
Симптомы
Выявить заболевание сложно – протекает оно бессимптомно. В медицинской практике бывали только единичные случаи обращения заболевших, предъявляющих жалобы на невыраженные боли в правом подреберье, слабость, чувство дискомфорта.
Печень с признаками жирового гепатоза обнаруживается случайно. Чаще больные обращаются на стадии формирования цирроза после длительного течения болезни. Поэтому для диагностирования патологии на первый план выходят симптомы метаболического синдрома:
- увеличение массы брюшного (висцерального) жира – избыточные жировые отложения на внутренних органах;
- нарушение липидного обмена;
- повышение кровяного давления;
- понижение чувствительности тканей к гормону инсулину, повышение уровня этого гормона в крови, симптомы расстройства обмена глюкозы.
При внешнем обследовании врачом обнаруживается невыраженное увеличение печени, но выявление этого симптома может быть затруднено ввиду наличия ожирения у больного. На симптомы цирроза указывают малые печеночные знаки:
- стойкое расширение мелких сосудов кожи в виде сосудистых звездочек и сеточек;
- покраснение ладоней;
- увеличение грудной железы у мужчин.
На цирроз указывают рост объема селезёнки, брюшная водянка – скопление свободной жидкости в животе.
Диагностирование жирового гепатоза печени
Основным инструментальным методом диагностирования жирового гепатоза печени является ультразвуковое исследование (УЗИ). Также используются компьютерная томография и магниторезонансная томография.
Прогрессирование гепатоза угрожает образованием цирроза. Поэтому в последние годы в исследовательской медицинской практике активно разрабатываются биологические маркёры (знаки), дающие возможность оценить тяжесть воспалительного процесса в печени, разрастание соединительной ткани железы́:
- сывороточный уровень адипонектина – гормона, вырабатываемого жировой тканью – у пациентов с инсулинорезистентностью, ожирением, сахарным диабетом 2-го типа ниже, чем у контрольной группы (норма 9 мкг/мл для женщин и 6 мкг/мл для мужчин);
- метод иммуноферментного анализа с количественным определением антител М30, избирательно распознающих цитокератин 18 (CK18) – внутриклеточное нитевидное образование, которое расщепляется при гибели клетки при развитии жировой болезни печени; количество расщепленных фрагментов CK18 более 279 ЕД/л позволяет предположить прогрессирование жирового гепатоза;
- сывороточный показатель гиалуроновой кислоты более 2100 нг/мл свидетельствует о формировании фиброза.
Биологические маркёры являются перспективными методами диагностирования при прогрессировании гепатоза, однако необходимо их подтверждение в более достоверных исследованиях.
Также доступны коммерческие комплексные биохимические панели для диагностики фиброза печени – «ФиброТест» и его аналоги. При гепатозе печени они демонстрируют умеренную диагностическую точность – 75 – 90 %.
Лечение гепатоза
Жировой гепатоз печени связан с целым комплексом расстройств обменных процессов, поэтому лечение болезни предполагает множество терапевтических средств, нацеленных на восстановление всех звеньев, задействованных в патологическом процессе.
Соблюдать низкокалорийную диету
Не употреблять высококалорийной пищи с высоким содержанием жиров и холестерина, ограничить в рационе фруктозу, красное мясо. Придерживаться питания средиземноморского типа – больше кушать рыбы, овощей, фруктов, принимая во внимание их калорийность, продуктов с полиненасыщенными жирными кислотами, волокнами и антиокислительными витаминами С и Е.
В программах по снижению веса применяют псиллиум (Мукофальк) как волокно-пищевой модификатор. Препарат практически без калорий – 0,1 ккал на 100 г вещества, и на 100 % состоит из мягких пищевых волокон.
Диетотерапия может проходить со следующими вариантами:
- диета с низким содержанием жиров – менее 30 % общей калорийности;
- диета с низким содержанием углеводов – менее 60 грамм углеводов в сутки;
- низкокалорийная диета – 800 – 1500 ккал/сутки.
Внимание! Применение совсем низкокалорийной диеты – менее 500 килокалорий в сутки опасно, так как провоцирует воспаление печени и разрастание соединительной ткани.
Увеличить физическую нагрузку
Больным с жировым гепатозом рекомендуются нагрузки низкой интенсивности на свежем воздухе: ходьба в умеренном темпе, плавание, поездки на велосипеде. Длительность тренировок – 140 – 210 минут за неделю. Добиться снижения веса и улучшения структуры печени позволяют силовые упражнения. Постоянная физическая активность снижает ожирение внутренних органов, уменьшает инсулинорезистентность, скопление свободных жирных кислот в кровяном русле.
Лечение будет эффективнее, если комбинировать физическую активность и низкокалорийную диету. Соблюдение диеты, физические упражнения три раза в неделю продолжительностью 45 – 60 минут каждая доказано улучшают состояние печени, снижают внутрибрюшное ожирение, количество жировых клеток в печени и свободных жирных кислот в крови. Необходимо добиться регулярного снижения веса хотя бы на 0,5 – 1 килограмм в неделю.
Применять лекарственные средства
Для лечения жирового гепатоза печени нет эффективных медикаментозных средств. В составе терапии заболевания назначаются препараты, снижающие ожирение, уменьшающие степень поражения железы, восстановление инсулинорезистентности:
- лекарство для снижения веса орлистат;
- коррекция инсулинорезистентности – метформин для больных сахарным диабетом 2-го типа, пиоглитазон для заболевших неалкогольным стеатогепатитом;
- лекарства, снижающие артериальное давление.
Лечение гепатоза предполагает исключить из терапии пациента, заменить аналогичными те лекарственные средства, которые токсично влияют на печень.
Ключевая проблема течения жирового гепатоза печени заключается в том, что патология повышает опасность прогрессирования болезней сердечно-сосудистой системы. Не только повышает, но и как доказали последние научные исследования, определяет их исход в гораздо большей степени, чем исход собственно заболевания печени.
|
Цирроз Печени Симптомы И Признаки Фото |
10 апр 2018. Поражения печени: причины, симптомы и лечение. Без должного медицинского вмешательства переходит в воспаление и цирроз.
Менингит симптомы у взрослых и детей, причины и лечение.
28 янв 2019. Менингит у детей и взрослых симптомы, лечение, профилактика. Менингит в украине 2018: симптомы, пути передачи, последствия фото 1. Легких, сахарного диабета, цирроза печени, хронических болезней.
Гепатит a, b, c: симптомы, лечение и как передается гепатит.
27 сен 2018. Гепатиты а, в и с: симптомы, лечение, профилактика. Может быть необходимым, чтобы уменьшить риск цирроза и рака печени.
Цирроз печени летальность.
2 апр 2019. Признаки гепатита бактериальной природы. Признаки гепатита д. Примеры. При циррозе печени какие симптомы на лице фото.
Лечение цирроза печени фото.
27 мар 2019. Как лечили гепатит предки. Не дают кредит гепатит. Лечение гепатита в препараты с лучшими результатами. Программы по лечению.
Мы постарались полностью раскрыть тему. Если что-то не понятно, то на все вопросы специалисты готовы ответить в комментариях. Глисты у собаки: симптомы, фото, лечение и профилактика. Очень внимательно и тщательно заботясь о своих питомцах, следя за состоянием их здоровья, многие хозяева убеждены, что никаких паразитов у них быть не может. Однако согласно статистике, более 50% домашних собак заражены глистами. Связано это с тем, что крайне тяжело избежать заражения гельминтами не только на улице, но даже и в домашних условиях, поскольку яйца паразитов присутствуют практически везде. Они могут быть на обуви, растениях, в воздухе, воде, почве. фото ли бен хон Поэтому даже диванная собачка может заразиться глистами. Чтобы вовремя распознать болезнь и вылечить ее, каждый хозяин должен знать симптомы и признаки заражения питомца гельминтами.
Довольно часто паразиты долгое время могут жить в организме и никак не проявлять себя. Иногда могут появляться схожие с другими заболеваниями симптомы, в связи с чем лечится совершенно другая болезнь. Такие ситуации задерживают выявление заболевания, что пагубно отражается на организме собаки или щенка. Поэтому животное периодически следует показывать ветеринару и регулярно проводить дегельминтизацию. В некоторых случаях то, что питомец заражен глистами, можно распознать самостоятельно. К типичным симптомам наличия у щенка или собаки глистов относятся: Отклонения в работе желудочно-кишечного тракта. Выражается это расстройством пищеварения, повышением или отсутствием аппетита, запорами или диареей, рвотой, неестественными пристрастиями к еде. Питомец может начать много есть, но в то же время масса его тела уменьшается. Изменение поведения собаки, которая становится малоподвижной и вялой. Шерсть животного становится взъерошенной, жесткой и тусклой.
Может появиться перхоть, экзема, дерматозы. В кале питомца присутствует слизь, кровь, паразиты или их личинки. Живот собаки, а особенно щенков, вздувается и становится твердым. На фоне этого видны выпирающие ребра. Питомец пытается «ездить» на задней части туловища, поскольку у него присутствует сильный зуд анального отверстия. Затруднение глотания и возникновение икоты после приема пищи. Белесость слизистых и общая анемия. Отсутствие в росте и развитии у щенков. Если собаку не лечить, в скором времени ее начнет рвать глистами, и может возникнуть кишечная непроходимость, довольно часто приводящая к гибели животного. Именно поэтому при возникновении у питомца одного из вышеописанных признаков необходимо немедленно обратиться к ветеринару. У щенков и взрослых собак выделяют три группы гельминтов. К ним относятся: Цестоды (цепни); трематоды (сосальщики); нематоды (круглые черви).
Проникая фото рэп монстра в кровеносные сосуды, глисты разносятся по всему организму с помощью крови и задерживаются в различных органах. В результате нарушается целостность их тканей, и ухудшаются жизненные процессы. Через травмированные ткани проникает патогенная микрофлора, поэтому зараженные паразитами собаки довольно часто болеют различными инфекционными заболеваниями. Попадая в кишечник, с помощью своего колюще-режущего аппарата глисты травмируют его слизистую оболочку, вызывая тем самым воспаления и кровотечение. Питаясь пищей хозяина, его кровью и лимфой, глисты лишают собак и щенков важных питательных веществ и жизненной энергии. Поэтому инвазия сопровождается нарушением обмена веществ, авитаминозом и худобой питомца. Размножаясь, гельминты могут создать в кишечнике закупорку, что часто приводит к разрыву пищеварительного органа. Кроме того, что токсины гельминтов пагубно влияют на работу многих органов, они оказывают негативное влияние и на нервную систему. В связи с этим у собак может наблюдаться чередование периодов возбуждения и угнетения, нарушение гормонального фона, обмена веществ, изменения со стороны дыхательной системы.
По месту расположения все паразиты условно делятся на кишечные, сердечные, печеночные и легочные. Чаще всего у собак и щенков встречаются токсакары, которые можно увидеть на фото. Их личинка из проглоченного яйца выходит в кишечнике животного, затем проникает в кровеносный сосуд, по которому попадает в легкие и с кашлем снова оказывается в полости рта. Проглоченная второй раз личинка паразита уже остается в кишечнике, где и вырастает до половозрелого самца или самки. Симптомы кишечного гельминтоза зависят не только от степени поражения, но и от возраста собаки. Хуже всего заражение кишечными глистами переносят щенки. Они практически совсем отказываются от пищи, и начинают отставать в росте и развитии. У них появляются выделения на глазах и вздутый живот. У всех собак с кишечными паразитами отмечаются запоры и поносы, бледность слизистых оболочек, проблемы с аппетитом, кишечные колики. В организме животного можно встретить глисты на разной стадии развития, поскольку собака является источником инвазии и заражает сама себя снова и снова. Нематода кренозом, которая может поражать собак, встречается довольно редко, поскольку для заражения животное должно съесть наземного моллюска, встретить которого на улицах города практически невозможно. Однако знать симптомы заболевания на всякий случай все-таки нужно.
При приобретении легочного паразита у животного могут возникнуть следующие симптомы: Продолжительный кашель; насморк и чихание; бронхит; ухудшение состояние шерсти; прогрессирующее исхудание; анемия. Вылечить кашель и бронхит с помощью симптоматических препаратов и антибиотиков невозможно. Вместе с сырой рыбой собака может съесть описторхоза или сосальщика, который будет паразитировать в желчных протоках печени. Больной питомец худеет, а его шерсть становится взъерошенной и тусклой. Если заболевание не лечить, то в брюшной полости скапливается жидкость, а печень при пальпации становится болезненной и увеличенной. Читайте так же: как выкормить котенка без кошки. Этот вид глистов заслуживает особого внимания, поскольку такая инвазия протекает довольно тяжело. Заражение происходит через укус комара, который впрыскивает гельминта в кровь животного. В результате развивается трансмиссионное заболевание – дирофиляриоз.
Признаки наличия сердечного паразита у собаки: Сухой изнуряющий кашель; затрудненное дыхание; одышка; аритмия, замедление пульса, отеки и другие признаки сердечной недостаточности; общая слабость; извращенный аппетит; судороги; истощение. Живущие в сердце собак паразиты могут передаваться человеку. Однако в нашем организме до половозрелого состояния они не дозревают, но приятного в этом все равно мало. Глистогонные препараты животным назначаются только после постановки диагноза, который определяется в лаборатории. Для этого кал исследуется на яйца глист. В некоторых случаях паразиты планети нептун фото выходят наружу вместе с фекалиями и тогда их вид можно определить самостоятельно. Предназначенные для лечения людей глистогонные препараты собаке или щенку лучше не давать. Приобретать их следует по рекомендации врачей в зоомагазинах. Щенки чаще всего заражаются нематодой toxocara caris, от которой специалисты рекомендуют использовать препарат дронтал джениор. Эта сладкая суспензия вводится в рот щенка с помощью шприца. Кроме нее, для глистования щенков используется: Щенкам в возрасте до одного месяца препараты покупаются в виде суспензии, а собакам старше одного месяца дают таблетки от паразитов. Взрослых питомцев лечат препаратами широкого спектра действия.
Врач может выписать азинокс плюс, дронтал плюс и другие. Поскольку при длительном применении одного и того же лекарственного средства возникает привыкание, их рекомендуют чередовать. К таблеткам от глистов относится препарат мильбемакс, который можно назначить своей собаке самостоятельно. Это средство можно использовать от всех видов гельминтов, особенно перед ежегодной вакцинацией питомца. Поскольку у зараженных глистами животных ослаблен иммунитет, до постановки вакцины их нужно обязательно пролечить. Мильбемакс является универсальным препаратом, так как в его состав входит химическое вещество, которое воздействует не только на цестоды и нематоды, но и на их личинок. Мильбемакс дают собаке утром перед едой в течение 7-14 дней. Курс лечения зависит от биологии развития паразита. Рекомендуется обязательно осматривать кал питомца, чтобы увидеть живых или погибших глистов и определить эффективность лечения. Чаще всего дегельминтизацию повторяют согласно инструкции. Антигельминтные препараты собаке необходимо давать по утрам, подкладывая таблетку в фарш или завернув в колбасу, мясо или какое-нибудь лакомство.
Если питомец отказывается принимать лекарство, нужно руками сжать его челюсть, поднять ее вверх и положить таблетку глубоко на корень языка. Щенкам покупают суспензии или размельчают таблетки до порошкообразного состояния, разводят с водой и с помощью шприца вливают в пасть. В некоторых случаях собаке после приема лекарственного средства может быть плохо. Нужно сразу же дать ей энтеросгель или другой абсорбент и обратиться за консультацией к ветеринару. Практически все современные препараты действуют так, что глисты расщепляются частично или полностью. Поэтому живых или мертвых паразитов в фекалиях животных можно не увидеть. Обязательно во время дегельминтизации нужно наблюдать за питомцем. Иногда ему необходимо будет помочь очиститься, для чего дается слабительное или ставится клизма. Очень важна профилактика глистов у собак и щенков, поскольку нужно понимать, что болезнь легче и дешевле предотвратить, чем потом лечить. Проводить дегельминтизацию необходимо уже с двух недельного возраста щенка. Для этого существуют специальные препараты, к которым относится «дронтал плюс для щенков» и «празицин».
Однако профилактика глистов заключается не только в дегельминтизации. Также необходимо оградить питомца от общения с незнакомыми собаками и следить за тем, чтобы на прогулке он ничего не подбирал с земли и не пил из луж. Поскольку к вероятным источникам заражения паразитами относится сырое мясо, рыба, немытые овощи, ягоды и фрукты, следует позаботиться об их обработке. Мясо можно положить на 2-3 дня в морозилку или обдать кипятком. Рыбу необходимо проварить, а овощи, фрукты и ягоды тщательно промыть. Поскольку гельминтоз является небезопасным для собак и очень серьезным заболеванием, необходимо знать его симптомы, чтобы вовремя выявить и начать лечить своего питомца. А если вы буде
|
Фиброскан - диагностика цирроза печени |
Фиброскан - диагностика цирроза печени
Фиброз печени (ФП) – универсальная генетически заложенная реакция на повреждение, характеризующийся избыточным количеством фиброзной (рубцовой) ткани как в результате увеличения ее образования, так и уменьшения скорости разрушения. В ответ на инфекцию вирусами гепатитов (А.,В,С,Д и др.), воздействии больших доз алкоголя, лекарств, токсинов возникает воспаление печеночных клеток. Выраженность этих воспалительных явлений различна: это дистрофия (связана с блокадой ферментных систем клетки и нарушением жизнеобеспечения ее), некроз (гибель клеток).
Биологический смысл этих явлений зачастую направлен на прямую санацию организма от инфицированных вирусом клеток или на создание «энергетического голодания» с последующей гибелью возбудителя, как, например, происходит при жировой дистрофии печеночных клеток на фоне гепатита С.
Фиброз печени – это вначале защитная реакция для поддержания структуры, «архитектоники» печени, после того, как образуются пустоты на месте погибших клеток. Далее природой также все предусмотрено - включается регенерация печеночных клеток. Это проявляется увеличением размеров всех органелл существующих клеток, и, как следствие этого, увеличением размеров самих клеток и органа в целом.
Поэтому гепатомегалия (увеличение размеров печени при осмотре или данным УЗИ) не может считаться только патологией или признаком болезни. Это скорее говорит о том, что печень борется с повреждающим агентом и пока еще есть резерв. А вот при сформировавшемся циррозе печени (исходе фиброза) печень всегда уменьшена в размерах.
На фоне процессов регенерации в норме происходит лизис (рассасывание) избыточно образованной фиброзной ткани под действием специфических ферментов (коллагеназ). Замечено, что если происходит адекватная регенерация печени, она сопровождается освобождением ее от избыточной фиброзной ткани. Но, к сожалению, при хроническом повреждении печени присутствующей вирусной инфекцией, алкоголем эти последовательные стадии происходят параллельно, перемешиваются, нарушаются и количество фиброзной ткани в печени растет.
Избыточное отложение фиброзной ткани нарушает структуру органа и в конечном счете приводит к циррозу печени.
Цирроз печени — хроническое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной соединительной тканью, или стромой. Цирротичная печень увеличена или уменьшена в размерах, необычно плотная, бугристая, шероховатая. Смерть наступает в зависимости от различного рода случаев в течение от двух до четырех лет с сильными болями и мучениями пациента в терминальной стадии болезни.
В экономически развитых странах цирроз входит в число шести основных причин смерти пациентов от 35 до 60 лет, составляя 14—30 случаев на 100 тыс. населения. Ежегодно в мире умирают 40 млн человек [2] от вирусного цирроза печени и гепатоцеллюлярной карциномы, развивающейся на фоне носительства вируса гепатита B. В странах СНГ цирроз встречается у 1 % населения.
Чаще наблюдается у мужчин: соотношение мужчин и женщин составляет в среднем 3:1. Заболевание может развиться во всех возрастных группах, но чаще после 40 лет [3] .
Чаще цирроз развивается при длительной интоксикации алкоголем (по разным данным, от 40—50 % до 70—80 %) и на фоневирусных гепатитов B, С и D (30—40 %) и паразитарных инфекций. Более редкие причины цирроза — болезни желчевыводящих путей(внутри- и внепечёночных), застойная сердечная недостаточность, различные химические и лекарственные интоксикации. Цирроз может развиваться и при наследственных нарушениях обмена веществ (гемохроматоз, гепатолентикулярная дегенерация, недостаточность α1-антитрипсина) и окклюзионными процессами в системе воротной вены (флебопортальный цирроз). Среди инфекционных факторов: хронические вирусные гепатиты, особенно B и C. и паразитарные инфекции, особенно грибковые и трематодозные (шистоматоз, описторхоз, кандидоз, аспергелиоз). Первичный билиарный цирроз печени возникает первично без видимой причины. Приблизительно у 10—35 % больных этиология остаётся неясна [3] .
Таким образом, фиброз печени сопровождает течение всех хронических диффузных заболеваний печени и является достоверным признаком прогрессирования поражения печени. Именно поэтому определение стадии фиброза является прогностически значимым и используется в клинической практике как один из важных критериев для определения тактики ведения больных, что особенно актуально при хронических вирусных гепатитах.
Важность диагностики и оценки стадии фиброза печени определяется теми последствиями, к которым приводит его развитие:
- Нарушение процессов обмена между клетками печени и кровью и шунтирование крови (сброс крови из приносящих сосудов в печеночные вены) приводит к движению крови «в обход» печеночной клетки. Это обуславливает невозможность осуществления дезинтоксикационной и синтетической функции печени
- Прогрессирование хронического заболевания печени в сторону цирроза печени и сужение спектра и снижение эффективности лечебных мероприятий.
- Успешно проведенное лечение с прекращением действия повреждающего фактора (вирусы В, С, Д), алкоголь приводит к обратному развитию, регрессу фиброза.
Фиброз печени может начать свое развитие в различных участках печеночной дольки. В зависимости от причины и распространенности фибротического процесса различают следующие формы фиброза печени:
- Венулярный и перивенулярный фиброз. Развивается в центре долек. Характерен для хронического алкогольного гепатита, хронической сердечно–сосудистой недостаточности.
- Перицеллюлярный (вокруг гепатоцитов-клеток печени). Перицелюллярный фиброз наблюдается при хронических вирусных гепатитах и алкогольной болезни печени.
- Септальный – возникает на месте массивной гибели клеток печени - некрозов (например, при вирусном гепатите). Образующиеся фиброзные септы соединяют соседние портальные тракты (порто–портальные септы) или портальные тракты и центральные вены (порто–центральные септы), что приводит к нарушению долькового строения печени. В септах можно увидеть сосуды–анастомозы (шунты), по которым кровь из ветвей воротной вены и печеночной артерии напрямую поступает в центральные (печеночные) вены в обход функционально–активной паренхимы печени.
- Портальный и перипортальный фиброз – характерный признак ХГ (вирусного, алкогольного, аутоиммунного).
- Перидуктальный фиброз – концентрическое разрастание фиброзной ткани вокруг желчных канальцев разного калибра. Наблюдается при склерозирующем холангите (первичном и вторичном) и имеет важное диагностическое значение.
- Смешанный – самая частая форма фиброза, при которой представлены в разных соотношениях остальные формы фиброза.
"Золотым стандартом" оценки выраженности фиброза печени остается биопсия печени (БП).
Гистологическое исследование позволяет уточнить причину заболевания печени, а также оценить стадию фиброза и индекс гистологической активности, принять решение о тактике ведения больного, оценить естественное течение или эффективность проведенного лечения. Наиболее распространенными и общепринятыми являются полуколичественные способы оценки выраженности индекса фиброза по шкале МЕТАVIR. Согласно этой шкале, выделяют 4 стадии фиброза (F 1,2,3,4). Причем F 4 по шкале МЕТАVIR соответствует циррозу печени.
Оценка уровня индекса гистологической активности также важна, так как высокие его значения связаны с прогрессирующим течением заболевания, как при вирусных, так и при алкогольных поражениях печени.
В отношении вирусного гепатита С в настоящее время нет четких ориентиров в прогнозе - разовьется ли у пациента, инфицированного вирусом гепатита С цирроз печени, или нет.
При гепатите В важным критерием прогноза является уровень вирусной нагрузки. Однако, в том и другом случае наиболее объективным критерием прогноза является скорость прогрессирования стадии фиброза, которую можно оценить по данным повторных биопсий или неинвазивными методами.
К сожалению, биопсия печени, оставаясь «золотым стандартом» определения стадии фиброза, все-таки является инвазивным методом с определенным процентом осложнений вплоть до летальных исходов. По данным 9 мультицентровых исследований, количество летальных случаев варьирует от 0 до 3,3 на 1000 биопсий печени.
По мнению ряда авторов, результаты исследования биоптатов дают сомнительную информацию для определения показаний к противовирусной терапии. Анализированы 2084 биопсии печени, проведенных в 89 французских медицинских центрах в 1997 г. В 91% случаев проведена чрескожная биопсия печени, в 9% – трансвенозная.
В 1,5% случаев полученный биологический материал оказался непригодным для диагностики.
У 20% пациентов регистрировались умеренно выраженные боли после процедуры, у 3% боли были значительными, и потребовалась внутривенная аналгезия с последующей госпитализацией в случаях, когда биопсия проводилась амбулаторно.
Среди осложнений превалировали эпизоды падения артериального давления (39 пациентов – 1,9%), потребовавшими применения атропина. Серьезные осложнения возникли у 12 (0,58%) пациентов, но без смертельных исходов.
К серьезным осложнениям были отнесены: кровотечение в брюшную полость (1), случайная пункция желчного пузыря (3) и легких (1); у 3 больных были пунктированы другие органы. Прокол других органов имел место при слепой биопсии печени без ультразвукового контроля.
Частота осложнений возрастала с количеством пассов биопсийной иглой: 26,6% – при одном пассе, 68% – при 2 и более. Дополнительные пассы проводились из-за того, что не был получен пригодный для исследования материал.
С другой стороны, частота осложнений зависела от опыта врача, проводившего биопсию: 34,4% осложнений – у менее опытных, и 27,4% – у более опытных. При опросе после процедуры 9% пациентов заявили, что больше никогда не согласятся на биопсию печени.
По данным аналогичного исследования, проведенного в Швейцарии в 1992 г., частота осложнений сопоставима в двух исследованиях, правда, в Швейцарии 0,3% серьезных осложнений включали смертельные исходы.
К объективным причинам относится малый объем биоптата (обычно это 1/500000 часть ткани органа), который при наличии неравномерно-диффузного поражения печени, может иметь разные стадии фиброза и индекса гистологической активности. Сравнение результатов парных биопсий, полученных из правой и левой доли печени пациентов, инфицированных вирусом HСV, показало, что расхождение на 1 балл индекса гистологической активности имелись в 25% случаев; у 14,5 % пациентов, у которых по биопсии из одной доли печени был поставлен цирроз печени, по биопсии из другой доли - выраженный фиброз.
Получение адекватного объема биоптата (длиной минимум 25мм с захватом не менее 11 портальных трактов) не гарантировано при чрескожном доступе.
К субъективным причинам различий в определении стадии фиброза в одном и том же биоптате относят квалификацию морфолога. При оценке разными специалистами-морфологами различия могут наблюдаться в 20% случаев.
Динамическое наблюдение за фиброзом печени с помощью биопсии затруднено ввиду описанных ограничений и инвазивности самого метода. Все это сделало необходимым поиск надежных неинвазивных методов диагностики ФП как при первичном обследовании, так и при последующем наблюдении.
Серологические маркеры (по анализу крови) фиброза печени разделяют на прямые (биомаркеры), отражающие динамику количества фиброзных волокон и веществ, их составляющих, и непрямые (суррогатные - уровень ферментов печени- АЛТ, АСТ), свидетельствующие о нарушении функции печени при выраженном фиброзе и циррозе печени. Изолированно возможности прямых серологических маркеров фиброза изучены в научных исследованиях. В широкой клинической практике они не получили широкого распространения.
К непрямым серологическим маркерам фиброза печени относят рутинные лабораторные тесты, отражающие нарушение функции печени. Они также позволяют оценить наличие фиброза, особенно на стадии цирроза печени.
Считается, что уровень АСТ имеет более сильную связь с фиброзом, чем уровень АЛТ. Соотношение АСТ/АЛТ>1 является достоверным показателем выраженной стадии фиброза печени (в том числе ЦП).
Что касается уровня АЛТ, то даже при нормальных его значениях на фоне хронической инфекции вирусами гепатитов В и С в трети случаев определяется фиброз более 2 стадии по шкале МЕТАVIR (эти пациенты подлежат противовирусной терапии).
Для улучшения диагностической точности различных лабораторных тестов было разработано несколько индексов, основанных на комбинации непрямых маркеров ФП. Наиболее распространенной является диагностическая панель тестов FibrоТеst-ActiTest(ВioPredictive, Франция, определяет стадию фиброза) или FibroSURE (Labсогр, США).
Неинвазивная диагностика фиброза печени с применением методики FibrоТеst-ActiTest (определяется стадия фиброза и индекс гистологической активности) предназначена для своевременной оценки стадии фиброза и контроля за его развитием на фоне терапии, а также для оценки воспалительного процесса в печёночной ткани.
FibrоТеst-ActiTest рассматривается в качестве альтернативы для чрескожной биопсии печени у пациентов с хроническим вирусным гепатитом. Оба теста получили широкую известность во Франции, Европе и США. В настоящее время во Франции эти тесты применяются в более чем 500 частных лабораториях и 37 общественных госпиталях. В России возможно выполнение этих тестов на базе независимой лаборатории «Инвитро».
Первоначально тесты разрабатывались для пациентов, инфицированных вирусами гепатитов С и В, а затем стали применяться и при других нозологических формах хронических заболеваний печени.
FibrоТеst включает 5 биохимических показателей:
- альфа 2-макроглобулин,
- гаптоглобин,
- аполипопротеин А1,
- гамма-глутамилтранспептидаза,
- общий билирубин.
ActiTest включает перечисленные выше 5 компонентов и дополнительно АЛТ.
По данным российских исследований, при хроническом вирусном гепатите для начальных стадий фиброза диагностическая точность метода более 70%, при выраженном фиброзе и циррозе - 100%.
Благодаря применению FibrоТеst число необходимых биопсий печени сокращается на 46%. Особенно это актуально у больных, которым проведение БП сопряжено с определенными трудностями или риском (например, коагулопатия, тромбоцитопения) или при отказе пациента, а также для оценки стадии фиброза в динамике. Результат теста легко читается и понятен доктору и пациенту.
На рисунке, приведенном ниже, FibrоТеst показывает F0 - «нулевую» стадию, т.е. отсутствие фиброза, ActiTest - А0 - нулевую активность, т.е. ее отсутствие
Результаты ActiTest и FibrоТеst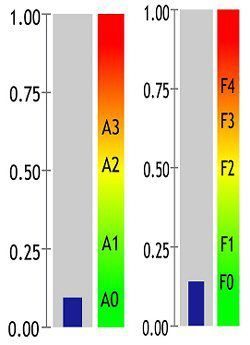
Методы визуализации печени (УЗИ, МРТ) играют ключевую роль в диагностике стадии заболевания печени в настоящее время в силу неинвазивности и доступности. Они позволяют оценить форму, размеры, структуру органа, наличие или отсутствие объемных образований, провести исследования в сосудистых режимах для косвенной оценки плотности и эластичности ткани печени.
Применение аппаратов УЗИ (с увеличением изображения при помощи цифровых технологий) делает возможным визуализацию зернистости ткани печени, перипортального фиброза и других изменений, указывающих на нарушение гистоархитектоники органа.
Однако описательные характеристики УЗИ подвержены большому разбросу и не позволяют дифференцировать морфологические стадии хронического гепатита, особенно начальные. При накоплении фиброзной ткани в печени изменяются ее физические свойства - увеличивается плотность органа и сопротивление портальному кровотоку. В связи с этим перспективным в клинической практике является определение плотности или эластичности ткани печени с помощью прямых методов.
К прямым методам оценки фиброза печени относят ультразвуковую эластометрию печени с помощью аппарата FibroScan (EchoSens, Франция), определяемой в кПа. Метод позволяет оценить наличие фиброза печени, генерируя вибрационные импульсы, и по результатам компьютерного анализа судить об изменении эластических свойств печени и темпов прогрессирования фиброза.
Аппарат "Фиброскан" представлен ультразвуковым преобразовательным датчиком, в который установлен источник колебаний средней амплитуды и низкой частоты. Генерируемые датчиком колебания передаются на подлежащие исследуемые ткани печени и создают упругие волны, подвергающие модуляции отраженный ультразвук. Скорость распространения упругих волн определяется эластичностью печеночной ткани.
Суммарный объем подвергающейся исследованию печеночной ткани в среднем составляет 6 смі (датчик М), что многократно превышает таковой при пункционной биопсии печени. Применение датчиков нового поколения (XL) позволяет обследовать объем до 24 смі.
По этому методу исследования получено достаточное количество научных данных и доказано, что при нарастании стадии фиброза увеличивается эластичность печени в кПа.
   |
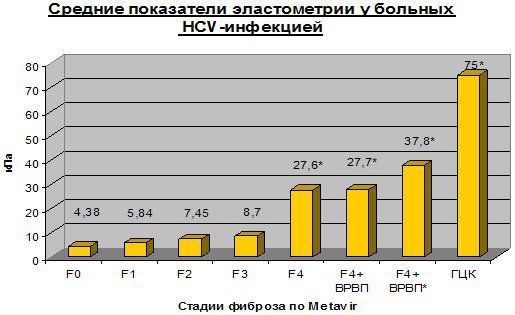   |
- F 0-3 стадии фиброза по шкале МЕТАVIR при хроническом гепатите,
- F 4 – цирроз печени,
- F 4+ ВРВП - цирроз печени с наличием варикозно расширенных вен пищевода,
- F 4+ВРВП*- цирроз печени, портальная гипертензия, осложненная кровотечением из варикозно расширенных вен пищевода,
- ГЦК - гепатоцеллюлярная карцинома
Достоверность различий р 50 лет,
Широкое распространение и неопределенный прогноз хронических вирусных гепатитов В и С трактует необходимость выработки оптимальной диагностической и лечебной тактики для каждого пациента. Для улучшения долгосрочного прогноза необходима диагностика и мониторирование стадии фиброза печени в условиях естественного течения или на фоне проводимой терапии.
Инвазивная диагностика стадии фиброза печени и индекса гистологической активности не всегда применима. В этих случаях целесообразно применение методов неинвазивной оценки фиброза печени - информативных и доступных. Опыт применения сывороточных тестов оценки фиброза и ультразвуковых методик свидетельствует о необходимости их комбинации для большей диагностической точности.
Преимущества этой методики:
- неинвазивность – при проведении процедуры не происходит нарушение целостности кожных покровов и внутренних органов;
- безболезненность;
- отсутствие специфической подготовки;
- автоматизированность системы – на результат не влияет человеческий фактор и квалификация сонолога;
- универсальность – методика используется для диагностики фиброза при любых заболеваниях печени. Исключение составляет асцит;
- быстрота – время обследование составляет от 5 до 10 минут;
- стоимость – эластометрия печени дешевле биопсии;
- возможность наблюдать патологические процессы в динамике;
- оценка разнородности распространения патологических изменений в тканях органа;
- информативность.
Показание к исследованию на Фиброскане:
- гепатиты любой этиологии, в том числе хронические;
- цирроз и жировой гепатоз печени;
- токсическое поражение с симптомами цитолиза или холестаза;
- холангит;
- повышенные показатели билирубина в крови в течение длительного времени.
Подготовка к исследованию:
- Для проведения эластометрии печени специальной подготовки не требуется. Единственная рекомендация – приходить на процедуру желательно натощак.
- Исследование проводят в положении лежа на спине. Болевые и прочие неприятные ощущения отсутствуют. В целом процесс проведения этого исследования во многом похож на УЗИ. Перед проведением процедуры дополнительное обследование не проводят.
- Результат будет готов сразу же после эластометрии. Показатель плотности является физическим параметром. Единица измерения – килоПаскали.
- Интерпретация результатов эластометрии представление в таблице 1.
- Таблица 1. Со
|
















































































































-liv-52-tabletki-%E2%84%96100-12.jpeg)