-Рубрики
- Почему боли в печени (15)
- Боль печень и желчный пузырь (14)
- Боль в печени симптомы (14)
- Боли ниже печени (13)
- Как снять боль в печени (13)
- Боли в печени чем лечить (12)
- Симптомы боли печени у женщин (12)
- Боль в печени что делать (12)
- Какие признаки боли печени (11)
- Боль в районе печени (11)
- Боли в области печени (11)
- Признаки боли печени (11)
- Лекарство от боли в печени (11)
- Таблетки от боли в печени (11)
- Печень боль в боку (11)
- Боли при больной печени (11)
- Какие боли если болит печень (10)
- Боли в печени и поджелудочной (10)
- Боль в правом боку печень (10)
- Печень какие боли (9)
- Печень боли в спине (9)
- Печень головная боль (9)
- Боли в животе печень (9)
- Где боли печени (9)
- Печень боль суть (8)
- Боли в печени лечение (8)
- Острая боль в печени (8)
- Боли в правом подреберье печень (8)
- Боль в печени (8)
- Болит печень что выпить чтобы прошла боль (8)
- Боль справа печень (8)
- Причины боли в печени (8)
- Печень и желчные боли (7)
- Может ли боли печень (7)
- Симптомы боли печени у мужчин (7)
- Боли под печенью (7)
- Поджелудочная железа и печень боли (7)
- Сильная боль в печени (7)
- Боль в области печени причины (7)
- Боли в печени симптомы лечение (7)
- Боль в желудке и печени (7)
- Боли при циррозе печени (6)
- Диета при болях в печени (6)
- Боли когда болит печень (6)
- Боли при болезни печени (6)
- Боль печени после (5)
- Боли печени алкоголя (5)
- Признаки боли печени человека (4)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Другие рубрики в этом дневнике: Таблетки от боли в печени(11), Симптомы боли печени у мужчин(7), Симптомы боли печени у женщин(12), Причины боли в печени(8), Признаки боли печени человека(4), Признаки боли печени(11), Почему боли в печени(15), Поджелудочная железа и печень боли(7), Печень какие боли(9), Печень и желчные боли(7), Печень головная боль(9), Печень боль суть(8), Печень боль в боку(11), Печень боли в спине(9), Острая боль в печени(8), Может ли боли печень(7), Лекарство от боли в печени(11), Какие признаки боли печени(11), Какие боли если болит печень(10), Как снять боль в печени(13), Диета при болях в печени(6), Где боли печени(9), Боль справа печень(8), Боль печень и желчный пузырь(14), Боль печени после(5), Боль в районе печени(11), Боль в правом боку печень(10), Боль в печени что делать(12), Боль в печени симптомы(14), Боль в печени(8), Боль в области печени причины(7), Боль в желудке и печени(7), Болит печень что выпить чтобы прошла боль(8), Боли при циррозе печени(6), Боли при больной печени(11), Боли при болезни печени(6), Боли под печенью(7), Боли печени алкоголя(5), Боли ниже печени(13), Боли когда болит печень(6), Боли в правом подреберье печень(8), Боли в печени чем лечить(12), Боли в печени симптомы лечение(7), Боли в печени лечение(8), Боли в печени и поджелудочной(10), Боли в области печени(11), Боли в животе печень(9)
Вирусные гепатиты – чего опасаться и как уберечься - виды, симптомы, последствия, профилактика |
Дневник |
Вирусные гепатиты – чего опасаться и как уберечься
По данным Всемирной организации здравоохранения, от острых и хронических гепатитов в мире ежегодно умирает около 2 миллионов человек, в том числе около 700 тысяч только от гепатита В. Эксперты Британской ассоциации болезней печени говорят о высокой распространенности вируса гепатита В: он превышает заболеваемость ВИЧ в 100 раз. Растёт и процент инфицирования среди молодёжи. Таким образом, вирусные гепатиты представляют серьёзную угрозу для населения.
Виды вирусных гепатитов
На данный момент насчитывается более 10 вирусов, вызывающих поражения печени. Наибольший интерес представляют вирусы гепатитов А, В, С, D и Е. Как наиболее опасные и приводящие к большему количеству летальных исходов всех заболеваний печени, выделяют гепатиты B и C.
Вирус гепатита В чрезвычайно устойчив к действию различных факторов. Находясь во внешней среде, может сохранять свои свойства до 7 дней, а при попадании в организм человека приводить к инфицированию. Инкубационный период чаще всего длится до 80 дней. (подробнее в статье «Гепатит B – серьёзная угроза»)
Механизм заражения — парентеральный. Передача происходит от больного или носителя: в результате взаимодействия с биологическими жидкостями, а также во время медицинских или косметических процедур. Устойчивость вируса приводит к тому, что инфицирование может произойти при повторном использовании шприцев, во время маникюра, при стоматологических манипуляциях и пр.
Гепатит С имеет схожий механизм передачи. Заражение чаще всего случается через кровь, во время инъекционных процедур, пирсинга и реже — половым путём. В отличие от вируса гепатита В он гораздо менее устойчив в окружающей среде, поэтому контактно-бытовой путь передачи встречается крайне редко. Инкубационный период обычно составляет 2-3 месяца.
Вирусы гепатитов А, D и E также представляют опасность для человека, но заражение случается значительно реже. В случае с гепатитом D — заражение возможно только при наличии гепатита В, так как для развития он использует белки его оболочки. Гепатиты А и Е распространены в странах с плохой санитарной обстановкой, механизм их передачи — фекально-оральный (читайте статью «Гепатит А. Чем опасен и как не заразиться?»).
Симптомы вирусных гепатитов

Как правило, большинство людей не замечает никаких симптомов, указывающих на вирусный гепатит. Более того, даже общеклинический и биохимический анализы крови не позволяют выявить заболевание на начальных стадиях. Тем не менее, случается так, что болезнь может протекать остро и сопровождаться жалобами на усталость, тошноту и боли в животе. Также для острого течения могут быть характерны такие симптомы, как желтушность кожных покровов и глаз, тёмная моча.
Из-за бессимптомного развития заболевания вирусные гепатиты часто переходят в хроническую форму, приводя к развитию серьёзных патологий, таких как цирроз или рак печени.
На поздних стадиях хронического гепатита может происходить поражение нервной и сердечно-сосудистой систем, суставов.
Диагностика
Для диагностики вирусных гепатитов, прежде всего врач собирает тщательный анамнез. Назначают лабораторные и инструментальные исследования: биохимический анализ крови, УЗИ и др. Но главный способ выявления вируса и уточнения острой или хронической формы заболевания — обнаружение антигенов вирусов гепатита, антител к ним, и выявление их ДНК и РНК (в зависимости от типа вируса).
Так, для острого течения гепатита В характерно наличие HBsAg и антител класса IgM к HBcAg. О хроническом течении говорит присутствие HbsAg в течение 6 месяцев.
Для быстрого обнаружения вируса существуют экспресс-тесты на вирусы гепатита А и В.
Лечение
К сожалению, специфического лечения вирусных гепатитов в настоящее время не существует. Терапия направлена на увеличение продолжительности жизни и включает в себя специальные противовирусные препараты.
Лекарственные препараты, направленные на подавление репликации вирусов гепатита, чаще всего назначаются пожизненно. Кроме того они имеют ряд неприятных побочных эффектов и не отличаются «демократичной ценой». У некоторых людей может развиваться лекарственная устойчивость, что значительно усложняет лечение.
Поздние стадии заболевания — рак и цирроз печени обычно заканчиваются летальным исходом, так как химиотерапия или хирургическое вмешательство могут продлить жизнь лишь на несколько лет.
Профилактика гепатита

Именно из-за сложности диагностики и лечения вирусных гепатитов профилактика играет решающую роль в борьбе с этими заболеваниями. Только иммунизация может исправить ситуацию с повсеместным распространением болезни.
В 1990 году было положено начало вакцинопрофилактики в нашей стране. Она осуществлялась с помощью бельгийской вакцины «Энджерикс» и показала эффективность и безопасность применения.
В 1992 году была разработана и успешно прошла испытания вакцина отечественного производства Комбиотех. В настоящее время для вакцинации используются несколько вакцин: Регевак, Бубо-Кок, Бубо-М, АКДС-ГЕП В, а также зарубежные — Инфанрикс Гекса, Шанвак В. Все они прошли тщательные проверки на соответствие требованиям ВОЗ по эффективности и безопасности.
После 1997 года обязательная вакцинация новорождённых была закреплена Федеральным законом и по рекомендации ВОЗ была включена в Национальный календарь профилактических прививок.
Такая стратегия привела к серьёзному снижению заболеваемости в нашей стране. По данным Всемирной организации здравоохранения вакцинопрофилактика позволила добиться снижения инфицирования среди иммунизированных детей до 1%.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком
Почему важно проводить вакцинацию?
Вирус гепатита А представляет опасность для грудных детей и лиц пожилого возраста — у них он протекает тяжело, но осложнения не характерны. Это заболевание встречается повсеместно, а за счёт его широкой распространённости и простоте инфицирования (через питьевую воду, загрязнённые продукты) представляет серьёзную угрозу здоровью населения.
Так, например, самой серьёзной вспышкой заболевания считается эпидемия 1988 года в Шанхае. По данным эпидемиологов тогда было заражено около 300 000 человек. Инфицирование произошло во время употребления в пищу моллюсков. Причём вирус гепатита А устойчив к воздействию физических факторов, поэтому термическая обработка продуктов не помогла.
Гепатит Е особенно опасен для беременных женщин, так как может приводить к стремительному развитию печёночной недостаточности. В остальных случаях наблюдается выздоровление.
Гепатит D, имеющий тяжёлое течение и приводящий к серьёзным последствиям, поражает лишь людей, инфицированных вирусом гепатита В.
Таким образом, можно заметить, что вакцинация позволяет предотвратить серьёзные последствия: инфицированием гепатитами В и D, а значит, и тяжёлого течения других заболеваний печени.
Поездки в отпуск и командировки не всегда могут хорошо заканчиваться, если вы не проводили вакцинацию. Отправляясь в Индию, Африку, Юго-Восточную Азию и даже Восточную Европу, необходимо позаботиться о профилактике вирусных гепатитов А и В.
Вакцины против гепатита
В настоящее время существуют вакцины рекомбинантные и из плазмы крови. В первом случае используется HBsAg, который синтезируют в клетках молочной железы или дрожжах. Во втором случае - HBsAg получают из плазмы крови. По эффективности эти вакцины не отличаются.
Вакцинация против гепатита В происходит в три этапа: первый — при рождении, а два других одновременно с вакциной АКДС. Такая схема создает у более чем 95% детей повышение титра anti-HBs, а значит – обеспечивает защиту от гепатита В, как минимум, на 15 лет, чаще — пожизненно.
Иммунопрофилактика против гепатита А проводится, чаще всего, с помощью инактивированных вакцин и применяется для детей старше 12 месяцев и взрослых. Курс составляет 2 дозы с интервалом от 6 до 18 месяцев. В нашей стране используют такие вакцины против гепатита А: отечественнае — ГЕП-А-ин-ВАК и зарубежные - Хаврикс, Вакта, Аваксим, Аваксим 80.
В настоящий момент, вакцины от гепатита С не существует, однако в этом направлении ведутся масштабные исследования. Предотвратить заражение можно лишь путём неспецифической профилактики: соблюдением санитарных норм, информированием населения.
Показания и противопоказания
Вакцинацию против гепатита В необходимо проходить всем детям и подросткам в возрасте до 18 лет, а также ранее не вакцинированным людям, и тем, кто подвержен значительному риску инфицирования:
- медицинские работники,
- лица, находящиеся в контакте с HBsAg положительными людьми,
- люди, нуждающиеся в частых переливаниях крови и ее компонентов.
Вакцинацию против гепатита А рекомендуется проводить детям от 12 месяцев и взрослым. Особенно важна своевременная профилактика гепатита следующим лицам:
- люди, часто путешествующие или находящиеся в командировках,
- проживающие с инфицированным человеком.
Плохая санитарная обстановка и отсутствие чистой питьевой воды часто становятся причинами инфицирования.
Противопоказанием к вакцинации может служить наличие в прошлом аллергических реакций к компонентам вакцины.
Вакцина одобрена при беременности и кормлении грудью.
Существуют ли побочные эффекты от вакцинации?
Кроме дискомфорта на месте прививки, нечасто наблюдалось незначительное повышение температуры.
Все проведенные исследования не выявили связи вакцинации с аутоиммунными заболеваниями, диабетом, синдромом Гийена-Барре или множественным склерозом. Крайне редки случаи анафилактических реакций.
Вакцины, применяемые в нашей стране, соответствует стандартам качества, установленным Всемирной организацией здравоохранения: они безопасны, отвечают всем технологическим требованиям, простые в применении и обладают высокой эффективностью.
Вакцинация ребёнка — первый шаг на пути к здоровью и профилактике серьезных заболеваний. Ведь если болезнь проще предотвратить, чем лечить.
Глобальная стратегия по ликвидации вирусного гепатита, как серьезной угрозы здоровью
В 2016 году согласно рекомендациям Всемирной ассамблеи здравоохранения, была разработана стратегия по борьбе с вирусным гепатитом. Эта масштабная кампания предполагает своей целью перспективу прекращения передачи заболевания.
Комплекс действий составлен вплоть до 2030 года, когда планируется достижение окончательных результатов, и включает в себя 5 стратегических направлений.
Ведется масштабная работа по каждому из них. Каждые два года по инициативе ВОЗ и Всемирного альянса по гепатиту проводится саммит, на котором обсуждают способы улучшения стратегии по борьбе с вирусным гепатитом.
Представьте себе масштабы работы, которая проводится для благополучия населения.
Сегодня борьба с гепатитом приобретает приоритет для общественного здравоохранения, а вакцинопрофилактика играет ведущую роль в здоровье нас и наших близких.
Использованные материалы:
- http://www.who.int/immunization/Hepatitis_B_Rus_Mar2008.pdf - вакцины против гепатита В, изложение позиции ВОЗ.
- http://apps.who.int/iris/bitstream/10665/250042/1/WHO-HIV-2016.06-rus.pdf?ua=1 - глобальная стратегия сектора здравоохранения по вирусному гепатиту 2016-2021.
- В.В. Ботвиньева, М.Г. Галицкая, Т.В. Родионова, Н.Е. Ткаченко, Л.С. Намазова-Баранова -«Современные организационные и методические принципы вакцинации детей против гепатита В».
- Лысанов Ю.И., Шаманова Л.В - «Вирусные гепатиты: распространённость и динамика заболеваемости».
- Лапасов С.Х., Хакимова Л.Р., Аблакулова М.Х., Валиева М.Х. - «Диагностика, лечение и профилактика хронического гепатита B с позиции доказательной медицины».
- Т.Г. Дмитриева «Сравнительная клинико-лабораторная характеристика типичных форм вирусного гепатита С, В и микст гепатита В+С у детей».
Автор: Ольга Ройфман
Источник: ММК Формед
Вирусные гепатиты – чего опасаться и как уберечься
По данным Всемирной организации здравоохранения, от острых и хронических гепатитов в мире ежегодно умирает около 2 миллионов человек, в том числе около 700 тысяч только от гепатита В. Эксперты Британской ассоциации болезней печени говорят о высокой распространенности вируса гепатита В: он превышает заболеваемость ВИЧ в 100 раз. Растёт и процент инфицирования среди молодёжи. Таким образом, вирусные гепатиты представляют серьёзную угрозу для населения.

Виды вирусных гепатитов
На данный момент насчитывается более 10 вирусов, вызывающих поражения печени. Наибольший интерес представляют вирусы гепатитов А, В, С, D и Е. Как наиболее опасные и приводящие к большему количеству летальных исходов всех заболеваний печени, выделяют гепатиты B и C.
Вирус гепатита В чрезвычайно устойчив к действию различных факторов. Находясь во внешней среде, может сохранять свои свойства до 7 дней, а при попадании в организм человека приводить к инфицированию. Инкубационный период чаще всего длится до 80 дней. (подробнее в статье «Гепатит B – серьёзная угроза»)
Механизм заражения — парентеральный. Передача происходит от больного или носителя: в результате взаимодействия с биологическими жидкостями, а также во время медицинских или косметических процедур. Устойчивость вируса приводит к тому, что инфицирование может произойти при повторном использовании шприцев, во время маникюра, при стоматологических манипуляциях и пр.

Гепатит С имеет схожий механизм передачи. Заражение чаще всего случается через кровь, во время инъекционных процедур, пирсинга и реже — половым путём. В отличие от вируса гепатита В он гораздо менее устойчив в окружающей среде, поэтому контактно-бытовой путь передачи встречается крайне редко. Инкубационный период обычно составляет 2-3 месяца.
Вирусы гепатитов А, D и E также представляют опасность для человека, но заражение случается значительно реже. В случае с гепатитом D — заражение возможно только при наличии гепатита В, так как для развития он использует белки его оболочки. Гепатиты А и Е распространены в странах с плохой санитарной обстановкой, механизм их передачи — фекально-оральный (читайте статью «Гепатит А. Чем опасен и как не заразиться?»).
Симптомы вирусных гепатитов

Как правило, большинство людей не замечает никаких симптомов, указывающих на вирусный гепатит. Более того, даже общеклинический и биохимический анализы крови не позволяют выявить заболевание на начальных стадиях. Тем не менее, случается так, что болезнь может протекать остро и сопровождаться жалобами на усталость, тошноту и боли в животе. Также для острого течения могут быть характерны такие симптомы, как желтушность кожных покровов и глаз, тёмная моча.
Из-за бессимптомного развития заболевания вирусные гепатиты часто переходят в хроническую форму, приводя к развитию серьёзных патологий, таких как цирроз или рак печени.
На поздних стадиях хронического гепатита может происходить поражение нервной и сердечно-сосудистой систем, суставов.
Диагностика
Для диагностики вирусных гепатитов, прежде всего врач собирает тщательный анамнез. Назначают лабораторные и инструментальные исследования: биохимический анализ крови, УЗИ и др. Но главный способ выявления вируса и уточнения острой или хронической формы заболевания — обнаружение антигенов вирусов гепатита, антител к ним, и выявление их ДНК и РНК (в зависимости от типа вируса).
Так, для острого течения гепатита В характерно наличие HBsAg и антител класса IgM к HBcAg. О хроническом течении говорит присутствие HbsAg в течение 6 месяцев.
Для быстрого обнаружения вируса существуют экспресс-тесты на вирусы гепатита А и В.
Лечение
К сожалению, специфического лечения вирусных гепатитов в настоящее время не существует. Терапия направлена на увеличение продолжительности жизни и включает в себя специальные противовирусные препараты.
Лекарственные препараты, направленные на подавление репликации вирусов гепатита, чаще всего назначаются пожизненно. Кроме того они имеют ряд неприятных побочных эффектов и не отличаются «демократичной ценой». У некоторых людей может развиваться лекарственная устойчивость, что значительно усложняет лечение.
Поздние стадии заболевания — рак и цирроз печени обычно заканчиваются летальным исходом, так как химиотерапия или хирургическое вмешательство могут продлить жизнь лишь на несколько лет.
Профилактика гепатита

Именно из-за сложности диагностики и лечения вирусных гепатитов профилактика играет решающую роль в борьбе с этими заболеваниями. Только иммунизация может исправить ситуацию с повсеместным распространением болезни.
В 1990 году было положено начало вакцинопрофилактики в нашей стране. Она осуществлялась с помощью бельгийской вакцины «Энджерикс» и показала эффективность и безопасность применения.
В 1992 году была разработана и успешно прошла испытания вакцина отечественного производства Комбиотех. В настоящее время для вакцинации используются несколько вакцин: Регевак, Бубо-Кок, Бубо-М, АКДС-ГЕП В, а также зарубежные — Инфанрикс Гекса, Шанвак В. Все они прошли тщательные проверки на соответствие требованиям ВОЗ по эффективности и безопасности.
После 1997 года обязательная вакцинация новорождённых была закреплена Федеральным законом и по рекомендации ВОЗ была включена в Национальный календарь профилактических прививок.
Такая стратегия привела к серьёзному снижению заболеваемости в нашей стране. По данным Всемирной организации здравоохранения вакцинопрофилактика позволила добиться снижения инфицирования среди иммунизированных детей до 1%.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Почему важно проводить вакцинацию?
Вирус гепатита А представляет опасность для грудных детей и лиц пожилого возраста — у них он протекает тяжело, но осложнения не характерны. Это заболевание встречается повсеместно, а за счёт его широкой распространённости и простоте инфицирования (через питьевую воду, загрязнённые продукты) представляет серьёзную угрозу здоровью населения.
Так, например, самой серьёзной вспышкой заболевания считается эпидемия 1988 года в Шанхае. По данным эпидемиологов тогда было заражено около 300 000 человек. Инфицирование произошло во время употребления в пищу моллюсков. Причём вирус гепатита А устойчив к воздействию физических факторов, поэтому термическая обработка продуктов не помогла.
Гепатит Е особенно опасен для беременных женщин, так как может приводить к стремительному развитию печёночной недостаточности. В остальных случаях наблюдается выздоровление.
Гепатит D, имеющий тяжёлое течение и приводящий к серьёзным последствиям, поражает лишь людей, инфицированных вирусом гепатита В.
Таким образом, можно заметить, что вакцинация позволяет предотвратить серьёзные последствия: инфицированием гепатитами В и D, а значит, и тяжёлого течения других заболеваний печени.
Поездки в отпуск и командировки не всегда могут хорошо заканчиваться, если вы не проводили вакцинацию. Отправляясь в Индию, Африку, Юго-Восточную Азию и даже Восточную Европу, необходимо позаботиться о профилактике вирусных гепатитов А и В.
Вакцины против гепатита
В настоящее время существуют вакцины рекомбинантные и из плазмы крови. В первом случае используется HBsAg, который синтезируют в клетках молочной железы или дрожжах. Во втором случае - HBsAg получают из плазмы крови. По эффективности эти вакцины не отличаются.
Вакцинация против гепатита В происходит в три этапа: первый — при рождении, а два других одновременно с вакциной АКДС. Такая схема создает у более чем 95% детей повышение титра anti-HBs, а значит – обеспечивает защиту от гепатита В, как минимум, на 15 лет, чаще — пожизненно.
Иммунопрофилактика против гепатита А проводится, чаще всего, с помощью инактивированных вакцин и применяется для детей старше 12 месяцев и взрослых. Курс составляет 2 дозы с интервалом от 6 до 18 месяцев. В нашей стране используют такие вакцины против гепатита А: отечественнае — ГЕП-А-ин-ВАК и зарубежные - Хаврикс, Вакта, Аваксим, Аваксим 80.
В настоящий момент, вакцины от гепатита С не существует, однако в этом направлении ведутся масштабные исследования. Предотвратить заражение можно лишь путём неспецифической профилактики: соблюдением санитарных норм, информированием населения.
Показания и противопоказания
Вакцинацию против гепатита В необходимо проходить всем детям и подросткам в возрасте до 18 лет, а также ранее не вакцинированным людям, и тем, кто подвержен значительному риску инфицирования:
- медицинские работники,
- лица, находящиеся в контакте с HBsAg положительными людьми,
- люди, нуждающиеся в частых переливаниях крови и ее компонентов.

Вакцинацию против гепатита А рекомендуется проводить детям от 12 месяцев и взрослым. Особенно важна своевременная профилактика гепатита следующим лицам:
- люди, часто путешествующие или находящиеся в командировках,
- проживающие с инфицированным человеком.
Плохая санитарная обстановка и отсутствие чистой питьевой воды часто становятся причинами инфицирования.
Противопоказанием к вакцинации может служить наличие в прошлом аллергических реакций к компонентам вакцины.
Вакцина одобрена при беременности и кормлении грудью.
Существуют ли побочные эффекты от вакцинации?
Кроме дискомфорта на месте прививки, нечасто наблюдалось незначительное повышение температуры.
Все проведенные исследования не выявили связи вакцинации с аутоиммунными заболеваниями, диабетом, синдромом Гийена-Барре или множественным склерозом. Крайне редки случаи анафилактических реакций.
Вакцины, применяемые в нашей стране, соответствует стандартам качества, установленным Всемирной организацией здравоохранения: они безопасны, отвечают всем технологическим требованиям, простые в применении и обладают высокой эффективностью.
Вакцинация ребёнка — первый шаг на пути к здоровью и профилактике серьезных заболеваний. Ведь если болезнь проще предотвратить, чем лечить.
Глобальная стратегия по ликвидации вирусного гепатита, как серьезной угрозы здоровью
В 2016 году согласно рекомендациям Всемирной ассамблеи здравоохранения, была разработана стратегия по борьбе с вирусным гепатитом. Эта масштабная кампания предполагает своей целью перспективу прекращения передачи заболевания.
Комплекс действий составлен вплоть до 2030 года, когда планируется достижение окончательных результатов, и включает в себя 5 стратегических направлений.
Ведется масштабная работа по каждому из них. Каждые два года по инициативе ВОЗ и Всемирного альянса по гепатиту проводится саммит, на котором обсуждают способы улучшения стратегии по борьбе с вирусным гепатитом.
Представьте себе масштабы работы, которая проводится для благополучия населения.
Сегодня борьба с гепатитом приобретает приоритет для общественного здравоохранения, а вакцинопрофилактика играет ведущую роль в здоровье нас и наших близких.
Использованные материалы:
- http://www.who.int/immunization/Hepatitis_B_Rus_Mar2008.pdf - вакцины против гепатита В, изложение позиции ВОЗ.
- http://apps.who.int/iris/bitstream/10665/250042/1/WHO-HIV-2016.06-rus.pdf?ua=1 - глобальная стратегия сектора здравоохранения по вирусному гепатиту 2016-2021.
- В.В. Ботвиньева, М.Г. Галицкая, Т.В. Родионова, Н.Е. Ткаченко, Л.С. Намазова-Баранова -«Современные организационные и методические принципы вакцинации детей против гепатита В».
- Лысанов Ю.И., Шаманова Л.В - «Вирусные гепатиты: распространённость и динамика заболеваемости».
- Лапасов С.Х., Хакимова Л.Р., Аблакулова М.Х., Валиева М.Х. - «Диагностика, лечение и профилактика хронического гепатита B с позиции доказательной медицины».
- Т.Г. Дмитриева «Сравнительная клинико-лабораторная характеристика типичных форм вирусного гепатита С, В и микст гепатита В+С у детей».
Автор: Ольга Ройфман
Источник: ММК Формед
|
Печень – функции и роль в организме человека |
Дневник |
Печень – функции и роль в организме человека
Печень – это наиболее универсальный орган в человеческом теле, который располагается под диафрагмой в брюшной полости и выполняет важнейшие задачи для нормальной работы других органов. Более подробную информацию можно почерпнуть отсюда.
Человек создан так, что все его органы определяются как жизненно необходимые и поддерживающие. Печень определенно принадлежит к жизненно необходимой группе. Ее роль в поддержке жизнестойкости организма нельзя не оценить. Чем сложнее по структуре орган, чем больше нагрузок на него, тем чаще он выходит из строя. Печень обладает хорошей регенераторной восстановительной способностью, но, ни смотря на это, численность заболеваний, которые переходят в печеночную недостаточность, продолжают расти. Болезнь печени сопровождается расстройством одной ее функции, или нарушением всех ее функций, а это зависит от тяжести поражения органа. Прекращение деятельности этого органа приводит к смерти через пару дней.
Печень, в первую очередь, представляет собой крупную пищеварительную железу, которая призвана вырабатывать желчь (она, в свою очередь, необходима для выводного протока и поступает непосредственно в двенадцатиперстную кишку).
Печень по внешнему виду похожа на выпуклую шляпку гриба, с весом от 1200 (у женщин) до 1800 (у мужчин) граммов. Так как этот орган самый горячий, его температура +38,5 °C, то и термин свой берет от слова «печь». В печени непрерывно происходят сложные химические процессы, они выполняются без перерыва.
Печень как хранилище
Печень является своеобразным хранилищем:
• Единственным местом для хранения гликогена, в случае необходимости выводит его в кровь уже как глюкозу.
• В печени хранится примерно два литра крови, которые расходуются при нестандартных ситуациях: в результате шока или при возникновении сильной потери крови.
• Здесь хранятся витамины, которые обеспечивают нормальное функционирование организма (А, В12,D). Работает в обмене веществ витаминов A, B, C, D, E, K, PP, а так же фолиевой кислоты.
• Печень образует и хранит катионы металлов, которые нужны для нашего организма (катион железа, катион меди).
Основные функции этого органа
Нет такого органа в человеческом теле, который бы мог выполнять столько функций, как печень.
• Детоксикация – вследствие непростых биохимических процессов, печень может обезвредить большое количество ядов и аллергенов, вредных веществ (алкоголь, таблетки и тому подобное) и перерабатывает их в малотоксичные, безвредные соединения, которые не трудно вывести из организма.
• Печень обеспечивает выброс желчи, необходимой для процесса переваривания пищи. Пока еды нет в желудке, желчь выделяется и остается в желчном пузыре, ожидая своего часа.
• Участвует в углеводном и жировом обмене веществ. При излишках глюкозы печень конвертирует сахар в гликоген, который накапливается в резерв. При поступлениях углеродов – наступает обратный эффект - превращает гликогены в глюкозу для поддержания функций внутренних органов.
• Поддерживает гомеостаз, благодаря участию в белковом обмене.
• Участвует в синтезе щитовидных, стероидных половых, гормонов надпочечников, когда в организме их много она обезвреживает их.
• Участвует в соединении антител, иммуноглобулинов.
• Выполняет функцию кроветворения во внутриутробном развитии ребенка и у маленьких детей.
Печень – функции и роль в организме человека
Печень – это наиболее универсальный орган в человеческом теле, который располагается под диафрагмой в брюшной полости и выполняет важнейшие задачи для нормальной работы других органов. Более подробную информацию можно почерпнуть отсюда.
Человек создан так, что все его органы определяются как жизненно необходимые и поддерживающие. Печень определенно принадлежит к жизненно необходимой группе. Ее роль в поддержке жизнестойкости организма нельзя не оценить. Чем сложнее по структуре орган, чем больше нагрузок на него, тем чаще он выходит из строя. Печень обладает хорошей регенераторной восстановительной способностью, но, ни смотря на это, численность заболеваний, которые переходят в печеночную недостаточность, продолжают расти. Болезнь печени сопровождается расстройством одной ее функции, или нарушением всех ее функций, а это зависит от тяжести поражения органа. Прекращение деятельности этого органа приводит к смерти через пару дней.
Печень, в первую очередь, представляет собой крупную пищеварительную железу, которая призвана вырабатывать желчь (она, в свою очередь, необходима для выводного протока и поступает непосредственно в двенадцатиперстную кишку).
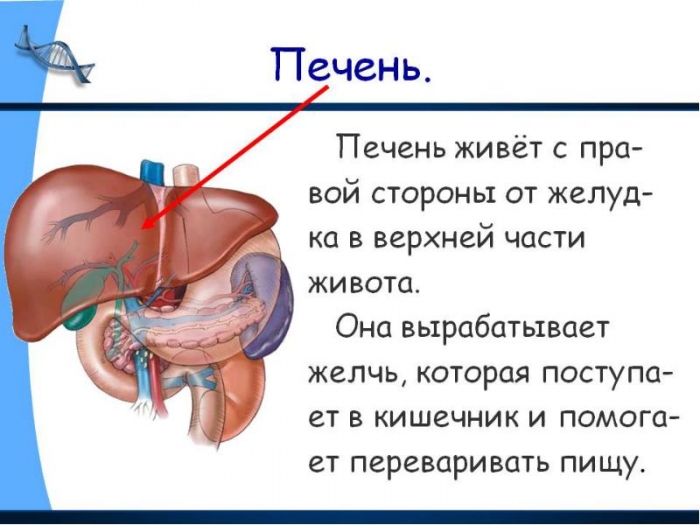
Печень по внешнему виду похожа на выпуклую шляпку гриба, с весом от 1200 (у женщин) до 1800 (у мужчин) граммов. Так как этот орган самый горячий, его температура +38,5 °C, то и термин свой берет от слова «печь». В печени непрерывно происходят сложные химические процессы, они выполняются без перерыва.
Печень как хранилище
Печень является своеобразным хранилищем:
• Единственным местом для хранения гликогена, в случае необходимости выводит его в кровь уже как глюкозу.
• В печени хранится примерно два литра крови, которые расходуются при нестандартных ситуациях: в результате шока или при возникновении сильной потери крови.
• Здесь хранятся витамины, которые обеспечивают нормальное функционирование организма (А, В12,D). Работает в обмене веществ витаминов A, B, C, D, E, K, PP, а так же фолиевой кислоты.
• Печень образует и хранит катионы металлов, которые нужны для нашего организма (катион железа, катион меди).
Основные функции этого органа
Нет такого органа в человеческом теле, который бы мог выполнять столько функций, как печень.
• Детоксикация – вследствие непростых биохимических процессов, печень может обезвредить большое количество ядов и аллергенов, вредных веществ (алкоголь, таблетки и тому подобное) и перерабатывает их в малотоксичные, безвредные соединения, которые не трудно вывести из организма.
• Печень обеспечивает выброс желчи, необходимой для процесса переваривания пищи. Пока еды нет в желудке, желчь выделяется и остается в желчном пузыре, ожидая своего часа.
• Участвует в углеводном и жировом обмене веществ. При излишках глюкозы печень конвертирует сахар в гликоген, который накапливается в резерв. При поступлениях углеродов – наступает обратный эффект - превращает гликогены в глюкозу для поддержания функций внутренних органов.
• Поддерживает гомеостаз, благодаря участию в белковом обмене.
• Участвует в синтезе щитовидных, стероидных половых, гормонов надпочечников, когда в организме их много она обезвреживает их.
• Участвует в соединении антител, иммуноглобулинов.
• Выполняет функцию кроветворения во внутриутробном развитии ребенка и у маленьких детей.
|
Асцит брюшной полости: причины и методы его устранения |
Дневник |
Полезные советы на все случаи жизни
Хобби и увлечение. Развитие и обучение детей. Секреты от читателей. Новорожденный. Простые рецепты
Асцит брюшной полости: причины и методы его устранения. Причины, симптомы и лечение асцита
Асцитом называют накопление жидкости в брюшной полости. Для данного заболевания характерно увеличение размера живота и усиление внутрибрюшного давления, в связи с чем происходят патологические нарушения в работе внутренних органов, расположенных в области живота, а также в лёгких и сердечной мышце.
Асцит может развиться вследствие множества болезней, но в подавляющем большинстве случаев (свыше семидесяти пяти процентов) заболевание проявляется как осложнение на фоне цирроза печени. Выявить заболевание можно при очном осмотре врачом брюшной полости, с помощью ультразвуковой диагностики или компьютерной томографии. Лечение заболевания сложное и, как правило, очень длительное.
Сама по себе водянка живота редко бывает причиной смерти больного. Опасны осложнения асцита
Среди главных причин появления асцита брюшной полости можно выделить следующие:
- Цирроз печени – это основная причина, примерно в 75% случаев.
- Раковые новообразования – приводят к скоплению жидкости примерно в десяти процентах.
- Сердечная недостаточность – причина заболевания в пяти процентах случаев.
Иногда данную патологию могут вызывать и иные причины. К ним относится:
- тромбоз печёночной вены;
- болезни почек;
- плохое питание;
- туберкулёз;
- нарушения в репродуктивной системе;
- эндокринные заболевания;
- болезни желудочно-кишечного тракта;
- нарушения в лимфатических сосудах.
Рассмотри более детально самую часто встречающуюся болезнь – асцит при циррозе печени. Сколько живут люди после установки данного диагноза, какими признаками сопровождается патология, и как происходит лечение.
Симптомы асцита
Из-за определённых факторов здоровые клетки печени начинают отмирать, замещаясь соединительной тканью. Сосуды начинают зарастать, а поражённая железа больше не способна полноценно функционировать. Это приводит к тому, что в организме человека начинают скапливаться токсические вещества, кровь не очищается и нарушается обмен питательных веществ.
Проблемы с кровообращением становятся причиной того, что часть жидкости проникает сквозь изменённые сосуды и попадает в полость живота.
Признаки болезни довольно легко распознать на той стадии, когда в области живота накапливается более одного литра воды. Наиболее характерными симптомами асцита являются:
- кровотечения в желудочно-кишечном тракте;
- изжога или боль в области желудка;
- постоянная тошнота;
- наличие кровянистых вкраплений в каловых массах;
- набор веса;
- ухудшение памяти и концентрации внимания;
- отёк ног.
Выраженная стадия асцита имеет и внешние признаки:
- значительное увеличение объёмов живота;
- выпирающее вены;
- вышедший наружу пупок;
- возникновение пупочной грыжи.
Развитие этих признаков сигнализирует о том, что у больного человека развивается асцит брюшной полости. Сколько живут люди с данным диагнозом, напрямую зависит от того, как скоро начато лечение патологии.
 Скопление жидкости внутри брюшной стенки увеличивает давление, оно формирует сдавливание органов, расположенных в этой анатомической части тела, это нарушает их работу
Скопление жидкости внутри брюшной стенки увеличивает давление, оно формирует сдавливание органов, расположенных в этой анатомической части тела, это нарушает их работу
Стадии и виды болезни
По количеству находящейся в животе жидкости, выделяют три стадии асцита:
Первая стадия. В брюшной полости расположено менее трёх литров жидкости, внешние признаки не выражены. Выявить первую стадию можно при помощи ультразвуковой диагностики. На этом этапе пациенту дают самые благоприятные прогнозы на полное выздоровление.
Вторая стадия. В полости живота скопилось свыше трёх литров жидкости. Происходят изменения в размере, но передняя стенка ещё не подвергается растяжению. На диафрагму не оказывается давления, она не подвергается изменению. Появляются симптомы печёночной недостаточности.
Третья стадия. На последнем этапе в области живота находится от десяти до двадцати литров воды. Живот значительно увеличен, пациенту становится трудно передвигаться, беспокоит отдышка усталость. У больного возникают проблемы с сердечной мышцей, а также появляются отёки ног из-за нарушений оттока лимфы.
Помимо этого, асцит делится на виды, в зависимости от того, как проявляет себя жидкость в брюшной полости:
Переходящий. Этот вид асцита достаточно прост в лечении и при своевременном врачебном вмешательстве полностью излечивается.
Стационарный. При использовании только медикаментозных средств, лечение не приносит должного результата.
Прогрессирующий. Любые терапевтические методы не дают эффекта, количество свободной жидкости в брюшной полости нарастает.
Помимо этого, существуют рефрактерный асцит брюшной полости, который возможно излечить консервативным или хирургическим методом и нерефрактерный, который вылечить нельзя.
После постановки диагноза цирроз печени, асцит возникает в течение первых десяти лет. Чтобы понять, что такое асцит печени, и какова продолжительность жизни после выявления болезни, необходимо знать какой из типов заболевания поразил человека: компенсированный или декомпенсированный. Как правило, при компенсированном асците пациенты живут более семи лет. Декомпенсированный асцит характеризуется длительностью жизни до трёх лет.
 В 75% случаях асцит брюшной полости развивается по причине цирроза печени
В 75% случаях асцит брюшной полости развивается по причине цирроза печени
Диагностика асцита
Характерная симптоматика даёт возможность определить асцит при циррозе печени ещё на начальной стадии. Установить точный диагноз можно при помощи ультразвукового исследования. Даже самое малое количество свободной жидкости можно выявить этим диагностическим методом. Также УЗИ даёт возможность оценки состояния внутренних органов, брюшной стенки, сосудов и лимфатической системы.
Более детальный осмотр венозной системы и кровотока проводят при помощи доплер исследования. Доплерометрия способна показать уровень проходимости сосудов, давление крови внутри них и скорость кровотока. Если у пациента поставлен диагноз асцит брюшной полости, то эти показатели кардинально отличаются от нормальных.
Но самым распространённым и широко применяемым методом диагностики является пункция живота с целью забора жидкости. Это исследование показывает количество свободного инфильтрата, находящегося в брюшной полости, а также такие показатели, как: эритроциты, лейкоциты, белки, раковые или вирусные клетки и ферменты.
Лечебные мероприятия
Лечение асцита при циррозе печени производят следующими методами: используя рецепты народной медицины, традиционным медикаментозным воздействием или хирургическим путём. Какой бы путь лечения ни был выбран, необходимо внимательно следить за ходом болезни. В случае появления прогрессирования или осложнений, требуется пересмотреть назначенную терапию и внести корректировки.
Какой бы метод лечения ни был выбран для пациента, существует ряд рекомендаций, которые должны соблюдать все люди с данным диагнозом. Полный покой и постельный режим назначается только больным с последней стадией асцита, во всех остальных случаях, врачи советуют ограничить физические нагрузки. Диета при циррозе печени с асцитом в первую очередь заключается в ограничении употребления соли и продуктов, содержащих её в большом количестве. А вот уменьшать количество потребляемой жидкости не стоит, это может негативно отразиться на артериальном давлении.
Питание при циррозе печени с асцитом заключается в соблюдении так называемого стола номер пять. Это наиболее щадящая диета, которая назначается при заболеваниях печени. Так, пациентам следует полностью отказаться от жареных блюд, продуктов богатых холестерином и пурином. Все продукты должны легко усваиваться желудочно-кишечным трактом.
Продукты следует готовить путём отварки, запекания или тушения. Грубые продукты питания, такие как мясо, должны перемалываться до состояния пюре. Также стоит придерживаться температуры употребления продуктов, она не должна быть ниже двадцати и выше шестидесяти градусов. Питаться следует понемногу и с периодичностью в три часа.
 Минимальная продолжительность жизни при асците прогнозируется и тогда, когда водянка живота становится следствием почечной недостаточности
Минимальная продолжительность жизни при асците прогнозируется и тогда, когда водянка живота становится следствием почечной недостаточности
Народное лечение
Лечение асцита при помощи рецептов народной медицины практиковалось знахарями с давнего времени. Такое врачевание заключалось в использовании природных компонентов и трав, которые принимались как внутрь, так и местно. Данный тип терапии считается довольно безопасным, но важно знать, что эффективность этого метода до сих пор не подтверждена научно. Поэтому соглашаясь на подобные процедуры, вы делаете это на свой страх и риск.
Хорошее мочегонное действие имеют высушенные стручки красной фасоли. Для того чтобы сделать отвар необходимо залить сто граммов продукта литром горячей воды и выдержать на водяной бане не менее пятнадцати минут. После того как отвар остыл, его необходимо процедить и принимать трижды в сутки по одному стакану.
Одним из наиболее распространённых и применяемых средств является курага. Она способна не только избавить от лишней жидкости, образованной в брюшной полости, но и восполнить недостающие полезные элементы в организме и наладить работу желудочно-кишечного тракта. Курагу следует залить кипятком и настаивать в течение часа. Рекомендуемая суточная доза приёма не должна превышать пятисот миллилитров.
Удалить жидкость из полости живота можно при помощи отвара петрушки. Для приготовления данного рецепта необходимо пучок петрушки залить литром воды и варить на медленном огне около тридцати минут. После охлаждения отвар следует процедить и употреблять небольшими порциями в течение всего дня.
Для лучшего выведения инфильтрата из брюшной полости применяют потогонные чаи и отвары, употреблять их следует в горячем виде. Отличным вариантом будет заваривание цветов липы или мать-и-мачехи. Эти растения ускоряют потоотделение, за счёт чего количество свободной жидкости в животе уменьшается.
Лечение медикаментами
При асците брюшной полости пациентам обязательно назначаются мочегонные лекарственные средства. Самую высокую эффективность доказали такие препараты, как: «Фуросемид» и «Верошпирон».
- Фуросемид – диуретик, обладающий быстрым действием. Данный препарат разрешён к приёму людям с болезнями почек. Фуросемид оказывает расширяющий эффект на сосуды, в связи с чем снижает артериальное давление. При приёме внутрь мочегонный эффект достигается через тридцать минут и длиться в течение четырёх часов. Употреблять препарат следует в утренние часы по одной таблетке. Максимальная дозировка не должна превышать 160 миллиграмм в сутки.
- Верошпирон – мочегонный препарат, обладающий калийсберегающим эффектом пролонгированного действия. Диуретическое действие достигается спустя несколько дней с начала приёма. Суточная доза составляет 100-200 миллиграмм и подбирается врачом индивидуально для каждого пациента.
В случае когда асцит вызван циррозом печени, врачи назначают лечение, направленное на поддержку органа. Обычно больному прописываются такие лекарственные средства, как: синтетические и натуральные гепатопротекторы, желчегонные препараты, фосфолипиды, аминокислоты, противовирусные и иммуномодулирующие средства и т. д.
 При асците в брюшной полости происходит скопление жидкости, у которой нет оттока
При асците в брюшной полости происходит скопление жидкости, у которой нет оттока
Хирургическое лечение
В случае когда консервативное лечение не приносит выраженного результата, могут быть назначены хирургические методы лечения. Одним из таких методов является лапароцентез.
Лапароцентез – это пункция брюшной полости, применяемая для выведения лишней свободной жидкости. В ходе операции, больному вводят толстую иглу с трубкой в переднюю стенку брюшной полости, через которую выводится инфильтрат.
Прогнозы
Асцит брюшной полости в сочетании с циррозом печени имеет крайне неблагоприятные прогнозы. Продолжительность жизни пятидесяти процентов людей с данным заболеванием составляет всего два года с начала развития. Если консервативное лечение асцита не приносит результатов, то срок жизни пациента снижается до полугода. Медикаментозное и народное лечение способно продлить и улучшить качество жизни человека, но для того чтобы обеспечить больному долгую и здоровую жизнь зачастую требуется пересадка печени.
Асцит – это накопление жидкости в брюшной полости, вызванное, как правило, циррозом печени, но также может быть симптомом других заболеваний. Рассмотрим виды и причины накопления жидкости в брюшной полости и мы проанализируем симптомы и типичные признаки.
Что такое асцит – характеристики
Асцит – это медицинский термин, используемый в гастроэнтерологии для обозначения патологическогонакопление жидкости в брюшной полости .
Функцией жидкостей в брюшной полости является обеспечения свободного скольжения мембран брюшины и внутренних органов. В нормальных условиях в брюшной полости находится от 10 до 30 миллилитров жидкости , а в некоторых случаях тяжелого асцита может скопиться свыше 10 литров.
Накопление жидкости происходит двумя путями:
- Экссудация , то есть образование экссудата – жидкости, которая исходит из кровеносных сосудов, ввиду увеличения их проницаемости при местном воспалительном процессе. Воспаление, как известно, связано с образование целого ряда химических медиаторов, включая гистамин. Их задача – повысить проницаемость тканей для того, чтобы клеткам иммунной системы было проще достигать места воспаления. Увеличение проницаемости приводит к тому, что стенки кровеносных сосудов начинают пропускать сыворотку крови. Отсюда появляется асцитическая жидкость, которая в таких условиях богата белками, а также клетками крови (в частности, альбумин и лейкоциты).
- Транссудация , то есть образование транссудата, который также имеет сосудистое происхождение, но выделяется без воспаления, а вследствие увеличения гидростатического давления внутри сосуда. Асцитическая жидкость, образованная таким образом, бедна на белки и клетки крови, и, следовательно, имеет более низкий удельный вес.
Разницу между концентрацией альбумина в асцитической жидкости используют для оценки формы происхождения. Этот параметр обозначается как SAAG. Если значение SAAG ниже 1 мг/дл, то это экссудат, и, наоборот, если SAAG больше 1 мг/дл – это транссудат.
Классификация и типы асцитов
Общепринято классифицировать асцит в зависимости от его тяжести, т.е. в зависимости от объема жидкости, накопленной в брюшной полости.
Здесь можно выделить:
- Асцит 1 степени или легкий. Количество жидкости незначительно, не очевидно для большинства диагностических методов, и её можно обнаружить только с помощью УЗИ брюшной полости.
- Асцит 2 степени или умеренный. Его можно выявить семиотически, по характерному тупому звук.
- Асцит 3 степени или тяжелый. Его можно обнаружить с помощью простого наблюдения, объем брюшной полости значительно увеличивается, а живот напряжен.
Симптомы, которые сопровождают асцит
Симптомы, которыми проявляется асцит, конечно, сильно зависят от тяжести состояния. Если асцит легкой степени заболевания , то не проявляется никаких симптомов , его трудно выявить даже с помощью инструментальных обследований, помогает только УЗИ или КТ брюшной полости.
Если асцит является серьезным , сопровождается следующими симптомами :
- Вздутие и тяжесть живота.
- Вздутие, разбухание и увеличение объема живота .
- Проблемы с дыханием из-за давления содержимого брюшного полости на диафрагму. Сдавливание приводит к диспноэ (одышка, короткое и быстрое дыхание).
- Боли в животе.
- Плоский пупок .
- Отсутствие аппетита и мгновенное ощущение сытости.
- Опухшие лодыжки (отёк) из-за избытка жидкости.
- Другие типичные симптомы заболевания , такие как портальная гипертензия (сопротивление прохождению потока крови) при отсутствии цирроза печени.
Диагностика асцитов
Если накопление жидкости в брюшной полости не превышает минимальный порог, что составляет около полулитра, то говорят о легком асците, который можно обнаружить только с помощью УЗИ брюшной полости. В случае объемов, превышающих указанный, диагностика возможна без дополнительных исследований.
Специалист, к которому вам следует обратиться, – это гастроэнтеролог . Он сформулирует диагноз и займётся поиском болезни, которая привела к накоплению жидкости в брюшной полости, воспользовавшись:
Анамнезом – история болезни пациента и семьи, информация о перенесённых заболеваниях, применяемой терапии, образе жизни, например, злоупотребление алкоголем, и др.
Анализом симптомов : асцит характеризуется рядом «безошибочных» признаков:
- Лягушачий живот . Его видно, когда пациент лежит на боку. В этом положении жидкость в брюшной полости стекает к одному боку и живот приобретает форму, похожий на лягушку или жабу.
- Тупой звук – характерный для бочки, заполненной жидкостью.
- Барабанный звук – типичный для пустой бочки или полости, содержащей газ.
- Звук всплеска – если ударить ладонью, а с другой стороны приложить ладонь.
Сформулированная гипотеза будет подтверждена серией клинических исследований :
Анализ крови , направленный на оценку:
- функций печени – ферменты (трансаминазы) и белки (альбумин, факторы свертываемости крови);
- функции почек – креатинин, азотемия;
Общий анализ крови – количество корпускулярных клеток в крови.
Концентрация электролитов – натрий, калий, хлор, которые влияют на задержку жидкости.
УЗИ или КТ брюшной полости позволяют оценить объемы жидкость, скопившейся в брюшной полости, и состояние органов, например, печени и селезёнки (её увеличение является точным признаком портальной гипертензии).
Исследование проколом . Заключается во введении через брюшную стенку тонкой иглы для получения образца жидкости и её анализа.
В частности, выполняют следующие анализы:
- Поиск и оценка концентрации альбумина .
- Посев культуры с целью обнаружения возможных инфекций и их возбудителей.
- Цитологический анализ для выявления возможных новообразований.
- Поиска и подсчет клеток крови , таких как лейкоциты.
- Поиск амилазы . Наличие амилазы, фермента, ускоряющего реакции распада сложных сахаров, является признаком повреждения поджелудочной железы и, следовательно, панкреатита .
Причины накопления жидкости в брюшной полости
Болезнью, которая наиболее часто приводит к асциту, является цирроз печени , на самом деле, более 70% пациентов с проблемами скопления жидкости в брюшной полости страдают от осложнений цирроза, и половина больных циррозом сталкивается с асцитом.
Однако, асцит также может иметь множество других причин, и все очень серьёзные, например: опухоли брюшной полости, сердечная недостаточность, и др .
В следующей таблице мы собрали основные причины (патологии, которые вызывают проблему), дали краткое описание и основные симптомы, которые сопровождают асцит.
Причины, которые определяют накопление жидкости в брюшной полости вследствие транссудации :
Цирроз печени . Нарушение физиологической структуры тканей печени, которая заменяется на фиброзную ткань, и происходит постепенная утрата функций органа. Причин этого процесса несколько – наиболее распространенными являются: вирусный гепатит и хронический алкоголизм.
- Асцит
- Портальная гипертензия
- Желтуха
- Низкий уровень тромбоцитов и проблемы свертывания крови (синяки, петехии, кровоточивость)
- Отёк (накопление жидкости) нижних конечностей
- Проблемы кожи
- Аномальное развитие молочных желез у мужчины
Синдром Бадда-Киари . Окклюзия вен, которые отводят бедную кислородом кровь из печени. Причины заболевания многочисленны и не всегда их удаётся идентифицировать (остаются незамеченными у половины пациентов).
- Асцит
- Боли в нижней части живота
- Увеличение печени
- Повышенные уровни ферментов печени, особенно трансаминаз
- Энцефалопатия. Синдром характеризуется нарушениями в работе мозга, такими как потеря познавательных способностей, изменения личности, сонливость , и др.
Сердечная недостаточность . Неспособность сердца обеспечить дальность прохождения крови, необходимую организму для нормального выполнения своих функций. Наиболее распространенной причиной сердечной недостаточности является состояние после инфаркта миокарда.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отек нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Перикардит . Хронического воспаления на перикард (оболочки сердца), что мешает расслаблению желудочков.
- Асцит
- Хронический кашель
- Затрудненное дыхание и одышка
- Усталость
- Отёк нижних конечностей
- Выпот в плевральной полости
- Отёк легких
Детский маразм или синдром Квашиоркора : Развивается из-за недополучения белка. В развитых странах практически не встречается, но довольно распространен в Африке.
- Асцит
- Увеличение печени
- Проблемы иммунной системы (невозможность развития некоторых типов антител)
- Задержка в психическом развитии
Причины, которые определяют накопление жидкости в брюшной полости ввиду экссудации :
Рак органов брюшной полости : злокачественные опухоли и метастазы. В этом случае говорят о неопластическом асците.
- Асцит
- Симптоматика пораженного органа
Туберкулез кишечника : кишечные инфекция от микобактерии Коха.
- Асцит
- Симптоматика желудочно-кишечного тракта (боли в животе, диарея, запор, и др.)
Хронический панкреатит : хроническое воспаление поджелудочной железы, которое может иметь различные причины.
- Асцит
- Боль в животе
- Желтуха
- Чередующиеся диарея и запоры.
- Чрезмерные уровни азотистых веществ в фекалиях.
Серозит и, в частности, перитонит . Серозное воспаление тканей брюшины, которое может быть спровоцировано многими аутоиммунными заболеваниями, такими как системная красная волчанка , ревматоидный артрит, болезнь Крона и др.
- Асцит
- Боль в животе
- Лихорадка
- Тошнота и рвота
- Сепсис
Гипотиреоз : слабое функционирование щитовидной железы с замедлением обмена веществ.
- Асцит
- Плевральный выпот
- Усталость
- Увеличение веса
- Ощущение постоянного холода (холодные руки и ноги)
- Брадикардия . Снижение частоты сердечных сокращений
- Отек конечностей
- Охриплость
- Проблемы с концентрацией внимания и потеря памяти
Лечение асцита
Так как асцит – это симптом, лечение предполагает терапию в направлении основного заболевания . Так, например, если асцит является следствием цирроза, то требуется пересадка печени, если же имеет место опухолевый асцит, необходимо провести хирургическое удаление опухоли и восстановительное лечение.
Однако, очень часто необходимо лечить симптом , тогда поступают следующим образом:
- Постельный режим .
- Диета с низким содержанием соли и, следовательно, с низким содержанием натрия . Это увеличивает диурез и, следовательно, способствует ликвидации жидкости, скопившейся в брюшине.
- Приём диуретиков . Наиболее часто используется спиронолактон.
- Терапевтический парацентез . Заключается в удалении с помощью иглы асцитической жидкости, скопившейся в брюшной полости. Используется в случае сильного напряжения в животе, больших объемов жидкости или нечувствительности пациента к действию мочегонных средств.
Скопление значительного количества жидкости в брюшной полости называется асцитом. При этом количество может достигать гигантских объемов – до двадцати пяти литров. В качестве жидкости, выделяющейся в брюшную полость, может быть как жидкость не воспалительного характера, так и экссудат, образующийся в результате нагноительных процессов.
Как правило, при воспалительных процессах пункция брюшной полости показывает содержание в жидкости значительного количества лейкоцитов и белка – это грозный признак возможного развития перитонита.
Стоит отметить, что асцит брюшной полости – это вторичный недуг, который возникает как симптом иного заболевания, поэтому чтобы знать, как лечить асцит, нужно найти причину возникновения заболевания.
Признаки асцита
 Асцит не может пройти незамеченным – живот резко увеличивается в размерах, когда больной стоит, его живот обвисает, а в лежачем положении – расплывается. Жидкость, которая скапливается в брюшной полости, давит на стенку живота, вызывая выпячивание пупка. При больших объемах могут возникать даже грыжи.
Асцит не может пройти незамеченным – живот резко увеличивается в размерах, когда больной стоит, его живот обвисает, а в лежачем положении – расплывается. Жидкость, которая скапливается в брюшной полости, давит на стенку живота, вызывая выпячивание пупка. При больших объемах могут возникать даже грыжи.
Если асцит возник по причине гипертензии в воротной вене, то кожа живота покрывается ярко выраженным венозным рисунком, отходящим в виде лучей от центра.
Пациенты, как правило, жалуются на одышку, дискомфорт в области живота, трудности с дыханием, поскольку жидкость давит на диафрагму и подпирает легкие . Из-за этого их жизненная емкость уменьшается, они трудно расправляются при вдохе.
Причины возникновения недуга
Как уже отмечалось выше, асцит живота провоцируют другие тяжелые соматические заболевания. Асцит может возникнуть по причине:
- повышения давления в воротной вене;
- канцероматоза;
- цирроза печени;
- воспаления печени под воздействием алкоголя;
- печеночной недостаточности;
- сердечной недостаточности;
- заболеваний почек из-за длительного голодания;
- туберкулеза брюшины;
- острого панкреатита.
Диагностика недуга
Диагностика заболевания основывается в первую очередь на визуальном осмотре живота пациента, сбора анамнеза и жалоб. Врач проанализирует инфекционные болезни, которые перенес пациент, операции и т.д. После сбора информации о состоянии здоровья пациента, ему делают рентгенологическое исследование живота, которое помогает определить наличие жидкости в брюшной полости, а с помощью ультразвукового исследования уточняется объем выделившейся жидкости. Также ультразвук живота поможет выявить возможные причины появления асцита – цирроз печени, канцероматоз и т.д.
Обычно при значительном скоплении жидкости и при подозрении на ее гнойное происхождение делается лапароцентез . Под местной анестезией делается прокол в брюшной стенке, после чего туда вводится специальная трубка для забора жидкости. Чтобы установить характер жидкости, ее отправляют в лабораторию, при этом определяют белок, лейкоциты, нейтрофилы, делают бактериальный посев, гистологическое исследование. Эта процедура имеет не только диагностические цели, с ее помощью состояние больных значительно улучшается.
Лечение заболевания
Для устранения жидкости в брюшной полости необходимо вылечить основное заболевание, вызвавшее недуг. Однако, в острой форме болезни врачи прибегают к экстренной эвакуации жидкости, после чего направляют лечение на основную причину. Пациенты, имеющие диагноз асцит, должны придерживаться диетического питания, уменьшить потребление соли, также им назначают мочегонные средства.
Стоит отметить, что асцит довольно коварен тем, что может вызывать тяжелые осложнения . При бурном развитии патологических микроорганизмов в жидкости брюшной полости пациентам грозит перитонит, развивается стойкое уменьшение жизненной емкости легких, возникают проблемы с кислородом (ощущение нехватки воздуха, невозможность полного вдоха).
Если асцит вовремя не лечить, проблемы возникнут и с пищеварением. При большом объеме жидкости сдавливаются все органы пищеварительной системы, что негативно сказывается на переваривании пищи.
При проведении лапароцентеза хирурги сталкиваются с брюшным кровотечением, занесением инфекции, прободением кишечника, образованием спаек.
Лечение асцита народными методами
Вылечить асцит можно не только при помощи операции, но и консервативным путем в домашних условиях, а именно, – народными средствами. Приведем несколько примеров эффективным рецептов, которые помогут пациентам избавиться от жидкости в животе.
Лечение фасолевыми стручками
Лечение асцита народными средствами возможно при помощи фасолевых стручков. Продукт оказывает хороший мочегонный эффект, поэтому помогает организму расстаться с лишней жидкостью. Для приготовления средства понадобится очистить от семян пятнадцать стручков фасоли, отобрать шелуху и залить ее литром воды. Жидкость доводят до кипения и оставляют кипеть еще 10 минут. После этого фасолевые стручки можно оставить примерно на полчаса, пока они не остынут. Принимать приготовленное средство необходимо трижды в сутки – первый раз как можно раньше, второй раз – перед завтраком и последний раз – около восьми вечера. Стоит отметить, что принимать внутрь любую другую жидкость не рекомендуют.
Лечение отваром петрушки
Полезными качествами в лечении асцита брюшной полости может похвастаться петрушка. Чтобы приготовить лечебное средство, нужно взять треть килограмма и варить ее в одном литре воды около 15 минут. После этого петрушку снимают с огня, остужают и отфильтровывают отвар. Начинать принимать жидкость необходимо с самого утра с интервалом в один час. Так нужно делать 3 дня.
Лечение абрикосовым отваром
Для приготовления средства подойдут как свежие, так и сушеные абрикосы. Стакан фруктов заливают литром воды, после чего варят абрикосы около 40 минут. Затем нужно процедить жидкость от самих абрикос и выпивать по стакану в день. При улучшении состояния здоровья пациента дозу лекарственного средства можно постепенно увеличить до 400 мл.
Лечение мочегонным чаем
Очень важно, чтобы жидкость как можно интенсивнее выводилась из организма. Для этого помогут и мочегонные сборы. Один из самых эффективных сборов – мочегонный чай из грыжника и . Оба ингредиента нужно смешать в равных количествах, а затем шесть столовых ложек смеси залить двумя стаканами воды. Прокипятив средство на огне, получают крепкий отвар, похожий на чай. Отцедив растительное сырье, жидкость можно употреблять. Лучше всего пить такой чай по утрам, натощак. 
Применение березовой ванны
Чтобы избавиться от асцита в домашних условиях, можно приготовить специальную ванну – двадцать граммов березовых листьев вместе с почками заливают стаканом кипятка и настаивают до вечера, но не менее 6 часов. Затем полученное средство выливают в теплую ванну и принимают ее тридцать минут.
Чай для выведения жидкости
Вывести жидкость из организма можно не только мочегонными средствами, но и теми, которые провоцируют повышенное потоотделение. Чтобы приготовить такое средство, понадобятся и . Эти компоненты нужно взять в равных количествах, залить двумя стаканами воды и прокипятить на маленьком огне 15 минут. Полученный отвар процеживают, после чего принимают слегка подогретым четыре раза в сутки.
Асцит брюшной полости или водянка живота - это болезнь, которая проявляется в скоплении свободной жидкости. Дело в том, что брюшная полость изнутри покрыта двухслойной брюшиной. В результате различных отклонений между двумя слоями этой структуры начинается постепенное накопление большого объема жидкости, которая по своему содержанию очень похожа на плазму крови.
Причины асцита
Наиболее часто асцит возникает при:
- болезнях почек,
- сердечной недостаточности,
- алиментарной дистрофии,
- циррозе печени,
- вследствие поражения лимфатического грудного протока, брюшины (туберкулезное, раковое обсеменение и так далее),
- в результате сдавления ствола воротной вены печени или тромбозе ее ветвей.
У новорожденных асцит развивается при скрытых кровопотерях или при наличии у плода гемолитической болезни. У детей до трех лет асцит обычно связан с болезнями печени, но может быть и результатом экссудативной энтеропатии, хронических расстройств питания, а также проявлением нефротического синдрома. Возникновению асцита способствуют нарушения водно-солевого обмена.
Механизмы возникновения и развития асцита
Жидкость в полости брюшины может представлять собой фильтрат кровяной сыворотки или лимфы (транссудат) либо может быть экссудатом, образовавшимся при воспалении самой брюшины. Жидкость в брюшной полости может быть серозной, геморрагической, хилезной, гнойной. В большинстве случаев она оказывается серозной. Геморрагическая жидкость встречается чаще всего при туберкулезе, злокачественных опухолях, цинге. Когда асцитическая жидкость имеет молочный вид, говорят о хилезном асците. Он образуется вследствие поступления в полость брюшины значительного количества лимфы из грудного лимфатического протока или из лимфатических сосудов брюшной полости. Хилезная жидкость стерильна, содержит большое количество лимфоцитов и при стоянии разделяется на слои.
Накопление жидкости в брюшной полости (иногда более 20 л) ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате значительно ограничиваются дыхательные движения легких (вплоть до развития дыхательной недостаточности), нарушается деятельность сердца, повышается сопротивление кровотоку в органах брюшной полости, функции которых также нарушаются. Концентрация белка в серозной асцитической жидкости относительно невелика, но общие его потери при массивном асците могут быть значительными, особенно при частых повторных удалениях жидкости путем пункции брюшной полости (при этом потеря белка сочетается с потерей солей), что приводит к развитию белковой недостаточности.
Патогенез асцита при циррозе печени. Имеют значение:
- портальная гипертензия,
- гипоальбуминемия,
- повышение лимфообразования в печени,
- задержка натрия почками при гиперальдостеронизме, повышении продукции ренинангиотензина.
Инициирует процесс периферическая артериальная вазодилатация, вызванная эндотоксинами и цитокинами, медиатором служит азота оксид, в результате снижается «эффективный» объем плазмы, активируются компенсаторные механизмы задержки натрия почками для сохранения неизменного внутрисосудистого объема. При выраженном асците содержание предсердного натрийуретического фактора в плазме крови высоко, но недостаточно, чтобы вызвать натрийурез.
Виды асцита
В Международной квалификации болезней, заболевание асцит (водянка брюшной полости) не выделается в отдельную болезнь. По сути, это осложнение других патологий, возникшее на последних стадиях.
По яркости проявления водянка живота может быть нескольких видов:
- Начальный асцит брюшной полости с небольшим количеством жидкости внутри живота (до полутора литров).
- Асцит с умеренным количеством воды. Он проявляется в виде отеков нижних конечностей и заметного увеличения размера грудной клетки. Больного постоянно беспокоит отдышка, сильная изжога, он ощущает тяжесть в животе. Состояние ухудшает появление запоров.
- Массивная водянка (большое количество воды, объемом больше 5 литров) – опасное заболевание. Кожа на животе становится гладкой и прозрачной, стенка брюшины максимально напрягается. На этом этапе у больного развивается дыхательная и сердечная недостаточность, жидкость может инфицироваться и провоцировать перитонит, который в большинстве случаев заканчивается летальным исходом.
По качеству жидкости:
- Стерильная водянка (анализ забора жидкости показывает отсутствие болезнетворных микроорганизмов). Инфицированная водянка (анализ забора жидкости показывает наличие болезнетворных бактерий в ней).
По ожидаемым прогнозам:
- Водянка живота, поддающаяся медикаментозной терапии.
- Устойчивый асцит (повторная водянка, либо асцит, не поддающийся медикаментозному лечению).
Осложнения асцита
Развитие асцита считается прогностически неблагоприятным признаком и значительно осложняет течение основного заболевания. Асцит может осложниться кровотечением, перитонитом, отказом селезенки, печени, поражением мозга из-за отека, дисфункцией сердца. В среднем процент летальности больных с выраженным асцитом достигает 50%.
Симптомы асцита
При общем осмотре будет обращать на себя внимание увеличенных размеров живот. При вертикальном положении тела живот свисает по типу «фартука», в положении лежа живот будет распластан – «лягушачий живот». При большем объеме асцитической жидкости в брюшной полости можно обнаружить выпячивание пупка.
Если причиной асцита послужило наличие портальной гипертензии, то на передней брюшной стенке можно увидеть венозный рисунок в виде «головы Медузы». Такой рисунок возникает вследствие того, что возникают расширенные, извитые венозные коллатерали на передней брюшной стенки, которые располагаются вокруг пупка. При ФГДС можно обнаружить варикозно расширенные вены пищевода.
При большом скоплении жидкости в брюшной полости будет значительно повышаться внутрибрюшное давление, вследствие чего диафрагма будет оттесняться в грудную полость. Из-за этого будет ограничено движение легких в грудной полости, что, в свою очередь, может привести к развитию дыхательной недостаточности. У больного будет выраженная одышка (частота дыхательных движений 20 и более), цианоз кожных покровов, тахикардия.
При значите
|
Лямблии в печени: симптомы, лечение, пути инфицирования, Лучший выбор для Вашего дома |
Дневник |
Лямблиоз печени
Появившиеся у взрослого человека лямблии в печени известны, как лямблиоз. Заражение протозойными паразитами происходит разными путями, при этом патология представляет опасность для здоровья пациента. При запущенном течении отклонение дополняется бактериальным заражением, на фоне которого сокращается количество гепатоцитов внутреннего органа, что негативно сказывается на его функционировании. Определить лямблии у ребенка и взрослого удается с помощью комплексной диагностики, после которой подбирается индивидуальное лечение против паразитов.
Пути инфицирования
Разные паразиты могут спровоцировать печеночную дисфункцию, что подробнее указывается в etopechen.ru/. Нередко диагностируется лямблиоз, который определяют при активности лямблий. Основным источником заражения является инфицированный человек. Паразиты передаются часто фекально-оральным путем, и нередко диагностируются у детей, которые недостаточно тщательно следят за гигиеной рук. Переносчиками лямблий являются домашние животные и некоторые насекомые. Проникнуть гельминты могут посредством воды, продуктов питания и через предметы бытового использования. Выделяют такие причины прогрессирования лямблий в печени:
- недостаточное соблюдение правил гигиеничности;
- употребление плохо помытых овощей и фруктов;
- прием некипяченой воды;
- неблагоприятные санитарные условия, в которых проживает человек;
- использование чужих предметов;
- контакты с почвой.
Вероятность, что лямблиоз печени проявится, возрастает при ослабленной иммунной системе, врожденных патологиях, нарушениях со стороны органов пищеварительной системы. Нередко паразиты обнаруживаются у людей, которые злоупотребляют безбелковыми диетами.
Как распознать симптомы?
Лямблии у взрослых и детей могут долгое время могут не выявляться, из-за чего возникают серьезные функциональные нарушения со стороны печени. Общие признаки заболевания также ошибочно могут приниматься за другие печеночные или кишечные болезни. Выявить отклонение на начальных порах удается при помощи болевого синдрома, который проявляется под правым ребром. Выделяют и другие симптомы лямблий в печени у взрослых:
- нарушенная работа желчевыводящих путей;
- воспалительная реакция в желчном пузыре;
- появление белесого налета на языке;
- неприятный, горьковатый привкус в полости рта;
- увеличение печени и изменение ее структуры;
- длительные боли, возникающие при несвоевременном приеме еды;
- нарушенный аппетит;
- подташнивание и рвотные позывы;
- изжога;
- усиленное скопление газов;
- проблемы со стулом;
- проявление астеноневротического синдрома;
- зудящие высыпания на кожном покрове и возникновение других аллергических реакции в области глаз, носа, верхних дыхательных путей.
Представляет ли опасность?
Сами по себе паразиты не грозят серьезными трудностями и не несут угрозы здоровью больного. Если вовремя не провести диагностику и лечение лямблий в печени, то вероятны неприятные последствия, с которыми в дальнейшем сложнее справиться. Осложнения также вероятны при проведении самолечения. Нередко на фоне нарушения прогрессирует гепатит разного типа. Тяжелым последствием лямблиоза в печени является цирроз или развитие онкологической болезни.
Диагностика
Лечить лямблии возможно после комплексного обследования, которое проводится в медицинском учреждении. При подозрениях на лямблиоз в печени требуется обратиться к гепатологу либо паразитологу. Врач выясняет тревожащие больного признаки и определяет тяжесть нарушения. Установить точный диагноз удается при помощи таких процедур:
- лабораторное исследование каловых масс на определение гельминтов;
- диагностика печени посредством ультразвуковых волн;
- холецистография;
- гемограмма на измерение эозинофилов и моноцитов в крови;
- иммунологические анализы;
- биохимическое исследование крови.
Необходимое лечение

Устранить патологические признаки лямблий в организме взрослого и ребенка удается при помощи комплексной терапии. Больному прописываются противопаразитарные медикаменты, которые требуется принимать на протяжении 21 дня. Эффективно справляются с патологией такие препараты:
Лекарства обязательно дополняют энтеросорбентами, ферментами и антигистаминными препаратами. Не менее важна при терапии лямблий в печени диета, которой придерживаются во время и после лечебных процедур. Благодаря особому питанию удается нормализовать печеночную и кишечную функцию, укрепить иммунитет. Больному требуется употреблять овощи и фрукты в свежем виде, разные каши, растительные масла. По возможности отказываются от продуктов, содержащих углеводы. А также можно дополнить консервативное лечение при лямблиях в печени народными средствами. Рекомендован рассол квашеной капусты, мякоть кокосового ореха и молоко кокоса, которые употребляют внутрь перед едой.
Для устранения лямблиоза возможно воспользоваться тыквенными семенами, которые предварительно мелко измельчают. Продукт совмещают с медом и разводят с водой до получения сметанообразной смеси. Употребляют не более 150 грамм ежедневно перед приемом пищи.
Профилактические меры
Чтобы в печени не тревожили лямблии, стоит тщательно следить за чистотой рук, регулярно моя их, особенно перед употреблением еды. Предупредить развитие лямблиоза помогает тщательное промывание свежих фруктов и овощей перед их приемом. Не рекомендуется пить неочищенную воду, взятую из загрязненных водоемов. Избежать отклонения во внутреннем органе удается, если пациент будет купаться в проверенных местах с проточной водой, поскольку в них содержится много патогенных микроорганизмов, которые попадают в организм человека при заглатывании воды. Если избежать лямблий в печени все же не удалось, то требуется вовремя обращаться к врачу, не занимаясь самолечением.
Лямблиоз печени
Появившиеся у взрослого человека лямблии в печени известны, как лямблиоз. Заражение протозойными паразитами происходит разными путями, при этом патология представляет опасность для здоровья пациента. При запущенном течении отклонение дополняется бактериальным заражением, на фоне которого сокращается количество гепатоцитов внутреннего органа, что негативно сказывается на его функционировании. Определить лямблии у ребенка и взрослого удается с помощью комплексной диагностики, после которой подбирается индивидуальное лечение против паразитов.
Пути инфицирования
Разные паразиты могут спровоцировать печеночную дисфункцию, что подробнее указывается в etopechen.ru/. Нередко диагностируется лямблиоз, который определяют при активности лямблий. Основным источником заражения является инфицированный человек. Паразиты передаются часто фекально-оральным путем, и нередко диагностируются у детей, которые недостаточно тщательно следят за гигиеной рук. Переносчиками лямблий являются домашние животные и некоторые насекомые. Проникнуть гельминты могут посредством воды, продуктов питания и через предметы бытового использования. Выделяют такие причины прогрессирования лямблий в печени:
- недостаточное соблюдение правил гигиеничности;
- употребление плохо помытых овощей и фруктов;
- прием некипяченой воды;
- неблагоприятные санитарные условия, в которых проживает человек;
- использование чужих предметов;
- контакты с почвой.
Вероятность, что лямблиоз печени проявится, возрастает при ослабленной иммунной системе, врожденных патологиях, нарушениях со стороны органов пищеварительной системы. Нередко паразиты обнаруживаются у людей, которые злоупотребляют безбелковыми диетами.
Как распознать симптомы?
Лямблии у взрослых и детей могут долгое время могут не выявляться, из-за чего возникают серьезные функциональные нарушения со стороны печени. Общие признаки заболевания также ошибочно могут приниматься за другие печеночные или кишечные болезни. Выявить отклонение на начальных порах удается при помощи болевого синдрома, который проявляется под правым ребром. Выделяют и другие симптомы лямблий в печени у взрослых:
- нарушенная работа желчевыводящих путей;
- воспалительная реакция в желчном пузыре;
- появление белесого налета на языке;
- неприятный, горьковатый привкус в полости рта;
- увеличение печени и изменение ее структуры;
- длительные боли, возникающие при несвоевременном приеме еды;
- нарушенный аппетит;
- подташнивание и рвотные позывы;
- изжога;
- усиленное скопление газов;
- проблемы со стулом;
- проявление астеноневротического синдрома;
- зудящие высыпания на кожном покрове и возникновение других аллергических реакции в области глаз, носа, верхних дыхательных путей.

Представляет ли опасность?
Сами по себе паразиты не грозят серьезными трудностями и не несут угрозы здоровью больного. Если вовремя не провести диагностику и лечение лямблий в печени, то вероятны неприятные последствия, с которыми в дальнейшем сложнее справиться. Осложнения также вероятны при проведении самолечения. Нередко на фоне нарушения прогрессирует гепатит разного типа. Тяжелым последствием лямблиоза в печени является цирроз или развитие онкологической болезни.
Диагностика
Лечить лямблии возможно после комплексного обследования, которое проводится в медицинском учреждении. При подозрениях на лямблиоз в печени требуется обратиться к гепатологу либо паразитологу. Врач выясняет тревожащие больного признаки и определяет тяжесть нарушения. Установить точный диагноз удается при помощи таких процедур:
- лабораторное исследование каловых масс на определение гельминтов;
- диагностика печени посредством ультразвуковых волн;
- холецистография;
- гемограмма на измерение эозинофилов и моноцитов в крови;
- иммунологические анализы;
- биохимическое исследование крови.
Необходимое лечение

Устранить патологические признаки лямблий в организме взрослого и ребенка удается при помощи комплексной терапии. Больному прописываются противопаразитарные медикаменты, которые требуется принимать на протяжении 21 дня. Эффективно справляются с патологией такие препараты:
Лекарства обязательно дополняют энтеросорбентами, ферментами и антигистаминными препаратами. Не менее важна при терапии лямблий в печени диета, которой придерживаются во время и после лечебных процедур. Благодаря особому питанию удается нормализовать печеночную и кишечную функцию, укрепить иммунитет. Больному требуется употреблять овощи и фрукты в свежем виде, разные каши, растительные масла. По возможности отказываются от продуктов, содержащих углеводы. А также можно дополнить консервативное лечение при лямблиях в печени народными средствами. Рекомендован рассол квашеной капусты, мякоть кокосового ореха и молоко кокоса, которые употребляют внутрь перед едой.
Для устранения лямблиоза возможно воспользоваться тыквенными семенами, которые предварительно мелко измельчают. Продукт совмещают с медом и разводят с водой до получения сметанообразной смеси. Употребляют не более 150 грамм ежедневно перед приемом пищи.
Профилактические меры
Чтобы в печени не тревожили лямблии, стоит тщательно следить за чистотой рук, регулярно моя их, особенно перед употреблением еды. Предупредить развитие лямблиоза помогает тщательное промывание свежих фруктов и овощей перед их приемом. Не рекомендуется пить неочищенную воду, взятую из загрязненных водоемов. Избежать отклонения во внутреннем органе удается, если пациент будет купаться в проверенных местах с проточной водой, поскольку в них содержится много патогенных микроорганизмов, которые попадают в организм человека при заглатывании воды. Если избежать лямблий в печени все же не удалось, то требуется вовремя обращаться к врачу, не занимаясь самолечением.
|
Болит печень после алкоголя: что делать, лечение (препараты, народное, профилактика) |
Дневник |
Болит печень после алкоголя
Печень — орган человека, страдающий от увлечения крепкими напитками больше всего. Он предназначен для переработки поступающих веществ в те, что легко могут усвоиться организмом, и с большим количеством предлагаемого ему регулярно спирта просто не способен справиться.
Почему болит печень после алкоголя
Боль в правом подреберьи — признак заболевания печени, а также сигнал о том, что пора принимать меры по ее оздоровлению, начиная с отказа от алкоголя. Причин здесь может быть несколько:
- Разрастание органа — не справляясь с переработкой поступающего количества спирта, он пытается увеличить свой объем, давит на свою капсулу, отчего и возникает болезненное ощущение распирания.
- Жировое перерождение — этанол блокирует переработку жирных кислот, они накапливаются в печени и видоизменяют его, мешая ему выполнять свои функции. Боль здесь может быть не очень сильной, но будет сопровождаться изменением цвета кожи, а также плохим самочувствием из-за постоянного присутствия в крови непереработанных токсичных веществ.
- Алкогольный гепатит, при котором эта часть организма воспаляется. Здесь дополнением к боли будут периодические температура, тошнота, расстройства желудка при употреблении мяса или жирной пищи.
- Цирроз печени, то есть замена ее умершей ткани на соединительную, приведет к боли уже и в других органах. Это самое опасное состояние — как правило, с таким диагнозом не живут более пяти лет.
Лечение
Что делать при болезненных ощущениях в районе печени — тянущих, колитах или тяжести, — в первую очередь, подскажет врач. Есть много способов помочь ей функционировать.
Лекарственные препараты
Аптечные средства, способные помочь печени перестать болеть, подразделяются на несколько групп:
- восстанавливающие препараты, способствующие нормализации работы пораженных клеток печени — например, «Эссенциале», «Эссливер», «Фосфоглив»;
- медикаменты, активизирующие регенерацию клеток — «Дипана», «Прогепар», «Di Guard nano», витамин B9, фолиевая кислота;
- лекарства, помогающие гепацитам (клеткам этого органа) выдерживать дополнительную нагрузку, от которой отказываются пораженные или отмершие «коллеги» — «Гепатосан», «Гепатрин», «Куперс Нео», — препятствующие разрастанию в этом органе рубцовой ткани и укрепленяющие мембраны растущих в размерах «трудяг»;
- очищающие печень после интоксикации лекарства, содержащие расторопшу или артишок — такие как «Карсил», «Легалон», «Силимар», «Гепабене», «Гептрал», «Гепа-Мерц», «Хофитол», «Цинарикс», «Галстена», «Хепель».
При похмелье помочь работе этого органа также смогут такие комплексные лекарства: «Коорда», «Встань-ка», «ДринкOFF», «Антипохмелин», «Гутен Морген» и другие.
Подбирать препараты не стоит самим — это задача врача. При этом очень важно прекратить употребление спиртного, так как компенсировать поражение печени, увеличивающееся из-за регулярных возлияний, не сможет ни один лекарственный «коктейль».
Народные средства
Существует немало народных рецептов, способных помочь печени справиться с ее нелегким трудом:
- Толченые семена расторопши, съедающиеся по 1 ч. л. за 15 мин. до еды (запивать 250 мл чистой водой). Лечение проводится по схеме: 30 дней приема, 2 недели перерыва, затем повторяется.
- 1 ст. л. измельченного зверобоя, спорыша или артишока заливают 0,5 л кипятка, затем настаивают в закрытой емкости 20 мин. Принимается такое средство по трети стакана перед едой.
- Свежий сок лопуха снимет воспаление, а также поможет восстановить гепациты, если принимать его по 1 ст. л. в процессе еды.
- 100 г. промытого овса заливают 2,5 л. кипятка, добавляют к этой смеси майский мед, закрывают крышкой, укутывают и оставляют в тепле на сутки, после этого хранят в прохладе и темноте. Пьют полученный настой по полстакана утром и вечером после еды на протяжении минимум 1,5 месяцев.
- В стеклянной емкости деревянной ложкой перемешиваются 500 мл оливкового масла, 500 г натурального меда, 100 мл яблочного уксуса, сок двух лимонов. Смесь хранится в холодильнике, употребляется трижды в день по 1 ст. л. (заедать каждый раз 2 ядрами грецкого ореха). Продолжительность курса 7 дней, и при необходимости раз в полгода его можно повторить.
- 1 ст. л. измельченной осиновой коры добавляется к 250 мл кипятка и держится на водной бане около получаса — отвар должен слегка кипеть. Дальше он процеживается и употребляется по 1 ст. л. перед приемами пищи в течение 30 дней.
- Восстановить орган поможет смесь из измельченного корня цикория, зверобоя, тысячелистника и полевого хвоща. 2 ч. л. этих ингредиентов заливаются 0,5 л кипятка и настаивают в закрытой емкости 1 час. Отфильтрованный отвар принимается утром и вечером по 200 мл.
- 2 ст. л. измельченных кукурузных рылец заливаются 245 г кипятка, настаиваются 25 мин и процеживаются. Каждый день необходимо выпивать стакан такого настоя, разделив его на несколько частей.
Средства для очищения и восстановления печени, безусловно, хороши, но максимального эффекта можно достичь, лишь направив некоторые усилия на предотвращение патологий этого органа.
Профилактика
Отказ от увлечения горячительными напитками сам по себе поможет этому органу. У него большой потенциал к самовосстановлению, если не «травить» его вредными продуктами, один из которых — спирт.
Очень осторожно при поражениях печени следует отнестись к приему антибиотиков, дающих этому органу дополнительную нагрузку. Их следует по максимуму заменять натуральными лекарствами и ни при каких обстоятельствах не «мешать» с алкоголем.
Кроме того, очень помогут консультации врачей и правильное питание. Ряд продуктов обладает очищающими этот орган и стимулирующими его работу свойствами, и при патологиях этого органа будет очень полезно включить их в свой рацион. Это:
- капуста брокколи — содержит полезные для печени энзимы (белки, ускоряющие переработку веществ);
- цветная капуста — здесь ценны расщепляющие токсины вещества;
- кресс-салат, рукола — желчегонные продукты, уменьшающие зашлакованность органа;
- лук — для стимулирования иммунитета;
- мед — по 1 ст. л. 3 раза в сутки;
- авокадо — уберет излишки глюкозы;
- овощи, способствующие очистке органа — томат, морковь, свекла, артишок;
- ягоды — черешня, малина;
- масла — льняное, оливковое, подсолнечное, тыквенное, кукурузное, — принимаемые утром по 1 ст. л. до еды;
- негазированная магнезиально-сульфатная минеральная вода, употребляемая по 250 мл перед каждым приемом пищи.
Параллельно следует исключить слишком жирную, острую и соленую пищу, с которой печени справиться сложнее. Специалист также может запретить такие продукты, как ржаной хлеб, консервы, чеснок, грибы, бульон, бобовые, маринованные овощи, сало, сардельки, шоколад, кофе, какао и другие.
Возможно, именно этот список вкусностей, которых придется себя лишить из-за алкоголизма, будет достаточно веским доводом отказаться от спиртного.
Если же намечается корпоративное мероприятие или дружеская «пьянка», на которых придется употреблять горячительные напитки, то 3-4 таблетки активированного угля и немного сливочного масла, съеденные перед вечеринкой, помогут печени пережить ее с меньшими потерями.
Важно понимать, что если по причине активных возлияний печень уже начинает давать о себе знать, то ее срочно нужно избавить от новых доз нежелательных продуктов, начиная с алкоголя, иначе не за горами летальный исход, как следствие цирроза.
Болит печень после алкоголя
Печень — орган человека, страдающий от увлечения крепкими напитками больше всего. Он предназначен для переработки поступающих веществ в те, что легко могут усвоиться организмом, и с большим количеством предлагаемого ему регулярно спирта просто не способен справиться.
Почему болит печень после алкоголя

Боль в правом подреберьи — признак заболевания печени, а также сигнал о том, что пора принимать меры по ее оздоровлению, начиная с отказа от алкоголя. Причин здесь может быть несколько:
- Разрастание органа — не справляясь с переработкой поступающего количества спирта, он пытается увеличить свой объем, давит на свою капсулу, отчего и возникает болезненное ощущение распирания.
- Жировое перерождение — этанол блокирует переработку жирных кислот, они накапливаются в печени и видоизменяют его, мешая ему выполнять свои функции. Боль здесь может быть не очень сильной, но будет сопровождаться изменением цвета кожи, а также плохим самочувствием из-за постоянного присутствия в крови непереработанных токсичных веществ.
- Алкогольный гепатит, при котором эта часть организма воспаляется. Здесь дополнением к боли будут периодические температура, тошнота, расстройства желудка при употреблении мяса или жирной пищи.
- Цирроз печени, то есть замена ее умершей ткани на соединительную, приведет к боли уже и в других органах. Это самое опасное состояние — как правило, с таким диагнозом не живут более пяти лет.
Лечение
Что делать при болезненных ощущениях в районе печени — тянущих, колитах или тяжести, — в первую очередь, подскажет врач. Есть много способов помочь ей функционировать.
Лекарственные препараты

Аптечные средства, способные помочь печени перестать болеть, подразделяются на несколько групп:
- восстанавливающие препараты, способствующие нормализации работы пораженных клеток печени — например, «Эссенциале», «Эссливер», «Фосфоглив»;
- медикаменты, активизирующие регенерацию клеток — «Дипана», «Прогепар», «Di Guard nano», витамин B9, фолиевая кислота;
- лекарства, помогающие гепацитам (клеткам этого органа) выдерживать дополнительную нагрузку, от которой отказываются пораженные или отмершие «коллеги» — «Гепатосан», «Гепатрин», «Куперс Нео», — препятствующие разрастанию в этом органе рубцовой ткани и укрепленяющие мембраны растущих в размерах «трудяг»;
- очищающие печень после интоксикации лекарства, содержащие расторопшу или артишок — такие как «Карсил», «Легалон», «Силимар», «Гепабене», «Гептрал», «Гепа-Мерц», «Хофитол», «Цинарикс», «Галстена», «Хепель».
При похмелье помочь работе этого органа также смогут такие комплексные лекарства: «Коорда», «Встань-ка», «ДринкOFF», «Антипохмелин», «Гутен Морген» и другие.
Подбирать препараты не стоит самим — это задача врача. При этом очень важно прекратить употребление спиртного, так как компенсировать поражение печени, увеличивающееся из-за регулярных возлияний, не сможет ни один лекарственный «коктейль».
Народные средства

Существует немало народных рецептов, способных помочь печени справиться с ее нелегким трудом:
- Толченые семена расторопши, съедающиеся по 1 ч. л. за 15 мин. до еды (запивать 250 мл чистой водой). Лечение проводится по схеме: 30 дней приема, 2 недели перерыва, затем повторяется.
- 1 ст. л. измельченного зверобоя, спорыша или артишока заливают 0,5 л кипятка, затем настаивают в закрытой емкости 20 мин. Принимается такое средство по трети стакана перед едой.
- Свежий сок лопуха снимет воспаление, а также поможет восстановить гепациты, если принимать его по 1 ст. л. в процессе еды.
- 100 г. промытого овса заливают 2,5 л. кипятка, добавляют к этой смеси майский мед, закрывают крышкой, укутывают и оставляют в тепле на сутки, после этого хранят в прохладе и темноте. Пьют полученный настой по полстакана утром и вечером после еды на протяжении минимум 1,5 месяцев.
- В стеклянной емкости деревянной ложкой перемешиваются 500 мл оливкового масла, 500 г натурального меда, 100 мл яблочного уксуса, сок двух лимонов. Смесь хранится в холодильнике, употребляется трижды в день по 1 ст. л. (заедать каждый раз 2 ядрами грецкого ореха). Продолжительность курса 7 дней, и при необходимости раз в полгода его можно повторить.
- 1 ст. л. измельченной осиновой коры добавляется к 250 мл кипятка и держится на водной бане около получаса — отвар должен слегка кипеть. Дальше он процеживается и употребляется по 1 ст. л. перед приемами пищи в течение 30 дней.
- Восстановить орган поможет смесь из измельченного корня цикория, зверобоя, тысячелистника и полевого хвоща. 2 ч. л. этих ингредиентов заливаются 0,5 л кипятка и настаивают в закрытой емкости 1 час. Отфильтрованный отвар принимается утром и вечером по 200 мл.
- 2 ст. л. измельченных кукурузных рылец заливаются 245 г кипятка, настаиваются 25 мин и процеживаются. Каждый день необходимо выпивать стакан такого настоя, разделив его на несколько частей.
Средства для очищения и восстановления печени, безусловно, хороши, но максимального эффекта можно достичь, лишь направив некоторые усилия на предотвращение патологий этого органа.
Профилактика
Отказ от увлечения горячительными напитками сам по себе поможет этому органу. У него большой потенциал к самовосстановлению, если не «травить» его вредными продуктами, один из которых — спирт.
Очень осторожно при поражениях печени следует отнестись к приему антибиотиков, дающих этому органу дополнительную нагрузку. Их следует по максимуму заменять натуральными лекарствами и ни при каких обстоятельствах не «мешать» с алкоголем.
Кроме того, очень помогут консультации врачей и правильное питание. Ряд продуктов обладает очищающими этот орган и стимулирующими его работу свойствами, и при патологиях этого органа будет очень полезно включить их в свой рацион. Это:
- капуста брокколи — содержит полезные для печени энзимы (белки, ускоряющие переработку веществ);
- цветная капуста — здесь ценны расщепляющие токсины вещества;
- кресс-салат, рукола — желчегонные продукты, уменьшающие зашлакованность органа;
- лук — для стимулирования иммунитета;
- мед — по 1 ст. л. 3 раза в сутки;
- авокадо — уберет излишки глюкозы;
- овощи, способствующие очистке органа — томат, морковь, свекла, артишок;
- ягоды — черешня, малина;
- масла — льняное, оливковое, подсолнечное, тыквенное, кукурузное, — принимаемые утром по 1 ст. л. до еды;
- негазированная магнезиально-сульфатная минеральная вода, употребляемая по 250 мл перед каждым приемом пищи.
Параллельно следует исключить слишком жирную, острую и соленую пищу, с которой печени справиться сложнее. Специалист также может запретить такие продукты, как ржаной хлеб, консервы, чеснок, грибы, бульон, бобовые, маринованные овощи, сало, сардельки, шоколад, кофе, какао и другие.
Возможно, именно этот список вкусностей, которых придется себя лишить из-за алкоголизма, будет достаточно веским доводом отказаться от спиртного.
Если же намечается корпоративное мероприятие или дружеская «пьянка», на которых придется употреблять горячительные напитки, то 3-4 таблетки активированного угля и немного сливочного масла, съеденные перед вечеринкой, помогут печени пережить ее с меньшими потерями.
Важно понимать, что если по причине активных возлияний печень уже начинает давать о себе знать, то ее срочно нужно избавить от новых доз нежелательных продуктов, начиная с алкоголя, иначе не за горами летальный исход, как следствие цирроза.
|
Лечение гепатита народными методами |
Дневник |
Лечение гепатита народными методами
Фотогалерея: Лечение гепатита народными методами
Симптомы заболевания.
Признаками вирусного гепатита являются следующие симптомы – ухудшение аппетита, появление слабости и быстрой утомляемости, во рту появляется привкус горечи. В некоторых случаях признаки вирусного гепатита проявляются, как простуда – насморк, головная боль, кашель, боли в мышцах и суставах, повышение температуры тела.
В тех случаях, когда гепатит выражается желтухой, у больного кожа и белки глаз приобретают желтоватый цвет. Происходят изменения и в цвете испражнений – кал приобретает серо-белый цвет, а моча становится темного цвета.
При развитии хронического гепатита происходит ухудшение аппетита, появляется утомляемость, слабость, непереносимость жирной пищи, отрыжка, тошнота, метеоризм. Появляются тупые боли в правом подреберье. Больной становится раздражительным. Появляются изжога, боли в животе, может возникать рвота.
Диета.
Самым главным условием при лечении вирусного гепатита является строгое следование диете. Строго соблюдать диету необходимо от полугода до года, а то и больше, с момента обнаружения заболевания. И не надо думать, что после года диеты можно вернуться к прежнему образу жизни. Если вы стремитесь прожить долго и вам дорого ваше здоровье, то придется радикально поменять весь привычный образ жизни. Необходимо полностью исключить из рациона острую, жирную, копченую и жареную пищу. А также полный отказ от приема алкоголя.
Лечение методами нетрадиционной медицины.
Вместе с применением методов традиционной медицины очень полезно лечение гепатита с применением народных средств. Они ни в коем случае не заменяют того лечения, что назначил врач, а являются дополнением. Прежде чем применять лечение народными методами, необходимо проконсультироваться с лечащим врачом.
Ваш рацион теперь будет составлять растительно-молочная пища. Следует включить сырую тыкву. Вы должны ежедневно употреблять натертую тыкву или тыквенный сок до 0, 5 кг. Это прекрасное средство принесет неоценимую пользу организму.
Хрен.
В народной медицине широко используются лечебные качества хрена.
Необходимо на терке натереть корень хрена. Затем возьмите четыре столовые ложки хрена и смешайте с 200 мл молока и сильно, но не доводя до кипения, разогрейте. Затем поставьте настаиваться в теплое место на 7-10 минут. После следует процедить смесь и пить равными частями в течение дня. Каждый день необходимо готовить свежую смесь и принимать ее в течение нескольких дней.
Для лечения печени рекомендуется употреблять сок и настой, приготовленные из хрена обыкновенного. Листья хрена также применяют для лечения гепатита в качестве припарок при отвердении печени.
На начальном этапе заболевания вирусным гепатитом старайтесь употреблять как можно больше жидкости. Пейте минеральную воду и различные соки.
Мята перечная.
Для болеутоляющего и успокаивающего эффекта при заболевании применяют перечную мяту. Возьмите и измельчите 20 г листьев мяты, и залейте 0, 5 литра кипятка. Поставьте настаиваться в течение ночи. Утром процедите настой и принимайте по 150-160 мл за один раз в течение дня.
Анис и мята.
При заболевании после приема жирной пищи возникают застойные явления в печени. В этих случаях можно порекомендовать отвар, приготовленный с применением мяты и аниса. Анис можно заменить сходными по свойствам тмином или фенхелем. Необходимо взять по полчайной ложки измельченных листьев, добавить 300 мл кипятка и поставить настаиваться в течение получаса. Принимать в теплом виде в течение дня мелкими глотками.
Листья и почки березы.
Для приготовления настоя возьмите 1 столовую ложку почек березы или 2 столовых ложки листьев, и залейте 500 мл кипятка. В настой добавьте на кончике ножа соды и настаивайте в течение одного часа. Затем процедите и принимайте перед едой по 100 мл.
Также можно приготовить отвар из 2 столовых ложек сухих березовых листьев. Добавьте 200 мл кипятка и упаривайте на малом огне до уменьшения объема воды наполовину. Принимать следует по одной десертной ложке за час до еды, трижды в сутки. Курс продолжайте три месяца.
Зверобой, бессмертник песчаный и кора крушины.
Еще один народный метод лечения хронического гепатита. Необходимо взять по 20 г травы зверобоя, цветов бессмертника песчаного и коры крушины. Все это заварите в одном литре кипятка и настаивайте в течение часа. Выпивать необходимо пять раз в сутки равными порциями. Курс длится 25 дней.
Крапива двудомная.
При лечении гепатита одной из основных задач является улучшение работы печени. Для этой цели необходимо приготовить настой, используя листья крапивы двудомной. Возьмите 15 г листьев крапивы и залейте 200 мл кипятка. Укутайте емкость и оставьте настаиваться в течение часа. Пока настаивается, возьмите 15 г корня крапивы и залейте 200 мл кипятка. Варите на маленьком огне в течение 10 минут. Настаивать отвар следует 30 минут, а затем процедите и смешайте с настоем. Теперь можно добавить сахар или мед по вашему вкусу. Пить следует за полчаса до еды, по 100-125 мл, не менее трех раз в день.
Можете упростить способ приготовления – возьмите 1 столовую ложку смеси листьев и корня крапивы, и залейте 200 мл кипятка, а затем прокипятите в течение 20 минут. Дайте настояться около часа и процедите. Принимайте по 200 мл за 30 минут до еды, утром и вечером.
Тысячелистник, плоды можжевельника, полынь, барбарис и листья березы.
Приготовьте следующий сбор: возьмите по 20 г травы тысячелистника, полыни, плодов можжевельника, листьев березы и барбариса. Затем возьмите одну чайную ложку сбора и залейте 200 мл кипятка, поставьте настаиваться в течение получаса. Принимайте вместо чая, утром и вечером.
Лечение гепатита народными методами
Фотогалерея: Лечение гепатита народными методами
Симптомы заболевания.
Признаками вирусного гепатита являются следующие симптомы – ухудшение аппетита, появление слабости и быстрой утомляемости, во рту появляется привкус горечи. В некоторых случаях признаки вирусного гепатита проявляются, как простуда – насморк, головная боль, кашель, боли в мышцах и суставах, повышение температуры тела.
В тех случаях, когда гепатит выражается желтухой, у больного кожа и белки глаз приобретают желтоватый цвет. Происходят изменения и в цвете испражнений – кал приобретает серо-белый цвет, а моча становится темного цвета.
При развитии хронического гепатита происходит ухудшение аппетита, появляется утомляемость, слабость, непереносимость жирной пищи, отрыжка, тошнота, метеоризм. Появляются тупые боли в правом подреберье. Больной становится раздражительным. Появляются изжога, боли в животе, может возникать рвота.
Диета.
Самым главным условием при лечении вирусного гепатита является строгое следование диете. Строго соблюдать диету необходимо от полугода до года, а то и больше, с момента обнаружения заболевания. И не надо думать, что после года диеты можно вернуться к прежнему образу жизни. Если вы стремитесь прожить долго и вам дорого ваше здоровье, то придется радикально поменять весь привычный образ жизни. Необходимо полностью исключить из рациона острую, жирную, копченую и жареную пищу. А также полный отказ от приема алкоголя.
Лечение методами нетрадиционной медицины.
Вместе с применением методов традиционной медицины очень полезно лечение гепатита с применением народных средств. Они ни в коем случае не заменяют того лечения, что назначил врач, а являются дополнением. Прежде чем применять лечение народными методами, необходимо проконсультироваться с лечащим врачом.
Ваш рацион теперь будет составлять растительно-молочная пища. Следует включить сырую тыкву. Вы должны ежедневно употреблять натертую тыкву или тыквенный сок до 0, 5 кг. Это прекрасное средство принесет неоценимую пользу организму.
Хрен.
В народной медицине широко используются лечебные качества хрена.
Необходимо на терке натереть корень хрена. Затем возьмите четыре столовые ложки хрена и смешайте с 200 мл молока и сильно, но не доводя до кипения, разогрейте. Затем поставьте настаиваться в теплое место на 7-10 минут. После следует процедить смесь и пить равными частями в течение дня. Каждый день необходимо готовить свежую смесь и принимать ее в течение нескольких дней.
Для лечения печени рекомендуется употреблять сок и настой, приготовленные из хрена обыкновенного. Листья хрена также применяют для лечения гепатита в качестве припарок при отвердении печени.
На начальном этапе заболевания вирусным гепатитом старайтесь употреблять как можно больше жидкости. Пейте минеральную воду и различные соки.
Мята перечная.
Для болеутоляющего и успокаивающего эффекта при заболевании применяют перечную мяту. Возьмите и измельчите 20 г листьев мяты, и залейте 0, 5 литра кипятка. Поставьте настаиваться в течение ночи. Утром процедите настой и принимайте по 150-160 мл за один раз в течение дня.
Анис и мята.
При заболевании после приема жирной пищи возникают застойные явления в печени. В этих случаях можно порекомендовать отвар, приготовленный с применением мяты и аниса. Анис можно заменить сходными по свойствам тмином или фенхелем. Необходимо взять по полчайной ложки измельченных листьев, добавить 300 мл кипятка и поставить настаиваться в течение получаса. Принимать в теплом виде в течение дня мелкими глотками.
Листья и почки березы.
Для приготовления настоя возьмите 1 столовую ложку почек березы или 2 столовых ложки листьев, и залейте 500 мл кипятка. В настой добавьте на кончике ножа соды и настаивайте в течение одного часа. Затем процедите и принимайте перед едой по 100 мл.
Также можно приготовить отвар из 2 столовых ложек сухих березовых листьев. Добавьте 200 мл кипятка и упаривайте на малом огне до уменьшения объема воды наполовину. Принимать следует по одной десертной ложке за час до еды, трижды в сутки. Курс продолжайте три месяца.
Зверобой, бессмертник песчаный и кора крушины.
Еще один народный метод лечения хронического гепатита. Необходимо взять по 20 г травы зверобоя, цветов бессмертника песчаного и коры крушины. Все это заварите в одном литре кипятка и настаивайте в течение часа. Выпивать необходимо пять раз в сутки равными порциями. Курс длится 25 дней.
Крапива двудомная.
При лечении гепатита одной из основных задач является улучшение работы печени. Для этой цели необходимо приготовить настой, используя листья крапивы двудомной. Возьмите 15 г листьев крапивы и залейте 200 мл кипятка. Укутайте емкость и оставьте настаиваться в течение часа. Пока настаивается, возьмите 15 г корня крапивы и залейте 200 мл кипятка. Варите на маленьком огне в течение 10 минут. Настаивать отвар следует 30 минут, а затем процедите и смешайте с настоем. Теперь можно добавить сахар или мед по вашему вкусу. Пить следует за полчаса до еды, по 100-125 мл, не менее трех раз в день.
Можете упростить способ приготовления – возьмите 1 столовую ложку смеси листьев и корня крапивы, и залейте 200 мл кипятка, а затем прокипятите в течение 20 минут. Дайте настояться около часа и процедите. Принимайте по 200 мл за 30 минут до еды, утром и вечером.
Тысячелистник, плоды можжевельника, полынь, барбарис и листья березы.
Приготовьте следующий сбор: возьмите по 20 г травы тысячелистника, полыни, плодов можжевельника, листьев березы и барбариса. Затем возьмите одну чайную ложку сбора и залейте 200 мл кипятка, поставьте настаиваться в течение получаса. Принимайте вместо чая, утром и вечером.
|
Лечение рака печени в Университетской клинике ФрайбургаЛечение рака печени в Университетской клинике Фрайбурга |
Дневник |
Каждый год у пациентов со всех уголков земного шара диагностируют страшный диагноз – рак печени. Если несколько десятков лет назад пациентам ставили приговор, то в 21 веке такое заболевание отнюдь не является приговором, ведь медицина не стоит на месте. Рак лечится, важно лишь вовремя обратиться к лучшим медикам для лечения в Германии.
Немецкие ученые используют новые способы диагностики и инновационные технологии, благодаря которым удается вылечить пациентов даже с запущенной стадией рака. Именно такие методы использует клиника в Германии с русским отделом – Университетская клиника г. Фрайбург.
Какие причины провоцирует развитие этого страшного заболевания
Самые распространенные причины:
плохая экология и модифицированные продукты;
наличие вирусного гепатита в организме;
чрезмерное употребление алкоголя.
Какие симптомы должны вас насторожить?
Клиническая картина многих болезней пересекается. Например, симптомы заболевания ЖКТ очень схожи с симптомами рака печени:
резкие скачки температуры тела;
постоянные боли в области подреберья с правой стороны;
Эти симптомы должны вас насторожить. Поэтому обязательно не затягивайте визит к врачу.
Чаще всего рак печени диагностируют на последней стадии, так как во многих клиниках попросту нет необходимого оборудования. Именно по этой причине многие пациенты проходят обследование и лечение рака печени в Германии. Ведь, как известно, медицина в этой стране – одна из лучших.
Как проходит лечение рака печени в Германии?
Диагностика и лечение в Германии состоит из целого списка обследований в зависимости от индивидуальных особенностей организма пациента:
осмотр и беседа с врачом;
Инновационная методика лечения рака печени в Университетской клинике Фрайбурга
Опытные врачи клиники в г. Фрайбург практикуют новую и успешную методику лечения рака печени. В чем ее суть?? Суть метода заключается в том, что на первом этапе пораженный участок органа делится на несколько частей (здоровый участок отделяется от больного). После чего хирург перекрывает подачу кровоснабжения к пораженному участку. За несколько недель здоровый участок печени успевает восстановиться. А отсеченная часть печени удаляется.
Подробнее узнать информацию о лечении рака печени в Германии и о клинике можно на их сайте. Кроме того, клиника не только лечит онкобольных пациентов, но и предлагает разные программы для повышения квалификации врачей и медицинского персонала.
Лечение рака печени в Университетской клинике Фрайбурга

Каждый год у пациентов со всех уголков земного шара диагностируют страшный диагноз – рак печени. Если несколько десятков лет назад пациентам ставили приговор, то в 21 веке такое заболевание отнюдь не является приговором, ведь медицина не стоит на месте. Рак лечится, важно лишь вовремя обратиться к лучшим медикам для лечения в Германии.
Немецкие ученые используют новые способы диагностики и инновационные технологии, благодаря которым удается вылечить пациентов даже с запущенной стадией рака. Именно такие методы использует клиника в Германии с русским отделом – Университетская клиника г. Фрайбург.
Какие причины провоцирует развитие этого страшного заболевания
Самые распространенные причины:
плохая экология и модифицированные продукты;
наличие вирусного гепатита в организме;
чрезмерное употребление алкоголя.
Какие симптомы должны вас насторожить?
Клиническая картина многих болезней пересекается. Например, симптомы заболевания ЖКТ очень схожи с симптомами рака печени:
резкие скачки температуры тела;
постоянные боли в области подреберья с правой стороны;
Эти симптомы должны вас насторожить. Поэтому обязательно не затягивайте визит к врачу.
Чаще всего рак печени диагностируют на последней стадии, так как во многих клиниках попросту нет необходимого оборудования. Именно по этой причине многие пациенты проходят обследование и лечение рака печени в Германии. Ведь, как известно, медицина в этой стране – одна из лучших.
Как проходит лечение рака печени в Германии?
Диагностика и лечение в Германии состоит из целого списка обследований в зависимости от индивидуальных особенностей организма пациента:
осмотр и беседа с врачом;
Инновационная методика лечения рака печени в Университетской клинике Фрайбурга
Опытные врачи клиники в г. Фрайбург практикуют новую и успешную методику лечения рака печени. В чем ее суть?? Суть метода заключается в том, что на первом этапе пораженный участок органа делится на несколько частей (здоровый участок отделяется от больного). После чего хирург перекрывает подачу кровоснабжения к пораженному участку. За несколько недель здоровый участок печени успевает восстановиться. А отсеченная часть печени удаляется.
Подробнее узнать информацию о лечении рака печени в Германии и о клинике можно на их сайте. Кроме того, клиника не только лечит онкобольных пациентов, но и предлагает разные программы для повышения квалификации врачей и медицинского персонала.
|
| Страницы: | [1] |








































