-Рубрики
- Почему боли в печени (15)
- Боль печень и желчный пузырь (14)
- Боль в печени симптомы (14)
- Боли ниже печени (13)
- Как снять боль в печени (13)
- Боли в печени чем лечить (12)
- Симптомы боли печени у женщин (12)
- Боль в печени что делать (12)
- Какие признаки боли печени (11)
- Боль в районе печени (11)
- Боли в области печени (11)
- Признаки боли печени (11)
- Лекарство от боли в печени (11)
- Таблетки от боли в печени (11)
- Печень боль в боку (11)
- Боли при больной печени (11)
- Какие боли если болит печень (10)
- Боли в печени и поджелудочной (10)
- Боль в правом боку печень (10)
- Печень какие боли (9)
- Печень боли в спине (9)
- Печень головная боль (9)
- Боли в животе печень (9)
- Где боли печени (9)
- Печень боль суть (8)
- Боли в печени лечение (8)
- Острая боль в печени (8)
- Боли в правом подреберье печень (8)
- Боль в печени (8)
- Болит печень что выпить чтобы прошла боль (8)
- Боль справа печень (8)
- Причины боли в печени (8)
- Печень и желчные боли (7)
- Может ли боли печень (7)
- Симптомы боли печени у мужчин (7)
- Боли под печенью (7)
- Поджелудочная железа и печень боли (7)
- Сильная боль в печени (7)
- Боль в области печени причины (7)
- Боли в печени симптомы лечение (7)
- Боль в желудке и печени (7)
- Боли при циррозе печени (6)
- Диета при болях в печени (6)
- Боли когда болит печень (6)
- Боли при болезни печени (6)
- Боль печени после (5)
- Боли печени алкоголя (5)
- Признаки боли печени человека (4)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Другие рубрики в этом дневнике: Таблетки от боли в печени(11), Симптомы боли печени у мужчин(7), Симптомы боли печени у женщин(12), Сильная боль в печени(7), Причины боли в печени(8), Признаки боли печени человека(4), Признаки боли печени(11), Почему боли в печени(15), Поджелудочная железа и печень боли(7), Печень какие боли(9), Печень и желчные боли(7), Печень головная боль(9), Печень боль суть(8), Печень боль в боку(11), Печень боли в спине(9), Острая боль в печени(8), Может ли боли печень(7), Лекарство от боли в печени(11), Какие признаки боли печени(11), Какие боли если болит печень(10), Как снять боль в печени(13), Диета при болях в печени(6), Где боли печени(9), Боль справа печень(8), Боль печень и желчный пузырь(14), Боль печени после(5), Боль в районе печени(11), Боль в правом боку печень(10), Боль в печени что делать(12), Боль в печени симптомы(14), Боль в печени(8), Боль в области печени причины(7), Боль в желудке и печени(7), Болит печень что выпить чтобы прошла боль(8), Боли при циррозе печени(6), Боли при больной печени(11), Боли при болезни печени(6), Боли под печенью(7), Боли печени алкоголя(5), Боли ниже печени(13), Боли когда болит печень(6), Боли в правом подреберье печень(8), Боли в печени чем лечить(12), Боли в печени симптомы лечение(7), Боли в печени лечение(8), Боли в области печени(11), Боли в животе печень(9)
Как проявляется вторичный билиарный цирроз печени |
Дневник |
Вторичный билиарный цирроз печени: симптомы и лечение
Вторичным билиарным циррозом печени называют диффузное поражение данного органа с прогрессирующим течением. Здесь наблюдается перестройка паренхимы узлового и фиброзного характера, что является следствием длительно существующей проблемы в желчных путях, расположенных вне печени. Диагностика включает в себя УЗИ, исследование крови, биопсию и некоторые другие манипуляции.
Вторичный билиарный цирроз печени: симптомы
Здесь все зависит от того, какая изначальная патология стала причиной проблемы в желчных протоках. Далее симптомы вторичного билиарного цирроза печени развиваются аналогично первичному недугу. Самыми выраженными проявлениями становятся зуд кожи и желтуха. В процессе ее нарастания можно заметить значительное потемнение мочи и обесцвечивание кала. Часто наблюдается тошнота, небольшое поднятие температуры тела, иногда лихорадка, боли в животе, которые являются следствием колики желчного пузыря. Также можно увидеть быстрое похудание, усталость.
Вторичный билиарный цирроз печени: лечение
Здесь в первую очередь требуется освободить желчные протоки и нормализовать отток жидкости. Чаще всего лечение вторичного билиарного цирроза печени состоит в хирургическом вмешательстве различного порядка и обширности, которая зависит от характера выявленных нарушений. Если же операция становится невозможной, чтобы предупредить развитие инфекции и снять симптоматику, используются препараты-антибиотики. Обязателен прием гепатопротекторов, витаминов. Зуд уменьшается при помощи медикаментов против аллергии, используются и транквилизаторы. На поздних стадиях приходится пересаживать орган.
Вторичный билиарный цирроз печени: симптомы и лечение
Вторичным билиарным циррозом печени называют диффузное поражение данного органа с прогрессирующим течением. Здесь наблюдается перестройка паренхимы узлового и фиброзного характера, что является следствием длительно существующей проблемы в желчных путях, расположенных вне печени. Диагностика включает в себя УЗИ, исследование крови, биопсию и некоторые другие манипуляции.
Вторичный билиарный цирроз печени: симптомы
Здесь все зависит от того, какая изначальная патология стала причиной проблемы в желчных протоках. Далее симптомы вторичного билиарного цирроза печени развиваются аналогично первичному недугу. Самыми выраженными проявлениями становятся зуд кожи и желтуха. В процессе ее нарастания можно заметить значительное потемнение мочи и обесцвечивание кала. Часто наблюдается тошнота, небольшое поднятие температуры тела, иногда лихорадка, боли в животе, которые являются следствием колики желчного пузыря. Также можно увидеть быстрое похудание, усталость.
Вторичный билиарный цирроз печени: лечение
Здесь в первую очередь требуется освободить желчные протоки и нормализовать отток жидкости. Чаще всего лечение вторичного билиарного цирроза печени состоит в хирургическом вмешательстве различного порядка и обширности, которая зависит от характера выявленных нарушений. Если же операция становится невозможной, чтобы предупредить развитие инфекции и снять симптоматику, используются препараты-антибиотики. Обязателен прием гепатопротекторов, витаминов. Зуд уменьшается при помощи медикаментов против аллергии, используются и транквилизаторы. На поздних стадиях приходится пересаживать орган.
|
ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени - купить, цена, отзывы, доставкаенность, нарушения памяти, дрожание пальцев, личностные изменения |
Дневник |
ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени
Про товар ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени
Описание :
СОСТАВ И ФОРМА ВЫПУСКА
Гепатоджект в качестве действующих веществ в 1 мл содержит: L-орнитин — 15 мг, L-цитрулин — 10 мг, L-аргинин — 40 мг, а также вспомогательные вещества: бетаин — 15 мг, сорбитол — 200 мг, лидокаина гидрохлорид — 1 мг, метилпарабен — 0,5 мг, пропилпарабен — 0,2 мг и воду для инъекций — до 1 мл.
Выпускают препарат в стеклянных флаконах 100 мл, укупоренных резиновой пробкой с алюминиевым колпачком.
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Гепатопротективное действие препарата обусловлено свойствами входящих в его состав компонентов.
L-орнитин, участвуя в орнитиновом цикле мочевинообразования Кребса (образования мочевины из аммиака), снижает в организме уровень аммиака, повышенный при заболеваниях печени, способствует синтезу инсулина и соматотропина, активизирует белковый обмен.
L-цитруллин — аминокислота, участвующая в цикле образования мочевины, способствует образованию и выведению из организма мочевины.
L-Аргинин (амино-гуанидил-валериановая кислота) стимулирует клеточный метаболизм, способствует обезвреживанию и выведению аммиака, регулирует уровень сахара в крови и снижает молочнокислый ацидоз, обусловленный мышечной нагрузкой, активирует систему азотосодержащих ферментов, синтезирующих нитрозогруппу (NO), обеспечивая необходимый тонус артерий.
Бетаин (триметилглицин) оказывает желчегонное и липотропное действие, активирует метаболическое метилирование в печени и синтез фосфолипидов клеточных мембран. Функционируя как альтернативный донор метильных групп в превращении метионина из гомоцистеина, может замещать дефекты в реакциях метилирования, вызванные нарушением функционирования фолатного цикла и недостатком витамина В12.
Сорбитол оказывает дезинтоксикационное и желчегонное действие, обеспечивает восполнение ОЦК.
Препарат быстро всасывается из места введения, проходит гистогематические барьеры и распределяется во все органы и ткани. Частично утилизируется в процессах метаболизма, оставшаяся часть выводится почками.
Гепатоджект по степени воздействия на организм относится к малоопасным веществам (4 класс опасности по ГОСТ 12.1.007-76), в терапевтических дозах не оказывает эмбриотоксического, тератогенного, канцерогенного и сенсибилизирующего действия.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
Гепатоджект назначают животным самостоятельно или в составе комплексной терапии при острых и хронических заболеваниях печени различной этиологии, в целях нормализации функции и регенерации клеток печени после эндо- и экзотоксикозов, соматических и инфекционных заболеваний, а также для снижения гепатотоксического действия лекарственных средств.
ПРОТИВОПОКАЗАНИЯ
Противопоказанием к применению является повышенная индивидуальная чувствительность животного к компонентам препарата (в том числе в анамнезе).
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ
Гепатоджект вводят животному подкожно, глубоко внутримышечно или медленно внутривенно в дозах, указанных в таблице:
| Вид животного | Разовая доза Гепатоджекта на животное | Курс применения |
| Собаки | 2-5 мл | 1-2 раза в сутки в течение 5-7 дней |
| Кошки | 2-5 мл | |
| Лошади | 50-100 мл | |
| Крупный рогатый скот (взрослый) | 50-100 мл | |
| Свиньи, овцы (взрослые) | 10-15 мл | |
| * Поросята, ягнята | 3-5 мл | |
| * Жеребята, телята | 1 мл на 5-10 кг массы животного |
Курс применения препарата может быть продлен до 2 недель по усмотрению лечащего ветеринарного врача.
ПОБОЧНЫЕ ЭФФЕКТЫ
Побочных явлений и осложнений при применении Гепатоджекта в соответствии с настоящей инструкцией, как правило, не наблюдается. При повышенной индивидуальной чувствительности животного к компонентам лекарственного препарата и появлении аллергических реакций его применение прекращают и при необходимости назначают животному антигистаминные препараты и средства симптоматической терапии.
ОСОБЫЕ УКАЗАНИЯ
Убой животных на мясо разрешается не ранее, чем через 24 часа после последнего применения Гепатоджекта. Мясо животных, вынужденно убитых до истечения указанного срока, может быть использовано в корм пушным зверям.
Молоко, полученное от животных в период лечения и в течение 24 часов (2 дойки) после последнего введения препарата, запрещается использовать для пищевых целей. Такое молоко после термической обработки может быть использовано в корм животным.
УСЛОВИЯ ХРАНЕНИЯ
В закрытой упаковке производителя, в сухом, защищенном от прямых солнечных лучей, в недоступном для детей и животных месте. Отдельно от пищевых продуктов и кормов при температуре от 5 °С до 25 °С. Срок годности — 24 месяца со дня изготовления, после вскрытия флакона — не более 21 суток.
ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени
Про товар ГЕПАТОДЖЕКТ инъекционный препарат для лечения печени
Описание :
СОСТАВ И ФОРМА ВЫПУСКА
Гепатоджект в качестве действующих веществ в 1 мл содержит: L-орнитин — 15 мг, L-цитрулин — 10 мг, L-аргинин — 40 мг, а также вспомогательные вещества: бетаин — 15 мг, сорбитол — 200 мг, лидокаина гидрохлорид — 1 мг, метилпарабен — 0,5 мг, пропилпарабен — 0,2 мг и воду для инъекций — до 1 мл.
Выпускают препарат в стеклянных флаконах 100 мл, укупоренных резиновой пробкой с алюминиевым колпачком.
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Гепатопротективное действие препарата обусловлено свойствами входящих в его состав компонентов.
L-орнитин, участвуя в орнитиновом цикле мочевинообразования Кребса (образования мочевины из аммиака), снижает в организме уровень аммиака, повышенный при заболеваниях печени, способствует синтезу инсулина и соматотропина, активизирует белковый обмен.
L-цитруллин — аминокислота, участвующая в цикле образования мочевины, способствует образованию и выведению из организма мочевины.
L-Аргинин (амино-гуанидил-валериановая кислота) стимулирует клеточный метаболизм, способствует обезвреживанию и выведению аммиака, регулирует уровень сахара в крови и снижает молочнокислый ацидоз, обусловленный мышечной нагрузкой, активирует систему азотосодержащих ферментов, синтезирующих нитрозогруппу (NO), обеспечивая необходимый тонус артерий.
Бетаин (триметилглицин) оказывает желчегонное и липотропное действие, активирует метаболическое метилирование в печени и синтез фосфолипидов клеточных мембран. Функционируя как альтернативный донор метильных групп в превращении метионина из гомоцистеина, может замещать дефекты в реакциях метилирования, вызванные нарушением функционирования фолатного цикла и недостатком витамина В12.
Сорбитол оказывает дезинтоксикационное и желчегонное действие, обеспечивает восполнение ОЦК.
Препарат быстро всасывается из места введения, проходит гистогематические барьеры и распределяется во все органы и ткани. Частично утилизируется в процессах метаболизма, оставшаяся часть выводится почками.
Гепатоджект по степени воздействия на организм относится к малоопасным веществам (4 класс опасности по ГОСТ 12.1.007-76), в терапевтических дозах не оказывает эмбриотоксического, тератогенного, канцерогенного и сенсибилизирующего действия.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
Гепатоджект назначают животным самостоятельно или в составе комплексной терапии при острых и хронических заболеваниях печени различной этиологии, в целях нормализации функции и регенерации клеток печени после эндо- и экзотоксикозов, соматических и инфекционных заболеваний, а также для снижения гепатотоксического действия лекарственных средств.
ПРОТИВОПОКАЗАНИЯ
Противопоказанием к применению является повышенная индивидуальная чувствительность животного к компонентам препарата (в том числе в анамнезе).
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ
Гепатоджект вводят животному подкожно, глубоко внутримышечно или медленно внутривенно в дозах, указанных в таблице:
| Вид животного | Разовая доза Гепатоджекта на животное | Курс применения |
| Собаки | 2-5 мл | 1-2 раза в сутки в течение 5-7 дней |
| Кошки | 2-5 мл | |
| Лошади | 50-100 мл | |
| Крупный рогатый скот (взрослый) | 50-100 мл | |
| Свиньи, овцы (взрослые) | 10-15 мл | |
| * Поросята, ягнята | 3-5 мл | |
| * Жеребята, телята | 1 мл на 5-10 кг массы животного |
Курс применения препарата может быть продлен до 2 недель по усмотрению лечащего ветеринарного врача.
ПОБОЧНЫЕ ЭФФЕКТЫ
Побочных явлений и осложнений при применении Гепатоджекта в соответствии с настоящей инструкцией, как правило, не наблюдается. При повышенной индивидуальной чувствительности животного к компонентам лекарственного препарата и появлении аллергических реакций его применение прекращают и при необходимости назначают животному антигистаминные препараты и средства симптоматической терапии.
ОСОБЫЕ УКАЗАНИЯ
Убой животных на мясо разрешается не ранее, чем через 24 часа после последнего применения Гепатоджекта. Мясо животных, вынужденно убитых до истечения указанного срока, может быть использовано в корм пушным зверям.
Молоко, полученное от животных в период лечения и в течение 24 часов (2 дойки) после последнего введения препарата, запрещается использовать для пищевых целей. Такое молоко после термической обработки может быть использовано в корм животным.
УСЛОВИЯ ХРАНЕНИЯ
В закрытой упаковке производителя, в сухом, защищенном от прямых солнечных лучей, в недоступном для детей и животных месте. Отдельно от пищевых продуктов и кормов при температуре от 5 °С до 25 °С. Срок годности — 24 месяца со дня изготовления, после вскрытия флакона — не более 21 суток.
|
Признаки гепатита С: как можно заподозрить появление гепатит С |
Дневник |
Признаки гепатита С
Скрытый (инкубационный) период при гепатите С составляет около 50 дней (от 20 до 140).
Симптомы гепатита С могут не проявиться никогда. Какие-либо проявления инфекции могут вообще быть обнаружены только тогда, когда гепатит перейдет в цирроз.
Через какое время после заражения появляются первые признаки гепатита С?
В целом гепатит С - это бессимптомное заболевание, диагностируется чаще случайно, когда люди обследуются по поводу других заболеваний. Поэтому в своевременной диагностике важны анализы.
Чаще прочих симтомов отмечаются астения, слабость, утомляемость. Но эти симптомы очень неспецифичны (одно их наличие не позволяет говорить о гепатите С).
При циррозе печени может появиться желтуха, увеличивается в объеме живот (асцит), появляются сосудистые звездочки, нарастает слабость.
Какие заболевания могут иметь такие же признаки?
По каким первым признакам можно заподозрить гепатит С?
Острый гепатит С диагностируется редко и чаще случайно. Характеризуется достаточно высокой активностью трансаминаз печени (нередко увеличение АЛТ в 10 раз и более) при отсутствии клинических проявлений (жалоб больного, каких-либо внешних признаков болезни).
К симптомам острого гепатита С относят интоксикацию, отсутствие аппетита, слабость, тошноту, иногда – боли в суставах. Затем может развиться желтуха, с появлением которой активность трансаминаз снижается. Возможно увеличение печени и селезенки (гепатоспленомегалия).
В целом, интоксикация и повышение трансаминаз менее выражены, чем при гепатитах А и В.
Через какое время после заражения становятся положительными анализы на гепатит С?
Антитела (анти- HCV) находят у 70% заболевших при появлении первых симптомов заболевания, и у 90% заболевших – в течение трех месяцев. Но дело в том, что симптомов часто может и не быть.
РНК вируса в крови (более точный анализ методом ПЦР) выявляется в течение 1-2 недель с момента заражения.
Каковы варианты проявлений и симптомов гепатита C ?
Очень редко отмечается молниеносное (фульминантное) развитие гепатита С. Это может произойти при одновременном заражении вирусом гепатита В или у лиц, уже имеющих заболевание печени (цирроз), или после пересадки печени на фоне лечения иммуносупрессантами.
Возможны разные варианты внепеченочных проявлений гепатита С (например, изменения кожи, суставов, почек).
Могут ли показатели функции печени оставаться нормальными?
Могут. Для хронического гепатита С характерны периодические колебания показателей функции печени. Активность трансаминаз может расти и снижаться, возвращаясь к нормальным значениям и долго на них задерживаясь.
Однако заболевание при этом продолжается. Необходимо регулярно оценивать состояние функции печени (не менее 1 раза в год при длительном снижении активности трансаминаз).
Как избежать ложных результатов при тесте на гепатит С?
Стандартный тест на анти-HCV (ИФА, иммуноферментный анализ) подтверждают вспомогательным тестом рекомбинантного иммуноблотинга (РИБА) или обнаружением РНК вируса (генодиагностика методом полимеразной цепной реакции, ПЦР).
Анализ на РНК также может давать ложно-отрицательные результаты, поэтому его повторяют.
Какие анализы однозначно подтверждают диагноз гепатита С?
Наличие антител к вирусу гепатита С (анти-HCV) и HCV-РНК. Положительные результаты обоих тестов подтверждают наличие инфекции.
Наличие антител класса IgM (анти-HCV IgM) позволяет отличить активный гепатит от носительства (когда антител IgM нет и АЛТ в норме).
Зачем делают ПЦР диагностику при гепатите С?
Что она показывает? ПЦР-диагностика позволяет определить РНК вируса гепатита С в крови. Таким образом, оно подтверждает как наличие инфекции, так и факт репликации (размножения) вирусов в организме.
Можно ли определить количество вируса в организме?
Что дает вирусная нагрузка?
Можно. Посредством одной из методик ПЦР (количественной полимеразной цепной реакции). Количество вирусов в крови (вирусная нагрузка) позволяет судить об активности или скорости размножения вирусов.
Чем выше вирусная нагрузка, тем активнее репликация вирусов. Высокая вирусная нагрузка – это фактор, ухудшающий эффективность противовирусной терапии. Чем ниже вирусная нагрузка, тем выше шансы успешного излечения.
Кроме того, если содержание вируса высокое, то больной с большей вероятностью может заразить других лиц (половых партнеров, членов семьи).
Как врач ставит диагноз гепатита С?
Для полной диагностики гепатита С необходимо выполнить ряд анализов крови, прежде всего биохимический анализ крови, ПЦР на HCV-РНК (качественный, количественный, генотипирование), общий анализ крови, коагулограмму (свертываемость крови).
Нужно выполнить также УЗИ органов брюшной полости, может быть показана пункционная биопсия печени. Имея все результаты, врач сможет поставить полный диагноз, определить уровень развития вирусного процесса в организме, оценить состояние печени и степень ее повреждения, подобрать эффективное и безопасное лечение.
Зачем и когда определяют генотип вируса гепатита C ?
У заболевших людей, инфицированных некоторыми генотипами HCV , эффективность стандартной схемы лечения может быть ниже. В этом случае им подбирают более продолжительную схему лечения, что позволяет улучшить его результат. Генотип определяют только 1 раз.
Софосбувир и Ледипасвир
Софосбувир и Ледипасвир Диагноз «Гепатит С» является зачастую неожиданным и значительно меняет привычный уклад жизни больного. Естественным желанием является поиск.
Лечение гепатита С Софосбувиром
Лечение гепатита С Софосбувиром в Новосибирске Софосбувир – это противовирусный препарат прямого действия нового поколения. Он является ингибитором РНК-полимеразы NS5B.
Эффективное лечение гепатита С
Эффективное лечение гепатита С в Новосибирске Препараты от гепатита С вылечивают более 90% пациентов, однако высокая стоимость делает лечение недоступным для многих.
Чем опасен гепатит С
Чем опасен гепатит С? Ласковый убийца — так ещё называют эту болезнь. На сегодняшний день гепатит С является одной из главных проблем мирового здравоохранения. Будьте.
Признаки гепатита С

Скрытый (инкубационный) период при гепатите С составляет около 50 дней (от 20 до 140).
Симптомы гепатита С могут не проявиться никогда. Какие-либо проявления инфекции могут вообще быть обнаружены только тогда, когда гепатит перейдет в цирроз.
Через какое время после заражения появляются первые признаки гепатита С?
В целом гепатит С - это бессимптомное заболевание, диагностируется чаще случайно, когда люди обследуются по поводу других заболеваний. Поэтому в своевременной диагностике важны анализы.
Чаще прочих симтомов отмечаются астения, слабость, утомляемость. Но эти симптомы очень неспецифичны (одно их наличие не позволяет говорить о гепатите С).
При циррозе печени может появиться желтуха, увеличивается в объеме живот (асцит), появляются сосудистые звездочки, нарастает слабость.
Какие заболевания могут иметь такие же признаки?
По каким первым признакам можно заподозрить гепатит С?
Острый гепатит С диагностируется редко и чаще случайно. Характеризуется достаточно высокой активностью трансаминаз печени (нередко увеличение АЛТ в 10 раз и более) при отсутствии клинических проявлений (жалоб больного, каких-либо внешних признаков болезни).
К симптомам острого гепатита С относят интоксикацию, отсутствие аппетита, слабость, тошноту, иногда – боли в суставах. Затем может развиться желтуха, с появлением которой активность трансаминаз снижается. Возможно увеличение печени и селезенки (гепатоспленомегалия).
В целом, интоксикация и повышение трансаминаз менее выражены, чем при гепатитах А и В.
Через какое время после заражения становятся положительными анализы на гепатит С?
Антитела (анти- HCV) находят у 70% заболевших при появлении первых симптомов заболевания, и у 90% заболевших – в течение трех месяцев. Но дело в том, что симптомов часто может и не быть.
РНК вируса в крови (более точный анализ методом ПЦР) выявляется в течение 1-2 недель с момента заражения.
Каковы варианты проявлений и симптомов гепатита C ?
Очень редко отмечается молниеносное (фульминантное) развитие гепатита С. Это может произойти при одновременном заражении вирусом гепатита В или у лиц, уже имеющих заболевание печени (цирроз), или после пересадки печени на фоне лечения иммуносупрессантами.
Возможны разные варианты внепеченочных проявлений гепатита С (например, изменения кожи, суставов, почек).
Могут ли показатели функции печени оставаться нормальными?
Могут. Для хронического гепатита С характерны периодические колебания показателей функции печени. Активность трансаминаз может расти и снижаться, возвращаясь к нормальным значениям и долго на них задерживаясь.
Однако заболевание при этом продолжается. Необходимо регулярно оценивать состояние функции печени (не менее 1 раза в год при длительном снижении активности трансаминаз).
Как избежать ложных результатов при тесте на гепатит С?
Стандартный тест на анти-HCV (ИФА, иммуноферментный анализ) подтверждают вспомогательным тестом рекомбинантного иммуноблотинга (РИБА) или обнаружением РНК вируса (генодиагностика методом полимеразной цепной реакции, ПЦР).
Анализ на РНК также может давать ложно-отрицательные результаты, поэтому его повторяют.
Какие анализы однозначно подтверждают диагноз гепатита С?
Наличие антител к вирусу гепатита С (анти-HCV) и HCV-РНК. Положительные результаты обоих тестов подтверждают наличие инфекции.
Наличие антител класса IgM (анти-HCV IgM) позволяет отличить активный гепатит от носительства (когда антител IgM нет и АЛТ в норме).
Зачем делают ПЦР диагностику при гепатите С?
Что она показывает? ПЦР-диагностика позволяет определить РНК вируса гепатита С в крови. Таким образом, оно подтверждает как наличие инфекции, так и факт репликации (размножения) вирусов в организме.
Можно ли определить количество вируса в организме?
Что дает вирусная нагрузка?
Можно. Посредством одной из методик ПЦР (количественной полимеразной цепной реакции). Количество вирусов в крови (вирусная нагрузка) позволяет судить об активности или скорости размножения вирусов.
Чем выше вирусная нагрузка, тем активнее репликация вирусов. Высокая вирусная нагрузка – это фактор, ухудшающий эффективность противовирусной терапии. Чем ниже вирусная нагрузка, тем выше шансы успешного излечения.
Кроме того, если содержание вируса высокое, то больной с большей вероятностью может заразить других лиц (половых партнеров, членов семьи).
Как врач ставит диагноз гепатита С?
Для полной диагностики гепатита С необходимо выполнить ряд анализов крови, прежде всего биохимический анализ крови, ПЦР на HCV-РНК (качественный, количественный, генотипирование), общий анализ крови, коагулограмму (свертываемость крови).
Нужно выполнить также УЗИ органов брюшной полости, может быть показана пункционная биопсия печени. Имея все результаты, врач сможет поставить полный диагноз, определить уровень развития вирусного процесса в организме, оценить состояние печени и степень ее повреждения, подобрать эффективное и безопасное лечение.
Зачем и когда определяют генотип вируса гепатита C ?
У заболевших людей, инфицированных некоторыми генотипами HCV , эффективность стандартной схемы лечения может быть ниже. В этом случае им подбирают более продолжительную схему лечения, что позволяет улучшить его результат. Генотип определяют только 1 раз.

Софосбувир и Ледипасвир
Софосбувир и Ледипасвир Диагноз «Гепатит С» является зачастую неожиданным и значительно меняет привычный уклад жизни больного. Естественным желанием является поиск.

Лечение гепатита С Софосбувиром
Лечение гепатита С Софосбувиром в Новосибирске Софосбувир – это противовирусный препарат прямого действия нового поколения. Он является ингибитором РНК-полимеразы NS5B.

Эффективное лечение гепатита С
Эффективное лечение гепатита С в Новосибирске Препараты от гепатита С вылечивают более 90% пациентов, однако высокая стоимость делает лечение недоступным для многих.

Чем опасен гепатит С
Чем опасен гепатит С? Ласковый убийца — так ещё называют эту болезнь. На сегодняшний день гепатит С является одной из главных проблем мирового здравоохранения. Будьте.
|
Фиброскан - диагностика цирроза печени |
Дневник |
Фиброскан - диагностика цирроза печени
Фиброз печени (ФП) – универсальная генетически заложенная реакция на повреждение, характеризующийся избыточным количеством фиброзной (рубцовой) ткани как в результате увеличения ее образования, так и уменьшения скорости разрушения. В ответ на инфекцию вирусами гепатитов (А.,В,С,Д и др.), воздействии больших доз алкоголя, лекарств, токсинов возникает воспаление печеночных клеток. Выраженность этих воспалительных явлений различна: это дистрофия (связана с блокадой ферментных систем клетки и нарушением жизнеобеспечения ее), некроз (гибель клеток).
Биологический смысл этих явлений зачастую направлен на прямую санацию организма от инфицированных вирусом клеток или на создание «энергетического голодания» с последующей гибелью возбудителя, как, например, происходит при жировой дистрофии печеночных клеток на фоне гепатита С.
Фиброз печени – это вначале защитная реакция для поддержания структуры, «архитектоники» печени, после того, как образуются пустоты на месте погибших клеток. Далее природой также все предусмотрено - включается регенерация печеночных клеток. Это проявляется увеличением размеров всех органелл существующих клеток, и, как следствие этого, увеличением размеров самих клеток и органа в целом.
Поэтому гепатомегалия (увеличение размеров печени при осмотре или данным УЗИ) не может считаться только патологией или признаком болезни. Это скорее говорит о том, что печень борется с повреждающим агентом и пока еще есть резерв. А вот при сформировавшемся циррозе печени (исходе фиброза) печень всегда уменьшена в размерах.
На фоне процессов регенерации в норме происходит лизис (рассасывание) избыточно образованной фиброзной ткани под действием специфических ферментов (коллагеназ). Замечено, что если происходит адекватная регенерация печени, она сопровождается освобождением ее от избыточной фиброзной ткани. Но, к сожалению, при хроническом повреждении печени присутствующей вирусной инфекцией, алкоголем эти последовательные стадии происходят параллельно, перемешиваются, нарушаются и количество фиброзной ткани в печени растет.
Избыточное отложение фиброзной ткани нарушает структуру органа и в конечном счете приводит к циррозу печени.
Цирроз печени — хроническое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной соединительной тканью, или стромой. Цирротичная печень увеличена или уменьшена в размерах, необычно плотная, бугристая, шероховатая. Смерть наступает в зависимости от различного рода случаев в течение от двух до четырех лет с сильными болями и мучениями пациента в терминальной стадии болезни.
В экономически развитых странах цирроз входит в число шести основных причин смерти пациентов от 35 до 60 лет, составляя 14—30 случаев на 100 тыс. населения. Ежегодно в мире умирают 40 млн человек [2] от вирусного цирроза печени и гепатоцеллюлярной карциномы, развивающейся на фоне носительства вируса гепатита B. В странах СНГ цирроз встречается у 1 % населения.
Чаще наблюдается у мужчин: соотношение мужчин и женщин составляет в среднем 3:1. Заболевание может развиться во всех возрастных группах, но чаще после 40 лет [3] .
Чаще цирроз развивается при длительной интоксикации алкоголем (по разным данным, от 40—50 % до 70—80 %) и на фоневирусных гепатитов B, С и D (30—40 %) и паразитарных инфекций. Более редкие причины цирроза — болезни желчевыводящих путей(внутри- и внепечёночных), застойная сердечная недостаточность, различные химические и лекарственные интоксикации. Цирроз может развиваться и при наследственных нарушениях обмена веществ (гемохроматоз, гепатолентикулярная дегенерация, недостаточность α1-антитрипсина) и окклюзионными процессами в системе воротной вены (флебопортальный цирроз). Среди инфекционных факторов: хронические вирусные гепатиты, особенно B и C. и паразитарные инфекции, особенно грибковые и трематодозные (шистоматоз, описторхоз, кандидоз, аспергелиоз). Первичный билиарный цирроз печени возникает первично без видимой причины. Приблизительно у 10—35 % больных этиология остаётся неясна [3] .
Таким образом, фиброз печени сопровождает течение всех хронических диффузных заболеваний печени и является достоверным признаком прогрессирования поражения печени. Именно поэтому определение стадии фиброза является прогностически значимым и используется в клинической практике как один из важных критериев для определения тактики ведения больных, что особенно актуально при хронических вирусных гепатитах.
Важность диагностики и оценки стадии фиброза печени определяется теми последствиями, к которым приводит его развитие:
- Нарушение процессов обмена между клетками печени и кровью и шунтирование крови (сброс крови из приносящих сосудов в печеночные вены) приводит к движению крови «в обход» печеночной клетки. Это обуславливает невозможность осуществления дезинтоксикационной и синтетической функции печени
- Прогрессирование хронического заболевания печени в сторону цирроза печени и сужение спектра и снижение эффективности лечебных мероприятий.
- Успешно проведенное лечение с прекращением действия повреждающего фактора (вирусы В, С, Д), алкоголь приводит к обратному развитию, регрессу фиброза.
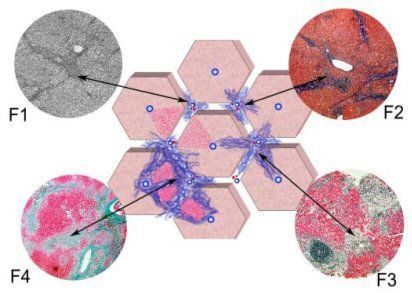
Фиброз печени может начать свое развитие в различных участках печеночной дольки. В зависимости от причины и распространенности фибротического процесса различают следующие формы фиброза печени:
- Венулярный и перивенулярный фиброз. Развивается в центре долек. Характерен для хронического алкогольного гепатита, хронической сердечно–сосудистой недостаточности.
- Перицеллюлярный (вокруг гепатоцитов-клеток печени). Перицелюллярный фиброз наблюдается при хронических вирусных гепатитах и алкогольной болезни печени.
- Септальный – возникает на месте массивной гибели клеток печени - некрозов (например, при вирусном гепатите). Образующиеся фиброзные септы соединяют соседние портальные тракты (порто–портальные септы) или портальные тракты и центральные вены (порто–центральные септы), что приводит к нарушению долькового строения печени. В септах можно увидеть сосуды–анастомозы (шунты), по которым кровь из ветвей воротной вены и печеночной артерии напрямую поступает в центральные (печеночные) вены в обход функционально–активной паренхимы печени.
- Портальный и перипортальный фиброз – характерный признак ХГ (вирусного, алкогольного, аутоиммунного).
- Перидуктальный фиброз – концентрическое разрастание фиброзной ткани вокруг желчных канальцев разного калибра. Наблюдается при склерозирующем холангите (первичном и вторичном) и имеет важное диагностическое значение.
- Смешанный – самая частая форма фиброза, при которой представлены в разных соотношениях остальные формы фиброза.
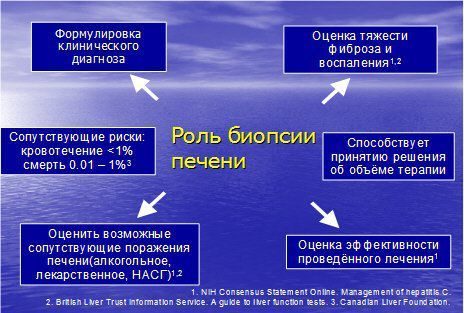
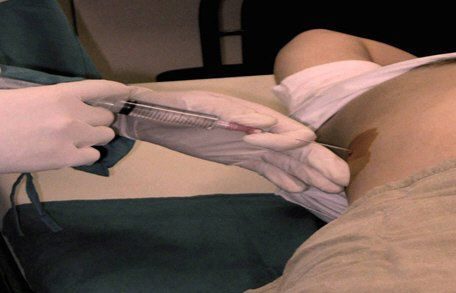
"Золотым стандартом" оценки выраженности фиброза печени остается биопсия печени (БП).
Гистологическое исследование позволяет уточнить причину заболевания печени, а также оценить стадию фиброза и индекс гистологической активности, принять решение о тактике ведения больного, оценить естественное течение или эффективность проведенного лечения. Наиболее распространенными и общепринятыми являются полуколичественные способы оценки выраженности индекса фиброза по шкале МЕТАVIR. Согласно этой шкале, выделяют 4 стадии фиброза (F 1,2,3,4). Причем F 4 по шкале МЕТАVIR соответствует циррозу печени.
Оценка уровня индекса гистологической активности также важна, так как высокие его значения связаны с прогрессирующим течением заболевания, как при вирусных, так и при алкогольных поражениях печени.
В отношении вирусного гепатита С в настоящее время нет четких ориентиров в прогнозе - разовьется ли у пациента, инфицированного вирусом гепатита С цирроз печени, или нет.
При гепатите В важным критерием прогноза является уровень вирусной нагрузки. Однако, в том и другом случае наиболее объективным критерием прогноза является скорость прогрессирования стадии фиброза, которую можно оценить по данным повторных биопсий или неинвазивными методами.
К сожалению, биопсия печени, оставаясь «золотым стандартом» определения стадии фиброза, все-таки является инвазивным методом с определенным процентом осложнений вплоть до летальных исходов. По данным 9 мультицентровых исследований, количество летальных случаев варьирует от 0 до 3,3 на 1000 биопсий печени.
По мнению ряда авторов, результаты исследования биоптатов дают сомнительную информацию для определения показаний к противовирусной терапии. Анализированы 2084 биопсии печени, проведенных в 89 французских медицинских центрах в 1997 г. В 91% случаев проведена чрескожная биопсия печени, в 9% – трансвенозная.
В 1,5% случаев полученный биологический материал оказался непригодным для диагностики.
У 20% пациентов регистрировались умеренно выраженные боли после процедуры, у 3% боли были значительными, и потребовалась внутривенная аналгезия с последующей госпитализацией в случаях, когда биопсия проводилась амбулаторно.
Среди осложнений превалировали эпизоды падения артериального давления (39 пациентов – 1,9%), потребовавшими применения атропина. Серьезные осложнения возникли у 12 (0,58%) пациентов, но без смертельных исходов.
К серьезным осложнениям были отнесены: кровотечение в брюшную полость (1), случайная пункция желчного пузыря (3) и легких (1); у 3 больных были пунктированы другие органы. Прокол других органов имел место при слепой биопсии печени без ультразвукового контроля.
Частота осложнений возрастала с количеством пассов биопсийной иглой: 26,6% – при одном пассе, 68% – при 2 и более. Дополнительные пассы проводились из-за того, что не был получен пригодный для исследования материал.
С другой стороны, частота осложнений зависела от опыта врача, проводившего биопсию: 34,4% осложнений – у менее опытных, и 27,4% – у более опытных. При опросе после процедуры 9% пациентов заявили, что больше никогда не согласятся на биопсию печени.
По данным аналогичного исследования, проведенного в Швейцарии в 1992 г., частота осложнений сопоставима в двух исследованиях, правда, в Швейцарии 0,3% серьезных осложнений включали смертельные исходы.
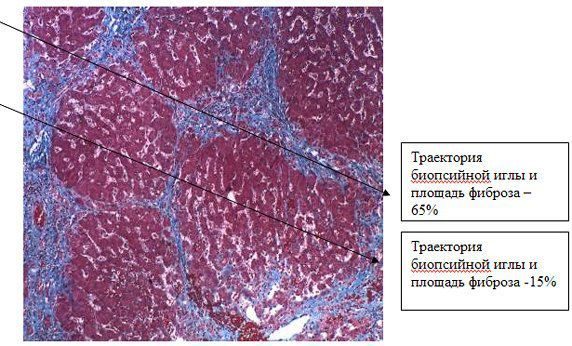
К объективным причинам относится малый объем биоптата (обычно это 1/500000 часть ткани органа), который при наличии неравномерно-диффузного поражения печени, может иметь разные стадии фиброза и индекса гистологической активности. Сравнение результатов парных биопсий, полученных из правой и левой доли печени пациентов, инфицированных вирусом HСV, показало, что расхождение на 1 балл индекса гистологической активности имелись в 25% случаев; у 14,5 % пациентов, у которых по биопсии из одной доли печени был поставлен цирроз печени, по биопсии из другой доли - выраженный фиброз.
Получение адекватного объема биоптата (длиной минимум 25мм с захватом не менее 11 портальных трактов) не гарантировано при чрескожном доступе.
К субъективным причинам различий в определении стадии фиброза в одном и том же биоптате относят квалификацию морфолога. При оценке разными специалистами-морфологами различия могут наблюдаться в 20% случаев.
Динамическое наблюдение за фиброзом печени с помощью биопсии затруднено ввиду описанных ограничений и инвазивности самого метода. Все это сделало необходимым поиск надежных неинвазивных методов диагностики ФП как при первичном обследовании, так и при последующем наблюдении.
Серологические маркеры (по анализу крови) фиброза печени разделяют на прямые (биомаркеры), отражающие динамику количества фиброзных волокон и веществ, их составляющих, и непрямые (суррогатные - уровень ферментов печени- АЛТ, АСТ), свидетельствующие о нарушении функции печени при выраженном фиброзе и циррозе печени. Изолированно возможности прямых серологических маркеров фиброза изучены в научных исследованиях. В широкой клинической практике они не получили широкого распространения.
К непрямым серологическим маркерам фиброза печени относят рутинные лабораторные тесты, отражающие нарушение функции печени. Они также позволяют оценить наличие фиброза, особенно на стадии цирроза печени.
Считается, что уровень АСТ имеет более сильную связь с фиброзом, чем уровень АЛТ. Соотношение АСТ/АЛТ>1 является достоверным показателем выраженной стадии фиброза печени (в том числе ЦП).
Что касается уровня АЛТ, то даже при нормальных его значениях на фоне хронической инфекции вирусами гепатитов В и С в трети случаев определяется фиброз более 2 стадии по шкале МЕТАVIR (эти пациенты подлежат противовирусной терапии).
Для улучшения диагностической точности различных лабораторных тестов было разработано несколько индексов, основанных на комбинации непрямых маркеров ФП. Наиболее распространенной является диагностическая панель тестов FibrоТеst-ActiTest(ВioPredictive, Франция, определяет стадию фиброза) или FibroSURE (Labсогр, США).
Неинвазивная диагностика фиброза печени с применением методики FibrоТеst-ActiTest (определяется стадия фиброза и индекс гистологической активности) предназначена для своевременной оценки стадии фиброза и контроля за его развитием на фоне терапии, а также для оценки воспалительного процесса в печёночной ткани.
FibrоТеst-ActiTest рассматривается в качестве альтернативы для чрескожной биопсии печени у пациентов с хроническим вирусным гепатитом. Оба теста получили широкую известность во Франции, Европе и США. В настоящее время во Франции эти тесты применяются в более чем 500 частных лабораториях и 37 общественных госпиталях. В России возможно выполнение этих тестов на базе независимой лаборатории «Инвитро».
Первоначально тесты разрабатывались для пациентов, инфицированных вирусами гепатитов С и В, а затем стали применяться и при других нозологических формах хронических заболеваний печени.
FibrоТеst включает 5 биохимических показателей:
- альфа 2-макроглобулин,
- гаптоглобин,
- аполипопротеин А1,
- гамма-глутамилтранспептидаза,
- общий билирубин.
ActiTest включает перечисленные выше 5 компонентов и дополнительно АЛТ.
По данным российских исследований, при хроническом вирусном гепатите для начальных стадий фиброза диагностическая точность метода более 70%, при выраженном фиброзе и циррозе - 100%.
Благодаря применению FibrоТеst число необходимых биопсий печени сокращается на 46%. Особенно это актуально у больных, которым проведение БП сопряжено с определенными трудностями или риском (например, коагулопатия, тромбоцитопения) или при отказе пациента, а также для оценки стадии фиброза в динамике. Результат теста легко читается и понятен доктору и пациенту.
На рисунке, приведенном ниже, FibrоТеst показывает F0 - «нулевую» стадию, т.е. отсутствие фиброза, ActiTest - А0 - нулевую активность, т.е. ее отсутствие
Результаты ActiTest и FibrоТеst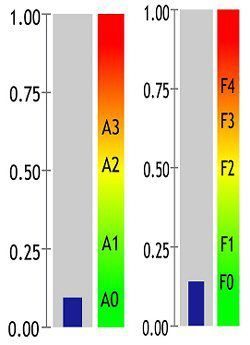
Методы визуализации печени (УЗИ, МРТ) играют ключевую роль в диагностике стадии заболевания печени в настоящее время в силу неинвазивности и доступности. Они позволяют оценить форму, размеры, структуру органа, наличие или отсутствие объемных образований, провести исследования в сосудистых режимах для косвенной оценки плотности и эластичности ткани печени.
Применение аппаратов УЗИ (с увеличением изображения при помощи цифровых технологий) делает возможным визуализацию зернистости ткани печени, перипортального фиброза и других изменений, указывающих на нарушение гистоархитектоники органа.
Однако описательные характеристики УЗИ подвержены большому разбросу и не позволяют дифференцировать морфологические стадии хронического гепатита, особенно начальные. При накоплении фиброзной ткани в печени изменяются ее физические свойства - увеличивается плотность органа и сопротивление портальному кровотоку. В связи с этим перспективным в клинической практике является определение плотности или эластичности ткани печени с помощью прямых методов.
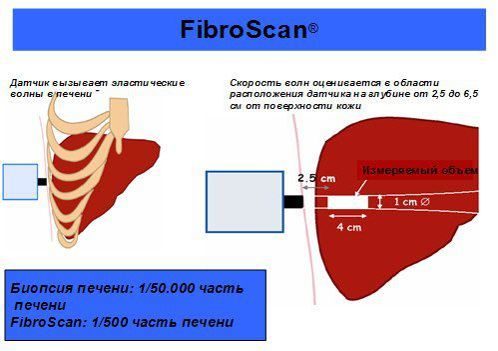
К прямым методам оценки фиброза печени относят ультразвуковую эластометрию печени с помощью аппарата FibroScan (EchoSens, Франция), определяемой в кПа. Метод позволяет оценить наличие фиброза печени, генерируя вибрационные импульсы, и по результатам компьютерного анализа судить об изменении эластических свойств печени и темпов прогрессирования фиброза.
Аппарат "Фиброскан" представлен ультразвуковым преобразовательным датчиком, в который установлен источник колебаний средней амплитуды и низкой частоты. Генерируемые датчиком колебания передаются на подлежащие исследуемые ткани печени и создают упругие волны, подвергающие модуляции отраженный ультразвук. Скорость распространения упругих волн определяется эластичностью печеночной ткани.
Суммарный объем подвергающейся исследованию печеночной ткани в среднем составляет 6 смі (датчик М), что многократно превышает таковой при пункционной биопсии печени. Применение датчиков нового поколения (XL) позволяет обследовать объем до 24 смі.
По этому методу исследования получено достаточное количество научных данных и доказано, что при нарастании стадии фиброза увеличивается эластичность печени в кПа.
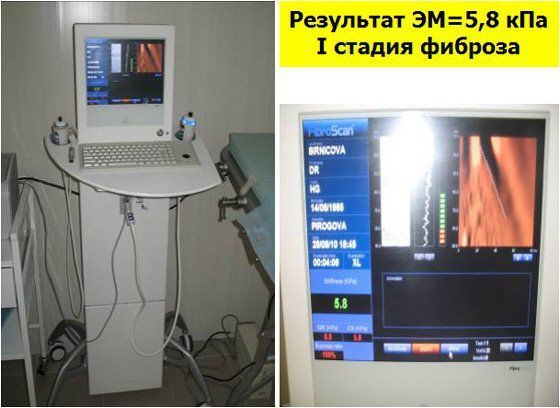   |
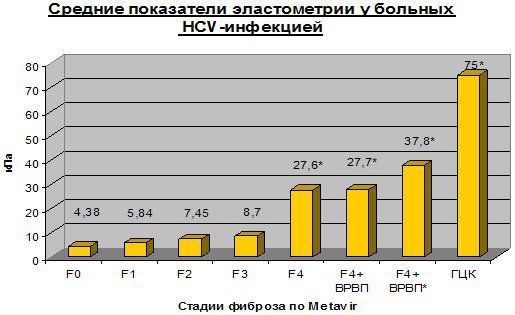   |
- F 0-3 стадии фиброза по шкале МЕТАVIR при хроническом гепатите,
- F 4 – цирроз печени,
- F 4+ ВРВП - цирроз печени с наличием варикозно расширенных вен пищевода,
- F 4+ВРВП*- цирроз печени, портальная гипертензия, осложненная кровотечением из варикозно расширенных вен пищевода,
- ГЦК - гепатоцеллюлярная карцинома
Достоверность различий р 50 лет,
Широкое распространение и неопределенный прогноз хронических вирусных гепатитов В и С трактует необходимость выработки оптимальной диагностической и лечебной тактики для каждого пациента. Для улучшения долгосрочного прогноза необходима диагностика и мониторирование стадии фиброза печени в условиях естественного течения или на фоне проводимой терапии.
Инвазивная диагностика стадии фиброза печени и индекса гистологической активности не всегда применима. В этих случаях целесообразно применение методов неинвазивной оценки фиброза печени - информативных и доступных. Опыт применения сывороточных тестов оценки фиброза и ультразвуковых методик свидетельствует о необходимости их комбинации для большей диагностической точности.
Преимущества этой методики:
- неинвазивность – при проведении процедуры не происходит нарушение целостности кожных покровов и внутренних органов;
- безболезненность;
- отсутствие специфической подготовки;
- автоматизированность системы – на результат не влияет человеческий фактор и квалификация сонолога;
- универсальность – методика используется для диагностики фиброза при любых заболеваниях печени. Исключение составляет асцит;
- быстрота – время обследование составляет от 5 до 10 минут;
- стоимость – эластометрия печени дешевле биопсии;
- возможность наблюдать патологические процессы в динамике;
- оценка разнородности распространения патологических изменений в тканях органа;
- информативность.
Показание к исследованию на Фиброскане:
- гепатиты любой этиологии, в том числе хронические;
- цирроз и жировой гепатоз печени;
- токсическое поражение с симптомами цитолиза или холестаза;
- холангит;
- повышенные показатели билирубина в крови в течение длительного времени.
Подготовка к исследованию:
- Для проведения эластометрии печени специальной подготовки не требуется. Единственная рекомендация – приходить на процедуру желательно натощак.
- Исследование проводят в положении лежа на спине. Болевые и прочие неприятные ощущения отсутствуют. В целом процесс проведения этого исследования во многом похож на УЗИ. Перед проведением процедуры дополнительное обследование не проводят.
- Результат будет готов сразу же после эластометрии. Показатель плотности является физическим параметром. Единица измерения – килоПаскали.
- Интерпретация результатов эластометрии представление в таблице 1.
- Таблица 1. Со
|
Что делать, если болит желудок |
Дневник |
Что делать, если болит желудок
Лайфхакер разобрался, когда на дискомфорт можно не обращать внимания, а когда надо звонить в скорую.
Если болит в левом боку, под рёбрами, скорее всего, виноват желудок. Он может давать о себе знать по целому ряду причин — как безопасных, так и не очень.
Но нередки случаи, когда боль сигналит о проблемах с совершенно другими органами.
Когда надо немедленно обращаться к врачу
Вызывайте скорую, если боль в области желудка — сильная и сопровождается следующими симптомами Abdominal Pain: What You Should Know :
- вы испытываете дискомфорт и стеснение в груди;
- вы предполагаете, что боль может быть связана с недавним ударом в живот;
- ваша температура выше 38 °С;
- присутствует постоянная рвота или рвота кровью;
- кожа на теле приобрела жёлтый цвет;
- вы испытываете проблемы с дыханием;
- вы беременны.
Скорая не нужна, но постарайтесь как можно быстрее попасть на приём к терапевту, если:
- боль не сильна, но длится 2–3 часа и дольше;
- живот чувствителен к прикосновениям;
- помимо боли, вы замечаете, что вам чаще обычного хочется в туалет, либо же боль усиливается, когда вы мочитесь.
Если тревожных симптомов нет, расслабьтесь.
Большинство болей в области желудка не опасны и, скорее всего, ваш случай — именно таков.
Тем не менее стоит понимать, что именно вызывает дискомфорт в верхней левой части живота, чтобы не пропустить опасные «звоночки».
Почему болит желудок
Вот несколько наиболее распространённых причин Stomach ache and abdominal pain .
1. Вы наглотались воздуха
Такое нередко случается, например, с любителями жевать жвачку. Лишний воздух в желудке способен вызвать спазмы его мускулатуры и боль.
Что с этим делать
Переждать. Боли из-за спазма желудка, как правило, не сильные и быстро проходят сами собой. Если они повторяются регулярно, обязательно обратитесь к терапевту или гастроэнтерологу. Он выяснит, почему воздух попадает в желудок, и подскажет, что с этим делать. Например, предложит отказаться от жвачки, сменить рацион или принимать лекарство, снижающее количество газов.
2. У вас желудочный (кишечный) грипп
Это просторечное название гастроэнтерита Gastroenteritis («Stomach Flu») — воспалительного процесса в желудке. Как правило, его возбудителями являются вирусные инфекции. Желудочный грипп, помимо дискомфорта в животе, сопровождается поносом, тошнотой, рвотой и повышением температуры — иногда незначительным.
Что с этим делать
Если желудочный грипп вызван вирусом, его лечат только симптоматически: не допускают обезвоживания, назначают противорвотные препараты. Однако диагностировать вирусный гастроэнтерит и назначать лечение может только врач. Не вздумайте заниматься самодеятельностью — вы можете ошибиться и ухудшить своё состояние.
3. Вы съели что-то не то
Есть и другие способы заработать гастроэнтерит:
- хлебнуть воды из грязного водоёма, в котором полно микроорганизмов-паразитов;
- выпить или съесть что-то, в чём содержались тяжёлые металлы — мышьяк, кадмий, свинец, ртуть;
- слишком увлечься кислыми продуктами — цитрусовыми или томатами;
- принимать некоторые лекарства — определённые антибиотики, антациды (средства, снижающие кислотность желудка), слабительные, препараты для химиотерапии.
Что с этим делать
Повторимся: при симптомах гастроэнтерита обязательно обращайтесь к терапевту. Бактериальная форма недуга лечится только антибиотиками. Другие виды требуют собственных стратегий лечения. Точно установить диагноз и назначить эффективную терапию сможет только квалифицированный медик.
4. У вас несварение желудка (диспепсия)
Так называют Common Causes of Stomach Ache ощущение переполненности, дискомфорта, которое возникает в желудке после еды. Это распространённая проблема, причём с ходу часто невозможно установить её причины. А они могут быть разными:
- переедание;
- плохо пережёванная пища;
- избыточное потребление алкоголя;
- хронические запоры;
- курение;
- стресс, усталость;
- приём лекарств — популярного аспирина и некоторых других обезболивающих, противозачаточных таблеток, некоторых видов антибиотиков, стероидов, препаратов для лечения щитовидной железы;
- заболевание, известное как синдром раздражённого кишечника;
- дисфункция щитовидной железы;
- диабет;
- рак желудка.
Что с этим делать
Как видите, у несварения желудка могут быть опасные причины, поэтому его нельзя оставлять без внимания. Если диспепсия повторяется регулярно, обязательно проконсультируйтесь с гастроэнтерологом.
5. У вас изжога
Она же — гастроэзофагеальный рефлюкс. Так называют состояние, при котором содержимое желудка вместе с кислым желудочным соком попадает в пищевод. Помимо дискомфорта в области желудка, человек чувствует жжение в середине груди.
Чаще всего изжога зависит от рациона: например, появляется после употребления кофе, газированных напитков, жирной и острой пищи. Но иногда она бывает первым симптомом серьёзных заболеваний — язвы желудка или пищевода, рака и даже инфаркта.
Что с этим делать
Если изжога — разовое явление, можно не беспокоиться. Но если она повторяется, да к тому же сопровождается другими симптомами — тошнотой, потерей аппетита, трудностями с глотанием, консультация с гастроэнтерологом обязательна.
6. У вас гастрит или язва желудка
Гастрит — это воспаление слизистой оболочки желудка. На начальных стадиях он сопровождается теми же симптомами, что и несварение, изжога или желудочный грипп, поэтому диагностировать собственно гастрит может только медик. Ощутимая боль появляется лишь в том случае, если слизистая оболочка уже сильно повреждена или гастрит перерос в язву желудка.
Что с этим делать
Идти с жалобами к гастроэнтерологу. Врач отправит вас на анализы, которые помогут установить правильный диагноз, и назначит эффективное лечение. Затягивать с этим в случае гастрита не стоит, поскольку он увеличивает Gastritis риск развития рака желудка.
7. У вас рак желудка
Диагностировать это опаснейшее заболевание на ранних стадиях сложно. Как и гастрит, рак прячется за невинными симптомами Signs and Symptoms of Stomach Cancer , среди которых:
- частая и длительная изжога;
- чувство переполненности желудка после еды, как при диспепсии;
- подташнивание, лёгкое слюнотечение;
- потеря аппетита.
Что с этим делать
Понимать, что любые регулярные симптомы игнорировать нельзя. Если есть дискомфорт и боли в области желудка (пусть они и не кажутся вам серьёзными), обязательно обратитесь к врачу.
7. У вас проблемы с другими органами
В левом подреберье находится не только желудок. Болеть может поджелудочная железа, желчные протоки, селезёнка, левая доля печени…
Кроме того, органы в брюшной полости тесно связаны: боль в одном отдаёт в другой. Поэтому, если появились сильные режущие, колющие ощущения в левом боку, это может быть:
- аппендицит;
- панкреатит (воспаление поджелудочной железы);
- холецистит (воспаление желчного пузыря);
- холангит (воспаление желчных протоков печени);
- цистит (воспаление мочевого пузыря);
- язва двенадцатиперстной кишки;
- почечнокаменная болезнь;
- колит и другие патологии толстого кишечника…
Что с этим делать
Не терпеть. Любые острые боли в районе желудка, особенно если они повторяются или, то угасая, то вновь появляясь, длятся дольше пары часов, — повод как можно быстрее навестить гастроэнтеролога. От этого визита может зависеть ваша жизнь. Не рискуйте.
Что делать, если болит желудок
Лайфхакер разобрался, когда на дискомфорт можно не обращать внимания, а когда надо звонить в скорую.
Если болит в левом боку, под рёбрами, скорее всего, виноват желудок. Он может давать о себе знать по целому ряду причин — как безопасных, так и не очень.
Но нередки случаи, когда боль сигналит о проблемах с совершенно другими органами.
Когда надо немедленно обращаться к врачу
Вызывайте скорую, если боль в области желудка — сильная и сопровождается следующими симптомами Abdominal Pain: What You Should Know :
- вы испытываете дискомфорт и стеснение в груди;
- вы предполагаете, что боль может быть связана с недавним ударом в живот;
- ваша температура выше 38 °С;
- присутствует постоянная рвота или рвота кровью;
- кожа на теле приобрела жёлтый цвет;
- вы испытываете проблемы с дыханием;
- вы беременны.
Скорая не нужна, но постарайтесь как можно быстрее попасть на приём к терапевту, если:
- боль не сильна, но длится 2–3 часа и дольше;
- живот чувствителен к прикосновениям;
- помимо боли, вы замечаете, что вам чаще обычного хочется в туалет, либо же боль усиливается, когда вы мочитесь.
Если тревожных симптомов нет, расслабьтесь.
Большинство болей в области желудка не опасны и, скорее всего, ваш случай — именно таков.
Тем не менее стоит понимать, что именно вызывает дискомфорт в верхней левой части живота, чтобы не пропустить опасные «звоночки».
Почему болит желудок
Вот несколько наиболее распространённых причин Stomach ache and abdominal pain .
1. Вы наглотались воздуха
Такое нередко случается, например, с любителями жевать жвачку. Лишний воздух в желудке способен вызвать спазмы его мускулатуры и боль.
Что с этим делать
Переждать. Боли из-за спазма желудка, как правило, не сильные и быстро проходят сами собой. Если они повторяются регулярно, обязательно обратитесь к терапевту или гастроэнтерологу. Он выяснит, почему воздух попадает в желудок, и подскажет, что с этим делать. Например, предложит отказаться от жвачки, сменить рацион или принимать лекарство, снижающее количество газов.
2. У вас желудочный (кишечный) грипп
Это просторечное название гастроэнтерита Gastroenteritis («Stomach Flu») — воспалительного процесса в желудке. Как правило, его возбудителями являются вирусные инфекции. Желудочный грипп, помимо дискомфорта в животе, сопровождается поносом, тошнотой, рвотой и повышением температуры — иногда незначительным.
Что с этим делать
Если желудочный грипп вызван вирусом, его лечат только симптоматически: не допускают обезвоживания, назначают противорвотные препараты. Однако диагностировать вирусный гастроэнтерит и назначать лечение может только врач. Не вздумайте заниматься самодеятельностью — вы можете ошибиться и ухудшить своё состояние.
3. Вы съели что-то не то
Есть и другие способы заработать гастроэнтерит:
- хлебнуть воды из грязного водоёма, в котором полно микроорганизмов-паразитов;
- выпить или съесть что-то, в чём содержались тяжёлые металлы — мышьяк, кадмий, свинец, ртуть;
- слишком увлечься кислыми продуктами — цитрусовыми или томатами;
- принимать некоторые лекарства — определённые антибиотики, антациды (средства, снижающие кислотность желудка), слабительные, препараты для химиотерапии.
Что с этим делать
Повторимся: при симптомах гастроэнтерита обязательно обращайтесь к терапевту. Бактериальная форма недуга лечится только антибиотиками. Другие виды требуют собственных стратегий лечения. Точно установить диагноз и назначить эффективную терапию сможет только квалифицированный медик.
4. У вас несварение желудка (диспепсия)
Так называют Common Causes of Stomach Ache ощущение переполненности, дискомфорта, которое возникает в желудке после еды. Это распространённая проблема, причём с ходу часто невозможно установить её причины. А они могут быть разными:
- переедание;
- плохо пережёванная пища;
- избыточное потребление алкоголя;
- хронические запоры;
- курение;
- стресс, усталость;
- приём лекарств — популярного аспирина и некоторых других обезболивающих, противозачаточных таблеток, некоторых видов антибиотиков, стероидов, препаратов для лечения щитовидной железы;
- заболевание, известное как синдром раздражённого кишечника;
- дисфункция щитовидной железы;
- диабет;
- рак желудка.
Что с этим делать
Как видите, у несварения желудка могут быть опасные причины, поэтому его нельзя оставлять без внимания. Если диспепсия повторяется регулярно, обязательно проконсультируйтесь с гастроэнтерологом.
5. У вас изжога
Она же — гастроэзофагеальный рефлюкс. Так называют состояние, при котором содержимое желудка вместе с кислым желудочным соком попадает в пищевод. Помимо дискомфорта в области желудка, человек чувствует жжение в середине груди.
Чаще всего изжога зависит от рациона: например, появляется после употребления кофе, газированных напитков, жирной и острой пищи. Но иногда она бывает первым симптомом серьёзных заболеваний — язвы желудка или пищевода, рака и даже инфаркта.
Что с этим делать
Если изжога — разовое явление, можно не беспокоиться. Но если она повторяется, да к тому же сопровождается другими симптомами — тошнотой, потерей аппетита, трудностями с глотанием, консультация с гастроэнтерологом обязательна.
6. У вас гастрит или язва желудка
Гастрит — это воспаление слизистой оболочки желудка. На начальных стадиях он сопровождается теми же симптомами, что и несварение, изжога или желудочный грипп, поэтому диагностировать собственно гастрит может только медик. Ощутимая боль появляется лишь в том случае, если слизистая оболочка уже сильно повреждена или гастрит перерос в язву желудка.
Что с этим делать
Идти с жалобами к гастроэнтерологу. Врач отправит вас на анализы, которые помогут установить правильный диагноз, и назначит эффективное лечение. Затягивать с этим в случае гастрита не стоит, поскольку он увеличивает Gastritis риск развития рака желудка.
7. У вас рак желудка
Диагностировать это опаснейшее заболевание на ранних стадиях сложно. Как и гастрит, рак прячется за невинными симптомами Signs and Symptoms of Stomach Cancer , среди которых:
- частая и длительная изжога;
- чувство переполненности желудка после еды, как при диспепсии;
- подташнивание, лёгкое слюнотечение;
- потеря аппетита.
Что с этим делать
Понимать, что любые регулярные симптомы игнорировать нельзя. Если есть дискомфорт и боли в области желудка (пусть они и не кажутся вам серьёзными), обязательно обратитесь к врачу.
7. У вас проблемы с другими органами
В левом подреберье находится не только желудок. Болеть может поджелудочная железа, желчные протоки, селезёнка, левая доля печени…
Кроме того, органы в брюшной полости тесно связаны: боль в одном отдаёт в другой. Поэтому, если появились сильные режущие, колющие ощущения в левом боку, это может быть:
- аппендицит;
- панкреатит (воспаление поджелудочной железы);
- холецистит (воспаление желчного пузыря);
- холангит (воспаление желчных протоков печени);
- цистит (воспаление мочевого пузыря);
- язва двенадцатиперстной кишки;
- почечнокаменная болезнь;
- колит и другие патологии толстого кишечника…
Что с этим делать
Не терпеть. Любые острые боли в районе желудка, особенно если они повторяются или, то угасая, то вновь появляясь, длятся дольше пары часов, — повод как можно быстрее навестить гастроэнтеролога. От этого визита может зависеть ваша жизнь. Не рискуйте.
|
Овесол усиленная формула n20 табл цены в Киеве, купить в Украине |
Дневник |
Овесол усиленная формула n20 табл (Овесол усиленная формула n20 табл)

- Новая Почта
- Другие транспортные службы
- Курьером по Киеву
- Самовывоз
- Наличными при получении
- Безналичный перевод
- Приват 24
- WebMoney
Дозировка
Лекарственная форма
Состав
Фармакологическое действие
Овесол давно зарекомендовал себя в качестве надежного средства для глубокого и бережного очищения печени. Он буквально «промывает» печень, поддерживает здоровый состав желчи, что помогает избежать образования желчных камней.
Поэтому «Овесол усиленная формула» станет незаменимым помощником для тех, кому нужно эффективно и в кратчайшие сроки почистить печень. Уже после первого курса очищения печень будет трудиться налегке, сохраняя Ваше здоровье и хорошее самочувствие.
Особенности продажи
Показания
для быстрого, но бережного очищения печени всего за 10 дней!
Дозування
Лікарська форма
Склад
Фармакологічна дія
Овесол давно зарекомендував себе в якості надійного засобу для глибокого і дбайливого очищення печінки. Він буквально «промиває» печінку, підтримує здоровий складу жовчі, що допомагає ��збежать утворення жовчних каменів.
Сьогодні Овесол став ще ефективніше! Тепер в таблетках Овесола збільшено вміст натуральних екстрактів, що дозволило скоротити курс очищення вдвічі - з двадцяти до десяти днів.
Тому «Овесол посилена формула» стане незамінним помічником для тих, кому потрібно ефективно та в найкоротші терміни почистити печінку. Вже після першого курсу очищення печінка буде працювати без нічого, зберігаючи Ваше здоров'я і хороше самопочуття.
Овесол усиленная формула n20 табл (Овесол усиленная формула n20 табл)

- Новая Почта
- Другие транспортные службы
- Курьером по Киеву
- Самовывоз
- Наличными при получении
- Безналичный перевод
- Приват 24
- WebMoney
Дозировка
Лекарственная форма
Состав
Фармакологическое действие
Овесол давно зарекомендовал себя в качестве надежного средства для глубокого и бережного очищения печени. Он буквально «промывает» печень, поддерживает здоровый состав желчи, что помогает избежать образования желчных камней.
Поэтому «Овесол усиленная формула» станет незаменимым помощником для тех, кому нужно эффективно и в кратчайшие сроки почистить печень. Уже после первого курса очищения печень будет трудиться налегке, сохраняя Ваше здоровье и хорошее самочувствие.
Особенности продажи
Показания
для быстрого, но бережного очищения печени всего за 10 дней!
Дозування
Лікарська форма
Склад
Фармакологічна дія
Овесол давно зарекомендував себе в якості надійного засобу для глибокого і дбайливого очищення печінки. Він буквально «промиває» печінку, підтримує здоровий складу жовчі, що допомагає ��збежать утворення жовчних каменів.
Сьогодні Овесол став ще ефективніше! Тепер в таблетках Овесола збільшено вміст натуральних екстрактів, що дозволило скоротити курс очищення вдвічі - з двадцяти до десяти днів.
Тому «Овесол посилена формула» стане незамінним помічником для тих, кому потрібно ефективно та в найкоротші терміни почистити печінку. Вже після першого курсу очищення печінка буде працювати без нічого, зберігаючи Ваше здоров'я і хороше самопочуття.
|
Алкогольный цирроз печени: сколько с ним живут, этапы и профилактика заболевания - Сайт о борьбе с наркотическими зависимостями |
Дневник |
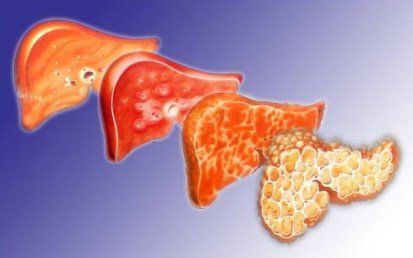
Алкогольный цирроз печени: сколько с ним живут, этапы и профилактика заболевания
Печень — жизненно важный орган для каждого человека. Она является «фильтром», который очищает наш организм от вредных элементов. Таким образом, препятствуя его интоксикации.
Алкогольный цирроз печени — опасное заболевание, которое несет угрозу жизни. В результате патологического состояния, «фильтр» перестает справляться со своими обязанностями. Происходит сильнейшая интоксикация, которая затрагивает все органы и системы. В этом случае человек может оказаться даже в реанимации.
Алкоголизм как причина цирроза
Алкогольные напитки отрицательно влияют на все органы и системы. Печень не является исключением. Негативное воздействие этилового спирта человек может изначально и не почувствовать, так как пребывает в эйфории. Патологическое состояние проявляется уже после того, как это чувство пройдет и возникнет похмелье.
Абстинентный (похмельный) синдром не что иное, как процесс отравления этанолом.
«Фильтр» пытается устранить его и вывести ацетальдегид (продукт распада этилового спирта) из организма. В результате этого процесса орган истощается, его стенки покрываются слоями жира. Через какое-то время клетки печени начинают погибать.
Несмотря на то что гепатоциты имеют свойство восстанавливаться, в этом случае особенность не сработает.
Патология развивается на фоне хронического алкоголизма. Болезнь может сформироваться при употреблении этилового спирта в количестве 20 г в день женщинами и 40 г мужчинами. На протяжении 10 и более лет. Поэтому употребляя алкоголь хоть и в небольших дозах, появляется серьезная вероятность развития цирроза печени.
Классификация
Печеночный цирроз может иметь следующие формы:
- портальная;
- билиарная и постнекротическая;
- смешанная (прогредиентная и неактивная).
По виду поверхности пораженного органа:
- мелкоузловая-микронодулярная;
- крупноузловая-макронодулярная;
- смешанная.
Стадии болезни бывают следующие: компенсации, субкомпенсации, декомпенсации. Излечимых из них нет. По интенсивности развития, может быть активным-прогрессирующим и неактивным.
По степени нарушений работоспособности: компенсированное и некомпенсированное.
Симптоматика заболевания
На начальных стадиях цирроз может развиваться без ярких проявлений. Симптоматика не является специфической.
Понять какое именно заболевание у человека по этим признакам невозможно:
- незначительное увеличение температуры тела;
- нарушения сна;
- повышенная утомляемость, ухудшение работоспособности;
- резкая потеря веса;
- частые перепады настроения.
Могут возникать болезненные ощущения с правой стороны под ребрами. Печенка визуально не увеличена в размерах. Определить цирроз под силу только врачу при помощи диагностических мероприятий.
Спустя какое-то время, проявляются симптомы, указывающие на патологию печени. Возникает болевой синдром в правом подреберье. Сначала орган увеличивается в размерах, а потом теряет в своем объеме. Появляется чувство тошноты, рвотные позывы, вздутие живота.
Кожный покров и слизистые оболочки приобретают желтоватый оттенок. Фаланги пальцев на верхних конечностях утолщаются. Образуются варикозные расширения (так называемые «звездочки»). Нарушается работа слюнных желез. Кисти рук перестают нормально двигаться.
В результате ослабевания стенок сосудов из-за патологии печени, может возникнуть внутреннее кровоизлияние.
Характерные проявления:
- черный кал (при потере крови из кишечных сосудов);
- кал с красными сгустками яркого цвета (при кровоизлиянии из геморроидальных вен);
- скопление жидкости в брюшной полости;
- «голова медузы» (состояние, вызывающее вздутие живота и выраженность на нем артерий);
- увеличение селезенки в размерах.
Такие признаки, проявляющиеся при возникновении алкогольного цирроза печени, говорят о том, что излечить патологию невозможно. Пациента все время сопровождает боль. Он не может вести нормальный образ жизни.
Диагностические мероприятия
Алкогольный цирроз врач определяет по клинической картине, а также при сборе анамнеза (как часто употребляется алкоголь, в каких количествах, существует ли зависимость от спиртного, как долго она продолжается). Также специалист должен выявить сопутствующие патологии.
Для подтверждения диагноза назначается ультразвуковое исследование и анализы крови.
Благодаря им можно определить:
- изменения печенки в размерах, структуре;
- увеличение селезенки;
- повышение активности печеночных ферментов, содержания билирубина, СОЭ, понижение уровня эритроцитов.
Большинство пациентов стесняются своей алкогольной зависимости и при опросе об этом умалчивают. Так нельзя делать. Обман препятствует постановке точного диагноза. В результате этого может быть выписан неэффективный план терапии.
Лечение цирроза
Иногда назначается пересадка печеночного органа. Такое хирургическое воздействие стоит больших денег и обладает рядом противопоказаний. Поэтому операция доступна не всем.
К тому же при трансплантации смертность может достигать 80 %.
На ранних этапах развития патологии, вероятность благоприятного исхода после хирургического вмешательства составляет 70 %. Перед оперативным воздействием запрещается пить алкоголь полгода и более.
При невозможности провести трансплантацию органа, задачей терапевтических мероприятий является снятие симптоматики патологического состояния и продление жизни человека. Доказательная медицина в этом случае, к сожалению, бессильна. Вылечить больного невозможно.
Пациенту в больнице прописываются стандартные медикаменты:
- лекарства для детоксикации;
- гормональные противовоспалительные препараты;
- гепатопротекторы;
- мочегонные средства.
Точная доза лекарств и продолжительность лечебных мероприятий определяется врачом. В зависимости от стадии и скорости прогрессирования патологии. В составе комплексной терапии можно использовать народные способы с разрешения лечащего доктора.
Больному нужно постоянно придерживаться диетического питания. Любая алкогольная продукция (водка, пиво и прочее), ведущая при циррозе к смерти, противопоказана до конца жизни.
Необходимо отказаться от всего жареного, соленого, копченого и жирного. Также нельзя пить газировку. В продуктах должен содержаться белок, витамины, минералы.
Продолжительность жизни при циррозе печени
Существует специальная классификация цирроза по Чайлд-Пью. Она помогает определить тяжесть патологического состояния и продолжительность жизни больного при помощи суммирования %:
- Наличие жидкости в брюшной полости. Нет — 1%. Небольшое количество — 2 %. Много — 3 %.
- Нарушения в головном мозге. Нет — 1 %. Легкая стадия — 2 %. Сильные нарушения — 3 %.
- Билирубин в крови, мкмоль/л. Менее 34 (2,0) — 1 %. 34-51 (2,0-3,0) — 2 %. Больше 51 (3,0) — 3 %.
- Альбумин, г. Более 35 — 1 %. 28-35 — 2 %. Меньше 28 — 3 %.
- ПТИ. От 60 — 1 %. 40-60 — 2 %. До 40 — 3 %.
5-6 %. Класс А. Называется также стадией компенсации. Это начальный этап патологического состояния. При таком виде болезни продолжительность жизни составляет 15-20 лет.
7-9 %. Класс В. Фаза субкомпенсации. Клиническая картина патологии выражена. Человека преследуют постоянные боли и частые обострения. При такой стадии цирроза алкогольной этиологии живут 5-7 лет. При пересадке органа численность смертельных исходов составляет 30 %.
10-15 %. Класс С. Декомпенсация (последняя стадия). Симптоматика заболевания выражена ярко. Возникают осложнения. Срок жизни составлен 1-3 года. В этом случае трансплантация приводит к смерти 82 % больных.
Продолжительность жизни без лечения
При должной терапии и при избавлении от пагубного пристрастия человек может прожить 20 лет. Но люди, страдающие хроническим алкоголизмом, не всегда готовы отказаться от пьянства. В этом случае прогноз для них неблагоприятный.
Больные, которые не получают должного лечения и не завязали с выпивкой, с такой позицией могут жить не более 5 лет.
Согласно статистическим данным, за 4 года из них погибает 50 %. При отказе от спиртного выживают 75 %.
Профилактические мероприятия
В первую очередь, чтобы снизить риск формирования алкогольного цирроза, необходимо отказаться от спиртной продукции. Если избавиться от зависимости по каким-либо причинам невозможно, употребляйте выпивку грамотно. Нужно следить за качеством напитков, а также за их количеством и частотой распития.
Необходимо нормализовать свой рацион. Перейдите на здоровую пищу с содержанием полезных для организма веществ. При этом нельзя есть жареное и жирное. А также соления и копчения. Откажитесь от газированных напитков.
Согласно отзывам пациентов, диета значительно улучшает самочувствие при наличии патологии.
Необходимо уменьшить риск инфицирования гепатитами. В виде осложнений они могут спровоцировать цирроз печени. Особенно на фоне злоупотребления алкогольными напитками. Чтобы избежать заражения инфекцией, нужно пройти плановую вакцинацию от гепатита.
Соблюдая все рекомендации, вы существенно снизите риск развития алиментарного цирроза печени.
Алкогольный цирроз печени: сколько с ним живут и меры профилактики заболевания
Печень – это функционально важный орган, который участвует в синтезе и хранении полезных веществ и выведении продуктов распада из организма. Из-за воздействия токсинов или болезней она разрушается, изменяется ее структура. Распространенной причиной патологических процессов становится злоупотребление спиртным.
Алкогольный цирроз печени обнаруживают в половине случаев при диагностике болезней данной категории. Развитие недуга происходит постепенно, однако, деградация органа необратима, ухудшает качество жизни пациента и снижает ее продолжительность до 10-15 лет.
Алкоголизм как причина цирроза печени
Даже в небольших количествах алкоголь – это испытание для организма. На фоне эйфории неприятные последствия незаметны, однако, характерные симптомы отравления проявляются через некоторое время.
Именно в печени происходит превращение молекул этанола в воду и углекислый газ. Орган выводит алкоголь из организма, как и другие вредные вещества. Поэтому похмелье излечимый синдром.
Однако при систематическом употреблении отрава не успевает расщепиться, когда поступает новая порция. Клетки истощаются и начинают постепенно отмирать. На месте омертвелых участков появляются рубцы соединительной ткани. Измененные структуры не содержат гепатоцитов, так называются клетки печени, поэтому не могут выполнять полезные функции.
К развитию болезни приводит систематическое употребление этанола более 20 г в день для женщин и 40-60 г для мужчин.
Существует распространенное заблуждение, что если не пить крепкий алкоголь, то гепатоз и цирроз печени не страшны. Однако спирт содержится и во всех напитках с градусом. Появление характерных симптомов происходит после 10 лет регулярного приема.
Количество этанола в 100 мл жидкости рассчитывается по формуле: %об* 0,8. Ежедневная доза спиртного для женщин – это 0,5 л темного пива или 2 рюмки водки. Для мужчин, соответственно – 1 л эля или 150 г крепкого алкоголя в течение дня.
Это количество спиртного, которое печень может переработать за сутки, но не забывайте что регулярное употребление приводит к зависимости.
Этапы развития заболевания
При частом приеме спиртного печень первое время справляется с нагрузкой, вырабатывая ферменты, которые расщепляют этанол на безопасные вещества. Однако со временем орган истощается, и в нем происходят функциональные изменения.
Токсический эффект не зависит от вида напитков, определяется только количеством содержащегося в них спирта.
Под воздействием продуктов распада нарушается работа органа и развивается жировой гепатоз. Из-за метаболического стресса жирные кислоты не выводятся, а повышенное содержание ацетальдегида провоцирует их мобилизацию из подкожной прослойки.
Происходит формирование гранул, оседающих внутри клеток, постепенно заменяя их. Процесс не влияет на функциональность. Поэтому симптомы не проявляются, пока жир не заполнит большую часть гепатоцитов.
На месте погибших клеток образуется соединительная ткань. С развитием болезни свойства печеночной паренхимы изменяются, что ведет к дисфункции органа. Продукты распада повреждают клеточные мембраны. Из-за этого в структуре печеночной ткани нарушается строение сосудов, вызывающее спазмы.
Классифицируют три основных этапа по функциональной недостаточности:
- Компенсация – о наличии патологического процесса можно понять только по результатам биопсии. Печень, при этом, способна справляться со своими функциями.
- Субкомпенсация – появляются первые симптомы цирроза, которые подлежат диагностике.
- Декомпенсация – развивается печеночная энцефалопатия, нарушается работа внутренних органов, происходит токсическое повреждение клеток мозга. Большую часть времени пациент лечится в больнице.
Функциональные изменения носят необратимый характер, в итоге приводя к инвалидности, а после – летальному исходу. На терминальной стадии может развиться постнекротический цирроз.
Какие проявляются симптомы?
Первые признаки появляются после 5 лет регулярного приема спиртного. Вне зависимости от этиологии заболевания человек жалуется на повышенную температуру, боли в суставах и неприятные ощущения в животе.
Алиментарный цирроз сопровождается слабостью, повышенной утомляемостью и плохим аппетитом.
Симптоматика включает различные проблемы с кожей: покраснения на ладонях и стопах, сосудистые звездочки, а позже – варикозные расширения пищеводных вен. У больного снижается вес, развиваются расстройства желудка после приема спиртного и тяжелой пищи.
Разрушение печени из-за алкогольного цирроза может привести к исчезновению месячных у женщин. У мужчин наблюдается снижение потенции и увеличение груди, общая феминизация облика.
При поражении значительной области печеночной ткани, гепатоциты не могут компенсировать болезнь.
Появляются признаки, характерные для алкогольного цирроза печени 2-3 стадии:
- Пожелтение кожи и белков глаз;
- Увеличение органа в размерах;
- Изменение цвета мочи;
- Расширение вен на животе – голова медузы;
- Разбухание селезенки;
- Нестабильность артериального давления;
- Появление симптома «хомячка» из-за отека слюнных желез;
- Проявление капилляров на лице;
- Атрофия мышц.
На последних стадиях пропадает способность к логическому мышлению, спутанное сознание, тремор рук. Так как печень не защищает мозг от воздействия вредных веществ.
Диагностика заболевания
Диагностика и лечение больных алкоголизмом начинается, когда симптомы явно выражены, поэтому проблему легко определить по внешним признакам. Обследование назначается для уточнения диагноза, чтобы исключить другие нарушения, например, дисфункцию печени.
Процедура включает:
- Биохимия крови, анализ на ферменты, общий билирубин.
- УЗИ органов брюшной полости для оценки размеров печени и селезенки.
- Биопсия пораженной ткани – по показаниям.
- ЭФГДС диагностирует варикоз вен пищевода.
- КТ и МРТ для исследования структуры органа.
- Эластография позволяет определить степень фиброза печеночной паренхимы.
- Оцениваются желчные протоки. Их сужение – это особенность билинарного цирроза.
Факт алкогольной зависимости больной может умалчивать. Эту информацию должен предоставить сопровождающий.
В отличие от гепатита, цирроз – это необратимое изменение, поэтому патология постепенно прогрессирует.
Для постановки диагноза нужно точно определить 5 факторов: наличие асцита и энцефалопатии, уровень альбумина и билирубина в крови и протромбиновый индекс.
Лечение алкогольного цирроза печени
Чтобы остановить развитие болезни нужно полностью отказаться от спиртного. Поэтому при зависимости лечение включает обследование у нарколога. Основные составляющие терапии в доказательной медицине – это диета, прием медикаментов и хирургическое вмешательство.
В качестве диетотерапии назначают стол №5. Контролировать питание необходимо пожизненно. Продукты принимают небольшими порциями в теплом виде, исключается из рациона горячее и холодное.
Медикаменты назначают по наблюдаемым симптомам:
- Гепатопротекторы стимулируют клетки печени и защищают от разрушения. Сюда относится группа лекарств УДХК.
- Препараты адеметионина для улучшения оттока желчи и расщепления поступающих токсинов. Медикаменты этой группы также защищают гепатоциты.
- Ингибиторы АПФ и протеаз предотвращают развитие фиброза тканей и уменьшают воспаление.
- Витамины групп А, С, Е, В.
В список включаются и другие стимуляторы, в зависимости от клинической картины пациента. Лекарства не помогут вылечить болезнь, так как изменения необратимы. Они останавливают развитие осложнений, помогая прожить дольше.
При циррозе страдают и другие внутренние органы, растет давление на брюшную полость, разрушаются элементы крови в увеличенной селезенке. Поэтому назначают дополнительный курс медикаментов, например, мочегонные. Внутривенно вводят альбумины, помогающие избавиться от жидкости, которая скапливается в брюшной полости, уменьшая проявления асцита.
В измененном органе пережимаются кровеносные сосуды, поэтому он не способен справиться с нормальным объемом крови. Для компенсации симптомов выписывают группу лекарств, уменьшающих кровоток в больной печени.
При энцефалопатии принимают препараты, для выведения токсинов из кишечника, не давая им поразить мозг. Проводят регулярные процедуры детоксикации. При необходимости делают прокол брюшной полости для удаления жидкости.
Хирургическое лечение – это трансплантация печени. Пересадку проводят только при отсутствии эффекта от консервативной терапии на последних стадиях. При этом существует высокий риск осложнений, так как организм истощен.
Донорский орган берут от близкого родственника больного.
Отзывы о народных методах противоречивые. Сборы трав оказывают легкий мочегонный эффект. Однако клиническая картина редко улучшается без серьезной терапии. Такие средства предлагают различные травяные сборы и отвары для выведения жидкости при асците.
Сколько живут с алкогольным циррозом печени
Обнаружение болезни на ранней стадии повышает шансы остановить изменения в печеночной паренхиме. Пациент может жить очень долго, если строго соблюдать все назначения и отказаться от алкоголя.
На второй стадии заболевания больные живут стандартно 5-6 лет после постановки диагноза.
Лечение приводит к улучшению состояния до первого этапа. После успешной терапии нужно соблюдать диету и принимать поддерживающие препараты. Срок жизни не уменьшается, хотя страдает ее качество, так как полностью излечить болезнь невозможно.
При декомпенсационном циррозе терапия направлена на облегчение состояния пациента. Нет шансов реанимировать орган, возникают печеночная недостаточность и внутренние кровотечения.
Среднее время жизни редко превышает 3-5 лет.
Неблагоприятный прогноз на четвертой терминальной фазе. Лечение не способно остановить разрушение тканей, ведущее к отказу печени. Такие больные, как правило, не проживают больше года. В редких случаях 2-3, если нет сопутствующих заболеваний.
Продолжительность жизни без лечения
По статистике половина людей, игнорирующих требования врача, умирают в течение 4 лет после постановки диагноза. Количество времени зависит от стадии, на которой провели диагностику. Больные с компенсационным циррозом проживают дольше – до 10 лет без лечения.
Патология нередко осложняется сопутствующими заболеваниями. Вирусный гепатит на фоне фиброза сократит время до двух лет. Перитонит, асцит, инфекционные заболевания, а также кровотечения из варикозных вен в желудке и пищеводе – от пары месяцев до года.
Если болезни развиваются на фоне компенсированного цирроза, срок увеличивается по сравнению с поздними этапами – до трех лет. На декомпенсационной стадии появляется печеночная энцефалопатия, поэтому даже без осложнений пациент протянет не более полугода.
Продолжительность жизни также зависит от возраста и пола.
Неблагоприятные прогнозы чаще бывают у лиц старше 50 лет и женщин.
Профилактика цирроза
Основа профилактики – это осознанная позиция по отношению к пьянству.
Сбалансированное питание и активный образ жизни сведет к минимуму риск развития патологий. Необходимо принимать витамины и минералы, также отказаться от консервированной продукции. К рекомендациям по профилактике относится и вакцинация против вирусного гепатита.
В зоне риска люди, работающие на вредных производствах, а так же курильщики, так как токсическое действие оказывает не только алкоголь. Длительный прием антибиотиков, или препаратов для больных сахарным диабетом могут привести к развитию патологий.
Важно при первых признаках проблем с печенью обратиться к врачу. На начальных стадиях цирроз хорошо поддается терапии.
Цирроз печени: сколько с ним живут
Без печени жизнь человека попросту невозможна. Если те или иные болезни атакуют печень, то страдает весь организм. Неизлечимым, очень тяжелым заболеванием является цирроз печени: его течение нередко заканчивается очень плачевно, больной может не просто потерять трудоспособность, а и умереть.
В связи этим вопрос о том, что же такое цирроз печени и сколько с ним живут всегда остается актуальным. Для того чтобы ответить на этот вопрос, давайте сначала попытаемся разобраться во всех тонкостях поставленной проблемы.
Что такое цирроз печени?
Цирроз печени – это неизлечимое заболевание, которое протекает в хронической форме. Вызван цирроз повреждением печеночных здоровых тканей и, как следствие, их перерождением.
Здоровые клетки печени разрушаются, и их место быстро занимает соединительная ткань. Она является не просто ненужным балластом, а еще и блокирует работу оставшихся здоровых клеток.
В результате наступают достаточно неутешительные последствия:
- Работоспособность печени снижается, она не способна полноценно выполнять свои функции, такая дисфункция постоянно прогрессирует
- В организме начинает скапливаться жидкость (образуется асцит)
- Повышения кровяного давления, которые от периодических перерастают в постоянное аномальное состояние
- Нарушение свертываемости крови
- Расстройства деятельности головного мозга – печеночная энцефалопатия
- Расстройства кровяных сосудов – портальная гипертензия
- Появление в печени новообразований в виде мелких кровеносных сосудов
- Сужение желчных протоков
- Сужение кровеносных сосудов в других органах (особенно быстро этот процесс настигает почки)
- Уменьшение потока крови из кишечника в печень, в следствии чего альтернативным путем для тока крови становится воротная вена
- Варикозное расширение вен желудка и пищевода, которое не дает потоку крови добраться до печени
- Скопление в крови билирубина (это желтый пигмент) из-за дисфункции печени, он начинает разноситься с током крови по организму, придавая желтушный оттенок коже, глазным яблокам и слизистым оболочкам
- Образование асцита в брюшной полости (скопление жидкости) и отеков на ногах.
Причины: почему появляется цирроз печени?
На нормальной функциональности печени при циррозе сказывается постоянное рубцевание ее структурных элементов. Существует ряд факторов, которые являются основными причинами этого заболевания. Давайте коротко остановимся на каждом из них.
У хронических алкоголиков печень под особой угрозой. Ее здоровое функционирование нарушается, развивается алкогольная болезнь печени. Когда алкогольная болезнь прогрессирует, она переходит в жирную болезнь жирной печени, а потом и в алкогольный гепатит (одна из форм воспаления тканей печени, которая возникает в следствии пьянства).
- Хронические гепатиты групп В и С
Эти болезни считаются второй по численности причиной развития цирроза. Независимо от группы возбудителя в результате воспалительного процесса гепатит разрушает печень.
Здоровые клетки отмирают, а на их месте появляется рубцовая ткань.
Печень по причине воспалительного процесса увеличивается в размерах, а на поздних стадиях начинает уменьшаться (постнекротический или позадипеченочный цирроз).
Связан с нарушениями работы самой иммунной системы человека. Здоровые клетки печени воспринимаются иммунной системой, как чужеродные, она начинает активно их атаковать. От такого нарушения в основном страдают женщины 15-30-ти лет.
- Заболевания желчных протоков
Это те нарушения, из-за которых блокируются или повреждаются желчные протоки: первичный билиарный цирроз и склерозирующий холангит.
- Неалкогольная жирная болезнь печени и неалкогольный стеатогепатит
Оба заболевания характерны для той части пациентов, которые не употребляют постоянно спиртные напитки. Стеатоз – главный симптом этих недугов – это скопление жира в печени. Если вовремя начать лечить недуг, то цирроза можно избежать. Основная терапия сводится к регулярным физическим нагрузкам и диете.
Особенно опасно для печени расстройство метаболизма железа в человеческом организме. В этом случае железо, попадая вместе с пищей в организм, начинает чрезмерно скапливаться в тканях.
Среди наследственных болезней, которые провоцируют развитие цирроза: заболевание гликогена (гликоген скапливается в печени), болезнь Вильсона (накопление меди в человеческом организме), альфа-1-антитрипсина дефицит (дефицит фермента, который вызван генетическим расстройством).
- Химические вещества/лекарственные препараты
Печень является фильтром, барьером для всех вредоносных веществ. Длительное воздействие таковых очень пагубно влияет на орган, начиная его разрушать. Опасными являются мышьяк, токсические дозы витамина А, препараты метотрексата, часть лекарств, которые отпускаются по рецепту.
Паразиты, попадая в печень, не только вызывают воспалительный процесс, но и способствуют ее разрушению. Такое воздействие, если его вовремя не остановить, также может стать причиной цирроза.
Симптоматика цирроза: что должно настораживать
Цирроз – это одно из смертельно опасных заболеваний, поэтому каждый больной заинтересован обнаружить его как можно скорее. Для этого нужно знать, какие именно симптомы должны привести к врачу:
- Потеря веса
- Тошнота
- Рвота
- Усталость
- Ощущение слабости
- Снижение аппетита
- Желтизна кожи и яблок глаз
- Возникновение кожного зуда
- Кровоподтеки
- Синяки
- Потемнение мочи
- Обесцвечивание кала
- Тупые, часто ноющего характера, боли в области печени.
Большинство из этих симптомов достаточно общего характера, по этой причине цирроз часто остается незамеченным.
Стадии развития недуга
Выделяют три основных стадии цирроза:
1. Компенсированный цирроз, к сожалению, не имеет своих внешних симптомов. Изменения в печени уже начинают происходить: здоровые клетки погибают, а вместо них образовывается рубцовая ткань, которая блокирует оставшиеся истинные клетки печени. В этот период не замещенные клетки работают на пике своих возможностей, поэтому функции печени на этой стадии выполняются на должном уровне.
2. Субкомпенсированный цирроз – это период, когда больной начинает замечать первые изменения. Проявляются следующие признаки:
- Потеря аппетита
- Потеря веса
- Тошнота
- Боли в животе
- Усталость
- Потеря энергии
- Дискомфорт, иногда болезненные ощущения в районе подреберья с правой стороны.
Если обратиться в больницу на этой стадии, то лечение цирроза будет достаточно эффективным. Больной, скорее всего, сможет вернуться к нормальной жизни.
3. Декомпенсированный цирроз – период, когда симптомы заболевания становятся более серьезными. Они являются предвестниками осложнений, которыми славится болезнь. Это:
- Зуд, который особенно беспокоит по ночам, становясь буквально невыносимым (он возникает из-за чрезмерного накопления в организме жирных кислот)
- Очаги ангиом в виде сосудистых звездочек на коже (размером с булавочную головку)
- Эритема на ладонях и ступнях (эти участки становятся ярко-розовыми, красными или покрываются пятнами)
- Асцит представляет собой скопление жидкости в брюшной полости больного
- Желтуха – процесс окрашивания кожи, склер глаз в желтый цвет. В крови из-за проблем с печенью начинает скапливаться много лишнего билирубина, он начинает циркулировать по организму и придавать желтизну. Помимо этого у больного темнеет моча.
- Половые дисфункции наблюдаются у представителей обоих полов. Пропадает влечение, а у мужчин еще и набухают молочные железы и сжимаются яички.
- Кровоподтеки в виде небольших синяков или кровоизлияний.
Какими осложнениями чреват цирроз?

- Варикозные кровотечения из пищевода/желудка
- Бактериальный перитонит спонтанного характера (когда воспаляется брюшная стенка из-за асцита)
- Печеночная энцефалопатия (это нарушение функций головного мозга, которая может закончиться комой)
- Рак печени или гепатоцеллюлярная карцинома
- Гепаторенальный синдром на поздних стадиях болезни приводит к очень серьезным нарушениям в работе почек
- Кровотечение из варикозных узлов из-за нарушения естественного тока крови
- Почечная недостаточность (является вторичным осложнением)
- Остеопороз (ломкость, потеря плотности костной ткани)
- Резистентность к инсулину
- Проблемы в работе сердца.
Какая продолжительность жизни ждет больных циррозом: прогнозы, исходя из степени тяжести недуга
При компенсированном циррозе прогноз довольно благоприятный, так как клетки печени еще выполняют функции. Более 50% таких больных живут достаточно долго – более 7 лет.
Если цирроз выявить на стадии субкомпенсации, то в этот период печеночные клетки истощаются, функции печени выполняются не в полном объеме. Такие больные живут около 5 лет.
Наиболее неблагоприятным является прогноз для больных с декомпенсированным циррозом, ведь эта стадия чревата развитием смертельно опасных осложнений. Всего 10-40% таких пациентов могут прожить 3 года.
Сколько живут больные циррозом, у которых развились осложнения недуга?
Осложнения цирроза достаточно разнообразны, но самыми грозными, которые ведут к летальному исходу, считаются внутренние кровотечения, особенно те, которые возникают из пищевода и желудка. 40% пациентов с такого рода осложнениями умирают.
Это, казалось бы, безопасное осложнение, тем не менее, приводит к летальному исходу достаточно быстро. Всего четверть больных с асцитом живут больше трех лет, остальные не пересекают этот отрезок времени.
Все дисфункции головного мозга достаточно опасны, поэтому прогноз при печеночной энцефалопатии неблагоприятный. Большинство больных после проявления такого осложнения умирают уже в течении первого года.
Сколько живут с циррозом печени при различных причинах возникновения?
Алкогольный цирроз является наиболее благоприятным в плане прогнозов. Если пациент отказывается полностью от алкоголя, то продолжительность его жизни обычно составляет 7-10 лет и более.
Также хороший прогноз для больных с диагнозом билиарного цирроза. Обычно от начала первых симптомов они проживают 6 лет и более.
А вот цирроз вирусной природы характеризуется более тяжелым течением. Ситуация осложняется, если вирусный фактор сочетается с алкогольным. Скорая прогрессия также отмечается у аутоиммунного гепатита.
Как влияют на прогноз возраст и пол больного?
Для пожилых пациентов, как правило, прогноз менее благоприятен. Возраст способствует скорому поражению организма. Кроме того, в большинстве случаев, выявленный в пожилом возрасте цирроз уже заходит достаточно далеко и существует долгие годы.
Нужно сказать, что даже если диагностировать цирроз в молодом возрасте, прогноз не всегда благоприятен. Особенно это касается случаев, которые сопряжены с вирусными гепатитами, потреблениями алкоголя и наркотических веществ.
Женщины с алкогольным циррозом имеют более сложное течение болезни и, соответственно, их прогноз хуже, чем в аналогичных случаях у мужчин. Дело в том, что женские клетки более чувствительны к повреждающему действию этанола.
Цирроз печени: сколько с ним живут, если не соблюдать рекомендаций врача?
Для благоприятного прогноза по циррозу очень важным фактором считается четкое, беспрекословное соблюдение врачебных рекомендаций. Чем тщательнее больной относится к выполнению рекомендаций, тем большая вероятность успешной терапии.
Для лечения цирроза очень важно убрать все провоцирующие развитие болезни обстоятельства, особенное значение имеет отказ от приема алкоголя, который является гепатотоксичным веществом.
Так, при алкогольной природе цирроза 60% больных, которые отказались от спиртного, живут более пяти лет. Этот порог пересекают только 40% тех, кто продолжает пить.
Другие назначения тоже очень ва
|
Цирроз печени |
Дневник |
Цирроз печени
Цирроз печени – это заключительная стадия всех хронических заболеваний печени, связанная с глубокой необратимой структурной перестройкой и с постепенной утратой ее функции. От цирроза печени ежегодно в мире умирает около 300 тысяч человек, причём за последние 10 лет частота летальных исходов увеличилась на 12%. Бессимптомное течение заболевания имеет место у 12% больных, страдающих хроническим алкоголизмом. Цирроз печени чаще наблюдается у мужчин: соотношение мужчин и женщин составляет в среднем 3:1. Заболевание может развиться во всех возрастных группах, но чаще после 40 лет.
Печень – самая крупная из пищеварительных желез, занимает верхний отдел брюшной полости, располагаясь справа под диафрагмой. Она имеет дольчатую структуру. Долька печени состоит из печеночных клеток – гепатоцитов. Вследствие гибели печеночных клеток под действием различных повреждающих факторов нормальная ткань печени замещается фиброзной с формированием узлов и перестройкой всей структуры печени. Нарушение структуры печени приводит к нарушению всех ее функций.
Основные функции печени:
1. Удаление токсинов, ядов, аллергенов поступающих в организм из внешней среды.
2. Синтез белков, жиров, углеводов.
3. Образование желчи, участвующей в пищеварении.
4. Удаление избытков гормонов, витаминов, промежуточных продуктов обмена веществ.
5. Синтез жизненно важных биологически активных веществ (альбуминов, факторов свертывания крови).
Основными факторами риска развития цирроза принято считать хронический алкоголизм, вирусные гепатиты, токсическое воздействие промышленных ядов, лекарственных средств (метотрексат, изониазид и др.), венозный застой в печени, связанный с длительной и тяжелой сердечной недостаточностью, наследственные болезни (гепатоцеребральная дистрофия, галактоземия, гликогеноз и др.), длительное поражением желчных путей. Примерно у 50% больных циррозом печени заболевание развивается вследствие действия нескольких причинных факторов (чаще вируса гепатита В и алкоголя).
Симптомы цирроза печени
Скорость возникновения и развития цирроза печени зависит от тяжести течения вызвавшего его гепатита. На начальных стадиях болезни возникают умеренные боли, чувство дискомфорта в области правого подреберья, как правило, после приема пищи, физической нагрузки. Сопровождаются горечью во рту, вздутием живота. В дальнейшем к болям присоединяются тошнота и рвота, снижение аппетита.
У мужчин нарушается потенция, у женщин – нарушение менструального цикла. Кожные покровы, склеры глаз окрашиваются в желтушный цвет из-за повышенного уровня билирубина и холестерина в крови. Кожа становится сухой, беспокоит интенсивный зуд. Из-за нарушений процессов свертывания крови возникают носовые кровотечения и кровотечения из десен, долго не останавливаются кровотечения из ран. На коже туловища появляются сосудистые "звездочки". По мере развития цирроза возникают отеки на ногах, увеличивается живот за счет асцита – скопления жидкости в брюшной полости. Из-за накопления токсических продуктов обмена веществ в крови возникают признаки печеночной энцефалопатии (поражение коры головного мозга) – интенсивные головные боли, снижение памяти, нарушение сна, галлюцинации, развитие комы. Резко снижается аппетит, больные слабеют, худеют до истощения.
Осложнения цирроза печени представляют значительную угрозу жизни пациента. Наиболее часто встречаются следующие осложнения: кровотечение из варикозно расширенных вен пищевода, присоединение инфекции и развитие перитонита, печеночная кома, развитие рака печени.
Лечение цирроза печени
Больным с компенсированным циррозом необходимо проводить лечение основного заболевания (вирусного гепатита, алкогольного или неалкогольного гепатита) для предупреждения ухудшения течения болезни и развития осложнений. Пациентам рекомендуют сбалансированную диету, с достаточным уровнем содержания белков и жиров, исключение алкоголя, продуктов содержащих химические консерванты, крайне осторожный прием лекарственных препаратов – только жизненно необходимых. Вакцинацию осуществлять только по жизненным показаниям. Ограничение тяжелой физической нагрузки. Избегать переохлаждений, перегреваний, инсоляций (загорать). Не рекомендованы минеральные воды, физиотерапевтические и тепловые процедуры. Следует избегать голодания, приема лекарственных трав, лечения средствами народной медицины.
Пациенты с компенсированным циррозом печени наблюдаются лечащим врачом (терапевтом или врачом общей практики), с периодичностью визитов раз в три месяца. Проходят комплекс обследований (УЗ исследование органов брюшной полости, общий анализ крови, исследования на печеночный комплекс, почечный комплекс). При развитии декомпенсации больные направляются на лечение в специализированные отделения стационара, из-за высо
|
Ученые разработали лечение цирроза печени генной терапией, Медицинская авиацияУченые разработали лечение цирроза печени генной терапией |
Дневник |
Ученые разработали лечение цирроза печени генной терапией


Как поясняют ученые, основная часть циррозов печени не является самостоятельным заболеванием, а скорее эволюционным итогом вирусного гепатита. Второе место среди причин вызывающих цирроз, является алкогольное заболевание печени, и третье место занимает лекарственное поражение печени.
Ученые разработали лечение цирроза печени генной терапией
Ученые разработали лечение цирроза печени генной терапией


Как поясняют ученые, основная часть циррозов печени не является самостоятельным заболеванием, а скорее эволюционным итогом вирусного гепатита. Второе место среди причин вызывающих цирроз, является алкогольное заболевание печени, и третье место занимает лекарственное поражение печени.
|
Купить Лив 52 ДС лечение печени (Himalaya Liv 52 DS) в Казахстане, Алматы, АстанеЛив 52 ДС лечение печени (Himalaya Liv 52 DS) |
Дневник |
-
В сравнение В закладки
Характеристики
| Общие | |
|---|---|
| Страна производителя | Индия |
Описание
Концентрация состава натуральных компонентов в Лив 52 ДС в 2 раза превышает состав обычного Лив 52.Комбинированный растительный препарат. Оказывает гепатопротекторное, антитоксическое, противовоспалительное, желчегонное, антиоксидантное, антианорексическое действие. Способствует улучшению процесса пищеварения и усвоения пищи.
Гепатопротекторное действие Лив. 52 обусловлено антиоксидантными и мембраностабилизирующими свойствами входящих в его состав компонентов. Препарат повышает уровень эндогенных токоферолов в гепатоцитах и уровень цитохрома Р450. Лив. 52 стимулирует биосинтез белков и фосфолипидов. Способствует восстановлению гепатоцитов, уменьшает дегенеративные, жировые и фиброзные изменения, усиливает внутриклеточный обмен.
Препарат регулирует уровень плазменных белков крови, нормализуя соотношение альбумин/глобулин. Обеспечивает нормализацию уровня плазменных трансаминаз, холестерина, триглицеридов, уменьшая проявления дислипидемии. Снижает показатели билирубина и щелочной фосфатазы. Повышает способность печени к депонированию гликогена.
Показания к употреблению Лив-52 ДС:
- Желтуха
- Гепатит А (инфекционный гепатит)
- Гепатит Б
- Гепатит С
- Гепатит D
- Гепатит Е
- Алкогольный гепатит
- Потеря аппетита
- Нервная анорексия
- Плохое пищеварение
- Ранний цирроз
- Жировая болезнь печени или стеатогепатят (стеатоз)
- Жировой гепатоз
- Мягкий запор (со сбросом слизи и липкой табуреткой)
- Воспаление желчного пузыря
- Белково-энергетическая недостаточность
- Гепатотоксичность, индуцированная химическими веществами, излучения, лекарства или химиотерапия
- Анорексия
Профилактика токсических поражений печени, вызываемых противотуберкулезными, противоопухолевыми, контрацептивными, антибактериальными, жаропонижающими медикаментами, химическими материалами, алкоголем.
Повышенная чувствительность к компонентам препарата; беременность; лактация.
С осторожностью: пациентам с острыми заболеваниями ЖКТ.
Лив 52 ДС лечение печени (Himalaya Liv 52 DS)
-
В сравнение В закладки
Характеристики
| Общие | |
|---|---|
| Страна производителя | Индия |
Описание
Концентрация состава натуральных компонентов в Лив 52 ДС в 2 раза превышает состав обычного Лив 52.Комбинированный растительный препарат. Оказывает гепатопротекторное, антитоксическое, противовоспалительное, желчегонное, антиоксидантное, антианорексическое действие. Способствует улучшению процесса пищеварения и усвоения пищи.
Гепатопротекторное действие Лив. 52 обусловлено антиоксидантными и мембраностабилизирующими свойствами входящих в его состав компонентов. Препарат повышает уровень эндогенных токоферолов в гепатоцитах и уровень цитохрома Р450. Лив. 52 стимулирует биосинтез белков и фосфолипидов. Способствует восстановлению гепатоцитов, уменьшает дегенеративные, жировые и фиброзные изменения, усиливает внутриклеточный обмен.
Препарат регулирует уровень плазменных белков крови, нормализуя соотношение альбумин/глобулин. Обеспечивает нормализацию уровня плазменных трансаминаз, холестерина, триглицеридов, уменьшая проявления дислипидемии. Снижает показатели билирубина и щелочной фосфатазы. Повышает способность печени к депонированию гликогена.
Показания к употреблению Лив-52 ДС:
- Желтуха
- Гепатит А (инфекционный гепатит)
- Гепатит Б
- Гепатит С
- Гепатит D
- Гепатит Е
- Алкогольный гепатит
- Потеря аппетита
- Нервная анорексия
- Плохое пищеварение
- Ранний цирроз
- Жировая болезнь печени или стеатогепатят (стеатоз)
- Жировой гепатоз
- Мягкий запор (со сбросом слизи и липкой табуреткой)
- Воспаление желчного пузыря
- Белково-энергетическая недостаточность
- Гепатотоксичность, индуцированная химическими веществами, излучения, лекарства или химиотерапия
- Анорексия
Профилактика токсических поражений печени, вызываемых противотуберкулезными, противоопухолевыми, контрацептивными, антибактериальными, жаропонижающими медикаментами, химическими материалами, алкоголем.
Повышенная чувствительность к компонентам препарата; беременность; лактация.
С осторожностью: пациентам с острыми заболеваниями ЖКТ.
|
| Страницы: | [1] |