-Рубрики
- Почему боли в печени (15)
- Боль печень и желчный пузырь (14)
- Боль в печени симптомы (14)
- Боли ниже печени (13)
- Как снять боль в печени (13)
- Боли в печени чем лечить (12)
- Симптомы боли печени у женщин (12)
- Боль в печени что делать (12)
- Какие признаки боли печени (11)
- Боль в районе печени (11)
- Боли в области печени (11)
- Признаки боли печени (11)
- Лекарство от боли в печени (11)
- Таблетки от боли в печени (11)
- Печень боль в боку (11)
- Боли при больной печени (11)
- Какие боли если болит печень (10)
- Боли в печени и поджелудочной (10)
- Боль в правом боку печень (10)
- Печень какие боли (9)
- Печень боли в спине (9)
- Печень головная боль (9)
- Боли в животе печень (9)
- Где боли печени (9)
- Печень боль суть (8)
- Боли в печени лечение (8)
- Острая боль в печени (8)
- Боли в правом подреберье печень (8)
- Боль в печени (8)
- Болит печень что выпить чтобы прошла боль (8)
- Боль справа печень (8)
- Причины боли в печени (8)
- Печень и желчные боли (7)
- Может ли боли печень (7)
- Симптомы боли печени у мужчин (7)
- Боли под печенью (7)
- Поджелудочная железа и печень боли (7)
- Сильная боль в печени (7)
- Боль в области печени причины (7)
- Боли в печени симптомы лечение (7)
- Боль в желудке и печени (7)
- Боли при циррозе печени (6)
- Диета при болях в печени (6)
- Боли когда болит печень (6)
- Боли при болезни печени (6)
- Боль печени после (5)
- Боли печени алкоголя (5)
- Признаки боли печени человека (4)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Другие рубрики в этом дневнике: Таблетки от боли в печени(11), Симптомы боли печени у мужчин(7), Симптомы боли печени у женщин(12), Сильная боль в печени(7), Причины боли в печени(8), Признаки боли печени человека(4), Признаки боли печени(11), Почему боли в печени(15), Поджелудочная железа и печень боли(7), Печень какие боли(9), Печень головная боль(9), Печень боль суть(8), Печень боль в боку(11), Печень боли в спине(9), Острая боль в печени(8), Может ли боли печень(7), Лекарство от боли в печени(11), Какие признаки боли печени(11), Какие боли если болит печень(10), Как снять боль в печени(13), Диета при болях в печени(6), Где боли печени(9), Боль справа печень(8), Боль печень и желчный пузырь(14), Боль печени после(5), Боль в районе печени(11), Боль в правом боку печень(10), Боль в печени что делать(12), Боль в печени симптомы(14), Боль в печени(8), Боль в области печени причины(7), Боль в желудке и печени(7), Болит печень что выпить чтобы прошла боль(8), Боли при циррозе печени(6), Боли при больной печени(11), Боли при болезни печени(6), Боли под печенью(7), Боли печени алкоголя(5), Боли ниже печени(13), Боли когда болит печень(6), Боли в правом подреберье печень(8), Боли в печени чем лечить(12), Боли в печени симптомы лечение(7), Боли в печени лечение(8), Боли в печени и поджелудочной(10), Боли в области печени(11), Боли в животе печень(9)
Карсил драже 35мг №180 |
Дневник |
Карсил драже 35мг №180
Цена действительна только при заказе на сайте. При заказе по телефону цены будут отличаться.
- Цена на Карсил у нас самая низкая по Москве
- Купить Карсил можно с доставкой на дом
- Доставка Карсил возможна на Завтра с 9:00 , смотрите раздел «доставка в день оформления заказа».
- Карсил инструкция по применению
- Карсил все формы
Карсил инструкция
Карсил драже Карсил
Действующее вещество
Расторопши пятнистой плодов экстракт
Состав
1 драже содержит:
Активное вещество: силимарина 35 мг.
Фармакологическое действие
Карсил - гепатопротектор. Получен из растения Silybum marianum. Оказывает гепатопротекторное и антиоксидантное действие. Лечебный эффект обусловлен воздействием на метаболизм гепатоцитов. Активирует синтез белков и ферментов в гепатоцитах, оказывает стабилизирующее воздействие на мембрану гепатоцитов, тормозит проникновение токсинов в клетки печени, ингибирует дистрофические процессы, потенцирует регенеративные процессы в печени.
Показания
В составе комплексной терапии:
- токсическое поражения печени;
- состояния после перенесенного острого гепатита;
- хронический гепатит невирусной этиологии;
- стеатоз печени (неалкогольный и алкогольный);
- цирроз печени;
- профилактика печеночных поражений при продолжительном приеме лекарств, алкоголя, хронической интоксикации (в т.ч. профессиональной).
Противопоказания
- гиперчувствительность к активному или любому из вспомогательных веществ препарата Карсил Форте;
- лактазная недостаточность, галактоземия или синдром мальабсорбции глюкозы/галактозы (наличие в составе препарата лактозы);
- целиакия (глютеновая энтеропатия) - наличие в составе препарата пшеничного крахмала;
- дети младше 12 лет.
С осторожностью: пациенты с гормональными нарушениями (эндометриоз, миома матки, карцинома молочной железы, яичников и матки, карцинома предстательной железы) - возможно проявление эстрогеноподобного эффекта силимарина.
Как принимать, курс приема и дозировка
Взрослым Карсил назначают по 1-2 драже 3 раза/сут. При необходимости суточная доза может быть увеличена до 12 драже (420 мг).
В профилактических целях препарат назначают в суточной дозе 2-3 драже (70-105 мг).
Продолжительность курса лечения составляет не менее 90 дней.
Детям в возрасте старше 12 лет препарат назначают в суточной дозе из расчета 5 мг/кг массы тела, разделенной на 2-3 приема.
Драже принимают внутрь не разжевывая.
Передозировка
Нет сообщений о случаях передозировки. При случайном приеме дозы, в несколько раз превышающей терапевтическую, необходимо вызвать рвоту, промыть желудок, принять активированный уголь и при необходимости провести симптоматическое лечение.
Специальные указания
В связи с вероятным эстрогеноподобным эффектом силимарина его следует применять с осторожностью у пациентов с гормональными нарушениями (эндометриоз, миома матки, карцинома молочной железы, яичника, матки и предстательной железы). В этих случаях необходима консультация специалиста.
Препарат не применяют для лечения острой интоксикации.
Препарат содержит в качестве вспомогательного вещества пшеничный крахмал.
Пшеничный крахмал может содержать глютен, но в незначительном количестве, и поэтому считается безопасным для пациентов с целиакией. Пациентам с аллергией на пшеницу (но не целиакией) не следует принимать этот препарат.
Лекарственное средство в качестве вспомогательного вещества содержит сахарозу. Пациентам с редкостной наследственной непереносимостью фруктозы, галактозы, глюкозо-галактозной мальабсорбцией или дефицитом сахарозы-изомальтазы не следует принимать препарат.
В состав Карсил форте капс 90 мг. №30 вспомогательных веществ препарата входит лактоза. Пациентам с редкой наследственной непереносимостью галактозы, лактазной недостаточностью Лаппа или синдромом мальабсорбции глюкозы-галактозы не следует принимать препарат. Пациентам с непереносимостью некоторых других сахаров необходимо проконсультироваться с врачом.
Условия хранения
Хранить в сухом и защищенном от света месте при температуре не выше 25 °С.
Карсил - это хороший выбор. Качество товаров, в том числе Карсил, проходят контроль качества нашими поставщиками. Купить Карсил Вы сможете на нашем сайте, нажав на кнопку "Добавить в корзину". Мы с удовольствием доставим Вам Карсил по любому адресу, в пределах зоны нашей доставки, указанные в разделе "Доставка", либо Вы можете заказать Карсил самовывозом.
Карсил драже 35мг №180
Цена действительна только при заказе на сайте. При заказе по телефону цены будут отличаться.
- Цена на Карсил у нас самая низкая по Москве
- Купить Карсил можно с доставкой на дом
- Доставка Карсил возможна на Завтра с 9:00 , смотрите раздел «доставка в день оформления заказа».
- Карсил инструкция по применению
- Карсил все формы
Карсил инструкция
Карсил драже Карсил
Действующее вещество
Расторопши пятнистой плодов экстракт
Состав
1 драже содержит:
Активное вещество: силимарина 35 мг.
Фармакологическое действие
Карсил - гепатопротектор. Получен из растения Silybum marianum. Оказывает гепатопротекторное и антиоксидантное действие. Лечебный эффект обусловлен воздействием на метаболизм гепатоцитов. Активирует синтез белков и ферментов в гепатоцитах, оказывает стабилизирующее воздействие на мембрану гепатоцитов, тормозит проникновение токсинов в клетки печени, ингибирует дистрофические процессы, потенцирует регенеративные процессы в печени.
Показания
В составе комплексной терапии:
- токсическое поражения печени;
- состояния после перенесенного острого гепатита;
- хронический гепатит невирусной этиологии;
- стеатоз печени (неалкогольный и алкогольный);
- цирроз печени;
- профилактика печеночных поражений при продолжительном приеме лекарств, алкоголя, хронической интоксикации (в т.ч. профессиональной).
Противопоказания
- гиперчувствительность к активному или любому из вспомогательных веществ препарата Карсил Форте;
- лактазная недостаточность, галактоземия или синдром мальабсорбции глюкозы/галактозы (наличие в составе препарата лактозы);
- целиакия (глютеновая энтеропатия) - наличие в составе препарата пшеничного крахмала;
- дети младше 12 лет.
С осторожностью: пациенты с гормональными нарушениями (эндометриоз, миома матки, карцинома молочной железы, яичников и матки, карцинома предстательной железы) - возможно проявление эстрогеноподобного эффекта силимарина.
Как принимать, курс приема и дозировка
Взрослым Карсил назначают по 1-2 драже 3 раза/сут. При необходимости суточная доза может быть увеличена до 12 драже (420 мг).
В профилактических целях препарат назначают в суточной дозе 2-3 драже (70-105 мг).
Продолжительность курса лечения составляет не менее 90 дней.
Детям в возрасте старше 12 лет препарат назначают в суточной дозе из расчета 5 мг/кг массы тела, разделенной на 2-3 приема.
Драже принимают внутрь не разжевывая.
Передозировка
Нет сообщений о случаях передозировки. При случайном приеме дозы, в несколько раз превышающей терапевтическую, необходимо вызвать рвоту, промыть желудок, принять активированный уголь и при необходимости провести симптоматическое лечение.
Специальные указания
В связи с вероятным эстрогеноподобным эффектом силимарина его следует применять с осторожностью у пациентов с гормональными нарушениями (эндометриоз, миома матки, карцинома молочной железы, яичника, матки и предстательной железы). В этих случаях необходима консультация специалиста.
Препарат не применяют для лечения острой интоксикации.
Препарат содержит в качестве вспомогательного вещества пшеничный крахмал.
Пшеничный крахмал может содержать глютен, но в незначительном количестве, и поэтому считается безопасным для пациентов с целиакией. Пациентам с аллергией на пшеницу (но не целиакией) не следует принимать этот препарат.
Лекарственное средство в качестве вспомогательного вещества содержит сахарозу. Пациентам с редкостной наследственной непереносимостью фруктозы, галактозы, глюкозо-галактозной мальабсорбцией или дефицитом сахарозы-изомальтазы не следует принимать препарат.
В состав Карсил форте капс 90 мг. №30 вспомогательных веществ препарата входит лактоза. Пациентам с редкой наследственной непереносимостью галактозы, лактазной недостаточностью Лаппа или синдромом мальабсорбции глюкозы-галактозы не следует принимать препарат. Пациентам с непереносимостью некоторых других сахаров необходимо проконсультироваться с врачом.
Условия хранения
Хранить в сухом и защищенном от света месте при температуре не выше 25 °С.
Карсил - это хороший выбор. Качество товаров, в том числе Карсил, проходят контроль качества нашими поставщиками. Купить Карсил Вы сможете на нашем сайте, нажав на кнопку "Добавить в корзину". Мы с удовольствием доставим Вам Карсил по любому адресу, в пределах зоны нашей доставки, указанные в разделе "Доставка", либо Вы можете заказать Карсил самовывозом.
|
Овесол - сеть аптек |
Дневник |
Овесол
таб. 250мг №40
таб. 250мг №40
Эвалар ЗАО
Фармакологическая группа
Состав и формы выпуска
В составе таблеток Овесол находится экстракт посевного овса, перечной мяты, корней куркумы и цветков бессмертника.
В состав капель Овесол входит водно-спиртовой раствор из экстракта травы посевного овса, перечной мяты, корней куркумы, цветков бессмертника и корней, травы володушки.
Препарат Овесол выпускается в виде капель во флаконе по 100, 50 или 30 мл и в виде таблеток по 0,25 г, 40 шт. в блистере, 1 блистер в картонной упаковке.
Овесол выпускают только в виде таблеток и капель, другой формы выпуска (например, свечи) не существует.
Фармакологическое действие
Взаимодействие
Свойства компонентов
Овесол является биологически активной добавкой, устраняющей застои желчи, растворяющей и выводящей конкременты в желчных путях.
Очищающее действие Овесола обусловлено натуральным составом специально подобранных компонентов. Посевной овес содержит аминокислоты, флавоноды, ферменты, сигмастерин, стероидные сапонины, а так же немало полезных микро- и макроэлементов. Экстракт способствует выведению токсинов.
Действующим веществом куркумы является эфирное масло и куркумин (желтый пигмент), которые обладают противовоспалительным и желчегонным действием, очищают от шлаков и токсинов печень, благодаря улучшению выработки и оттока желчи.
Володушка обладает противовоспалительным действием, содержит эфирные масла, дубильные вещества, аскорбиновую кислоту, сапонины, каротин, флавоноиды.
Благодаря содержащимся в бессмертнике полезным веществам, он усиливает выделение желчи, оказывает спазмолитическое действие, уменьшает застои желчи, нормализует функционирование печени.
Листья мяты содержат каротин, эфирные масла, бетаин, флавоноиды, терпеноиды. Экстракт повышает выделение желчи, снижает тонус мускулатуры желчевыводящих путей и кишечника.
Показания
Противопоказания
Применение при беременности и кормлении грудью
Способ применения и дозы
Принимается внутрь, во время приема пищи.
Инструкция на Овесол в таблетках: принимать 2 раза в течение дня по 1 таблетке. Курс приема – 20 дней.
Повторять курс приема необходимо в год 3-4 раза.
Перед тем, как принимать таблетки, обязательно проконсультируйтесь с врачом.
Овесол
таб. 250мг №40

таб. 250мг №40
Эвалар ЗАО
Фармакологическая группа
Состав и формы выпуска
В составе таблеток Овесол находится экстракт посевного овса, перечной мяты, корней куркумы и цветков бессмертника.
В состав капель Овесол входит водно-спиртовой раствор из экстракта травы посевного овса, перечной мяты, корней куркумы, цветков бессмертника и корней, травы володушки.
Препарат Овесол выпускается в виде капель во флаконе по 100, 50 или 30 мл и в виде таблеток по 0,25 г, 40 шт. в блистере, 1 блистер в картонной упаковке.
Овесол выпускают только в виде таблеток и капель, другой формы выпуска (например, свечи) не существует.
Фармакологическое действие
Взаимодействие
Свойства компонентов
Овесол является биологически активной добавкой, устраняющей застои желчи, растворяющей и выводящей конкременты в желчных путях.
Очищающее действие Овесола обусловлено натуральным составом специально подобранных компонентов. Посевной овес содержит аминокислоты, флавоноды, ферменты, сигмастерин, стероидные сапонины, а так же немало полезных микро- и макроэлементов. Экстракт способствует выведению токсинов.
Действующим веществом куркумы является эфирное масло и куркумин (желтый пигмент), которые обладают противовоспалительным и желчегонным действием, очищают от шлаков и токсинов печень, благодаря улучшению выработки и оттока желчи.
Володушка обладает противовоспалительным действием, содержит эфирные масла, дубильные вещества, аскорбиновую кислоту, сапонины, каротин, флавоноиды.
Благодаря содержащимся в бессмертнике полезным веществам, он усиливает выделение желчи, оказывает спазмолитическое действие, уменьшает застои желчи, нормализует функционирование печени.
Листья мяты содержат каротин, эфирные масла, бетаин, флавоноиды, терпеноиды. Экстракт повышает выделение желчи, снижает тонус мускулатуры желчевыводящих путей и кишечника.
Показания
Противопоказания
Применение при беременности и кормлении грудью
Способ применения и дозы
Принимается внутрь, во время приема пищи.
Инструкция на Овесол в таблетках: принимать 2 раза в течение дня по 1 таблетке. Курс приема – 20 дней.
Повторять курс приема необходимо в год 3-4 раза.
Перед тем, как принимать таблетки, обязательно проконсультируйтесь с врачом.
|
Что делать, если болит желудок |
Дневник |
Что делать, если болит желудок
Лайфхакер разобрался, когда на дискомфорт можно не обращать внимания, а когда надо звонить в скорую.
Если болит в левом боку, под рёбрами, скорее всего, виноват желудок. Он может давать о себе знать по целому ряду причин — как безопасных, так и не очень.
Но нередки случаи, когда боль сигналит о проблемах с совершенно другими органами.
Когда надо немедленно обращаться к врачу
Вызывайте скорую, если боль в области желудка — сильная и сопровождается следующими симптомами Abdominal Pain: What You Should Know :
- вы испытываете дискомфорт и стеснение в груди;
- вы предполагаете, что боль может быть связана с недавним ударом в живот;
- ваша температура выше 38 °С;
- присутствует постоянная рвота или рвота кровью;
- кожа на теле приобрела жёлтый цвет;
- вы испытываете проблемы с дыханием;
- вы беременны.
Скорая не нужна, но постарайтесь как можно быстрее попасть на приём к терапевту, если:
- боль не сильна, но длится 2–3 часа и дольше;
- живот чувствителен к прикосновениям;
- помимо боли, вы замечаете, что вам чаще обычного хочется в туалет, либо же боль усиливается, когда вы мочитесь.
Если тревожных симптомов нет, расслабьтесь.
Большинство болей в области желудка не опасны и, скорее всего, ваш случай — именно таков.
Тем не менее стоит понимать, что именно вызывает дискомфорт в верхней левой части живота, чтобы не пропустить опасные «звоночки».
Почему болит желудок
Вот несколько наиболее распространённых причин Stomach ache and abdominal pain .
1. Вы наглотались воздуха
Такое нередко случается, например, с любителями жевать жвачку. Лишний воздух в желудке способен вызвать спазмы его мускулатуры и боль.
Что с этим делать
Переждать. Боли из-за спазма желудка, как правило, не сильные и быстро проходят сами собой. Если они повторяются регулярно, обязательно обратитесь к терапевту или гастроэнтерологу. Он выяснит, почему воздух попадает в желудок, и подскажет, что с этим делать. Например, предложит отказаться от жвачки, сменить рацион или принимать лекарство, снижающее количество газов.
2. У вас желудочный (кишечный) грипп
Это просторечное название гастроэнтерита Gastroenteritis («Stomach Flu») — воспалительного процесса в желудке. Как правило, его возбудителями являются вирусные инфекции. Желудочный грипп, помимо дискомфорта в животе, сопровождается поносом, тошнотой, рвотой и повышением температуры — иногда незначительным.
Что с этим делать
Если желудочный грипп вызван вирусом, его лечат только симптоматически: не допускают обезвоживания, назначают противорвотные препараты. Однако диагностировать вирусный гастроэнтерит и назначать лечение может только врач. Не вздумайте заниматься самодеятельностью — вы можете ошибиться и ухудшить своё состояние.
3. Вы съели что-то не то
Есть и другие способы заработать гастроэнтерит:
- хлебнуть воды из грязного водоёма, в котором полно микроорганизмов-паразитов;
- выпить или съесть что-то, в чём содержались тяжёлые металлы — мышьяк, кадмий, свинец, ртуть;
- слишком увлечься кислыми продуктами — цитрусовыми или томатами;
- принимать некоторые лекарства — определённые антибиотики, антациды (средства, снижающие кислотность желудка), слабительные, препараты для химиотерапии.
Что с этим делать
Повторимся: при симптомах гастроэнтерита обязательно обращайтесь к терапевту. Бактериальная форма недуга лечится только антибиотиками. Другие виды требуют собственных стратегий лечения. Точно установить диагноз и назначить эффективную терапию сможет только квалифицированный медик.
4. У вас несварение желудка (диспепсия)
Так называют Common Causes of Stomach Ache ощущение переполненности, дискомфорта, которое возникает в желудке после еды. Это распространённая проблема, причём с ходу часто невозможно установить её причины. А они могут быть разными:
- переедание;
- плохо пережёванная пища;
- избыточное потребление алкоголя;
- хронические запоры;
- курение;
- стресс, усталость;
- приём лекарств — популярного аспирина и некоторых других обезболивающих, противозачаточных таблеток, некоторых видов антибиотиков, стероидов, препаратов для лечения щитовидной железы;
- заболевание, известное как синдром раздражённого кишечника;
- дисфункция щитовидной железы;
- диабет;
- рак желудка.
Что с этим делать
Как видите, у несварения желудка могут быть опасные причины, поэтому его нельзя оставлять без внимания. Если диспепсия повторяется регулярно, обязательно проконсультируйтесь с гастроэнтерологом.
5. У вас изжога
Она же — гастроэзофагеальный рефлюкс. Так называют состояние, при котором содержимое желудка вместе с кислым желудочным соком попадает в пищевод. Помимо дискомфорта в области желудка, человек чувствует жжение в середине груди.
Чаще всего изжога зависит от рациона: например, появляется после употребления кофе, газированных напитков, жирной и острой пищи. Но иногда она бывает первым симптомом серьёзных заболеваний — язвы желудка или пищевода, рака и даже инфаркта.
Что с этим делать
Если изжога — разовое явление, можно не беспокоиться. Но если она повторяется, да к тому же сопровождается другими симптомами — тошнотой, потерей аппетита, трудностями с глотанием, консультация с гастроэнтерологом обязательна.
6. У вас гастрит или язва желудка
Гастрит — это воспаление слизистой оболочки желудка. На начальных стадиях он сопровождается теми же симптомами, что и несварение, изжога или желудочный грипп, поэтому диагностировать собственно гастрит может только медик. Ощутимая боль появляется лишь в том случае, если слизистая оболочка уже сильно повреждена или гастрит перерос в язву желудка.
Что с этим делать
Идти с жалобами к гастроэнтерологу. Врач отправит вас на анализы, которые помогут установить правильный диагноз, и назначит эффективное лечение. Затягивать с этим в случае гастрита не стоит, поскольку он увеличивает Gastritis риск развития рака желудка.
7. У вас рак желудка
Диагностировать это опаснейшее заболевание на ранних стадиях сложно. Как и гастрит, рак прячется за невинными симптомами Signs and Symptoms of Stomach Cancer , среди которых:
- частая и длительная изжога;
- чувство переполненности желудка после еды, как при диспепсии;
- подташнивание, лёгкое слюнотечение;
- потеря аппетита.
Что с этим делать
Понимать, что любые регулярные симптомы игнорировать нельзя. Если есть дискомфорт и боли в области желудка (пусть они и не кажутся вам серьёзными), обязательно обратитесь к врачу.
7. У вас проблемы с другими органами
В левом подреберье находится не только желудок. Болеть может поджелудочная железа, желчные протоки, селезёнка, левая доля печени…
Кроме того, органы в брюшной полости тесно связаны: боль в одном отдаёт в другой. Поэтому, если появились сильные режущие, колющие ощущения в левом боку, это может быть:
- аппендицит;
- панкреатит (воспаление поджелудочной железы);
- холецистит (воспаление желчного пузыря);
- холангит (воспаление желчных протоков печени);
- цистит (воспаление мочевого пузыря);
- язва двенадцатиперстной кишки;
- почечнокаменная болезнь;
- колит и другие патологии толстого кишечника…
Что с этим делать
Не терпеть. Любые острые боли в районе желудка, особенно если они повторяются или, то угасая, то вновь появляясь, длятся дольше пары часов, — повод как можно быстрее навестить гастроэнтеролога. От этого визита может зависеть ваша жизнь. Не рискуйте.
Что делать, если болит желудок
Лайфхакер разобрался, когда на дискомфорт можно не обращать внимания, а когда надо звонить в скорую.
Если болит в левом боку, под рёбрами, скорее всего, виноват желудок. Он может давать о себе знать по целому ряду причин — как безопасных, так и не очень.
Но нередки случаи, когда боль сигналит о проблемах с совершенно другими органами.
Когда надо немедленно обращаться к врачу
Вызывайте скорую, если боль в области желудка — сильная и сопровождается следующими симптомами Abdominal Pain: What You Should Know :
- вы испытываете дискомфорт и стеснение в груди;
- вы предполагаете, что боль может быть связана с недавним ударом в живот;
- ваша температура выше 38 °С;
- присутствует постоянная рвота или рвота кровью;
- кожа на теле приобрела жёлтый цвет;
- вы испытываете проблемы с дыханием;
- вы беременны.
Скорая не нужна, но постарайтесь как можно быстрее попасть на приём к терапевту, если:
- боль не сильна, но длится 2–3 часа и дольше;
- живот чувствителен к прикосновениям;
- помимо боли, вы замечаете, что вам чаще обычного хочется в туалет, либо же боль усиливается, когда вы мочитесь.
Если тревожных симптомов нет, расслабьтесь.
Большинство болей в области желудка не опасны и, скорее всего, ваш случай — именно таков.
Тем не менее стоит понимать, что именно вызывает дискомфорт в верхней левой части живота, чтобы не пропустить опасные «звоночки».
Почему болит желудок
Вот несколько наиболее распространённых причин Stomach ache and abdominal pain .
1. Вы наглотались воздуха
Такое нередко случается, например, с любителями жевать жвачку. Лишний воздух в желудке способен вызвать спазмы его мускулатуры и боль.
Что с этим делать
Переждать. Боли из-за спазма желудка, как правило, не сильные и быстро проходят сами собой. Если они повторяются регулярно, обязательно обратитесь к терапевту или гастроэнтерологу. Он выяснит, почему воздух попадает в желудок, и подскажет, что с этим делать. Например, предложит отказаться от жвачки, сменить рацион или принимать лекарство, снижающее количество газов.
2. У вас желудочный (кишечный) грипп
Это просторечное название гастроэнтерита Gastroenteritis («Stomach Flu») — воспалительного процесса в желудке. Как правило, его возбудителями являются вирусные инфекции. Желудочный грипп, помимо дискомфорта в животе, сопровождается поносом, тошнотой, рвотой и повышением температуры — иногда незначительным.
Что с этим делать
Если желудочный грипп вызван вирусом, его лечат только симптоматически: не допускают обезвоживания, назначают противорвотные препараты. Однако диагностировать вирусный гастроэнтерит и назначать лечение может только врач. Не вздумайте заниматься самодеятельностью — вы можете ошибиться и ухудшить своё состояние.
3. Вы съели что-то не то
Есть и другие способы заработать гастроэнтерит:
- хлебнуть воды из грязного водоёма, в котором полно микроорганизмов-паразитов;
- выпить или съесть что-то, в чём содержались тяжёлые металлы — мышьяк, кадмий, свинец, ртуть;
- слишком увлечься кислыми продуктами — цитрусовыми или томатами;
- принимать некоторые лекарства — определённые антибиотики, антациды (средства, снижающие кислотность желудка), слабительные, препараты для химиотерапии.
Что с этим делать
Повторимся: при симптомах гастроэнтерита обязательно обращайтесь к терапевту. Бактериальная форма недуга лечится только антибиотиками. Другие виды требуют собственных стратегий лечения. Точно установить диагноз и назначить эффективную терапию сможет только квалифицированный медик.
4. У вас несварение желудка (диспепсия)
Так называют Common Causes of Stomach Ache ощущение переполненности, дискомфорта, которое возникает в желудке после еды. Это распространённая проблема, причём с ходу часто невозможно установить её причины. А они могут быть разными:
- переедание;
- плохо пережёванная пища;
- избыточное потребление алкоголя;
- хронические запоры;
- курение;
- стресс, усталость;
- приём лекарств — популярного аспирина и некоторых других обезболивающих, противозачаточных таблеток, некоторых видов антибиотиков, стероидов, препаратов для лечения щитовидной железы;
- заболевание, известное как синдром раздражённого кишечника;
- дисфункция щитовидной железы;
- диабет;
- рак желудка.
Что с этим делать
Как видите, у несварения желудка могут быть опасные причины, поэтому его нельзя оставлять без внимания. Если диспепсия повторяется регулярно, обязательно проконсультируйтесь с гастроэнтерологом.
5. У вас изжога
Она же — гастроэзофагеальный рефлюкс. Так называют состояние, при котором содержимое желудка вместе с кислым желудочным соком попадает в пищевод. Помимо дискомфорта в области желудка, человек чувствует жжение в середине груди.
Чаще всего изжога зависит от рациона: например, появляется после употребления кофе, газированных напитков, жирной и острой пищи. Но иногда она бывает первым симптомом серьёзных заболеваний — язвы желудка или пищевода, рака и даже инфаркта.
Что с этим делать
Если изжога — разовое явление, можно не беспокоиться. Но если она повторяется, да к тому же сопровождается другими симптомами — тошнотой, потерей аппетита, трудностями с глотанием, консультация с гастроэнтерологом обязательна.
6. У вас гастрит или язва желудка
Гастрит — это воспаление слизистой оболочки желудка. На начальных стадиях он сопровождается теми же симптомами, что и несварение, изжога или желудочный грипп, поэтому диагностировать собственно гастрит может только медик. Ощутимая боль появляется лишь в том случае, если слизистая оболочка уже сильно повреждена или гастрит перерос в язву желудка.
Что с этим делать
Идти с жалобами к гастроэнтерологу. Врач отправит вас на анализы, которые помогут установить правильный диагноз, и назначит эффективное лечение. Затягивать с этим в случае гастрита не стоит, поскольку он увеличивает Gastritis риск развития рака желудка.
7. У вас рак желудка
Диагностировать это опаснейшее заболевание на ранних стадиях сложно. Как и гастрит, рак прячется за невинными симптомами Signs and Symptoms of Stomach Cancer , среди которых:
- частая и длительная изжога;
- чувство переполненности желудка после еды, как при диспепсии;
- подташнивание, лёгкое слюнотечение;
- потеря аппетита.
Что с этим делать
Понимать, что любые регулярные симптомы игнорировать нельзя. Если есть дискомфорт и боли в области желудка (пусть они и не кажутся вам серьёзными), обязательно обратитесь к врачу.
7. У вас проблемы с другими органами
В левом подреберье находится не только желудок. Болеть может поджелудочная железа, желчные протоки, селезёнка, левая доля печени…
Кроме того, органы в брюшной полости тесно связаны: боль в одном отдаёт в другой. Поэтому, если появились сильные режущие, колющие ощущения в левом боку, это может быть:
- аппендицит;
- панкреатит (воспаление поджелудочной железы);
- холецистит (воспаление желчного пузыря);
- холангит (воспаление желчных протоков печени);
- цистит (воспаление мочевого пузыря);
- язва двенадцатиперстной кишки;
- почечнокаменная болезнь;
- колит и другие патологии толстого кишечника…
Что с этим делать
Не терпеть. Любые острые боли в районе желудка, особенно если они повторяются или, то угасая, то вновь появляясь, длятся дольше пары часов, — повод как можно быстрее навестить гастроэнтеролога. От этого визита может зависеть ваша жизнь. Не рискуйте.
|
БОЛЬ В ПЕЧЕНИ |
Дневник |
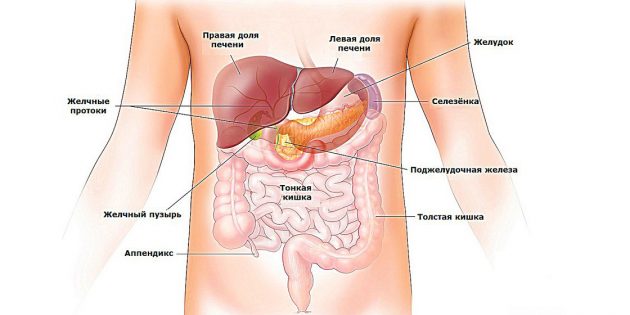
БОЛЬ В ПЕЧЕНИ . Локализация
БОЛЬ В ПЕЧЕНИ . Локализация
Боли под печенью
Боли под печенью, то есть в нижнем правом квадранте живота могут свидетельствовать не только о патологиях самого органа, но и являться симптомом следующих заболеваний:
Воспаление аппендикса.
Воспалительный процесс в мочеточнике.
Гинекологические заболевания у женщин (внематочная беременность воспаление придатков).
Холецистит.
Заболевания кишечника.
Боли под печенью, особенно острые, сопровождающиеся температурой, тошнотой, прежде всего могут свидетельствовать об аппендиците. Характерными признаками воспаленного аппендикса являются:
Точная локализация боли, что нетипично для печеночных патологий.
Боль не меняет интенсивности на протяжении нескольких часов.
Боль может переместиться в область пупка.
Также они могут быть связаны с язвенным колитом, гранулематозным энтеритом (болезнью Крона), глистной инвазией, амебиазом, пояснично-крестцовым остеохондрозом, мочекаменной болезнью. Среди гинекологических заболеваний, для которых характерна боль в этой области, можно назвать трубную (внематочную) беременность, кисты или опухоли яичников, хламидиоз или трихомониаз, эндометриоз.
Боль в печени после антибиотиков
Боль в печени после антибиотиков развивается по причине того, что лекарственное средство воспринимается органом как токсин, когда происходит его утилизация, но порой взаимодействие печени и препарата бывает неравным. Механизм обезвреживания медикамента следующий:
Преобразование антибиотиков происходит с помощью ферментов, в результате чего образуются метаболиты – как активные, так и неактивные, поражающие паренхиму печени. Таким образом, повреждение наносит не сам препарат, а продукты его распада.
Печень старается нейтрализовать метаболиты, связывая их глутатионом и другими веществами, что несколько снижает токсичное воздействие и боли в печени после антибиотиков.
Печень пытается вывести обработанные, связанные метаболиты с помощью мочи и желчи. Метаболиты способны изменить консистенцию желчи, делая ее более густой и вязкой (сладж-синдром), что вызывает застой, нарушение оттока и воспаление.
Боль в печени после антибиотиков развивается по причине острого медикаментозного гепатита, который формируется через 5-7 дней после начала применения антибиотиков. Опасность лекарственного гепатита заключается в том, что клинически он похож на классический острый гепатит. Признаки практически идентичны – желтизна кожных покровов, тошнота, вялость, слабые боли в правом подреберье, темная моча, обесцвеченный кал. Как только препарат отменяется, видна положительная динамика, которая нехарактерна для истинного гепатита в острой форме. Холестаз, синдром сгущения желчи и даже желчную колику могут вызвать препараты из группы макролидов, цефалоспоринов, пенициллинов.
Боль в печени после алкоголя
Печень способна достаточно долго «терпеть» алкогольную нагрузку, поэтому боли в печени после алкоголя свидетельствуют об острой интоксикации организма либо о том, что скрытое перерождение паренхимы в фиброзную ткань перешло в терминальную стадию. Печень перерабатывает алкоголь с помощью специфических ферментов – алкогольдегидрогеназ, которые расщепляют спирт до ацетальдегидов, являющихся сильными токсинами. Далее печень старается вывести ацетальдегиды, но для всего процесса обработки ей требуется время. На переработку 10 граммов спиртного напитка в 40 градусов, печени требуется целый час. Если человек употребляет гораздо больше и чаще, боли в печени после алкоголя неизбежны, поскольку орган просто не в состоянии трудиться с подобной скоростью. Развивается патологическое состояние – жировое перерождение (инфильтрация) тканей, поскольку вместо того, чтобы обрабатывать липидные соединения, печень борется с алкогольной атакой. Регенеративные ресурсы печени истощаются, развивается алкогольный гепатит, цирроз, затем печеночная недостаточность.
Тошнота и боль в печени
Тошнота и боль в печени – это два «неразлучных» спутника, которые характерны для многих заболеваний гепатобилиарной системы. Гепатит – как медикаментозный, так и вирусный, алкогольный, а также холецистит, камни в желчном пузыре и другие заболевания печени и желчевыводящих путей сопровождаются тупой или острой болью и тошнотой. Они являются признаком обострения болезни, особенно это характерно для гепатитов и цирроза в терминальной стадии. Тошнота может быть упорной, постоянной, что говорит об активном процессе воспаления и перерождения паренхимы печени. Если указанные симптомы сочетаются с желтым оттенком кожных покровов и зудом – это признак сильного обострения, что требует немедленного обращения к врачу. Также ощущение подташнивания, а затем и ноющая боль типичны для лекарственного гепатита и обострения холецистита. Тошнота и боль в печени в сочетании с ознобом, лихорадкой, профузным (обильным) потом свидетельствует о возможной желчекаменной болезни. Периодически появляющаяся тошнота и боль в печени при отсутствии патологических функциональных изменений могут быть следствием банального переедания, особенно, если в меню были жирные, копченые и острые блюда.
Боль в печени после еды
Боль в печени после еды возникает лишь тогда, когда есть проблемы в гепатобилиарной системе, то есть, нарушена функция печени и желчевыводящих путей. Нормальная печень довольно работоспособна и может перенести любую пищевую нагрузку, разумеется, однократную. Для печени, впрочем, как и для любого другого органа или системы человеческого организма, большое значение имеет здоровый, сбалансированный рацион питания. Важно и количество пищи, и ее состав, и сочетание веществ, которые содержатся в продуктах. Боль в печени после еды может возникать при злоупотреблении тяжелыми жирами, то есть пищей, содержащей животные жиры – мясо, жирные бульоны, а также любая сдоба на сливочном масле, торты или пирожные. Также печень не очень «любит» злоупотребления кислыми и острыми продуктами, в том числе и растительного происхождения – чеснок, редис, горчица, щавель, хрен, маринады, острые соленья. Боль в печени после еды может развиваться и по причине застоя желчи, тогда речь идет не о заболевании печени, а о состоянии желчного пузыря и желчных протоков.
Боли в печени при беременности
Беременность означает серьезные изменения в организме женщины, в том числе в белковом, углеводном и жировом метаболизме, что может дать дополнительную нагрузку на печень. Боли в печени при беременности чаще всего связаны со снижением детоксикационной активности органа, реже с хроническими, срытыми патологиями или злоупотреблением жирной, острой пищи. Любой болезненный симптом настораживает будущую маму, ведь болезнь может сказаться на состоянии плода. Это напрямую касается и болей в области правого подреберья. Боли в печени при беременности, не связанные с внешними воздействиями (пища, физическая перегрузка) могут указывать на холестаз, скрытый гепатит, желчекаменную болезнь. Любая из этих патологий является серьезной угрозой для процесса вынашивания ребенка, кроме того и острый гепатит, и сужение желчных протоков провоцируют ранний токсикоз беременных. Следует отметить, что гепатиты А или В не передаются малышу, они скорее играют патологическую роль во внутриутробном развитии и оказывают влияние на состояния матери во время беременности. Гепатит С, который называют «ласковым убийцей» не проявляется болевыми симптомами, но может быть смертельно опасен для плода и самой матери. Боли при беременности могут быть связаны с кардиопатологией, когда выявляется недостаточность трехстворчатого или митрального клапана. Практически все 100% беременных проходят диспансеризацию при постановке на учет в женской консультации, поэтому угрожающие патологии внутренних органов и систем, как правило, выявляются на ранних сроках беременности. Боли при беременности, проявляющиеся позже, скорее свидетельствуют о том, что нарушен режим питания либо организм матери подвергся вирусной инфекции. Все тревожные симптомы требуют немедленного обращения к лечащему врачу для проведения адекватной терапии.
Рекомендации
При возникновении резкой, сильной, тупой, ноющей или острой боли в печени, тем более если у вас наблюдается тошнота, температура, печень увеличена, необходимо обратиться к гастроэнтерологу, гепатологу или онкологу. И незамедлительно пройти ультразвуковое исследование, с помощью которого врач поймёт, что делать, если болит печень и назначит соответствующее лечение, скажет, какие лекарства и таблетки показаны именно в вашем случае.
БОЛЬ В ПЕЧЕНИ . Локализация

БОЛЬ В ПЕЧЕНИ . Локализация
Боли под печенью
Боли под печенью, то есть в нижнем правом квадранте живота могут свидетельствовать не только о патологиях самого органа, но и являться симптомом следующих заболеваний:
Воспаление аппендикса.
Воспалительный процесс в мочеточнике.
Гинекологические заболевания у женщин (внематочная беременность воспаление придатков).
Холецистит.
Заболевания кишечника.
Боли под печенью, особенно острые, сопровождающиеся температурой, тошнотой, прежде всего могут свидетельствовать об аппендиците. Характерными признаками воспаленного аппендикса являются:
Точная локализация боли, что нетипично для печеночных патологий.
Боль не меняет интенсивности на протяжении нескольких часов.
Боль может переместиться в область пупка.
Также они могут быть связаны с язвенным колитом, гранулематозным энтеритом (болезнью Крона), глистной инвазией, амебиазом, пояснично-крестцовым остеохондрозом, мочекаменной болезнью. Среди гинекологических заболеваний, для которых характерна боль в этой области, можно назвать трубную (внематочную) беременность, кисты или опухоли яичников, хламидиоз или трихомониаз, эндометриоз.
Боль в печени после антибиотиков
Боль в печени после антибиотиков развивается по причине того, что лекарственное средство воспринимается органом как токсин, когда происходит его утилизация, но порой взаимодействие печени и препарата бывает неравным. Механизм обезвреживания медикамента следующий:
Преобразование антибиотиков происходит с помощью ферментов, в результате чего образуются метаболиты – как активные, так и неактивные, поражающие паренхиму печени. Таким образом, повреждение наносит не сам препарат, а продукты его распада.
Печень старается нейтрализовать метаболиты, связывая их глутатионом и другими веществами, что несколько снижает токсичное воздействие и боли в печени после антибиотиков.
Печень пытается вывести обработанные, связанные метаболиты с помощью мочи и желчи. Метаболиты способны изменить консистенцию желчи, делая ее более густой и вязкой (сладж-синдром), что вызывает застой, нарушение оттока и воспаление.
Боль в печени после антибиотиков развивается по причине острого медикаментозного гепатита, который формируется через 5-7 дней после начала применения антибиотиков. Опасность лекарственного гепатита заключается в том, что клинически он похож на классический острый гепатит. Признаки практически идентичны – желтизна кожных покровов, тошнота, вялость, слабые боли в правом подреберье, темная моча, обесцвеченный кал. Как только препарат отменяется, видна положительная динамика, которая нехарактерна для истинного гепатита в острой форме. Холестаз, синдром сгущения желчи и даже желчную колику могут вызвать препараты из группы макролидов, цефалоспоринов, пенициллинов.
Боль в печени после алкоголя
Печень способна достаточно долго «терпеть» алкогольную нагрузку, поэтому боли в печени после алкоголя свидетельствуют об острой интоксикации организма либо о том, что скрытое перерождение паренхимы в фиброзную ткань перешло в терминальную стадию. Печень перерабатывает алкоголь с помощью специфических ферментов – алкогольдегидрогеназ, которые расщепляют спирт до ацетальдегидов, являющихся сильными токсинами. Далее печень старается вывести ацетальдегиды, но для всего процесса обработки ей требуется время. На переработку 10 граммов спиртного напитка в 40 градусов, печени требуется целый час. Если человек употребляет гораздо больше и чаще, боли в печени после алкоголя неизбежны, поскольку орган просто не в состоянии трудиться с подобной скоростью. Развивается патологическое состояние – жировое перерождение (инфильтрация) тканей, поскольку вместо того, чтобы обрабатывать липидные соединения, печень борется с алкогольной атакой. Регенеративные ресурсы печени истощаются, развивается алкогольный гепатит, цирроз, затем печеночная недостаточность.
Тошнота и боль в печени
Тошнота и боль в печени – это два «неразлучных» спутника, которые характерны для многих заболеваний гепатобилиарной системы. Гепатит – как медикаментозный, так и вирусный, алкогольный, а также холецистит, камни в желчном пузыре и другие заболевания печени и желчевыводящих путей сопровождаются тупой или острой болью и тошнотой. Они являются признаком обострения болезни, особенно это характерно для гепатитов и цирроза в терминальной стадии. Тошнота может быть упорной, постоянной, что говорит об активном процессе воспаления и перерождения паренхимы печени. Если указанные симптомы сочетаются с желтым оттенком кожных покровов и зудом – это признак сильного обострения, что требует немедленного обращения к врачу. Также ощущение подташнивания, а затем и ноющая боль типичны для лекарственного гепатита и обострения холецистита. Тошнота и боль в печени в сочетании с ознобом, лихорадкой, профузным (обильным) потом свидетельствует о возможной желчекаменной болезни. Периодически появляющаяся тошнота и боль в печени при отсутствии патологических функциональных изменений могут быть следствием банального переедания, особенно, если в меню были жирные, копченые и острые блюда.
Боль в печени после еды
Боль в печени после еды возникает лишь тогда, когда есть проблемы в гепатобилиарной системе, то есть, нарушена функция печени и желчевыводящих путей. Нормальная печень довольно работоспособна и может перенести любую пищевую нагрузку, разумеется, однократную. Для печени, впрочем, как и для любого другого органа или системы человеческого организма, большое значение имеет здоровый, сбалансированный рацион питания. Важно и количество пищи, и ее состав, и сочетание веществ, которые содержатся в продуктах. Боль в печени после еды может возникать при злоупотреблении тяжелыми жирами, то есть пищей, содержащей животные жиры – мясо, жирные бульоны, а также любая сдоба на сливочном масле, торты или пирожные. Также печень не очень «любит» злоупотребления кислыми и острыми продуктами, в том числе и растительного происхождения – чеснок, редис, горчица, щавель, хрен, маринады, острые соленья. Боль в печени после еды может развиваться и по причине застоя желчи, тогда речь идет не о заболевании печени, а о состоянии желчного пузыря и желчных протоков.
Боли в печени при беременности
Беременность означает серьезные изменения в организме женщины, в том числе в белковом, углеводном и жировом метаболизме, что может дать дополнительную нагрузку на печень. Боли в печени при беременности чаще всего связаны со снижением детоксикационной активности органа, реже с хроническими, срытыми патологиями или злоупотреблением жирной, острой пищи. Любой болезненный симптом настораживает будущую маму, ведь болезнь может сказаться на состоянии плода. Это напрямую касается и болей в области правого подреберья. Боли в печени при беременности, не связанные с внешними воздействиями (пища, физическая перегрузка) могут указывать на холестаз, скрытый гепатит, желчекаменную болезнь. Любая из этих патологий является серьезной угрозой для процесса вынашивания ребенка, кроме того и острый гепатит, и сужение желчных протоков провоцируют ранний токсикоз беременных. Следует отметить, что гепатиты А или В не передаются малышу, они скорее играют патологическую роль во внутриутробном развитии и оказывают влияние на состояния матери во время беременности. Гепатит С, который называют «ласковым убийцей» не проявляется болевыми симптомами, но может быть смертельно опасен для плода и самой матери. Боли при беременности могут быть связаны с кардиопатологией, когда выявляется недостаточность трехстворчатого или митрального клапана. Практически все 100% беременных проходят диспансеризацию при постановке на учет в женской консультации, поэтому угрожающие патологии внутренних органов и систем, как правило, выявляются на ранних сроках беременности. Боли при беременности, проявляющиеся позже, скорее свидетельствуют о том, что нарушен режим питания либо организм матери подвергся вирусной инфекции. Все тревожные симптомы требуют немедленного обращения к лечащему врачу для проведения адекватной терапии.
Рекомендации
При возникновении резкой, сильной, тупой, ноющей или острой боли в печени, тем более если у вас наблюдается тошнота, температура, печень увеличена, необходимо обратиться к гастроэнтерологу, гепатологу или онкологу. И незамедлительно пройти ультразвуковое исследование, с помощью которого врач поймёт, что делать, если болит печень и назначит соответствующее лечение, скажет, какие лекарства и таблетки показаны именно в вашем случае.
|
Боль в животе - Азбука здоровья |
Дневник |
Боль в животе – это боль, которую вы ощущаете где-то между грудью и областью паха. Эта часть тела называется областью живота.
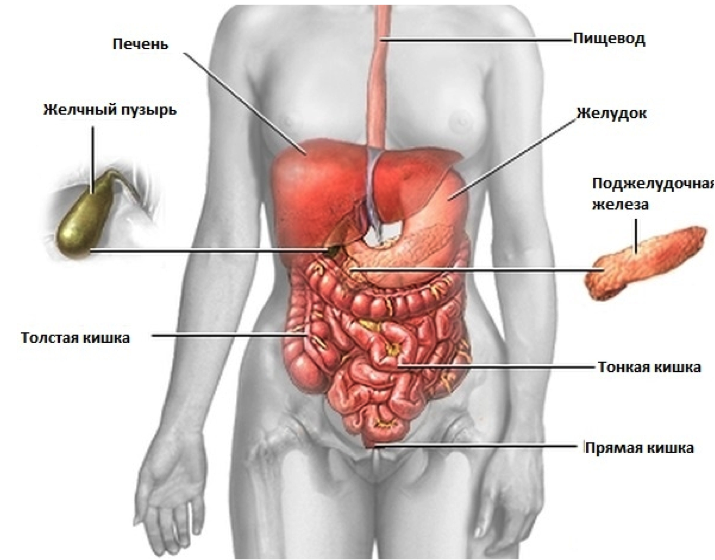
Органы живота: пищевод, желудок, толстый и тонкий кишечник, печень, желчный пузырь и поджелудочная железа преобразовывают питательные компоненты пищи в энергию и расщепляют непитательные компоненты пищи в отходы, которые затем выводятся из организма.
Обсуждения
Практически каждый из нас хоть раз в жизни испытывал боль в животе. В большинстве случаев она не вызвана серьезными медицинскими проблемами.
Интенсивность боли не всегда отражает серьезность состояния, в результате которого возникла боль. Например, вы можете ощущать сильную боль или спазмы в животе при чрезмерном газообразовании или при вирусном гастроэнтерите.
Другие способы описания боли в животе:
Боль может быть разлитой, это означает, что вы ощущаете ее в большей половине области живота. Такое состояние более характерно для вирусных заболеваний желудка, расстройства желудка или чрезмерного газообразования. Если боль прогрессирует и становится интенсивной, она может быть вызвана непроходимостью кишечника.
Схваткообразная боль, как правило, не страшна и, скорее всего, бывает связана с избыточным газообразованием и вздутием живота. Это часто сопровождается диареей. К более тревожным симптомам относится боль, которая возникает часто, длится более 24 часов или протекает с лихорадкой.
Коликообразными называются боли, которые протекают волнообразно. Они обычно начинаются и заканчиваются внезапно и часто обусловлены серьезными причинами. Камни в почках и желчном пузыре являются распространенными причинами этого типа боли в животе.
Причины
Множество различных заболеваний могут вызвать боль в животе. Всегда необходимо знать, когда вам нужно обратиться за неотложной медицинской помощью. Иногда при длительном сохранении симптомов вам обязательно необходимо вызвать врача.
К наименее серьезным причинам боли в животе относятся:
Другие более грозные причины:
- Аппендицит
- Аневризма брюшной аорты
- Непроходимость или обструкция кишечника
- Рак желудка, толстой кишки и других органов
- Каменный и бескаменный холецистит (воспаление желчного пузыря)
- Нарушение кровоснабжения кишечника (ишемия кишечника)
- Дивертикулит
- Изжога, нарушение пищеварения или желудочно-пищеводный рефлюкс (ГЭРБ)
- Воспалительные заболевания кишечника (болезнь Крона или язвенный колит)
- Камни в почках
- Панкреатит (воспаление поджелудочной железы)
- Язвы
Иногда, боль в животе может быть связана с проблемами в других областях вашего организма, например, с областью груди или тазовой областью. Например, боль в животе может возникнуть при следующих состояниях:
Уход на дому
При легких болях в животе могут быть полезными следующие советы:
Пейте больше воды или другой жидкости.
Избегайте приема твердой пищи в течение первых нескольких часов.
Если у вас была рвота, подождите в течение 6 часов, а затем съешьте небольшое количество таких продуктов, как рис, яблочное пюре или сухие печенья. Избегайте молочных продуктов.
Если боль локализуется в верхней части живота и возникает после приема пищи, могут помочь антациды, особенно, если вы ощущаете изжогу или расстройство желудка. Избегайте цитрусовых, продуктов с высоким содержанием жиров, жареной или жирной пищи, томатов, кофеина, алкоголя и газированных напитков.
Избегайте приема аспирина, ибупрофена или других противовоспалительных препаратов и наркотических обезболивающих без назначения вашего лечащего врача. Если вы уверены, что боль в животе не связана с каким-либо заболеванием печени, вы можете попробовать принять обезболивающее средство на основе ацетаминофена.
Когда необходимо обратиться к врачу
Немедленно обратиться за неотложной медицинской помощью в следующих случаях:
- В настоящее время вы проходите курс терапии от рака
- Не можете испражняться, особенно, если у вас также имеется рвота
- У вас рвота с кровью или кровь в стуле (особенно, темно-бордового или черного цвета)
- Боль в груди, шее или в плече
- Внезапно возникшая резкая боль в животе
- Боль в области лопаток или между ними наряду с тошнотой
- Живот напряженный и болезненный
- Вы беременны или можете быть беременны
- У вас недавно была травма живота
- Имеется затрудненное дыхание
Обратитесь к врачу в следующих ситуациях:
- Дискомфорт в области живота, который длится 1 неделю или дольше
- Боль в животе не проходит в течение 24 - 48 часов, усиливается или сочетается с тошнотой и рвотой
- Вздутие живота, сохраняющееся более 2 дней
- Ощущение жжения при мочеиспускании или частое мочеиспускание
- Диарея в течение более 5 дней
- Боль в животе, сочетающаяся с лихорадкой (более 37,7°С для взрослых или 38°С для детей)
- Потеря аппетита
- Длительное кровотечение из влагалища
- Необъяснимая потеря веса
Чего ожидать от визита к врачу
Врач будет проводить осмотр и задавать вопросы о ваших симптомах и истории заболевания. Специфические симптомы, расположение боли и уточнение времени ее возникновения могут помочь врачу установить причину возникновения болей в животе.
Вам могут быть заданы следующие вопросы:
- В каком месте вы ощущаете боль?
- Является ли боль разлитой или она сосредоточена определенном месте?
- Распространяется ли боль в спину, пах или вниз к ногам?
- Боль сильная, острая или схваткообразная?
- Боль сохраняется постоянно или исчезает на время и появляется вновь?
- Просыпаетесь ли вы по ночам из-за боли?
- Были ли у вас раньше подобные боли? Если да, то как долго они длились?
- Когда возникает боль? Например, после еды или во время менструации?
- Что способствует ухудшению боли? Например, питание, стресс или нахождение в положении лежа?
- Что способствует облегчению боли? Например, употребление молока, опорожнение кишечника или прием антацидов?
- Какие лекарства вы принимаете?
- Были ли у вас недавно травмы?
- Вы беременны?
- Какие еще симптомы вас беспокоят?
Для диагностики заболевания могут быть проведены следующие обследования:
- Клизма с применением бария
- Анализы крови, мочи и кала
- Компьютерная томография (КТ)
- Колоноскопия или ректороманоскопия
- Электрокардиография (ЭКГ)
- УЗИ органов брюшной полости
- Серия рентгенологических снимков пищевода и кишечника
- Обзорная рентгенография органов брюшной полости
Профилактика
Следование нижеперечисленным советам может помочь предотвратить возникновение болей в животе:
- Избегайте приема жирной или жареной пищи.
- Каждый день пейте много воды.
- Ешьте небольшими порциями, но часто.
- Регулярно занимайтесь физическими упражнениями.
- Ограничьте употребление продуктов, стимулирующих избыточное газообразование.
- Убедитесь, что ваши блюда сбалансированы и содержат клетчатку. Ешьте много фруктов и овощей.
Cинонимы
Боль в животе; Кишечные колики; Боль в желудке.
Боль в животе – это боль, которую вы ощущаете где-то между грудью и областью паха. Эта часть тела называется областью живота.

Органы живота: пищевод, желудок, толстый и тонкий кишечник, печень, желчный пузырь и поджелудочная железа преобразовывают питательные компоненты пищи в энергию и расщепляют непитательные компоненты пищи в отходы, которые затем выводятся из организма.
Обсуждения
Практически каждый из нас хоть раз в жизни испытывал боль в животе. В большинстве случаев она не вызвана серьезными медицинскими проблемами.
Интенсивность боли не всегда отражает серьезность состояния, в результате которого возникла боль. Например, вы можете ощущать сильную боль или спазмы в животе при чрезмерном газообразовании или при вирусном гастроэнтерите.
Другие способы описания боли в животе:
Боль может быть разлитой, это означает, что вы ощущаете ее в большей половине области живота. Такое состояние более характерно для вирусных заболеваний желудка, расстройства желудка или чрезмерного газообразования. Если боль прогрессирует и становится интенсивной, она может быть вызвана непроходимостью кишечника.
Схваткообразная боль, как правило, не страшна и, скорее всего, бывает связана с избыточным газообразованием и вздутием живота. Это часто сопровождается диареей. К более тревожным симптомам относится боль, которая возникает часто, длится более 24 часов или протекает с лихорадкой.
Коликообразными называются боли, которые протекают волнообразно. Они обычно начинаются и заканчиваются внезапно и часто обусловлены серьезными причинами. Камни в почках и желчном пузыре являются распространенными причинами этого типа боли в животе.
Причины
Множество различных заболеваний могут вызвать боль в животе. Всегда необходимо знать, когда вам нужно обратиться за неотложной медицинской помощью. Иногда при длительном сохранении симптомов вам обязательно необходимо вызвать врача.
К наименее серьезным причинам боли в животе относятся:
Другие более грозные причины:
- Аппендицит
- Аневризма брюшной аорты
- Непроходимость или обструкция кишечника
- Рак желудка, толстой кишки и других органов
- Каменный и бескаменный холецистит (воспаление желчного пузыря)
- Нарушение кровоснабжения кишечника (ишемия кишечника)
- Дивертикулит
- Изжога, нарушение пищеварения или желудочно-пищеводный рефлюкс (ГЭРБ)
- Воспалительные заболевания кишечника (болезнь Крона или язвенный колит)
- Камни в почках
- Панкреатит (воспаление поджелудочной железы)
- Язвы
Иногда, боль в животе может быть связана с проблемами в других областях вашего организма, например, с областью груди или тазовой областью. Например, боль в животе может возникнуть при следующих состояниях:
Уход на дому
При легких болях в животе могут быть полезными следующие советы:
Пейте больше воды или другой жидкости.
Избегайте приема твердой пищи в течение первых нескольких часов.
Если у вас была рвота, подождите в течение 6 часов, а затем съешьте небольшое количество таких продуктов, как рис, яблочное пюре или сухие печенья. Избегайте молочных продуктов.
Если боль локализуется в верхней части живота и возникает после приема пищи, могут помочь антациды, особенно, если вы ощущаете изжогу или расстройство желудка. Избегайте цитрусовых, продуктов с высоким содержанием жиров, жареной или жирной пищи, томатов, кофеина, алкоголя и газированных напитков.
Избегайте приема аспирина, ибупрофена или других противовоспалительных препаратов и наркотических обезболивающих без назначения вашего лечащего врача. Если вы уверены, что боль в животе не связана с каким-либо заболеванием печени, вы можете попробовать принять обезболивающее средство на основе ацетаминофена.
Когда необходимо обратиться к врачу
Немедленно обратиться за неотложной медицинской помощью в следующих случаях:
- В настоящее время вы проходите курс терапии от рака
- Не можете испражняться, особенно, если у вас также имеется рвота
- У вас рвота с кровью или кровь в стуле (особенно, темно-бордового или черного цвета)
- Боль в груди, шее или в плече
- Внезапно возникшая резкая боль в животе
- Боль в области лопаток или между ними наряду с тошнотой
- Живот напряженный и болезненный
- Вы беременны или можете быть беременны
- У вас недавно была травма живота
- Имеется затрудненное дыхание
Обратитесь к врачу в следующих ситуациях:
- Дискомфорт в области живота, который длится 1 неделю или дольше
- Боль в животе не проходит в течение 24 - 48 часов, усиливается или сочетается с тошнотой и рвотой
- Вздутие живота, сохраняющееся более 2 дней
- Ощущение жжения при мочеиспускании или частое мочеиспускание
- Диарея в течение более 5 дней
- Боль в животе, сочетающаяся с лихорадкой (более 37,7°С для взрослых или 38°С для детей)
- Потеря аппетита
- Длительное кровотечение из влагалища
- Необъяснимая потеря веса
Чего ожидать от визита к врачу
Врач будет проводить осмотр и задавать вопросы о ваших симптомах и истории заболевания. Специфические симптомы, расположение боли и уточнение времени ее возникновения могут помочь врачу установить причину возникновения болей в животе.
Вам могут быть заданы следующие вопросы:
- В каком месте вы ощущаете боль?
- Является ли боль разлитой или она сосредоточена определенном месте?
- Распространяется ли боль в спину, пах или вниз к ногам?
- Боль сильная, острая или схваткообразная?
- Боль сохраняется постоянно или исчезает на время и появляется вновь?
- Просыпаетесь ли вы по ночам из-за боли?
- Были ли у вас раньше подобные боли? Если да, то как долго они длились?
- Когда возникает боль? Например, после еды или во время менструации?
- Что способствует ухудшению боли? Например, питание, стресс или нахождение в положении лежа?
- Что способствует облегчению боли? Например, употребление молока, опорожнение кишечника или прием антацидов?
- Какие лекарства вы принимаете?
- Были ли у вас недавно травмы?
- Вы беременны?
- Какие еще симптомы вас беспокоят?
Для диагностики заболевания могут быть проведены следующие обследования:
- Клизма с применением бария
- Анализы крови, мочи и кала
- Компьютерная томография (КТ)
- Колоноскопия или ректороманоскопия
- Электрокардиография (ЭКГ)
- УЗИ органов брюшной полости
- Серия рентгенологических снимков пищевода и кишечника
- Обзорная рентгенография органов брюшной полости
Профилактика
Следование нижеперечисленным советам может помочь предотвратить возникновение болей в животе:
- Избегайте приема жирной или жареной пищи.
- Каждый день пейте много воды.
- Ешьте небольшими порциями, но часто.
- Регулярно занимайтесь физическими упражнениями.
- Ограничьте употребление продуктов, стимулирующих избыточное газообразование.
- Убедитесь, что ваши блюда сбалансированы и содержат клетчатку. Ешьте много фруктов и овощей.
Cинонимы
Боль в животе; Кишечные колики; Боль в желудке.
|
Цирроз печени, Классификация цирроза печени, Вопросы для самоконтроля - Внутренние болезни |
Дневник |
5.6. Цирроз печени
Цирроз печени — хроническое прогрессирующее заболевание, которое характеризуется дистрофией и некрозом печеночной ткани (паренхимы), разрастанием соединительной ткани и переустройством дольковой структуры органа, признаками функциональной недостаточности печени и портальной гипертензии.
Классификация цирроза печени
(А. С. Логинов, Ю. Е. Блок, 1987)
I. По этиологическому варианту:
- 1. Вирусный.
- 2. Алкогольный.
- 3. Аутоиммунный.
- 4. Токсический.
- 5. Генетический.
- 6. Кардиальный.
- 7. Вследствие внутри- и внепеченочногохолестаза.
- 8. Криптогенный.
II. По морфологическому варианту:
- 1. Микронодулярный.
- 2. Макронодулярный.
- 3. Смешанный микромакронодулярный.
- 4. Неполный септальный.
III. По стадии печеночной недостаточности:
- 1. Компенсированная (начальная).
- 2. Субкомпенсированная.
- 3. Декомпенсированная.
IV. По стадии портальной гипертензии:
- 1. Компенсированная.
- 2. Стадия начальной декомпенсации.
- 3. Стадия выраженной декомпенсации.
V. По активности и фазе:
- 1. Обострение (активная фаза: минимальная, умеренная, выраженная активность).
- 2. Ремиссия (неактивная фаза).
- 1. Стабильное.
- 2. Медленно прогрессирующее.
- 3. Быстро прогрессирующее.
Причины. Возникновение цирроза печени зависит от разных причин, в том числе от воздействия токсических веществ, среди которых наибольшее значение в этиологии имеет алкоголь. Существует выразительная связь между увеличением смертности от цирроза печени и возрастающим употреблением алкоголя, поскольку последний поражает клеточную структуру печени. Кроме того, к развитию цирроза печени приводят хронический активный вирусный гепатит В, ни А ни В, хронический активный аутоиммунный гепатит. Возникновению цирроза печени способствует употребление гепатогропных лекарственных препаратов (цитостатиков), противотуберкулезных средств, соединений ртути, свинца и др. Циррозы могут быть следствием генетически обусловленных нарушений обмена веществ (недостаточность альфа-антитрипсина, галактоземия, гликогенозы, гемахроматоз и др.). Венозный застой в печени при хронической недостаточности кровообращения в ней и обструкция венозного оттока из печени также влияют на возникновение цирроза печени. Холестатический гепатит, желчнокаменная болезнь, саркоидоз могут явиться причиной возникновения цирроза печени.
Механизм развития наиболее распространенных видов цирроза печени — алкогольного и вирусного — заключается в прогрессировании хронического активного гепатита соответствующей этиологии, активации перекисного окисления липидов, интенсивности фиброзообразования.
Механизм самопрогрессирования цирроза печени состоит в том, что на месте погибших клеток образуются рубцы, которые, нарушая печеночное кровоснабжение, ведут к ишемии паренхимы печени и ее некрозу.
Основные симптомы. При циррозе печени без активности процесса во многих случаях больные чувствуют себя удовлетворительно. Для цирроза печени характерны расстройства в виде астении, которая может быть первым клиническим проявлением заболевания. Астенический синдром выражается вегетативными расстройствами в виде потливости, гиперемии кожи, приступов тахикардии. Типично нарушение сна — бессонница ночью и сонливость днем.
Цирроз печени сопровождается чувством тяжести в правом подреберье, увеличением печени, селезенки.
При появлении желтухи больные могут жаловаться на кожный зуд, нерегулярность деятельности кишечника, возможно похудание.
При развитии портальной гипертензии увеличивается живот, возникает асцит. На передней стенке брюшной полости наблюдаются варикозно расширенные вены (рис. 58).
В некоторых случаях у больных при обследовании можно определить малиновый (печеночный) язык, гинекомастию, гиперемию ладоней, изменение цвета ногтей.

Рис. 58. Венозные коллатерали: а — на передне-боковой стенке живота; б— «Голова медузы»
При циррозе печени отмечается осложнение в виде кровотечения из расширенных вен пищевода или геморроидальных вен, развитие печеночной недостаточности.
Клинические формы. В зависимости от этиологии заболевание имеет разные формы.
Алкогольный цирроз печени чаще встречается у мужчин, характеризуется соответствующим типом конституции: слабым, по женскому типу, оволосением, увеличенным расстоянием между мечевидным отростком и пупком. Симптоматика алкогольного цирроза обусловлена в значительной степени воздействием алкоголя на другие органы. Чаще, чем при других формах цирроза, наблюдаются тошнота, рвота, понос, полиневрит, атрофия мышц, увеличение околоушных желез. Появляются признаки витаминной недостаточности (глоссит), эндокринные расстройства (гинекомастия, атрофия яичек, импотенция идр.). Количество «сосудистых звездочек» незначительно, эритема ладоней маловыразительна, часто встречаются белые ногти. Повышение активности амино- трансферазы и гипергаммаглобулинемии незначительное.
Активный вирусный цирроз печени возникает под влиянием вируса гепатита В, ни А ни В и др., а также лекарственных веществ.
Активный цирроз печени проявляется увеличением температуры тела, появлением желтухи, «сосудистых звездочек», значительным повышением содержания билирубина в крови, увеличением активности ферментов. Активный цирроз печени обусловлен хроническим вирусным гепатитом, чаще наблюдается у мужчин и характеризуется меньшей активностью процесса. Активный цирроз печени аутоиммунной природы наблюдается чаще у женщин в пубертатном и климактерическом периодах и характеризуется болями в суставах, увеличением лимфоузлов, поражением миокарда, почек и других органов, изменениями показателей крови.
Первичный билиарный цирроз печени наблюдается в основном у женщин в климактерическом возрасте. Он начинается постепенно — с нарастающего зуда кожи, особенно по ночам. Прогрессирует желтуха. Затем присоединяется меланодер- мия, появляются ксантомы, кожа становится сухой и грубой. Симптом печеночной недостаточности проявляется поздно. При первичном билиарном циррозе печени наблюдается остеопороз костей, геморрагический синдром.
Симптоматика вторичного бшиарного цирроза печени определяется тем заболеванием, которое привело к его развитию. В зависимости от характера заболевания в клинической картине имеют перевес симптомы холангита (повышение температуры тела, лейкоцитоз) или холестаза (желтуха, зуд кожи, высокая щелочная фосфатаза), которые соединяются с симптомами цирроза. Декомпенсация наступает поздно.
Осложнения. При циррозе печени могут наблюдаться осложнения: кровотечения из расширенных вен пищевода, желудка, кишечника, развитие печеночной недостаточности в виде энцефалопатии.
Кровотечение из расширенных вен пищевода проявляется кровавой рвотой (цвета «кофейной гущи»), а с нижнего отдела кишечника — рвотой свежей кровью. Во время кровотечения наступает резкая слабость, кожный покров бледнеет, артериальное давление снижается, пульс становится слабым. В периферической крови уменьшается количество эритроцитов и гемоглобина.
Развитию печеночной энцефалопатии могут способствовать прием больших доз мочегонных средств, инфекция, поступление с пищей большого количества белка. У больного наблюдается постепенная заторможенность, неадекватная реакция на раздражители, а затем и утрата сознания. Выдыхаемый больным воздух имеет сладковатый «печеночный» запах.
Если не будут приняты экстренные меры, то может наступить летальный исход.
Диагностика. Диагноз ставят на основе данных анамнеза, клинической картины, биохимических показаний крови и инструментального исследования (ультразвукового, рентгенологического, радиоизотопного, компьютерной томографии, сцинтиграфии).
Принципы лечения. Основу лечения циррозов печени составляют мероприятия, направленные на патогенетические звенья процесса и отдельные симптомы. Этиотропную терапию циррозов проводят только при отдельных формах (алкогольная, вторичная, билиарная).
Больные должны придерживаться диеты с ограничением жира, но с достаточным содержанием белка и витаминов; предпочтительна молочно-растительная пища. Обязательно следить за правильной функцией кишечника. При развитии асцита снижают употребление соли (4—5 г в сутки). Питание дробное (4—5 раз в сутки). Прием жидкости ограничивают до I л при асците, количество выпиваемой жидкости не должно превышать количества выделяемой мочи.
Применяются разные гепатозащитные средства: витамины группы В, фолиевая кислота, липоевая кислота, легален, эссенциале (внутривенно капельно и внутрь, долго — до 3—6 мес.). При анемии показаны препараты железа, гемотрансфузии и др. При диспепсических расстройствах следует назначить ферментные препараты (кре- он, панцитрат), спазмолитические средства (но-шпа, папаверин и др.). В качестве гепатопротера целесообразно применять урсосан по 1 табл. 2 раза в день в течение 2— 3 мес. Активный патологический процесс лечится с помощью глюкокортикоидов (преднизолон), иммуно-депрессантов (азатиоприн), используется делагил.
При асците и отеках применяют мочегонные средства (фурасемид, лазикс, гипотиазид, верошпирон и др.). По жизненным показаниям проводят пункцию брюшной полости и удаляют из нее часть жидкости.
При остром кровотечении из варикозно расширенных вен пищевода показан голод, остановка кровотечения с помощью специального зонда; через эзофагоскоп вводят в кровоточащие вены коагулирующие препараты, внутривенно кровь, эпсилонаминокапроновую кислоту. При отсутствии эффекта необходимо хирургическое лечение.
Профилактика. Основная задача профилактики — предупреждение и своевременное лечение заболеваний, приводящих к циррозу печени (в первую очередь, вирусного гепатита В, алкоголизма) и других этиологических факторов.
Диспансеризация. Все больные с циррозом печени состоят на учете в гастроэнтерологическом кабинете поликлиники.
При неактивном циррозе необходимо диспансерное наблюдение (посещение врача не реже 2—3 раз в год), диета, категорическое запрещение приема алкоголя, курсы витаминотерапии (1—2 раза в год), лечение препаратами типа эссенциале.
Вопросы для самоконтроля
1. Дайте определение цирроза печени. 2. Назовите основные факторы, которые приводят к развитию цирроза печени. 3. Перечислите основные симптомы цирроза печени. 4. Какие осложнения вызывает цирроз печени? 5. Каковы основные принципы лечения больных циррозом печени? 6 Что вы знаете о профилактике цирроза печени?
5.6. Цирроз печени
Цирроз печени — хроническое прогрессирующее заболевание, которое характеризуется дистрофией и некрозом печеночной ткани (паренхимы), разрастанием соединительной ткани и переустройством дольковой структуры органа, признаками функциональной недостаточности печени и портальной гипертензии.
Классификация цирроза печени
(А. С. Логинов, Ю. Е. Блок, 1987)
I. По этиологическому варианту:
- 1. Вирусный.
- 2. Алкогольный.
- 3. Аутоиммунный.
- 4. Токсический.
- 5. Генетический.
- 6. Кардиальный.
- 7. Вследствие внутри- и внепеченочногохолестаза.
- 8. Криптогенный.
II. По морфологическому варианту:
- 1. Микронодулярный.
- 2. Макронодулярный.
- 3. Смешанный микромакронодулярный.
- 4. Неполный септальный.
III. По стадии печеночной недостаточности:
- 1. Компенсированная (начальная).
- 2. Субкомпенсированная.
- 3. Декомпенсированная.
IV. По стадии портальной гипертензии:
- 1. Компенсированная.
- 2. Стадия начальной декомпенсации.
- 3. Стадия выраженной декомпенсации.
V. По активности и фазе:
- 1. Обострение (активная фаза: минимальная, умеренная, выраженная активность).
- 2. Ремиссия (неактивная фаза).
- 1. Стабильное.
- 2. Медленно прогрессирующее.
- 3. Быстро прогрессирующее.
Причины. Возникновение цирроза печени зависит от разных причин, в том числе от воздействия токсических веществ, среди которых наибольшее значение в этиологии имеет алкоголь. Существует выразительная связь между увеличением смертности от цирроза печени и возрастающим употреблением алкоголя, поскольку последний поражает клеточную структуру печени. Кроме того, к развитию цирроза печени приводят хронический активный вирусный гепатит В, ни А ни В, хронический активный аутоиммунный гепатит. Возникновению цирроза печени способствует употребление гепатогропных лекарственных препаратов (цитостатиков), противотуберкулезных средств, соединений ртути, свинца и др. Циррозы могут быть следствием генетически обусловленных нарушений обмена веществ (недостаточность альфа-антитрипсина, галактоземия, гликогенозы, гемахроматоз и др.). Венозный застой в печени при хронической недостаточности кровообращения в ней и обструкция венозного оттока из печени также влияют на возникновение цирроза печени. Холестатический гепатит, желчнокаменная болезнь, саркоидоз могут явиться причиной возникновения цирроза печени.
Механизм развития наиболее распространенных видов цирроза печени — алкогольного и вирусного — заключается в прогрессировании хронического активного гепатита соответствующей этиологии, активации перекисного окисления липидов, интенсивности фиброзообразования.
Механизм самопрогрессирования цирроза печени состоит в том, что на месте погибших клеток образуются рубцы, которые, нарушая печеночное кровоснабжение, ведут к ишемии паренхимы печени и ее некрозу.
Основные симптомы. При циррозе печени без активности процесса во многих случаях больные чувствуют себя удовлетворительно. Для цирроза печени характерны расстройства в виде астении, которая может быть первым клиническим проявлением заболевания. Астенический синдром выражается вегетативными расстройствами в виде потливости, гиперемии кожи, приступов тахикардии. Типично нарушение сна — бессонница ночью и сонливость днем.
Цирроз печени сопровождается чувством тяжести в правом подреберье, увеличением печени, селезенки.
При появлении желтухи больные могут жаловаться на кожный зуд, нерегулярность деятельности кишечника, возможно похудание.
При развитии портальной гипертензии увеличивается живот, возникает асцит. На передней стенке брюшной полости наблюдаются варикозно расширенные вены (рис. 58).
В некоторых случаях у больных при обследовании можно определить малиновый (печеночный) язык, гинекомастию, гиперемию ладоней, изменение цвета ногтей.

Рис. 58. Венозные коллатерали: а — на передне-боковой стенке живота; б— «Голова медузы»
При циррозе печени отмечается осложнение в виде кровотечения из расширенных вен пищевода или геморроидальных вен, развитие печеночной недостаточности.
Клинические формы. В зависимости от этиологии заболевание имеет разные формы.
Алкогольный цирроз печени чаще встречается у мужчин, характеризуется соответствующим типом конституции: слабым, по женскому типу, оволосением, увеличенным расстоянием между мечевидным отростком и пупком. Симптоматика алкогольного цирроза обусловлена в значительной степени воздействием алкоголя на другие органы. Чаще, чем при других формах цирроза, наблюдаются тошнота, рвота, понос, полиневрит, атрофия мышц, увеличение околоушных желез. Появляются признаки витаминной недостаточности (глоссит), эндокринные расстройства (гинекомастия, атрофия яичек, импотенция идр.). Количество «сосудистых звездочек» незначительно, эритема ладоней маловыразительна, часто встречаются белые ногти. Повышение активности амино- трансферазы и гипергаммаглобулинемии незначительное.
Активный вирусный цирроз печени возникает под влиянием вируса гепатита В, ни А ни В и др., а также лекарственных веществ.
Активный цирроз печени проявляется увеличением температуры тела, появлением желтухи, «сосудистых звездочек», значительным повышением содержания билирубина в крови, увеличением активности ферментов. Активный цирроз печени обусловлен хроническим вирусным гепатитом, чаще наблюдается у мужчин и характеризуется меньшей активностью процесса. Активный цирроз печени аутоиммунной природы наблюдается чаще у женщин в пубертатном и климактерическом периодах и характеризуется болями в суставах, увеличением лимфоузлов, поражением миокарда, почек и других органов, изменениями показателей крови.
Первичный билиарный цирроз печени наблюдается в основном у женщин в климактерическом возрасте. Он начинается постепенно — с нарастающего зуда кожи, особенно по ночам. Прогрессирует желтуха. Затем присоединяется меланодер- мия, появляются ксантомы, кожа становится сухой и грубой. Симптом печеночной недостаточности проявляется поздно. При первичном билиарном циррозе печени наблюдается остеопороз костей, геморрагический синдром.
Симптоматика вторичного бшиарного цирроза печени определяется тем заболеванием, которое привело к его развитию. В зависимости от характера заболевания в клинической картине имеют перевес симптомы холангита (повышение температуры тела, лейкоцитоз) или холестаза (желтуха, зуд кожи, высокая щелочная фосфатаза), которые соединяются с симптомами цирроза. Декомпенсация наступает поздно.
Осложнения. При циррозе печени могут наблюдаться осложнения: кровотечения из расширенных вен пищевода, желудка, кишечника, развитие печеночной недостаточности в виде энцефалопатии.
Кровотечение из расширенных вен пищевода проявляется кровавой рвотой (цвета «кофейной гущи»), а с нижнего отдела кишечника — рвотой свежей кровью. Во время кровотечения наступает резкая слабость, кожный покров бледнеет, артериальное давление снижается, пульс становится слабым. В периферической крови уменьшается количество эритроцитов и гемоглобина.
Развитию печеночной энцефалопатии могут способствовать прием больших доз мочегонных средств, инфекция, поступление с пищей большого количества белка. У больного наблюдается постепенная заторможенность, неадекватная реакция на раздражители, а затем и утрата сознания. Выдыхаемый больным воздух имеет сладковатый «печеночный» запах.
Если не будут приняты экстренные меры, то может наступить летальный исход.
Диагностика. Диагноз ставят на основе данных анамнеза, клинической картины, биохимических показаний крови и инструментального исследования (ультразвукового, рентгенологического, радиоизотопного, компьютерной томографии, сцинтиграфии).
Принципы лечения. Основу лечения циррозов печени составляют мероприятия, направленные на патогенетические звенья процесса и отдельные симптомы. Этиотропную терапию циррозов проводят только при отдельных формах (алкогольная, вторичная, билиарная).
Больные должны придерживаться диеты с ограничением жира, но с достаточным содержанием белка и витаминов; предпочтительна молочно-растительная пища. Обязательно следить за правильной функцией кишечника. При развитии асцита снижают употребление соли (4—5 г в сутки). Питание дробное (4—5 раз в сутки). Прием жидкости ограничивают до I л при асците, количество выпиваемой жидкости не должно превышать количества выделяемой мочи.
Применяются разные гепатозащитные средства: витамины группы В, фолиевая кислота, липоевая кислота, легален, эссенциале (внутривенно капельно и внутрь, долго — до 3—6 мес.). При анемии показаны препараты железа, гемотрансфузии и др. При диспепсических расстройствах следует назначить ферментные препараты (кре- он, панцитрат), спазмолитические средства (но-шпа, папаверин и др.). В качестве гепатопротера целесообразно применять урсосан по 1 табл. 2 раза в день в течение 2— 3 мес. Активный патологический процесс лечится с помощью глюкокортикоидов (преднизолон), иммуно-депрессантов (азатиоприн), используется делагил.
При асците и отеках применяют мочегонные средства (фурасемид, лазикс, гипотиазид, верошпирон и др.). По жизненным показаниям проводят пункцию брюшной полости и удаляют из нее часть жидкости.
При остром кровотечении из варикозно расширенных вен пищевода показан голод, остановка кровотечения с помощью специального зонда; через эзофагоскоп вводят в кровоточащие вены коагулирующие препараты, внутривенно кровь, эпсилонаминокапроновую кислоту. При отсутствии эффекта необходимо хирургическое лечение.
Профилактика. Основная задача профилактики — предупреждение и своевременное лечение заболеваний, приводящих к циррозу печени (в первую очередь, вирусного гепатита В, алкоголизма) и других этиологических факторов.
Диспансеризация. Все больные с циррозом печени состоят на учете в гастроэнтерологическом кабинете поликлиники.
При неактивном циррозе необходимо диспансерное наблюдение (посещение врача не реже 2—3 раз в год), диета, категорическое запрещение приема алкоголя, курсы витаминотерапии (1—2 раза в год), лечение препаратами типа эссенциале.
Вопросы для самоконтроля
1. Дайте определение цирроза печени. 2. Назовите основные факторы, которые приводят к развитию цирроза печени. 3. Перечислите основные симптомы цирроза печени. 4. Какие осложнения вызывает цирроз печени? 5. Каковы основные принципы лечения больных циррозом печени? 6 Что вы знаете о профилактике цирроза печени?
|
Арбидол таблетки 50 мг: инструкция по применению |
Дневник |

- Инструкция
- Арбидол таблетки 50 мг: инструкция по применению
Таблетки, покрытые пленочной оболочкой от белого до белого с кремоватым оттенком цвета, круглые, двояковыпуклые. На изломе от белого до белого с зеленовато-желтоватым или кремовым оттенком цвета.
Умифеновир (умифеновира гидрохлорида моногидрат (арбидол) в пересчете на умифеновира гидрохлорид) — 50 мг.
Схема приема и дозировка
Лечение
4 раза в сутки, 5 дней
Постконтактная профилактика
1 раз в сутки, 10-14 дней
Сезонная профилактика
2 раза в неделю, 3 недели
- 3-6 лет разовая доза 50 мг (1 таблетка)
- 6-12 лет разовая доза 100 мг (2 таблетки)
Регистрационный номер: ЛСР-003900/07
Торговое название препарата: Арбидол®
Международное непатентованное название: Умифеновир
Химическое название: Этилового эфира 6-бром-5-гидрокси-1 -метил-4-диметиламинометил 2-фенилтиометилиндол-3-карбоновой кислоты гидрохлорид моногидрат.
Лекарственная форма: таблетки, покрытые пленочной оболочкой.
Состав
Одна таблетка содержит: действующее вещество: умифеновира гидрохлорида моногидрат – 51,75 мг (в пересчете на умифеновира гидрохлорид - 50,00 мг);
ядро: крахмал картофельный - 31,860 мг, целлюлоза микрокристаллическая - 57,926 мг, повидон (повидон К30) - 8,137 мг, кальция стеарат - 0,535 мг, кроскармеллоза (кроскармеллоза натрия) - 1,542 мг;
Опадрай 10F280003 Белый (Оpadry 10F280003 WHITE) - 6,000 мг, [Гипромеллоза (гидроксипропилметилцеллюлоза 2910) - 3,54 мг, макрогол (полиэтиленгликоль) - 0,48 мг, полисорбат-80 (твин-80) - 0,06 мг, титана диоксид - 1,92 мг.
Описание
Таблетки, покрытые пленочной оболочкой от белого до белого с кремоватым оттенком цвета, круглые, двояковыпуклые. На изломе от белого до белого с зеленовато-желтоватым или кремовым оттенком цвета.
Фармакотерапевтическая группа: противовирусное средство.
Код ATX: J05AX13
Фармакологические свойства
Фармакодинамика. Противовирусное средство. Специфически подавляет in vitro вирусы гриппа А и В (Influenzavirus A, B), включая высокопатогенные подтипы A(H1N1)pdm09 и A(H5N1), а также другие вирусы - возбудители острых респираторных вирусных инфекций (ОРВИ) (коронавирус (Сoronavirus), ассоциированный с тяжелым острым респираторным синдромом (ТОРС), риновирус (Rhinovirus), аденовирус (Adenovirus), респираторносинцитиальный вирус (Pneumovirus) и вирус парагриппа (Paramyxovirus)). По механизму противовирусного действия относится к ингибиторам слияния (фузии), взаимодействует с гемагглютинином вируса и препятствует слиянию липидной оболочки вируса и клеточных мембран. Оказывает умеренное иммуномодулирующее действие, повышает устойчивость организма к вирусным инфекциям. Обладает интерферон-индуцирующей активностью - в исследовании на мышах индукция интерферонов отмечалась уже через 16 часов, а высокие титры интерферонов сохранялись в крови до 48 часов после введения. Стимулирует клеточные и гуморальные реакции иммунитета: повышает число лимфоцитов в крови, в особенности Тклеток (СD3), повышает число Т-хелперов (CD4), не влияя на уровень Т-супрессоров (CD8), нормализует иммунорегуляторный индекс, стимулирует фагоцитарную функцию макрофагов и повышает число естественных киллеров (NK-клеток).
Относится к малотоксичным препаратам (LD50>4 г/кг). Не оказывает какого-либо отрицательного воздействия на организм человека при пероральном применении в рекомендуемых дозах.
Фармакокинетика. Быстро абсорбируется и распределяется по органам и тканям. Максимальная концентрация в плазме крови при приеме в дозе 50 мг достигается через 1,2 ч, в дозе 100 мг - через 1,5 ч. Метаболизируется в печени. Период полувыведения равен 17-21 ч. Около 40 % выводится в неизмененном виде, в основном с желчью (38,9 %) и в незначительном количестве почками (0,12 %). В течение первых суток выводится 90 % от введенной дозы.
Показания к применению:
Профилактика и лечение у взрослых и детей: грипп А и В, другие ОРВИ.
Комплексная терапия острых кишечных инфекций ротавирусной этиологии у детей старше 3 лет.
Комплексная терапия хронического бронхита, пневмонии и рецидивирующей герпетической инфекции.
Профилактика послеоперационных инфекционных осложнений.
Противопоказания
Повышенная чувствительность к умифеновиру или любому компоненту препарата, детский возраст до 3 лет. Первый триместр беременности.
С осторожностью
Второй и третий триместры беременности.
Применение при беременности и в период грудного вскармливания
В исследованиях на животных не было выявлено вредных воздействий на течение беременности, развитие эмбриона и плода, родовую деятельность и постнатальное развитие.
Применение препарата Арбидол® в первом триместре беременности противопоказано. Во втором и третьем триместре беременности Арбидол® может применяться только для лечения и профилактики гриппа и в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода. Соотношение польза/риск определяется лечащим врачом.
Неизвестно, проникает ли Арбидол® в грудное молоко у женщин в период лактации. При необходимости применения Арбидол® следует прекратить грудное вскармливание.

- Инструкция
- Арбидол таблетки 50 мг: инструкция по применению
Таблетки, покрытые пленочной оболочкой от белого до белого с кремоватым оттенком цвета, круглые, двояковыпуклые. На изломе от белого до белого с зеленовато-желтоватым или кремовым оттенком цвета.
Умифеновир (умифеновира гидрохлорида моногидрат (арбидол) в пересчете на умифеновира гидрохлорид) — 50 мг.
Схема приема и дозировка
Лечение
4 раза в сутки, 5 дней
Постконтактная профилактика
1 раз в сутки, 10-14 дней
Сезонная профилактика
2 раза в неделю, 3 недели
- 3-6 лет разовая доза 50 мг (1 таблетка)
- 6-12 лет разовая доза 100 мг (2 таблетки)
Регистрационный номер: ЛСР-003900/07
Торговое название препарата: Арбидол®
Международное непатентованное название: Умифеновир
Химическое название: Этилового эфира 6-бром-5-гидрокси-1 -метил-4-диметиламинометил 2-фенилтиометилиндол-3-карбоновой кислоты гидрохлорид моногидрат.
Лекарственная форма: таблетки, покрытые пленочной оболочкой.
Состав
Одна таблетка содержит: действующее вещество: умифеновира гидрохлорида моногидрат – 51,75 мг (в пересчете на умифеновира гидрохлорид - 50,00 мг);
ядро: крахмал картофельный - 31,860 мг, целлюлоза микрокристаллическая - 57,926 мг, повидон (повидон К30) - 8,137 мг, кальция стеарат - 0,535 мг, кроскармеллоза (кроскармеллоза натрия) - 1,542 мг;
Опадрай 10F280003 Белый (Оpadry 10F280003 WHITE) - 6,000 мг, [Гипромеллоза (гидроксипропилметилцеллюлоза 2910) - 3,54 мг, макрогол (полиэтиленгликоль) - 0,48 мг, полисорбат-80 (твин-80) - 0,06 мг, титана диоксид - 1,92 мг.
Описание
Таблетки, покрытые пленочной оболочкой от белого до белого с кремоватым оттенком цвета, круглые, двояковыпуклые. На изломе от белого до белого с зеленовато-желтоватым или кремовым оттенком цвета.
Фармакотерапевтическая группа: противовирусное средство.
Код ATX: J05AX13
Фармакологические свойства
Фармакодинамика. Противовирусное средство. Специфически подавляет in vitro вирусы гриппа А и В (Influenzavirus A, B), включая высокопатогенные подтипы A(H1N1)pdm09 и A(H5N1), а также другие вирусы - возбудители острых респираторных вирусных инфекций (ОРВИ) (коронавирус (Сoronavirus), ассоциированный с тяжелым острым респираторным синдромом (ТОРС), риновирус (Rhinovirus), аденовирус (Adenovirus), респираторносинцитиальный вирус (Pneumovirus) и вирус парагриппа (Paramyxovirus)). По механизму противовирусного действия относится к ингибиторам слияния (фузии), взаимодействует с гемагглютинином вируса и препятствует слиянию липидной оболочки вируса и клеточных мембран. Оказывает умеренное иммуномодулирующее действие, повышает устойчивость организма к вирусным инфекциям. Обладает интерферон-индуцирующей активностью - в исследовании на мышах индукция интерферонов отмечалась уже через 16 часов, а высокие титры интерферонов сохранялись в крови до 48 часов после введения. Стимулирует клеточные и гуморальные реакции иммунитета: повышает число лимфоцитов в крови, в особенности Тклеток (СD3), повышает число Т-хелперов (CD4), не влияя на уровень Т-супрессоров (CD8), нормализует иммунорегуляторный индекс, стимулирует фагоцитарную функцию макрофагов и повышает число естественных киллеров (NK-клеток).
Относится к малотоксичным препаратам (LD50>4 г/кг). Не оказывает какого-либо отрицательного воздействия на организм человека при пероральном применении в рекомендуемых дозах.
Фармакокинетика. Быстро абсорбируется и распределяется по органам и тканям. Максимальная концентрация в плазме крови при приеме в дозе 50 мг достигается через 1,2 ч, в дозе 100 мг - через 1,5 ч. Метаболизируется в печени. Период полувыведения равен 17-21 ч. Около 40 % выводится в неизмененном виде, в основном с желчью (38,9 %) и в незначительном количестве почками (0,12 %). В течение первых суток выводится 90 % от введенной дозы.
Показания к применению:
Профилактика и лечение у взрослых и детей: грипп А и В, другие ОРВИ.
Комплексная терапия острых кишечных инфекций ротавирусной этиологии у детей старше 3 лет.
Комплексная терапия хронического бронхита, пневмонии и рецидивирующей герпетической инфекции.
Профилактика послеоперационных инфекционных осложнений.
Противопоказания
Повышенная чувствительность к умифеновиру или любому компоненту препарата, детский возраст до 3 лет. Первый триместр беременности.
С осторожностью
Второй и третий триместры беременности.
Применение при беременности и в период грудного вскармливания
В исследованиях на животных не было выявлено вредных воздействий на течение беременности, развитие эмбриона и плода, родовую деятельность и постнатальное развитие.
Применение препарата Арбидол® в первом триместре беременности противопоказано. Во втором и третьем триместре беременности Арбидол® может применяться только для лечения и профилактики гриппа и в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода. Соотношение польза/риск определяется лечащим врачом.
Неизвестно, проникает ли Арбидол® в грудное молоко у женщин в период лактации. При необходимости применения Арбидол® следует прекратить грудное вскармливание.
|
| Страницы: | [1] |