-Рубрики
- Суть сахарного диабета (10)
- Сахарный диабет 2 типа (10)
- Больные диабетом (10)
- Больные сахарным диабетом (9)
- Сахарный диабет 1 типа (9)
- Диабет 2 типа какие (9)
- Признаки диабета (8)
- Лечение диабета (8)
- Сахарный диабет 2 типа (8)
- Диета при сахарном диабете (8)
- Диета при сахарном диабете (7)
- Признаки сахарного диабета (7)
- Диабет какие (7)
- Можно ли при диабете 2 типа (7)
- Сахарный диабет 1 типа (7)
- Диета при диабете (7)
- Гестационный диабет (7)
- Диета при диабете (6)
- Суть диабета 2 типа (6)
- Диабет 2 (6)
- Можно ли при сахарном диабете (6)
- Продукты при диабете (6)
- Признаки диабета (6)
- Типы сахарного диабета (5)
- Диабет у детей (5)
- Диабет 2 (5)
- Можно ли при сахарном диабете (5)
- Гестационный диабет (5)
- Суть диабета (5)
- Можно ли при диабете 2 типа (5)
- Сахарный диабет (5)
- Диабет 1 (5)
- Лечение диабета (5)
- Симптомы диабета (5)
- При сахарном диабете какие (5)
- Диабет 1 типа (5)
- Меню при диабете (5)
- Ли при диабете 2 типа (5)
- Можно ли при сахарном диабете 2 (5)
- Диабет какие типы (5)
- Типы диабета (4)
- Сахарный диабет у детей (4)
- Сахар диабет (4)
- Диабет 2 типа (4)
- Сахарный диабет (4)
- Диабета отзывы (4)
- Можно ли при диабете 2 (4)
- Продукты при диабете (4)
- Лечение сахарного диабета (4)
- Диабет 2 типа какие (4)
- Диабет 1 типа (4)
- Диабет какие типы (4)
- Диабет у мужчин (4)
- Сахарный диабет 2 (4)
- Год сахарного диабета (4)
- Сахарный диабет 1 (4)
- Типы сахарного диабета (4)
- Сахарный диабет 2 (4)
- Сахарный диабет симптомы (4)
- Можно ли при диабете 2 (4)
- Диабет (4)
- Суть диабета 2 типа (4)
- Сахарный диабет у женщин (4)
- Диабет у женщин (3)
- Диабет (3)
- День диабета (3)
- Можно ли при диабете (3)
- Сахарный диабет у женщин (3)
- Больные диабетом (3)
- Диабет 1 (3)
- Можно ли при диабете (3)
- Диабет у мужчин (3)
- Больные сахарным диабетом (3)
- Диабета отзывы (3)
- Сахарный диабет 1 (3)
- День диабета (3)
- Суть сахарного диабета (3)
- Диабет у женщин (3)
- Сахарный диабет у детей (3)
- Признаки сахарного диабета (3)
- Диабет 2 типа (3)
- Диабет у детей (3)
- Диабет какие (3)
- При сахарном диабете какие (2)
- Можно ли при сахарном диабете 2 (2)
- Симптомы диабета (2)
- Меню при диабете (2)
- Суть диабета (2)
- Типы диабета (2)
- Год сахарного диабета (2)
- Лечение сахарного диабета (2)
- Ли при диабете 2 типа (1)
- Сахарный диабет симптомы (0)
- Сахар диабет (0)
-Поиск по дневнику
-Подписка по e-mail
-Постоянные читатели
-Статистика
Другие рубрики в этом дневнике: Типы сахарного диабета(5), Типы сахарного диабета(4), Типы диабета(4), Типы диабета(2), Суть сахарного диабета(10), Суть сахарного диабета(3), Суть диабета 2 типа(6), Суть диабета 2 типа(4), Суть диабета(5), Суть диабета(2), Симптомы диабета(2), Симптомы диабета(5), Сахарный диабет у женщин(3), Сахарный диабет у женщин(4), Сахарный диабет у детей(4), Сахарный диабет у детей(3), Сахарный диабет симптомы(0), Сахарный диабет симптомы(4), Сахарный диабет 2 типа(8), Сахарный диабет 2 типа(10), Сахарный диабет 2(4), Сахарный диабет 2(4), Сахарный диабет 1 типа(9), Сахарный диабет 1 типа(7), Сахарный диабет 1(4), Сахарный диабет 1(3), Сахарный диабет(4), Сахарный диабет(5), Сахар диабет(4), Сахар диабет(0), Продукты при диабете(4), Продукты при диабете(6), Признаки сахарного диабета(7), Признаки сахарного диабета(3), Признаки диабета(8), Признаки диабета(6), При сахарном диабете какие(2), При сахарном диабете какие(5), Можно ли при сахарном диабете 2(2), Можно ли при сахарном диабете 2(5), Можно ли при сахарном диабете(5), Можно ли при сахарном диабете(6), Можно ли при диабете 2 типа(7), Можно ли при диабете 2 типа(5), Можно ли при диабете 2(4), Можно ли при диабете 2(4), Можно ли при диабете(3), Можно ли при диабете(3), Меню при диабете(2), Меню при диабете(5), Ли при диабете 2 типа(1), Ли при диабете 2 типа(5), Лечение сахарного диабета(4), Лечение сахарного диабета(2), Лечение диабета(8), Лечение диабета(5), Диета при сахарном диабете(7), Диета при сахарном диабете(8), Диета при диабете(7), Диабета отзывы(4), Диабета отзывы(3), Диабет у мужчин(4), Диабет у мужчин(3), Диабет у женщин(3), Диабет у женщин(3), Диабет у детей(5), Диабет у детей(3), Диабет какие типы(4), Диабет какие типы(5), Диабет какие(7), Диабет какие(3), Диабет 2 типа какие(4), Диабет 2 типа какие(9), Диабет 2 типа(4), Диабет 2 типа(3), Диабет 2(5), Диабет 2(6), Диабет 1 типа(4), Диабет 1 типа(5), Диабет 1(3), Диабет 1(5), Диабет(3), Диабет(4), День диабета(3), День диабета(3), Год сахарного диабета(4), Год сахарного диабета(2), Гестационный диабет(5), Гестационный диабет(7), Больные сахарным диабетом(9), Больные сахарным диабетом(3), Больные диабетом(3), Больные диабетом(10)
Низкий сахар в крови: возможные причины |
Дневник |
Низкий сахар в крови: причины и последствия гипогликемии
Углеводный обмен – это биохимический процесс расщепления «сложных» углеводов до моносахаридов. Именно он страдает в первую очередь при таком эндокринном заболевании, как сахарный диабет (оно характеризуется значительным повышением концентрации глюкозы в крови).
А почему развивается гипогликемия? Такое состояние может развиться как у диабетика, так и у абсолютно здорового человека. С чем же связан низкий сахар в крови: причины, симптомы и опасные последствия патологии мы рассмотрим в нашем обзоре.
 Очень важный анализ
Очень важный анализ
Общие сведения
Одним из ключевых лабораторных показателей углеводного обмена является сахар крови – низкий его уровень не считается нормой и называется в медицине гипогликемией.
Что означает низкий сахар в крови?
Гипогликемия не менее опасна, чем обратное ей состояние – гипергликемия. Недостаточная концентрация питательного вещества и главного источника АТФ в крови приводит к нарушению работы внутренних органов. Прежде всего, страдают сердце и головной мозг, нуждающиеся в постоянном и бесперебойном поступлении энергии.
Причины
Итак, почему низкий сахар в крови? Чаще всего любые нарушения углеводного обмена принято связывать с диабетом, и отчасти это верно: гипогликемия является одним из осложнений заболевания.
 Чаще всего патологический синдром встречается при СД
Чаще всего патологический синдром встречается при СД
Гипогликемия как осложнение сахарного диабета
Спровоцировать эту лабораторную патологию могут:
- Передозировка инсулином или пероральными сахароснижающими препаратами.
- Голодание.
- Длительный временной промежуток между приемами пищи.
- Хронические соматические заболевания в стадии декомпенсации.
- Острые инфекции, интоксикация.
- Тяжелые физические нагрузки, интенсивный умственный труд.
- Употребление алкоголя в больших дозах.
 Мозг, сердце и мышцы расходуют больше всего энергии
Мозг, сердце и мышцы расходуют больше всего энергии
Еще одна распространенная ошибка пациентов, приводящая к резкому снижению концентрации глюкозы – употребление большого количества лекарственных растений и продуктов с сахароснижающими свойствами на фоне лечения инсулином.
Таблица 1: Растения, усиливающие действие сахароснижающих средств:
Важно! Подбор дозировки препаратов против диабета осуществляется лечащим врачом строго индивидуально. Помимо этого, пациенту важно регулярно контролировать свое состояние дома – с помощью индивидуального прибора-глюкометра. Без лечения сахар низкий в крови – гипогликемия – может стать причиной опасных для жизни осложнений.
Другие факторы развития патологии
Какие еще состояния провоцируют низкий сахар в крови: причина может быть связана с:
- инсулиномой – гормонпродуцирующей опухолью поджелудочной железы;
- тяжелыми заболеваниями печени;
- состоянием больного после резекции (частичного удаления) желудка или кишечника;
- врожденной недостаточностью ферментов, участвующих в углеводном обмене;
- патологиями гипоталамо-гипофизарной системы;
- заболеваниями надпочечников.

У здоровых людей патология возникает при:
- длительных и интенсивных физических нагрузках;
- соблюдении жесткой диеты, голодании;
- нерегулярном приеме пищи;
- при беременности и грудном вскармливании.

 А у вас кружилась голова от голода?
А у вас кружилась голова от голода?
Клинические проявления
Первые признаки снижения уровня глюкозы начинают проявляться при достижении ее значения отметки 3,3 ммоль/л.
Обратите внимание! У диабетиков патологические симптомы могут развиться гораздо раньше, поскольку организм уже привык существовать в условиях повышенного содержания сахара. Иногда гипогликемия проявляется и при резком снижении показателей глюкозы (например, в случаях, когда было 20, а стало 10 ммоль/л).
Выраженность признаков патологии условно можно разделить на три степени.
Таблица 2: Степени тяжести гипогликемии:
| Степень | Легкая | Средняя | Тяжелая |
| Приблизительный уровень сахара в крови | 3,3 ммоль/л | 2,2 ммоль/л | 1,1 ммоль/л и ниже |
| Симптомы |
|
|
|
Важно! Особенно опасно развитие гипогликемии у ребенка, поскольку маленькие пациенты не чувствуют ее приближения или не могут рассказать о своих жалобах. Диагностировать низкий сахар в крови у новорожденного или грудничка можно только с помощью глюкометра.
Возможные последствия
Чем опасен патологический синдром?
Одномоментное незначительное снижение концентрации сахара в крови не несет угрозы здоровью и проходит сразу после приема пищи. Длительная и тяжелая гипогликемия может стать причиной комы, инсульта и в ряде случаев (если патология не будет диагностирована вовремя) смерти больного.
Методы нормализации
Что делать, если уровень сахара резко упал? Методы неотложной помощи и профилактики гипогликемии должны быть знакомы всем и особенно пациентам, страдающим сахарным диабетом.
Что можно сделать немедленно?
Устранить первые признаки патологии достаточно просто. Достаточно в течение 5-10 минут съесть один из указанных ниже продуктов:
- сахар или мед – 1-2 ч.л.;
- карамельная или шоколадная конфета – 1-2 шт;
- фруктовый сок – 100-150 мл.
 Теплый сладкий чай тоже подойдет
Теплый сладкий чай тоже подойдет
Прием быстроусвояемых углеводов позволит нормализовать физиологические значения глюкозы в кратчайшие сроки и предупредит прогрессирование патологии. Если же время упущено, и у пострадавшего уже развились признаки гипогликемического синдрома, ему должна быть немедленно оказана неотложная помощь.
Ее алгоритм включает:
- Придание больному горизонтального положения с приподнятыми ногами.
- Звонок в «скорую» с кратким описанием ситуации.
- Освобождение дыхательных путей (если больной находится без сознания, нужно аккуратно повернуть его на бок во избежание аспирации бронхиального дерева рвотными массами).
- Обеспечение притока свежего воздуха.
 Счет идет на минуты
Счет идет на минуты
После прибытия бригады скорой помощи, оценки медиками состояния пострадавшего и установления предварительного диагноза больному внутривенно вводится 40%-ный раствор глюкозы и налаживается в/в капельное вливание 5%-ного раствора препарата. После этого его экстренно госпитализируют в реанимационное отделение ближайшего стационара.
 Инфузии – самый действенный способ борьбы с патологией
Инфузии – самый действенный способ борьбы с патологией
Как избежать развития состояния в будущем?
Даже однократное снижение уровня сахара в крови нельзя оставлять без внимания. Важно выяснить причины патологии и своевременно заняться их устранением. Только комплексное лечение основного заболевания позволит избежать развитие проблемы в дальнейшем.
Если эпизоды гипогликемии связаны с диабетом, важно проконсультироваться с эндокринологом, подобрать оптимальную дозировку инсулина и сахароснижающих прератов, следовать рекомендациям врача. Немаловажное значение играет и сбалансированное регулярное питание.
Диета при низком сахаре в крови заключается в:
- Регулярных приемах пищи 5-6 раз в день небольшими порциями. Пациентам с диабетом, особенно получающим инсулинотерапию, рекомендуется питаться по режиму каждые 2,5-3 часа. Пропускать приемы пищи, в том числе перекусы, строго запрещается.
- Резком ограничении в рационе легкоусвояемых углеводов. Сейчас в отделах здорового питания представлено много товаров для диабетиков, они помогут поддерживать нормальные значения сахара в течение дня.
- Отказ от кофе и алкогольных напитков.
- Присутствии в ежедневном меню продуктов, нормализующих углеводный обмен – овощей, орехов, сыра, рыбы, семени льна.
Важно! Каждому пациенту с диабетом рекомендуется всегда иметь под рукой 1-2 карамельки – на случай резкого снижения уровня сахара в периферической крови.
Профилактика гипогликемии
Гипогликемия не так безобидна, как может показаться. Падение концентрации глюкозы в крови снижает работоспособность, ухудшает качество жизни, провоцирует развитие заболеваний хронического характера.
Для предупреждения явлений гипогликемии необходимо соблюдать простые, но эффективные правила:
- для диабетиков важно соблюдать правила приёма инсулина, его дозировки;
- контроль концентрации глюкозы в крови прибором глюкометром;
- ни в коем случае не допускать длительных перерывов между приёмами пищи;
- желательно исключить употребление алкоголя;
- при планировании физических нагрузок необходимо предусмотреть обязательное дополнительное питание в виде шоколада, конфет, сахаросодержащих продуктов;
- обязательно пить тёплый чай с сахаром или мёдом после интенсивных физических нагрузок;
- всегда необходимо иметь с собой таблетки d-глюкозы или глюкагона.
Низкая концентрация глюкозы в крови, если она носит постоянный или частый характер, свидетельствует о недостаточном энергетическом обмене в организме. Принято считать, что замерять уровень сахара в крови следует только диабетикам, но это не так. Появление портативных глюкометров позволяет следить за этим показателем любому.
Современный человек, соблюдающий правила здорового образа жизни, обязан следить за своей энергетикой, для чего необходимо иметь дома или всегда с собой глюкометр. Контроль за уровнем глюкозы важен для профилактики многих патологий обмена веществ. Глюкоза, это не сахар, это сама жизнь.
Вопросы врачу
Последствия гипогликемии
Здравствуйте! Мне 32 года, с детства болею СД 1. Сейчас часто гипую, несколько раз до потери сознания. В больнице врач сказал, что низкий сахар – это даже хуже, чем высокий. Зачем же мы тогда его снижаем?
Здравствуйте! Гипогликемия опасна, прежде всего, своим внезапным развитием и крайне негативным влиянием на нервную систему. Именно поэтому при развитии ее симптомов (тревожности, слабости, сильном чувстве голода) следует сначала съесть конфетку или выпить сладкий чай, а уже затем доставать глюкометр для проведения анализа.
Постоянно высокие показатели глюкозы, хоть переносятся легче, но также отражаются на здоровье крайне негативно. Поэтому нужно стараться всегда поддерживать уровень сахара в норме.
Интерпретация исследования
Здравствуйте! У меня странная ситуация с анализами: утром натощак сахар высокий (колеблется от 6,1 до 7,3), а днем и вечером – низкий – 4,2-5,3. С чем это может быть связано?
Здравствуйте! Высокие цифры глюкозы натощак – показание для более углубленного исследования углеводного обмена. Рекомендую вам обратиться к эндокринологу и сдать анализы (тест на толерантность к глюкозе, гли-гемоглобин и др.).
|
Медики не согласны с утверждением о вреде какао при диабете |
Дневник |
Медики не согласны с утверждением о вреде какао при диабете

По результатам эксперимента с несколькими тысячами добровольцев, немецкие ученые опровергли мнения многих диетологов о вреде какао при сахарном диабете. Как уверяют специалисты, при правильном рецепте оно имеет обратный эффект их утверждениям.
Для того, чтобы какао имел лечебный эффект, необходимым условием является наличие в нем флавоноидов – органических соединений, входящих в состав какао бобов. Исследования показали, что эти вещества способны производить на организм пациента такой же эффект как и физическая нагрузка вместе с препаратами, которые выписывают врачи при сахарном диабете. Происходит укрепление стенок сосудов, разрушение которых и является одним из следствий данного заболевания.
О пользе флавоноидов известно уже давно. Наряду с какао, большое количество этих веществ содержится в черном кофе, горьком шоколаде и чернике. Для женщин они полезны во время критических дней, снимают острую боль, обладают успокоительным действием, а для мужчин тем, что существенно снижают риск заболевания агрессивным типом рака простаты, деменции и болезни Паркинсона. Флавоиноиды различных растений действую на организм по разному.
|
Гестационный сахарный диабет при беременности – диагностика и влияние на плод |
Дневник |
Гестационный сахарный диабет при беременности
Марина Поздеева о нарушении толерантности к глюкозе, манифестирующем во время беременности и о том, почему возникает гестационный сахарный диабет
Около 7 % всех беременностей осложняются гестационным сахарным диабетом (ГСД), что составляет более 200 тысяч случаев в мире ежегодно [1]. Наряду с артериальной гипертензией и преждевременными родами ГСД относится к наиболее частым осложнениям беременности [2].
- Ожирение повышает риск развития гестационного сахарного диабета при беременности как минимум в два раза.
- Глюкозотолерантный тест должен проводиться всем беременным на 24–28 неделе беременности.
- Если уровень глюкозы в плазме натощак превышает 7 ммоль/л, говорят о развитии манифестного сахарного диабета.
- Пероральные сахароснижающие препараты при ГСД противопоказаны.
- ГСД не считается показанием к плановому кесаревому сечению и тем более к досрочному родоразрешению.
Патофизиология последствия гестационного сахарного диабета и влияние на плод
Начиная с самых ранних сроков беременности плод и формирующаяся плацента нуждаются в большом количестве глюкозы, которая непрерывно подается к плоду с помощью белков-транспортеров. В связи с этим утилизация глюкозы при беременности значительно ускоряется, что способствует снижению ее уровня в крови. Беременные женщины имеют тенденцию к развитию гипогликемии между приемами пищи и во время сна, так как плод получает глюкозу постоянно.
Чем опасен гестационный сахарный диабет при беременности для ребенка и матери:

По мере прогрессирования беременности чувствительность тканей к инсулину неуклонно снижается, и концентрация инсулина компенсаторно увеличивается [3]. В связи с этим повышается базальный уровень инсулина (натощак), а также концентрация стимулированного с помощью глюкозотолерантного теста инсулина (первая и вторая фазы инсулинового ответа). С увеличением гестационного срока повышается и элиминация инсулина из кровотока.
При недостаточной выработке инсулина у беременных развивается гестационный сахарный диабет, который характеризуется повышенной инсулинорезистентностью. Кроме того, для ГСД характерно увеличение содержания проинсулина в крови, что свидетельствует об ухудшении функции бета-клеток поджелудочной железы.
Факторы риска ГСД
Оценка риска развития ГСД должна производиться еще при первом визите беременной женщины к акушеру-гинекологу по поводу беременности. Существуют факторы, которые увеличивают риск развития ГСД по крайней мере вдвое [4], это:
- избыточная масса тела и ожирение (индекс массы тела (ИМТ) выше 25 кг/м2 и выше 30 кг/м2);
- увеличение массы тела после 18 лет на 10 кг;
- возраст беременной старше 40 лет (по сравнению с женщинами в возрасте 25–29 лет);
- принадлежность к монголоидной расе (по сравнению с европеоидной).
Кроме того, вероятность ГСД повышают курение, малоподвижный образ жизни, генетическая предрасположенность к сахарному диабету (СД) 2‑го типа. В последние годы появилась информация, свидетельствующая, что низкорослость может быть ассоциирована с ГСД [5]. Более высока вероятность развития инсулинорезистентности во время беременности у женщин с нарушенной толерантностью к глюкозе (НТГ); пациенток, страдающих синдромом поликистозных яичников, а также артериальной гипертензией [4].
Выделяют и факторы риска, связанные с течением беременности. Так, вероятность развития ГСД значительно увеличивается при многоплодной беременности (в два раза при беременности двойней и в 4–5 раз — тройней), а также при быстрой прибавке в весе во время беременности. Применение бета-адреноблокаторов или кортикостероидов для предотвращения угрозы преждевременных родов повышает риск ГСД на 15–20 % и более [4].
К факторам риска ГСД, связанным с акушерским анамнезом, относятся:
- ГСД при предыдущих беременностях;
- глюкозурия (во время настоящей или предыдущей беременности);
- крупный плод в анамнезе и/или гидрамнион;
- мертворождение в анамнезе.
Согласно стандартам Американской диабетической ассоциации 2013 года [6] женщину относят к категории высокого риска развития ГСД при выявлении у нее хотя бы одного из критериев: ожирение; отягощенная наследственность; ГСД в анамнезе; глюкозурия; синдром поликистозных яичников в анамнезе.
О низком риске развития ГСД говорят, если женщина отвечает всем нижеперечисленным критериям: возраст младше 25 лет; нормальный вес до беременности; принадлежность к этнической группе с низкой вероятностью развития СД; отсутствие родственников первой линии, страдающих СД; отсутствие НТГ в анамнезе; отсутствие отягощенного акушерского анамнеза.
Женщины, не попадающие в категорию высокого и низкого риска, имеют умеренный риск развития ГСД.
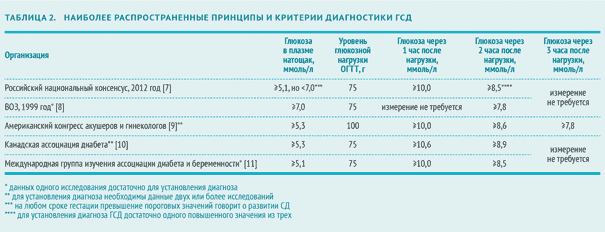
Диагностика гестационного сахарного диабета: показатели и норма
В 2012 году эксперты Российской ассоциации эндокринологов и эксперты Российской ассоциации акушеров-гинекологов приняли Российский национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» (далее — Российский национальный консенсус). Согласно этому документу ГСД выявляют следующим образом:

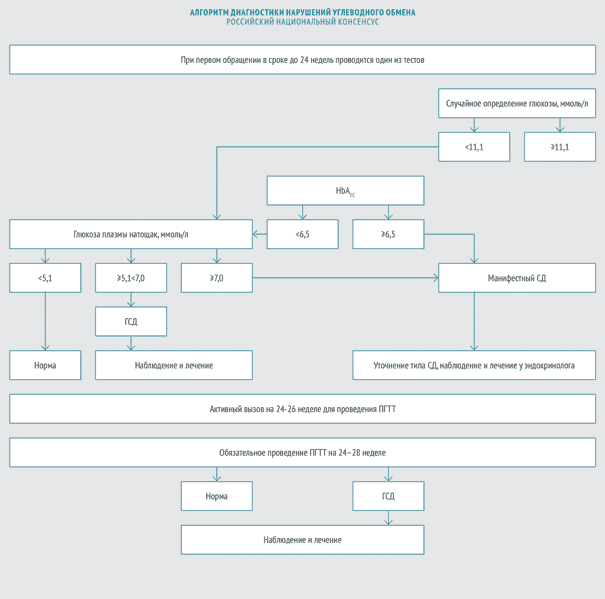
1 фаза
при первом обращении беременной
- глюкоза плазмы крови натощак, или
- гликированный гемоглобин (методика, сертифицированная в соответствии с National Glycohemoglobin Standartization Program NGSP и стандартизированная в соответствии с референсными значениями, принятыми в DCCT — Diabetes Control and Complications Study), или
-
глюкоза плазмы в любое время дня вне зависимости от приема пищи.
2 фаза
на 24– 28‑й неделе беременности
- Всем беременным, в том числе и тем, у которых не было выявлено отклонений в углеводном обмене на ранних сроках, проводится пероральный глюкозотолерантный тест (ПГГТ) на 24–28 неделе беременности. Оптимальный срок — 24–26 недель, однако ПГТТ может быть проведен вплоть до 32 недели гестации.
В разных странах ПГТТ проводят с различной глюкозной нагрузкой. Интерпретация результатов также может несколько отличаться.
В России ПГТТ проводят с 75 г глюкозы, а в США и многих странах ЕС диагностическим стандартом признан тест со 100 г глюкозы. Американская диабетическая ассоциация подтверждает, что и первый, и второй вариант ПГТТ имеют одинаковую диагностическую ценность [6].
Интерпретацию ПГТТ могут проводить эндокринологи, акушеры-гинекологи и терапевты. Если результат теста свидетельствует о развитии манифестного СД, беременная немедленно направляется для ведения к эндокринологу.
Ведение пациенток с ГСД
В течение 1–2 недель после установки диагноза пациентке показано наблюдение акушерами-гинекологами, терапевтами, врачами общей практики.
- Тест проводится на фоне обычного питания. По крайней мере в течение трех дней до исследования в день должно поступать не менее 150 г углеводов.
- Последний перед исследованием прием пищи должен содержать по крайней мере 30–50 г углеводов.
- Тест проводят натощак (8–14 часов после приема пищи).
- Пить воду перед проведением анализа не запрещается.
- В ходе исследования нельзя курить.
- Во время проведения теста пациентка должна сидеть.
- По возможности накануне и во время исследования необходимо исключить прием препаратов, способных изменять уровень глюкозы в крови. К ним относятся поливитамины и препараты железа, в состав которых входят углеводы, а также кортикостероиды, бета-блокаторы, бета-адреномиметики.
- Не следует проводить ПГТТ:
- при раннем токсикозе беременных;
- при необходимости в строгом постельном режиме;
- на фоне острого воспалительного заболевания;
- при обострении хронического панкреатита или синдроме резецированного желудка.
Рекомендации для беременной с выявленным ГСД согласно Российскому национальному консенсусу:
Индивидуальная коррекция рациона в зависимости от массы тела и роста женщины. Рекомендуется полностью исключить легкоусвояемые углеводы и ограничить количество жиров. Пища должна распределяться равномерно на 4–6 приемов. В умеренных количествах могут быть использованы некалорийные подсластители.
Для женщин с ИМТ>30 кг/м2 среднесуточный калораж должен быть снижен на 30–33 % (приблизительно 25 ккал/кг в день). Доказано, что такая мера позволяет уменьшить гипергликемию и уровень триглицеридов плазмы [12].
- уровень глюкозы в капиллярной крови натощак, перед едой и через 1 час после еды;
- уровень кетоновых тел в моче утром натощак (перед сном или в ночное время рекомендуется дополнительно принимать углеводы в количестве около 15 г при кетонурии или кетонемии);
- артериальное давление;
- шевеления плода;
- масса тела.
Кроме того, пациентке рекомендуется вести дневник самоконтроля и пищевой дневник.
Показания к инсулинотерапии, рекомендации Российского национального консенсуса
- Невозможность достижения целевого уровня глюкозы в плазме крови
- Признаки диабетической фетопатии по УЗИ (косвенное свидетельство хронической гипергликемии [13])
- УЗИ-признаки диабетической фетопатии плода:
- крупный плод (диаметр живота больше или равен 75 процентилю);
- гепатоспленомегалия;
- кардиомегалия и/или кардиопатия;
- двухконтурность головки;
- отек и утолщение подкожно-жирового слоя;
- утолщение шейной складки;
- впервые выявленное или нарастающее многоводие при установленном диагнозе ГСД (в случае если другие причины исключены).
При назначении инсулинотерапии беременную ведут совместно эндокринолог (терапевт) и акушер-гинеколог.
Лечение гестационного сахарного диабета у беременных: подбор фармакотерапии
Пероральные гипогликемические препараты во время беременности и лактации противопоказаны!
Все препараты инсулина в соответствии с рекомендациями Американской ассоциации по контролю за пищевыми продуктами и лекарственными препаратами FDA разделены на две группы:
- категория В (неблагоприятное воздействие на плод не выявлено в исследованиях на животных, адекватные и контролируемые исследования на беременных не проводились);
- категория С (неблагоприятное воздействие на плод было выявлено в исследованиях на животных, исследования на беременных не проводились).

В соответствии с рекомендациями Российского национального консенсуса:
- все препараты инсулина для беременных должны назначаться с непременным указанием торгового названия;
- госпитализация при выявлении ГСД не обязательна и зависит от наличия акушерских осложнений;
- ГСД не считается показанием к плановому кесаревому сечению или досрочному родоразрешению.
- Mellitus D. Diagnosis and classification of diabetes mellitus //Diabetes care. 2005; Т.28: С. S37.
- Willhoite M. B. et al. The impact of preconception counseling on pregnancy outcomes: the experience of the Maine diabetes in pregnancy program. Diabet Care 1993; 16:450–455.
- Gabbe SG, Niebyl JR, Simpson JL. Obstetrics: normal and problem pregnancies. New York: Churchill Livingstone; 2002.
- Schmidt M. I. et al. Prevalence of gestational diabetes mellitus-do the new WHO criteria make a difference? Diabet Med 2000; 17: 376–380.
- Ogonowski J., Miazgowski T. Are short women at risk for gestational diabetes mellitus? //European Journal of Endocrinology 2010; Т.162: № 3 — С.491–497.
- American Diabetes Association. Standards of Medical Care in Diabetes — 2013. Diabetes Care. Jan 2013. 36 Suppl 1: S11‑S66.
- Краснопольский В. И., Дедов И. И., Сухих Г. Т. Российский национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» //Сахарный диабет. 2012; № 4.
- World Health Organization. Definition, Diagnosis and Classification of Diabetes Mellitus and its Complications. Part 1: Diagnosis and Classification of Diabetes Mellitus. WHO/NCD/NCS/99.2 ed. Geneva: World Health Organization; 1999.
- American College of Obstetricians and Gynecologists. Screening and diagnosis of gestational diabetes mellitus. Committee Opinion No. 504. Obstetrics & Gynecology 2011; 118: 751–753.
- Canadian Diabetes Association 2008 Clinical Practice Guidelines for the Prevention and Management of Diabetes in Canada. Canadian Journal of Diabetes 2008; 32 (Suppl 1).
- International Association Of Diabetes And Pregnancy Study Groups Consensus Panel. International association of diabetes and pregnancy study groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy. Diabetes Care2010; 33 (3): 676–682.
- Franz M. J. et al. Nutrition principles for the management of diabetes and related complications (Technical Review). Diabetes Care 1994, 17: 490–518.
- Schaefer-Graf UM, Wendt L, Sacks DA, Kilavuz Ö, Gaber B, Metzner S, Vetter K, Abou-Dakn M. How many sonograms are needed to reliably predict the absence of fetal overgrowth in gestational diabetes mellitus pregnancies? Diabetes Care. 2011 Jan; 34 (1): 39–43.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
|
Без заголовка |
Дневник |
Можно ли есть помидоры при сахарном диабете и насколько они полезны
Рацион больного, страдающего из-за сахарного диабета, допускается весьма разнообразным, несмотря на многочисленные запреты. Можно ли есть помидоры при сахарном диабете? Постараемся разобраться с этим подробнее.
Специалисты выяснили, что употребляемые свежие с грядки помидоры при сахарном диабете незначительно содержат калории, что весьма ценно для людей, которые страдают от коварного заболевания. Овощ насыщает организм ценными веществами, представленными в нем в изобилии.
Состав
- Витамины;
- Калий и цинк;
- Ценный магний и кальций, а также фтор.
Отвечая на вопрос пациента, можно ли при диабете есть помидоры, доктор всегда подчеркивает, что употреблять их не запрещено. Однако в этом вопросе есть свои небольшие нюансы.
Польза
Помидоры, имея уникальный химический состав, способствуют увеличению уровня гемоглобина, а также снижают количество вредного холестерина. Помидоры при диабете, несомненно, оказывают положительное воздействие на человека.
- Разжижению крови;
- Снижению риска провоцирования тромбов;
- Улучшению настроения из-за наличия серотонина;
- Оказанию действия, как антиоксидант, благодаря присутствию ликопена;
- Предупреждению разных патологий сосудов и сердца;
- Противостоянию воспалительным процессам и патогенным бактериям;
- Снижению риска появлению раковых опухолей;
- Очищению печени от токсинов.
Помидоры при сахарном диабете 2 типа могут употреблять пациенты, страдающие лишним весом. Овощ обязательно должен присутствовать в меню больных. Однако необходимо знать, как правильно сочетать диабет и помидоры в диетическом столе.
Больным с диагнозом СД следует запомнить следующее правило:
 При диабете, относящемуся к первому типу, не хватает инсулина для организма, из-за чего работоспособность поджелудочной железы сбои;
При диабете, относящемуся к первому типу, не хватает инсулина для организма, из-за чего работоспособность поджелудочной железы сбои;- Много томатов способно вызвать дисфункцию инсулиновой системы;
- Составляя ежедневное меню, требуется учитывать калорийность блюд;
- Рацион обязан выстраиваться, руководствуясь принципом основной диеты для такого заболевания.
Первый тип патологии не запрещает употребления продуктов, имеющих в составе углеводы. Только в определенных ситуациях разрешается использовать быстроусвояемые углеводы.
Это исключение применимо для отдельных категорий больных, в частности, детей, которым чрезвычайно трудно отказаться от подобной продукции. Включая в меню немного томатов, требуется тщательно вычислять объем этих веществ, контролировать уровень глюкозы, определяя, сколько необходимо вводить инсулина.
 Помидоры требуется употреблять лишь свежими. Нельзя питаться консервированными и маринованными овощами. Тепличные томаты хоть и полезны, однако не так, как выращенные в грядке, да и вкусовые их качества существенно ниже.
Помидоры требуется употреблять лишь свежими. Нельзя питаться консервированными и маринованными овощами. Тепличные томаты хоть и полезны, однако не так, как выращенные в грядке, да и вкусовые их качества существенно ниже.
Помидоры, аналогично иным свежим овощам, насыщены клетчаткой, поэтому их употребление улучшает пищеварительный процесс. Об этом следует непременно помнить, как тем, у кого диагностировано заболевание, так и всем остальным людям, которые соблюдают диету.
Противопоказания
В помидорах присутствуют органические кислоты, способствующие перистальтике кишечника. Это отличное средство от запоров. Однако эти соединения могут спровоцировать дискомфорт, изжогу в желудке, тем самым еще больше увеличивая уровень секреции.
При такой патологии, как язва желудка, овощ способен раздражать язвенные образования на слизистой оболочке и стенках органа, вызывая болевой спазм. При пониженной секреции сока желудка помидоры помогут восполнить нехватку этих кислот в организме, тем самым принося пользу.
 Кислоты, которые присутствуют в томатах, принимают активное участие в камнеобразовании желчного мешка.
Кислоты, которые присутствуют в томатах, принимают активное участие в камнеобразовании желчного мешка.
Людям, предрасположенным к желчнокаменной болезни, следует с осторожностью включать в рацион этот продукт.
Перед тем, как употреблять в меню томаты, необходимо обязательно посетить своего доктора и получить его одобрение. Только специалист, исходя из общей клинической картины, состояния пациента и его физиологических особенностей, сможет определить, какие продукты разрешены больному – он точно скажет, можно ли помидоры при сахарном диабете.
Свежие томаты
Помидоры употребляются в следующем виде:
- Свежие;

- Томатный сок;
- Соус из овоща;
- Пюре;
- Первое блюдо;
- В салате.
Томаты при такой патологии полезнее употреблять, когда они свежие.
Их можно включать в состав салатов, куда добавлять еще кабачки, белую капусту, всевозможную зелень и молодые огурцы. Разрешено заправлять такие блюда нужно небольшим количеством растительного масла, но без добавления поваренной соли.
Томатный сок
Специалисты рекомендуют своим больным при СД употреблять томатный сок. В этом продукте сохраняется многие витаминов и микроэлементов. В нем присутствует мало сахара. Стакан выпитого напитка из томатов нисколько не повредит пациентам. Хотя такой сок нельзя употреблять в соленом виде.
Овощ разрешено включать в меню всем больным с подобным диагнозом, независимо от достигнутого возраста. У пациентов преклонного возраста при этой патологии ухудшается обмен состава мочевой кислоты. Но пурины, которые присутствуют в достатке в томатах, восстанавливают этот процесс.
 Овощ эффективно взаимодействует с пищеварительным трактом, способствуя лучшему очищению кишечника, что весьма ценно для такой категории людей.
Овощ эффективно взаимодействует с пищеварительным трактом, способствуя лучшему очищению кишечника, что весьма ценно для такой категории людей.
Чтобы обеспечить организм полезными элементами, необходимо знать, какие именно томаты подходят для рациона.
Иногда больные спрашивают доктора, можно ли при диабете есть маринованные помидоры? Консервированные продукты нежелательно использовать в своем рационе, поскольку в них присутствуют вредные ингредиенты. Малосольные и маринованные помидоры могут быть в составе меню диабетика с патологией 2 типа, но в малом количестве.
Горячее блюдо с помидорами
Для диабетиков предлагаются рецепты блюд, помогающих разнообразить меню больного. Полезным является борщ, который можно готовить с включением разных ингредиентов.
Для рецепта необходимы следующие продукты:
- Постная говядина – 300 г;
- Репчатый лук, морковь и сельдерей по 1 шт.;
- Томаты – 0,5 кг;
- Белокочанная капуста – 250 г;
- Растительное масло – 3 ст. л.;
- Немного соли.
Мясо необходимо проварить, несколько раз сливая воду. Бульон процедить. Капусту нашинковать на мелкие кусочки и положить в мясной бульон на 15 минут. В этот момент тонкой стружкой нарезать свеклу, морковь и сельдерей порубить мелкими кубиками.
Влить на сковороду подсолнечное масло и в течение 10 минут обжарить овощи, а затем положить нарезанные помидоры. Содержимое тушить еще 5 минут. Заправку добавить в бульон с капустой.
Борщ готовить еще пять минут. Можно в него положить немного зелени, небольшое количество пропущенного через пресс чеснока. Блюдо поставить на 20 минут, чтобы оно настоялось.
Помидоры можно включать в состав и вторых блюд. Популярным рецептом с его присутствием является овощное рагу.
На одну порцию потребуется:
- По 1 кабачку, баклажану и головка репчатого лука;
- 2 томата среднего размера;

- 2 ст. л. растительного масла;
- 100 мл воды;
- 1 ч. л. сушеного базилика;
- Укроп и петрушка;
- Соль и перец в небольшом количестве.
Кабачок и баклажан освободить от кожуры. Овощи нужно нарезать небольшими кубиками. Репчатый лук мелко нашинковать. В емкость влить подсолнечное масло и выложить порезанные ингредиенты – тушить около трех минут. Затем влить в кастрюлю воду, добавить зелень, готовить еще 15 минут.
Полезные помидоры
Ощутимую пользу принесет больному с диагнозом СД продукция, выращенная в собственной грядке. В супермаркетах представленные овощи по своим вкусовым качествам и полезности существенно уступают овощам с домашнего огорода.
Внешний вид их притягивает – они имеют красивый окрас, упругость, однако в них содержится немало вредных химических соединений, используемых при выращивании и транспортировке.
Заключение
Помидоры считаются прекрасным продуктом для пациентов с СД. Этот овощ представляет собой натуральный продукт, подаренный природой. В нем отсутствуют жиры, зато имеется много микроэлементов, витаминов и кислот, полезной клетчатки. Однако каждый организм индивидуален, поэтому врачи рекомендуют включать в рацион овощ с осторожностью и обязательно после консультации специалиста.
Помидоры можно включать в состав и вторых блюд. Популярным рецептом с его присутствием является овощное рагу.
На одну порцию потребуется:
- По 1 кабачку, баклажану и головка репчатого лука;
- 2 томата среднего размера;
|
Диета стол 9: правильное питание при сахарном диабете |
Дневник |
Питание при сахарном диабете: суть диеты стол 9
 Диета стол 9 ‒ это особенный режим питания, который разработал советский диетолог Михаил Певзнер для лечения пациентов с сахарным диабетом.
Диета стол 9 ‒ это особенный режим питания, который разработал советский диетолог Михаил Певзнер для лечения пациентов с сахарным диабетом.
Слово «диета» у большинства людей ассоциируется с целлюлитом, избыточным весом и самовольным голоданием. Но есть люди, которым диетическое питание жизненно необходимо, и соблюдать им диету надо постоянно. Меню диеты стола 9 рекомендовано людям с сахарным диабетом легкой и средней степени тяжести, которые не принимают инсулин или принимают его в дозах до 30 единиц. Сегодня мы выясним, в чем суть диеты стол номер 9, подскажем, как составить меню диетического питания при сахарном диабете.
Суть диеты стол номер 9
Сахарный диабет ‒ это болезнь, при которой организм человека не вырабатывает гормон инсулин. Этот гормон облегчает проникновение глюкозы в клетки, тем самым обеспечивая организм энергией. Люди с сахарным диабетом должны постоянно контролировать концентрацию глюкозы в крови и своевременно принимать лекарственные препараты. Дополнительно помогут поддерживать здоровье регулярные занятия спортом и определенный режим питания.
Опишем, в чем цель диеты стола 9:
- диетическое питание нормализует углеводный обмен (из рациона исключаются рафинированные или простые углеводы);
- предупреждает нарушение баланса жирового метаболизма;
- определяет выносливость организма человека к углеводам, что облегчает подбор доз инсулина и необходимых лекарственных препаратов.
По диете стола 9 дневной состав и калорийность продуктов должны быть следующими:
- до 100 г белков;
- до 300 г углеводов;
- до 50 г животных и до 30 г растительных жиров;
- до 10 г соли;
- не меньше двух литров жидкости;
- до 0,5 мг ретинола (витамина А);
- до 12 мг каротина;
- до 100 мг витамина С;
- заменители сахара (ксилит, сорбит и другие).
Продукты можно запекать, тушить, отваривать, но не поджаривать. Если пациент не принимает инсулин в препаратах, то за каждый прием пищи организм должен получать примерно одинаковое количество углеводов. Если врач не назначил инсулин, то количество углеводов можно изменять параллельно с изменением дозировки инсулина краткосрочного действия.
Что нельзя, а что можно на диете при сахарном диабете?
По лечебной системе питания наиболее предпочтительны продукты, содержащие умеренное количество углеводов: ячневая, гречневая, пшенная, перловая крупы. Разрешен ржаной, белково-отрубный, пшеничный хлеб 2-го сорта. В меню диеты стола 9 можно включать постную ветчину, нежирное мясо, мясо курицы и кролика, нежирную отварную или запеченную рыбу, отварной язык, небольшое количество вымоченной сельди.
Из овощей пациентам с сахарным диабетом рекомендуется салат, капуста, тыква, огурцы, баклажаны и помидоры. С учетом количества углеводов на диете стола 9 разрешены свекла, морковь, картофель и зеленый горошек.
Из ягод и фруктов надо отдать предпочтение сладким сортам. Можно пить несладкие компоты (до 250 мл в день). Полезно употреблять нежирную молочную продукцию, но ограничить количество сметаны. Раньше эндокринологи рекомендовали полностью исключить из рациона манку, рис и макаронные изделия, но сегодня медики допускают употребление этих продуктов в пищу, но только в небольшом количестве.
Продукты, запрещенные на диете стол 9 при сахарном диабете:
- жирное мясо (утка, гусь);
- копчености и жирные колбасы;
- соленая и жирная рыба, рыбные консервы в масле, икра;
- выпечка из сдобного теста, пирожные, торты;
- жирные соленые сыры, сливки, творожные сырки;
- маринованные и соленые овощи;
- финики, виноград, бананы, инжир;
- лимонады и сладкие соки;
- алкогольные напитки;
- варенье, мороженое, сахар и конфеты.
Меню диеты 9: стол на один день
 Ниже приведем меню диетического питания в двух вариантах.
Ниже приведем меню диетического питания в двух вариантах.
- первый завтрак: гречневая каша (120 г), мясной паштет (60 г), стакан чая с ксилитом или сорбитом;
- второй завтрак: обезжиренный творог (100 г), хлеб с маслом (30 г и 50 г), чай с заменителем сахара;
- обед: овощной суп (400 г), кусок отварного мяса с картошкой (100 г и 150 г), два-три яблока, чай с заменителем сахара;
- ужин: зразы с творогом или морковью (250 г), отварная рыба и капуста (100 г и 150 г), чай с заменителем сахара.
- завтрак: отварная треска (100 г), картофельное пюре (200 г), чай с молоком и заменителем сахара;
- обед: овощной суп (500 г), запеченная телятина (50 г), тушеные кабачки без соли (200 г), чай с заменителем сахара;
- полдник: салат из моркови (130 г), сухарики (дневная норма хлеба);
- ужин: несладкая творожная запеканка со сметаной и капустные котлеты (по 150 г), чай с сахарозаменителем.
Существует ошибочное мнение, что при сахарном диабете надо обязательно соблюдать строжайшую диету и полностью исключить из рациона любимые продукты. Но главное при этом заболевании ‒ употреблять различные продукты в разрешенных количествах и соблюдать порядок приема пищи. Если придерживаться этих несложных правил диеты стола 9 и регулярно проверять концентрацию глюкозы в крови, можно поддерживать здоровье долгие годы.
|
Сахарный диабет, Краевой лечебно-диагностический центр в Красноярске |
Дневник |
Сахарный диабет
 Сахарный диабет — это группа заболеваний эндокринной системы, которая развивается вследствие недостаточности такого гормона поджелудочной железы, как инсулин.
Сахарный диабет — это группа заболеваний эндокринной системы, которая развивается вследствие недостаточности такого гормона поджелудочной железы, как инсулин.
Основной функцией этого вещества является обеспечение транспорта глюкозы внутрь всех клеток организма. Вот почему при диабете ее концентрация значительно увеличивается в крови, а затем и в моче. Но при этом имеет место «углеводный голод» в клетках и тканях.
На сегодняшний день СД занимает третье место в структуре смертности взрослых людей после сердечно-сосудистых и онкологических болезней. С каждым годом происходит неуклонный рост заболеваемости и инвалидизации вследствие серьезных осложнений патологии
Это заболевание обмена веществ может быть наследственным или же приобретённым. От нехватки инсулина развиваются гнойничковые и другие поражения кожи, страдают зубы, развивается атеросклероз, грудная жаба, гипертоническая болезнь, страдают почки, нервная система, ухудшается зрение.
С началом заболевания у больных появляются:
- Постоянная сухость во рту;
- Чувство жажды с невозможностью утолить её . Больные люди выпивают до нескольких литров суточной жидкости;
- Повышение диуреза – заметное повышение порционной и общей выделяемой за сутки мочи;
- Снижение или резкое увеличение веса и жировых отложений;
- Сильный зуд кожи и ее сухость
- Повышенная склонность к гнойничковым процессам на коже и мягких тканях;
- Мышечная слабость и повышенная потливость;
- Плохое заживление любых ран;
Обычно перечисленные жалобы являются первым звонком заболевания. Их появление должно стать обязательным поводом для незамедлительного исследования крови на гликемию (содержание глюкозы).
Причины сахарного диабета
Наиболее значимые причины сахарного диабета являются такие, как:
- Наследственность. Нужно остальные факторы, которые влияют на развития сахарного диабета свести на нет.
- Ожирение. Активно бороться с лишним весом.
- Ряд заболеваний, которые способствуют поражению бета-клеток, отвечающих за выработку инсулина. К таким заболеваниям относятся болезни поджелудочной железы – панкреатит, рак поджелудочной железы, болезни других желез внутренней секреции.
- Вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и другие заболевания, сюда входит грипп). Данные инфекции являются стартовыми для развития сахарного диабета. Особенно для людей, которые относятся к группе риска.
- Нервный стресс. Людям, которые относятся к группе риска, следует избегать нервного и эмоционального напряжения.
- Возраст. С возрастом на каждые десять лет риск заболеть сахарным диабетом увеличивается в два раза.
Можно ли вылечить сахарный диабет?
Сложность ситуации в том, что очень тяжело вернуть то, что уже утрачено. Единственное исключение составляют те формы сахарного диабета второго типа, которые хорошо поддаются контролю под влиянием диетотерапии. В таком случае, нормализуя режимы питания и физической активности, можно полностью избавиться от диабета. При этом нужно иметь в виду, что риск повторного возникновения болезни в случае нарушения режима крайне высокий.
Как утверждает официальная медицина — сахарный диабет первого типа и стойкие формы диабета второго типа полностью излечить нельзя. Но постоянным медикаментозным лечением можно недопустить или замедлить прогрессирование осложнений диабета. Ведь именно они опасны для человека. Поэтому крайне важно заниматься регулярным контролем величины гликемии крови, контролируя эффективность лечебных мероприятий. Нужно помнить, что они должны быть пожизненными. Допустимо изменять только их объемы и разновидности в зависимости от состояния больного.
Однако есть много бывших больных, которые смогли излечиться от этого неизлечимого заболевания при помощи лечебного голодания. Но забудьте о данном методе, если вы не сможете найти хорошего специалиста, который смог бы вас контролировать и не дать ситуации выйти из под контроля. Потому что есть много случаев, когда эксперименты над собой заканчиваются в реанимации!
Более подробную информацию вы можете получить у наших админстраторов по тел. 202-62-42, 202-64-94, 200-00-99.
|
| Страницы: | [1] |