-Рубрики
- Медицина (88)
- Основы веры (53)
- История (42)
- Информатика (14)
- Интересно (11)
- Опера (9)
- Психиатрия (8)
- Психотроника (8)
- Мультимедиа (6)
- Поэзия (6)
- Атеизм (5)
- Лекарства (5)
- Эзотерика (5)
- Психология (2)
- Притчи (1)
- Мысли (1)
- Анатомия (0)
-Подписка по e-mail
-Поиск по дневнику
-Интересы
-Друзья
-Постоянные читатели
-Статистика
Прощение выше мщения, а доброта сильнее гнева
ШЕЙНЫЕ НЕРВЫ |
Шейные нервы, nn. cervicales (CI—CVIII), составляют 8 пар (рис. 998— 1006; см. рис. 996, 997).
Задние ветви шейных нервов
Задние ветви шейных нервов, rr. dorsales nn. cervicalium, разделяются каждая на медиальную ветвь, r. medialis, и латеральную ветвь, r. lateralis.
Среди задних ветвей шейных нервов выделяют ветви первого, второго и третьего шейных нервов.
1. Задняя ветвь первого шейного нерва, или подзатылочный нерв, n. suboccipitalis (CI), крупнее передней ветви, проходит между затылочной костью и I шейным позвонком, залегая под позвоночной артерией, в борозде позвоночной артерии атланта. Далее этот нерв проходит в треугольное пространство, образованное задней большой прямой мышцей головы, нижней и верхней косыми мышцами головы, где делится, посылая ветви к указанным трем мышцам, а также к полуостистой мышце головы, длиннейшей мышце головы, задней малой прямой мышце головы.
От ветви, направляющейся к нижней косой мышце головы, отходит соединительная ветвь к задней ветви второго шейного спинномозгового нерва (СII). Одна из ветвей направляется к суставной капсуле атлантозатылочного сустава.
2. Задняя ветвь второго шейного нерва (СII) — наиболее крупная, проходит между I и II шейными позвонками, огибает нижний край нижней косой мышцы головы и делится на ряд коротких и одну длинную ветвь. Короткие ветви иннервируют полуостистую мышцу головы, ременные мышцы головы и шеи, длиннейшую мышцу головы. Длинная ветвь, получившая название большого затылочного нерва, n. occipitalis major (см. рис. 999, 1000), прободает полу остистую мышцу головы и сухожилие трапециевидной мышцы; разветвляется в коже затылочной области, достигая теменной области. На своем пути большой затылочный нерв часто сопровождает затылочную артерию и ее ветви.
Задняя ветвь второго шейного нерва отдает соединительные ветви к задним ветвям первого и третьего шейных нервов, а в области затылка — к малому затылочному нерву, который является кожной ветвью шейного сплетения.
3. Задняя ветвь третьего шейного нерва (CIII), или третий затылочный нерв, n. occipitalis tertius (см. рис. 999), непостоянная, в толще кожи располагается медиально от большого затылочного нерва и часто соединяется с ним; разветвляется в коже затылочной области.
Передние ветви шейных
нервов
Передние ветви шейных нервов, rr. ventrales nn. cervicalium, и большая часть передней ветви первого грудного нерва, r. ventralis n. thoracici primi, соединяются между собой посредством дугообразных или образующих острые углы петель в шейное сплетение, plexus cervicalis, и плечевое сплетение, plexus brachialis.
Шейное сплетение
Шейное сплетение, plexus cervicalis, (см. рис. 996—1006), образуют передние ветви четырех верхних шейных спинномозговых нервов. Сплетение расположено на уровне четырех верхних шейных позвонков впереди места прикрепления средней лестничной мышцы, мышцы, поднимающей лопатку, ременных мышц головы и шеи и прикрыто спереди верхними отделами грудино-ключично-сосцевидной мышцы. В сплетении различают четыре передние ветви, три петли и отходящие от последних ветви.
Передняя ветвь первого шейного спинномозгового нерва залегает на I шейном позвонке, в борозде позвоночной артерии, под находящейся здесь позвоночной артерией. Отсюда, направляясь латерально, она проходит между передней и латеральной прямыми мышцами головы.
Остальные три передние ветви, как и все нижележащие, отделившись от соответствующих спинномозговых нервов, следуют латерально, располагаясь в промежутках между передними и задними межпоперечными мышцами, позади позвоночной артерии. Далее передние ветви, направляясь кнаружи и книзу, ложатся на передние поверхности мышцы, подни-
мающей лопатку, и средней лестничной мышцы и, соединяясь между собой при помощи ответвлений, образуют 3 петли. Нижняя ветвь частично входит в состав плечевого сплетения, вследствие чего образуется четвертая петля, соединяющая оба сплетения. Шейное сплетение связано с другими нервами соединительными ветвями и само отдает ветви к коже и мышцам.
Соединения шейного сплетения
1. Соединительная ветвь CI к дуге подъязычного нерва. Волокна, составляющие эту ветвь, переходят (большая часть) в верхний корешок шейной петли, radix superior ansae cervicalis, который следует по передней поверхности общей сонной артерии, в толще ее соединительнотканного влагалища, и, направляясь вниз, на уровне срединного сухожилия лопаточно-подъязычной мышцы образует с ветвями CI—СIII и нижним корешком шейной петли, radix inferior ansae cervicalis, шейную петлю, ansa cervicalis (см. рис. 998, 1001, 1002), лежащую впереди внутренней яремной вены и общей сонной артерии. Нижний корешок шейной петли состоит из двигательных волокон передних ветвей второго и третьего спинномозговых нервов.
Величина петли зависит от длины верхнего корешка: чем короче последний, тем длиннее ветви, отходящие от петли к мышцам.
Нервы, отходящие от шейной петли, иннервируют всю группу мышц, расположенных ниже подъязычной кости. Волокна соединительной ветви, не входящие в верхний корешок шейной петли, выходят из подъязычного нерва и направляются к подбородочно-подъязычной мышце.
2. Соединительные ветви от второго, третьего и четвертого шейных нервов (наиболее крупные от третьего шейного нерва). Эти ветви направляются кзади и книзу, подходят к наружной ветви добавочного нерва и проникают в толщу грудино-ключично-сосцевидной и трапециевидной мышц.
3. Соединительные ветви с симпатическим стволом (см. рис. 999). Передние ветви первых трех шейных нервов соединяются с верхним шейным узлом симпатического ствола, а четвертого — со средним узлом.
Кожные ветви шейного
сплетения
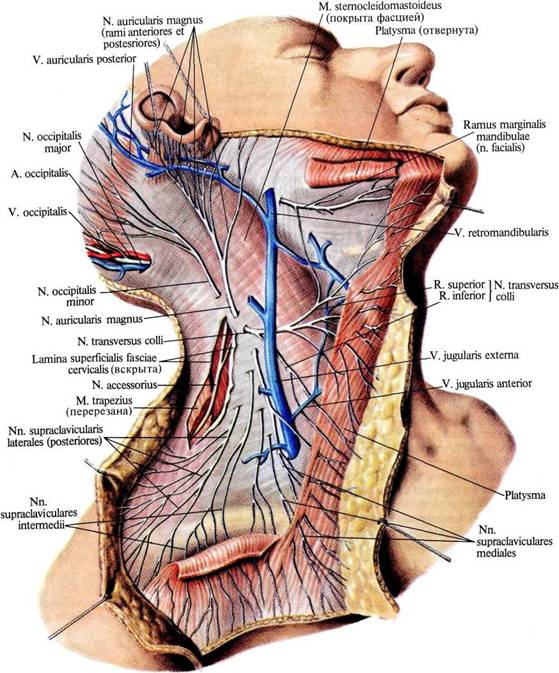
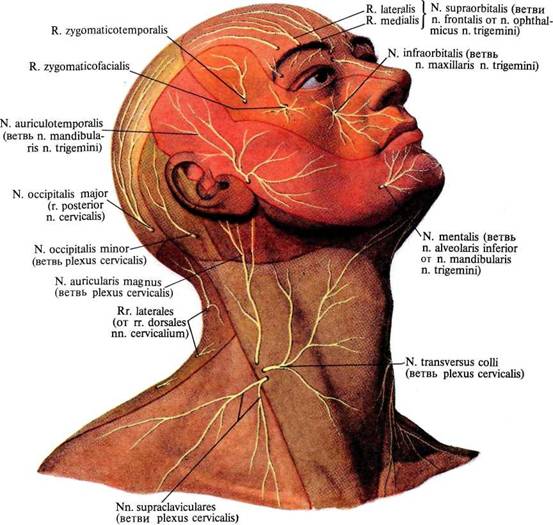
1. Малый затылочный нерв, n. occipitalis minor (см. рис. 998—1000), возникает из второго и третьего шейных нервов (СII и СIII), направляется к заднему краю грудино-ключично-сосцевидной мышцы, а выйдя из-за него, часто делится на две ветви. Последние, следуя вверх и кзади (к затылку), разветвляются позади ушной раковины и над ней в участке кожи, граничащем сзади с областью разветвления большого затылочного нерва, спереди — с областью большого ушного нерва. Малый затылочный нерв имеет соединения с большим затылочным нервом, большим ушным нервом и лицевым нервом (его задним ушным нервом).
2. Большой ушной нерв, n. auricularis magnus (см. рис. 998—1000),— наиболее крупный кожный нерв шейного сплетения. Начинается от CIII(CIV), следует к заднему краю грудино-ключично-сосцевидной мышцы и, огибая его ниже малого затылочного нерва, переходит на наружную поверхность мышцы. Здесь ствол нерва, направляясь вперед и вверх к ушной раковине, делится на две ветви — переднюю и заднюю.
998. Шейное сплетение, plexus cervicalis (полусхематично).

999. Кожные нервы шейного сплетения, nn. cutanei plexus cervicalis, правого; вид справа.
(Подкожная мышца шеи частично удалена.)
Передняя ветвь, r. anterior, более тонкая, разветвляется в коже области околоушной железы, мочки уха и в коже вогнутой поверхности ушной раковины.
Задняя ветвь, r. posterior, разветвляется в коже выпуклой поверхности ушной раковины и в коже за ухом.
Большой ушной нерв имеет соединения с малым затылочным нервом и с задним ушным нервом (из лицевого нерва).
3. Поперечный нерв шеи, n.
transversus colli (см. рис. 998-—1000), возникает от СII(СIII), направляется, так же как и большой ушной нерв, к заднему краю грудино-ключично-сосцевидной мышцы, огибает его и далее следует в поперечном направлении вперед по наружной поверхности этой мышцы, между нею и подкожной мышцей шеи. Делится на более крупные верхние ветви, rr. superiores, и более тонкие нижние ветви, rr. inferiores. Ветви эти, прободая подкожную мышцу шеи, разветвляются в коже боковой области и переднего отдела шеи, достигая вверху края нижней челюсти, а внизу не доходят до ключицы. Поперечный нерв шеи имеет соединения с шейной ветвью лицевого нерва, образуя с ней поверхностную шейную петлю.
4. Надключичные нервы, nn. supraclaviculares (см. рис. 998—1000), возникают от CIII(CIV), следуют по заднему краю грудино-ключично-сосцевидной мышцы и выходят из-за него немного ниже поперечного нерва
шеи, располагаясь здесь в области лопаточно-ключичного треугольника, под фасцией. Далее, прободая фасцию, нервы направляются книзу, к ключице, и веерообразно расходятся на три группы ветвей:
1) медиальные надключичные нервы, nn. supraclaviculares mediales, разветвляются в коже соответственно яремной вырезке и рукоятке грудины, ниже медиальной части ключицы;
2) промежуточные надключичные нервы, nn. supraclaviculares intermedii,
распределяются в коже соответственно медиальной части дельтовидной мышцы и передней поверхности груди, достигая уровня IV ребра;
3) латеральные (задние) надключичные нервы, nn. supraclaviculares laterales [posteriores], разветвляются в коже над задними отделами дельтовидной мышцы и над акромионом
1000. Области распространения кожных нервов головы и шеи; вид справа (полусхематично).
1001. Нервы головы и шеи; вид
справа (полусхематично).
(Двигательные нервы.)

1002. Диафрагмальный нерв, n. phrenicus, правый (по препаратам П. Евдокимова).
(Мышцы шеи большей частью удалены; правая половина грудной клетки вскрыта.)

1003. Диафрагмальные нервы
(фотография. Препарат П. Евдокимова)
(Добавочные корешки, отходящие
от правой и левой шейных петель, низко соединяются со стволами диафрагмалъных нервов обеих сторон.)
1 — шейная петля; 2—подключичная вена;
3—ствол левого диафрагмального нерва;
4—добавочный корешок диафрагмального нерва, связанный с шейной петлей; 5—левое легкое (отвернуто); 6—ветвь к перикарду; 7—сердце (в перикарде); 8, 9—левый и правый куполы
диафрагмы; 10 — правое легкое (отвернуто);
11—добавочный корешок диафрагмального нерва, связанный с шейной петлей; 12—ствол правого диафрагмального нерва; 13 — передняя ветвь от CV; 14—шейная петля; 15—верхний корешок шейной петли; 16 — подъязычный нерв.

Задние ветви шейных нервов
Задние ветви шейных нервов, rr. dorsales nn. cervicalium, разделяются каждая на медиальную ветвь, r. medialis, и латеральную ветвь, r. lateralis.
Среди задних ветвей шейных нервов выделяют ветви первого, второго и третьего шейных нервов.
1. Задняя ветвь первого шейного нерва, или подзатылочный нерв, n. suboccipitalis (CI), крупнее передней ветви, проходит между затылочной костью и I шейным позвонком, залегая под позвоночной артерией, в борозде позвоночной артерии атланта. Далее этот нерв проходит в треугольное пространство, образованное задней большой прямой мышцей головы, нижней и верхней косыми мышцами головы, где делится, посылая ветви к указанным трем мышцам, а также к полуостистой мышце головы, длиннейшей мышце головы, задней малой прямой мышце головы.
От ветви, направляющейся к нижней косой мышце головы, отходит соединительная ветвь к задней ветви второго шейного спинномозгового нерва (СII). Одна из ветвей направляется к суставной капсуле атлантозатылочного сустава.
2. Задняя ветвь второго шейного нерва (СII) — наиболее крупная, проходит между I и II шейными позвонками, огибает нижний край нижней косой мышцы головы и делится на ряд коротких и одну длинную ветвь. Короткие ветви иннервируют полуостистую мышцу головы, ременные мышцы головы и шеи, длиннейшую мышцу головы. Длинная ветвь, получившая название большого затылочного нерва, n. occipitalis major (см. рис. 999, 1000), прободает полу остистую мышцу головы и сухожилие трапециевидной мышцы; разветвляется в коже затылочной области, достигая теменной области. На своем пути большой затылочный нерв часто сопровождает затылочную артерию и ее ветви.
Задняя ветвь второго шейного нерва отдает соединительные ветви к задним ветвям первого и третьего шейных нервов, а в области затылка — к малому затылочному нерву, который является кожной ветвью шейного сплетения.
3. Задняя ветвь третьего шейного нерва (CIII), или третий затылочный нерв, n. occipitalis tertius (см. рис. 999), непостоянная, в толще кожи располагается медиально от большого затылочного нерва и часто соединяется с ним; разветвляется в коже затылочной области.
Передние ветви шейных
нервов
Передние ветви шейных нервов, rr. ventrales nn. cervicalium, и большая часть передней ветви первого грудного нерва, r. ventralis n. thoracici primi, соединяются между собой посредством дугообразных или образующих острые углы петель в шейное сплетение, plexus cervicalis, и плечевое сплетение, plexus brachialis.
Шейное сплетение
Шейное сплетение, plexus cervicalis, (см. рис. 996—1006), образуют передние ветви четырех верхних шейных спинномозговых нервов. Сплетение расположено на уровне четырех верхних шейных позвонков впереди места прикрепления средней лестничной мышцы, мышцы, поднимающей лопатку, ременных мышц головы и шеи и прикрыто спереди верхними отделами грудино-ключично-сосцевидной мышцы. В сплетении различают четыре передние ветви, три петли и отходящие от последних ветви.
Передняя ветвь первого шейного спинномозгового нерва залегает на I шейном позвонке, в борозде позвоночной артерии, под находящейся здесь позвоночной артерией. Отсюда, направляясь латерально, она проходит между передней и латеральной прямыми мышцами головы.
Остальные три передние ветви, как и все нижележащие, отделившись от соответствующих спинномозговых нервов, следуют латерально, располагаясь в промежутках между передними и задними межпоперечными мышцами, позади позвоночной артерии. Далее передние ветви, направляясь кнаружи и книзу, ложатся на передние поверхности мышцы, подни-
мающей лопатку, и средней лестничной мышцы и, соединяясь между собой при помощи ответвлений, образуют 3 петли. Нижняя ветвь частично входит в состав плечевого сплетения, вследствие чего образуется четвертая петля, соединяющая оба сплетения. Шейное сплетение связано с другими нервами соединительными ветвями и само отдает ветви к коже и мышцам.
Соединения шейного сплетения
1. Соединительная ветвь CI к дуге подъязычного нерва. Волокна, составляющие эту ветвь, переходят (большая часть) в верхний корешок шейной петли, radix superior ansae cervicalis, который следует по передней поверхности общей сонной артерии, в толще ее соединительнотканного влагалища, и, направляясь вниз, на уровне срединного сухожилия лопаточно-подъязычной мышцы образует с ветвями CI—СIII и нижним корешком шейной петли, radix inferior ansae cervicalis, шейную петлю, ansa cervicalis (см. рис. 998, 1001, 1002), лежащую впереди внутренней яремной вены и общей сонной артерии. Нижний корешок шейной петли состоит из двигательных волокон передних ветвей второго и третьего спинномозговых нервов.
Величина петли зависит от длины верхнего корешка: чем короче последний, тем длиннее ветви, отходящие от петли к мышцам.
Нервы, отходящие от шейной петли, иннервируют всю группу мышц, расположенных ниже подъязычной кости. Волокна соединительной ветви, не входящие в верхний корешок шейной петли, выходят из подъязычного нерва и направляются к подбородочно-подъязычной мышце.
2. Соединительные ветви от второго, третьего и четвертого шейных нервов (наиболее крупные от третьего шейного нерва). Эти ветви направляются кзади и книзу, подходят к наружной ветви добавочного нерва и проникают в толщу грудино-ключично-сосцевидной и трапециевидной мышц.
3. Соединительные ветви с симпатическим стволом (см. рис. 999). Передние ветви первых трех шейных нервов соединяются с верхним шейным узлом симпатического ствола, а четвертого — со средним узлом.
Кожные ветви шейного
сплетения
1. Малый затылочный нерв, n. occipitalis minor (см. рис. 998—1000), возникает из второго и третьего шейных нервов (СII и СIII), направляется к заднему краю грудино-ключично-сосцевидной мышцы, а выйдя из-за него, часто делится на две ветви. Последние, следуя вверх и кзади (к затылку), разветвляются позади ушной раковины и над ней в участке кожи, граничащем сзади с областью разветвления большого затылочного нерва, спереди — с областью большого ушного нерва. Малый затылочный нерв имеет соединения с большим затылочным нервом, большим ушным нервом и лицевым нервом (его задним ушным нервом).
2. Большой ушной нерв, n. auricularis magnus (см. рис. 998—1000),— наиболее крупный кожный нерв шейного сплетения. Начинается от CIII(CIV), следует к заднему краю грудино-ключично-сосцевидной мышцы и, огибая его ниже малого затылочного нерва, переходит на наружную поверхность мышцы. Здесь ствол нерва, направляясь вперед и вверх к ушной раковине, делится на две ветви — переднюю и заднюю.
998. Шейное сплетение, plexus cervicalis (полусхематично).

999. Кожные нервы шейного сплетения, nn. cutanei plexus cervicalis, правого; вид справа.
(Подкожная мышца шеи частично удалена.)

Передняя ветвь, r. anterior, более тонкая, разветвляется в коже области околоушной железы, мочки уха и в коже вогнутой поверхности ушной раковины.
Задняя ветвь, r. posterior, разветвляется в коже выпуклой поверхности ушной раковины и в коже за ухом.
Большой ушной нерв имеет соединения с малым затылочным нервом и с задним ушным нервом (из лицевого нерва).
3. Поперечный нерв шеи, n.
transversus colli (см. рис. 998-—1000), возникает от СII(СIII), направляется, так же как и большой ушной нерв, к заднему краю грудино-ключично-сосцевидной мышцы, огибает его и далее следует в поперечном направлении вперед по наружной поверхности этой мышцы, между нею и подкожной мышцей шеи. Делится на более крупные верхние ветви, rr. superiores, и более тонкие нижние ветви, rr. inferiores. Ветви эти, прободая подкожную мышцу шеи, разветвляются в коже боковой области и переднего отдела шеи, достигая вверху края нижней челюсти, а внизу не доходят до ключицы. Поперечный нерв шеи имеет соединения с шейной ветвью лицевого нерва, образуя с ней поверхностную шейную петлю.
4. Надключичные нервы, nn. supraclaviculares (см. рис. 998—1000), возникают от CIII(CIV), следуют по заднему краю грудино-ключично-сосцевидной мышцы и выходят из-за него немного ниже поперечного нерва
шеи, располагаясь здесь в области лопаточно-ключичного треугольника, под фасцией. Далее, прободая фасцию, нервы направляются книзу, к ключице, и веерообразно расходятся на три группы ветвей:
1) медиальные надключичные нервы, nn. supraclaviculares mediales, разветвляются в коже соответственно яремной вырезке и рукоятке грудины, ниже медиальной части ключицы;
2) промежуточные надключичные нервы, nn. supraclaviculares intermedii,
распределяются в коже соответственно медиальной части дельтовидной мышцы и передней поверхности груди, достигая уровня IV ребра;
3) латеральные (задние) надключичные нервы, nn. supraclaviculares laterales [posteriores], разветвляются в коже над задними отделами дельтовидной мышцы и над акромионом
1000. Области распространения кожных нервов головы и шеи; вид справа (полусхематично).

1001. Нервы головы и шеи; вид
справа (полусхематично).
(Двигательные нервы.)

1002. Диафрагмальный нерв, n. phrenicus, правый (по препаратам П. Евдокимова).
(Мышцы шеи большей частью удалены; правая половина грудной клетки вскрыта.)

1003. Диафрагмальные нервы
(фотография. Препарат П. Евдокимова)
(Добавочные корешки, отходящие
от правой и левой шейных петель, низко соединяются со стволами диафрагмалъных нервов обеих сторон.)
1 — шейная петля; 2—подключичная вена;
3—ствол левого диафрагмального нерва;
4—добавочный корешок диафрагмального нерва, связанный с шейной петлей; 5—левое легкое (отвернуто); 6—ветвь к перикарду; 7—сердце (в перикарде); 8, 9—левый и правый куполы
диафрагмы; 10 — правое легкое (отвернуто);
11—добавочный корешок диафрагмального нерва, связанный с шейной петлей; 12—ствол правого диафрагмального нерва; 13 — передняя ветвь от CV; 14—шейная петля; 15—верхний корешок шейной петли; 16 — подъязычный нерв.

|
СПИННОМОЗГОВЫЕ НЕРВЫ |
Спинномозговые нервы, nn. spinales (рис. 995—997), представляют собой парные (31 пара), метамерно расположенные нервные стволы:
1. Шейные нервы, nn. cervicales (CI—CVII), 8 пар
2. Грудные нервы, nn. thoracici (ThI—ThXII), 12 пар
3. Поясничные нервы, nn. lumbales (LI—LV), 5 пар
4. Крестцовые нервы, nn. sacrales (SI—Sv), 5 пар
5. Копчиковый нерв, n. coccygeus (CoI—СоII), 1 пара, реже две.
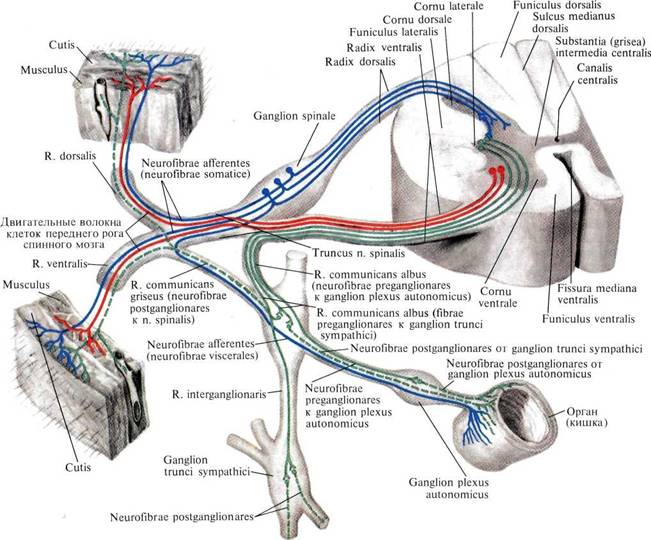
Спинномозговой нерв является смешанным и образуется путем слияния принадлежащих ему двух корешков: 1) заднего корешка [чувствительного], radix dorsalis [sensoria], и 2) переднего корешка [двигательного], radix ventralis [motoria]. Каждый корешок связан со спинным мозгом корешковыми нитями, fila radicularia. Задний корешок в области заднелатеральной борозды связан со спинным мозгом корешковыми нитями заднего корешка, fila radicularia radicis dorsalis, а передний корешок в области переднелатеральной борозды — корешковыми нитями переднего корешка, fila radicularia radicis ventralis.
Задние корешки более толстые, так как каждому из них принадлежит спинномозговой узел [чувствительный], ganglion spinale [sensorius]. Исключение составляет первый шейный нерв, у которого передний корешок крупнее заднего. Иногда отсутствует узел в корешке копчикового нерва.
Передние корешки узлов не имеют. В месте образования спинномозговых нервов передние корешки только прилегают к спинномозговым узлам и соединяются с ними при помощи соединительной ткани.
Соединение корешков в спинномозговой нерв происходит латерально от спинномозгового узла.
Корешки спинномозговых нервов проходят вначале в подпаутинном пространстве и окружены непосредственно мягкой мозговой оболочкой. Между передними и задними корешками в подпаутинном пространстве проходит зубчатая связка. Вблизи межпозвоночных отверстий корешки плотно покрыты всеми тремя мозговыми оболочками, которые срастаются между собой и продолжаются в соединительнотканное влагалище спинномозгового нерва (см. рис. 879, 954, 956).
Корешки спинномозговых нервов направляются от спинного мозга к межпозвоночному отверстию (см. рис. 879, 997): 1) корешки верхних шейных нервов располагаются почти горизонтально; 2) корешки нижних шейных нервов и двух верхних грудных идут от спинного мозга косо вниз, располагаясь перед вступлением в межпозвоночное отверстие на один позвонок ниже от места отхождения из спинного мозга; 3) корешки следующих 10 грудных нервов следуют еще более наклонно вниз и перед вступлением в межпозвоночное отверстие находятся приблизительно на два позвонка ниже своего начала; 4) корешки 5 поясничных, 5 крестцовых и копчикового нерва направляются вниз вертикально и образуют с одноименными корешками противоположной стороны конский хвост, cauda equina, который находится в полости твердой мозговой оболочки. Отделяясь от конского хвоста, корешки направляются кнаружи и еще в позвоночном канале соединяются в ствол спинномозгового нерва, truncus n. spinalis.
Большинство спинномозговых узлов залегает в межпозвоночных отверстиях; нижние поясничные узлы располагаются частично в позвоночном канале; крестцовые узлы, кроме последнего, залегают в позвоночном канале вне твердой мозговой оболочки. Спинномозговой узел копчикового нерва находится внутри полости твердой мозговой оболочки. Корешки спинномозговых нервов и спинномозговые узлы можно изучить после вскрытия позвоночного канала и удаления дуг позвонков и суставных отростков.
Все стволы спинномозговых нервов, за исключением первого шейного, пятого крестцового и копчикового нервов, залегают в межпозвоночных отверстиях, при этом нижние из них, принимающие участие в образовании конского хвоста, находятся также частично и в позвоночном канале. Первый шейный спинномозговой нерв (CI) проходит между затылочной костью и I шейным позвонком; восьмой шейный спинномозговой нерв (СVIII) располагается между VII шейным позвонком и I грудным позвонком; пятый крестцовый и копчиковый нервы выходят через крестцовую щель.
Стволы спинномозговых нервов являются смешанными, т. е. несут чувствительные и двигательные волокна. Каждый нерв по выходе из позвоночного канала почти тотчас делится на переднюю ветвь, r. ventralis [anterior], и заднюю ветвь, r. dorsalis [posterior], в каждой из которых имеются как двигательные, так и чувствительные волокна (см. рис. 880, 955, 995, 1060). Ствол спинномозгового нерва посредством соединительных ветвей, rr. communicantes, связан с соответствующим узлом симпатического ствола.
Соединительных ветвей две. Одна из них несет предузловые (миелиновые) волокна от клеток боковых рогов спинного мозга. Она белого цвета [эти зетви имеются от восьмого шейного (СVIII) до второго — третьего поясничного (LII—LIII) спинномозгового нерва] и называется белой соединительной ветвью, r. communicans albus. Другая соединительная ветвь несет послеузловые (преимущественно безмиелиновые) волокна от узлов симпатического ствола в спинномозговой нерв. Она более темного цвета и носит название серой соединительной ветви, r. communicans griseus.
От ствола спинномозгового нерва отходит ветвь к твердой оболочке спинного мозга — менингеальная
ветвь, r. meningeus, которая содержит в своем составе и симпатические волокна. Менингеальная ветвь возвращается в позвоночный канал через межпозвоночное отверстие. Здесь нерв делится на две ветви: более крупную, идущую по передней стенке
995. Сегмент спинного мозга (полусхематично).
1—columns posterior; 2—columna lateralis; 3—funiculus lateralis; 4—r. dorsalis; 5 — r. ventralis; 6—n. spinalis; 7—columna anterior; 8—funiculus anterior; 9—radix ventralis; 10—ganglion spinale; 11 — radix dorsalis; 12 — funiculus posterior.

996. Спинномозговые нервы,
nn. spinales; вид спереди (схема).

канала в восходящем направлении, и более мелкую, идущую в нисходящем направлении. Каждая из ветвей соединяется как с ветвями соседних ветвей мозговой оболочки, так и с ветвями противоположной стороны. В результате образуется сплетение мозговой оболочки, которое посылает ветвь к надкостнице, костям, оболочкам спинного мозга, венозным позвоночным сплетениям, а также к артериям спинного мозга. В области шеи спинномозговые нервы принимают участие в образовании позвоночного сплетения, plexus vertebralis, вокруг позвоночной артерии.
997. Проекция спинномозговых
корешков и нервов на позвоночный
столб (схема).

ЗАДНИЕ ВЕТВИ
СПИННОМОЗГОВЫХ НЕРВОВ
Задние ветви спинномозговых нервов, rr. dorsales nn. spinalium (см. рис. 995, 1027, 1029), за исключением двух верхних шейных нервов, значительно тоньше передних. Все задние ветви от места их отхождения, у латеральной поверхности суставных отростков позвонков, направляются назад между поперечными отростками позвонков, а в области крестца проходят через дорсальные крестцовые отверстия.
Каждая задняя ветвь делится на медиальную ветвь, r. medialis, и на латеральную ветвь, r. lateralis. В обеих ветвях проходят чувствительные и двигательные волокна. Концевые разветвления задних ветвей распределяются в коже всех дорсальных областей туловища, от затылочной до крестцовой области, в длинных и коротких мышцах спины и в мышцах затылка (см. рис. 995, 1027, 1028).
ПЕРЕДНИЕ ВЕТВИ
СПИННОМОЗГОВЫХ НЕРВОВ
Передние ветви спинномозговых нервов, rr. ventrales nn. spinalium, толще задних, за исключением двух первых шейных нервов, где имеются обратные отношения.
Передние ветви, кроме грудных нервов, вблизи позвоночного столба широко соединяются между собой и образуют сплетения, plexus. Из передних ветвей грудных нервов принимают участие в сплетениях ветви от ThI и ТhII, иногда ТhIII (плечевое сплетение), и от ThXII (поясничное сплетение). Однако эти ветви только частично вступают в сплетения.
Топографически различают следующие сплетения: шейное; плечевое; пояснично-крестцовое, в котором выделяют поясничное и крестцовое; копчиковое (см. рис. 998).
Все эти сплетения образуются посредством соединений соответствующих ветвей в виде петель.
Шейное и плечевое сплетения образуются в области шеи, поясничное — в поясничной области, крестцовое и копчиковое — в полости малого таза. От сплетений отходят ветви, которые направляются к периферии тела и, разветвляясь, иннервируют соответствующие его отделы. Передние ветви грудных нервов, не образующие сплетений, продолжаются непосредствен-
но на периферии тела, разветвляясь в боковых и передних отделах стенок грудной клетки и живота.
1. Шейные нервы, nn. cervicales (CI—CVII), 8 пар
2. Грудные нервы, nn. thoracici (ThI—ThXII), 12 пар
3. Поясничные нервы, nn. lumbales (LI—LV), 5 пар
4. Крестцовые нервы, nn. sacrales (SI—Sv), 5 пар
5. Копчиковый нерв, n. coccygeus (CoI—СоII), 1 пара, реже две.
Спинномозговой нерв является смешанным и образуется путем слияния принадлежащих ему двух корешков: 1) заднего корешка [чувствительного], radix dorsalis [sensoria], и 2) переднего корешка [двигательного], radix ventralis [motoria]. Каждый корешок связан со спинным мозгом корешковыми нитями, fila radicularia. Задний корешок в области заднелатеральной борозды связан со спинным мозгом корешковыми нитями заднего корешка, fila radicularia radicis dorsalis, а передний корешок в области переднелатеральной борозды — корешковыми нитями переднего корешка, fila radicularia radicis ventralis.
Задние корешки более толстые, так как каждому из них принадлежит спинномозговой узел [чувствительный], ganglion spinale [sensorius]. Исключение составляет первый шейный нерв, у которого передний корешок крупнее заднего. Иногда отсутствует узел в корешке копчикового нерва.
Передние корешки узлов не имеют. В месте образования спинномозговых нервов передние корешки только прилегают к спинномозговым узлам и соединяются с ними при помощи соединительной ткани.
Соединение корешков в спинномозговой нерв происходит латерально от спинномозгового узла.
Корешки спинномозговых нервов проходят вначале в подпаутинном пространстве и окружены непосредственно мягкой мозговой оболочкой. Между передними и задними корешками в подпаутинном пространстве проходит зубчатая связка. Вблизи межпозвоночных отверстий корешки плотно покрыты всеми тремя мозговыми оболочками, которые срастаются между собой и продолжаются в соединительнотканное влагалище спинномозгового нерва (см. рис. 879, 954, 956).
Корешки спинномозговых нервов направляются от спинного мозга к межпозвоночному отверстию (см. рис. 879, 997): 1) корешки верхних шейных нервов располагаются почти горизонтально; 2) корешки нижних шейных нервов и двух верхних грудных идут от спинного мозга косо вниз, располагаясь перед вступлением в межпозвоночное отверстие на один позвонок ниже от места отхождения из спинного мозга; 3) корешки следующих 10 грудных нервов следуют еще более наклонно вниз и перед вступлением в межпозвоночное отверстие находятся приблизительно на два позвонка ниже своего начала; 4) корешки 5 поясничных, 5 крестцовых и копчикового нерва направляются вниз вертикально и образуют с одноименными корешками противоположной стороны конский хвост, cauda equina, который находится в полости твердой мозговой оболочки. Отделяясь от конского хвоста, корешки направляются кнаружи и еще в позвоночном канале соединяются в ствол спинномозгового нерва, truncus n. spinalis.
Большинство спинномозговых узлов залегает в межпозвоночных отверстиях; нижние поясничные узлы располагаются частично в позвоночном канале; крестцовые узлы, кроме последнего, залегают в позвоночном канале вне твердой мозговой оболочки. Спинномозговой узел копчикового нерва находится внутри полости твердой мозговой оболочки. Корешки спинномозговых нервов и спинномозговые узлы можно изучить после вскрытия позвоночного канала и удаления дуг позвонков и суставных отростков.
Все стволы спинномозговых нервов, за исключением первого шейного, пятого крестцового и копчикового нервов, залегают в межпозвоночных отверстиях, при этом нижние из них, принимающие участие в образовании конского хвоста, находятся также частично и в позвоночном канале. Первый шейный спинномозговой нерв (CI) проходит между затылочной костью и I шейным позвонком; восьмой шейный спинномозговой нерв (СVIII) располагается между VII шейным позвонком и I грудным позвонком; пятый крестцовый и копчиковый нервы выходят через крестцовую щель.
Стволы спинномозговых нервов являются смешанными, т. е. несут чувствительные и двигательные волокна. Каждый нерв по выходе из позвоночного канала почти тотчас делится на переднюю ветвь, r. ventralis [anterior], и заднюю ветвь, r. dorsalis [posterior], в каждой из которых имеются как двигательные, так и чувствительные волокна (см. рис. 880, 955, 995, 1060). Ствол спинномозгового нерва посредством соединительных ветвей, rr. communicantes, связан с соответствующим узлом симпатического ствола.
Соединительных ветвей две. Одна из них несет предузловые (миелиновые) волокна от клеток боковых рогов спинного мозга. Она белого цвета [эти зетви имеются от восьмого шейного (СVIII) до второго — третьего поясничного (LII—LIII) спинномозгового нерва] и называется белой соединительной ветвью, r. communicans albus. Другая соединительная ветвь несет послеузловые (преимущественно безмиелиновые) волокна от узлов симпатического ствола в спинномозговой нерв. Она более темного цвета и носит название серой соединительной ветви, r. communicans griseus.
От ствола спинномозгового нерва отходит ветвь к твердой оболочке спинного мозга — менингеальная
ветвь, r. meningeus, которая содержит в своем составе и симпатические волокна. Менингеальная ветвь возвращается в позвоночный канал через межпозвоночное отверстие. Здесь нерв делится на две ветви: более крупную, идущую по передней стенке
995. Сегмент спинного мозга (полусхематично).
1—columns posterior; 2—columna lateralis; 3—funiculus lateralis; 4—r. dorsalis; 5 — r. ventralis; 6—n. spinalis; 7—columna anterior; 8—funiculus anterior; 9—radix ventralis; 10—ganglion spinale; 11 — radix dorsalis; 12 — funiculus posterior.

996. Спинномозговые нервы,
nn. spinales; вид спереди (схема).

канала в восходящем направлении, и более мелкую, идущую в нисходящем направлении. Каждая из ветвей соединяется как с ветвями соседних ветвей мозговой оболочки, так и с ветвями противоположной стороны. В результате образуется сплетение мозговой оболочки, которое посылает ветвь к надкостнице, костям, оболочкам спинного мозга, венозным позвоночным сплетениям, а также к артериям спинного мозга. В области шеи спинномозговые нервы принимают участие в образовании позвоночного сплетения, plexus vertebralis, вокруг позвоночной артерии.
997. Проекция спинномозговых
корешков и нервов на позвоночный
столб (схема).

ЗАДНИЕ ВЕТВИ
СПИННОМОЗГОВЫХ НЕРВОВ
Задние ветви спинномозговых нервов, rr. dorsales nn. spinalium (см. рис. 995, 1027, 1029), за исключением двух верхних шейных нервов, значительно тоньше передних. Все задние ветви от места их отхождения, у латеральной поверхности суставных отростков позвонков, направляются назад между поперечными отростками позвонков, а в области крестца проходят через дорсальные крестцовые отверстия.
Каждая задняя ветвь делится на медиальную ветвь, r. medialis, и на латеральную ветвь, r. lateralis. В обеих ветвях проходят чувствительные и двигательные волокна. Концевые разветвления задних ветвей распределяются в коже всех дорсальных областей туловища, от затылочной до крестцовой области, в длинных и коротких мышцах спины и в мышцах затылка (см. рис. 995, 1027, 1028).
ПЕРЕДНИЕ ВЕТВИ
СПИННОМОЗГОВЫХ НЕРВОВ
Передние ветви спинномозговых нервов, rr. ventrales nn. spinalium, толще задних, за исключением двух первых шейных нервов, где имеются обратные отношения.
Передние ветви, кроме грудных нервов, вблизи позвоночного столба широко соединяются между собой и образуют сплетения, plexus. Из передних ветвей грудных нервов принимают участие в сплетениях ветви от ThI и ТhII, иногда ТhIII (плечевое сплетение), и от ThXII (поясничное сплетение). Однако эти ветви только частично вступают в сплетения.
Топографически различают следующие сплетения: шейное; плечевое; пояснично-крестцовое, в котором выделяют поясничное и крестцовое; копчиковое (см. рис. 998).
Все эти сплетения образуются посредством соединений соответствующих ветвей в виде петель.
Шейное и плечевое сплетения образуются в области шеи, поясничное — в поясничной области, крестцовое и копчиковое — в полости малого таза. От сплетений отходят ветви, которые направляются к периферии тела и, разветвляясь, иннервируют соответствующие его отделы. Передние ветви грудных нервов, не образующие сплетений, продолжаются непосредствен-
но на периферии тела, разветвляясь в боковых и передних отделах стенок грудной клетки и живота.
|
Шейный отдел симпатического ствола |
Шейный отдел симпатического ствола (рис. 1062—1066; см. рис. 1057, 1058) залегает впереди поперечных отростков шейных позвонков на поверхности длинной мышцы головы и длинной мышцы шеи, медиально от передних бугорков позвонков и позади сосудисто-нервного пучка шеи, будучи заключен в предпозвоночной пластинке фасции шеи. Выше деления сонной артерии симпатический ствол располагается позади внутренней сонной артерии.
На своем пути шейный отдел симпатического ствола перекрещивается с нижней щитовидной артерией и с подключичной артерией, образуя вокруг последней путем раздвоения хорошо выраженную подключичную петлю, ansa subclavia.
В шейном отделе симпатического ствола насчитывается три шейных узла, которые образовались в результате слияния восьми сегментарных симпатических узлов. Это верхний, средний и нижний шейные узлы, ganglia cervicalia superius, medium et inferius, причем последний, как правило, сливается с первым грудным узлом, образуя шейно-грудной {звездчатый) узел, ganglion cervicothoracicum {stellatum).
Иногда встречаются промежуточные узлы, и общее число шейных узлов симпатического ствола может достигать пяти-шести.
Верхний шейный узел
Верхний шейный узел, ganglion сеrvicalis (см. рис. 1062, 1063, 1065, 1066),— наиболее крупный из всех шейных узлов, до 2 см длиной и до 0,5 см шириной, веретенообразный, располагается на уровне тел II—III шейных позвонков, достигая иногда вверху I, а внизу IV шейного позвонка.
Кзади от узла залегает длинная мышца головы, впереди — ствол внутренней сонной артерии, латерально — ствол блуждающего нерва. От узла отходят соединительные ветви к ряду нервов и узлов, а также нервы к органам и сосудам.
Большая часть этих нервов и узлов входит в состав различных нервных сплетений.
Ветви верхнего шейного узла:
1. Яремный нерв, n. jugularis,— короткая ветвь, отходит от верхнего полюса верхнего шейного узла и, залегая в наружной оболочке внутренней яремной вены, направляется к яремному отверстию. Здесь яремный нерв отходит от вены и дает две ветви:
1) к верхнему узлу блуждающего нерва;
2) к нижнему узлу языкоглоточного нерва.
2. Внутренний сонный нерв, n. саrоticus internus, берет начало от верхнего полюса верхнего шейного узла, нередко вместе с яремным нервом, направляется вверх, ложится несколько кзади от внутренней сонной артерии, затем образует вокруг нее в сонном канале и на всем дальнейшем ее протяжении широкопетлистую сеть — внутреннее сонное сплетение, plexus caroticus internus. Это сплетение переходит на разветвления внутренней сонной артерии, образует ряд сплетений и отдает следующие ветви:
1) сонно-барабанные нервы, nn. саrоticotympanici, которые проходят через одноименные канальцы и, соединившись с барабанным нервом, входят в барабанное сплетение (см. «Языко-глоточный нерв»); последнее иннервирует слизистую оболочку барабанной полости и слуховой трубы;
2) глубокий каменистый нерв, n. petrosus profundus, отходит от внутреннего сонного сплетения у выхода внутренней сонной артерии из сонного канала, соединяется с большим каменистым нервом, образуя вместе с ним нерв крыловидного канала, и входит в крылонебный узел в качестве его симпатического корешка;
3) пещеристое сплетение (часть внутреннего сонного сплетения, соответствующая пещеристой части внутренней сонной артерии) — относительно густое сплетение, образуется тонкими нервами и посылает ветви:
а) соединительные ветви к глазодвигательному, блоковому, отводящему нервам, к тройничному узлу и первой ветви тройничного нерва;
б) симпатический корешок к ресничному узлу, radix sympathicus ad ganglion ciliare. Корешок тянется в виде тонких нервов через верхнюю глазничную щель в полость глазницы, подходит к заднему краю ресничного узла. Составляющие его волокна присоединяются к коротким ресничным нервам, направляются к мышце, расширяющей зрачок, и к стенкам сосудов глаза;
в) к глазничной мышце, к верхней и нижней мышцам хрящей века;
г) к слезной железе;
д) к гипофизу;
е) к ряду артерий: глазной, передней и средней мозговым, передней ворсинчатой, образуя нервные сплетения, сопровождающие эти сосуды и их разветвления. Сплетение глазной артерии посылает нерв, сопровождающий центральную артерию сетчатки.
3. Наружные сонные нервы, nn. саrotici externi, всего 2—3, иногда до 6 нервов, на уровне шилоподъязычной мышцы направляются к стенке наружной сонной артерии. Здесь они разветвляются на более мелкие ветви, которые, окружив артерию, образуют наружное сонное сплетение, plexus caroticus externus (см. рис. 991). В нем различают восходящую и нисходящую части.
Восходящая часть наружного сонного сплетения, поднимаясь по стенке наружной сонной артерии, распределяется по отходящим от нее ветвям, участвуя в образовании сплетений, окружающих одноименные сосуды: 1) верхнего щитовидного, 2) язычного, 3) сплетения по ходу лицевой артерии, от которого отходит в виде 1—2 нервов симпатическая ветвь к поднижнечелюстному узлу, r. sympathicus ad ganglion submandibulare, 4) затылочного, 5) заднего ушного, 6) поверхностного височного, 7) верхнечелюстного, 8) менингеального.
Нисходящая часть наружного сонного сплетения спускается по стенке наружной сонной артерии, достигает общей сонной артерии, образуя здесь общее сонное сплетение, plexus caroticus communis, сопровождающее артерию на всем ее протяжении.
В месте деления общей сонной артерии к ее нервному сплетению присоединяются тонкие ветви от языко-глоточного и блуждающего нервов, которые вместе со сплетением общей сонной артерии участвуют в иннервации расположенного здесь сонного гломуса (см. т. III, «Эндокринные железы»).
1058. Симпатическая часть вегетативной нервной системы (схема).
1 — truncus sympathicus; 2 — ganglion cervicothoracicum (stellatum); 3—ganglion cervicale medium; 4—ganglion cervicale superius; 5 — a. carotis interna; 6 — plexus celiacus; 7 — plexus mesentericus superior; 8 — plexus mesentericus inferior

4. Верхний шейный сердечный нерв, n. cardiacus cervicalis superior (см. рис. 1054, 1062—1066), отходит 2—3 ветвями от верхнего шейного симпатического узла, чаще всего у его нижнего полюса, иногда одна-две его ветви отходят ниже узла. Располагаясь медиальнее симпатического ствола, впереди длинной мышцы шеи и предпозвоночной фасции, основной ствол верхнего шейного сердечного нерва следует вниз, имея впереди себя общую сонную артерию и пересекая нижнюю щитовидную артерию (чаще спереди). На своем пути верхний шейный сердечный нерв может образовывать соединения с верхним гортанным, возвратным и средним сердечным нервами. Пройдя в полость груди, в верхнее, а затем среднее средостение, правый верхний шейный сердечный нерв располагается впереди плечеголовного ствола, левый — впереди общей сонной артерии.
1059. Парасимпатическая часть вегетативной нервной системы (схема).
III — n.oculomotorius; VII — n. facialis; IX — n. glossopharyngeus; X — п. vagus; 1 — ganglion ciliare; 2—ganglion pterygopalatinum; 3 — ganglion oticum; 4 — ganglion submandibulare; 5 — ganglion sublinguale; 6 — nuclei parasympathici sacrales; 7 — ganglia pelvica.

Оба нерва переходят на переднюю поверхность аорты и легочного ствола и входят в состав сердечного сплетения (см. «Нервы сердца»).
Верхний шейный сердечный нерв посылает ветви к стенкам глотки и трахеи, а также к щитовидной железе; ряд ветвей направляется к общей сонной и нижней щитовидной артериям. В стволе верхнего сердечного нерва имеются скопления нервных клеток или отдельные нервные клетки.
5. Гортанно-глоточные ветви, rr. aryngopharyngei (см. рис. 992), направляются к гортани и к задней стенке глотки вместе с глоточными ветвями языкоглоточного и блуждающего нервов и участвуют вместе с ними в образовании глоточного сплетения, plexus pharyngeus.
6. Соединительные ветви, отходящие от верхнего шейного узла, непостоянны:
1) к первому-четвертому шейному спинномозговому нерву; 2) к подъязычному нерву; 3) к нижнему узлу блуждающего нерва; 4) к диафрагмальному нерву (представляют собой серые соединительные ветви).
1060. Ход волокон спинномозговых нервов и их связь с симпатическим стволом (схема).
Средний шейный узел
Средний шейный узел, ganglion cervicale medium (см. рис. 1058, 1063— 1066), овальный, значительно меньше верхнего узла, залегает впереди длинной мышцы шеи на уровне поперечного отростка V или VI шейного позвонка, прилегая к нижней щитовидной артерии, чаще спереди.
Тотчас под средним шейным узлом, приблизительно на уровне поперечного отростка VI шейного позвонка, располагается позвоночный узел, ganglion vertebrate (непостоянный), имея позади себя позвоночную артерию, а впереди — позвоночную вену. Ветви среднего шейного узла: 1. Средний шейный сердечный нерв, n. cardiacus cervicalis medius (см. рис. 1057, 1061 —1064), отходит несколькими ветвями либо от среднего шейного узла, либо непосредственно от симпатического ствола, следует между последним и верхним сердечным нервом вначале позади общей сонной артерии, а затем у латерального ее края и, пройдя впереди или позади подключичной артерии, входит в грудную полость; при этом правый располагается в месте деления плече-головного ствола, левый — у латерального края левой общей сонной артерии, между нею и подключичной артерией. В грудной полости оба средних шейных сердечных нерва участвуют в образовании сердечного сплетения (см. «Нервы сердца»).
По своему ходу средний шейный сердечный нерв посылает ветви к общей сонной артерии и к нижней щитовидной артерии, участвуя в образовании соответствующих сплетений.
Иногда от него отходят тонкие щитовидные ветви, входящие в вещество щитовидной железы. Они иннервируют также и паращитовидные железы.
Средний шейный сердечный нерв имеет соединительные ветви с блуждающим и возвратным нервами, а также ряд соединений с верхним шейным сердечным нервом, образуя с ним сплетение.
2. Соединительные ветви, отходящие от среднего шейного узла, непостоянны. Среди них различают: 1) соединительные ветви к четвертому-шестому шейным спинномозговым нервам и к диафрагмальному нерву (непостоянные); 2) соединительные ветви к сплетениям, окружающим общую сонную и нижнюю щитовидную артерии (очень тонкие, всего 2—3), причем от сплетения, сопровождающего нижнюю щитовидную артерию, отходят нервы, входящие в паренхиму щитовидной и паращитовидных желез; 3) соединительные ветви к подключичной петле.
1061. Симпатические стволы, блуждающие нервы и их ветви; вид спереди (фотография. Препарат В. Андриеша).
(Органы шеи, грудной и брюшной полостей удалены.)
1—верхний гортанный нерв; 2 — левый блуждающий нерв; 3—верхний шейный узел; 4 — верхний шейный сердечный узел; 5 — средний шейный узел; 6 — средний шейный сердечный нерв; 7 — шейно-грудной (звездчатый) узел; 8—нижний шейный сердечный нерв; 9—грудные сердечные ветви (легочно-сердечный нерв); 10—пищеводное сплетение; 11—симпатический ствол; 12 — задний блуждающий ствол; 13 — левый чревный (внутренностный) узел; 14 — аортальное сплетение; 15 — нижний брыжеечный узел; 16 — верхнее подчревное сплетение; 17—подчревные нервы; 18 — нижнее подчревное (тазовое) сплетение; 19 — верхний брыжеечный узел; 20 — малый чревный (внутренностный) нерв; 21—большой чревный (внутренностный) нерв; 22 — ветвь, соединяющая диафрагмальный узел с чревным узлом; 23—диафрагмальный узел; 24—диафрагмальный нерв; 25 — верхние шейные сердечные ветви; 26—ветви, соединяющие диафрагмальный нерв с ветвями плечевого сплетения; 27 — правый блуждающий нерв.

На своем пути шейный отдел симпатического ствола перекрещивается с нижней щитовидной артерией и с подключичной артерией, образуя вокруг последней путем раздвоения хорошо выраженную подключичную петлю, ansa subclavia.
В шейном отделе симпатического ствола насчитывается три шейных узла, которые образовались в результате слияния восьми сегментарных симпатических узлов. Это верхний, средний и нижний шейные узлы, ganglia cervicalia superius, medium et inferius, причем последний, как правило, сливается с первым грудным узлом, образуя шейно-грудной {звездчатый) узел, ganglion cervicothoracicum {stellatum).
Иногда встречаются промежуточные узлы, и общее число шейных узлов симпатического ствола может достигать пяти-шести.
Верхний шейный узел
Верхний шейный узел, ganglion сеrvicalis (см. рис. 1062, 1063, 1065, 1066),— наиболее крупный из всех шейных узлов, до 2 см длиной и до 0,5 см шириной, веретенообразный, располагается на уровне тел II—III шейных позвонков, достигая иногда вверху I, а внизу IV шейного позвонка.
Кзади от узла залегает длинная мышца головы, впереди — ствол внутренней сонной артерии, латерально — ствол блуждающего нерва. От узла отходят соединительные ветви к ряду нервов и узлов, а также нервы к органам и сосудам.
Большая часть этих нервов и узлов входит в состав различных нервных сплетений.
Ветви верхнего шейного узла:
1. Яремный нерв, n. jugularis,— короткая ветвь, отходит от верхнего полюса верхнего шейного узла и, залегая в наружной оболочке внутренней яремной вены, направляется к яремному отверстию. Здесь яремный нерв отходит от вены и дает две ветви:
1) к верхнему узлу блуждающего нерва;
2) к нижнему узлу языкоглоточного нерва.
2. Внутренний сонный нерв, n. саrоticus internus, берет начало от верхнего полюса верхнего шейного узла, нередко вместе с яремным нервом, направляется вверх, ложится несколько кзади от внутренней сонной артерии, затем образует вокруг нее в сонном канале и на всем дальнейшем ее протяжении широкопетлистую сеть — внутреннее сонное сплетение, plexus caroticus internus. Это сплетение переходит на разветвления внутренней сонной артерии, образует ряд сплетений и отдает следующие ветви:
1) сонно-барабанные нервы, nn. саrоticotympanici, которые проходят через одноименные канальцы и, соединившись с барабанным нервом, входят в барабанное сплетение (см. «Языко-глоточный нерв»); последнее иннервирует слизистую оболочку барабанной полости и слуховой трубы;
2) глубокий каменистый нерв, n. petrosus profundus, отходит от внутреннего сонного сплетения у выхода внутренней сонной артерии из сонного канала, соединяется с большим каменистым нервом, образуя вместе с ним нерв крыловидного канала, и входит в крылонебный узел в качестве его симпатического корешка;
3) пещеристое сплетение (часть внутреннего сонного сплетения, соответствующая пещеристой части внутренней сонной артерии) — относительно густое сплетение, образуется тонкими нервами и посылает ветви:
а) соединительные ветви к глазодвигательному, блоковому, отводящему нервам, к тройничному узлу и первой ветви тройничного нерва;
б) симпатический корешок к ресничному узлу, radix sympathicus ad ganglion ciliare. Корешок тянется в виде тонких нервов через верхнюю глазничную щель в полость глазницы, подходит к заднему краю ресничного узла. Составляющие его волокна присоединяются к коротким ресничным нервам, направляются к мышце, расширяющей зрачок, и к стенкам сосудов глаза;
в) к глазничной мышце, к верхней и нижней мышцам хрящей века;
г) к слезной железе;
д) к гипофизу;
е) к ряду артерий: глазной, передней и средней мозговым, передней ворсинчатой, образуя нервные сплетения, сопровождающие эти сосуды и их разветвления. Сплетение глазной артерии посылает нерв, сопровождающий центральную артерию сетчатки.
3. Наружные сонные нервы, nn. саrotici externi, всего 2—3, иногда до 6 нервов, на уровне шилоподъязычной мышцы направляются к стенке наружной сонной артерии. Здесь они разветвляются на более мелкие ветви, которые, окружив артерию, образуют наружное сонное сплетение, plexus caroticus externus (см. рис. 991). В нем различают восходящую и нисходящую части.
Восходящая часть наружного сонного сплетения, поднимаясь по стенке наружной сонной артерии, распределяется по отходящим от нее ветвям, участвуя в образовании сплетений, окружающих одноименные сосуды: 1) верхнего щитовидного, 2) язычного, 3) сплетения по ходу лицевой артерии, от которого отходит в виде 1—2 нервов симпатическая ветвь к поднижнечелюстному узлу, r. sympathicus ad ganglion submandibulare, 4) затылочного, 5) заднего ушного, 6) поверхностного височного, 7) верхнечелюстного, 8) менингеального.
Нисходящая часть наружного сонного сплетения спускается по стенке наружной сонной артерии, достигает общей сонной артерии, образуя здесь общее сонное сплетение, plexus caroticus communis, сопровождающее артерию на всем ее протяжении.
В месте деления общей сонной артерии к ее нервному сплетению присоединяются тонкие ветви от языко-глоточного и блуждающего нервов, которые вместе со сплетением общей сонной артерии участвуют в иннервации расположенного здесь сонного гломуса (см. т. III, «Эндокринные железы»).
1058. Симпатическая часть вегетативной нервной системы (схема).
1 — truncus sympathicus; 2 — ganglion cervicothoracicum (stellatum); 3—ganglion cervicale medium; 4—ganglion cervicale superius; 5 — a. carotis interna; 6 — plexus celiacus; 7 — plexus mesentericus superior; 8 — plexus mesentericus inferior

4. Верхний шейный сердечный нерв, n. cardiacus cervicalis superior (см. рис. 1054, 1062—1066), отходит 2—3 ветвями от верхнего шейного симпатического узла, чаще всего у его нижнего полюса, иногда одна-две его ветви отходят ниже узла. Располагаясь медиальнее симпатического ствола, впереди длинной мышцы шеи и предпозвоночной фасции, основной ствол верхнего шейного сердечного нерва следует вниз, имея впереди себя общую сонную артерию и пересекая нижнюю щитовидную артерию (чаще спереди). На своем пути верхний шейный сердечный нерв может образовывать соединения с верхним гортанным, возвратным и средним сердечным нервами. Пройдя в полость груди, в верхнее, а затем среднее средостение, правый верхний шейный сердечный нерв располагается впереди плечеголовного ствола, левый — впереди общей сонной артерии.
1059. Парасимпатическая часть вегетативной нервной системы (схема).
III — n.oculomotorius; VII — n. facialis; IX — n. glossopharyngeus; X — п. vagus; 1 — ganglion ciliare; 2—ganglion pterygopalatinum; 3 — ganglion oticum; 4 — ganglion submandibulare; 5 — ganglion sublinguale; 6 — nuclei parasympathici sacrales; 7 — ganglia pelvica.

Оба нерва переходят на переднюю поверхность аорты и легочного ствола и входят в состав сердечного сплетения (см. «Нервы сердца»).
Верхний шейный сердечный нерв посылает ветви к стенкам глотки и трахеи, а также к щитовидной железе; ряд ветвей направляется к общей сонной и нижней щитовидной артериям. В стволе верхнего сердечного нерва имеются скопления нервных клеток или отдельные нервные клетки.
5. Гортанно-глоточные ветви, rr. aryngopharyngei (см. рис. 992), направляются к гортани и к задней стенке глотки вместе с глоточными ветвями языкоглоточного и блуждающего нервов и участвуют вместе с ними в образовании глоточного сплетения, plexus pharyngeus.
6. Соединительные ветви, отходящие от верхнего шейного узла, непостоянны:
1) к первому-четвертому шейному спинномозговому нерву; 2) к подъязычному нерву; 3) к нижнему узлу блуждающего нерва; 4) к диафрагмальному нерву (представляют собой серые соединительные ветви).
1060. Ход волокон спинномозговых нервов и их связь с симпатическим стволом (схема).

Средний шейный узел
Средний шейный узел, ganglion cervicale medium (см. рис. 1058, 1063— 1066), овальный, значительно меньше верхнего узла, залегает впереди длинной мышцы шеи на уровне поперечного отростка V или VI шейного позвонка, прилегая к нижней щитовидной артерии, чаще спереди.
Тотчас под средним шейным узлом, приблизительно на уровне поперечного отростка VI шейного позвонка, располагается позвоночный узел, ganglion vertebrate (непостоянный), имея позади себя позвоночную артерию, а впереди — позвоночную вену. Ветви среднего шейного узла: 1. Средний шейный сердечный нерв, n. cardiacus cervicalis medius (см. рис. 1057, 1061 —1064), отходит несколькими ветвями либо от среднего шейного узла, либо непосредственно от симпатического ствола, следует между последним и верхним сердечным нервом вначале позади общей сонной артерии, а затем у латерального ее края и, пройдя впереди или позади подключичной артерии, входит в грудную полость; при этом правый располагается в месте деления плече-головного ствола, левый — у латерального края левой общей сонной артерии, между нею и подключичной артерией. В грудной полости оба средних шейных сердечных нерва участвуют в образовании сердечного сплетения (см. «Нервы сердца»).
По своему ходу средний шейный сердечный нерв посылает ветви к общей сонной артерии и к нижней щитовидной артерии, участвуя в образовании соответствующих сплетений.
Иногда от него отходят тонкие щитовидные ветви, входящие в вещество щитовидной железы. Они иннервируют также и паращитовидные железы.
Средний шейный сердечный нерв имеет соединительные ветви с блуждающим и возвратным нервами, а также ряд соединений с верхним шейным сердечным нервом, образуя с ним сплетение.
2. Соединительные ветви, отходящие от среднего шейного узла, непостоянны. Среди них различают: 1) соединительные ветви к четвертому-шестому шейным спинномозговым нервам и к диафрагмальному нерву (непостоянные); 2) соединительные ветви к сплетениям, окружающим общую сонную и нижнюю щитовидную артерии (очень тонкие, всего 2—3), причем от сплетения, сопровождающего нижнюю щитовидную артерию, отходят нервы, входящие в паренхиму щитовидной и паращитовидных желез; 3) соединительные ветви к подключичной петле.
1061. Симпатические стволы, блуждающие нервы и их ветви; вид спереди (фотография. Препарат В. Андриеша).
(Органы шеи, грудной и брюшной полостей удалены.)
1—верхний гортанный нерв; 2 — левый блуждающий нерв; 3—верхний шейный узел; 4 — верхний шейный сердечный узел; 5 — средний шейный узел; 6 — средний шейный сердечный нерв; 7 — шейно-грудной (звездчатый) узел; 8—нижний шейный сердечный нерв; 9—грудные сердечные ветви (легочно-сердечный нерв); 10—пищеводное сплетение; 11—симпатический ствол; 12 — задний блуждающий ствол; 13 — левый чревный (внутренностный) узел; 14 — аортальное сплетение; 15 — нижний брыжеечный узел; 16 — верхнее подчревное сплетение; 17—подчревные нервы; 18 — нижнее подчревное (тазовое) сплетение; 19 — верхний брыжеечный узел; 20 — малый чревный (внутренностный) нерв; 21—большой чревный (внутренностный) нерв; 22 — ветвь, соединяющая диафрагмальный узел с чревным узлом; 23—диафрагмальный узел; 24—диафрагмальный нерв; 25 — верхние шейные сердечные ветви; 26—ветви, соединяющие диафрагмальный нерв с ветвями плечевого сплетения; 27 — правый блуждающий нерв.

|
Языкоглоточный нерв [glossopharyngeal nerve (CN IX or 9)] |
Языкоглоточные нервы (n. glossopharyngeus) - девятая пара черепных нервов (на схеме указана красной стрелкой).
Языкоглоточный нерв, n. glossopharyngeus, является смешанным нервом. Он образован как афферентными, так и эфферентными нервными волокнами: соматическими (двигательными) и вегетативными (парасимпатическими секреторными). Чувствительные нервные волокна заканчиваются на нейронах чувствительного ядра языкоглоточного нерва (ядро одиночного пути). Двигательные волокна начинаются от двойного ядра. Вегетативные нервные волокна начинаются от нижнего слюноотделительного ядра.
Языкоглоточный нерв выходит из продолговатого мозга четырьмя - пятью корешками позади оливы рядом с корешками блуждающего и добавочного нервов и вместе с этими нервами направляется к яремному отверстию. В яремном отверстии нерв утолщается. Это утолщение небольших размеров представляет собой афферентный нервный узел - верхний узел, ganglion superlus. Дистальнее, по выходе из яремного отверстия в области каменистой ямки расположен более крупный афферентный нервный узел - нижний узел, ganglion inferius. Верхний и нижний узлы языкоглоточного нерва образованы телами афферентных (чувствительных) нейронов. Центральные отростки этих нейронов направляются в продолговатый мозг к чувствительному ядру языкоглоточного нерва (ядро одиночного пути). Периферические отростки афферентных нейронов в составе ветвей языкоглоточного нерва следуют к слизистой оболочке задней трети языка, к слизистой оболочке глотки, среднего уха, к сонному синусу и к сонному клубочку. После выхода из яремного отверстия, нерв проходит позади внутренней сонной артерии, а затем переходит на ее латеральную поверхность, располагаясь между этой артерией и внутренней яремной веной. Далее, дугообразно изгибаясь, нерв идет вниз и вперед между шилоглоточной и шилоязычной мышцами и проникает в корень языка. Здесь он делится на конечные язычные ветви, rr. linguales. Эти ветви идут к слизистой оболочке задней трети спинки языка.
От языкоглоточного нерва отходят следующие боковые ветви:
1. Барабанный нерв, n. tympdnicus, выходит из нижнего узла языкоглоточного нерва и направляется в барабанный каналец височной кости через нижнее отверстие этого канальца. Войдя через каналец и барабанную полость, нерв делится на ветви, которые образуют в слизистой оболочке барабанное сплетение, plexus tympdnicus. К барабанному сплетению подходят также сонно-барабанные нервы, пп. caroticotympdnici, от симпатического сплетения на внутренней сонной артерии. От барабанного сплетения к слизистой оболочке барабанной полости и слуховой трубе отходит чувствительная трубная ветвь, r. tubaris (tubarius). Конечная ветвь барабанного нерва - малый каменистый нерв, п. petrosis minor, содержит предганглионарные парасимпатические волокна. Он выходит из барабанной полости на переднюю поверхность пирамиды височной кости через расщелину малого каменистого нерва, проходит по одноименной борозде и затем через рваное отверстие выходит из полости черепа и вступает в ушной узел нижнечелюстного нерва (ветвь тройничного нерва).
2. Синусная ветвь, r. sinus carotici, уходит вниз к бифуркации общей сонной артерии, где иннервирует сонный синус и сонный клубочек.
3. Глоточные ветви, rr. pharyngei (pharyngedles), направляются к латеральной стенке глотки, где вместе с ветвями блуждающего нерва и ветвями симпатического ствола образуют глоточное сплетение.
4. Ветвь шилоглоточной мышцы, r. musculi stylopharyngei, образована двигательными волокнами. Она направляется вперед и иннервирует шилоглоточную мышцу.
5. Миндаликовые ветви, rr. tonsillares, отделяются от языкоглоточного нерва перед вступлением его в корень языка и направляются к слизистой оболочке небных дужек и небных миндалин.
6. Соединительная ветвь (с ушной ветвью блуждающего нерва), r. communicans (cum ramo auriculari nervi vagi), присоединяется к ушной ветви блуждающего нерва.
Языкоглоточный нерв, n. glossopharyngeus, является смешанным нервом. Он образован как афферентными, так и эфферентными нервными волокнами: соматическими (двигательными) и вегетативными (парасимпатическими секреторными). Чувствительные нервные волокна заканчиваются на нейронах чувствительного ядра языкоглоточного нерва (ядро одиночного пути). Двигательные волокна начинаются от двойного ядра. Вегетативные нервные волокна начинаются от нижнего слюноотделительного ядра.
Языкоглоточный нерв выходит из продолговатого мозга четырьмя - пятью корешками позади оливы рядом с корешками блуждающего и добавочного нервов и вместе с этими нервами направляется к яремному отверстию. В яремном отверстии нерв утолщается. Это утолщение небольших размеров представляет собой афферентный нервный узел - верхний узел, ganglion superlus. Дистальнее, по выходе из яремного отверстия в области каменистой ямки расположен более крупный афферентный нервный узел - нижний узел, ganglion inferius. Верхний и нижний узлы языкоглоточного нерва образованы телами афферентных (чувствительных) нейронов. Центральные отростки этих нейронов направляются в продолговатый мозг к чувствительному ядру языкоглоточного нерва (ядро одиночного пути). Периферические отростки афферентных нейронов в составе ветвей языкоглоточного нерва следуют к слизистой оболочке задней трети языка, к слизистой оболочке глотки, среднего уха, к сонному синусу и к сонному клубочку. После выхода из яремного отверстия, нерв проходит позади внутренней сонной артерии, а затем переходит на ее латеральную поверхность, располагаясь между этой артерией и внутренней яремной веной. Далее, дугообразно изгибаясь, нерв идет вниз и вперед между шилоглоточной и шилоязычной мышцами и проникает в корень языка. Здесь он делится на конечные язычные ветви, rr. linguales. Эти ветви идут к слизистой оболочке задней трети спинки языка.
От языкоглоточного нерва отходят следующие боковые ветви:
1. Барабанный нерв, n. tympdnicus, выходит из нижнего узла языкоглоточного нерва и направляется в барабанный каналец височной кости через нижнее отверстие этого канальца. Войдя через каналец и барабанную полость, нерв делится на ветви, которые образуют в слизистой оболочке барабанное сплетение, plexus tympdnicus. К барабанному сплетению подходят также сонно-барабанные нервы, пп. caroticotympdnici, от симпатического сплетения на внутренней сонной артерии. От барабанного сплетения к слизистой оболочке барабанной полости и слуховой трубе отходит чувствительная трубная ветвь, r. tubaris (tubarius). Конечная ветвь барабанного нерва - малый каменистый нерв, п. petrosis minor, содержит предганглионарные парасимпатические волокна. Он выходит из барабанной полости на переднюю поверхность пирамиды височной кости через расщелину малого каменистого нерва, проходит по одноименной борозде и затем через рваное отверстие выходит из полости черепа и вступает в ушной узел нижнечелюстного нерва (ветвь тройничного нерва).
2. Синусная ветвь, r. sinus carotici, уходит вниз к бифуркации общей сонной артерии, где иннервирует сонный синус и сонный клубочек.
3. Глоточные ветви, rr. pharyngei (pharyngedles), направляются к латеральной стенке глотки, где вместе с ветвями блуждающего нерва и ветвями симпатического ствола образуют глоточное сплетение.
4. Ветвь шилоглоточной мышцы, r. musculi stylopharyngei, образована двигательными волокнами. Она направляется вперед и иннервирует шилоглоточную мышцу.
5. Миндаликовые ветви, rr. tonsillares, отделяются от языкоглоточного нерва перед вступлением его в корень языка и направляются к слизистой оболочке небных дужек и небных миндалин.
6. Соединительная ветвь (с ушной ветвью блуждающего нерва), r. communicans (cum ramo auriculari nervi vagi), присоединяется к ушной ветви блуждающего нерва.
|
Пояснично-крестцовое сплетение |
Пояснично-крестцовое нервное сплетение, plexus lumbosacralis, - это парная анатомическая структура, образованная передними ветвями поясничных и крестцовых и копчиковых спинномозговых нервов.
Передние ветви поясничных, крестцовых и копчикового спинномозговых нервов, соединяясь друг с другом, образуют два сплетения: поясничное нервное сплетение и крестцовое нервное сплетение. Эти сплетения, соединяющиеся пояснично-крестцовым стволом называют пояснично-крестцовым сплетением.
Пояснично-крестцовое сплетение и нервы правой нижней конечности (вид спереди): 1 — подвздошно-подчревный нерв; 2 — подвздошно-паховый нерв; 3 — боковой кожный нерв бедра; 4 — полово-бедренный нерв; 5 — бедренный нерв; 6 — седалищный нерв; 7 — общий малоберцовый нерв; 8 — большеберцовый нерв; 9 — скрытый нерв.

Поясничное сплетение (plexus lumbalis) сформировано передними ветвями трех верхних поясничных, частично XII грудного и IV поясничного спинномозговых нервов. Часть передней ветви IV поясничного спинномозгового нерва спускается в полость таза, образуя с передней ветвью V поясничного спинномозгового нерва пояснично-крестцовый ствол, связывающий поясничное и крестцовое сплетения. Крестцовое сплетение (plexus sacralis) образовано пояснично-крестцовым стволом и передними ветвями верхних четырех крестцовых спинномозговых нервов.
Поясничное сплетение располагается кпереди от поперечных отростков поясничных позвонков в толще большой поясничной мышцы, из-под латерального края которой (или прободая ее) выходят его ветви (рис.). Мышечные ветви отходят от всех передних ветвей, формирующих сплетение (еще до их соединения между собой); они иннервируют большую и малую поясничные мышцы, квадратную мышцу и межпоперечные латеральные поясничные мышцы. Подвздошно-подчревный нерв, образованный передними ветвями ThXII—LI выходит из толщи (или позади) большой поясничной мышцы, спускается по передней поверхности квадратной мышцы и латерально (параллельно подреберному нерву), тянется по внутренней поверхности поперечной мышцы живота, прободает ее над подвздошным гребнем, следует между названной мышцей и внутренней косой мышцей живота к прямой мышце последнего. Он иннервирует все мышцы живота и кожу верхнелатеральных частей ягодичной области и области бедра, а также передней брюшной стенки над лобковой областью. Подвздошно-паховый нерв (ThXII—LIV) идет под предыдущим (параллельно и аналогично ему), иннервирует мышцы живота, входит в паховый канал (располагается впереди семенного канатика у мужчин или круглой связки матки у женщин), выходит через его наружное отверстие, где своими конечными ветвями иннервирует кожу лобка и паховой области, корня полового члена и передних отделов мошонки (или больших половых губ у женщин). Бедренно-половой нерв (LI—LII) прободает большую поясничную мышцу на уровне III поясничного позвонка, делится на половую и бедренную ветви. Половая ветвь следует впереди наружной подвздошной артерии, входит в паховый канал (лежит позади семенного канатика у мужчин или круглой связки матки у женщин). Иннервирует у мужчин мышцу, поднимающую яичко, кожу мошонки и ее мясистую оболочку, кожу верхнемедиальной поверхности бедра. У женщин эта ветвь иннервирует круглую связку матки, кожу больших половых губ и верхнемедиальной поверхности бедра (в области наружного кольца бедренного канала). Бедренная ветвь проходит через сосудистую лакуну на бедро, прилегая к переднелатеральной полуокружности бедренной артерии, прободает решетчатую фасцию и иннервирует кожу в области подкожной щели и под паховой связкой.
Латеральный кожный нерв бедра (LI—II) выходит из-под латерального края большой поясничной мышцы (или прободает ее), спускается по подвздошной мышце в сторону паховой связки, проходит под ее латеральной частью на бедро, где его конечные ветви иннервируют кожу задненижней поверхности ягодичной области и латеральной поверхности бедра (до уровня коленного сустава). Запирательный нерв (LII—IV) — крупный нерв, который направляется вдоль медиального края большой поясничной мышцы, спускается в полость малого таза. присоединяется к одноименным кровеносным сосудам, вместе с ними проходит через запирательный канал на бедро, где располагается между приводящими мышцами. Имеет две конечные ветви: передняя иннервирует короткую и длинную приводящие, гребенчатую и тонкую мышцы, отдает коже нижних отделов медиальной поверхности бедра кожную ветвь; задняя ветвь иннервирует наружную запирательную и большую приводящую мышцы, а также капсулу тазобедренного сустава.
Бедренный нерв — самая крупная ветвь поясничного сплетения. Образуется на уровне V поясничного позвонка на передневнутренней поверхности большой поясничной мышцы из трех корешков, пересекает эту мышцу, спускается по подвздошной мышце к паховой связке, проходит под ней через мышечную лакуну на бедро. В бедренном треугольнике располагается латеральнее бедренных сосудов, отделяясь от бедренной артерии глубоким листком широкой фасции бедра. Ниже паховой связки делится на свои конечные ветви: мышечные, передние кожные и подкожный нерв бедра. Мышечные ветви иннервируют портняжную, четырехглавую и гребенчатую мышцы бедра. Передние кожные ветви разветвляются в коже переднемедиальной поверхности бедра. Подкожный нерв — самая длинная ветвь бедренного нерва — идет вместе с бедренной артерией в приводящий канал, выходит через его переднее отверстие вместе с нисходящей коленной артерией, спускается вниз между большой приводящей и медиальной широкой мышцами бедра на медиальную поверхность голени, отдает по ходу подколенную ветвь, иннервирующую кожу области коленного сустава, тянется рядом с большой подкожной веной вниз, иннервируя кожу переднемедиальной поверхности голени и медиального края стопы (до большого пальца).
Крестцовое сплетение имеет вид треугольной пластинки, основание которой располагается у тазовых отверстий крестца, а вершина направлена к большому седалищному отверстию. Через него покидают таз как короткие, так и длинные ветви этого сплетения. Почти все короткие ветви выходят из таза через подгрушевидное отверстие и иннервируют одноименные с ними мышцы. Это внутренний запирательный и грушевидный нервы, нерв квадратной мышцы бедра и нижний ягодичный нерв (LIII—SI, II), иннервирующий большую ягодичную мышцу. Через надгрушевидное отверстие выходит только верхний ягодичный нерв (LIV, V—SI), который ветвится в средней и малой ягодичных мышцах и мышце, напрягающей широкую фасцию бедра. Особое место среди коротких ветвей занимает половой нерв (SI—SIV). Это смешанный нерв, иннервирующий кожу, мышцы промежности и наружные половые органы. Половой нерв выходит из полости таза через подгрушевидное отверстие, огибает сзади седалищную ость и через малое седалищное отверстие входит в седалищно-прямокишечную ямку. По латеральной стенке этой ямки он достигает лобкового симфиза и переходит на спинку полового члена (или клитора) в виде концевой ветви — дорсального нерва полового члена (клитора). Боковые ветви полового нерва располагаются таким образом: нижние прямокишечные идут к наружному сфинктеру заднего прохода и к коже прилежащей к нему области; промежностные нервы — к коже промежности и мошонки или больших половых губ; задние мошоночные (губные) нервы — к мышцам мочеполовой диафрагмы.
Длинные ветви крестцового сплетения покидают полость таза через подгрушевидное отверстие. Задний кожный нерв бедра (SI—SIII) выходит из-под нижнего края большой ягодичной мышцы, отдавая покрывающей ее коже нижние нервы ягодиц, а коже промежности — промежностные ветви. Он спускается под широкой фасцией бедра между полусухожильной и двуглавой мышцами бедра до подколенной ямки, иннервируя своими боковыми ветвями кожу бедра и подколенной области. Седалищный нерв получает волокна из всех корешков крестцового сплетения, является смешанным нервом. Он спускается вдоль бедра между его задними мышцами, отдает им свои ветви и в подколенной ямке (или не доходя до нее) разделяется на две ветви: более толстый большеберцовый и сравнительно тонкий общий малоберцовый нервы; этими ветвями седалищный нерв иннервирует все мышцы голени и стопы и всю кожу этих областей, исключая тот участок кожи, в котором разветвляется подкожный нерв бедра. Большеберцовый нерв является продолжением ствола седалищного нерва на голени. В подколенной ямке лежит позади одноименной вены; проходит вниз между головками икроножной мышцы (вместе с задними большеберцовыми артерией и веной), под сухожильной дугой камбаловидной мышцы, входит в голено-подколенный канал, покидает его позади медиальной лодыжки и делится там на свои конечные ветви — медиальный подошвенный нерв и латеральный подошвенный нерв. Первый из них иннервирует кожу подошвенной поверхности трех с половиной пальцев (I—IV), а также мышцы подошвы: короткий сгибатель и отводящую мышцу большого пальца, короткий сгибатель пальцев, I и II червеобразные мышцы. Второй из названных нервов иннервирует кожу IV—V пальцев, межкостные мышцы, III и IV червеобразные, мышцу, приводящую большой палец, квадратную мышцу подошвы и мышцы мизинца; кроме того, оба подошвенных нерва иннервируют суставы стопы. Общий малоберцовый нерв огибает головку малоберцовой кости и в толще длинной малоберцовой мышцы делится на поверхностный и глубокий малоберцовые нервы. Первый из них иннервирует длинную и короткую малоберцовые мышцы, а своими кожными ветвями — кожу тыльной поверхности пальцев стопы (кроме обращенных друг к другу поверхностей I—II пальцев). Второй из названных нервов ветвится в мышцах передней группы голени и стопы (разгибатели и передняя большеберцовая мышца) и иннервирует кожу обращенных друг к другу сторон I и II пальцев стопы. Большеберцовый нерв и малоберцовый нерв отдают на голени медиальный и латеральный кожные нервы икры; соединяясь между собой, они образуют икроножный нерв, иннервирующий кожу латерального края стопы и мизинца.
Патология. П.-к. с. поражается при огнестрельных ранениях, сдавлении его отломками костей при переломах позвоночника, костей таза, опухолями органов брюшной полости и таза, аневризмами брюшной аорты и подчревных артерий, головкой плода при затяжных родах и др. Вторичный пояснично-крестцовый плексит может развиться при воспалительных процессах в яичниках, матке, червеобразном отростке, в брюшине, тазовой клетчатке. Это сплетение иногда поражается при некоторых инфекционных болезнях (гриппе, туберкулезе, сифилисе, бруцеллезе и др.). Пояснично-крестцовый плексит чаще бывает односторонним.
Клиническая картина поражений П.-к. с. характеризуется болезненностью при надавливании в низу живота, в ягодичной области. Боль при этом иррадиирует в поясницу и в ногу в зону иннервации запирательного, бедренного и седалищного нервов. При ректальном исследовании определяется болезненность при надавливании на переднюю стенку крестца. Спонтанная боль также локализуется в этих зонах. При тотальном поражении П.-к. с. развивается вялый паралич или парез мышц тазового пояса и ноги с арефлексией, расстройствами чувствительности по периферическому типу и нарушением трофики. Может нарушаться функция тазовых органов.
При частичном поражении П.-к. с. клиническая картина варьирует в зависимости от локализации патологического процесса, например, при поражении верхних стволов поясничного сплетения нарушается функция подвздошно-поясничной, длинной и короткой приводящих мышц, чувствительность нарушается на передней и передневнутренней поверхности бедра, частично в области ягодицы. Поражение нижних стволов поясничного сплетения приводит к парезу четырехглавой мышцы бедра, ягодичной, близнецовых мышц, что нарушает ходьбу, затрудняет разгибание голени; снижается или исчезает коленный рефлекс. Нарушается чувствительность на передней поверхности бедра, внутренней поверхности голени и стопы.
При изолированном поражении отдельных ветвей поясничного сплетения возникает клиническая картина, сходная с проявлениями нарушения функции корешков (см. Радикулит) или нервов: подвздошно-подчревного и подвздошно-пахового (гипестезия в нижних отделах передней брюшной стенки), латерального кожного нерва бедра (анестезия на наружной поверхности бедра или болезненные парезии), бедренно-полового (гипестезия в области мошонки и верхней части бедра), запирательного (гипестезия на внутренней поверхности бедра, парез мышц, приводящих бедро).
Поражение крестцового сплетения проявляется нарушением функции седалищного нерва атрофическим параличом мышц задней группы бедра, голени и стопы, снижением или исчезновением ахиллова рефлекса, анестезией задней поверхности бедра, голени и стопе, каузалгией, вегетативно-трофическими расстройствами на голени и стопе. При поражении нижнего ягодичного нерва наблюдается парез большой ягодичной мышцы (затруднено разгибание бедра, выпрямление туловища из положе сгибания туловища вперед, подъем по лестнице, подпрыгивание); верхнего ягодичного нерва — затруднение отведения и ротации бедра, утиная походка; заднего кожного нерва бедра — гипестезия в нижних отделах ягодицы и задней поверхности бедра.
Поражение полового и копчикового сплетений сопровождается нарушением функций сфинктеров мочевого пузыря и прямой кишки (недержание мочи и кала), гипестезией на внутренней половине ягодицы, области промежности и заднего прохода, задней поверхности половых органов. Раздражение этих сплетений вызывает кокцигодинию (см. Невралгия).
Диагноз поражения П.-к. с. основывается на характерной клинической картине: парез соответствующих групп мышц, определенная зона расстройств чувствительности и вегетативно-трофических нарушений. Дифференциальный диагноз проводят с дискогенным радикулитом (см. Люмбаго, Остеохондроз, Радикулит), нарушением кровообращения в бассейне радикуломедуллярных артерий с явлениями радикуломиелоишемии (см. Спинной мозг), анкилозирующим спондилоартритом (см. Бехтерева болезнь) и др.
В лечении поражений П.-к. с. применяют противоболевые, противоотечные препараты, витамины группы В, физио- и бальнеотерапию, рефлексотерапию, массаж, ЛФК. В ряде случаев показано оперативное вмешательство, в комплексе реабилитационных мероприятий важное значение имеет санаторно-курортное лечение.
Передние ветви поясничных, крестцовых и копчикового спинномозговых нервов, соединяясь друг с другом, образуют два сплетения: поясничное нервное сплетение и крестцовое нервное сплетение. Эти сплетения, соединяющиеся пояснично-крестцовым стволом называют пояснично-крестцовым сплетением.
Пояснично-крестцовое сплетение и нервы правой нижней конечности (вид спереди): 1 — подвздошно-подчревный нерв; 2 — подвздошно-паховый нерв; 3 — боковой кожный нерв бедра; 4 — полово-бедренный нерв; 5 — бедренный нерв; 6 — седалищный нерв; 7 — общий малоберцовый нерв; 8 — большеберцовый нерв; 9 — скрытый нерв.

Поясничное сплетение (plexus lumbalis) сформировано передними ветвями трех верхних поясничных, частично XII грудного и IV поясничного спинномозговых нервов. Часть передней ветви IV поясничного спинномозгового нерва спускается в полость таза, образуя с передней ветвью V поясничного спинномозгового нерва пояснично-крестцовый ствол, связывающий поясничное и крестцовое сплетения. Крестцовое сплетение (plexus sacralis) образовано пояснично-крестцовым стволом и передними ветвями верхних четырех крестцовых спинномозговых нервов.
Поясничное сплетение располагается кпереди от поперечных отростков поясничных позвонков в толще большой поясничной мышцы, из-под латерального края которой (или прободая ее) выходят его ветви (рис.). Мышечные ветви отходят от всех передних ветвей, формирующих сплетение (еще до их соединения между собой); они иннервируют большую и малую поясничные мышцы, квадратную мышцу и межпоперечные латеральные поясничные мышцы. Подвздошно-подчревный нерв, образованный передними ветвями ThXII—LI выходит из толщи (или позади) большой поясничной мышцы, спускается по передней поверхности квадратной мышцы и латерально (параллельно подреберному нерву), тянется по внутренней поверхности поперечной мышцы живота, прободает ее над подвздошным гребнем, следует между названной мышцей и внутренней косой мышцей живота к прямой мышце последнего. Он иннервирует все мышцы живота и кожу верхнелатеральных частей ягодичной области и области бедра, а также передней брюшной стенки над лобковой областью. Подвздошно-паховый нерв (ThXII—LIV) идет под предыдущим (параллельно и аналогично ему), иннервирует мышцы живота, входит в паховый канал (располагается впереди семенного канатика у мужчин или круглой связки матки у женщин), выходит через его наружное отверстие, где своими конечными ветвями иннервирует кожу лобка и паховой области, корня полового члена и передних отделов мошонки (или больших половых губ у женщин). Бедренно-половой нерв (LI—LII) прободает большую поясничную мышцу на уровне III поясничного позвонка, делится на половую и бедренную ветви. Половая ветвь следует впереди наружной подвздошной артерии, входит в паховый канал (лежит позади семенного канатика у мужчин или круглой связки матки у женщин). Иннервирует у мужчин мышцу, поднимающую яичко, кожу мошонки и ее мясистую оболочку, кожу верхнемедиальной поверхности бедра. У женщин эта ветвь иннервирует круглую связку матки, кожу больших половых губ и верхнемедиальной поверхности бедра (в области наружного кольца бедренного канала). Бедренная ветвь проходит через сосудистую лакуну на бедро, прилегая к переднелатеральной полуокружности бедренной артерии, прободает решетчатую фасцию и иннервирует кожу в области подкожной щели и под паховой связкой.
Латеральный кожный нерв бедра (LI—II) выходит из-под латерального края большой поясничной мышцы (или прободает ее), спускается по подвздошной мышце в сторону паховой связки, проходит под ее латеральной частью на бедро, где его конечные ветви иннервируют кожу задненижней поверхности ягодичной области и латеральной поверхности бедра (до уровня коленного сустава). Запирательный нерв (LII—IV) — крупный нерв, который направляется вдоль медиального края большой поясничной мышцы, спускается в полость малого таза. присоединяется к одноименным кровеносным сосудам, вместе с ними проходит через запирательный канал на бедро, где располагается между приводящими мышцами. Имеет две конечные ветви: передняя иннервирует короткую и длинную приводящие, гребенчатую и тонкую мышцы, отдает коже нижних отделов медиальной поверхности бедра кожную ветвь; задняя ветвь иннервирует наружную запирательную и большую приводящую мышцы, а также капсулу тазобедренного сустава.
Бедренный нерв — самая крупная ветвь поясничного сплетения. Образуется на уровне V поясничного позвонка на передневнутренней поверхности большой поясничной мышцы из трех корешков, пересекает эту мышцу, спускается по подвздошной мышце к паховой связке, проходит под ней через мышечную лакуну на бедро. В бедренном треугольнике располагается латеральнее бедренных сосудов, отделяясь от бедренной артерии глубоким листком широкой фасции бедра. Ниже паховой связки делится на свои конечные ветви: мышечные, передние кожные и подкожный нерв бедра. Мышечные ветви иннервируют портняжную, четырехглавую и гребенчатую мышцы бедра. Передние кожные ветви разветвляются в коже переднемедиальной поверхности бедра. Подкожный нерв — самая длинная ветвь бедренного нерва — идет вместе с бедренной артерией в приводящий канал, выходит через его переднее отверстие вместе с нисходящей коленной артерией, спускается вниз между большой приводящей и медиальной широкой мышцами бедра на медиальную поверхность голени, отдает по ходу подколенную ветвь, иннервирующую кожу области коленного сустава, тянется рядом с большой подкожной веной вниз, иннервируя кожу переднемедиальной поверхности голени и медиального края стопы (до большого пальца).
Крестцовое сплетение имеет вид треугольной пластинки, основание которой располагается у тазовых отверстий крестца, а вершина направлена к большому седалищному отверстию. Через него покидают таз как короткие, так и длинные ветви этого сплетения. Почти все короткие ветви выходят из таза через подгрушевидное отверстие и иннервируют одноименные с ними мышцы. Это внутренний запирательный и грушевидный нервы, нерв квадратной мышцы бедра и нижний ягодичный нерв (LIII—SI, II), иннервирующий большую ягодичную мышцу. Через надгрушевидное отверстие выходит только верхний ягодичный нерв (LIV, V—SI), который ветвится в средней и малой ягодичных мышцах и мышце, напрягающей широкую фасцию бедра. Особое место среди коротких ветвей занимает половой нерв (SI—SIV). Это смешанный нерв, иннервирующий кожу, мышцы промежности и наружные половые органы. Половой нерв выходит из полости таза через подгрушевидное отверстие, огибает сзади седалищную ость и через малое седалищное отверстие входит в седалищно-прямокишечную ямку. По латеральной стенке этой ямки он достигает лобкового симфиза и переходит на спинку полового члена (или клитора) в виде концевой ветви — дорсального нерва полового члена (клитора). Боковые ветви полового нерва располагаются таким образом: нижние прямокишечные идут к наружному сфинктеру заднего прохода и к коже прилежащей к нему области; промежностные нервы — к коже промежности и мошонки или больших половых губ; задние мошоночные (губные) нервы — к мышцам мочеполовой диафрагмы.
Длинные ветви крестцового сплетения покидают полость таза через подгрушевидное отверстие. Задний кожный нерв бедра (SI—SIII) выходит из-под нижнего края большой ягодичной мышцы, отдавая покрывающей ее коже нижние нервы ягодиц, а коже промежности — промежностные ветви. Он спускается под широкой фасцией бедра между полусухожильной и двуглавой мышцами бедра до подколенной ямки, иннервируя своими боковыми ветвями кожу бедра и подколенной области. Седалищный нерв получает волокна из всех корешков крестцового сплетения, является смешанным нервом. Он спускается вдоль бедра между его задними мышцами, отдает им свои ветви и в подколенной ямке (или не доходя до нее) разделяется на две ветви: более толстый большеберцовый и сравнительно тонкий общий малоберцовый нервы; этими ветвями седалищный нерв иннервирует все мышцы голени и стопы и всю кожу этих областей, исключая тот участок кожи, в котором разветвляется подкожный нерв бедра. Большеберцовый нерв является продолжением ствола седалищного нерва на голени. В подколенной ямке лежит позади одноименной вены; проходит вниз между головками икроножной мышцы (вместе с задними большеберцовыми артерией и веной), под сухожильной дугой камбаловидной мышцы, входит в голено-подколенный канал, покидает его позади медиальной лодыжки и делится там на свои конечные ветви — медиальный подошвенный нерв и латеральный подошвенный нерв. Первый из них иннервирует кожу подошвенной поверхности трех с половиной пальцев (I—IV), а также мышцы подошвы: короткий сгибатель и отводящую мышцу большого пальца, короткий сгибатель пальцев, I и II червеобразные мышцы. Второй из названных нервов иннервирует кожу IV—V пальцев, межкостные мышцы, III и IV червеобразные, мышцу, приводящую большой палец, квадратную мышцу подошвы и мышцы мизинца; кроме того, оба подошвенных нерва иннервируют суставы стопы. Общий малоберцовый нерв огибает головку малоберцовой кости и в толще длинной малоберцовой мышцы делится на поверхностный и глубокий малоберцовые нервы. Первый из них иннервирует длинную и короткую малоберцовые мышцы, а своими кожными ветвями — кожу тыльной поверхности пальцев стопы (кроме обращенных друг к другу поверхностей I—II пальцев). Второй из названных нервов ветвится в мышцах передней группы голени и стопы (разгибатели и передняя большеберцовая мышца) и иннервирует кожу обращенных друг к другу сторон I и II пальцев стопы. Большеберцовый нерв и малоберцовый нерв отдают на голени медиальный и латеральный кожные нервы икры; соединяясь между собой, они образуют икроножный нерв, иннервирующий кожу латерального края стопы и мизинца.
Патология. П.-к. с. поражается при огнестрельных ранениях, сдавлении его отломками костей при переломах позвоночника, костей таза, опухолями органов брюшной полости и таза, аневризмами брюшной аорты и подчревных артерий, головкой плода при затяжных родах и др. Вторичный пояснично-крестцовый плексит может развиться при воспалительных процессах в яичниках, матке, червеобразном отростке, в брюшине, тазовой клетчатке. Это сплетение иногда поражается при некоторых инфекционных болезнях (гриппе, туберкулезе, сифилисе, бруцеллезе и др.). Пояснично-крестцовый плексит чаще бывает односторонним.
Клиническая картина поражений П.-к. с. характеризуется болезненностью при надавливании в низу живота, в ягодичной области. Боль при этом иррадиирует в поясницу и в ногу в зону иннервации запирательного, бедренного и седалищного нервов. При ректальном исследовании определяется болезненность при надавливании на переднюю стенку крестца. Спонтанная боль также локализуется в этих зонах. При тотальном поражении П.-к. с. развивается вялый паралич или парез мышц тазового пояса и ноги с арефлексией, расстройствами чувствительности по периферическому типу и нарушением трофики. Может нарушаться функция тазовых органов.
При частичном поражении П.-к. с. клиническая картина варьирует в зависимости от локализации патологического процесса, например, при поражении верхних стволов поясничного сплетения нарушается функция подвздошно-поясничной, длинной и короткой приводящих мышц, чувствительность нарушается на передней и передневнутренней поверхности бедра, частично в области ягодицы. Поражение нижних стволов поясничного сплетения приводит к парезу четырехглавой мышцы бедра, ягодичной, близнецовых мышц, что нарушает ходьбу, затрудняет разгибание голени; снижается или исчезает коленный рефлекс. Нарушается чувствительность на передней поверхности бедра, внутренней поверхности голени и стопы.
При изолированном поражении отдельных ветвей поясничного сплетения возникает клиническая картина, сходная с проявлениями нарушения функции корешков (см. Радикулит) или нервов: подвздошно-подчревного и подвздошно-пахового (гипестезия в нижних отделах передней брюшной стенки), латерального кожного нерва бедра (анестезия на наружной поверхности бедра или болезненные парезии), бедренно-полового (гипестезия в области мошонки и верхней части бедра), запирательного (гипестезия на внутренней поверхности бедра, парез мышц, приводящих бедро).
Поражение крестцового сплетения проявляется нарушением функции седалищного нерва атрофическим параличом мышц задней группы бедра, голени и стопы, снижением или исчезновением ахиллова рефлекса, анестезией задней поверхности бедра, голени и стопе, каузалгией, вегетативно-трофическими расстройствами на голени и стопе. При поражении нижнего ягодичного нерва наблюдается парез большой ягодичной мышцы (затруднено разгибание бедра, выпрямление туловища из положе сгибания туловища вперед, подъем по лестнице, подпрыгивание); верхнего ягодичного нерва — затруднение отведения и ротации бедра, утиная походка; заднего кожного нерва бедра — гипестезия в нижних отделах ягодицы и задней поверхности бедра.
Поражение полового и копчикового сплетений сопровождается нарушением функций сфинктеров мочевого пузыря и прямой кишки (недержание мочи и кала), гипестезией на внутренней половине ягодицы, области промежности и заднего прохода, задней поверхности половых органов. Раздражение этих сплетений вызывает кокцигодинию (см. Невралгия).
Диагноз поражения П.-к. с. основывается на характерной клинической картине: парез соответствующих групп мышц, определенная зона расстройств чувствительности и вегетативно-трофических нарушений. Дифференциальный диагноз проводят с дискогенным радикулитом (см. Люмбаго, Остеохондроз, Радикулит), нарушением кровообращения в бассейне радикуломедуллярных артерий с явлениями радикуломиелоишемии (см. Спинной мозг), анкилозирующим спондилоартритом (см. Бехтерева болезнь) и др.
В лечении поражений П.-к. с. применяют противоболевые, противоотечные препараты, витамины группы В, физио- и бальнеотерапию, рефлексотерапию, массаж, ЛФК. В ряде случаев показано оперативное вмешательство, в комплексе реабилитационных мероприятий важное значение имеет санаторно-курортное лечение.
|
Спинномозговые нервы (слинальные нервы) |
Спинномозговые нервы (слинальные нервы) - отходят от спинного мозга чувствительными и двигательными корешками, соединяющимися в смешанный нерв. У человека 31 пара: 8 шейных, 12 грудньгх, 5 поясничных, 5 крестцовых и 1 копчиковая. Спинномозговые нервы и образованные ими шейное, плечевое, поясничное, крестцовое и копчиковое сплетения иннервируют кожу, внутренние органы и скелетные мышцы всего тела. Поражение спинномозгового нерва вместе с корешками - радикулит, вместе со сплетением плексит.
Спинно-мозговые нервы соответствуют сегментам спинного мозга . К заднему корешку прилежит чувствительный спинномозговой узел , образованный телами крупных афферентных Т-образных нейронов. Длинный отросток (дендрит) направляется на периферию, где заканчивается рецептором, а короткий аксон в составе заднего корешка входит в задние рога спинного мозга . Волокна обоих корешков (переднего и заднего) образуют смешанные спинно-мозговые нервы, содержащие чувствительные , двигательные и вегетативные ( симпатические ) волокна. Последние имеются не во всех боковых рогах спинного мозга, а только в VIII шейном, всех грудных и I - II поясничных нервах. В грудном отделе нервы сохраняют сегментарное строение (межреберные нервы), а в остальных соединяются друг с другом петлями, образуя сплетения: шейное , плечевое , поясничное , крестцовое и копчиковое , от которых отходят периферические нервы, иннервирующие кожу и скелетные мышцы ( рис. 228 ).

Спинно-мозговые нервы соответствуют сегментам спинного мозга . К заднему корешку прилежит чувствительный спинномозговой узел , образованный телами крупных афферентных Т-образных нейронов. Длинный отросток (дендрит) направляется на периферию, где заканчивается рецептором, а короткий аксон в составе заднего корешка входит в задние рога спинного мозга . Волокна обоих корешков (переднего и заднего) образуют смешанные спинно-мозговые нервы, содержащие чувствительные , двигательные и вегетативные ( симпатические ) волокна. Последние имеются не во всех боковых рогах спинного мозга, а только в VIII шейном, всех грудных и I - II поясничных нервах. В грудном отделе нервы сохраняют сегментарное строение (межреберные нервы), а в остальных соединяются друг с другом петлями, образуя сплетения: шейное , плечевое , поясничное , крестцовое и копчиковое , от которых отходят периферические нервы, иннервирующие кожу и скелетные мышцы ( рис. 228 ).

|
Лицевой нерв [facial nerve (CN VII or 7)] |
http://www.vitaminov.net/rus-anatomy-internal-nervous_system-12198.html
http://anatomy.tj/info/index376.php
Лицевые нервы (n. facialis) - седьмая пара черепных нервов (на схеме указана красной стрелкой).
Лицевой нерв объединяет два нерва: собственно лицевой нерв, n. facialis, образованный двигательными нервными волокнами и промежуточный нерв, n. intermedius, образованный афферентными и вегетативными волокнами. Двигательные волокна - это аксоны нейронов двигательного ядра лицевого нерва. Чувствительные вкусовые волокна - это центральные отростки псевдоуниполярных нейронов афферентного узла (узел коленца) промежуточного нерва. Чувствительные волокна заканчиваются на клетках ядра одиночного пути. Вегетативные (парасимпатические) нервные волокна начинаются от верхнего слюноотделительного ядра и заканчиваются на нейронах крылонёбного узла (см. тройничный нерв, крылонёбный узел).
Ядра лицевого нерва расположены в пределах варолиева моста
Лицевой нерв выходит из головного мозга в его основании у заднего края варолиева моста, латерально от оливы. Вместе с промежуточным нервом и преддверно-улитковым нервами лицевой нерв входит во внутренний слуховой проход. В толще височной кости он идет в лицевом канале и выходит из височной кости через шилососцевидное отверстие. В том месте височной кости, где имеется коленце лицевого канала, лицевой нерв образует изгиб - коленце, geniculum, и узел коленца, ganglion geniculi. Узел коленца относится к чувствительной части лицевого (промежуточного) нерва и образован телами псевдоуниполярных нейронов.
В лицевом канале от лицевого нерва отходят следующие ветви:
1. Большой каменистый нерв, n. petrosus major, образован парасимпатическими предганглионарными волокнами, которые являются отростками нейронов верхнего слюнноотделительного ядра. Этот нерв ответвляется от лицевого нерва в области коленца и выходит на переднюю поверхность пирамиды височной кости через расщелину канала большого каменистого нерва. Пройдя по одноименной борозде, а затем через рваное отверстие, большой каменистый нерв входит в крыловидный канал и объединяется с симпатическим нервом, выходящим из внутреннего сонного сплетения (глубокий каменистый нерв, n. petrosus profundus). Здесь его обозначают как нерв крыловидного канала, n. canalis pterygoidei. Предганглионарные парасимпатические волокна нерва крыловидного канала заканчиваются на вторых нейронах крылонёбного узла (см. тройничный нерв, крылонёбный узел). Отростки вторых нейронов выходят из крылонёбного узла в составе его ветвей. Постганглионарные симпатические волокна нерва крыловидного канала, не прерываясь, проходят через крылонёбный узел в составе ветвей, выходящих из этого узла.
2. Барабанная струна, chorda tympani, образована предганглионарными парасимпатическими волокнами, идущими от верхнего слюноотделительного ядра и чувствительными (вкусовыми) волокнами, являющимися периферическими отростками псевдоуниполярных клеток узла коленца. Афферентные волокна начинаются синапсами на вкусовых рецепторах, расположенных в слизистой оболочке передних двух третей языка и мягкого неба. Барабанная струна отходит от лицевого нерва перед его выходом из шилососцевидного отверстия, проходит через барабанную полость, не отдавая там ветвей, и через барабанно-каменистую щель выходит из неё. Затем барабанная струна направляется вперед и вниз и присоединяется к язычному нерву.
3. Стременной нерв, n. stapedius, отходит от лицевого нерва и иннервирует стременную мышцу. После выхода из шилососцевидного отверстия лицевой нерв отдает двигательные ветви к заднему брюшку надчерепной мышцы, к задней ушной мышце - задний ушной нерв, n. auricularis posterior, и к заднему брюшку двубрюшной мышцы - двубрюшную ветвь, r. digastricus, к шилоподъязычной мышце - шилоподъязычную ветвь, r. stylohyoideus. Затем лицевой нерв вступает в околоушную слюнную железу и в ее толще делится на ряд ветвей, соединяющихся друг с другом и образующих таким образом околоушное сплетение, plexus parotideus (intra-parotideus). Это сплетение состоит только из двигательных волокон.
Ветви околоушного сплетения:
(1) височные ветви, rr. temporales, идут вверх в височную область и иннервируют ушную мышцу, лобное брюшко надчерепной мышцы и круговую мышцу глаза;
(2) скуловые ветви, rr. zygomdtici, уходят кпереди и кверху, иннервируют круговую мышцу глаза и большую скуловую мышцу;
(3) щечные ветви, rr. buccdies, направляются вперед по поверхности жевательной мышцы и иннервируют большую и малую скуловые мышцы, мышцу, поднимающую верхнюю губу, и мышцу, поднимающую угол рта, щечную мышцу, круговую мышцу рта, носовую мышцу, мышцы смеха;
(4) краевая ветвь нижней челюсти, г. marginalis mandibulae (mandibuldris), идет вниз и вперед вдоль тела нижней челюсти, иннервирует мышцы, опускающие нижнюю губу и угол рта, а также подбородочную мышцу;
(5) шейная ветвь, r. colli, направляется позади угла нижней челюсти вниз на шею к подкожной мышце шеи и соединяется с поперечным нервом шеи из шейного сплетения.
http://anatomy.tj/info/index376.php
Лицевые нервы (n. facialis) - седьмая пара черепных нервов (на схеме указана красной стрелкой).
Лицевой нерв объединяет два нерва: собственно лицевой нерв, n. facialis, образованный двигательными нервными волокнами и промежуточный нерв, n. intermedius, образованный афферентными и вегетативными волокнами. Двигательные волокна - это аксоны нейронов двигательного ядра лицевого нерва. Чувствительные вкусовые волокна - это центральные отростки псевдоуниполярных нейронов афферентного узла (узел коленца) промежуточного нерва. Чувствительные волокна заканчиваются на клетках ядра одиночного пути. Вегетативные (парасимпатические) нервные волокна начинаются от верхнего слюноотделительного ядра и заканчиваются на нейронах крылонёбного узла (см. тройничный нерв, крылонёбный узел).
Ядра лицевого нерва расположены в пределах варолиева моста
Лицевой нерв выходит из головного мозга в его основании у заднего края варолиева моста, латерально от оливы. Вместе с промежуточным нервом и преддверно-улитковым нервами лицевой нерв входит во внутренний слуховой проход. В толще височной кости он идет в лицевом канале и выходит из височной кости через шилососцевидное отверстие. В том месте височной кости, где имеется коленце лицевого канала, лицевой нерв образует изгиб - коленце, geniculum, и узел коленца, ganglion geniculi. Узел коленца относится к чувствительной части лицевого (промежуточного) нерва и образован телами псевдоуниполярных нейронов.
В лицевом канале от лицевого нерва отходят следующие ветви:
1. Большой каменистый нерв, n. petrosus major, образован парасимпатическими предганглионарными волокнами, которые являются отростками нейронов верхнего слюнноотделительного ядра. Этот нерв ответвляется от лицевого нерва в области коленца и выходит на переднюю поверхность пирамиды височной кости через расщелину канала большого каменистого нерва. Пройдя по одноименной борозде, а затем через рваное отверстие, большой каменистый нерв входит в крыловидный канал и объединяется с симпатическим нервом, выходящим из внутреннего сонного сплетения (глубокий каменистый нерв, n. petrosus profundus). Здесь его обозначают как нерв крыловидного канала, n. canalis pterygoidei. Предганглионарные парасимпатические волокна нерва крыловидного канала заканчиваются на вторых нейронах крылонёбного узла (см. тройничный нерв, крылонёбный узел). Отростки вторых нейронов выходят из крылонёбного узла в составе его ветвей. Постганглионарные симпатические волокна нерва крыловидного канала, не прерываясь, проходят через крылонёбный узел в составе ветвей, выходящих из этого узла.
2. Барабанная струна, chorda tympani, образована предганглионарными парасимпатическими волокнами, идущими от верхнего слюноотделительного ядра и чувствительными (вкусовыми) волокнами, являющимися периферическими отростками псевдоуниполярных клеток узла коленца. Афферентные волокна начинаются синапсами на вкусовых рецепторах, расположенных в слизистой оболочке передних двух третей языка и мягкого неба. Барабанная струна отходит от лицевого нерва перед его выходом из шилососцевидного отверстия, проходит через барабанную полость, не отдавая там ветвей, и через барабанно-каменистую щель выходит из неё. Затем барабанная струна направляется вперед и вниз и присоединяется к язычному нерву.
3. Стременной нерв, n. stapedius, отходит от лицевого нерва и иннервирует стременную мышцу. После выхода из шилососцевидного отверстия лицевой нерв отдает двигательные ветви к заднему брюшку надчерепной мышцы, к задней ушной мышце - задний ушной нерв, n. auricularis posterior, и к заднему брюшку двубрюшной мышцы - двубрюшную ветвь, r. digastricus, к шилоподъязычной мышце - шилоподъязычную ветвь, r. stylohyoideus. Затем лицевой нерв вступает в околоушную слюнную железу и в ее толще делится на ряд ветвей, соединяющихся друг с другом и образующих таким образом околоушное сплетение, plexus parotideus (intra-parotideus). Это сплетение состоит только из двигательных волокон.
Ветви околоушного сплетения:
(1) височные ветви, rr. temporales, идут вверх в височную область и иннервируют ушную мышцу, лобное брюшко надчерепной мышцы и круговую мышцу глаза;
(2) скуловые ветви, rr. zygomdtici, уходят кпереди и кверху, иннервируют круговую мышцу глаза и большую скуловую мышцу;
(3) щечные ветви, rr. buccdies, направляются вперед по поверхности жевательной мышцы и иннервируют большую и малую скуловые мышцы, мышцу, поднимающую верхнюю губу, и мышцу, поднимающую угол рта, щечную мышцу, круговую мышцу рта, носовую мышцу, мышцы смеха;
(4) краевая ветвь нижней челюсти, г. marginalis mandibulae (mandibuldris), идет вниз и вперед вдоль тела нижней челюсти, иннервирует мышцы, опускающие нижнюю губу и угол рта, а также подбородочную мышцу;
(5) шейная ветвь, r. colli, направляется позади угла нижней челюсти вниз на шею к подкожной мышце шеи и соединяется с поперечным нервом шеи из шейного сплетения.
|
Блоковый нерв [trochlear nerve (CN IV or 4)] |
Блоковый нерв [trochlear nerve (CN IV or 4)]
Блоковые нервы (n. trochlearis) - четвертая пара черепных нервов (на схеме указана красной стрелкой). Это (соматические (двигательные) эфферентные нервы. Они иннервируют верхние косые мышцы глазных яблок. Эти мышцы вместе с другими мышцами обеспечивают движения глазных яблок, что имеет решающее значение в осуществлении зрения.
Волокна, составляющие блоковый нерв отходят от нейронов соответствующего ядра среднего мозга. Нерв выходит из вещества мозга латерально от уздечки верхнего мозгового паруса (на дорсальной поверхности ствола головного мозга). Он огибает ножку мозга с латеральной стороны и далее идет вентрально между ножкой мозга и медиальной поверхностью височной доли полушария головного мозга. Направляясь затем вперед, блоковый нерв проходит в толще боковой стенки пещеристого синуса твердой оболочки головного мозга и через верхнюю глазничную щель проходит в глазницу. В верхней глазничной щели он располагается сверху и латеральнее глазодвигательного нерва. Блоковый нерв иннервирует верхние косые мышцы глазных яблок. Вместе с другими мышцами они обеспечивают движения глазных яблок, что имеет решающее значение в осуществлении зрения.
Блоковые нервы (n. trochlearis) - четвертая пара черепных нервов (на схеме указана красной стрелкой). Это (соматические (двигательные) эфферентные нервы. Они иннервируют верхние косые мышцы глазных яблок. Эти мышцы вместе с другими мышцами обеспечивают движения глазных яблок, что имеет решающее значение в осуществлении зрения.
Волокна, составляющие блоковый нерв отходят от нейронов соответствующего ядра среднего мозга. Нерв выходит из вещества мозга латерально от уздечки верхнего мозгового паруса (на дорсальной поверхности ствола головного мозга). Он огибает ножку мозга с латеральной стороны и далее идет вентрально между ножкой мозга и медиальной поверхностью височной доли полушария головного мозга. Направляясь затем вперед, блоковый нерв проходит в толще боковой стенки пещеристого синуса твердой оболочки головного мозга и через верхнюю глазничную щель проходит в глазницу. В верхней глазничной щели он располагается сверху и латеральнее глазодвигательного нерва. Блоковый нерв иннервирует верхние косые мышцы глазных яблок. Вместе с другими мышцами они обеспечивают движения глазных яблок, что имеет решающее значение в осуществлении зрения.
|
Преддверно-улитковый нерв |
Преддверно-улитковый нерв, n. vestibulocochlearis, образован афферентными нервными волокнами, передающими информацию от рецепторов органов слуха и от рецепторов органов равновесия. Волокна, идущие от органа равновесия образуют преддверную часть преддверно-улиткового нерва, а волокна, идущие от органа слуха - улитковую часть преддверно-улиткового нерва. При выходе из внутреннего слухового прохода эти части объединяются в единый преддверно-улитковый нерв и входят в головной мозг на передней его поверхности, позади варолиева моста, латеральнее корешка лицевого нерва.
На дне внутреннего слухового прохода находится афферентный узел (ганглий), называемый преддверным узлом, ganglion vestibulare. Преддверный нервный узел образован телами афферентных нейронов. Периферические отростки этих нейронов являются волокнами нескольких нервов: переднего, заднего и латерального ампулярных нервов, nn. ampulldres anterior, posterior et lateralis, эллиптически-мешотчато-ампулярного нерва, n. utriculoampullaris, и сферически-мешотчатого нерва, n. sacculаris. Волокна этих нервов передают информацию от рецепторов перепончатого лабиринта внутреннего уха. Центральные отростки нейронов преддверного узла являются волокнами преддверной части преддверно-улиткового нерва, pars (nervus) vestibulаris. Нерв направляется к одноименным ядрам, залегающим в области преддверного поля ромбовидной ямки.
В спиральном канале улитки находится улитковый узел (спиральный узел улитки), ganglion cochleare (ganglion spirale cochleae). Этот нервный узел образован телами афферентных биполярных нейронов. Периферические отростки этих нейронов отходят от рецепторов слухового спирального органа (кортиевого органа) улиткового протока. Центральные отростки нейронов улиткового узла являются волокнами улитковой части преддверно-улиткового нерва, pars (nervus) cochledris. Центральные волокна в составе этого нерва достигают улитковых ядер. Эти ядра расположены в покрышке варолиева моста и проецируются в вестибулярное поле ромбовидной ямки.
На дне внутреннего слухового прохода находится афферентный узел (ганглий), называемый преддверным узлом, ganglion vestibulare. Преддверный нервный узел образован телами афферентных нейронов. Периферические отростки этих нейронов являются волокнами нескольких нервов: переднего, заднего и латерального ампулярных нервов, nn. ampulldres anterior, posterior et lateralis, эллиптически-мешотчато-ампулярного нерва, n. utriculoampullaris, и сферически-мешотчатого нерва, n. sacculаris. Волокна этих нервов передают информацию от рецепторов перепончатого лабиринта внутреннего уха. Центральные отростки нейронов преддверного узла являются волокнами преддверной части преддверно-улиткового нерва, pars (nervus) vestibulаris. Нерв направляется к одноименным ядрам, залегающим в области преддверного поля ромбовидной ямки.
В спиральном канале улитки находится улитковый узел (спиральный узел улитки), ganglion cochleare (ganglion spirale cochleae). Этот нервный узел образован телами афферентных биполярных нейронов. Периферические отростки этих нейронов отходят от рецепторов слухового спирального органа (кортиевого органа) улиткового протока. Центральные отростки нейронов улиткового узла являются волокнами улитковой части преддверно-улиткового нерва, pars (nervus) cochledris. Центральные волокна в составе этого нерва достигают улитковых ядер. Эти ядра расположены в покрышке варолиева моста и проецируются в вестибулярное поле ромбовидной ямки.
|
Иннервация пародонта |
Иннервация пародонта осуществляется за счет ветвей зубных сплетений второй и третьей ветвей тройничного нерва. В глубине альвеолы пучки зубного нерва делятся на две части: одна идет к пульпе, другая — по поверхности перио-донта параллельно главному нервному стволу пульпы.
Выше места деления главных пучков нервных волокон в пародонте различают множество более тонких, параллельно расположенных нервных волокон . Наряду с мякотнымп волокнами наблюдаются и безмякотные нервные волокна. На разных уровнях пародонта миелиновые волокна разветвляются или утончаются по соседству с цементом. В периодонте и десне имеются свободные нервные окончания, располагающиеся между клетками [Фалин Л. И., 1963]. Главный нервный ствол пародонта в межкорневом пространстве идет параллельно цементу н в верхней части искривляется параллельно межкорневой дуге [КегеЫ, 1965]. Наличие большого числа нервных рецепторов позволяет считать пародопт обширной рефлексогенной зоной; передача рефлекса с пародонта возможна на сердце, органы желудочно-кишечного тракта и т. д.
Лимфатические сосуды. В пародонте имеется разветвленная сеть лимфатических сосудов, которые выполняют важную роль в обеспечении нормальной функции пародонта, особенно при его заболеваниях.
Функции пародонта. Пародонт постоянно подвергается воздействию внешних средовых и внутренних факторов. Иногда эти воздействия настолько сильны, что ткани пародонта испытывают исключительно большую перегрузку. В то же время повреждения, их не происходит. Это объясняется тем, что в течение жизни пародонт постоянно приспосабливается к новым условиям. Примерами могут служить прорезывание молочных и постоянных зубов, выключение зуба из прикуса, изменение характера пищи,, заболевание организма, травма и т. д. Все это свидетельствует о больших адаптационных возможностях пародонта.
Пародонт обладает следующими функциями: 1) барьерной; 2) трофической; 3) рефлекторной регуляции жевательного давления; 4) пластической; 5) амортизирующей.
Барьерная функция обеспечивается целостностью пародонта, что создает надежную защиту всего организма от действия неблагоприятных средовых факторов. Пародонт переносит значительные физические перегрузки, устойчив по отношению к инфекции, интоксикации и т. д. Adams (1975), в частности, с помощью флюоресцентной микроскопии показал значепие барьерной функции мукополисахаридов и слюны. Барьерная функция имеет определенное значение и в предупреждении сенсибилизации организма при одонтогенной инфекции. В настоящее время установлено, что в появлении аллергических заболеваний играет определенную роль предшествовавшая сенсибилизация организма за счет очаговой одонтогенной инфекции.
Трофическая функция является одной из основные функ-щий пародонта. Трофическая функция обусловлена широко разветвленной сетью капилляров и нервных рецепторов. Рядом авторов [Григорьева Т. А., 1959; Куприянов В. В. и др., 1975] установлено, что капилляр с участком контактирующей с ним ткани рассматривается как структурная и функциональная единица трофики тканей. Эта функция во многом зависит от сохранения или восстановления нормальной микроциркуляции в функционирующем пародонте.
Рефлекторная регуляция жевательного давления осуществляется благодаря находящимся в пародонте многочисленным нервным окончаниям (рецепторы), раздражение которых передается по самым разнообразным рефлекторным магистралям. И. С. Рубинов показал ход одного из рефлексов — периодонто-"мускуляторного, который регулирует силу сокращения жеватель-гной мускулатуры (жевательное давление) в зависимости от характера пищи и состояния нервных рецепторов периодонта.
Пластическая функция пародонта заключается в посто- "Y янном воссоздании его тканей, утраченных в ходе физиологиче- у/ ских или патологических процессов. Выполняют, реализуют эту функцию цементо- и остеобласты. Определенную роль при этом играют и другие клеточные элементы — фибробласты, тучные клетки и пр., а также состояние транскапиллярного обмена.
Амортизирующую функцию выполняют коллагеновые и эластические волокна. Периодонтальная связка при жевании защищает ткани зубной альвеолы, сосуды периодонта и нервы от травмы. Существующие взгляды на механизм амортизации сводятся к тому, что в этом процессе участвуют жидкое содержимое и коллоиды межтканевых щелей и клеток, а также изменения объема сосудов.
Следует отметить, что вряд ли правильно относить амортизацию только на счет изменения жидкой среды периодонта или приписывать ее волокнистым структурам; по-видимому, в этом процессе участвует весь комплекс тканей пародонта.
Таким образом, функции пародонта заключаются в выполнении им комплекса адаптационных реакций, которые важны иногда и для всего организма. Если выпадает какая-либо функция пародонта, нарушается взаимосвязь между ними, и это предрасполагает к заболеванию пародонта. Следовательно, все функции пародонта, взаимообусловлпвая друг друга, поддерживают физиологическое равновесие между внешней и внутренней средой, сохраняя тем самым морфологическую структуру пародонта.
Десневая жидкость составляет важную часть защитного механизма маргинального пародонта благодаря иммунологическим свойствам экссудата и фагоцитарной активности [Loe, Pedersen, 1965, и др.]. Кроме того, за счет своих макромолекул она участвует в физико-механической (адгезивной) связи между эпителием десневой щели и поверхностью зуба [Gran, 1972, и др.]. Выделе-ие жидкости из десневого кармана незначительное, но возрастает при шеханическом стимулировании и воспалении. При этом; качественный состав жидкости также меняется, причем введенные любые вещества (в том числе лекарственные) быстро выводятся, если но удерживаются механически [Brill, 1959]. Это следует иметь в виду при лекарственной терапии десневых карманов; для создания длительного контакта они должны удерживаться понятой или парафином, особенно при лечении зубодесневых карманов на верхней челюсти.
Несомненно, что описанные образования, несущие определенные функции, нельзя рассматривать изолированно, вне связи с Влиянием местных и общих факторов. Состояние мукополисаха-ридов, межклеточной субстанции, микроциркуляторного русла, активность ферментов и др. играют огромную роль в поддержа^-нии физиологического состояния тканей пародонта, которое зависит от реактивности организма и в первую очередь от нервной и. эндокринной систем.
Нервные волокна периодонта

Выше места деления главных пучков нервных волокон в пародонте различают множество более тонких, параллельно расположенных нервных волокон . Наряду с мякотнымп волокнами наблюдаются и безмякотные нервные волокна. На разных уровнях пародонта миелиновые волокна разветвляются или утончаются по соседству с цементом. В периодонте и десне имеются свободные нервные окончания, располагающиеся между клетками [Фалин Л. И., 1963]. Главный нервный ствол пародонта в межкорневом пространстве идет параллельно цементу н в верхней части искривляется параллельно межкорневой дуге [КегеЫ, 1965]. Наличие большого числа нервных рецепторов позволяет считать пародопт обширной рефлексогенной зоной; передача рефлекса с пародонта возможна на сердце, органы желудочно-кишечного тракта и т. д.
Лимфатические сосуды. В пародонте имеется разветвленная сеть лимфатических сосудов, которые выполняют важную роль в обеспечении нормальной функции пародонта, особенно при его заболеваниях.
Функции пародонта. Пародонт постоянно подвергается воздействию внешних средовых и внутренних факторов. Иногда эти воздействия настолько сильны, что ткани пародонта испытывают исключительно большую перегрузку. В то же время повреждения, их не происходит. Это объясняется тем, что в течение жизни пародонт постоянно приспосабливается к новым условиям. Примерами могут служить прорезывание молочных и постоянных зубов, выключение зуба из прикуса, изменение характера пищи,, заболевание организма, травма и т. д. Все это свидетельствует о больших адаптационных возможностях пародонта.
Пародонт обладает следующими функциями: 1) барьерной; 2) трофической; 3) рефлекторной регуляции жевательного давления; 4) пластической; 5) амортизирующей.
Барьерная функция обеспечивается целостностью пародонта, что создает надежную защиту всего организма от действия неблагоприятных средовых факторов. Пародонт переносит значительные физические перегрузки, устойчив по отношению к инфекции, интоксикации и т. д. Adams (1975), в частности, с помощью флюоресцентной микроскопии показал значепие барьерной функции мукополисахаридов и слюны. Барьерная функция имеет определенное значение и в предупреждении сенсибилизации организма при одонтогенной инфекции. В настоящее время установлено, что в появлении аллергических заболеваний играет определенную роль предшествовавшая сенсибилизация организма за счет очаговой одонтогенной инфекции.
Трофическая функция является одной из основные функ-щий пародонта. Трофическая функция обусловлена широко разветвленной сетью капилляров и нервных рецепторов. Рядом авторов [Григорьева Т. А., 1959; Куприянов В. В. и др., 1975] установлено, что капилляр с участком контактирующей с ним ткани рассматривается как структурная и функциональная единица трофики тканей. Эта функция во многом зависит от сохранения или восстановления нормальной микроциркуляции в функционирующем пародонте.
Рефлекторная регуляция жевательного давления осуществляется благодаря находящимся в пародонте многочисленным нервным окончаниям (рецепторы), раздражение которых передается по самым разнообразным рефлекторным магистралям. И. С. Рубинов показал ход одного из рефлексов — периодонто-"мускуляторного, который регулирует силу сокращения жеватель-гной мускулатуры (жевательное давление) в зависимости от характера пищи и состояния нервных рецепторов периодонта.
Пластическая функция пародонта заключается в посто- "Y янном воссоздании его тканей, утраченных в ходе физиологиче- у/ ских или патологических процессов. Выполняют, реализуют эту функцию цементо- и остеобласты. Определенную роль при этом играют и другие клеточные элементы — фибробласты, тучные клетки и пр., а также состояние транскапиллярного обмена.
Амортизирующую функцию выполняют коллагеновые и эластические волокна. Периодонтальная связка при жевании защищает ткани зубной альвеолы, сосуды периодонта и нервы от травмы. Существующие взгляды на механизм амортизации сводятся к тому, что в этом процессе участвуют жидкое содержимое и коллоиды межтканевых щелей и клеток, а также изменения объема сосудов.
Следует отметить, что вряд ли правильно относить амортизацию только на счет изменения жидкой среды периодонта или приписывать ее волокнистым структурам; по-видимому, в этом процессе участвует весь комплекс тканей пародонта.
Таким образом, функции пародонта заключаются в выполнении им комплекса адаптационных реакций, которые важны иногда и для всего организма. Если выпадает какая-либо функция пародонта, нарушается взаимосвязь между ними, и это предрасполагает к заболеванию пародонта. Следовательно, все функции пародонта, взаимообусловлпвая друг друга, поддерживают физиологическое равновесие между внешней и внутренней средой, сохраняя тем самым морфологическую структуру пародонта.
Десневая жидкость составляет важную часть защитного механизма маргинального пародонта благодаря иммунологическим свойствам экссудата и фагоцитарной активности [Loe, Pedersen, 1965, и др.]. Кроме того, за счет своих макромолекул она участвует в физико-механической (адгезивной) связи между эпителием десневой щели и поверхностью зуба [Gran, 1972, и др.]. Выделе-ие жидкости из десневого кармана незначительное, но возрастает при шеханическом стимулировании и воспалении. При этом; качественный состав жидкости также меняется, причем введенные любые вещества (в том числе лекарственные) быстро выводятся, если но удерживаются механически [Brill, 1959]. Это следует иметь в виду при лекарственной терапии десневых карманов; для создания длительного контакта они должны удерживаться понятой или парафином, особенно при лечении зубодесневых карманов на верхней челюсти.
Несомненно, что описанные образования, несущие определенные функции, нельзя рассматривать изолированно, вне связи с Влиянием местных и общих факторов. Состояние мукополисаха-ридов, межклеточной субстанции, микроциркуляторного русла, активность ферментов и др. играют огромную роль в поддержа^-нии физиологического состояния тканей пародонта, которое зависит от реактивности организма и в первую очередь от нервной и. эндокринной систем.
Нервные волокна периодонта

|






