-Рубрики
- Медицина (88)
- Основы веры (53)
- История (42)
- Информатика (14)
- Интересно (11)
- Опера (9)
- Психиатрия (8)
- Психотроника (8)
- Мультимедиа (6)
- Поэзия (6)
- Атеизм (5)
- Лекарства (5)
- Эзотерика (5)
- Психология (2)
- Притчи (1)
- Мысли (1)
- Анатомия (0)
-Подписка по e-mail
-Поиск по дневнику
-Интересы
-Друзья
-Постоянные читатели
-Статистика
Прощение выше мщения, а доброта сильнее гнева
Лапароскопия |
Лапароскопи́я (от греч. λαπάρα — пах, чрево и греч. σκοπέο — смотрю) - современный метод хирургии, в котором операции на внутренних органах проводят через небольшие (обычно 0.5-1.5 сантиметра) отверстия, в то время как при традицинной хирургии требуются большие разрезы. Лапароскопия обычно проводится на органах внутри брюшной или тазовой полостей.
Основной инструмент в лапароскопической хирургии - лапароскоп: телескопическая трубка, содержащая систему линз и обычно присоединённая к видеокамере. Современные лапароскопы оснащены цифровыми матрицами и обеспечивают изображение качества HDTV К трубке также присоединён оптический кабель, освещённый "холодным" источником света (галогеновая или ксеноновая лампа). Брюшная полость обычно наполняется углекислым газом (наложение т.н. карбоксиперитонеума) для создания оперативного пространства. Фактически, живот надувается как воздушный шар, стенка брюшной полости поднимается над внутренними органами как купол. Спектр хирургических вмешательсв выполняемых лапароскопическим доступом широк: от холецистэктомии и герниопластики, до гастрэктомии, панкреатодуоденальной резекции и операций на толстой и прямой кишках.
Лапароскопия с применением роботов - настоящим прорывом в лапароскопической хирургии явилась использование специализированных роботов – роботизированная лапароскопическая хирургия. Одним из наиболее известных роботов является робот да Винчи(daVinci®). Этот робот снабжен микро-инструментами, гораздо меньше стандартных лапароскопичесих инструментов, а также миниатюрной видеокамерой, воспроизводящей цветное, трехмерное изображение операции в режиме реального времени. Движения хирурга аккуратно переносятся роботом в плавные движения микроинструментов, способных двигаться во всех направлениях. С их помощью операция совершается намного точнее, сохраняя неповрежденными тончайшие сплетения нервов и кровеносных сосудов.
Лапароскопическое удаление жёлчного пузыря

Лапароскоп — медицинский жесткий эндоскоп, предназначенный для проведения лапароскопических диагностических и операционных манипуляций на органах брюшной полости. Наиболее распространены лапароскопы наружным рабочим диаметром 10 и 5 мм.
Лапароскопы и лапароскопичекий инструмент вводятся через проколы брюшной полости, сформированные троакарами. Для создания операционного пространства используется нагнетание газа через специальную иглу в брюшную полость на первом этапе операции.
Лапароскоп используется в комплексе с лапароскопическим инструментом (троакарами, щипцами, зажимами, захватами, ножницами, электрокоагуляторами, и др.) и эндоскопической аппаратурой (осветитель, инсуфлятор, эндовидеосистема, монитор, аспиратор-ирригатор, электрохирургический аппарат — минимальный комплект аппаратуры для лапароскопической хирургии).
Основной инструмент в лапароскопической хирургии - лапароскоп: телескопическая трубка, содержащая систему линз и обычно присоединённая к видеокамере. Современные лапароскопы оснащены цифровыми матрицами и обеспечивают изображение качества HDTV К трубке также присоединён оптический кабель, освещённый "холодным" источником света (галогеновая или ксеноновая лампа). Брюшная полость обычно наполняется углекислым газом (наложение т.н. карбоксиперитонеума) для создания оперативного пространства. Фактически, живот надувается как воздушный шар, стенка брюшной полости поднимается над внутренними органами как купол. Спектр хирургических вмешательсв выполняемых лапароскопическим доступом широк: от холецистэктомии и герниопластики, до гастрэктомии, панкреатодуоденальной резекции и операций на толстой и прямой кишках.
Лапароскопия с применением роботов - настоящим прорывом в лапароскопической хирургии явилась использование специализированных роботов – роботизированная лапароскопическая хирургия. Одним из наиболее известных роботов является робот да Винчи(daVinci®). Этот робот снабжен микро-инструментами, гораздо меньше стандартных лапароскопичесих инструментов, а также миниатюрной видеокамерой, воспроизводящей цветное, трехмерное изображение операции в режиме реального времени. Движения хирурга аккуратно переносятся роботом в плавные движения микроинструментов, способных двигаться во всех направлениях. С их помощью операция совершается намного точнее, сохраняя неповрежденными тончайшие сплетения нервов и кровеносных сосудов.
Лапароскопическое удаление жёлчного пузыря

Лапароскоп — медицинский жесткий эндоскоп, предназначенный для проведения лапароскопических диагностических и операционных манипуляций на органах брюшной полости. Наиболее распространены лапароскопы наружным рабочим диаметром 10 и 5 мм.
Лапароскопы и лапароскопичекий инструмент вводятся через проколы брюшной полости, сформированные троакарами. Для создания операционного пространства используется нагнетание газа через специальную иглу в брюшную полость на первом этапе операции.
Лапароскоп используется в комплексе с лапароскопическим инструментом (троакарами, щипцами, зажимами, захватами, ножницами, электрокоагуляторами, и др.) и эндоскопической аппаратурой (осветитель, инсуфлятор, эндовидеосистема, монитор, аспиратор-ирригатор, электрохирургический аппарат — минимальный комплект аппаратуры для лапароскопической хирургии).
|
Колоноскопия |

Колоноскопия — эндоскопическое исследование, во время которого визуально, то есть под контролем зрения, оценивается состояние слизистой оболочки толстой кишки. Исследование выполняется гибкими эндоскопами. В качестве источника света служит осветитель, работающий на галогеновой или ксеноновой лампе, то есть используется так называемый «холодный» свет, что исключает ожог слизистой.
|
Гастроскопия |
Гастроскопи́я (от греч. gastros желудок и skopéo смотрю); другое название эзофагогастродуоденоскопия, ЭГДС — одна из разновидностей эндоскопического обследования — осмотр пищевода, полости желудка и двенадцатиперстной кишки при помощи специального инструмента — гастроскопа, вводимого в желудок через рот и пищевод.
Гастроскоп представляет собой гибкую трубку, внутри которой находится оптоволоконная система.
Показания и область применения гастроскопии
Гастроскопию применяют для детального изучения слизистой оболочки пищевода, желудка и двенадцатиперстной кишки при подозрении на опухоли или кровотечения из этих органов, язвенную болезнь желудка и/или двенадцатиперстной кишки, при гастритах, дуоденитах, эзофагитах. Гастроскопию назначают так же в качестве дополнительного обследования для уточнения диагноза при других заболеваниях (аллергия, невроз).
Расшифровка результатов гастроскопии
В современных эндоскопах детальное, четкое изображение с фото- или видеокамеры гастроскопа передается на экран телевизора (или записывается в компьютер) и затем может быть напечатано при помощи принтера.
Подготовка к гастроскопии
* Гастроскопия проводится по определённым показаниям, определяемым врачом.
* Врач-эндоскопист должен быть осведомлён о наличии у обследуемого пациента заболеваний (например сахарный диабет) и о наличии аллергии на лекарственные препараты.
* Гастроскопия проводится строго натощак — полностью исключается прием пищи за 8-10 часов до проведения манипуляции.
* Гастроскопия проводится в поликлинике или в стационаре в специально предназначенных для этого кабинетах.
* Перед проведением гастроскопии пациенту может быть проведена премедикация (сделан успокаивающий укол), а так же местная анестезия корня языка при помощи распылителя с анестетиком.
Проведение гастроскопии
* Гастроскопию проводят обученные врачи-эндоскописты, прошедшие специализацию по гастроскопии.
* Пациента просят зажать зубами нагубник, через который вводится эндоскоп, затем просят расслабить горло и сделать глоток, во время которого врач вводит гастроскоп в пищевод. Во время исследования рекомендуется спокойно и глубоко дышать.
* В прибор подаётся небольшое количество воздуха, с целью расправить полости органов верхних отделов желудочно-кишечного тракта.
* Врач рассматривает поверхность пищевода, желудка и двенадцатиперстной кишки.
* При необходимость проводится фото- или видеосъёмка и запись изображения.
* По показаниям может быть проведена биопсия или трансэндоскопическая рН-метрия.
* Так же по показаниям проводят лечебные манипуляции: остановку кровотечения, удаление полипов, введение лекарственных средств.
* Затем гастроскоп извлекается из пищевода.
Возможные осложнения гастроскопии
В настоящее время, благодаря совершенным приборам, гастроскопия является безопасной процедурой и осложнения случаются крайне редко.
Возможными осложнениями являются перфорация (прободение стенки органа), что требует хирургического вмешательства, и кровотечение, возникающее в результате повреждения стенки органа или при манипуляциях (биопсия, полипэктомия).
Последствия гастроскопии
Возникающее у некоторых пациентов неприятное ощущение в горле обычно проходит через сутки.
Язвенное поражение пищевода.

Гастроскоп представляет собой гибкую трубку, внутри которой находится оптоволоконная система.
Показания и область применения гастроскопии
Гастроскопию применяют для детального изучения слизистой оболочки пищевода, желудка и двенадцатиперстной кишки при подозрении на опухоли или кровотечения из этих органов, язвенную болезнь желудка и/или двенадцатиперстной кишки, при гастритах, дуоденитах, эзофагитах. Гастроскопию назначают так же в качестве дополнительного обследования для уточнения диагноза при других заболеваниях (аллергия, невроз).
Расшифровка результатов гастроскопии
В современных эндоскопах детальное, четкое изображение с фото- или видеокамеры гастроскопа передается на экран телевизора (или записывается в компьютер) и затем может быть напечатано при помощи принтера.
Подготовка к гастроскопии
* Гастроскопия проводится по определённым показаниям, определяемым врачом.
* Врач-эндоскопист должен быть осведомлён о наличии у обследуемого пациента заболеваний (например сахарный диабет) и о наличии аллергии на лекарственные препараты.
* Гастроскопия проводится строго натощак — полностью исключается прием пищи за 8-10 часов до проведения манипуляции.
* Гастроскопия проводится в поликлинике или в стационаре в специально предназначенных для этого кабинетах.
* Перед проведением гастроскопии пациенту может быть проведена премедикация (сделан успокаивающий укол), а так же местная анестезия корня языка при помощи распылителя с анестетиком.
Проведение гастроскопии
* Гастроскопию проводят обученные врачи-эндоскописты, прошедшие специализацию по гастроскопии.
* Пациента просят зажать зубами нагубник, через который вводится эндоскоп, затем просят расслабить горло и сделать глоток, во время которого врач вводит гастроскоп в пищевод. Во время исследования рекомендуется спокойно и глубоко дышать.
* В прибор подаётся небольшое количество воздуха, с целью расправить полости органов верхних отделов желудочно-кишечного тракта.
* Врач рассматривает поверхность пищевода, желудка и двенадцатиперстной кишки.
* При необходимость проводится фото- или видеосъёмка и запись изображения.
* По показаниям может быть проведена биопсия или трансэндоскопическая рН-метрия.
* Так же по показаниям проводят лечебные манипуляции: остановку кровотечения, удаление полипов, введение лекарственных средств.
* Затем гастроскоп извлекается из пищевода.
Возможные осложнения гастроскопии
В настоящее время, благодаря совершенным приборам, гастроскопия является безопасной процедурой и осложнения случаются крайне редко.
Возможными осложнениями являются перфорация (прободение стенки органа), что требует хирургического вмешательства, и кровотечение, возникающее в результате повреждения стенки органа или при манипуляциях (биопсия, полипэктомия).
Последствия гастроскопии
Возникающее у некоторых пациентов неприятное ощущение в горле обычно проходит через сутки.
Язвенное поражение пищевода.

|
Эндоскопия |
Эндоскопия — способ осмотра некоторых внутренних органов при помощи эндоскопа. При эндоскопии эндоскопы вводятся в полости через естественные пути, например, в желудок — через рот и пищевод, в бронхи и легкие — через гортань, в мочевой пузырь — через мочеиспускательный канал.
История эндоскопии
В своем развитии эндоскопия прошла через несколько стадий, характеризовавшихся совершенствованием оптических приборов и появлением новых методов диагностики и лечения. До определённого времени осмотр внутренних органов без хирургического вмешательства был невозможен. Врачам были доступны только такие неинвазивные методы исследования внутренних органов, как пальпация, перкуссия и аускультация. Первые попытки применения эндоскопии были предприняты уже в конце 18 века, но это были опасные и неосуществимые попытки. Только в 1806 году Филипп Боззини (Ph.Bozzini), считающийся в настоящее время изобретателем эндоскопа, сконструировал аппарат для исследования прямой кишки и полости матки. Аппарат представлял собой жесткую трубку с системой линз и зеркал, а источником света была свеча. Этот прибор, к сожалению, ни разу не был использован для исследований на людях, покольку автор был наказан медицинским факультетом Вены «за любопытство». В последующем свечу в эндоскопах сменила спиртовая лампа, а вместо жесткой трубки вводился гибкий проводник. Однако, главными осложнениями обследования оставались ожоги, от которых медики частично избавились только с изобретением миниатюрных электроламп, которые укреплялась на конце вводимого в полость аппарата. В закрытые полости, не имеющие естественной связи с внешней средой, аппарат вводился через создаваемое отверстие (прокол в стенке живота или грудной клетки). Тем не менее, до появления волоконно-оптических систем эндоскопическая диагностика не получила широкого применения.
Возможности эндоскопии существенно расширились со 2-й половины 20 века с появлением стеклянных волоконных световодов и на их основе — приборов волоконной оптики. Осмотру стали доступны почти все органы, увеличилась освещенность исследуемых органов, появились условия для фотографирования и киносъемки (эндофотография и эндокинематография), появилась возможность записи на видеомагнитофон черно-белого или цветного изображения (используются модификации стандартных фото- и кинокамер). Документирование результатов эндоскопического исследования помогает объективно изучать динамику патологических процессов, происходящих в каком-либо органе.
Использование методов эндоскопии в медицине
В настоящее время эндоскопические методы исследования используются как для диагностики, так и для лечения различных заболеваний. Современная эндоскопия играет особую роль в распознавании ранних стадий многих заболеваний, в особенности — онкологических заболеваний (рак) различных органов (желудок, мочевой пузырь, легкие). Чаще всего эндоскопию сочетают с прицельной (под контролем зрения) биопсией, лечебными мероприятиями (введение лекарств), зондированием.
Виды эндоскопии
* Бронхоскопия — осмотр бронхов
* Гастроскопия — осмотр желудка
* Гистероскопия — осмотр полости матки
* Колоноскопия — слизистой оболочки толстой кишки
* Кольпоскопия — входа во влагалище и влагалищных стенок
* Лапароскопия — брюшной полости
* Отоскопия — наружного слухового прохода и барабанной перепонки
* Ректороманоскопия- прямой кишки
* Уретероскопия — мочеточника
* Холангиоскопия — желчных протоков
* Цистоскопия — мочевого пузыря
* Эзофагогастродуоденоскопия — осмотр пищевода, полости желудка и двенадцатиперстной кишки
Эндоскопическая хирургия
Прогресс в развитии эндоскопической аппаратуры и создании микроскопического инструментария привел к появлению нового вида оперативной техники — эндоскопической хирургии. В полые органы или в брюшную полость во время такой операции через эндоскоп и гибкие фиброаппараты вводятся специальные инструменты-манипуляторы, управляемые хирургом, наблюдающим за своей работой на мониторе.
Эндоскопическая хирургия сейчас позволяет избежать обширных полостных операций при болезнях желчного пузыря, аппендиците, удалении лимфоузлов, опухолей, при устранении склеротической патологии в сосудах, при шунтировании в случае ишемической болезни сердца. Сейчас это наиболее щадящая, малотравматическая, бескровная хирургия, дающая минимальный процент осложнений в послеоперационный период. Возможно, эндоскопическая хирургия станет одним из основных хирургических принципов в недалёком будущем.
Гибкий фонендоскоп

История эндоскопии
В своем развитии эндоскопия прошла через несколько стадий, характеризовавшихся совершенствованием оптических приборов и появлением новых методов диагностики и лечения. До определённого времени осмотр внутренних органов без хирургического вмешательства был невозможен. Врачам были доступны только такие неинвазивные методы исследования внутренних органов, как пальпация, перкуссия и аускультация. Первые попытки применения эндоскопии были предприняты уже в конце 18 века, но это были опасные и неосуществимые попытки. Только в 1806 году Филипп Боззини (Ph.Bozzini), считающийся в настоящее время изобретателем эндоскопа, сконструировал аппарат для исследования прямой кишки и полости матки. Аппарат представлял собой жесткую трубку с системой линз и зеркал, а источником света была свеча. Этот прибор, к сожалению, ни разу не был использован для исследований на людях, покольку автор был наказан медицинским факультетом Вены «за любопытство». В последующем свечу в эндоскопах сменила спиртовая лампа, а вместо жесткой трубки вводился гибкий проводник. Однако, главными осложнениями обследования оставались ожоги, от которых медики частично избавились только с изобретением миниатюрных электроламп, которые укреплялась на конце вводимого в полость аппарата. В закрытые полости, не имеющие естественной связи с внешней средой, аппарат вводился через создаваемое отверстие (прокол в стенке живота или грудной клетки). Тем не менее, до появления волоконно-оптических систем эндоскопическая диагностика не получила широкого применения.
Возможности эндоскопии существенно расширились со 2-й половины 20 века с появлением стеклянных волоконных световодов и на их основе — приборов волоконной оптики. Осмотру стали доступны почти все органы, увеличилась освещенность исследуемых органов, появились условия для фотографирования и киносъемки (эндофотография и эндокинематография), появилась возможность записи на видеомагнитофон черно-белого или цветного изображения (используются модификации стандартных фото- и кинокамер). Документирование результатов эндоскопического исследования помогает объективно изучать динамику патологических процессов, происходящих в каком-либо органе.
Использование методов эндоскопии в медицине
В настоящее время эндоскопические методы исследования используются как для диагностики, так и для лечения различных заболеваний. Современная эндоскопия играет особую роль в распознавании ранних стадий многих заболеваний, в особенности — онкологических заболеваний (рак) различных органов (желудок, мочевой пузырь, легкие). Чаще всего эндоскопию сочетают с прицельной (под контролем зрения) биопсией, лечебными мероприятиями (введение лекарств), зондированием.
Виды эндоскопии
* Бронхоскопия — осмотр бронхов
* Гастроскопия — осмотр желудка
* Гистероскопия — осмотр полости матки
* Колоноскопия — слизистой оболочки толстой кишки
* Кольпоскопия — входа во влагалище и влагалищных стенок
* Лапароскопия — брюшной полости
* Отоскопия — наружного слухового прохода и барабанной перепонки
* Ректороманоскопия- прямой кишки
* Уретероскопия — мочеточника
* Холангиоскопия — желчных протоков
* Цистоскопия — мочевого пузыря
* Эзофагогастродуоденоскопия — осмотр пищевода, полости желудка и двенадцатиперстной кишки
Эндоскопическая хирургия
Прогресс в развитии эндоскопической аппаратуры и создании микроскопического инструментария привел к появлению нового вида оперативной техники — эндоскопической хирургии. В полые органы или в брюшную полость во время такой операции через эндоскоп и гибкие фиброаппараты вводятся специальные инструменты-манипуляторы, управляемые хирургом, наблюдающим за своей работой на мониторе.
Эндоскопическая хирургия сейчас позволяет избежать обширных полостных операций при болезнях желчного пузыря, аппендиците, удалении лимфоузлов, опухолей, при устранении склеротической патологии в сосудах, при шунтировании в случае ишемической болезни сердца. Сейчас это наиболее щадящая, малотравматическая, бескровная хирургия, дающая минимальный процент осложнений в послеоперационный период. Возможно, эндоскопическая хирургия станет одним из основных хирургических принципов в недалёком будущем.
Гибкий фонендоскоп

|
Кишечная палочка |
Кишечные палочки ( Бактерии группы кишечных палочек) В 1885 г. Эшерих открыл микроорганизм, который получил название Escherichia coli (кишечная палочка). Этот микроорганизм является постоянным обитателем толстого отдела кишечника человека и животных. Кроме Е. coli, в группу кишечных бактерий входят эпифитные и фитопатогенные виды, а также виды, экология (происхождение) которых пока не установлена. К бактериям группы кишечных палочек относят роды Escherichia (типичный представитель Е. coli), Citrobacter (типичный представитель Citr. coli citrovorum), Enterobacter (типичный представитель Ent. aerogenes), которые объединены в одно семейство Enterobacteriaceae благодаря общности морфологических и культуральных свойств. Они характеризуются различными ферментативными свойствами и антигенной структурой.
Фотография Escherichia coli через СЭМ

Морфология.
Бактерии группы кишечных палочек - это короткие (длина 1-3 мкм, ширина 0,5-0,8 мкм) полиморфные подвижные и неподвижные грамотрицательные палочки, не образующие спор.
Культуральные свойства.
Бактерии хорошо растут на простых питательных средах: мясопептонном бульоне (МПБ), мясопептонном агаре (МПА). На МПБ дают обильный рост при значительном помутнении среды; осадок небольшой, сероватого цвета, легкоразбивающийся.Образуют пристеночное кольцо, пленка на поверхности бульона обычно отсутствует. На МПА колонии прозрачные с серовато-голубым отливом, легко сливающиеся между собой. На среде Эндо образуют плоские красные колонии средней величины. Красные колонии могут быть с темным металлическим блеском (Е. coli) или без блеска (E.aerogenes). Для лактозоотрицательных вариантов кишечной палочки (B.paracoli) характерны бесцветные колонии. Им свойственна широкая приспособительная изменчивость, в результате которой возникают разнообразные варианты, что усложняет их классификацию.
Колонии E. coli на плотной питательной среде

Биохимические свойства.
Большинство бактерий группы кишечных палочек не разжижают желатина, свертывают молоко, расщепляют пептоны с образованием аминов, аммиака, сероводорода, обладают высокой ферментативной активностью в отношении лактозы, глюкозы и других сахаров, а также спиртов. Не обладают оксидазной активностью. По способности расщеплять лактозу при температуре 37°С БГКП делят на лактозоотрицателъные и лактозоположительные кишечные палочки (ЛКП), или колиформные, которые формируются по международным стандартам. Из группы ЛКП выделяются фекальные кишечные палочки (ФКП), способные ферментировать лактозу при температуре 44,5°С . К ним относится Е. coli, не растущая на цитратной среде.
Устойчивость.
Бактерии группы кишечных палочек обезвреживаются обычными методами пастеризации (65 - 75° С). При 60° С кишечная палочка погибает через 15 минут. 1% раствор фенола вызывает гибель микроба через 5-15 минут, сулема в разведении 1:1000 - через 2 мин., устойчивы к действию многих анилиновых красителей.
Санитарно-показательное значение.
Санитарно-показательное значение отдельных родов бактерий группы кишечных палочек неодинаково. Обнаружение бактерий рода Escherichia в пищевых продуктах, воде, почве, на оборудовании свидетельствует о свежем фекальном загрязнении, что имеет большое санитарное и эпидемиологическое значение. Считают, что бактерии родов Citrobacter и Enterobacter являются показателями более давнего (несколько недель) фекального загрязнения и поэтому они имеют меньшее санитарно-показательное значение по сравнению с бактериями рода Escherichia. При длительном применении антибиотиков в кишечнике человека также обнаруживают различные варианты кишечной палочки. Особый интерес представляют лактозоотрицателъные варианты кишечной палочки. Это измененные эшерихии, утратившие способность сбраживать лактозу. Они выделяются при кишечных инфекциях человека (брюшном тифе, дизентерии и др.) в период выздоровления. Наибольшее санитарно-показательное значение имеют кишечные палочки, не растущие на среде Козера (цитратная среда) и ферментирующие углеводы при 43-45°С (E. coli).Они являются показателем свежего фекального загрязнения. В связи с неодинаковым санитарно-показательным значением отдельных родов бактерий группы кишечных палочек их дифференцируют на основании следующих признаков, образующих комплекс ТИМАЦ
Фотография Escherichia coli через СЭМ

Морфология.
Бактерии группы кишечных палочек - это короткие (длина 1-3 мкм, ширина 0,5-0,8 мкм) полиморфные подвижные и неподвижные грамотрицательные палочки, не образующие спор.
Культуральные свойства.
Бактерии хорошо растут на простых питательных средах: мясопептонном бульоне (МПБ), мясопептонном агаре (МПА). На МПБ дают обильный рост при значительном помутнении среды; осадок небольшой, сероватого цвета, легкоразбивающийся.Образуют пристеночное кольцо, пленка на поверхности бульона обычно отсутствует. На МПА колонии прозрачные с серовато-голубым отливом, легко сливающиеся между собой. На среде Эндо образуют плоские красные колонии средней величины. Красные колонии могут быть с темным металлическим блеском (Е. coli) или без блеска (E.aerogenes). Для лактозоотрицательных вариантов кишечной палочки (B.paracoli) характерны бесцветные колонии. Им свойственна широкая приспособительная изменчивость, в результате которой возникают разнообразные варианты, что усложняет их классификацию.
Колонии E. coli на плотной питательной среде

Биохимические свойства.
Большинство бактерий группы кишечных палочек не разжижают желатина, свертывают молоко, расщепляют пептоны с образованием аминов, аммиака, сероводорода, обладают высокой ферментативной активностью в отношении лактозы, глюкозы и других сахаров, а также спиртов. Не обладают оксидазной активностью. По способности расщеплять лактозу при температуре 37°С БГКП делят на лактозоотрицателъные и лактозоположительные кишечные палочки (ЛКП), или колиформные, которые формируются по международным стандартам. Из группы ЛКП выделяются фекальные кишечные палочки (ФКП), способные ферментировать лактозу при температуре 44,5°С . К ним относится Е. coli, не растущая на цитратной среде.
Устойчивость.
Бактерии группы кишечных палочек обезвреживаются обычными методами пастеризации (65 - 75° С). При 60° С кишечная палочка погибает через 15 минут. 1% раствор фенола вызывает гибель микроба через 5-15 минут, сулема в разведении 1:1000 - через 2 мин., устойчивы к действию многих анилиновых красителей.
Санитарно-показательное значение.
Санитарно-показательное значение отдельных родов бактерий группы кишечных палочек неодинаково. Обнаружение бактерий рода Escherichia в пищевых продуктах, воде, почве, на оборудовании свидетельствует о свежем фекальном загрязнении, что имеет большое санитарное и эпидемиологическое значение. Считают, что бактерии родов Citrobacter и Enterobacter являются показателями более давнего (несколько недель) фекального загрязнения и поэтому они имеют меньшее санитарно-показательное значение по сравнению с бактериями рода Escherichia. При длительном применении антибиотиков в кишечнике человека также обнаруживают различные варианты кишечной палочки. Особый интерес представляют лактозоотрицателъные варианты кишечной палочки. Это измененные эшерихии, утратившие способность сбраживать лактозу. Они выделяются при кишечных инфекциях человека (брюшном тифе, дизентерии и др.) в период выздоровления. Наибольшее санитарно-показательное значение имеют кишечные палочки, не растущие на среде Козера (цитратная среда) и ферментирующие углеводы при 43-45°С (E. coli).Они являются показателем свежего фекального загрязнения. В связи с неодинаковым санитарно-показательным значением отдельных родов бактерий группы кишечных палочек их дифференцируют на основании следующих признаков, образующих комплекс ТИМАЦ
|
Helicobacter pylori |
Helicobacter pylori (хеликобактер пилори) — спиралевидная грамотрицательная бактерия-палочка, которая инфицирует различные области желудка и двенадцатиперстной кишки. Многие случаи язв желудка и двенадцатиперстной кишки, гастритов, дуоденитов, и, возможно, некоторые случаи лимфом желудка и рака желудка этиологически связаны с инфицированием Helicobacter pylori. Однако у многих инфицированных носителей Helicobacter pylori не обнаруживается никаких симптомов заболевания.
Виды рода Helicobacter spp. являются единственными известными на сегодняшний день микроорганизмами, способными длительно выживать в чрезвычайно кислом содержимом желудка и даже колонизировать его слизистую. Спиралеобразная форма бактерии, от которой, собственно, и произошло родовое название Helicobacter, как полагают, связана с приобретением этим микроорганизмом в ходе эволюции способности проникать в слизистую оболочку желудка и двенадцатиперстной кишки, и с тем, что такая форма облегчает её движение в слизистом геле, покрывающем слизистую оболочку желудка.

История открытия
В 1875 году немецкие учёные обнаружили спиралевидную бактерию в слизистой оболочке желудка человека. Эта бактерия не росла в культуре (на известных в то время искусственных питательных средах), и это случайное открытие было в конце концов забыто.]
В 1893 году итальянский исследователь Джулио Биззоцеро описал похожую спиралевидную бактерию, живущую в кислом содержимом желудка собак.
В 1899 году польский профессор Валерий Яворский из Ягеллонского университета в Кракове, исследуя осадок из промывных вод желудка человека, обнаружил, помимо бактерий, напоминавших по форме хворостины, также некоторое количество бактерий характерной спиралеобразной формы. Он назвал обнаруженную им бактерию Vibrio rugula. Он был первым, кто предположил возможную этиологическую роль этого микроорганизма в патогенезе заболеваний желудка. Его работа на эту тему была включена в польское «Руководство по заболеваниям желудка». Однако эта работа не имела большого влияния на остальной врачебный и научный мир, поскольку была написана на польском языке.]
Бактерия была вновь открыта в 1979 году австралийским патологом Робином Уорреном, который затем провёл дальнейшие исследования её вместе с Барри Маршаллом, начиная с 1981 года. Уоррену и Маршаллу удалось выделить и изолировать этот микроорганизм из проб слизистой оболочки желудка людей. Они также были первыми, кому удалось культивировать этот микроорганизм на искусственных питательных средах. В оригинальной публикации Уоррен и Маршалл высказали предположение, что большинство язв желудка и гастритов у человека вызываются инфицированием микроорганизмом Helicobacter pylori, а не стрессом или острой пищей, как предполагалось ранее.
Медицинское и научное сообщество медленно и неохотно признавали патогенетическую роль этой бактерии в развитии язв желудка и двенадцатиперстной кишки и гастритов, вследствие распространённого в то время убеждения, что никакой микроорганизм не в состоянии выжить сколько-нибудь длительное время в кислом содержимом желудка. Признание научным сообществом этиологической роли этого микроба в развитии заболеваний желудка начало постепенно приходить лишь после того, как были проведены дополнительные исследования. Один из наиболее убедительных экспериментов в этой области был поставлен Барри Маршаллом: он сознательно выпил содержимое чашки Петри с культурой бактерии H. pylori, после чего у него развился гастрит. Бактерия была обнаружена в слизистой его желудка, тем самым были выполнены три из четырёх постулатов Коха. Четвёртый постулат был выполнен, когда на второй эндоскопии, спустя 10 дней после преднамеренного заражения, были обнаружены признаки гастрита и присутствие H. pylori. Затем Маршалл сумел продемонстрировать, что он в состоянии излечить свой хеликобактерный гастрит с помощью 14-дневного курса лечения солями висмута и метронидазолом. Маршалл и Уоррен затем пошли дальше и сумели показать, что антибиотики эффективны в лечении многих, если не большинства, случаев гастрита и язв желудка и двенадцатиперстной кишки.
В 1994 году Американский Национальный Институт Здравоохранения опубликовал экспертное мнение, в котором утверждалось, что большинство рецидивирующих язв желудка и гастритов с повышенной кислотностью вызываются инфицированием микробом H. pylori, и рекомендовал включать антибиотики в терапевтические режимы при лечении язвенной болезни желудка, а также гастритов с повышенной кислотностью. Постепенно накапливались данные также о том, что язвы двенадцатиперстной кишки и дуодениты также ассоциированы с инфицированием H. pylori.
В 2005 году первооткрыватели бактерии Робин Уоррен и Барри Маршалл были удостоены нобелевской премии по медицине.
До того, как стала понятна роль инфекции Helicobacter pylori в развитии язвенной болезни желудка и двенадцатиперстной кишки и гастритов, язвы и гастриты обычно лечили лекарствами, которые нейтрализуют кислоту (антациды) или снижают её продукцию в желудке (ингибиторы протонного насоса, блокаторы H2-гистаминовых рецепторов, М-холинолитики и др.). Хотя такое лечение в ряде случаев бывало эффективным, язвы и гастриты весьма часто рецидивировали после прекращения лечения. Весьма часто используемым препаратом для лечения гастритов и язвенной болезни желудка и двенадцатиперстной кишки был висмута субсалицилат (пепто-бисмол). Он часто был эффективен, но вышел из употребления, поскольку его механизм действия оставался непонятным. Сегодня стало понятно, что эффект пепто-бисмола был обусловлен тем, что соли висмута действуют на Helicobacter pylori как антибиотик. На сегодняшний день большинство случаев язв желудка и двенадцатиперстной кишки, гастритов и дуоденитов, особенно в развитых странах, лечат антибиотиками, эффективными против Helicobacter pylori.
Хотя H. pylori остаётся наиболее медицински значимой бактерией, способной обитать в желудке человека, у других млекопитающих и некоторых птиц были найдены другие представители рода Helicobacter. Некоторые из них способны заражать и человека. Виды рода Helicobacter были также обнаружены в печени некоторых млекопитающих, причём они способны вызывать поражения и заболевания печени.
Гистологический препарат слизистой желудка, демонстрирующий хеликобактерный гастрит и колонизацию слизистой хеликобактером. Окраска серебром по Warthin-Starry.

История названия
Бактерия была вначале названа Campylobacter pyloridis, затем Campylobacter pylori (после коррекции названия в соответствии с латинской грамматикой), и только в 1989 году, после того, как анализ последовательностей ДНК этой бактерии показал, что в действительности она не принадлежит к роду кампилобактер, её и близкие ей виды выделили в отдельный род, Helicobacter. Название pylōri происходит от «pylorus» (привратник желудка, циркулярный жом, перекрывающий проход из желудка в двенадцатиперстную кишку), которое, в свою очередь, происходит от греческого слова πυλωρός, означающего буквально «привратник».
Строение
Helicobacter pylori — спиралевидная грамотрицательная бактерия, около 3 мкм в длину, диаметром около 0,5 мкм. Она обладает 4-6 жгутиками и способностью чрезвычайно быстро двигаться даже в густой слизи или агаре. Она микроаэрофильна, то есть требует для своего развития наличия кислорода, но в значительно меньших концентрациях, чем содержащиеся в атмосфере.
Бактерия содержит гидрогеназу, которая может использоваться для получения энергии путём окисления молекулярного водорода, продуцируемого другими кишечными бактериями. Бактерия также вырабатывает оксидазу, каталазу и уреазу.
Helicobacter pylori обладает способностью формировать «биоплёнки», в которых внутренние слои защищены от действия кислоты и других вредных факторов наружным слоем слизи и бактерий. Предполагают, что это увеличивает её выживаемость в кислой и агрессивной среде желудка.
В неблагоприятных условиях, а также в «зрелых» или старых культурах Helicobacter pylori обладает способностью превращаться из спиралевидной в круглую или шарообразную кокковидную форму. Это благоприятствует её выживанию и может являться важным фактором в эпидемиологии и распространении бактерии. Кокковидная форма бактерии не поддаётся культивированию на искусственных питательных средах (хотя может спонтанно возникать по мере «старения» культур), но была обнаружена в водных источниках в США и других странах. Кокковидная форма бактерии также обладает способностью к адгезии к клеткам эпителия желудка in vitro.
Размеры и схематическое строение H. pylori

Факторы вирулентности
Способность H. pylori колонизировать слизистую желудка и вызывать гастрит либо язву желудка зависит не только от состояния иммунитета организма хозяина, но и от наличия и количества у конкретного штамма бактерии специфических факторов вирулентности, определяющих её специфическое взаимодействие с организмом хозяина и её патогенность.
Одним из важных факторов вирулентности хеликобактер является наличие у неё жгутиков, благодаря которым обеспечивается быстрое движение микроорганизма в слое густой слизи, защищающей слизистую желудка от воздействия кислоты, её хемотаксис в места скопления других бактерий этого вида и быстрая колонизация слизистой.
Липополисахариды и белки наружной оболочки бактерии обладают свойством адгезии к наружной оболочке мембран клеток слизистой желудка. Кроме того, липополисахариды наружной оболочки H. pylori вызывают иммунный ответ организма хозяина и развитие воспаления слизистой.
Секретируемые бактерией во внешнюю среду литические ферменты — муциназа, протеаза, липаза — вызывают деполимеризацию и растворение защитной слизи (состоящей в основном из муцина) и повреждение слизистой желудка.
Очень важную роль в вирулентности бактерии и в её способности выживать в кислом содержимом желудка играет секреция бактерией уреазы — фермента, расщепляющего мочевину с образованием аммиака. Аммиак нейтрализует соляную кислоту желудка и обеспечивает бактерии локальное поддержание комфортного для неё pH (около 6-7). Одновременно с этим аммиак вызывает химическое раздражение и воспаление, а впоследствии и гибель, клеток слизистой желудка.
Продукция хеликобактером различных экзотоксинов, в частности, вакуолизирующего экзотоксина (продукта гена vacA), также вызывает вакуолизацию, повреждение и гибель клеток слизистой желудка.
Специальная пилеобразная «инжекционная система», имеющаяся у хеликобактер, предназначена для непосредственного впрыскивания в клетки слизистой оболочки желудка различных эффекторных белков (в частности, продуктов гена cagA), вызывающих воспаление, повышение продукции интерлейкина-8, угнетение апоптоза и избыточный рост определённых типов клеток. Полагают, что именно этим обусловлена наблюдающаяся при хеликобактерной инфекции гиперплазия париетальных (кислотообразующих) клеток желудка, гиперсекреция соляной кислоты и пепсина, и в конечном итоге повышение вероятности рака желудка.
Штаммы H. pylori, выделенные от больных с язвой желудка или двенадцатиперстной кишки, как правило, проявляют большую биохимическую агрессивность, чем штаммы, выделенные от больных с гастритом, а штаммы, выделенные от больных с гастритом, обычно более агрессивны и вирулентны, чем штаммы, выделенные от бессимптомных носителей. В частности, штаммы, выделенные от больных с язвенной болезнью, чаще бывают cagA-положительными (то есть продуцирующими cagA эффекторные белки). Штаммы, выделенные от больных с гастритом, чаще продуцируют экзотоксин vacA, чем штаммы, выделенные от бессимптомных носителей. Выше у патогенных штаммов также продукция уреазы, муциназы, протеаз, липазы — соответственно выше продукция аммиака и способность растворять и повреждать слизистую оболочку желудка.
Факторы вирулентности хеликобактера

Молекулярная модель уреазы H. pylori
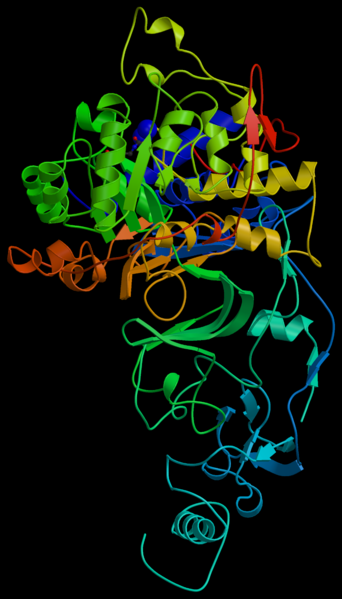
Патогенетические механизмы
На начальном этапе после попадания в желудок H. pylori, быстро двигаясь при помощи жгутиков, преодолевает защитный слой слизи и колонизирует слизистую оболочку желудка. Закрепившись на поверхности слизистой, бактерия начинает вырабатывать уреазу, благодаря чему в слизистой оболочке и слое защитной слизи поблизости от растущей колонии растёт концентрация аммиака и повышается pH. По механизму отрицательной обратной связи это вызывает повышение секреции гастрина клетками слизистой желудка и компенсаторное повышение секреции соляной кислоты и пепсина, с одновременным снижением секреции бикарбонатов. Помимо этого, аммиак оказывает непосредственное раздражающее и разъедающее действие на слизистую желудка, вызывает химический ожог и воспаление слизистой.
Муциназа, протеаза и липаза, вырабатываемые бактерией, вызывают деполимеризацию и растворение защитной слизи желудка, в результате чего соляная кислота и пепсин получают непосредственный доступ к оголённой слизистой желудка и начинают её разъедать, вызывая химический ожог, воспаление и изъязвление слизистой оболочки.
Экзотоксины, вырабатываемые бактерией, вызывают вакуолизацию и гибель клеток слизистой желудка. Протеазы и эффекторные молекулы (в частности, продукты гена cagA) дополнительно усиливают воспаление и гибель клеток. Привлечённые воспалением (в частности, секрецией интерлейкина-8 клетками слизистой желудка) лейкоциты вырабатывают различные медиаторы воспаления и химически агрессивные вещества (в частности, перекись водорода), что приводит к прогрессированию воспаления и изъязвления слизистой.
Схематическое изображение патогенеза язвы желудка

Диагностика инфекции
Диагностика хеликобактерной инфекции обычно производится путём опроса больного на наличие диспептических жалоб и симптомов, и затем выполнения тестов, которые могут помочь подтвердить или опровергнуть факт наличия хеликобактерной инфекции.
Неинвазивные (не требующие эндоскопии) тесты на наличие хеликобактерной инфекции включают в себя определение титра антител в крови к антигенам H. pylori, определение наличия антигенов H. pylori в кале, а также уреазный дыхательный тест, состоящий в том, что пациент выпивает раствор меченой 14C- или 13C-углеродом мочевины, которую бактерия расщепляет с образованием меченой, соответственно, 14C- или 13C- двуокиси углерода, которая затем может быть обнаружена в выдыхаемом воздухе при помощи масс-спектрометрии.
Существуют также уреазные дыхательные тесты, основанные на определении концентрации аммиака в выдыхаемом воздухе. Данные методы предполагают приём пациентом мочевины нормального изотопного состава и последующее измерение концентрации аммиака с помощью газоанализатора. К достоинствам метода можно отнести невысокую стоимость обследования, скорость получения результатов, высокую чувствительность (96 %), значительно меньшую стоимость оборудования по сравнению с масс-спектрографами.
Однако самым надёжным и «референсным» методом диагностики хеликобактерной инфекции остаётся биопсия, производимая во время эндоскопического обследования желудка и двенадцатиперстной кишки. Взятую при биопсии ткань слизистой подвергают быстрому тестированию на наличие уреазы и антигенов хеликобактера, гистологическому исследованию, а также культуральному исследованию с выделением хеликобактера на искусственных питательных средах.
Ни один из методов диагностики хеликобактерной инфекции не является полностью достоверным и защищённым от диагностических ошибок и неудач. В частности, результативность биопсии в диагностике хеликобактерной инфекции зависит от места взятия биоптата, поэтому при эндоскопическом исследовании обязательно взятие биоптатов из разных мест слизистой желудка. Тесты на наличие антител к антигенам хеликобактера имеют чувствительность всего лишь от 76 % до 84 %. Некоторые лекарства могут повлиять на активность уреазы, продуцируемой хеликобактером, в результате чего при исследовании уреазной активности при помощи меченой мочевины могут получиться ложноотрицательные результаты.
Хеликобактерная инфекция может сопровождаться симптомами или протекать бессимптомно (без каких-либо жалоб со стороны инфицированного). Предполагается, что до 70 % случаев хеликобактерной инфекции протекают бессимптомно и что около 2/3 человеческой популяции в мировом масштабе инфицированы хеликобактером, что делает хеликобактерную инфекцию самой распространённой инфекцией в мире. Истинная частота встречаемости бессимптомного носительства хеликобактера варьирует от страны к стране. В развитых странах Запада (Западная Европа, США, Австралия) эта частота составляет примерно 25 %, и значительно выше в странах так называемого «третьего мира», а также в посткоммунистических странах Восточной Европы и в особенности в странах бывшего Советского Союза. В странах третьего мира и в посткоммунистических странах, вследствие сравнительно низких санитарных стандартов и условий, не редкостью является обнаружение хеликобактерной инфекции у детей и подростков. В Соединённых Штатах и Западной Европе хеликобактерная инфекция чаще всего встречается в старших возрастных категориях (около 50 % у лиц старше 60 лет, по сравнению с 20 % у лиц моложе 40 лет) и в наиболее бедных социально-экономических слоях.
Разница в частоте встречаемости хеликобактерной инфекции в развитых странах Запада и в странах «третьего мира» приписывается более строгому соблюдению гигиенических стандартов и широкому использованию антибиотиков. Однако со временем стала проявляться проблема антибиотикоустойчивости H. pylori. В настоящее время многие штаммы хеликобактера в Европе, США и даже в развивающихся странах, уже устойчивы к метронидазолу.
Хеликобактер был выделен из кала, слюны и зубного налёта инфицированных пациентов, что объясняет возможные пути передачи инфекции — фекально-оральный или орально-оральный (например, при поцелуях, пользовании общей посудой, общими столовыми приборами, общей зубной щёткой или анилингусе). Возможно (и весьма часто встречается) заражение хеликобактером в учреждениях общественного питания. Иногда возможно заражение через инфицированные эндоскопы при проведении диагностической гастроскопии.
Считается, что в отсутствие лечения хеликобактерная инфекция, однажды колонизировав слизистую желудка, может существовать в течение всей жизни человека. Однако у пожилых людей, а также у больных с давно существующим гастритом, хеликобактерная инфекция, вероятно, может самостоятельно исчезать, поскольку с возрастом или с давностью заболевания гастритом слизистая желудка становится всё более атрофичной, истончённой и менее пригодной для колонизации хеликобактером, менее благоприятной для обитания микроба. Вместе с тем, атрофический гастрит у пожилых, или гастрит, перешедший в стадию атрофического гастрита после многих лет болезни, поддаётся лечению гораздо труднее, чем хеликобактерные гастриты. Поэтому не следует откладывать лечение больных с острым или хроническим хеликобактерным гастритом в надежде, что инфекция «пройдёт сама».
Процент острых хеликобактерных инфекций, которые переходят в хроническую персистирующую форму, точно не известен, однако в нескольких исследованиях, в которых изучалось естественное течение болезни без лечения в человеческих популяциях, сообщалось о возможности спонтанного самоизлечения (спонтанной элиминации микроба-возбудителя).
Иммуногистохимическая окраска H. pylori в биоптате слизистой желудка

H. pylori в слизистой желудка. Окраска по Романовскому-Гимзе.

H. pylori в слизистой желудка. Окраска гематоксилин-эозином.

Лечение инфекции
Основная статья: Эрадикация Helicobacter pylori
У пациентов с пептической язвой желудка, у которых диагностирована хеликобактерная инфекция, стандартным протоколом лечения является эрадикация Helicobacter pylori, то есть лечебный режим, направленный на полное уничтожение этого микроба в желудке с целью обеспечить условия для заживления язвы.
Стандартной терапией первой линии при хеликобактерной инфекции является на сегодняшний день так называемая «однонедельная тройная терапия». Австралийский гастроэнтеролог Томас Бороди ввёл первый известный режим «тройной терапии» в 1987 году .
Сегодня стандартной «тройной терапией» является комбинация амоксициллина, кларитромицина и ингибитора протонного насоса, такого, как омепразол.
За последние десятилетия были разработаны различные варианты «тройной терапии», в частности, использующие другие, более современные и мощные ингибиторы протонного насоса, такие, как эзомепразол, пантопразол, лансопразол, рабепразол, или использующие метронидазол вместо амоксициллина либо вместо кларитромицина у больных с аллергией к производным пенициллина или к макролидам.
Генетические исследования штаммов H. pylori
Известно несколько штаммов Helicobacter pylori, и геном двух из них полностью расшифрован.
Геном штамма «26695» состоит из примерно 1,7 миллиона пар оснований, около 1550 генов. Два изученных штамма демонстрируют значительные генетические различия, до 6 % нуклеотидов у них различны.
Изучение генома H. pylori ведётся в основном с целью улучшить наше понимание патогенеза гастритов и язвенной болезни желудка, причин способности этого микроорганизма вызывать заболевание. На данный момент в базе данных генома Helicobacter pylori 62 гена отнесены к категории «патогенных» (то есть их наличие у бактерии коррелирует с её патогенностью). Оба изученных штамма имеют общий «патогенный островок» (общую последовательность генов, имеющих отношение к вирулентности и патогенности хеликобактера) длиной около 40 Кб, так называемый Cag. Этот участок содержит более 40 генов. Он обычно отсутствует у штаммов, которые выделены от людей, являющихся бессимптомными носителями H. pylori.
Электронно-микроскопическая фотография H. pylori

Виды рода Helicobacter spp. являются единственными известными на сегодняшний день микроорганизмами, способными длительно выживать в чрезвычайно кислом содержимом желудка и даже колонизировать его слизистую. Спиралеобразная форма бактерии, от которой, собственно, и произошло родовое название Helicobacter, как полагают, связана с приобретением этим микроорганизмом в ходе эволюции способности проникать в слизистую оболочку желудка и двенадцатиперстной кишки, и с тем, что такая форма облегчает её движение в слизистом геле, покрывающем слизистую оболочку желудка.

История открытия
В 1875 году немецкие учёные обнаружили спиралевидную бактерию в слизистой оболочке желудка человека. Эта бактерия не росла в культуре (на известных в то время искусственных питательных средах), и это случайное открытие было в конце концов забыто.]
В 1893 году итальянский исследователь Джулио Биззоцеро описал похожую спиралевидную бактерию, живущую в кислом содержимом желудка собак.
В 1899 году польский профессор Валерий Яворский из Ягеллонского университета в Кракове, исследуя осадок из промывных вод желудка человека, обнаружил, помимо бактерий, напоминавших по форме хворостины, также некоторое количество бактерий характерной спиралеобразной формы. Он назвал обнаруженную им бактерию Vibrio rugula. Он был первым, кто предположил возможную этиологическую роль этого микроорганизма в патогенезе заболеваний желудка. Его работа на эту тему была включена в польское «Руководство по заболеваниям желудка». Однако эта работа не имела большого влияния на остальной врачебный и научный мир, поскольку была написана на польском языке.]
Бактерия была вновь открыта в 1979 году австралийским патологом Робином Уорреном, который затем провёл дальнейшие исследования её вместе с Барри Маршаллом, начиная с 1981 года. Уоррену и Маршаллу удалось выделить и изолировать этот микроорганизм из проб слизистой оболочки желудка людей. Они также были первыми, кому удалось культивировать этот микроорганизм на искусственных питательных средах. В оригинальной публикации Уоррен и Маршалл высказали предположение, что большинство язв желудка и гастритов у человека вызываются инфицированием микроорганизмом Helicobacter pylori, а не стрессом или острой пищей, как предполагалось ранее.
Медицинское и научное сообщество медленно и неохотно признавали патогенетическую роль этой бактерии в развитии язв желудка и двенадцатиперстной кишки и гастритов, вследствие распространённого в то время убеждения, что никакой микроорганизм не в состоянии выжить сколько-нибудь длительное время в кислом содержимом желудка. Признание научным сообществом этиологической роли этого микроба в развитии заболеваний желудка начало постепенно приходить лишь после того, как были проведены дополнительные исследования. Один из наиболее убедительных экспериментов в этой области был поставлен Барри Маршаллом: он сознательно выпил содержимое чашки Петри с культурой бактерии H. pylori, после чего у него развился гастрит. Бактерия была обнаружена в слизистой его желудка, тем самым были выполнены три из четырёх постулатов Коха. Четвёртый постулат был выполнен, когда на второй эндоскопии, спустя 10 дней после преднамеренного заражения, были обнаружены признаки гастрита и присутствие H. pylori. Затем Маршалл сумел продемонстрировать, что он в состоянии излечить свой хеликобактерный гастрит с помощью 14-дневного курса лечения солями висмута и метронидазолом. Маршалл и Уоррен затем пошли дальше и сумели показать, что антибиотики эффективны в лечении многих, если не большинства, случаев гастрита и язв желудка и двенадцатиперстной кишки.
В 1994 году Американский Национальный Институт Здравоохранения опубликовал экспертное мнение, в котором утверждалось, что большинство рецидивирующих язв желудка и гастритов с повышенной кислотностью вызываются инфицированием микробом H. pylori, и рекомендовал включать антибиотики в терапевтические режимы при лечении язвенной болезни желудка, а также гастритов с повышенной кислотностью. Постепенно накапливались данные также о том, что язвы двенадцатиперстной кишки и дуодениты также ассоциированы с инфицированием H. pylori.
В 2005 году первооткрыватели бактерии Робин Уоррен и Барри Маршалл были удостоены нобелевской премии по медицине.
До того, как стала понятна роль инфекции Helicobacter pylori в развитии язвенной болезни желудка и двенадцатиперстной кишки и гастритов, язвы и гастриты обычно лечили лекарствами, которые нейтрализуют кислоту (антациды) или снижают её продукцию в желудке (ингибиторы протонного насоса, блокаторы H2-гистаминовых рецепторов, М-холинолитики и др.). Хотя такое лечение в ряде случаев бывало эффективным, язвы и гастриты весьма часто рецидивировали после прекращения лечения. Весьма часто используемым препаратом для лечения гастритов и язвенной болезни желудка и двенадцатиперстной кишки был висмута субсалицилат (пепто-бисмол). Он часто был эффективен, но вышел из употребления, поскольку его механизм действия оставался непонятным. Сегодня стало понятно, что эффект пепто-бисмола был обусловлен тем, что соли висмута действуют на Helicobacter pylori как антибиотик. На сегодняшний день большинство случаев язв желудка и двенадцатиперстной кишки, гастритов и дуоденитов, особенно в развитых странах, лечат антибиотиками, эффективными против Helicobacter pylori.
Хотя H. pylori остаётся наиболее медицински значимой бактерией, способной обитать в желудке человека, у других млекопитающих и некоторых птиц были найдены другие представители рода Helicobacter. Некоторые из них способны заражать и человека. Виды рода Helicobacter были также обнаружены в печени некоторых млекопитающих, причём они способны вызывать поражения и заболевания печени.
Гистологический препарат слизистой желудка, демонстрирующий хеликобактерный гастрит и колонизацию слизистой хеликобактером. Окраска серебром по Warthin-Starry.

История названия
Бактерия была вначале названа Campylobacter pyloridis, затем Campylobacter pylori (после коррекции названия в соответствии с латинской грамматикой), и только в 1989 году, после того, как анализ последовательностей ДНК этой бактерии показал, что в действительности она не принадлежит к роду кампилобактер, её и близкие ей виды выделили в отдельный род, Helicobacter. Название pylōri происходит от «pylorus» (привратник желудка, циркулярный жом, перекрывающий проход из желудка в двенадцатиперстную кишку), которое, в свою очередь, происходит от греческого слова πυλωρός, означающего буквально «привратник».
Строение
Helicobacter pylori — спиралевидная грамотрицательная бактерия, около 3 мкм в длину, диаметром около 0,5 мкм. Она обладает 4-6 жгутиками и способностью чрезвычайно быстро двигаться даже в густой слизи или агаре. Она микроаэрофильна, то есть требует для своего развития наличия кислорода, но в значительно меньших концентрациях, чем содержащиеся в атмосфере.
Бактерия содержит гидрогеназу, которая может использоваться для получения энергии путём окисления молекулярного водорода, продуцируемого другими кишечными бактериями. Бактерия также вырабатывает оксидазу, каталазу и уреазу.
Helicobacter pylori обладает способностью формировать «биоплёнки», в которых внутренние слои защищены от действия кислоты и других вредных факторов наружным слоем слизи и бактерий. Предполагают, что это увеличивает её выживаемость в кислой и агрессивной среде желудка.
В неблагоприятных условиях, а также в «зрелых» или старых культурах Helicobacter pylori обладает способностью превращаться из спиралевидной в круглую или шарообразную кокковидную форму. Это благоприятствует её выживанию и может являться важным фактором в эпидемиологии и распространении бактерии. Кокковидная форма бактерии не поддаётся культивированию на искусственных питательных средах (хотя может спонтанно возникать по мере «старения» культур), но была обнаружена в водных источниках в США и других странах. Кокковидная форма бактерии также обладает способностью к адгезии к клеткам эпителия желудка in vitro.
Размеры и схематическое строение H. pylori

Факторы вирулентности
Способность H. pylori колонизировать слизистую желудка и вызывать гастрит либо язву желудка зависит не только от состояния иммунитета организма хозяина, но и от наличия и количества у конкретного штамма бактерии специфических факторов вирулентности, определяющих её специфическое взаимодействие с организмом хозяина и её патогенность.
Одним из важных факторов вирулентности хеликобактер является наличие у неё жгутиков, благодаря которым обеспечивается быстрое движение микроорганизма в слое густой слизи, защищающей слизистую желудка от воздействия кислоты, её хемотаксис в места скопления других бактерий этого вида и быстрая колонизация слизистой.
Липополисахариды и белки наружной оболочки бактерии обладают свойством адгезии к наружной оболочке мембран клеток слизистой желудка. Кроме того, липополисахариды наружной оболочки H. pylori вызывают иммунный ответ организма хозяина и развитие воспаления слизистой.
Секретируемые бактерией во внешнюю среду литические ферменты — муциназа, протеаза, липаза — вызывают деполимеризацию и растворение защитной слизи (состоящей в основном из муцина) и повреждение слизистой желудка.
Очень важную роль в вирулентности бактерии и в её способности выживать в кислом содержимом желудка играет секреция бактерией уреазы — фермента, расщепляющего мочевину с образованием аммиака. Аммиак нейтрализует соляную кислоту желудка и обеспечивает бактерии локальное поддержание комфортного для неё pH (около 6-7). Одновременно с этим аммиак вызывает химическое раздражение и воспаление, а впоследствии и гибель, клеток слизистой желудка.
Продукция хеликобактером различных экзотоксинов, в частности, вакуолизирующего экзотоксина (продукта гена vacA), также вызывает вакуолизацию, повреждение и гибель клеток слизистой желудка.
Специальная пилеобразная «инжекционная система», имеющаяся у хеликобактер, предназначена для непосредственного впрыскивания в клетки слизистой оболочки желудка различных эффекторных белков (в частности, продуктов гена cagA), вызывающих воспаление, повышение продукции интерлейкина-8, угнетение апоптоза и избыточный рост определённых типов клеток. Полагают, что именно этим обусловлена наблюдающаяся при хеликобактерной инфекции гиперплазия париетальных (кислотообразующих) клеток желудка, гиперсекреция соляной кислоты и пепсина, и в конечном итоге повышение вероятности рака желудка.
Штаммы H. pylori, выделенные от больных с язвой желудка или двенадцатиперстной кишки, как правило, проявляют большую биохимическую агрессивность, чем штаммы, выделенные от больных с гастритом, а штаммы, выделенные от больных с гастритом, обычно более агрессивны и вирулентны, чем штаммы, выделенные от бессимптомных носителей. В частности, штаммы, выделенные от больных с язвенной болезнью, чаще бывают cagA-положительными (то есть продуцирующими cagA эффекторные белки). Штаммы, выделенные от больных с гастритом, чаще продуцируют экзотоксин vacA, чем штаммы, выделенные от бессимптомных носителей. Выше у патогенных штаммов также продукция уреазы, муциназы, протеаз, липазы — соответственно выше продукция аммиака и способность растворять и повреждать слизистую оболочку желудка.
Факторы вирулентности хеликобактера

Молекулярная модель уреазы H. pylori

Патогенетические механизмы
На начальном этапе после попадания в желудок H. pylori, быстро двигаясь при помощи жгутиков, преодолевает защитный слой слизи и колонизирует слизистую оболочку желудка. Закрепившись на поверхности слизистой, бактерия начинает вырабатывать уреазу, благодаря чему в слизистой оболочке и слое защитной слизи поблизости от растущей колонии растёт концентрация аммиака и повышается pH. По механизму отрицательной обратной связи это вызывает повышение секреции гастрина клетками слизистой желудка и компенсаторное повышение секреции соляной кислоты и пепсина, с одновременным снижением секреции бикарбонатов. Помимо этого, аммиак оказывает непосредственное раздражающее и разъедающее действие на слизистую желудка, вызывает химический ожог и воспаление слизистой.
Муциназа, протеаза и липаза, вырабатываемые бактерией, вызывают деполимеризацию и растворение защитной слизи желудка, в результате чего соляная кислота и пепсин получают непосредственный доступ к оголённой слизистой желудка и начинают её разъедать, вызывая химический ожог, воспаление и изъязвление слизистой оболочки.
Экзотоксины, вырабатываемые бактерией, вызывают вакуолизацию и гибель клеток слизистой желудка. Протеазы и эффекторные молекулы (в частности, продукты гена cagA) дополнительно усиливают воспаление и гибель клеток. Привлечённые воспалением (в частности, секрецией интерлейкина-8 клетками слизистой желудка) лейкоциты вырабатывают различные медиаторы воспаления и химически агрессивные вещества (в частности, перекись водорода), что приводит к прогрессированию воспаления и изъязвления слизистой.
Схематическое изображение патогенеза язвы желудка

Диагностика инфекции
Диагностика хеликобактерной инфекции обычно производится путём опроса больного на наличие диспептических жалоб и симптомов, и затем выполнения тестов, которые могут помочь подтвердить или опровергнуть факт наличия хеликобактерной инфекции.
Неинвазивные (не требующие эндоскопии) тесты на наличие хеликобактерной инфекции включают в себя определение титра антител в крови к антигенам H. pylori, определение наличия антигенов H. pylori в кале, а также уреазный дыхательный тест, состоящий в том, что пациент выпивает раствор меченой 14C- или 13C-углеродом мочевины, которую бактерия расщепляет с образованием меченой, соответственно, 14C- или 13C- двуокиси углерода, которая затем может быть обнаружена в выдыхаемом воздухе при помощи масс-спектрометрии.
Существуют также уреазные дыхательные тесты, основанные на определении концентрации аммиака в выдыхаемом воздухе. Данные методы предполагают приём пациентом мочевины нормального изотопного состава и последующее измерение концентрации аммиака с помощью газоанализатора. К достоинствам метода можно отнести невысокую стоимость обследования, скорость получения результатов, высокую чувствительность (96 %), значительно меньшую стоимость оборудования по сравнению с масс-спектрографами.
Однако самым надёжным и «референсным» методом диагностики хеликобактерной инфекции остаётся биопсия, производимая во время эндоскопического обследования желудка и двенадцатиперстной кишки. Взятую при биопсии ткань слизистой подвергают быстрому тестированию на наличие уреазы и антигенов хеликобактера, гистологическому исследованию, а также культуральному исследованию с выделением хеликобактера на искусственных питательных средах.
Ни один из методов диагностики хеликобактерной инфекции не является полностью достоверным и защищённым от диагностических ошибок и неудач. В частности, результативность биопсии в диагностике хеликобактерной инфекции зависит от места взятия биоптата, поэтому при эндоскопическом исследовании обязательно взятие биоптатов из разных мест слизистой желудка. Тесты на наличие антител к антигенам хеликобактера имеют чувствительность всего лишь от 76 % до 84 %. Некоторые лекарства могут повлиять на активность уреазы, продуцируемой хеликобактером, в результате чего при исследовании уреазной активности при помощи меченой мочевины могут получиться ложноотрицательные результаты.
Хеликобактерная инфекция может сопровождаться симптомами или протекать бессимптомно (без каких-либо жалоб со стороны инфицированного). Предполагается, что до 70 % случаев хеликобактерной инфекции протекают бессимптомно и что около 2/3 человеческой популяции в мировом масштабе инфицированы хеликобактером, что делает хеликобактерную инфекцию самой распространённой инфекцией в мире. Истинная частота встречаемости бессимптомного носительства хеликобактера варьирует от страны к стране. В развитых странах Запада (Западная Европа, США, Австралия) эта частота составляет примерно 25 %, и значительно выше в странах так называемого «третьего мира», а также в посткоммунистических странах Восточной Европы и в особенности в странах бывшего Советского Союза. В странах третьего мира и в посткоммунистических странах, вследствие сравнительно низких санитарных стандартов и условий, не редкостью является обнаружение хеликобактерной инфекции у детей и подростков. В Соединённых Штатах и Западной Европе хеликобактерная инфекция чаще всего встречается в старших возрастных категориях (около 50 % у лиц старше 60 лет, по сравнению с 20 % у лиц моложе 40 лет) и в наиболее бедных социально-экономических слоях.
Разница в частоте встречаемости хеликобактерной инфекции в развитых странах Запада и в странах «третьего мира» приписывается более строгому соблюдению гигиенических стандартов и широкому использованию антибиотиков. Однако со временем стала проявляться проблема антибиотикоустойчивости H. pylori. В настоящее время многие штаммы хеликобактера в Европе, США и даже в развивающихся странах, уже устойчивы к метронидазолу.
Хеликобактер был выделен из кала, слюны и зубного налёта инфицированных пациентов, что объясняет возможные пути передачи инфекции — фекально-оральный или орально-оральный (например, при поцелуях, пользовании общей посудой, общими столовыми приборами, общей зубной щёткой или анилингусе). Возможно (и весьма часто встречается) заражение хеликобактером в учреждениях общественного питания. Иногда возможно заражение через инфицированные эндоскопы при проведении диагностической гастроскопии.
Считается, что в отсутствие лечения хеликобактерная инфекция, однажды колонизировав слизистую желудка, может существовать в течение всей жизни человека. Однако у пожилых людей, а также у больных с давно существующим гастритом, хеликобактерная инфекция, вероятно, может самостоятельно исчезать, поскольку с возрастом или с давностью заболевания гастритом слизистая желудка становится всё более атрофичной, истончённой и менее пригодной для колонизации хеликобактером, менее благоприятной для обитания микроба. Вместе с тем, атрофический гастрит у пожилых, или гастрит, перешедший в стадию атрофического гастрита после многих лет болезни, поддаётся лечению гораздо труднее, чем хеликобактерные гастриты. Поэтому не следует откладывать лечение больных с острым или хроническим хеликобактерным гастритом в надежде, что инфекция «пройдёт сама».
Процент острых хеликобактерных инфекций, которые переходят в хроническую персистирующую форму, точно не известен, однако в нескольких исследованиях, в которых изучалось естественное течение болезни без лечения в человеческих популяциях, сообщалось о возможности спонтанного самоизлечения (спонтанной элиминации микроба-возбудителя).
Иммуногистохимическая окраска H. pylori в биоптате слизистой желудка

H. pylori в слизистой желудка. Окраска по Романовскому-Гимзе.

H. pylori в слизистой желудка. Окраска гематоксилин-эозином.

Лечение инфекции
Основная статья: Эрадикация Helicobacter pylori
У пациентов с пептической язвой желудка, у которых диагностирована хеликобактерная инфекция, стандартным протоколом лечения является эрадикация Helicobacter pylori, то есть лечебный режим, направленный на полное уничтожение этого микроба в желудке с целью обеспечить условия для заживления язвы.
Стандартной терапией первой линии при хеликобактерной инфекции является на сегодняшний день так называемая «однонедельная тройная терапия». Австралийский гастроэнтеролог Томас Бороди ввёл первый известный режим «тройной терапии» в 1987 году .
Сегодня стандартной «тройной терапией» является комбинация амоксициллина, кларитромицина и ингибитора протонного насоса, такого, как омепразол.
За последние десятилетия были разработаны различные варианты «тройной терапии», в частности, использующие другие, более современные и мощные ингибиторы протонного насоса, такие, как эзомепразол, пантопразол, лансопразол, рабепразол, или использующие метронидазол вместо амоксициллина либо вместо кларитромицина у больных с аллергией к производным пенициллина или к макролидам.
Генетические исследования штаммов H. pylori
Известно несколько штаммов Helicobacter pylori, и геном двух из них полностью расшифрован.
Геном штамма «26695» состоит из примерно 1,7 миллиона пар оснований, около 1550 генов. Два изученных штамма демонстрируют значительные генетические различия, до 6 % нуклеотидов у них различны.
Изучение генома H. pylori ведётся в основном с целью улучшить наше понимание патогенеза гастритов и язвенной болезни желудка, причин способности этого микроорганизма вызывать заболевание. На данный момент в базе данных генома Helicobacter pylori 62 гена отнесены к категории «патогенных» (то есть их наличие у бактерии коррелирует с её патогенностью). Оба изученных штамма имеют общий «патогенный островок» (общую последовательность генов, имеющих отношение к вирулентности и патогенности хеликобактера) длиной около 40 Кб, так называемый Cag. Этот участок содержит более 40 генов. Он обычно отсутствует у штаммов, которые выделены от людей, являющихся бессимптомными носителями H. pylori.
Электронно-микроскопическая фотография H. pylori

|
Рибосома |
Рибосома — важнейший органоид живой клетки сферической или слегка овальной формы, диаметром 100-200 ангстрем, состоящий из большой и малой субъединиц. Рибосомы служат для биосинтеза белка из аминокислот по заданной матрице на основе генетической информации, предоставляемой матричной РНК, или мРНК. Этот процесс называется трансляцией.
В эукариотических клетках рибосомы располагаются на мембранах эндоплазматического ретикулума, хотя могут быть локализованы и в неприкрепленной форме в цитоплазме. Нередко с одной молекулой мРНК ассоциировано несколько рибосом, такая структура называется полирибосомой. Синтез рибосом у эукариот происходит в специальной внутриядерной структуре - ядрышке.
Рибосомы представляют собой нуклеопротеид, в составе которого отношение РНК/белок составляет 1:1 у высших животных и 60-65:35-40 у бактерий. Рибосомная РНК составляет около 70 % всей РНК клетки. Рибосомы эукариот включают четыре молекулы рРНК, из них 18S, 5.8S и 28S рРНК синтезируются в ядрышке РНК полимеразой I в виде единого предшественника (45S), который затем подвергается модификациям и нарезанию. 5S рРНК синтезируется РНК полимеразой III в другой части генома и не нуждаются в дополнительных модификациях. Почти вся рРНК находится в виде магниевой соли, что необходимо для поддержания структуры; при удалении ионов магния рибосома подвергается диссоциации на субъединицы.
Константа седиментации (скорость оседания в ультрацентрифуге) рибосом эукариотических клеток равняется 80S (большая и малая субъединицы 60S и 40S, соответственно), бактериальных клеток (а так же митохондрий и пластид) — 70S (большая и малая субъединицы 50S и 30S, соответственно).
Схема синтеза рибосом в клетках эукариот.
1. Синтез мРНК рибосомных белков РНК полимеразой II. 2. Экспорт мРНК из ядра. 3. Узнавание мРНК рибосомой и 4. синтез рибосомных белков. 5. Синтез предшественника рРНК (45S - предшественник) РНК полимеразой I. 6. Синтез 5S pРНК РНК полимеразой III. 7. Сборка большой рибонуклеопротеидной частицы, включающей 45S-предшественник, импортированные из цитоплазмы рибосомные белки, а также специальные ядрышковые белки и РНК, принимающие участие в созревании рибосомных субчастиц. 8. Присоединение 5S рРНК, нарезание предшественника и отделение малой рибосомной субчастицы. 9. Дозревание большой субчастицы, высвобождение ядрышковых белков и РНК. 10. Выход рибосомных субчастиц из ядра. 11. Вовлечение их в трансляцию.

В эукариотических клетках рибосомы располагаются на мембранах эндоплазматического ретикулума, хотя могут быть локализованы и в неприкрепленной форме в цитоплазме. Нередко с одной молекулой мРНК ассоциировано несколько рибосом, такая структура называется полирибосомой. Синтез рибосом у эукариот происходит в специальной внутриядерной структуре - ядрышке.
Рибосомы представляют собой нуклеопротеид, в составе которого отношение РНК/белок составляет 1:1 у высших животных и 60-65:35-40 у бактерий. Рибосомная РНК составляет около 70 % всей РНК клетки. Рибосомы эукариот включают четыре молекулы рРНК, из них 18S, 5.8S и 28S рРНК синтезируются в ядрышке РНК полимеразой I в виде единого предшественника (45S), который затем подвергается модификациям и нарезанию. 5S рРНК синтезируется РНК полимеразой III в другой части генома и не нуждаются в дополнительных модификациях. Почти вся рРНК находится в виде магниевой соли, что необходимо для поддержания структуры; при удалении ионов магния рибосома подвергается диссоциации на субъединицы.
Константа седиментации (скорость оседания в ультрацентрифуге) рибосом эукариотических клеток равняется 80S (большая и малая субъединицы 60S и 40S, соответственно), бактериальных клеток (а так же митохондрий и пластид) — 70S (большая и малая субъединицы 50S и 30S, соответственно).
Схема синтеза рибосом в клетках эукариот.
1. Синтез мРНК рибосомных белков РНК полимеразой II. 2. Экспорт мРНК из ядра. 3. Узнавание мРНК рибосомой и 4. синтез рибосомных белков. 5. Синтез предшественника рРНК (45S - предшественник) РНК полимеразой I. 6. Синтез 5S pРНК РНК полимеразой III. 7. Сборка большой рибонуклеопротеидной частицы, включающей 45S-предшественник, импортированные из цитоплазмы рибосомные белки, а также специальные ядрышковые белки и РНК, принимающие участие в созревании рибосомных субчастиц. 8. Присоединение 5S рРНК, нарезание предшественника и отделение малой рибосомной субчастицы. 9. Дозревание большой субчастицы, высвобождение ядрышковых белков и РНК. 10. Выход рибосомных субчастиц из ядра. 11. Вовлечение их в трансляцию.

|
Нанороботы |

Нанороботы (в англоязычной литературе также используются термины «наноботы», «наноиды», «наниты») - роботы, созданные из наноматериалов и размером сопоставимые с молекулой. Они должны обладать функциями движения, обработки и передачи информации, исполнения программ. Размеры нанороботов не превышают нескольких нанометров. Согласно современным теориям, нанороботы должны уметь осуществлять двустороннюю коммуникацимю: реагировать на акустические сигналы и быть в состоянии подзаряжаться или перепрограммироваться извне посредством звуковых или электрических колебаний. Также важной представляются функции репликации – самосборки новых нанитов и программированного самоуничтожения, когда среда работы, например, человеческое тело, более не нуждается в присутствии в нем нанороботов. В последнем случае роботы должны распадаться на безвредные и быстовыводимые компоненты.
Сфера применения нанроботов очень широка. По сути, они могут быть необходимы при создании, отладке и поддержании функционирования любой сложной системы. Наномашины могут применяться в электронике для создания миниустройств или электрических цепей - данная технология называется молекулярной наносборкой. В перспективе любая сборка на заводе из компонентов может быть заменена простой сборкой из атомов.
Однако на первое место сейчас вышел вопрос применения нанороботов в медицине. Тело человека как бы наталкивает на мысль о нанороботах, поскольку само содержит множество естественных наномеханизмов: множество нейтрофилов, лимфоцитов и белых клеток крови постоянно функционируют в организме, восстанавливая поврежденные ткани, уничтожая вторгшиеся микроорганизмы и удаляя посторонние частицы из различных органов. Путем обычной инъекции нанороботы могут быть впрыснуты в кровь или лимфу. Для наружного применения раствор с этими роботами может быть нанесен на участок ткани. Одним из разработанных направлений является транспортировка лекарства к пораженным клетками. При обычном введении лекарства лишь одна молекула из ста тысяч достигает цели, в то время как наноустройство в белковой оболочке увеличивает эффективность на два порядка, в перспективе не будет опознаваться фагоцитами как «чужой» и после выполнения функции распадается на безвредные компоненты. Такие нанороботы могут быть эффективными, например, при медикаментозном лечении раковых опухолей.
Нанороботы могу делать буквально все: диагностировать состояния любых органов и процессов, вмешиваться в эти процессы, доставлять лекарства, соединять и разрушать ткани, синтезировать новые. Фактически, нанороботы могут постоянно омолаживать человека, реплицируя все его ткани. На данном этапе учеными разработана сложная программа, моделирующая проектирование и поведение нанороботов в организме. Чрезвычайно детально разработаны аспекты маневрирования в артериальной среде, поиска белков с помощью датчиков. Ученые провели виртуальные исследования нанороботов для лечения диабета, исследования брюшной полости, аневризмы мозга, рака, биозащиты от отравляющих веществ.
|
Имплантированный биочип сможет сообщить о состоянии человека |
Министерство обороны США наградило Центр биоэлектроники Университета Клемсана, Северная Каролина (Clemson University) премией в размере одного 1,6 миллиона долларов. Премия присуждена за разработку биочипа, который можно имплантировать в тело человека.
Чип имеет размер рисового зернышка. Он способен собирать оперативную информацию о физическом состоянии человека и передавать ее в медицинский центр. Военные намерены имплантировать эти чипы солдатам армии США, чтобы вовремя оказывать помощь в случае ранения. Врачи смогут использовать биочип для удаленных анализов крови у людей, попавших в аварию, и для контроля состояния больных диабетом. Ученые считают, что такой биочип позволит контролировать состояние здоровья космонавтов во время длительных экспедиций.
Источник Радио Свобода

Чип имеет размер рисового зернышка. Он способен собирать оперативную информацию о физическом состоянии человека и передавать ее в медицинский центр. Военные намерены имплантировать эти чипы солдатам армии США, чтобы вовремя оказывать помощь в случае ранения. Врачи смогут использовать биочип для удаленных анализов крови у людей, попавших в аварию, и для контроля состояния больных диабетом. Ученые считают, что такой биочип позволит контролировать состояние здоровья космонавтов во время длительных экспедиций.
Источник Радио Свобода

|
Микроскопический биокомпьютер будет встроен в организм человека |

Ученые предложили создавать микроскопические биокомпьютеры из ДНК, РНК и белков человека. Компьютеры будут строиться специальной генетической программой. Они смогут контролировать состояние клетки и сообщать о нем врачу, а также смогут направлять лечение только к больным клеткам и тканям, не затрагивая здоровые.
Исследователи Гарвардского университета (Harvard University) и Принстонского университета (Princeton University) сделали важный шаг к созданию биологических компьютеров – микроскопических устройств, которые могут контролировать состояние и деятельность отдельной клетки.
Компьютеры конструируются полностью из ДНК, РНК и белков. В каждой клетке человека есть все компоненты, необходимые для создания такого биокомпьютера. Ученые использовали РНК клеток почек человека, для создания «молекулярного компьютерного центра». Информация на входе такого вычислительного устройства – это белки и химические вещества, находящиеся в цитоплазме клетки, на выходе – это сигнальные молекулы, которые надежно распознаются базовым лабораторным оборудованием.
Один из создателей биокомпьютера Яков Бененсон (Yaakov “Kobi” Benenson) прокомментировал возможности, которые открываются перед учеными и врачами: «Такие компьютеры способны преобразовать сложную информацию о состоянии клетки, которое является результатом активной работы множества генов, в отчетливо различимый сигнал. Это единственная на сегодня возможность прямого контроля состояния отдельной клетки. Биокомпьютеры могут быть запрограммированы для автоматического преобразования полученного сигнала в совершенно конкретные действия. Они могут быть использованы для маркирования больных клеток, предназначенных для последующего лечения, но они могут переключать терапевтическое воздействие и самостоятельно».
Ученые считают, что достаточно запустить специальную генетическую программу, и наш организм сможет под ее руководством самостоятельно построить биокомпьютер.
Важнейшим результатом создания биокомпьютеров ученые считают возможность направлять лечение только на злокачественные или больные клетки, не затрагивая здоровые.
Результаты исследований опубликованы в журнале Nature Biotechnology.
|






