-Рубрики
- Болит желудок после (9)
- Боль в желудке (9)
- После еды желудок (9)
- Желудок человека (8)
- Желудок повышен (8)
- Куриные желудки (8)
- Симптомы желудка (8)
- Кислотность желудка (8)
- Гастроскопия желудка (8)
- Тяжесть в желудке (7)
- Язва желудка лечение (7)
- Желудок каких (7)
- Что делает желудок (7)
- Повышенная кислотность желудка (7)
- Болезни желудка (7)
- Желудок примет (7)
- Условия желудка (7)
- Желудок отзывы (7)
- Фгдс желудка (7)
- Желудок и кишечник (7)
- Желудок признаки (6)
- Желчь в желудке (6)
- Как приготовить желудки (6)
- Желудок цена (6)
- После желудка (6)
- Лечение желудка (6)
- Желудок ребенка (5)
- Отделы желудка (5)
- Расстройство желудка (5)
- Куриные желудки рецепт (5)
- Сколько желудков (5)
- Язвенная желудка (5)
- Желудок (5)
- Гастрит желудка (5)
- Рак желудка (4)
- Фгс желудка (4)
- Желудки рецепт (4)
- Слизистая желудка (4)
- Эрозия желудка (4)
- Рак желудка симптомы (4)
- Пищевод желудок (4)
- Может ли желудок (3)
- Язва желудка (3)
- Болит желудок (3)
- Желудок и двенадцатиперстная (3)
- Желудок и кишки (3)
- Язвенная болезнь желудка (3)
- Где желудок (3)
- Желудок и двенадцатиперстная кишка (3)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Диагностика язвенной болезни желудка |
Диагностика язвенной болезни желудка
Язвенная болезнь желудка — это дефект в стенке органа, который образуется под действием кислого желудочного содержимого: пепсина, жёлчи и соляной кислоты — в норме эта агрессивная среда не оказывает негативного воздействия на желудок, однако избыточное её количество становится губительным. Свою роль может сыграть и заражение микроорганизмом Helicobacter pylori. Язвенная болезнь чаще всего развивается на фоне неправильного питания, стрессов и переутомления.
В Клинике им. Н. И. Пирогова диагностика язвенной болезни желудка проводится с помощью следующих обследований:
Эндогастроскопия. В желудок пациента бережно вводят эндоскоп, в результате чего врач-эндоскопист получает полную «картину» заболевания: наличие/отсутствие язвенного дефекта, его расположение, форму, размеры, глубину и прочие особенности. В процессе исследования врач может провести биопсию — взять образец ткани для исследования в лаборатории, где будет подтверждена или опровергнута раковая природа язвенного дефекта.
Рентгеноскопия. Пациент проглатывает контрастное вещество, что в случае наличия язвенных поражений позволяет получить на мониторе чёткое изображение признаков заболевания.
Если в этом есть необходимость, гастроэнтеролог прибегает к дополнительным обследованиям, которые позволяют определить нарушения деятельности ЖКТ и грамотно назначить лечение.
В целях диагностики язвы желудка на ранних стадиях стоит записаться на приём при первых же тревожных сигналах, как-то: боли в области живота, отрыжка, тошнота и рвота после принятия пищи, изжога, немотивированные потери в весе.
|
Весь Искитим - новости Искитима, Лекарство от язвы желудка Зантак вызывает рак |
Сетевое издание
Лекарство от язвы желудка Зантак вызывает рак. Препарат изымают из аптек России
В «Зантаке» содержится субстанция «Ранитидин гидрохлорид» производства индийской «Сарака Лабораториз Лимитед». В её составе есть канцероген нитрозодиметиламин, который может вызвать рак.
В России из аптек изымают препарат от язвы желудка «Зантак»
В России из аптек изымают препарат от язвы желудка «Зантак» — в нём обнаружили вещества, которые вызывают рак. Процедуру отзыва инициировала компания-держатель регистрационного знака на лекарство— «ГлаксоСмитКляйн Трейдинг». Об этом сообщил федеральный Росздравнадзор во вторник, 1 октября.
Как пояснили в Росздравнадзоре, в «Зантаке» содержится субстанция «Ранитидин гидрохлорид» производства индийской «Сарака Лабораториз Лимитед». В её составе есть канцероген нитрозодиметиламин, который может вызвать рак.
В воскресенье, 29 сентября, продажу лекарств с ринитидином гидрохлорида запретили в Литве, сообщило агентство Sputnik. На фоне этого лекарство отозвали в Германии, Швейцарии, Финляндии, Хорватии, Чехии, Венгрии, Дании, Канаде, Италии, Испании, Польше, Португалии, Словении и Сингапуре.
Нашли орфографическую ошибку? Выделите ошибку мышью и нажмите Ctrl+Enter.
|
Сливочное масло при гастрите |
Сливочное масло при гастрите
Статья на тему: сливочное масло при гастрите от профессионалов для людей. Предлагаем ознакомится с полезной информацией на тему с комментариями специалистов.
Разрешается ли при гастрите и повышенной кислотности сливочное масло

Как известно, сливочное масло является очень питательным продуктом, его изготавливают из чистого молочного жира. Человечеству он известен уже более полуторы тысячи лет. Первые упоминания о таком масле встречаются в ирландских хрониках. Позднее продукт распространился по всей Италии, а затем приобрел популярность и в Древней Руси.
Стоит знать, масло тем питательнее, чем желтее его окраска. Натуральный высококачественный продукт всегда обладает плотной консистенцией, заметной пластичностью и не имеет никакого выраженного запаха. Срез должен быть ровным и блестящим, с незначительным выделением сыворотки.
В чем польза сливочного масла
Продукт имеет целый ряд преимуществ, среди которых следующие:
- его усвояемость превышает 90 процентов;
- содержит ретинол (витамин А);
- молочные жиры полезны для нормального пищеварения;
- витамин Р – крайне необходим организму, так как он мешает образованию атеросклероза и улучшает обмен на клеточном уровне;
- благодаря содержащимся в нем фосфолипидам, удается легче справляться с эмоциональными нагрузками;
- полезен для пациентов в период реабилитации после операций на ЖКТ.
Также следует отметить, что ретинол – очень важный витамин, без которого невозможно наладить многие биохимические процессы в организме.

При его дефиците наблюдается:
- нарушение обмена веществ;
- ослабление функций мембран клеток;
- замедление регенерации и образования новых тканей.
Кроме того, у витамина А есть еще одна немаловажная способность – он заметно снижает остроту протекания воспалительных процессов, возникших на фоне инфицирования легких или же кишечника. Ретинол активно способствует восстановлению:
Указанное вещество, помимо всего прочего, содействует:
- быстрому заживлению язв и ран;
- улучшению качества новообразованных тканей;
- понижению вероятности развития разных инфекций.
Все эти свойства имеют большое значение, если у человека имеется гастрит или же язвенная болезнь.
Не так давно выяснилось, что ретинол, будучи сильнейшим антиоксидантом, является прекрасным профилактическим средством от рака.
Может ли масло навредить

Стоит сразу указать, что сливочное масло при гастрите нужно есть обязательно. При этом врачи рекомендуют употреблять его в пищу в этом случае каждый день, в разумных дозах. Превышение необходимого количества приводит к увеличению объемов холестерина в крови и ожирению.
Помимо этого, масло в целом существенно уменьшает опасность развития болезней сердца и сосудов.
Несомненный вред от продукта проявляется только при употреблении его в больших количествах или же при недостаточно высоком качестве.
Вредно ли масло при гастрите

Как известно, люди, страдающие от этого хронического заболевания желудка, всю свою жизнь вынуждены питаться по особым правилам. Излечить полностью такой гастрит практически невозможно, однако при верном подходе добиваются устойчивой ремиссии, и тогда болезнь не беспокоит по многу лет.
Гастрит вызывает такой опасный микроорганизм, как хеликобактер пилори. В процессе лечения принято использовать сильнодействующие антибиотические препараты, но даже это не дает стопроцентной гарантии выздоровления. По этой причине в комплексе с медикаментами больному прописывается особая диета и жесткий режим питания.
В частности, при повышенной кислотности нередко запрещают употребление продуктов, изготовленных из кислого молока. Сливочное масло в целом принадлежит к этому разряду и забывать об этом ни в коем случае не следует.
Пациентам с хроническим гастритом, сопровождающимся высокой кислотностью, запрещены:
Все они содержат много молочной кислоты, которая, попав в организм, приводит к ухудшению состояния больного. В результате обостряется гастрит, а симптоматические проявления становятся более выраженными.
В то же время медики указывают, что исключение разрешается сделать для молочнокислых продуктов высокого качества, не содержащих:
Разрешается, в частности, употреблять в пищу:
- сливочное масло;
- домашнее молоко;
- сыр пресный;
- творог;
- сливки.
При этом собственно масло сливочное разрешают кушать как людям, имеющим повышенную кислотность, так и тем, у кого она понижена. Главное – соблюдать норму. В сутки допустимо съедать не более 25 граммов.
В целом сливочное масло содержит в себе мизерное количество молочной кислоты, а пользы от него несоизмеримо больше, чем вреда.
Медики также советуют, употребляя этот продукт, добавлять к нему натуральный мед.
Как известно, рацион человека, страдающего от гастрита, очень ограничен – многие продукты запрещены. Именно поэтому сливочное масло столь важная часть диеты, отказываться от которой ни в коем случае не следует.
Можно ли есть сливочное масло, если у вас гастрит?
Сливочное масло можно найти в холодильнике практически у каждого, ведь без него не сваришь вкусную кашу и не приготовишь множество блюд. Именно поэтому этот полезный продукт прочно закрепился в рационе человека. Но можно ли добавлять сливочное масло в пищу при таком заболевании как гастрит? На этот и многие другие вопросы можно узнать ответы, прочитав данную статью.

В химический состав этого полезного продукта входит:
- Витамины: D, ретинол (A), никотиновая кислота (PP), токоферол (E), K, группы В;
- Огромное количество жирных кислот, включая незаменимые;
- Белки;
- Углеводы;
- Холестерин;
- Калий, кальций, железо, натрий, цинк и другие полезные вещества.
Многие люди отказываются от употребления сливочного масла, поскольку считают, что входящий в его состав холестерин, лишь вредит организму. Это мнение ошибочно. Ведь холестерин необходим организму для выработки половых гормонов, а также гормона радости и серотонина. Помимо этого данное органическое соединение помогает в строительстве клеток.
А также сливочное масло обладает и другими не менее полезными свойствами:
- Укрепление иммунитета и помощь в борьбе с простудными заболеваниями;
- Благодаря кальцию и витамину D происходит укрепление тканей и зубов. В связи с этим свойством сливочное масло категорически запрещено исключать из рациона детей;
- За счёт, входящего в состав витамина А, сливочное масло является профилактическим средством заболеваний зрительного аппарата. А также витамин способствует правильному обмену веществ и помогает росту клеток;
- Укрепление волос и ногтевых пластин, а также благотворное воздействие на кожные покровы;
- Продукт оказывает благоприятное воздействие на умственную деятельность, а также на мочеполовую систему;
А также этот молочный продукт полезен кормящим матерям, ведь при его употреблении значительно улучшается качество и состав грудного молока.
Следует помнить, что сливочное масло приносит пользу только в том случае, если оно натуральное, обладает высоким качеством и правильно употребляется в пищу.

Как определить качественный продукт?
Сливочное масло, обладающее полезными свойствами, должно быть изготовлено из натуральных сливок. Качественный продукт обладает светло-жёлтым цветом. Если цвет белый – это означает, что в составе возможно присутствие растительных жиров. Ярко-жёлтый цвет указывает на то, что в продукте присутствуют красители.
Качественное сливочное масло должно иметь плотную, но в то же время пластичную консистенцию. В том случае, если оно рассыпается, это означает, что в него при приготовлении добавили много воды.
Если положить высококачественный продукт в горячую воду, то он должен раствориться равномерно, а не распадаться на куски. При нагревании сливочное масло плавится без образования пены и воды.
Чтобы определить спред перед вами или качественное сливочное масло, необходимо оставить продукт при комнатной температуре. Если через некоторое время на его поверхности появляются капельки влаги, то это знак того, что вы купили спред.
А также определить качественный продукт можно, вытащив его из морозильной камеры. Натуральное сливочное масло размораживается длительное время, а вот спред и маргарин размягчается достаточно быстро.
Можно или нет?

Сливочное масло можно добавлять в пищу, как при гиперацидном, так и при гипоацидном гастрите. Этот молочный продукт способствует заживлению ран и язв желудка и 12-ти перстной кишки, создавая особую оболочку. В сливочном масле содержится минимальное количество молочной кислоты, а также оно легко усваивается организмом.
Чтобы продукт из сливок приносил только пользу, следует соблюдать следующие правила:
- Соблюдать меру. При гастритах рекомендуется употреблять не более 25 г продукта в день. Такое ограниченное количество связано с тем, что сливочное масло при чрезмерном употреблении повышает уровень холестерина в крови, тем самым, увеличивая риск возникновения заболеваний сердца и сосудов, а также ожирения.
- Не употреблять продукт в период обострения заболевания. Сливочное масло можно добавлять в пищу только на 3 сутки, начиная с количества около 5 г. С расширением рациона после обострения, можно постепенно увеличивать количество молочного продукта до привычных 25 г.
- Нельзя сочетать масло со свежим хлебом, особенно при гиперацидном гастрите, иначе может возникнуть изжога. Такой эффект вызван вовсе не употреблением масла, а сочетанием этого продукта с хлебом, что является большой нагрузкой для, итак, ослабшего и воспалённого желудка.
- Нельзя употреблять в пищу сливочное масло с содержанием красителей, трав, растительных жиров и прочих добавок.
- Сливочное масло при гастритах запрещено использовать для жарки. Дело в том, что при высоких температурах его полезные свойства исчезают, а жареная пища является тяжелой для воспалённого желудка.
Подводя итоги можно сказать, что не стоит отказываться от полезного продукта, как сливочное масло, имея в анамнезе заболевание – гастрит. Самое главное не перегружать воспалённый желудок слишком большим его количеством. А также следует употреблять в пищу только натуральное и качественное сливочное масло, а не спред или маргарин.
Стоит ли употреблять сливочное масло при заболевании гастритом?
Воспаление слизистой оболочки стенки желудка — распространенное заболевание пищеварительной системы. Проявления гастрита: затрудненное и болезненное пищеварение, тошнота, изжога — ежедневно доставляют человеку максимум дискомфортных ощущений. Несвоевременное или неправильное лечение данного хронического заболевания приводит трудноизлечимой язве желудка. В отдельных случаях — к онкологическим поражениям. Поэтому, воспаление требует к себе повышенного внимания. Для ликвидации болезни требуется комплексное лечение, состоящее из медицинских препаратов и диеты. Гастроэнтерологи и терапевты рекомендуют пациентам, страдающим гастритом, соблюдать правильный рацион. Гастрит бывает с пониженной кислотностью (гипоацидный) и повышенной (гиперацидный).

При разных формах гастрита назначается разная диета. Правильно подобранный режим диетического питания обеспечивает до 75% результативного избавления от болезни. Функция диетического рациона заключается в том, чтобы сбалансировать уровень кислотности, продлевая период ремиссии заболевания. При гипоацидном гастрите, употребляемые продукты, должны стимулировать выработку желудочного сока. При гастрите с повышенной кислотностью — гасить излишнюю выработку соляной кислоты в желудке. Здоровое питание помогает уменьшить симптоматику, снять воспаление, восстановить естественный кислотно-щелочной баланс желудочной среды. Диетический режим питания подразумевает:
- исключение острых и жареных блюд, агрессивных соусов;
- ограничение жиров, некоторых овощей и фруктов, сладких блюд;
- правильное употребление молочных продуктов.
Сливочное масло
Масло из коровьего молока получают посредством взбивания сливок или сепарирования. Продукт содержит более 80% молочного жира, 1% белка, 15% влаги и около половины процента молочного сахара. Калорийность масла составляет до 760 ккал на 100 граммов. Гастроэнтерологи и диетологи допускают употребление сливочного масла при заболеваниях органов желудочно-кишечного тракта.

Выделяют следующие положительные аспекты сливочного продукта:
- содержание ретинола (витамин А). Этот антиоксидант замедляет процессы старения в организме, обеспечивает правильный обмен веществ, в том числе регуляцию белкового синтеза. Ретинол поддерживает иммунитет, отвечает за здоровье эпидермиса, борется с активностью раковых клеток;
- наличие ненасыщенных жирных кислот. Данные вещества регулируют углеводно-жировой обмен и восстановительно-окислительные реакции. Поддерживают стабильный уровень холестерина, выводя его излишки. Препятствуют образованию атеросклеротических бляшек на стенках сосудов;
- содержание фосфолипидов. Эти сложные липидные соединения нормализуют регенеративные процессы в организме;
- насыщенность витамином D. Употребление этого витамина способствует усваиванию кальция, что важно для костей, зубов и здоровья волос;
- участие масла в синтезе гормонов;
- хорошая усвояемость продукта организмом.

В составе сливочного масла витамины преобладают над минералами. В 100 гр. содержится:
- витамин Е – 1;
- витамин Е – 1;
- витамин А – 0,4;
- бета-каратин – 0,3;
- витамин РР (ниацин) – 0,2;
- витамин D – 0,13;
- витамин В2 – 0,12;
- витамин РР – 0,1;
- витамин В5 – 0,05;
- витамин В1 – 0,01.

Такой витаминный состав играет положительную роль в лечении гастрита.
Кроме того, масло как бы обволакивает и смазывает желудок, успокаивая эрозивные процессы. Это свойство масла используют при гастрите и при язвенных поражениях органов желудочно-кишечного тракта.
При гастрите с повышенной кислотностью вредной будет любая кислота, в том числе молочная. В сливочном масле содержится небольшое количество данной кислоты, по сравнению с другими молочными и кисломолочными продуктами.
Условия употребления сливочного масла при гастрите
Поскольку масло из натуральных сливок является высококалорийным продуктом, злоупотреблять им не следует, независимо от наличия или отсутствия гастрита. Неумеренное употребление жирных продуктов приводит к ожирению. Рекомендованная суточная доза продукта составляет не более 25 граммов.
В острой фазе воспалительного процесса пациент вынужден соблюдать строгую диету, отказываясь от большого количества продуктов. В том числе, необходимо исключить из рациона и сливочное масло. Когда рецидивный этап заканчивается, масло вводят в рацион постепенно в мизерном количестве. Оптимальным будет сдабривать сливочным маслом жидкие каши.
В период ремиссии гипоацидной формы гастрита, ежедневное присутствие сливочного масла, в рекомендуемой дозе, в рационе обязательно. При хроническом гастрите с повышенной кислотностью, суточную дозу масла лучше сократить, чтобы не провоцировать болевые ощущения.
При гастрите желудок придирчиво относится ко всем продуктам, и негативно реагирует на некачественную пищу. Поэтому следует употреблять сливочное масло только высокого качества. Это не может быть спред, содержащий синтетические добавки или масляный продукт, снабженный трансжирами.
Масло из коровьего молока при гастрите показано к употреблению для ускорения процесса выздоровления. Главное — соблюдать меру и рекомендации лечащего врача.
Сливочное масло при гастрите: можно или нет
Гастрит — заболевание воспалительного характера, поражающее слизистую желудка. Проявляется изжогой, болезненностью и затруднением в переваривании пищи. Неадекватное питание и лечение может привести к язве желудка. У больных часто появляется вопрос, можно ли сливочное масло при гастрите? Попробуем разобраться.
Можно ли при гастрите есть сливочное масло

Сливочное масло содержит в своем составе молочный жир. Гастрит является заболеванием нарушающим целостность и работу слизистой оболочки желудка, которая не справляется с чрезмерной нагрузкой при употреблении жирной пищи, вызывая болезненные ощущения. Поэтому назначают диеты с малым содержанием жира, а также запрещают к употреблению сдобу, острые блюда и готовые завтраки.
При повышенной кислотности, также исключают продукты способные изменить кислотность желудочного сока: соль, кисломолочная продукция, сыры.
Жирность масла
При воспалительных заболеваниях желудка разрешается принимать данный продукт в небольших количествах, но лишь в периоды ремиссии заболевания. Несмотря на то, что в масле животного происхождения нет молочной кислоты, отметим, что его бесконтрольное употребление в пищу с различными блюдами приведет к повышению холестерина в крови. В следствие чего, это может отразиться на здоровье сердечнососудистой системы.
В норме жирность сливочного масла составляет от 60 до 80%. Большинство людей считают, что масло предлагаемое в продуктовых магазинах, имеющее жирность менее 50%, считается более полезным. Это не совсем так, столь низкое количество жира в масле не возможно. Это только подтверждает наличие добавок в его составе. При смешивании животного и растительного жира вместе получается маргарин — наиболее вредный продукт, состоящий из транс-жиров.
Но есть и положительные эффекты: при приёме в малых количествах, масло обволакивает желудок, что позволяет защитить пораженные язвами стенки.
Термическая обработка масла

При нагревании масло теряет свои полезные свойства, которые оно имеет в свежем виде. Образованные канцерогены при его горении влияют на здоровье. Жарка запрещена при приготовлении продуктов. Единственный вариант использования — разогрев пищи в сковороде, но только при добавлении малого количества масла в конце жарки, чтобы оно плавилось, но не горело. В этом случае блюдо останется вкусным и при этом еще и полезным.
Польза сливочного масла
Данный продукт включает в себя ряд витаминов и полезных элементов:
- Ретинол;
- Витамины А, Е, D, РР;
- Витамины группы В;
- Фосфолипиды;
- Молочный жир;
- Бета-каротин.

Масло улучшает пищеварение, при малых порциях способствует борьбе с атеросклерозом, чрезмерными эмоциональными нагрузками. Большое количество витамина А запускает обменные процессы в организме. Также помогает кормящим матерям повысить жирность и добавить в молоко витамины и элементы.
Питание во время лечения гастрита
Нанести вред здоровью при гастрите можно неадекватным питанием, особенно если продукты приготовлены не верно или испорчены. В зависимости от вида гастрита меню может разительно отличатся.
Главный принцип питания при заболеваниях желудка — ускорение выработки выделения желудочного сока, а также поступление пищи в кишечник. Предпочтительней употреблять овощи, протертые на терке, а кисломолочные продукты только в период ремиссии заболевания. Температура еды как и сам процесс ее приготовления должны строго соблюдаться. Еде не следует быть чересчур горячей или холодной.
Особенности употребления пищи при гастрите
Гастрит имеет несколько вариантов течения: с повышенной кислотностью, сниженной кислотностью, острое и хроническое течение, с осложнениями и без.
При возникновении острой фазы воспалительного процесса необходимо придерживаться строгой диеты, при этом, большой перечень продуктов становится запрещенным.
Сливочное масло при гастрите с повышенной кислотностью
При кислотности выше нормы потребление масла противопоказано. Хлеб с маслом при гастрите может вызвать болезненные ощущения в области живота. Такое сочетание-большая нагрузка на страдающий желудок.
Также рекомендовано не употреблять:
Повышенная концентрация молочной кислоты в данных продуктах приводит к возрастанию кислотности, в следствие этого повышается возможность обострения симптомов заболевания. Предупреждая повышение кислотности во время обострения нужно контролировать состав продуктов, избегать красителей, консервантов и стабилизаторов.
Масло при гастрите с пониженной кислотностью
Сливочное масло приготовленное на натуральных ингредиентах из коровьего молока не увеличивает кислотность желудка. Возникает вопрос можно или нет при гастрите масло из животных жиров? Ответ: да. Правильное сочетание и дозирование употребления масла не вредят, а даже наоборот способствуют улучшению состояния. При этом иногда таким больным советуют проводить «голодные» дни во время обострения заболевания.
Сливочное масло при эрозивном гастрите
Правильно соблюдаемая диета — один из важных факторов в терапии эрозивного гастрита. Диета позволяет слизистой желудка восстанавливаться в несколько раз быстрее. Существует ряд правил, которые необходимо соблюдать при этой болезни:
- Количество приемов пищи от 4 до 6 раз за сутки.
- Малый размер порций.
- Приёмы пищи должны быть в одинаковое время.
- Перерывы между приёмами пищи не превышают 3 часа
- Пища должна быть хорошо пережевана.
- Температура приготовленного блюда должна быть такой, чтобы пища не обжигала полость рта. Очень холодная пища вредна также.
- Исключить продукты раздражающие слизистую.
- Исключение жарки продуктов на сковороде.
- Последний прием пищи не менее чем за 2 часа перед сном.
Стоит отметить, что полезно добавлять масло в конце приготовления пищи. Кислотность нормализуется и пораженные стенки желудка останутся защищенными от воздействия соляной кислоты.
Мед со сливочным маслом

| Видео (кликните для воспроизведения). |
Мед является одним из самых полезных продуктов. В его состав входят витамины, аминокислоты, минералы. Мёд благоприятно действует на слизистую желудка. Поэтому народный рецепт лечения гастрита при помощи мёда со сливочным маслом широко распространен.
Но такое лечение подойдет не каждому. Строго запрещено прибегать к народной медицине при лечении воспаления слизистой желудка у детей. Мёд сильный аллерген, в следствие чего может стать наоборот причиной развития осложнений заболевания.

Также с осторожностью стоит принимать смесь при заболеваниях сердечнососудистой системы, сахарным диабетом, туберкулезом, астмой. Потому как помимо полезных свойств, это сильная нагрузка для слизистой стенки желудка. Нельзя замещать лечение назначенное врачом, лечением народными средствами.
Прополис со сливочным маслом
Прополис способствует избавлению от изжоги. Перемолотый прополис добавляется в топлёное сливочное масло и держится на водяной бане 30 минут. 1 чайная ложка лекарства способствует улучшению состояния. Данная смесь помогает при обострении изжоги. При этом высокая кислотность желудочного сока приходит в норму.
Как приготовить сливочное масло самостоятельно
В продуктовых магазинах часто можно встретить имитацию данного натурального молочного продукта, называемую спредом. Это смесь сливочного, пальмового, кокосового и подсолнечного масла. Большая часть спредов не содержит в своём составе молочных продуктов. Поэтому при гастрите спреды запрещены в употреблении из-за высокого риска для здоровья.
Сливочное масло возможно приготовить самостоятельно. Для его приготовления необходимы сливки. Процесс приготовления состоит из взбивания сливок миксером, а также отделения загустевшей части от жидкой. Чтобы масло получилось однородным, скорость работы миксера нужно увеличивать постепенно.
Полезные советы
Воспаление слизистой оболочки желудка — это болезненное, трудно излечиваемое заболевание. Чтобы лечение было успешным необходимо строго придерживаться приема лекарственных средств назначенных врачом. А также диета, которая включает отказ от определенного перечня продуктов и изменения образа жизни. Пациентам предлагается перейти на питание мелкими частыми порциями богатыми витаминами.
Основные советы, которые стоит отметить:

- Запрещены чрезмерно горячие и холодные блюда.
- Пациентам советуют отказаться от острых и кислых блюд и продуктов.
- Алкоголь и курение запрещены.
- Мясо жирных сортов, а также бульоны противопоказаны к употреблению.
- Во время обострения больным гастритом предлагают кушать каши сваренные на воде.
- В зависимости от улучшения состояния после затухания обострения заболевания, рацион расширяется новыми продуктами.
- Виды приготовления продуктов: тушение, запекание, приготовление на пару, варка. Овощи должны быть протертыми.
Разрешенные продукты при гастрите
- Крупы: манка, гречка, рис, овес, и другие. Макароны.
- Диетические супы: овощные, молочные, с разваренными крупами.
- Пюре из мяса.
- Нежирное мясо и рыба.
- Вчерашний хлеб, галеты, выпечка с ягодами, с мясом.
- Овощи на пару.
- Ягоды и фрукты.
- Молочные изделия: молоко, кефир, творог и сыр нежирных сортов.
- Сливочное масло
- Яйца в смятку.
- Зелень.
Продукты, которые следует исключить из рациона
- Пшено, перловка, кукуруза, бобы.
- Наваристый бульон.
- Жирное мясо, консервы.
- Свежий хлеб.
- Лук, редька, капуста, огурцы, шпинат.
- Кислые овощи и фрукты.
- Жирные молочные продукты.
- Соусы фабричного производства. Имбирь.
- Газированные напитки, концентрированные соки, крепкий чай и кофе.
Заключение
Сливочное масло при гастрите доступно для употребления в разумных пределах. Главное употреблять продукты высокого качества и придерживаться терапии назначенной лечащим врачом. Не стоит прибегать к самолечению народными методами. Такие эксперименты не только могут ухудшить состояние, но и привести к отрицательным последствиям. Здоровый образ жизни, отказ от вредных привычек и снижение влияния стрессов на организм поспособствуют быстрейшему выздоровлению.
Сливочное масло при гастрите — можно или нет?

Гастрит – воспалительное заболевание слизистой желудка, которое сопровождается затрудненным пищеварением, болезненностью, изжогой. При неадекватном лечении гастрит переходит в язву желудка, которая с трудом поддается лечению.
Правильное лечение подразумевает комбинацию медикаментозного воздействия и диеты. Питание выстраивается в зависимости от типа гастрита – он бывает с повышенной и с пониженной кислотностью.
При гипоацидном гастрите необходимо стимулировать выработку желудочного сока, при гиперацидном, напротив, не допускать его повышенной выработки.
Можно ли сливочное масло при гастрите?
Для пациентов с гастритом важна насыщенность продуктов витаминами. В сливочном масле содержатся витамины Е, А, D, РР, бета-каротин, витамины группы В.
Благотворное воздействие масла заключается и в обволакивающем действии, которое продукт оказывает на слизистую, поэтому его употребление способно успокоить эрозивные процессы в желудке. Такое свойство актуально при язвенных поражениях ЖКТ.
Употребление продукта в больших дозах способно навредить организму: оно может привести к увеличению концентрации холестерина и избыточному весу.
При повышенной кислотности

Известно, что при гастрите с повышенной кислотностью рекомендуется избегать употребления молочных продуктов. В йогурте, кефире, твороге, сыре содержится высокая концентрация молочной кислоты.
Попадание этих продуктов в желудок приводит к повышению кислотности, из-за чего могут обостриться симптомы заболевания.
Однако даже при гиперацидном гастрите разрешается употребление некислых молочных продуктов. Очень важно отслеживать состав продукции: там не должно быть красителей, консервантов, стабилизаторов.
Таким образом, при гастрите с повышенной кислотностью допускается употребление сливочного масла, домашнего молока, творога.
При пониженной
При гипоацидном (пониженная кислотность) гастрите сливочное масло разрешается употреблять в умеренной дозировке. Как и для здоровых людей, норма составляет
При обострениях гастрита следует в первые дни отказаться от употребления сливочного масла. В этот период рекомендуется максимально устранить нагрузку на желудок.
Можно пить воду с небольшим количеством лимонного сока, компоты без сахара, слабенький отвар на основе плодов шиповника. Различные кисели на основе льна или овсянки.
Почему нельзя маргарин и спред (жировой продукт)?
Разрешение на употребление сливочного масла касается только натурального продукта. Однако на сегодняшний день под видом масла часто продают спред и откровенный маргарин, которые к полезному маслу никакого отношения не имеют.

Пациентам с гастритом маргарин и спред противопоказаны по следующим причинам:
- в его составе всегда имеются эмульгаторы;
- в него обязательно добавляют консерванты, так как без них срок хранения продукта будет маленьким;
- сам по себе спред имеет не очень привлекательный вид, поэтому производители добавляют в него ароматизаторы и красители;
- в состав спредов включено множество элементов, которые могут быть опасными – это транс-изомеры, употребление которых чревато развитием патологий сердечно-сосудистой системы, раковым заболеваниям, хронической усталости;
- в основу продукта закладывают растительные масла низкого качества (речь не об подсолнечном или оливковом, а об вредном пальмовом масле).

Согласно информации в Википедии по ГОСТ Р 52100-2003, «Спреды и смеси топлёные. Общие технические условия.», спреды делятся на три подвида:
- сливочно-растительные содержат более 50 % молочного жира (наиболее близок к натуральному сливочному маслу)
- растительно-сливочные содержат от 15 до 49 % молочного жира
- растительно-жировые не содержат молочного жира (практически чистый маргарин)
Отличие спреда от маргарина в том, что в спредах ограничено применение гидрогенизированных жиров и нормативно контролируется содержание трансизомеров жирных кислот, а в маргарине таких ограничений практически нет.
На упаковке со спредом не должно присутствовать слово «масло». Должно быть чётко написано, что это сливочно-растительный, растительно-сливочный или растительно-жировой продукт (в зависимости от состава).
Польза и вред
Настоящее сливочное масло благотворно сказывается на состоянии организма, оно снижает показатель общего жира в крови, поэтому рекомендуется к употреблению пациентам, у которых диагностирован атеросклероз.
- Также оно снижает риски развития патологий сердечно-сосудистой системы.
- Продукт характеризуется легкой усвояемостью, что является положительным моментом для людей с гастритом.
- Помимо этого продукт участвует в синтезе гормонов.
В сливочном масле содержится ретинол – вещество, относящееся к антиоксидантам. Витамин А участвует во многих процессах в организме, он замедляет процессы старения, поддерживает в норме обмен веществ. Ретинол укрепляет иммунную систему, подавляет активность раковых клеток.
Важным моментом является наличие в сливочном масле ненасыщенных жирных кислот. Они необходимы для нормального углеводно-жирового обмена, регуляции восстановительно-окислительных реакций. Благодаря контролю уровня холестерина, ненасыщенные жирные кислоты снижают риски формирования атеросклеротических бляшек.
Сливочное масло содержит фосфолипиды. Эти вещества стимулируют процессы регенерации, что также важно при поврежденной слизистой желудка.

Домашний рецепт полезного масла
Сливочное масло – продукт, который можно приготовить самостоятельно в домашних условиях.
Для приготовления понадобятся сливки – их лучше приобрести у проверенного продавца на рынке. Выход продукта составляет примерно 600-700 гр из 1 литра сливок.
- Сливки взбивают на максимальной скорости в течение 10 минут. В процессе взбивания будет образовываться жидкость, которую необходимо слить и продолжить взбивание еще 5-7 минут.
- Сформировавшуюся густую массу собирают при помощи ложки и на некоторое время отставляют в сторону – должна еще раз отойти жидкость.
- Снова обмять массу, удалить жидкость – эти действия повторяют на протяжении 3-5 минут.
- Получившееся масло выкладывают на пищевую пленку, добавляют небольшое количество соли, перемешивают.
- При желании можно добавить немного зелени и специй, употребление которых разрешено при гастрите.
Масло при собственноручном приготовлении получается очень вкусным – его невозможно сравнить с магазинным продуктом. Его оценят не только те члены семьи, у которых обнаружен гастрит, но и те, кто может не ограничивать себя в питании.
Воспаление желудка – болезнь, при которой следует очень тщательно следить за своим состоянием. Если не придерживаться диеты, много нервничать, то гастрит может перейти в язву, вылечить которую гораздо сложнее. При гастрите необходимо соблюдать все рекомендации, которые дает врач и не заниматься самолечением: некоторые медикаменты могут ухудшить состояние пациента.
Сливочное масло при гастрите
Список продуктов рекомендуемые к употреблению при гастрите желудка
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Для излечения гастрита очень важно правильное питание. Разберемся, что можно есть при гастрите, чтобы неприятные ощущения в виде изжоги, тошноты и тяжести в животе не стали вашими постоянными спутниками. Надо понимать, что некоторой диеты придется придерживаться всегда. Не надо бояться слова «диета» — голодать не будете, вы ведь не от лишнего веса хотите избавиться. Просто надо знать, какие продукты можно кушать и как лучше их готовить.
- 1Главные принципы питания
- 2Разрешенные продукты
- 3Правильное питание
- 4Фрукты, ягоды, овощи
- 5Напитки
- 6Запрещенные продукты
1Главные принципы питания
Придерживаясь определенного режима питания, можно позабыть о гастрите и его симптомах. Если игнорировать советы медиков, то хроническое заболевание превратится в острое, а потом и в язвенную болезнь.

Очень важно не только какие продукты вы кушаете, но и как вы это делаете. Вот некоторые правила приема еды при этом недуге:
- питание должно быть дробным — небольшими порциями не менее 5 раз в день;
- еду нужно принимать через каждые 3-4 часа;
- завтрак, обед и ужин должны проходить в одни и те же часы;
- не лишайте себя завтрака, отдавая предпочтение только соку или чаю;
- ужин должен быть не позже, чем за 3 часа до сна;
- добросовестное пережевывание пищи очень важно;
- ежедневно надо употреблять горячие жидкие блюда;
- не принимать пищу на бегу и на сухомятку;
- пить через 30 минут после еды, дабы не разжижать желудочный сок;
- не употреблять алкоголь, острую, жирную, жареную пищу, кофе, газированные напитки;
- бросить курить;
- готовить только из свежих продуктов, а готовые блюда хранить как положено.
Если соблюдать эти правила, то проблем со здоровьем можно избежать. Переходить на такой режим питания надо постепенно.
2Разрешенные продукты
Как узнать, что можно кушать при гастрите? Сначала надо обследоваться, чтобы точно знать какая у вас кислотность желудочного сока — высокая или пониженная, ведь от этого зависит ваша диета.

3Правильное питание
Вот список продуктов, которые разрешается есть при хроническом гастрите:
- курица, рыба в отварном виде;
- супы-пюре из овощей;
- отвар шиповника, зеленый чай, легкий кофе;
- соки — капустный, морковный, картофельный;
- масло — сливочное, облепиховое, льняное;
- сахар, мед, зефир;
- груши, бананы, авокадо;
- молоко, сливки, сметана, творог;
- постное мясо и рыба;
- свекла, картофель;
- хлеб сушеный или вчерашний;
- печеные или вареные ягоды и фрукты;
- цветная капуста и морковь.
К этому перечню надо сделать некоторые оговорки. К примеру, сметану едят только те, у кого понижена кислотность.
Творог лучше протирать, дабы он не раздражал желудок и лучше усваивался. Его нужно есть следующим образом: при сниженной кислотности — с добавлением сметаны или кефира, при повышенной — делают сырники, а при остром гастрите — нежирным и протертым.
Рыбу кушать только в отварном или тушеном виде или как рыбный суп. Другие морепродукты — креветки, икру тоже можно кушать, но в малых дозах.

Отдельное место в питании при данном недуге занимают каши. Выбор надо делать в пользу рисовой, гречневой и овсянки. Рис и овсянку можно есть даже при остром гастрите, особенно в виде слизистых супов. Мягко обволакивая стенки желудка, они способствуют улучшению пищеварения и выводят вредные вещества.
Чрезвычайно полезно при данном заболевании сливочное масло. Оно не раздражает слизистую желудка из-за отсутствия молочной кислоты. Но не следует его часто употреблять, достаточно дважды в неделю. Это ограничивание не имеет отношения к гастриту, оно касается всех.
Яйца лучше кушать в виде омлета или всмятку. Омлет — это как раз то блюдо, которое необходимо при этом недуге, однако не надо его потреблять слишком часто.
4Фрукты, ягоды, овощи
Теперь об овощах. Они, конечно, очень полезны, но надо учитывать кислотность, поскольку овощи могут либо повысить ее, либо понизить. При низкой кислотности можно кушать:
- капусту(тушеную, вареную), брокколи(в виде пюре или тушеную), огурцы свежие(без кожуры), помидоры свежие(не кислые);
- свекла(тушеную, вареную), фасоль(ограничено), морковь, сельдерей(в виде сока или в салатах), баклажан.
С высокой кислотностью можно кушать тыкву, запекая ее в духовке (не использовать при этом сливочное масло), а также готовить из нее каши, соки, супы.

Помнить о кислотности надо и при употреблении фруктов. Их обязательно надо потреблять при данном заболевании, поскольку они улучшают пищеварение, очищают от шлаков.
Независимо от кислотности можно кушать бананы, они не вызывают синдром раздраженного кишечника и хорошо усваиваются, а также груши (без кожуры) и авокадо. Последнее содержит много полезных микроэлементов и показано при гастрите, поскольку может основательно облегчить состояние больного при постоянном употреблении.
Можно кушать и яблоки, но если повышена кислотность, осторожно. Рекомендуется их запекать, так они намного меньше влияют на кислотность. С высокой кислотностью можно кушать финики, мандарины (в виде сока или свежие).
При низкой кислотности разрешаются лимоны, апельсины, гранаты, хурма (при ослаблении болезни), киви. Но все в малом количестве. Апельсины не кушать на тощий желудок, а выжатый из них сок обязательно разводить кипяченой водой. Гранатовый сок тоже разбавлять водой.
Еду при гастрите надо разнообразить ягодами. Выбирая их, тоже надо учитывать кислотность. Можно смело есть все сладкие ягоды, а с кислыми, вроде клубники, клюквы надо быть осторожными. Позволительны плоды шиповника. Взвар из них — полезнейший напиток, который можно принимать независимо от кислотности и даже при остром гастрите. Пить его надо в теплом виде, не добавляя ни меда ни сахара.
Рябину принимают при низкой кислотности, изготавливая из нее сок, она так лучше переваривается. Целебна и облепиха. Из нее готовят масло или используют как отвар. Облепиховое масло при гастрите — лучшее лечение.
Что можно есть при гастрите желудка — разобрались, теперь составим список напитков, которые можно употреблять при этом заболевании. Их нужно пить в достаточном объеме, поскольку они способствуют улучшению переваривания пищи. Но надо знать, что полезны не все напитки. К примеру, от соков в пакетах надо отказаться, поскольку в их составе имеются опасные для здоровья красители и добавки, а еще в них слишком много сахара. А вот свежевыдавленные соки, в частности, овощные, можно пить.
При низкой кислотности надо пить капустный, ананасовый, вишневый, яблочный соки, разбавляя их кипяченной водой в соотношении 1:1. Картофельный и морковный соки принесут пользу при высокой кислотности, и принимать их надо на тощий желудок.

Особого внимания заслуживает капустный сок. Этот чудесный напиток лечит и гастрит, и язву желудка. Пить его надо на протяжении месяца, а то и двух(в зависимости от состояния) трижды в день за 1 час до еды по 50 г.
Целебным напитком является и картофельный сок. Он быстро снимает боли и нежелательные ощущения при обострении. Пить его надо тоже длительно, в течение одного-двух месяцев трижды в день перед едой. Картофель надо брать красных сортов, хорошо вымыть и вместе с кожурой пропустить через соковыжималку. Употреблять только свежевыжатый сок.
При выборе чая предпочтительность надо отдавать мяте, шиповнику, душице, липе и зеленому чаю.
При этом следует помнить, что чересчур горячие чаи при гастрите пить нельзя. Черный чай лучше не употреблять совсем или, если пить, то заваривать слабо.
Если вы любите кисель, то покупку маленьких брусочков, продающихся в магазинах и издающих аромат красителей надо отклонить. Вместо них надо купить картофельный крахмал и приготовить кисель с сухофруктами. Также хорош овсяный кисель. Он устраняет изжогу, боли, рези, тошноту, обволакивая стенки желудка и улучшая переваривание пищи.
Пользительным при гастрите является йогурт, но только свежий и без красителей. Лучше делать его дома, используя закваску, купленную в аптеках.
Полезны и ряженка с кефиром, но только для тех, у кого снижена кислотность. При обострении гастрита от этих продуктов надо отказаться.
Молоко при низкой кислотности желательно не пить, но его можно подливать в чай и готовить молочные каши. А вот при высокой кислотности молоко очень полезно. Оно сводит на нет пагубное влияние желудочного сока и устраняет изжогу.
Не оказывает негативного воздействия на желудок и какао, поэтому его можно пить при гастрите (на воде либо на молоке, не пить чересчур горячим).
К минеральным водам надо относиться с осторожностью, учитывая кислотность, пить нужно не газированную воду. При высокой кислотности надо употреблять щелочную минеральную воду, например, Боржоми 1 стакан за час до приема пищи.
При низкой кислотности пить полстакана холодной воды за четверть часа до приема пищи. Можно взять Ессентуки-4 или Феодосия.
6Запрещенные продукты
Разберемся, что нельзя кушать при гастрите и составим список этих продуктов и напитков.
Сразу же исключить алкоголь. Он усложняет течение болезни, ведет к более тяжелому недугу — язве желудка.
Водка — первый враг при гастрите. О ней придется забыть, если не хотите иметь язву. Некоторые считают, что вино более безобидный напиток, чем водка, будто бы в небольших дозах оно полезно, расширяет сосуды. Возможно, но не при данном заболевании. Единственный алкоголь, который изредка можно позволить — нефильтрованное пиво. Хмель и солод очень благотворно воздействуют на систему пищеварения. Но без фанатизма, вполне достаточно выпивать одну кружку пива в месяц.

Относительно продуктов надо убрать из рациона все соленое, копченое, сало, шашлык, пельмени, сосиски, колбасу. От употребления двух последних надо и здоровым людям отказаться, поскольку они напичканы консервантами и опасными добавками.
При гастрите, независимо от кислотности, противопоказаны чернослив, курага, лук, чеснок, перец (горький и сладкий). Они оказывают негативное действие на слизистую оболочку, поэтому использовать их надо в незначительных количествах в заправках к супам или в приправах.
Надо отказаться от мороженного и сгущенки. Они чересчур жирные и сладкие, а это вызывает раздражение слизистой желудка. Следует исключить очень вредный продукт — майонез. Он сам может вызвать заболевание даже у здоровых людей.
Противопоказан при этом недуге и виноград. У больных с низкой кислотностью он вызывает брожение, а при высокой — еще больше увеличивает кислотность. Придется отказаться и от селедки под шубой, и от оливье. При гастритах — это непозволительные блюда.
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Под запретом такие сладости, как вафли, конфеты, пряники и шоколад. Изюм тоже надо исключить, поскольку он слишком долго переваривается, а это может вызвать нарушение пищеварения. Как и любые сухофрукты его не рекомендуют.
Видео удалено.| Видео (кликните для воспроизведения). |
Теперь вы знаете, что нельзя есть при гастрите. Придерживаясь рекомендаций врача, с гастритом можно жить без особых проблем. Надо только помнить, что при этом заболевании правильное питание — норма жизни.
|
Осложнения язвенной болезни желудка: симптомы и признаки язвы желудка, лечение |
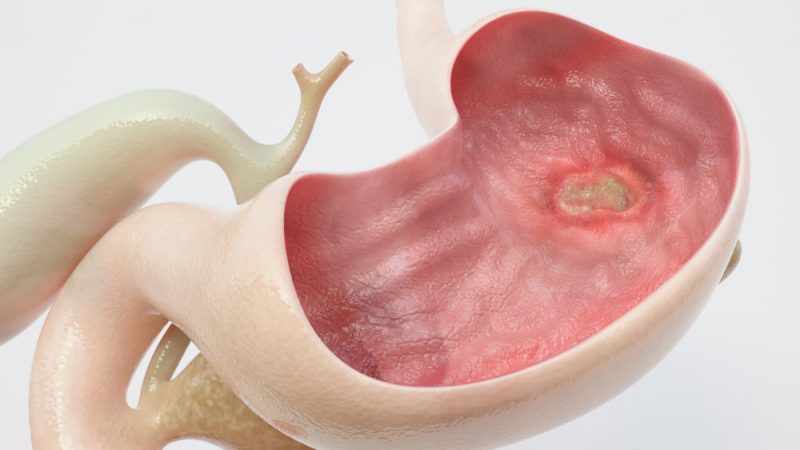
Язва желудка
Острые боли в области желудка, тошнота и рвота – эти проявления сопровождают различные заболевания органов пищеварения. И, пожалуй, самым опасным из них, если не принимать во внимание злокачественные опухоли, следует считать язвенную болезнь желудка (ЯБЖ). Это заболевание нередко грозит летальным исходом и требует немало усилий по лечению, а также пересмотра образа жизни со стороны пациента.
Описание болезни
Желудок – это основной орган пищеварительной системы человека, где пища, поступившая из ротовой полости, подвергается первичной химической переработке и подготавливается к процессу всасывания необходимых для организма веществ – белков, жиров и углеводов в тонком кишечнике. Задачу по переработке пищевого комка берет на себя чрезвычайно едкая жидкость – желудочный сок. Он состоит из нескольких ферментов, но главный компонент его – соляная кислота.
Основной причиной того, что желудочный сок не начинает переваривать сам желудок, являются защитные свойства слизистой оболочки желудка, выстилающей стенки данного органа. Однако если целостность слизистой оболочки по какой-либо причине оказывается нарушенной, то кислота начинает разъедать нижележащий слой стенок желудка – мышечный.
Подобный процесс приводит к нарушению целостности стенки и появлению образования, которое называется язвой. Однако в данном случае следует четко разделять желудочные язвы и эрозии, которые также могут возникать на поверхности стенок желудка. Хотя в большинстве случаев предшественниками язвы являются именно эрозии. При эрозиях наблюдается повреждение слизистой оболочки желудка, однако сам мышечный слой стенок не затрагивается. Эрозии обычно самостоятельно затягиваются в течение нескольких дней и не приводят к повреждению стенок органа. Язва также может затягиваться, но в подобном случае на поверхности стенок остается рубец. Если этого не происходит, то язва переходит в хроническую форму. В других же случаях язва может приводить к разрушению участка стенки желудка.
ЯБЖ, в отличие от гастрита, не сопровождается значительными вариациями такого параметра, как кислотность желудочного сока. В большинстве случаев кислотность при язве находится в пределах нормы или же незначительно повышена. При пониженной кислотности желудочные язвы не могут образовываться, в отличие от гастрита, который может наблюдаться и в подобных условиях.
Распространение заболевания
ЯБЖ – преимущественно мужской недуг. Женщины страдают им в несколько раз реже, однако случаев заболевания женщин с каждым годом становится все больше. Также большинство заболевших (80%) – это люди 20-50 лет. Тем не менее, язвенную болезнь можно встретить и у лиц более молодого возраста. Примерно 1% заболевших – дети, 8% – подростки, а остальные – люди пожилого возраста. По различным данным ЯБЖ обнаруживается у 5-15% людей. В России этот показатель равен 10%. Городские жители болеют в 5 раз чаще сельских. ЯБЖ встречается несколько реже язвы двенадцатиперстной кишки. В последние годы наблюдается рост относительного количества заболевших во всем мире.
Разновидности болезни
Язвенную болезнь часто классифицируют в зависимости от того, какой отдел желудка она поражает – кардию, центральную часть желудка (тело), антральный или пилорический отделы. Также в желудке может находиться либо одно-единственное изъязвление, либо несколько. Размеры язвы желудка могут варьироваться от нескольких миллиметров до нескольких сантиметров. Малой язвой считается образование, имеющее диаметр менее 5 мм, средней – 5-20 мм, большой – 20-30 мм, гигантской – более 30 мм.
ЯБЖ – преимущественно хроническое заболевание, у которого могут быть периоды обострений и более длительные периоды ремиссий. Во время ремиссий размеры язвы желудка уменьшаются, при обострении – увеличиваются.
Причины
ЯБЖ – полиэтиологическое заболевание. А это значит, что у недуга, как правило, нет одной-единственной первопричины, сказывается сочетание сразу несколько неблагоприятных факторов.
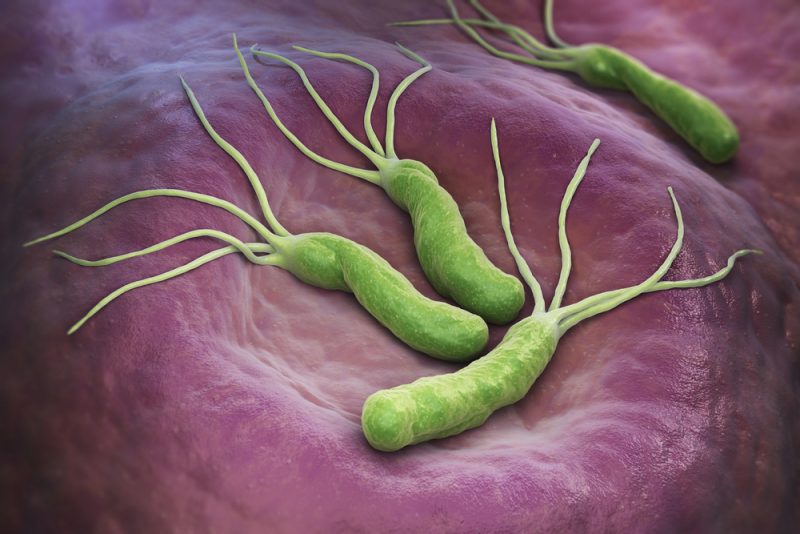
Один из факторов, вызывающих язвенную болезнь, был открыт относительно недавно. Им является условно-патогенный микроорганизм – бактерия хеликобактер пилори, обитающая на слизистой оболочке желудка. Бактерия может легко передаваться от одного человека к другому – при поцелуе, через общие столовые приборы и немытую посуду.
Источник, из которого бактерия получает энергию – определенные химические реакции, происходящие в желудке. По до сих пор не выясненным полностью причинам бактерия в определенный момент начинает вести себя агрессивно, образует колонии на слизистой оболочке желудка, меняет состав желудочного сока и в итоге разрушает ткани слизистой оболочки, обычно на небольшом его участке. Подобным образом образуются многие язвы желудка, однако, далеко не все. По крайней мере, лишь примерно 40% случаев данной болезни достоверно считаются ассоциированными с бактериальной инфекцией.
Следовательно, нельзя сбрасывать со счетов и другие факторы, приводящие к болезни:
- сильные стрессы;
- депрессии;
- злоупотребление медикаментами или их прием в больших количествах (глюкокортикостероиды, антациды, нестероидные противовоспалительные препараты, антибиотики, цитостатики, гипотензивные средства);
- иммунодефицитные состояния (СПИД, прием иммунодепрессантов);
- неправильная диета или привычки питания (употребление слишком холодной или горячей пищи, нерегулярная еда);
- наследственные факторы;
- тяжелые соматические болезни (туберкулез, гепатит, сахарный диабет, цирроз, панкреатит, болезнь Крона);
- травмы желудка;
- воздействие других органов на желудок;
- массивные ожоги и обморожения, шоковые состояния;
- хронический алкоголизм;
- злоупотребление кофе и прочих кофеинсодержащими напитками;
- табакокурение;
- прочие заболевания желудка (гастрит, дуоденально-гастральный рефлюкс).
У людей с первой группой крови риск образования язвы желудка на 40% выше, чем у остальных. Риск развития болезни, возникающей в результате приема противовоспалительных препаратов, значительно увеличивается после 65 лет. Не исключено возникновение язв и в результате проникновения в желудок неперевариваемых инородных тел.
Симптомы язвенной болезни
Основной симптом язвы желудка – это боль. Боль в желудке может иметь резкий и острый характер или же быть относительно слабой. Возникновение болевых ощущений обычно связано с приемом пищи. Время появления симптома зависит от расположения язвы. Если она находится близ пищеводного сфинктера (в кардии), то боль возникает почти сразу же после еды, спустя 20-30 минут. Если в средней части органа (теле желудка), то спустя примерно час. Язвы пилорического канала (нижней части желудка) так же, как и аналогичные образования в двенадцатиперстной кишке, дают о себе знать посредством боли спустя 2-3 ч после еды. В некоторых случаях могут наблюдаться и так называемые голодные боли, то есть, боли натощак. Иногда боль может усиливаться при физической нагрузке, приеме алкоголя.
При болях, сопровождающих язвенную болезнь, помогают прикладывание грелки к больному месту, питье молока, прием антацидов, ингибиторов протонной помпы, спазмолитиков.
Интенсивность болей в желудке и наличие прочих признаков также зависит от расположения язвы. При поражении кардии боль обычно имеет небольшую интенсивность, сопровождается отрыжкой и изжогой. Если образование находится в теле желудка, боли имеют среднюю интенсивность, однако при обострении усиливаются. Тошнота возникает часто, рвота – редкое явление.
При поражении антрального отдела боли возникают в ночные и вечерние часы. При этом часто появляются такие признаки, как отрыжка и изжога. Если расположение язвы –пилорический канал, то боль имеет интенсивный характер. Она появляется приступами, причем продолжительность приступа может составлять до 40 мин. Другие проявления, характерные для данной локализации – длительная изжога, повышенное слюноотделение.
Локализация боли также может быть разной в зависимости от локализации язвы. При поражении тела желудка боль наблюдается с левой стороны туловища, в подложечной области, при поражении пилорического отдела – с правой. При поражении кардии боль наблюдается очень высоко, почти в области груди, у мечевидного отростка и может отдавать в сердце.
Примерные характеристики болей в желудке в зависимости от расположения язвы
| Место образования язвы в желудке | Среднее время от окончания еды до начала болей в желудке, мин | Интенсивность болей в желудке | Локализация боли |
| кардиальный отдел | 20-30 | небольшая | верхняя часть эпигастральной области, область мечевидного отростка |
| центральная часть | 60 | средняя | левая сторона эпигастральной области |
| антральный отдел и пилорический канал | 120-180 | интенсивная | правая сторона эпигастральной области |
Места, в которые может иррадировать боль:
- левая половина груди,
- поясница,
- позвоночник,
- лопатка,
- правое подвздошье,
- правое подреберье.
Иногда боль от язвы можно спутать с болью при стенокардии.
Примерно в 20% случаев боли отсутствуют и болезнь проявляется другими признаками.
Прочие распространенные негативные явления при болезни – тяжесть в животе после еды, тошнота, изжога, снижение аппетита, отрыжка, боль при надавливании на область желудка и рвота. Рвота чаще всего происходит в момент сильной боли и приносит больному облегчение. Изжога – это чувство жжения в надчревной области. Наблюдается у 80% пациентов, как правило, после еды.
При обострении заболевания может наблюдаться рвота с кровью, выглядящая как кофейная гуща. Это очень опасный признак, свидетельствующий о желудочном кровотечении. При интенсивных кровотечениях у больного может падать давление, увеличиваться пульс, появляться слабость и спутанность сознания.
Обострения заболевания чаще всего встречаются в осенне-зимний период.
Заболевание нередко сопровождается нарушениями стула. Чаще всего, это запоры. Их испытывает примерно половина больных. Также могут наблюдаться обложенность языка белым налетом, метеоризм, неприятный запах изо рта, повышенное слюноотделение.
Неприятные проявления, свойственные для болезни, нередко приводят к психологическому снижению аппетита и, как следствие, к потере веса.
У женщин заболевание обычно протекает легче, чем у мужчин. Возможно, этот фактор связан с защитным действием женских гормонов.
Диагностика
В начале диагностического процесса больного осматривает врач-гастроэнтеролог. Симптоматика, прежде всего, локализация, интенсивность и время появления болей, могут позволить специалисту с высокой степенью вероятности утверждать, что речь идет о язвенной болезни желудка. Тем не менее, для окончательной постановки диагноза необходимо пройти ряд процедур. Самой информативной из них является эндоскопический метод – ФЭГДС (фиброэзофагогастродуоденоскопия). Процедура заключается во введении в пищевод больного специального волокна с установленной на его конце камерой, при помощи которой врач может рассмотреть внутренние поверхности пищевода, желудка и двенадцатиперстной кишки, подтвердив или опровергнув диагноз ЯБЖ.
Если предположение о диагнозе ЯБЖ подтверждается, то производится определение количество язв, их размеры, расположение, степень развития. При необходимости врач может взять для анализа микроскопический кусочек тканей стенки желудка. ФЭГДС информативна в подавляющем большинстве случаев (95%). Разумеется, для проведения ФЭГДС больной должен соблюдать несколько условий – ничего не есть и не пить за несколько часов до исследования.
Менее информативным, однако, до сих пор используемым, является метод рентгенографии желудка с контрастным веществом. Его точность при постановке диагноза составляет примерно 70%. Метод может проводиться в тех случаях, когда ФЭГДС по каким-то причинам противопоказана. При рентгенологическом исследовании изъязвление желудка может быть видно в виде небольшой ниши в толще стенки.
Для выявления уровня кислотности желудка применяется внутрижелудочная рН-метрия.
Прочие методы при постановке диагноза имеют вспомогательное значение. В частности, УЗИ применяется для выявления сопутствующих заболеваний органов пищеварения, например, поджелудочной железы, печени и желчного пузыря.
Также при подозрении на язвенную болезнь желудка делаются анализы крови и мочи. О воспалительных процессах в организме обычно свидетельствует снижение количества эритроцитов и одновременное повышение СОЭ. Сдается также анализ кала на скрытую кровь. Наличие крови в кале свидетельствует о кровотечениях в ЖКТ. Определение наличия хеликобактер пилори (от чего во многом зависит стратегия лечения) может проводиться как с помощью анализа крови, так и с помощью дыхательных методов.
Лечение
Еще не так давно основным способом лечения язвенной болезни желудка была хирургическая операция. Однако в настоящее время, когда разработаны многие прогрессивные препараты, лечение болезни осуществляется чаще всего консервативным способом.
Итак, какие же препараты используют врачи-гастроэнтерологи для лечения язвы? В том случае, если у больного обнаружена бактерия хеликобактер пилори, то всякое лечение будет бессмысленно до тех пор, пока она не будет уничтожена. Для борьбы с бактериями используются различные типы антибиотиков (тетрациклин, амоксициллин, кларитромицин, метронидазол). Лечение антибиотиками осуществляют по схеме, предписанной врачом.
Однако далеко не всегда причиной язвы бывает бактериальная инфекция. И даже если это так, то при лечении без дополнительных препаратов не обойтись. Поскольку в большинстве случаев развитие заболевания происходит в условиях повышенной кислотности желудочного сока, то основной задачей гастроэнтеролога является снижение уровня кислотности до приемлемого уровня. Эту функцию способны выполнять следующие классы препаратов:
- антациды,
- блокаторы гистаминных рецепторов,
- ингибиторы протонного насоса.
Слово «антациды» составлено из двух частей «анти» (против) и «ацидус» (кислота). Эти термины хорошо объясняют принцип действия данных препаратов. Большинство из них –щелочные вещества, которые вступают в реакцию с соляной кислотой и нейтрализуют ее. Достоинство антацидов – высокая скорость действия. Они начинают работать сразу же после приема, поэтому их можно принимать для купирования острых приступов язвы. Однако и недостатков у антацидов хватает. Самый главный из них – это сопротивление со стороны желудка такому фактору, как защелачивание его внутренней среды. Секреторные клетки начинают вырабатывать еще больше кислоты, и в результате кратковременное снижение кислотности сменяется его повышением. Именно по этой причине язвенную болезнь в настоящее время редко лечат исключительно антацидами. Обычно прием данных препаратов сочетается с приемом препаратов других типов. Наиболее часто использующиеся средства класса антацидов – Фосфалюгель, Альмагель, Маалокс.
Более современными средствами для лечения заболевания являются такие классы препаратов, как блокаторы гистаминовых H2-рецепторов и ингибиторы протонного насоса. Блокаторы гистаминовых рецепторов, такие, как ранитидин, воздействуют на особые клетки в слизистой оболочки желудка, стимулирующие выработку кислоты. Еще тоньше действуют ингибиторы протонного насоса. Они прерывают химический цикл производства соляной кислоты в желудке, блокируя транспорт входящих в ее состав ионов водорода (протонов). Ингибиторы протонного насоса, такие, как омепразол и рабепразол считаются наиболее совершенными препаратами из тех, что влияют на кислотность и назначаются чаще всего.
Другие классы препаратов, применяющихся при лечении ЯБЖ
| Тип вещества | Принцип действия | Примеры |
| Обволакивающие вещества | Защита стенки желудка, а также поверхность язвы от воздействия агрессивных компонентов желудочного сока | висмута трикалия дицитрат |
| Седативные средства, антидепрессанты и транквилизаторы | снижение уровня стрессов при желудочных язвах, обусловленных данным фактором | диазепам, экстракт валерианы, амитриптилин |
| Витамины | Ускорение восстановительных процессов в тканях желудочных стенок | пантенол |
| Прокинетики | Ускорение продвижения пищевого комка по желудку, нейтрализация рвотного рефлекса | метоклопрамид |
| Спазмолитики и холиноблокаторы | Снятие спазмов мышц желудка и примыкающих к нему сфинктеров | дротаверин, скополамин |
| Энтеросорбенты | Впитывание содержимого желудка и ЖКТ, в первую очередь, токсинов | энтеросгель, активированный уголь |
| Пробиотики | Восстановление микрофлоры кишечника, препятствование возникновения вызванных болезнью запоров | Линекс, Бифиформ |
Иногда для снятия боли могут применяться и препараты из группы НПВП (ибупрофен, метамизол натрия). Однако принимать их следует осторожно, после назначения врача, так как их побочным явлением может быть усиление желудочных кровотечений.
Прочие методы лечения включают физиотерапию (микроволновое воздействие, электрофорез) и лечебную физкультуру. Но самым важным методом, позволяющим остановить прогрессирование заболевания, является диета.
Во время обострения болезни противопоказана какая-либо еда. В период ремиссий больному также необходимо соблюдать ряд ограничений в рационе. Противопоказаны острые, соленые, жареные копченые продукты, консервы, жирные сорта мяса, газированная вода, фаст-фуд, кислые овощи и фрукты (цитрусовые, клюква). Не рекомендуются также овощи с грубой клетчаткой (капуста). Пищу следует употреблять лишь в вареном виде. Питаться следует как можно более часто – 5-6 раз в день. Недопустимо питаться всухомятку, на бегу, плохо пережевывать пищу.
Хирургическое лечение
Если консервативное лечение, проводимое в течение трех лет и более, не приводит к улучшению состояния, то единственным выходом становится хирургическая операция. Она состоит либо в резекции части органа, пораженного патологическим процессом, либо в ушивании краев язвы. Также операция показана в случае тяжелых кровотечений, прободения язвы.
Существует и еще один тип операции – удаление ответвления блуждающего нерва, принимающего участие в процессе секреции желудочного сока (ваготомия). Эта операция снижает кислотность желудочной среды и способствует самостоятельному заживлению стенок органа.
Осложнения язвенной болезни желудка
ЯБЖ опасна не сама по себе и не теми нарушениями пищеварения, которые она вызывает, а своими осложнениями. Осложнения во многих случаях могут приводить к летальному исходу. К числу наиболее опасных осложнений относятся:
- массивные кровотечения,
- прободение язвы,
- малигнизация (превращение язвы в злокачественную опухоль).
Массивные кровотечения являются одним из основных факторов, ответственным за смерть людей, страдающих болезнью. Они встречаются у 20% больных ЯБЖ. При кровотечениях у больных наблюдаются признаки анемии, рвота с кровью, черный стул. Падение артериального давления, вызванное обескровливанием, может привести к коллапсу, шоку и смерти. Поэтому при признаках внутреннего кровотечения больного необходимо немедленно доставить в больницу.
Другое опасное осложнение – разрушение стенки. Сравнительно удачным вариантом в данном случае может быть такой, когда за стенкой желудка окажется какой-либо другой орган. Чаще всего это поджелудочная железа. Соляная кислота начнет разъедать этот орган, в результате чего развивается острый панкреатит.
Также при прободении язвенных образований могут быть затронуты кишечник, желчный пузырь, малый сальник, печень
Однако нередко бывает так, что содержимое желудка просто выливается в брюшину и у человека развивается острый перитонит, сопровождающийся сильнейшими болями и повышением температуры. Поводом для такого развития событий может быть физическое напряжение, прием алкоголя. Перитонит также грозит больному летальным исходом, а без немедленной врачебной помощи он неизбежен.
Еще одно опасное осложнение – стеноз привратника желудка. Так называется сфинктер, который отделяет желудок от первого отдела тонкого кишечника – двенадцатиперстной кишки. Стеноз привратника всегда является осложнением пилорической язвы. Сужение привратника приводит к застою пищи в желудке, а в конечном итоге – к непроходимости пилорического канала. Лечение тяжелой формы стеноза всегда хирургическое.
Также к числу опасных осложнений относятся злокачественные опухоли. Тем не менее, опухоль на месте язвы развивается реже, чем это принято считать – всего лишь в 3% случаев. Однако риск возникновения онкологических новообразований у больных с ЯБЖ в несколько раз повышен по сравнению с остальным населением.
Больным ЯБЖ требуется пожизненное наблюдение. Они должны примерно каждые полгода сдавать тест на хеликобактер пилори.
Диагноз: Язвенная болезнь желудка – это…
Итак, подведем некоторые итоги. Что же такое ЯБЖ, какого поведения она требует поведения от пациента? Разумеется, это серьезная болезнь, и в некоторых случаях она грозит смертью. В этом надо отдавать себе отчет. Однако данная болезнь – отнюдь не приговор, а повод заняться ее лечением и пересмотреть свой образ жизни и привычки питания. Следует помнить, что язвы часто развиваются на фоне стрессов и прочих недомоганий, поэтому необходимо укреплять нервную систему и здоровье в целом. При серьезном подходе победа над недугом вполне возможна.
|
Дисбактериоз кишечника чем лечить - Мои статьи - Каталог статей - Скажите, доктор? |
Дисбактериоз кишечника. Чем лечить?
Пожалуй, каждый интересовался вопросом что такое дисбактериоз кишечника, чем лечить это недомогание. Настолько актуальна эта проблема. Все знают - здесь будет уместн ым пропить пробиотики - курс бифидобактерий и лактобактерий (Бифиформ или Линекс), но что лучше и какова разница мало кто понимает. Так какое же средство выбрать, если "на лицо" дисбактериоз кишечника, чем лечить? Когда пропить курс бактерий, во время антибиотикотерапии или после? Сначала определимся с терминами.
Дисбактериоз – это дисбаланс, нарушение равновесия микрофлоры кишечника. Чаще может возникнуть после приёма антибиотиков из-за гибели полезных бактерий. Симптомы: вспучивание, спазмы, поносы, запоры.
Пробиотики - синоним – эубиотики – это живые биокультуры, обитатели кишечника (бифидобактерии, лактобациллы). Бифидобактерии живут в толстом кишечнике, а лактобациллы в тонком. Бывают в жидком или сухом состоянии. Жидкие не подвергались сушке, обычно назначаются детям. Препараты пробиотики обычно содержат живые бактерии + питательную среду для них, а также для большего эффекта могут содержать витамины, иммуноглобулины, аминокислоты, молочную кислоту.
Пребиотики – входящие в состав обычной пищи стимуляторы роста полезной микрофлоры кишечника. Имеют свойство не перевариваться, не усваиваться организмом человека, но, однако совершать своё благотворное действие. Проще – это пища пробиотиков (лакто и бифидоактерии).
Идея лечить с помощью бактерий посетила микробиологов уже давно. На сегодняшний день на основе живых бактерий а также продуктов их метаболизма разработано и выпущено множество лекарств. Основное их действие - противодиарейное, противомикробное.
Условно все эти лекарства можно разбить на несколько подгрупп:
- Пребиотики
- Пробиотики – антагонисты
- Многокомпонентные пробиотики
- Комбинированные пробиотики
- Пробиотики содержащие лишь один вид бактерий (либо бифидо, либо лакто либо кишечную палочку)
- Пробиотики содержащие пробиотик + пребиотик
- Препараты, не содержащие живые бактерии, но содержащие продукты их обмена веществ
Пребиотики
Как было сказано выше, пребиотики – это питательная среда для пробиотиков (бифидо и лактобактерии). Эта субстанция переваривается не ЖКТ человека, но пищеварительным трактом бактерий. В процессе переработки образуются полезные вещества - молочная кислота, уксусная, перекись водорода, бутират, ацетат и ряд других кислот. Эти кислоты действуют губительно на микробов, их размножение становится невозможным. Слизистая оболочка кишечника обновляется, клетки делятся быстрее, образуется крепкий интактный защитный от вредных микроорганизмов слой, сквозь который не так-то легко пройти микробам.
Пребиотики поддерживают кислотность кишечника. В кислой среде микробам сложно выжить, с чем связано их антибактериальное действие. Эти вещества улучшают продвижение пищевого комка по кишечнику, стимулируя его перистальтику. Одним из самых эффективных пребиотиков является Лактулоза. Её называют «золотым стандартом» в лечении печени и дисбактериоза кишечника.
К ним относятся:
- Инулин
- Лактулоза
- Фруктозо-олигосахариды (ФОС)
- Лактитол
- Галакто-олигосахариды (ГОС)
- Клетчатка
(ФОС) – фруктозо-олигосахариды не образуют сахаров, поэтому это вещество безобидно для диабетиков, грудных детей. При покупке препарата диабетику стоит учитывать этот момент.
Пребиотики содержат следующие продукты: молоко, кефир, крупы, хлеб, хлопья кукурузные, репчатый лук, чеснок, горох, фасоль, бананы.
К ним относятся следующие препараты:
Дюфалак и Нормазе используют при запорах с целью размягчения каловых масс. Лактофильтрум – это пребиотик + энтеросорбент, который впитывает в себя токсины, выводя их из кишечника.
Пробиотики – антагонисты
Бактерии-антагонисты не являются жителями человеческого кишечника в норме, однако принимая их внутрь удается подавить рост микробов, вызвавших инфекцию. Совершая свою работу в течение суток, такие бактерии полностью покидают кишечник. Следующие антагонисты применяют при кишечных инфекциях.
К ним относятся:
Многокомпонентные пробиотики
Это пробиотики при дисбактериозе в составе которых несколько видов полезных бактерий. Помимо лактобацилл и бифидобактерий могут входить ещё подавляющие рост микробов энтерококки, кефирные грибки. Как правило, это эффективные средства, наносящие удар по вредоносным бактериям.
К ним относятся:
Комбинированные пробиотики
Имеют комбинированный состав. Содержат живые бактерии а также вещества для обеспечения их жизнедеятельности (защиты) в виде иммуноглобулинов, лизоцима.
К ним относятся:
Пробиотики, содержащие лишь один вид бактерий
Данные препараты содержат строго какой-то один вид бактерий, будь то лактобациллы, бифидобактерии или кишечные палочки. Их применяют при недостаточном количестве тех или иных бактерий в кишечнике. Для того чтобы выявить дефицит бактерий обычно сдают анализ кала на дисбактериоз кишечника.
К ним относятся:
- Колибактерин
- Биовестин
- Бифидумбактерин
- Наринэ
- Лактобакт
- Примадофилус
- Ацилакт
Пробиотики, содержащие пробиотик + пребиотик
Препараты данной подгруппы также очень эффективны при лечении дисбактериоза кишечника, потому что содержат пребиотик и пробиотики. А, следовательно, подходят именно больше для восстановления микрофлоры кишечника после курса антибиотикотерапии, когда необходимо подлечить слизистую кишечника, нарастить защитный слой слизи в нём, заселить кишечник бифидо и лактобактериями.
К ним относятся:
Препараты, не содержащие живые бактерии, но содержащие продукты их обмена веществ
К ним относятся препараты для лечения дисбактериоза, применяемые, как правило, при диарее, сбоях кишечника, неправильном питании, некоторых кишечных инфекциях. А также могут быть назначены перед приёмом уже непосредственно пробиотика, чтобы создать благоприятную «почву» для заселения полезными бактериями.
К ним относятся:
Что лучше выбрать?
Препаратов много, но что же выбрать? Организм конечно через некоторое время сам сможет восстановить микрофлору, однако когда имеют место неприятные симптомы дисбактериоза кишечника меры лучше принять сразу. Принципы подбора пробиотика при дисбактериозе следующие.
Для того чтобы успокоить разбушевавшуюся бурю в кишечнике во время кишечной инфекции (понос) лучше взять Энтерол или Бактисубтил (2 – 4 дня) вместе с другими препаратами.
А вот прежде чем лечить дисбактериоза кишечника, следует сдать анализ кала на дисбактериоз. Если не хватает в анализе лактобацилл, то назначают пробиотики, содержащие только лактобактерии. Если нехватка бифидобактерий соответственно пробиотики с бифидобактериями. Ну а если недостаток самой кишечной палочки назначают Колибактерин, содержащий именно полезную кишечную палочку. Кстати причиной безуспешного лечения пробиотиками может как раз таки выступать эта причина – нехватка кишечной палочки. Но назначать Колибактерин должен врач только после подтверждённого дефицита этой палочки.
При кандидозе влагалища (молочница) следует отдать предпочтение таким препаратам как Биовестин, Бифидумбактерин, Пробиформ. Они помогут восполнить недостаток бифидобактерий.
Пропивать пробиотики лучше не только после лечения антибиотиками, но и вовремя лечения одновременно с ними. Это поможет выйти организму с наименьшими потерями из болезни.
Вывод:
Каждый организм индивидуален поэтому стоит это учитывать прежде чем лечить дисбактериоза кишечника. Споры о «лучшем лекарстве» будут всегда. Для того чтобы объективно оценить работу кишечника, назначить правильное лечение лучше обратиться к гастроэнтерологу, сдать анализ кала на дисбактериоз. Возможно, врач назначит лечение после анализа в несколько этапов, к примеру, вначале назначит препараты с содержанием продуктов обмена веществ бактерий, затем пробиотик, или же одновременно то и другое, подберёт многокомпонентный пробиотик при неэффективности предыдущего лечения.
Главное найти причину чтобы устранить её. К примеру, когда не хватает кишечной палочки мало полезно пить лакто и бифидобактерии, место обитания которых как раз на тех самых кишечных палочках. Ведь бактерии попросту будут погибать. Поэтому анализ кала на дисбактериоз является залогом для успешного лечения.
|
Что нельзя есть утром натощак и перед сном |
Что нельзя есть утром натощак и перед сном
В данной статье мы приводим список продуктов, употребление которых на «пустой» желудок с утра или перед сном вредят вашему здоровью.

Какие же продукты нельзя есть натощак
- Бутерброд с колбасой
Является одним из худших вариантов, поскольку снабжает организм большим количеством жиров и калорий. В бутерброде нет практически ничего полезного. Если же Вы привыкли к бутербродам и не хотите от них отказываться, то нужно сделать бутерброд полезным и питательным, заменив батон на цельнозерновой хлеб, а колбасу на сыр, и другие малокалорийные начинки. - Мясные изделия - колбасы, сосиски, копчености, бекон, паштет
В этом году Всемирная Организация Здравоохранения сравнила риски для здоровья, возникающие при употреблении переработанного мяса, с опасностью, исходящей от курения сигарет. Эксперты отметили, что переработанное мясо значительно повышает риск заболевания раком кишечника и рекомендовали ограничить употребление подобных продуктов до 50 граммов в сутки. Если вы не хотите заработать псориаз или экзему, то лучше выберите на завтрак что-то более полезное, чем сосиски или колбасу. - Апельсины
Принимая на голодный желудок, могут спровоцировать аллергию и гастрит. Если вы предпочитаете выпить стакан свежевыжатого апельсинового сока с утра, позавтракайте перед этим овсянкой. - Бананы
Употребление бананов натощак увеличивает риск развития сердечнососудистых заболеваний. В бананах содержится много магния, а при приеме на пустой желудок, он может нарушить кальциево-магниевый баланс организма. - Сырые овощи
Такие овощи как огурцы, капуста, паприка могут вызвать раздражение слизистой желудка из-за содержания в них кислот. Также это может привести к язвам и гастритам. - Холодные напитки
Усложняют запуск пищеварения с утра, лучше выпить слегка теплые. - Сладости
После пробуждения поджелудочная железа не в состоянии вырабатывать нужное количество инсулина для расщепления сахара. Это провоцирует увеличение сахара в крови. А также, сахар является кислотообразующим продуктом, способным нарушить кислотно-щелочной баланс. - Кофе
Тем, кто любит выпить с утра чашечку кофе на голодный желудок, стоить задуматься о замене своего утреннего «ритуала». Кофе натощак раздражает слизистую оболочку желудка, тем самым способствует выработке излишнего желудочного сока, что приводит к гастриту. - Чеснок, консервы и копчености
Еще стоит упомянуть о вреде употребления чеснока на голодный желудок, он вызывает гастроспазм. А также всевозможные консервы и копчености, которые не стоит вообще употреблять, а не только на завтрак.
ТОП 10 продуктов для завтрака
- Вода
За ночь человек с дыханием, потом и походами в туалет теряет до 1 литра воды. Организму обязательно нужно восполнить запасы воды, жизненно необходимой для обмена веществ. Поэтому не начинайте утро без одного-двух стаканов воды. Уже через 15 минут вы почувствуете заряд бодрости и аппетит, так организм сигнализирует, что он получил что нужно и готов к завтраку. - Яйца
Источник белка, а также витамина А, железа. Благодаря белку яйца дают чувство сытости и позволяют употреблять меньше калорий в течение дня. В то же время яйца - недорогой продукт, который можно легко приготовить. - Каши
Основной источник углеводов, содержат значительное количество микроэлементов, полезных органических кислот. Каши легко усваиваются, надолго избавляют от голода. Сложные углеводы, содержащиеся в крупах, при раздельном питании дают необходимое количество энергии и при этом совсем не оказывают плохого влияния на фигуру (даже наоборот). - Цельнозерновой хлеб (ржаной)
Ржаной хлеб, как и крупы, содержит большое количество углеводов, он также помогает оставаться сытым дольше. В отличие от батона, в ржаном хлебе много витаминов и микроэлементов. - Сыр . Содержит белок и кальций. Хорошо сочетается с кислыми фруктами, помидорами, овощами. Многие блюда для завтрака включают сыр.
- Йогурт, кефир
Содержит белок и кальций. Способствует нормализации пищеварения, повышает иммунитет, устойчивость к стрессам. - Куриное мясо
Источник белка. При этом практически не содержит жиров и углеводов. Употребление вареного куриного мяса сделает завтрак сытным и безопасным для фигуры. - Мед
О пользе меда для организма известно, пожалуй, каждому. Мед часто встречается в рецептах завтраков в сочетании с творогом, мюсли, кашами, тостами, блинами. Содержащаяся в меде фруктоза снабжает углеводами (энергией), антисептики помогают бороться с вирусами и бактериями.
Вода на завтрак
Перед завтраком натощак полезно пить чистую воду или травяной чай. Употребление воды до еды должно стать обязательной полезной привычкой. Это касается не только завтрака, но и всех приемов пищи. Дневной прием жидкости начните утром: выпейте натощак стакан теплой воды. В течение дня старайтесь пить воду через равные промежутки времени. Выпивайте по стакану воды перед приемом пищи, а во время и после еды старайтесь не пить, поскольку это способствует отложению жира.
Что нельзя есть на ночь
Для начала пару слов о том, почему не рекомендуется, есть на ночь. Ночью, во время сна, процесс пищеварения замедляется, поэтому пища, попавшая в желудок незадолго до сна, остается там почти непереваренная до самого утра, попросту там гниет. Утром, желудок должен это все переварить, но сделать это после пробуждения оказывается для него не просто.



В итоге образуются токсины, которые всасываются в кровь. Отсюда возникает вялость, ослабление иммунитета, лишний вес.
Какие продукты особенно вредны на ночь

- Снэки
Чипсы, поп-корн, крекер, хлопья — в них большое содержание химических веществ и высокая калорийность. А как мы уже знаем, большое количество калорий на ночь противопоказано. - Мясо, рыба и другая белковая пища
Белковые продукты животного происхождения насыщают очень быстро даже при небольших дозах. Хоть подобная еда на ночь и не отразится на вашем лишнем весе, но будет долго перевариваться, даже в режиме бодрствования этот процесс занимает около 4 часов. Поэтому, если вы ляжете спать, не успев ее переварить то, она будет лежать мертвым грузом у вас в желудке и разлагаться. - Хлебобулочные и мучные изделия
Данные продукты быстро перевариваются и не задерживаются в желудке. Но вызывают резкий скачок сахара в крови и выброс инсулина в кровь. А так как в этот момент ваша активность на минимальном уровне то, все съеденные калории отложатся в жир. - Шоколад
Поедание шоколада на ночь имеет тот же эффект, что и мучные изделия, излишки откладываются на ваших проблемных местах. - Орехи и сухофрукты
Они, несомненно, очень полезны. Но в то же время орехи очень калорийны, а сухофрукты содержат фруктозу, по сути тот же сахар. Сможете ли вы вовремя остановиться, начав их есть? - Кофе
Полагаем многие понимают о недопустимости приема кофе перед сном. Даже небольшое количество кофеина взывает нарушение сна. Стоит избегать потребления кофе за несколько часов до сна. - Алкоголь
Возможно, кому-то он может помочь заснуть. Но вот только качество сна будет низким. Частые пробуждения, головная боль, кошмары.
Как быть?
Что же теперь делать спросите вы, если есть нельзя, а очень хочется? Не нужно впадать из крайности в крайность. Ведь длительные паузы голодания дают сигнал организму для отложения запасов, к тому же сон на голодный желудок чреват бессонницей.
Вас спасет легкий ужин за три часа до сна. Овощные салаты с обезжиренным творогом, стакан молока, кусочек крекера или сыра.

Но что делать, если вы хотите что-то съесть незадолго до сна? Выход есть, выбирайте продукты с отрицательной калорийностью:
- Яблоки
Содержат волокна нормализующие работу желудочно-кишечного тракта, снижают уровень холестерина, способствуют похудению. Но если есть проблемы с желудком, могут вызывать газообразования. - Цитрусовые
Рекомендуются не более одного апельсина, мандарина. Содержат много витамина С и клетчатки, которые отвечают за хорошее пищеварение. Также противопоказан при заболеваниях желудка. - Сельдерей
Низкокалорийный продукт, содержит много клетчатки. Можно употреблять в виде салата с морковью или как фреш. Но сельдерей противопоказан при беременности, во время кормления грудью, варикозном расширении вен и при болезнях желудка. - Камбала
Быстро и легко усваивается за счет содержания белков с хорошо сбалансированным аминокислотным составом. Мало калорий, много витаминов и других полезных элементов. - Кефир
Легко усваиваемый продукт благотворно влияет на кишечник. Содержит много кальция, этот микроэлемент хорошо усваивается в темноте, ночью во время сна. Кефир обладает успокаивающим эффектом, можно пить в качестве легкой профилактики бессонницы. Не злоупотребляйте при повышенной кислотности желудка. - Свекла
Низкокалорийный продукт. Рекомендуется принимать как салат с растительным маслом. Сжигает жир и не позволяет жировой клетке обрастать кровеносными сосудами, а значит не давать ей жить. Также регулирует моторику кишечника, нормализует кишечную флору, чистит организм от шлаков и токсинов. Противопоказания — заболевания почек, острые воспалительные процессы в желудке. - Банан
Можно не более одного перед сном, поможет уснуть. Благодаря аминокислоте триптофан содержащейся в бананах, благотворно влияет на нервную систему. Противопоказан при повышенном сахаре в крови. Незрелые бананы вызывают газообразование.
Также в небольших количествах можно куриную грудку, хлебцы, овсяную кашу на воде, одну печеную картофелину, горсть сухофруктов. Теплое молоко с медом подарят вам хороший сон, а чашка зеленого чая с молоком утолит чувство голода.
Уважаемые читатели!
Спасибо, что читаете наш блог! Получайте самые интересные публикации раз в месяц оформив подписку. Новым читателям предлагаем попробовать нашу воду бесплатно, при первом заказе выберите 12 бутылок (2 упаковки) минеральной воды BioVita или питьевой воды Stelmas. Операторы свяжутся с Вами и уточнят детали. Тел. 8 (800) 100-15-15
* Акция для Москвы, МО, Санкт-петербурга, ЛО
|
Язва желудка: лечение молоком и соками |
News.ua
Язва желудка: лечение молоком и соками
 Язва желудка: лечение молоком и соками
Язва желудка: лечение молоком и соками
Один из вариантов нетрадиционного лечения язвенной болезни – лечение молоком и соками. Его редко используется самостоятельно, чаще в сочетании с фитотерапией, диетотерапией, лечебной физкультурой и массажем.
Козье молоко помогает при таком неприятном проявлении язвенной болезни, как отрыжка. Надо ежедневно выпивать по 1/2 л козьего молока после еды утром, в обед и вечером перед сном.
Смесь топленого молока и морковного сока (50 мл свежевыжатого морковного сока развести в 100 мл топленого молока) следует принимать утром за 1 ч до завтрака в течение 8 недель.
Для нормализации кислотности желудочного сока полезно за 1 ч до каждого приема пищи принимать по 200 мл теплого молока, размешав в нем 1 ст. л. липового меда.
Настойка прополиса с молоком: 40 г сухого прополиса залить 100 мл 70%-ного спирта, настоять в течение 3—4 дней. Затем смесь взболтать и профильтровать. Добавить спирта с таким расчетом, чтобы получился 4%-ный раствор прополиса. Принимать по 20 капель, запивая 200 мл молока, 3 раза в день за 90 мин до еды.
Лечение язвы желудка соками
Сок моркови — 10 частей, сок шпината — 6 частей. Общее количество в сутки 450 мл. Принимать за 1 ч до еды 3 раза в день.
Сок моркови — 10, сок свеклы, сок огурца — по 3 части. Общее количество 450 мл в сутки. Принимать за 1 ч до еды 3—4 раза в день.
Сок моркови — 500 мл в сутки. Принимать за 1 ч до еды 3 раза в день.
Сок белокочанной капусты — 300 мл в сутки. Принимать за 30 мин до еды 3 раза в день по 100 мл.
Сок сельдерея — 200 мл в сутки. Принимать за 30 мин до еды 3 раза в день.
|
Язвенная болезнь желудка: причины заболевания, методы лечения и профилактики |
Язвенная болезнь желудка: причины заболевания, методы лечения и профилактики



Популярное
Главная → Здоровье → Симптомы и лечение → Язвенная болезнь желудка: причины заболевания, методы лечения и профилактики
Что такое язва желудка
Наш желудок — это мышечный мешок, в котором присутствуют едкие желудочные соки из смеси пищеварительных ферментов и соляной кислоты. Мышцы перемешивают попавшую в желудок пищу, а желудочный сок убивает микробов и расщепляет еду на составляющие, которые потом частично всасываются в кишечнике. От самопереваривания орган защищает слизь, которую выделяет внутренняя выстилка желудка — слизистая.
При язвенной болезни на слизистой оболочке желудка или двенадцатиперстной кишки появляются воспалённые участки . А поскольку воспалённая оболочка выделяет меньше слизи, чем нужно для защиты, соляная кислота и ферменты начинают разъедать стенки желудка. В результате человек чувствует тупую или жгучую боль, которая может возникнуть в области между пупком и грудиной.
Три факта о язвенной болезни
- Язвенная болезнь встречается часто: по некоторым данным , заболеть рискуют 11–14% мужчин и 8–11% женщин. Только в США ежегодно выявляют 500 000 новых случаев, а более 4 миллионов пациентов повторно обращаются в больницы с рецидивами заболевания.
- Язвы двенадцатиперстной кишки возникают в четыре раза чаще , чем язвы желудка.
- Сегодня у мужчин и у женщин язвенная болезнь встречаются примерно с одинаковой частотой, хотя в начале XX века болезнь считалась преимущественно «мужской».
Почему возникает язвенная болезнь
1. Заражение бактерией Helicobacter pylori (H.pylori)
Попадая в желудок, бактерия начинает вырабатывать вещества, которые повреждают слизистую. В ответ на вторжение клетки организма человека могут запустить иммунный ответ. Если это происходит, начинается воспаление. Это может привести к расстройству желудка, гастриту, язвенной болезни и даже увеличить вероятность развития рака желудка.
При этом у большинства людей, заразившихся H.pylori, проблем не возникает — за тысячелетия эволюции организм человека приспособился нейтрализовывать вред, который бактерия может причинить слизистым. Механизм сдерживания даёт сбой только у некоторых людей, причём точные причины, из-за которых бактерия выходит из-под контроля, пока неизвестны.
По статистике, язвенной болезнью заболевает около 1% носителей H.pylori — это в 6–10 раз выше, чем у незаражённых людей. А если учесть, что бактерия живёт примерно у половины населения земного шара, получается, что шанс заполучить язвенную болезнь из-за бактерий есть у каждого двухсотого человека в мире.
2. Нестероидные противовоспалительные средства (НПВС)
Сергей Вялов
Главная подлость таких препаратов заключается в том, что они немного обезболивают желудок, и язва в нём может не давать никаких симптомов. Но позже риск получить опасное осложнение — кровотечение — повышается.
Тем, кто не имеет серьёзных проблем со здоровьем, требующих постоянного приёма обезболивающих и противовоспалительных, нужно помнить о жаропонижающих — они относятся к той же группе лекарств. Проблема в желудке может возникнуть, если вы в течение длительнго времени сбиваете температуру при помощи таблеток.
- старше 70 лет,
- принимающие несколько безрецептурных обезболивающих одновременно,
- с одним или несколькими хроническими заболеваниями — например с диабетом и сердечно-сосудистыми болезнями, и те, кто раньше страдал язвенной болезнью,
- курящие и употребляющие алкоголь.
Есть и ещё одна причина развития язвенной болезни — синдром Золлингера-Эллисона , при котором на стенке двенадцатиперстной кишки образуется множество крохотных опухолей — гастрином, выделяющих большое количество кислот, постепенно растворяющих стенку кишки. К счастью, болезнь очень редкая — встречается у одного человека на миллион. Ситается, что риск развития заболевания связан с генетической предрасположенностью.
Сергей Вялов
Как понять, что у вас язвенная болезнь
- начинается между приёмами пищи или ночью,
- прекращается, если поесть или принять антацидный препарат,
- длится от нескольких минут до нескольких часов,
- появляется и исчезает на несколько дней или даже недель.
Иногда при язвенной болезни портится аппетит, появляется кислая отрыжка и тошнота, кровь в кале (чёрный стул). Может возникнуть рвота, происходит снижение веса.
Даже если симптомы слабые, нужно как можно скорее обратиться к врачу. Тянуть нельзя — если не лечиться, болезнь будет постепенно усиливаться и могут возникнуть осложнения : кровотечения из язв или даже прободение язвы (в стенке желудка появится отверстие). В этой ситуации требуется операция.
Сергей Вялов
Если долго не идти к врачу, в конце концов организм перестаёт сигнализировать, желудок теряет чувствительность и симптомы пропадают. А «немое» воспаление остаётся и продолжает прожигать стенку желудка. Такое случается, если человек терпит, злоупотребляет алкоголем или на фоне сильного стресса.
Как ставят диагноз
Затем нужно выяснить, какая именно причина спровоцировала язву. Для этого врач:
- осмотрит вас и расспросит, как вы себя чувствуете, — нужно рассказать обо всех неприятных симптомах и ощущениях;
- выяснит, какие лекарства вы принимаете, — очень важно упомянуть все обезболивающие препараты, так как это позволит исключить реакцию на нестероидные обезболивающие;
- назначит обследования и анализы. Чаще всего применяют уреазный дыхательный тест либо назначают анализы крови или кала — это позволяет выявить H.pylori.
4 мифа о язвенной болезни
- Язвенную болезнь вызывает острая пища. На самом деле это не может спровоцировать болезнь, но острые блюда способны усилить симптомы, если болезнь уже началась.
- Болеют только пожилые люди. Риск заболеть язвенной болезнью есть в любом возрасте: воспаление слизистой желудка может начаться уже с 5, а кишечника — с 15 лет.
- Язвенную болезнь можно вылечить антацидными препаратами. Антациды — лекарства, нейтрализующие кислотность желудочного сока (перед применением нужно проконсультироваться со специалистом). Это хорошее средство первой помощи, которое может облегчить симптомы, но восстановить слизистую желудка и кишечника эти препараты не способны.
- При язве помогают народные средства и молоко. В зарубежных и в российских клинических рекомендациях по лечению язвенной болезни нет ни барсучьего жира, ни «желудочных» БАД, ни отвара из подорожника, ни натуральных растительных масел, ни молока. Надеяться, что эти средства заживят язву, не нужно.
Как лечат язвенную болезнь
- подбирают антибиотики — чтобы избавиться от H.pylori, если удалось её обнаружить;
- назначают лекарства, подавляющие производство кислоты в желудке (ингибиторы протонной помпы или антациды), — эти препараты не используются для лечения, но их можно применять для облегчения симптомов не более двух недель (перед применением необходимо проконсультироваться с врачом);
- рекомендуют прекратить либо приостановить приём нестероидных противовоспалительных препаратов — даже если язвенная болезнь не связана с этими лекарствами, они могут усиливать неприятные симптомы. В некоторых случаях доктор может назначить другие обезболивающие на замену.
Облегчить состояние поможет соблюдение некоторых рекомендаций : например временный отказ от острой еды и алкогольных напитков. Однако рекомендации по образу жизни зависят от того, где именно находится язва, поэтому следует обсудить их с лечащим врачом. В среднем для полного заживления язвы нужно две недели, но некоторым людям приходится принимать лекарства дольше — месяц-полтора.
|
Способ лечения язвы желудка и двенадцатиперстной кишки |
Способ лечения язвы желудка и двенадцатиперстной кишки
Номер патента: 1736512


Текст
СОЮЗ СОВЕТСКИХСОЦИАЛИСТИЧЕСКИХРЕСПУБЛИК 736512 А 51)5 А 6 РЕТЕНИЯ адемия им, С,Л. Загуаборов ельные реальных язв гипербари- , 1985, 2, с,(,Ь СЛ см срмин 2 в 3 - 4.осуще 5 - 10 мВт/ чение 3 - 4 вом сеансСпосо 0 см в те- количестояния 0,5 за в недел им обравляют след Сеанс леренние часы (медикации,лазера и прина грудную кхания и на ука чения проводят 9 - 11 ч) после ста Включают сет бора "Гармония летку накладыва зательный пале натощак в утндартной преевое питание Л", больному ют датчик дыц прикрепляют боту прибора о контрольной ГОСУДАРСТВЕННЫЙ КОМИТЕТПО ИЗОБРЕТЕНИЯМ И ОТКРЫТИЯПРИ ГКНТ СССР ОПИСАНИЕ К АВТОРСКОМУ СВИДЕТЕЛЬСТВ(56) Корин В.В. и др. Сравнитзультаты лечения гастродуоденнизкоэнеогетическим лазером ической оксигенацией Тер. архи 47-49,(54) СПОСОБ ЛЕЧЕНИЯ ЯЗВЫ ЖЕЛУДКА И ДВ ЕНАДЦАТИ ПЕР СТНОЙ КИШ КИ (57) Изобретение относится к медицине, конкретно к гастроэнтерологии и к способам воздействия лечения язвы желудка и 12-перстной кишки путем гастроэнтерологии и к способам воздействия лазерным излучением, синхронизированным по мощности с ритмами пульса и дыхания, Цель - ускорение заживления язвенных поражений, Сеанс лазеротерапии проводят Изобретение относится к медицине, в частности гастроэнтерологии, и может быть использовано для лечения обострений язвенной болезни.Цель изобретения - ускорение заживления язвенных поражений,Цель достигается тем, что согласно способу лазерное воздействие синхронизируют с ритмами пульса и дыхания, с увеличением максимальной мощности облучения в фазу систолы и вдоха с глубиной модуляции 30 Д, при этом воздействуют излучением длиной волны 940 нм, мощностью натощак в утренние часы (9 - 11 ч) после стандартной премедикации, Включают сетевое питание лазера и прибора "Гармония Л," больному на грудную клетку накладывают датчик дыхания и на указательный палец прикрепляют датчик пульса, при этом работу прибора "Гармония" контролируют по контрольной лампе и амперметру, больного укладывают на операционный стол и проводят эндоскопическое исследование по общепринятой методике эндоскопом "О угпрцз" с торцовым расположением оптики. Кварцевый световод от источника (лазера) проводят через биопсийный канал до выступления его из канала на 0,2 - 0,5 мм, Облучение краев язвы производят круговыми движениями с расстояния 0,5 - 1,0 см в течение 3 - 4 мин длиной волны 940 нм, мощностью 5-100 мВт/см, 2 - 3 раза в неделю2количеством сеансов 3 - 4. Лазерное воздействие синхронизируют с ритмами пульса и дыхания, при этом увеличивают максимальную мощность облучения в фазу систолы и вдоха с глубиной модуляции 30%,датчик пульса, При этом р "Гармония" контролируют и1736512 45 50 Составитель Ю.ЕсилевскийТехред У.Моргентал Корректор Т,Палий Редактор М.Бандура Заказ 1845 Тираж ПодписноеВНИИПИ Государственного комитета по изобретениям и открытиям при ГКНТ СССР113035. Москва, Ж, Раушская наб 4/5 Производственно-издательский комбинат "Патент", г, Ужгород, ул.Гагарина, 101 лампе и амперметру. Больного укладывают на операционный стол и проводят экдоскопическое исследование по общепринятой методике эндоскопом "Сц ущроз" с торцовым расположением оптики, Кварцевый световод от источника (лазера) проводят через биопсийный канал до выступления его из канала на 0,2 - 0,5 мм. Облучение краев язвы производят круговыми движениями с расстояния 0,5 - 1 см в течение 3 - 4 мин.Воздействие производят лазером с излучением на длине волны 940 нм с помощью прибора "Гармония", С помощью данного прибора "Гармония-Л" лазерный вариант) сигналы с датчиков пульса и дыхания пациента модулируют несущую частоту 10 Гц и суммарный сигнал с глубиной модуляции по пульсу (30) и дыханию (ЗО/) с задержкой О 2 с и управляют через питание лазера ингенсивностью лазерного облучения. При этом работу датчиков и прибора (выходного ока питания лазера) контролируют по световым и звуковым индикаторам. Таймер прибора не используют в связи с малым сроком облучения,После завершения сеанса извлекают сначала сетовод, затем эндоскоп снимают датчики пульса и дыхания, выключают питание лазера и прибора "Гармония-Л".Средние сроки рубцевания язвы желудка 11,7 +. 2,1 дня (3,5 + 0,7 сеанса) и язвы 12-перстной кишки 13,5 ч 1,4 дня 3 + О,З сеанса), купирования болевого синдрома 1 - 3 сеанса.П р и м е р, Больной К-ев А,Л., 33 лет. поступил в клинику 26,10,89 с диагнозом; язвенная болезнь 12-перстной кишки в стадии обострения, Жалобы на боли в эпигастрии голодного характера, изжогу, При ЭГДС от 24.10,89 выявлена язва луковицы 12- перстной кишки размерами 0,7 х 1,1 см, явления катарального бульбита, рубцовоя звен ная деформация луковицы. 27.10,89 начат курс лазеротерапии с использованием прибора "Гармония", Сеанс лазеротерапии проводили натощак в утренние часы(9 - 11 ч) после стандартной премедикации.5 Включили сетевое питание лазера и прибора "Гармония-Л", Больному на груднуюклетку наложили датчик дыхания и на указательный палец прикрепили датчик пульса,при этом работу прибора "Гармония" конт 10 ролировали по контрольной лампе и амперметру. Больного уложили на операционныйстол и провели эндоскопическое исследование по общепринятой методике эндоскопом"О угпроз" с торцов м расположением оп 15 тики. Кварцевый световод от источника лазера) провели через биопсийный канал довыступления его из канала на 0,2-0,5 мм,Облучение краев язвы производили круговыми движениями с расстояния 0,5 см в20 течение 3 мин. После завершения сеансаизвлекли сначала световод, затем эндоскоп,сняли датчики пульса и дыхания, выключилипитание лазера и прибора "Гармония-Л".После второго сеанса болевой синдром был25 полностью купирован. Всего проведено 3 сеанса, при ЭДГС от 14.11.89 отмечено рубцевание язвы,Формула изобретения1. Способ лечения язвы желудка и двеЗО надцатиперстной кишки путем воздействиялазерного облучения, о т л и ч а ю щ и й с ятем, что, с целью ускорения заживления язвенных поражений, лазерное воздействиесинхронизируют с ритмами. пульса и дыха 35 ния, при этом увеличивают максимальнуюмощность облучения в фазу систолы и вдохас глубиной модуляции 30%,2, Способ по п 1, о т л и ч а ю щ и й с ятем, что воздействуют лазерным излучени 40 ем длиной волны 940 нм, мощностью 5-100мВт/см с расстояния 0,5 - 1,0 см в течение23 - 4 мин 2 - 3 раза в неделю количествомсеансов 3-4,
Заявка
МОСКОВСКАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ ИМ. И. М. СЕЧЕНОВА
РАПОПОРТ СЕМЕН ИСААКОВИЧ, РАСУЛОВ МАГОМЕТ ИСЛАМОВИЧ, ЗАГУСКИН СЕРГЕЙ ЛЬВОВИЧ, МАЛИНОВСКАЯ НАДЕЖДА КОНСТАНТИНОВНА, НАБОРОВ ИВАН ВАЛЕРЬЕВИЧ
МПК / Метки
Код ссылки
Прибор для получения нагретого воздуха для дыхания больным
Номер патента: 35329
. каким-либо источником тепла.На чертеже прибор изображен в горизонтальном разрезе. К электровентилятору 3 с историком 4 и выключателем 5 присоединяется придаток 1, внутри ко торого располагается ряд конических змеевиков 2 с протекающей внутри нихгорячей водой горячим воздухом или паром. Циркулирующая по этим змеевикам вода поступает из подогревательнойг коробки 10, снабженной нагревательным электрореостатом 11. Из коробки вода посредством насосного приспособления 9 поступает в змеевики по трубкам 7с регулирующими вентилями 8, позволяющими включать или выключать любой из змеевиков. Отдельные змеевики могут соединяться и с резервуарами лекарственных препаратов и снабжаться по своим спиралям отверстиями, через которые могут.
Манометрический прибор для исследования механизма фотосинтеза и дыхания растений
Номер патента: 221413
. управления при этом сигнале выключает нагреватель 4 и открывает кран б, через который в ванну начинает поступать холодная вода. Температура воды в ванне понижается, и контакты термометра 3 опять размыкаются, вызывая срабатывание блока управления, который прекращает доступ в ванну холодной воды и включает нагреватель 4.Таким образом, температура воды в ванне-термостате колеблется около заданного значения. Благодаря принудительному охлаждению и нагреванию воды в ванне-термостате тепловая инерция всей системы значительно уменьшается. Следовательно, температура в ванне не успевает значительно отклониться от заданного 4 значения при воздействии таких внешних факторов, как, например, включение или выключение интенсивного освещения, При такой.
Прибор для определения интенсивности фотосинтеза и дыхания растений
Номер патента: 423429
. подсоединения дегазаторов 20 и 21 к вакуумному насосу 1.Прибор работает следующим образом.Вакуумный насос 1 просасывает воздух с определенной и постоянной скоростью по двум каналам, В первом канале воздух проходит через листовую камеру (в работе может использоваться как камера-домик для всего растения, так и камера-прищипка для части листа) с исследуемым растением и поступает в поглотитель 7, наполненный щелочью 5. В поглотитель 8 второго канала поступает атмосферный воздух 3, забираемый вблизи камеры с растением. Таким образом, в оба поглотителя, которые и являются дифференциальным поглотительным блоком 4, будет поступать воздух с разным содержанием углекислого газа, причем разница в содержании СО будет определяться интенсивностью.
Способ регистрации артериального пульса и частоты дыхания и устройство для доплеровской локации
Номер патента: 2000080
. пропускания по соответствующим каналам (0,1 - 0,7 Гц, 1,0 - 3,0 Гц и 4.0-10,0 Гц), что обеспечивает стабильное и надежное выделение из отраженного сигнала. содержащего фоновый сигнал большой амплитуды и частоты, близкой к нулю, и слабый сигнал с боковыми частотамИ, равными частотам модулирующих процессов, информацию о дыхании. пульсе и перемещениях исследуемого объекта, а наличие формирователя временного интервала позволяет регистрировать в фиксированном интервале времени число импульсов, соответствующих сердечному и дыхательному ритму.частоты, передающую антенну 17 и приемнуО антенну 18. Устройство снабжено трехканальным фильтром 7, блоком 8 индикациис формирователем 9 временного интервала,которые аналогичны элементам.
Способ лечения язвы двенадцатиперстной кишки
Номер патента: 1063400
. анастомоз сшиванием аборального края проксимального разреза с оральным краем дистального разреза и орального края проксим аль ного разреза с аборальным краем дистального разреза послойными швами.Способ осуществляют следующим образом.После мобилизации двенадцатиперстной кишки по Кохеру двумя поперечными разрезами рассекают ее переднюю стенку выше и ниже язвенного дефекта задней стенки, а если язва расположена в области привратника,то оральный поперечный разрез производят на стенке желудка. Из этих разрезов тщательно осматривают заднюю стенку кишки и при подтверждении диагноза (обнаружении язвы указанной локализации) переднюю стенку между двумя поперечными разрезами 3-4 кетгутовыми сквозными матрацными швами подшивают к задней.
|
Катаральный гастрит: причины, симптомы, диагностика, лечение, профилактика |
Катаральный гастрит: причины заболевания, основные симптомы, лечение и профилактика

Представляет собой острое воспалительное поражение слизистой желудка, вызванное однократным воздействием различных повреждающих факторов, например, бактериальных, алиментарных, вирусных, химических и температурных.
Причины
Причинами катарального гастрита могут являться самые разнообразные агрессивные факторы, такие как бактерии, вирусы, нарушение питания, медикаментозные средства, химические и термические воздействия. В большинстве случаев развитие катарального гастрита вызывают алиментарные факторы – систематическое переедание, употребление очень горячей или, наоборот, слишком холодной, острой или экстрактивной пищи, трудноперевариваемых продуктов и газированных напитков. Возникновению катарального гастрита способствуют инфекционные возбудители и отравления бактериальными токсинами.
Из инфекционных агентов возбудителями катарального гастрита чаще всего являютсяH.pylori, H.heilmanii, стафилококки, стрептококки, клостридии и кишечная палочка. Пищевые токсикоинфекции, злоупотребление алкоголем приводят к ослаблению местного иммунитета и активации флоры (чаще всего хеликобактерной), в результате чего в антральном отделе желудка начинается бурное размножение бактерий, которые затем колонизируют и другие отделы.
Триггерами воспаления может являться прием некоторых медикаментов, таких как нестероидные противовоспалительные средства, антибиотики, стероидные гормоны, наркотические анальгетики.
Симптомы
В случае алиментарной этиологии катарального гастрита, симптоматика проявляется через несколько часов после погрешностей в питании. У пациента появляется общее недомогание, чувство распирания и тяжести в эпигастрии, повышенное слюноотделение, тошнота и горький привкус во рту. Выявляется снижение аппетита, пациенты отказываются от еды. Возможно развитие спазматических болей в области желудка, сопровождающихся усилением тошноты, головокружением, общей слабостью. С течением времени появляется рвота пищей, съеденной несколько часов назад. В рвотных массах выявляют слизь и примесь желчи. Рвотные позывы сопровождаются выраженной слабостью, бледностью кожных покровов, артериальной гипотонией и тахикардией, дрожанием конечностей. На высоте приступа часто развивается диарея.
У больных определяется обложенность языка белым или грязно-желтым налетом, сухость слизистой рта или повышенное слюноотделение, неприятный запах изо рта. Обращает на себя внимание вздутие живота и болезненность в эпигастральной области. В первые часы заболевания кислотность желудочного сока повышается, однако затем на фоне спазма привратника развивается атония желудка, ингибируется деятельность фундальных желез, кислотность прогрессивно снижается.
В случае развития катарального гастрита на фоне пищевой токсикоинфекции, клиника сходна с алиментарным гастритом, однако характеризуется изнуряющей рвотой и диареей, гипертермией. Вследствие длительной обильной рвоты развиваются выраженные водно-электролитные нарушения, которые могут приводить к судорогам в икроножных мышцах
Диагностика
В большинстве случаев диагностика катарального гастрита не представляет трудностей для гастроэнтеролога. Постановка диагноза происходит на основании факта погрешностей в диете, приеме медикаментов или продуктов, способствующих аллергии, в анамнезе, сочетающиеся с характерной клиникой. Для подтверждения диагноза требуется проведение клинического и биохимического анализа крови, исследования кала на скрытую кровь, бактериологического и токсикологического исследования рвотных масс.
Лечение
Для успешного лечения следует исключить действие этиологического фактора, который привел к развитию заболевания. Больному назначается диетотерапия включающая в себя лечебное голодание в течение суток, затем назначается щадящее питание.
При повышенной кислотности желудочного сока рекомендованы ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов, антациды и гастропротекторы. Если во время бактериологических исследований обнаруживается специфическая флора, назначается антибактериальная, противовирусная или противогрибковая терапия. Может потребоваться применение симптоматических средств, таких как анальгетики, спазмолитики, прокинетики. В тяжелых случаях показано проведение инфузионной терапии для восполнения жидкости и восстановления электролитного баланса.
Профилактика
Профилактика катарального гастрита заключается в соблюдении правил здорового питания, отказе от алкоголя и курения, рациональном приеме медикаментов, лечении фоновой патологии.
|
Симптомы язвы желудка, схемы лечения, препараты, Медпрайс |
Язва желудка – хроническая болезнь с частыми рецидивами, при котором на слизистой желудка появляются язвы, которые проявляются и в подслизистом слое. Периоды обострения сменяются ремиссией.
Примерно 15 процентов жителей развитых стран страдают от язвенной болезни. В последнее время увеличилось и количество женщин, подверженных заболеванию, хотя изначально считали, что язва – преимущественно мужское заболевание. Язва желудка может появиться после 30 лет, а риск заболеть сохраняется до пятидесятилетнего возраста.
Виды язв
Язвы желудка различают по ряду факторов:
- По числу поражений язвы бывают одиночными и множественными.
- В зависимости от размера язвенного поражения болезнь подразделяют на малые (до 0,5 см), средние (до 1,9 см), большие (2,0 – 2,9 см) и гигантские (больше 3 см).
- По стадиям развития:
- Активная
- Стадия заживления
- Период рубцевания с образованием рубца
- Ремиссия
- В зависимости от места образования такие виды заболевания:
- Язва тела желудка
- Язва субкардиальной части
- Кардиальной части
- Антрального отдела
- Пилорического отдела
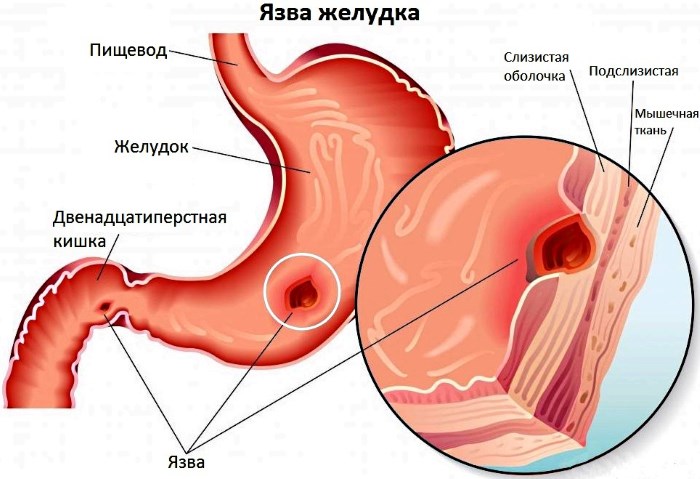
 Причины возникновения
Причины возникновения
Существует ряд причин, которые могут вызвать язву. Это может быть общее состояние организма и определенные внешние факторы.
- После приема лекарств . Это одна из наиболее популярных причин возникновения язвы. Долгий прием нестероидных противовоспалительных препаратов (аспирина, диклофенака, ибупрофена), кортикостероидов (преднизола, бетаметазона), препаратов калия (аспаркам, панангин), антигипертензивных средств (резерпин) и цитостатиков (фторурацил, имуран) может привести к язве желудка.
- Инфицирование Хеликобактер пилори – наиболее частая причина болезни. Эта бактерия вызывает язвенную болезнь почти в 70 процентах случаев. Заразиться можно от больного человека или носителя инфекции. Бактерия передается через слюну, посуду, зараженную воду, от матери к плоду и через нестерильные медицинские инструменты.
- Острые заболевания («стрессовые язвы»). Вызвать болезнь может сильное обморожение, ожог, сепсис, любой вид шока или травмы.
- Неблагоприятные социальные факторы: постоянный стресс, нарушение режима питания, финансовое благополучие, вредные привычки (курение, алкоголь), отрицательные эмоции.
- В виде осложнения других хронических заболеваний . К ним относятся: болезнь Крона, сахарный диабет, рак легких, цирроз печени и хронический гепатит, сифилис, целиакия, хроническая форма бронхита, панкреатит, саркоидоз, туберкулез, почечная недостаточность (хроническая) и гепарпаратиреоз.
Симптомы язвы
Признаки язвы желудка очень разнообразные. Их интенсивность зависит от локализации и размеров повреждения, стадии заболевания, возраста пациента и наличия осложнений.
Главным симптомом язвы желудка является боль. Она имеет характерные особенности:
- Время возникновения боли зависит от места расположения повреждения. Болевые ощущения через несколько часов после приема пищи свидетельствуют о язвенной болезни в теле или кардии желудка. Поздняя боль говорит о том, что очаг заболевания расположен в привратнике. Также при язве могут возникать голодные боли (появляются до еды) и ночные болезненные ощущения, которые чаще всего появляются во второй половине ночи.
- Боль может усиливаться и затихать в зависимости от хода воспаления
- Болезненные ощущения могут иметь любой характер: тянущий, режущий, острый, тупой или колющий.
- Интенсивность тоже может быть разной: от легкого дискомфорта до нестерпимых спазмов.
- Локализация боли зачастую в эпигастрии, за грудиной, в левой руке или в левой части грудины, может появляться и в спине. В редких случаях при язве боль появляется в правом подреберье, малом тазу и пояснице.
- Болезненные ощущения проходят после приема антацидов и антисекреторных препаратов.
- Обостряется весной и осенью.
У двадцати процентов пациентов развитие язвы не сопровождается болью. Такая тенденция более характерна для пациентов преклонного возраста или при наличии сахарного диабета.
Существуют и другие признаки язвенной болезни:
- Тошнота и рвота из-за неправильной моторики желудка. Рвота зачастую появляется через несколько часов после еды и вызывает чувство облегчения.
- Жжение в надчеревной области ( изжога ). Возникает по причине попадание желудочного сока в пищевод.
- Нарушение аппетита . Возникает в следствие нарушения моторики органов пищеварения или по психологическим причинам, когда человек осознанно отказывается от еды из-за болевых ощущений.
- Быстрое насыщение и чувство тяжести после приема пищи.
- Вздутие живота.
- Сильная отрыжка возникает из-за резкого выброса желудочного сока в ротовую полость. Приобретает кислый или горький привкус. При язвенной болезни появляется из-за нарушений работы кардиального сфинктера.
- Запоры (отсутствие дефекации более двух суток) из-за повышенного выделения соляной кислоты и задержки еды в желудке.
Методы диагностики
Врачи ставят диагноз не только по жалобам пациента, но и на основе анализа симптомов. Для точного определения болезни проводят несколько исследований.
Нарушение целостности стенок желудка можно обнаружить одним из следующих способов:
- Результаты общего анализа крови покажут низкое содержание эритроцитов и гемоглобина, а также повышенное СОЭ.
- Рентген желудка с контрастом считается устаревшей методикой. Пациент выпивает специальный контрастный состав, а врач-рентгенолог отслеживает перемещение жидкости по органам пищеварения. Отсутствие контраста в определенном месте свидетельствует о наличии язвенного поражения.
- Фиброэзофагогастродуоденоскопия (ФЭГДС). Ее проводят с помощью тонкой резиновой трубки с камерой на конце, который вводят в пищевод. Этот метод позволяет не только увидеть состояние желудка, но и провести биопсию его тканей.
- рН-метрия и мониторинг желудочного сока – не слишком распространенная методика, так как она болезненная. Однако, данный метод обследования позволяет определить степень агрессивности желудочного сока к слизистой.
Чтобы выявить бактерию хеликобактер, проводят другие исследования:
- Анализ кала на наличие антигена бактерии. Также применяется для оценки эффективности лечения.
- Радионуклидный урезанный дыхательный тест. Его суть состоит в том, что болезнетворный микроорганизм выделяет мочевину, которая выходит с воздухом через ротовую полость. Это полностью безопасное обследование: больному достаточно подышать в специальную емкость.
- Серологическое обследование позволяет обнаружить антитела к бактерии в крови.
- Быстрый урезанный тест проводят после фиброгастроскопии. Кусочек слизистой оболочки желудка проверяют специальным индикатором на наличие бактерии.
Возможные осложнения
Язва в желудке может спровоцировать некоторые осложнения, которые несут опасность для жизни пациента.
Перфорация стенок органов
Содержимое желудка в данном случае попадает в другие органы или брюшную полость. Появляется примерно в восьми процентах случаев. Перфорация может быть вызвана интенсивными физическими нагрузками, злоупотребление жирной или острой пищей и алкоголем. Осложнение может иметь все признаки перитонита (симптомы интоксикации, сильная слабость и боль в животе).
Обнаружить перфорацию можно при проведении рентгена брюшины в вертикальном положении.
Пенетрация
Представляет собой разрушение стенок органа, при котором нижняя часть язвы состоит из близлежащего органа. Чаще всего низом язвы становится поджелудочная железа. Постоянное воздействие желудочного сока приводит к острому панкреатиту. Основные симптомы: резкая боль в брюшной полости, повышение температуры и альфа-амилазы в крови.
Кровотечение
Разрушение сосуда может вызвать внутреннее кровотечение. Это довольно распространенное осложнение, которое сопровождается кровавой рвотой и другими признаками сильной потери крови. Характерная рвота (так называемая «кофейная гуща») получила свое название из-за крови, которая попадает в пищевод и под действием желудочного сока становится темной и зернистой. Кровотечение также может выражаться в необычном цвете стула. Он становится черным также от контакта крови с соляной кислотой (см. причины кровотечения из заднего прохода). Но в данном случае важно учитывать, что прием некоторых лекарств и употребление в пищу определенных продуктов может стать причиной черного кала (см. причины кала черного цвета). Внутреннее кровотечение также выражается в бледности кожных покровов, низком давлении, одышке, повышенной потливости и нарушении сердечного ритма. Несвоевременное лечение кровотечения может привести к летальному исходу.
Малигнизация
Процесс, при котором язва превращается в злокачественную опухоль, хотя подобное осложнение встречается всего у трех процентов пациентов. Перерождение возможно только при язвенной болезни желудка. Язва двенадцатиперстной кишки не приводит к онкологическим заболеваниям. При малигнизации больной жалуется на отвращение к мясу, общее снижение аппетита и стремительную потерю веса. Позже присоединяются и другие онкологические симптомы: тошнота, рвота, лихорадка и бледность.
Стеноз привратника
Стеноз привратника появляется в случае расположения язвы в пилорическом отделе желудка. Привратником называют самую узкую часть органа. При постоянных рецидивах язвенной болезни, привратник сужается и покрывается рубцами, что становится причиной утрудненного прохождения и застоя пищи.
Стеноз привратника развивается тремя стадиями:
- Компенсированная характеризуется тяжестью и чувством переполненности живота, появляется кислая отрыжка, хотя в общем человек чувствует себя нормально.
- Субкомпенсированная стадия приводит к тому, что даже незначительный прием пищи вызывает чувство переполненности живота. Облегчение наступает после рвоты. Присоединяются психологические симптомы: из-за дискомфорта больной боится кушать.
- Декомпенсированная стадия считается самым тяжелым этапом стеноза привратника. Пища совершенно не попадает в кишечник из-за слишком узкого просвета. Сразу же после еды появляется сильная и интенсивная рвота, больные обезвожены, теряют вес, нарушается электролитный баланс, и появляются судороги мышц.
Лечение
Лечение язвы желудка является комплексным. Оно направлено на уничтожение бактерии, которая провоцирует болезнь, устранение симптомов, уменьшение кислотности желудочного сока и профилактику осложнений.
Подсказать, как правильно лечить язву желудка, может только квалифицированный врач, который подберет индивидуальный метод терапии. Первым делом необходимо уничтожить болезнетворный микроорганизм. Для этого существует две основные схемы лечения. Их используют по очереди, если первая схема не оказалась действенной, переходят ко второй.
Первая схема лечения длится неделю. Больному назначают ингибиторы, полусинтетические пенициллины и макролиды. Дозировку устанавливает врач.
Если лечение не принесло желаемых результатов, применяют вторую схему лечения. По-прежнему используют ингибиторы, и дополняют их висмута субцитратом, тетрациклинами и производными нитроимидазола.
Новые методы лекарственного воздействия на язву желудка разрабатываются постоянно. В данный момент проходит тестирование вакцина против бактерии Хеликобактера.
Спектр препаратов, которые используют для борьбы с обострением язвы желудка, включают:
Антибиотики.
Раньше эти средства использовали до тех пор, пока в организме не останется бактерий Хеликобактера. Позже выяснилось, что далеко не все виды микроорганизмы вызывают язву, а уничтожение приводит к перемещению бактерий вниз по кишечнику. Это становится причиной сильного дисбактериоза и воспаления.
Определить наличие или отсутствие бактерий в организме можно с помощью анализа крови на антитела, посевом и урезанным тестом на ФГДС.
Довольно часто возникает повторное заражение из-за несоблюдения правил гигиены (при пользовании общей посудой или медицинскими инструментами).
Уничтожить болезнетворный микроорганизм помогут один или два курса приема средств для лечения язвы желудка. Если после первого улучшение не наступило, назначают повторный прием препаратов.
Пациенту рекомендуют попринимать макролиды, тетрациклины, производные нитроимидазола и полусинтетические пенициллины.
Препараты для повышения защитных функций слизистой:
- Коллоидный субцинат висмута (Де-нол) образовывает пленку на внутренней поверхности желудка, которая оказывает бактерицидное действие на микроорганизмы.
- Сукральфат способен создать защитное покрытие на дне язвы.
- Натрия карбеноксол (биогастрон, кавед-с) ускоряет восстановительные процессы слизистой оболочки.
- Синтетические простогландины (энпростил) улучшают восстановительные процессы и ускоряют образование защитной слизи.
Антисекреторные лекарства включают:
- Блокаторы Н2-гистаминовых рецепторов (Ранитидин, Фамотидин) минимизируют действие гистамина, усиливают выделение желудочного сока. Однако, эти средства практически не применяются из-за возникновения синдрома отмены, при котором симптомы возвращаются после прекращения приема препарата.
- Антациды (Алмагель, Кеаль) снимают воспаление, нейтрализуют слишком активную соляную кислоту и покрываю слизистую оболочку защитной пленкой.
- Селективные блокаторы М-холинорецепторов (Гастроцепин, Пиренцепин) уменьшают количество желудочного сока. Используются лишь как дополнительно средство для устранения болей. Возможны побочные эффекты: учащенное сердцебиение и сухость во рту.
- Синтетические аналоги простагландина Е1 (Сайтотек, Мизопростол) уменьшают выделение соляной кислоты и повышают количество слизи.
- Блокаторы протонной помпы (Омез, Омепразол) уменьшают выработку соляной кислоты через блокаду протонного насоса.
Другие средства, которые используют для лечения язвенной болезни желудка:
- Пробиотики назначают вместе с приемом антибиотиков. К ним относятся Линекс, Бифиформ.
- Успокоительные препараты (настойка Валерианы), транквилизаторы (Тазепам, Элениум) и антидепрессанты.
- Спазмолитики (Но-шпа) снимают боль и устраняют спазмы стенок желудка.
- Прокинетики (Мотилиум, Праймер) благотворно сказываются на моторике органов пищеварения и ускоряют процесс прохождения пищи из желудка в кишечник.
Диета при язве желудка
Питание при язве желудка должно быть особенным. Диета при язве желудка не слишком строгая и основана на максимально разнообразном рационе: больному нужно полноценное питание, которое не будет включать продукты, способные нанести физическое или химическое повреждение слизистой.
Пациентам рекомендуют дробное питание небольшими порциями (до 6 раз в день). Все блюда должны быть либо жидкими, либо мелко измельченными. Продукты не жарят, а только варят и готовят на пару и употребляют теплыми (не холодными и не горячими).
Диета при обострении язвы желудка помогает быстрее снять симптомы. Пациенту можно кушать такие продукты:
- Нежирное мясо (куриное, индюшиное, телятину) и рыбу, все без кожи и только в отварном виде
- Жидкие перетертые каши
- Слизистые супы на основе круп (рисовой, манной, овсяной)
- Паровой омлет, яйца всмятку
- Пюре, фруктовые компоты, кисели
- Мед
- Творог, сливочное масло и сливки
Категорически запрещено кушать:
- Консервы
- Пряности, соусы
- Хлебобулочные изделия
- Мясные бульоны
- Копченые, соленые, острые и консервированные продукты
- Чай, кофе и какао
- Алкоголь
- Бобовые, томаты, редьку, капусту
- Крыжовник, финики и цитрусовые
Соблюдение рекомендаций по питанию ускоряет процесс выздоровления и продлевает время ремиссии (см. статью о питании — что можно есть при язве и гастрите).
Народные методы лечения
Некоторые подручные средства помогают устранить симптомы язвы желудка. Например, чтобы убрать изжогу, нужно выпить немного молока, настойку корня аира или содовый раствор. Хорошо снимают жжение пищевода орехи, морковный сок и гороховый порошок (см. список лекарств от изжоги).
Чтобы уменьшить выработку соляной кислоты, рекомендуется пить картофельный сок. Овощ натирают на мелкой терке и процеживают через марлю. Для достижения положительных результатов пить сок картошки нужно по половине стакана за час до первого приема пищи в течение семи дней.
Лечение язвы желудка народными препаратами включает использование лекарственных растений. Эффективное действие оказывают настойка тысячелистника, листьев яблони, земляники, семян льна и кипрея.
Есть и специальный травяной сбор, который активно используют в качестве вспомогательного средства при лечении язвы. В него входят корень девясила, цветы ромашки, чистотел, тысячелистник, болотная сушица, корень солодки, семена льна и плоды шиповника. Составляющие настоя заливают кипятком, процеживают и пьют по столовой ложке за 10 минут до еды.
Статью про симптомы язвы желудка, схемы лечения, препараты также можно прочесть на украинском языке: «Симптоми виразки шлунка, схеми лікування, препарати».
|
Молочные и кисломолочные продукты при язве желудка: молоко, кефир, творог, йогурт, сыр, сметана, ряженка |
Молочные продукты при язве желудка: какие разрешены?
Воздействие на организм
Кисломолочные продукты при язве желудка также являются неотъемлемой частью диеты в восстановительный период.
Их употребление позволяет:
- восполнить дефицит белка, аминокислот, фосфора, кальция и других ценных микроэлементов;
- облегчить переваривание пищи;
- восстановить микрофлору ЖКТ;
- нормализовать работу иммунной системы.
Особенности и правила употребления
Несмотря на положительное воздействие молочной продукции на желудок при язве, ее количество должно быть умеренным. К тому же важно придерживаться правил ее употребления.
Коровье молоко
Коровье молоко разрешено даже в период обострения язвенной болезни, за исключением первых 2-3-х дней. В этот период оно может спровоцировать вздутие живота и диарею. Подробнее о симптомах обострения язвы желудка →
Далее, молоко разрешается пить по 1-2 стакана в день. Лучше, чтобы оно было обезжиренным, а также пастеризованным или кипяченным. Оптимальная температура употребляемого молока – 28-36 °C.
Также на его основе готовят диетические блюда. При язве желудка полезны молочные супы с вермишелью или крупами, каши и кисели.
Козье молоко
Совместима ли язва желудка и козье молоко? Продукт не относится к запрещенным при этом заболевании.
Но из-за повышенной жирности перед употреблением его разбавляют водой в пропорции 1:1, в чистом виде можно принимать не более 1-2 ст. л. В остальном козье молоко при язве желудка используют так же, как и коровье.
Кефир
Этот напиток очень полезен для микрофлоры кишечника и способствует уничтожения патогенных микроорганизмов Helicobacter pylori, нередко становящихся причиной язвенной болезни. Он может появиться в рационе, если с момента обострения заболевания прошло не менее 5 дней и самочувствие больного удовлетворительное.

Кефир обязательно должен быть свежим (не старше суток) и не кислым. Оптимальная жирность – 1-2,5 %, температура употребляемого продукта должна быть комнатной.
Чтобы убедиться, что кефир при язве желудка не вызовет расстройства пищеварения, нужно начать его прием с 100 мл. При нормальной переносимости в сутки разрешается 250 мл напитка. Кефир пьют за час до или через час после еды.
Творог
Творог при язве желудка служит основой для многих диетических блюд – суфле, запеканок, сырников, муссов. Продукт можно не только приобрести в магазине, но и приготовить самостоятельно. Однако нужно учитывать, что домашний творог перед употреблением обязательно подвергают термической обработке.
Предпочтительнее употреблять продукт с низким содержанием жира (не более 5%). Рекомендуемое суточное количество – до 200 г.
Хотя творог полезен, магазинные творожные десерты и глазированные сырки находятся под запретом из-за повышенной жирности. Чтобы продукт не был слишком сухим и пресным, можно добавить немного сахара и молока или нежирной сметаны.
Сыр при язве желудка можно есть только вне обострения заболевания. Наиболее полезные сорта – тофу и бри. А вот от острых, копченых и слишком соленых сортов, а также сыра с плесенью лучше воздержаться. Плавленый сырный продукт нежелателен, но допускается в небольших количествах и без вкусовых добавок.
Дневная норма сыра – до 100 г. Злоупотребление продуктом может вызвать боли в животе и расстройство работы кишечника.
Йогурт
Йогурты при язве двенадцатиперстной кишки и желудка присутствуют в рационе наряду с кефиром. Содержащиеся в них молочно-кислые бактерии подавляют развитие патогенной микрофлоры ЖКТ и нормализуют его работу.
Жирность продукта не должна превышать 5%, рекомендуемая дневная норма – до 300 г. Магазинный йогурт с ароматизаторами запрещен, вместо него лучше употреблять классический или домашний, приготовленный самостоятельно.
Для вкуса разрешается добавить сахар, ваниль, немного фруктового или ягодного джема. Йогурт при язве желудка приносит больше пользы, если срок его хранения не превышает 3-5 дней.
Ряженка

Получаемая путем ферментации топленого молока ряженка по своим свойствам не уступает кефиру и йогурту. Но из-за способности провоцировать выработку соляной кислоты этот напиток разрешен только вне фазы обострения болезни.
Дневная норма ряженки при язве желудка – 250 мл в день, оптимальная жирность – до 5%. Пить ее лучше перед сном или с утра. Сочетать напиток с другой белковой пищей не рекомендуется.
Сметана
Сметана при язве желудка как отдельный продукт запрещена ввиду повышенной жирности. Но ее можно добавлять в другие блюда в небольшом количестве – около 15 г. на порцию.
Лучше отдавать предпочтение продукту с жирностью 10-15%. Сметана должна быть свежей – не более 10 дней от момента изготовления.
Советы по приготовлению в домашних условиях
При лечении болезней желудочно-кишечного тракта наиболее полезны молочно-кислые продукты домашнего приготовления. Сделать их самостоятельно можно, воспользовавшись следующими рецептами:
- Кефир. Возьмите 1 л кипяченого молока комнатной температуры и добавьте в него 2 ч. л. свежего магазинного кефира. После перемешивания продукт оставляют в теплом месте на 4 часа. Домашний напиток нужно употребить в течение суток.
- Ряженка. Коровье молоко (2 л) доводят до кипения, переливают в керамическую посуду или чугунок и отправляют на 6 часов в духовку, разогретую до 160 °C либо томят в мультиварке в течение 5 часов на режиме тушения. Получившееся топленое молоко разливают по баночкам (250 мл) и в каждую добавляют по 1 ч. л. живого йогурта, кефира или сметаны. Перемешав, продукт закрывают крышками, укутывают и выдерживают еще 6-8 часов. Домашнюю ряженку хранят в холодильнике не более 5 дней.
- Йогурт. Вскипятите 1 л молока жирностью 2,5%, охладите его до температуры 38-40 °C и добавьте аптечную закваску либо 2 ч. л. живого йогурта. Смесь разливают по баночкам и выдерживают в теплом месте в течение 6-8 часов. Можно воспользоваться йогуртницей или мультиваркой в режиме «Йогурт». Готовый продукт хранится не более 3-х дней.
- Творог. Кефир томят на водяной бане до отделения сыворотки. Затем продукт процеживают через марлю и тщательно отжимают, чтобы удалить жидкость. Такой творог хранится не более 2-х суток.
- Сметана. Подогрейте 1 л молока с жирностью 2,5% до 40 °C, добавьте в него 150 г. натурального йогурта и столько же нежирной сметаны. Взбейте все блендером, перелейте смесь в чашу мультиварки и включите прибор на режим «Подогрев» на 15 минут. После завершения программы сметану выдерживают в мультиварке еще 8 часов, не открывая крышки. Готовый продукт разливают по банкам и хранят в холодильнике до 72 часов.
Молоко, а также продукты из него при язве желудка могут и должны присутствовать в меню больного. Но важно, чтобы они были свежими, с пониженным уровнем жирности и не содержали химических вкусовых добавок.
Автор: Яна Семич,
специально для Zhkt.ru
Полезное видео о питании при язве желудка
|
Что делать, если беспокоит пульсация в ухе? Что делать если беспокоит острая боль в желудке Что делать если беспокоит |
Что делать, если беспокоит пульсация в ухе? Что делать если беспокоит острая боль в желудке Что делать если беспокоит.
Городской темп жизни подразумевает не слишком комфортные условия жизнедеятельности желудочно-кишечного тракта. Постоянные перекусы на бегу, неправильное питание в целом, стресс и прочие факторы могут привести к тому, что в какой-то момент человек ощущает резкую, острую боль в районе желудка – под солнечным сплетением.
Важно понимать, что такое ощущение возникло неспроста, и оно является только следствием существующей проблемы. Огромную ошибку с ущербом для здоровья делают те, кто пытается игнорировать острые приступы, раз за разом выпивая обезболивающее лекарство. Этого делать категорически нельзя. Иногда боль действительно носит временный характер и вызвана сбоем в питании или стрессом. Но если приступ случился не единожды за короткий промежуток времени (несколько дней), и присоединилась повышенная температура, то необходимо как можно скорее попасть на прием к гастроэнтерологу, так как такая повторяющаяся острая боль может свидетельствовать о серьезных заболеваниях желудка и других органов.
Заболевания желудка, провоцирующие острую боль
Это целая группа возможных патологий. По списку они распределены от самых частых причин – к более редким.
Функциональные нарушения работы желудка
Такие боли имеют кратковременный характер, вызваны они перееданием, запором, могут появиться вследствие чрезмерного напряжения мышц передней брюшной стенки (особенно после тренировки, усиленного качания пресса). Такие ощущения часто сопровождают курильщиков и людей, злоупотребляющих алкоголем. Необходимо делать разгрузочные дни и следить за своим питанием.
Пищевые отравления
Кроме острой боли в желудке они сопровождаются диареей, отрыжкой, тошнотой и рвотой, повышением температуры тела. Сила симптомов напрямую зависит от концентрации токсических веществ, которые попали в организм вместе с некачественной пищей. Признаки дают о себе знать примерно через 30 минут – 2 часа. Если человек регулярно употреблял небольшое количество плохой еды или питья, то симптомы могут дать о себе знать и через неделю. В любом случае показано делать очистительные клизмы.
Аллергия, индивидуальная непереносимость некоторых продуктов
Аллергические проявления выражены чаще ноющей болью, у каждого человека свой аллерген. Это может быть мед, красные овощи и фрукты прочее. Что касается непереносимости, то это связано с отсутствием некоторых ферментов в желудочном соке, которые бы расщепили данный продукт. Чаще этим продуктом является молоко. Дело в том, что после 20 лет у людей значительно снижается уровень лактазы – именно этот фермент отвечает за усвоение молочных кислот. Такое явление может встречаться и у детей. Симптомы общие: острая боль в районе желудка, тошнота, вздутие, отрыжка, диарея. Младенцы сигнализируют о дискомфорте беспокойством и плачем после кормления.
Гастрит
Это довольно распространенное заболевание. Дает оно о себе знать после того, как человек съел что-то жаренное, кислое, жирное. Кроме боли разного характера, наблюдается распирание желудка, ощущение тяжести, сбои дефекации, изжога, отрыжка. Примечательно, что гастрит отражается на состоянии человека в общем, делая его вялым, быстро утомляемым, часто он ощущает боли в сердце, неприятный привкус во рту.
Инфекционные заболевания
Одной из частых патологий, с которыми сталкиваются взрослые и дети является кишечный грипп. Это заболевание вызвано попаданием в организм инфекции. Заражение происходит фекально-оральным путем. Острая боль в области желудка носит спазматический характер, наблюдается рвота, отрыжка, понос и сильные головные боли с повышением температуры тела.
Стресс
Нервное напряжение и физическое переутомление могут спровоцировать спазмы мышц. При этом человек чувствует острую боль, сопровождается это состояние, как правило, диареей. В таких случаях можно выпить успокоительный чай.
Обострения данного заболевания наблюдаются в осенне-весенний период. Спустя пару часов после приема пищи утром, человек чувствует ноющую боль, тошноту, наблюдается отрыжка, изжога. Острая, как ее еще называют «кинжальная» боль появляется при перфорации: когда отверстие расходится и пища попадает прямо в брюшную полость.
Такое состояние опасно для жизни пациента и требует обращения за помощью и проведения срочной операции.
Химические отравления
Они могут спровоцировать приступы острой боли в желудке, горечь во рту, тошноту, присутствует отрыжка. В целом клиническая картина напоминает обострение гастрита, но лечение потребуется принципиально другое.
Полипы
Эта патология в большинстве случаев бессимптомна или со смазанной картиной. Боль возникает время от времени ноющая или тупого характера. При надавливании на живот проявляется неприятными ощущениями, иногда возникают кровотечения, рвота.
Рак желудка
Если в целом заболевание встречается нечасто, то среди всех онкологических новообразований занимает лидирующее место. Главным признаком является слабая боль постоянного характера. Неприятные ощущения не обусловлены какими-то факторами влияния, возникают сами по себе внезапно, как и прекращаются на недолгий период. На начальных стадиях развития онкологии у пациента наблюдается ощущение перенасыщения и переполнения желудка даже после принятия небольшого количества пищи. При прогрессировании рака возникает рвота кровью, стул черного цвета, нарастания силы боли.
Другие частые причины возникновения острой боли в районе желудка
Чаще всего они связаны с заболеваниями близлежащих органов.
Панкреатит
Боль носит опоясывающий характер: захватывает линию под окончанием ребер и отдает в спину. Живот вздут, притрагивания к нему очень болезненны, поднимается температура тела, возникает рвота, учащение пульса. Панкреатит возникает вследствие ферментной недостаточности, снять симптомы помогут соответствующие препараты.
Спазм диафрагмы
Он развивается в случае нарушения кровообращения в этом месте. Спазм провоцирует резкую, острую боль, которую человек ощущает при глубоком вдохе или резком изменении положения тела.
Колит
При инфекционном заболевании толстой кишки также наблюдается такой симптом, как острая боль в области желудка. Пациент жалуется на вздутие, отрыжку, диарею – стул с примесями крови и слизи, ложные позывы в туалет, иногда повышается температура.
Когда необходима скорая помощь?
Не стоит недооценивать патологии, провоцирующие острые боли желудка. В некоторых случаях действительно необходима срочная госпитализация больного. Как можно скорее обратиться за помощью к медицинским работникам необходимо, если у пациента:
- рвота с кровью;
- стул с примесями крови;
- резкая, не позволяющая двигаться боль, которая не проходит сама в течение приблизительно 20 минут, с температурой;
- если после приема пищи наблюдается сильная отрыжка с неприятным привкусом и дискомфорт в животе нарастает;
- боль может отдавать в желудок, но если эпицентр ее справа – это свидетельствует о воспаленном аппендиксе;
- острая боль в пупке, желудке, отрыжка, тошнота и рвота, повышение температуры тела;
- если на фоне общей слабости, плохого самочувствия и боли в желудке человека долго тошнит — это свидетельствует о возможном инфаркте миокарда;
- в целом, если на фоне нескольких, долго не проходящих симптомов (вздутия, отрыжки, рвоты и поноса) температура тела поднимается все выше, достигая, иногда, 40 градусов, ее нельзя снять, необходимо в обязательном порядке обратиться за помощью к врачу, даже если это происходит ночью как можно скорее, не занимаясь самолечением. Потерянное время может сыграть злую шутку со здоровьем в будущем.
Лечение
Поскольку резкая боль в животе может быть причиной целого ряда патологий, необязательно напрямую связанных с самим желудком, то и лечение будет соответствующее первой причине возникновения неприятных ощущений. Для каждого из вышеперечисленных заболеваний лечащий врач назначает свою терапию исходя из диагноза, анализов, стадии патологии, возраста пациента. Важно: при возникновении частой или длительной боли в области желудка, тошноты, недопустимо постоянное самовольное употребление обезболивающих лекарств, чтобы снять симптомы – их прием и игнорирование других симптомов только усугубят ситуацию, и вместо одного заболевания придется лечить несколько.
Если нет возможности посетить терапевта или гастроэнтеролога, боль возникла без особых причин единожды и продолжалась недолго, нет температуры, то следует пересмотреть свою культуру питания и рацион, чтобы снять симптомы. В первую очередь, отказаться от явно вредной еды, от перекусов, сесть на диету.
- выпить морс, кисель;
- есть каши (лучше делать их на пару);
- утром можно есть небольшое количество отварного нежирного мяса или рыбы;
- диетическое печенье;
- запеченные яблоки;
- овощи, сырые или варенные;
- хлебные сухарики;
- делать травяной чай со специальным желудочным сбором.
Отказаться следует от:
- соков (они раздражают стенки желудка, могут спровоцировать тошноту);
- жирного;
- жаренного;
- соленого;
- кислого;
- сладкого;
- продуктов-аллергенов (мед, шоколад, цитрусовые).
Следовательно, острую боль в желудке нельзя игнорировать или заниматься самолечением, чтобы ее снять. В некоторых случаях это действительно скоропроходящее следствие сбоев в питании, но не стоит исключать и возможности причины более серьезных патологий.
Вам также может быть интересно
Зуд возникает при аллергических реакциях организма и злокачественных опухолях различного происхождения и природы. Различают местный (локализованный) и общий (генерализованный) зуд. Среди многочисленных причин локализованного зуда можно выделить зуд при чесотке, который в первую очередь появляется между пальцами ног, на коже живота и сгибательной стороне запястий, а оттуда у мужчин он быстро перемещается на пенис и мошонку. В отсутствии зудом в короткий срок оказываются охваченными соседние области, а заканчивается тем, что и все тело вскоре чешется, исключение составляют волосистая часть головы и лицо. Чесоточный зуд усиливается вечером и ночью, в это время повышается активность клещей.
Беспокоит зуд?
Зуд при сахарном диабете, возникающий, как реакция на молочницу, ощущается в зоне половых органов и заднего прохода. Повышенный уровень сахара при диабете, способствует жизнедеятельности грибка Candida.
Может также являться следствием опухолевых и гинекологических заболеваний половых органов.
Беспокоит зуд на стопах и пальцах ног — грибковое поражение ногтей и кожи служит основанием для зуда на пальцах ног и стопах.
При геморрое и заражении острицами зудит в заднем проходе, а зуд в носу, в частности у детей, также обусловлен гельминтозом.
Появляется вследствие педикулеза, либо слишком жирной кожи (себорея).
Зуд голеней возникает вследствие застоя крови в сосудах нижних конечностей.
Генерализованный зуд в свою очередь появляется при аллергическом, либо контактном дерматите, крапивнице и иных аллергических заболеваниях, например, реакции на лекарства, пищу, укусы насекомых, при которых организм выделяет гистамин, раздражающий нервные окончания.
Причины зуда
Сухость воздуха, особенно в квартирах в зимний период, также может являться причиной общего зуда. Вызывают подобную реакцию и злокачественные опухоли.
Возникает зуд при:
- псориазе,
- гельминтозах,
- холестазе и механической желтухе,
- болезнях почек,
- психических нарушениях,
- вследствие пересушивания кожи в старческом возрасте.
Следует также отметить и у беременных, иногда наблюдаемый в третьем триместре, а также зуд после химиотерапии и лучевой терапии.
Возбудитела зуда
Усилить зуд кожи может:
- повышенная сухость воздуха,
- утрата жидкости, которая также может произойти по самым различным причинам (диарея, рвота высокая температура, либо ограничение употребления жидкости),
- контакт мазутом,
- минеральными маслами и пр.,
- купание в горячей воде,
- применение мыла с детергентами, стиральных порошков.
Вообще, применение различных дезодорантов, антиперспирантов, раннее добавление в ванну масла, а также слишком частые и длительные приемы ванн провоцируют возникновение зуда. Кроме того, подобную реакцию может вызвать неправильный подбор одежды (шерсть, синтетика, грубые ткани), стрессы и употребление антибиотиков, либо наркотиков.
Что делать, если беспокоит зуд?
Снизить, либо совсем ликвидировать зуд поможет базовый уход за кожей и оптимизация влажности в доме (с помощью увлажнителей или просто влажного полотенца, размещенного на батарее). В гигиенических процедурах важно использование увлажняющих лосьонов и кремов (или гелей с местным анестетиком-лидокаином), применение мягких сортов мыла, прохладных ванн, добавление масла уже в конце приема ванны, применение мягких средств для стирки.
Белье и одежда для снижения зуда должны быть изготовлены из фланели или иных мягких тканей. В психологическом плане важна релаксация и позитивное отношение к миру.
Отсутствие видимых причин появления и длительного ощущения зуда является поводом для посещения дерматолога. А может быть и у терапевта и эндокринолога.
Что делать, если беспокоит зуд? В первую очередь, освобождаясь от зуда, следует лечить основную причину его появления, которую лучше всего определит врач.
Однако временно исключить зуд можно, например, с помощью протирания кожи слабым раствором уксуса, накладыванием прохладной салфетки, либо льда, давлением и вибрацией.
Попробовать пройти акупунктуру и чрескожную электрическую нервную стимуляцию.
Не многие поначалу обращают на нее внимание. А зря. Это может быть первым звоночком серьезного заболевания. Синовит - коварная болезнь. Резкая боль поражает коленный сустав. Пункция - один из видов лечения данного недуга. Многие бояться выполнять данную хирургическую операцию, но врачи уверяют, что ничего страшного в ней нет. Есть ли риски на неблагоприятный исход после пункции? Как правильно ее проводить? На эти вопросы постараемся ответить в статье.
Чем коварна болезнь синовит?
Если в локализуется боль, необходимо немедленно обратиться к врачу. Это могут быть первые признаки синовита. Данное заболевание может появиться в любом возрасте. Возникает оно вследствие травм, артрита, аллергических реакций.
Вокруг коленного сустава начинает в больших количествах накапливаться жидкость, вследствие чего любое движение ногой вызывает острую боль. Есть основные симптомы, по которым можно определить данное заболевание:
Колено увеличивается в размерах.
Вокруг сустава появляется краснота или синюшность.
Повышение температуры тела (в редких случаях).
Что делать, если Пункция поможет справиться с болезнью. Врач удаляет лишнюю жидкость, после в ногу вводится антибиотик, пациент сразу же ощущает облегчение.
Болезнь опасна тем, что если вовремя не устранить проблему, коленный сустав может разрушиться, задев при Чтобы справиться с этой проблемой, понадобится хирургическое вмешательство и длительное лечение.
Причины возникновения болезни
Столкнувшись с острой пациент должен незамедлительно обратиться к хирургу. В 90 % случаев будет диагностировано заболевание синовит. Возникнуть оно может по нескольким причинам. Выделяют следующие виды болезни:
Инфекционный. Возникает довольно часто у тех людей, которые болеют серьезными недугами, например, СПИДом или туберкулезом. Инфекция проникает в коленный сустав, вследствие чего образуется жидкость.
Асептический. Очень часто встречается среди спортсменов. Возникает в результате ушибов и травм связок. Также довольно распространен среди людей, страдающих артритом.
Аллергический. Врачи отмечают, что процент возникновения подобного вида синовита довольно низок.
Если врач поставил диагноз синовит, лечение должно последовать незамедлительно. В противном случае возможны осложнения.
Необходима ли пункция?
Многие пациенты интересуются: «Если беспокоит коленный сустав, пункция обязательна?». Врачи дают однозначный ответ, она просто необходима. Во-первых, данная процедура практически безболезненная. Не требуется никакой специальной подготовки для ее проведения. Во-вторых, пациент после удаления жидкости сразу же почувствует облегчение.
Некоторые пациенты с опаской относятся к пункции, считая, что врач может допустить ошибку и надколоть кость. Данная манипуляция является обыденной для травматолога или хирурга. Данный процесс нельзя отнести к операции. Проводится процедура без наркоза, по времени занимает не более 7-10 минут.
Если у пациента что делать, подскажет врач. Главное правило - вовремя обратиться за помощью к специалисту, чтобы не допустить осложнения.
Лечение сложной болезни
После того как врач поставил диагноз синовит, лечение начинается в этот же день. На самом деле оно несложное. Первое, что делают специалисты - удаляют лишнюю жидкость. Манипуляция проводится в кабинете, на кушетке. Для этого в коленный сустав вводится тонкая игла, с помощью шприца откачивается жидкость. Образовавшуюся полость заполняют антибиотиком, чтобы убрать инфекцию.
После проделанной процедуры пациенту необходимо обеспечить полный покой. Лучше проводить лечение в стационаре. Коленный сустав фиксируют эластичным бинтом, назначают прием антибиотиков и применение мазей.
Чтобы болезнь не возникла вновь, необходимо выяснить причину появления недуга. Этим занимается ревматолог или хирург.
Как проводят пункцию
Услышав о том, что врач собирается удалять жидкость из коленного сустава с помощью шприца, многие пациенты испытывают панику и страх. Первый их вопрос: «Как делают пункцию?». В процедуре нет ничего сложного. Опытный специалист справится с процессом за 7-10 минут. При этом пациент не должен чувствовать острой боли.
Есть определенные точки пункции коленного сустава. Врач мысленно делит надколенник на несколько частей, игла вводится сбоку в мягкую зону. Если специалист чувствует, что уперся в кость, необходимо отсоединить шприц и немного сместить иглу.
Важное правило: процедура должна проводиться, когда пациент находится в лежачем положении, конечности разогнуты.
При лечении синовита пункция выполняется только один раз. Во время процедуры извлекается вся лишняя жидкость и начинается процесс лечения антибиотиками и мазями для наружного применения.
Когда от процедуры следует отказаться
Есть ситуации, когда от пункции следует отказаться:
Повышенная свертываемость крови.
На коже находятся раны или гнойники.
Пациент болен псориазом.
Во всех остальных случаях процедуру моно проводить. Главное - выбрать опытного специалиста, чтобы манипуляция была сделана правильно.
На форумах часто можно встретить вопрос: «Болит коленный сустав, пункция обязательна или можно обойтись без нее?». Врачи убеждены, что без данной процедуры вылечить синовит достаточно трудно. Необходимо для начала удалить лишнюю жидкость, а затем назначить прием антибиотиков и применение мазей.
Боль всегда сигнализирует о том, что в организме происходят разного рода изменения, приводящие к заболеваниям. Если болит спина, то следует как можно быстрее выяснить причину этого недуга. Болевые синдромы в спине подразделяются на хронические и острые.
Хронической боль можно назвать тогда, когда она держится в течение трех месяцев. Острая боль возникает внезапно и может сопровождаться интенсивностью (слабая, средняя, выраженная).
При невыясненной боли в спине придется обследоваться у таких специалистов, как ортопед, терапевт, гинеколог, уролог, гастроэнтеролог, невролог. Оказание срочной медицинской помощи необходимо тем, у которых наблюдается люмбалгия или прострелы из-за переохлаждения. В этом случае могут помочь уколы от боли в спине, которые выступают как обезболивающее средство.
По характеру снинные болевые синдромы бывают:
- стреляющие;
- кинжальные,
- монотонные;
- ноющие;
- схваткообразные.
При наличии грыжи в межпозвонковом диске или остеохондрозе боль может спровоцировать физическая нагрузка или поднятие тяжести. Стреляющая боль появляется за счет сдавливания нервных корешков. Она распространяется по всей области ягодиц, паха, бедра сзади.
Мышечные спазмы появляются в том случае, когда человек страдает хроническим остеохондрозом при заболевании опорно-двигательного аппарата.
Аутоиммунные заболевания сопровождаются покраснениями, отечностями, ограничениями в движениях, скованностью суставов.
Когда болит спина, пациент может помочь определить диагноз, если правильно и точно охарактеризует степень болезненности и его область. Оптимальным вариантом является посещение врача при первых симптомах.
Скорее всего, врач назначит мази от боли в спине (найз, фастум гель, финалгель), обезболивающие препараты, а при острой ситуации — уколы от боли в спине (витамины группы В, мильгамма, комбилипен).
Причины
Болевые ощущения могут возникать по многим причинам:
- неправильное перераспределение тяжести;
- нерациональные физические нагрузки;
- беременность.
При таких случаях больной сможет применить обезболивающие препараты или мази, так как понимает причину возникновения болевого синдрома.
Однако спинные боли могут быть вызваны нарушениями других систем организма. При таких случаях человек не может указать на точную причину болевых ощущений. А чтобы эти боли прекратились нужно знать точный диагноз и лечить источник, вызывающий беспокойство:
- нарушения в опорно-двигательном аппарате;
- почечные болезни;
- болезни нервной системы;
- сердечно-сосудистые заболевания;
- онкология;
- деструкция системы репродукции и прочее.
К болезням опорно-двигательного аппарата относится целый ряд заболеваний: от остеохондроза позвоночника до переломов и травм, от растяжений мышц до инфекционных поражений позвоночного столба, грыж. Когда болит спина, то любое движение вызывает дискомфорт. Человек не может сгибаться, разгибаться, разворачиваться и ходить.
Лечение
Лечение спинной боли осуществляется согласно поставленному диагнозу. Лечение нужно проводить только по рекомендациям врача. Если боли в спине вызваны болезнями других систем, то лечение проводится именно на эти органы, и как следствие, боли в спине исчезают. Зачастую лечение проводится посредством массажа, мануальной терапии, лечебной гимнастики и медикаментозно (таблетки). Различного рода препараты направлены на блокирование болевых ощущений или расслабление мышц. Обязательно больной должен иметь в своей аптечке любое обезболивающее средство.
Часто, чтобы избавиться от таких болевых ощущений, нужно проводить курсовое лечение. От степени тяжести пациент может проводить лечение на дому, амбулаторно или стационарно.
Когда болит спина, имея кратковременный характер, то боли снимают внутримышечным средством с противовоспалительным эффектом. Уколы от боли в спине – очень действенны и, применяя в комплексе другие лекарства, можно быстро поправиться. Лечение проводится до 5 дней.
Если чувствуется ноющая боль, то диагноз определить сложнее, так как она может быть вызвана различными причинами. Иногда в этом случае может помочь специальная мазь от боли в спине, которая быстро проникает к источнику и снимает симптомы.
Острая боль в спине возникает в большинстве случаев при резком движении. Лечение данного недуга осуществляют препаратами нестероидного противовоспалительного ряда (таблетки группы НПВС), люкокортикоидными гормонами, противоотечными средствами, витаминами группы В, хондропротекторами синтетического и гомеопатического происхождения.
Первый способ лечения
На современном этапе количество медикаментов увеличилось и врачи обладают огромным арсеналом лекарственных средств (уколы, различные лекарства и другое). Спину лечат НПВС, аналгетиками, анестетиками. При необходимости пациент надевает корсет. Во время ослаблений болевых синдромов и снижения мышечных спазмов может быть назначен массаж.
Второй способ лечения
Лечение витаминами группы В: препараты цианокобаламин (витамин В12) вводят внутримышечным способом, который используется как обезболивающее средство. Эти препараты обладают нейропротекторным действием. Препараты влияют на процессы метаболизма, структурность нервных волокон.
Витамины группы В вместе с лидокаином усиливают аналгетический эффект. Острая боль в спине является показателем для приема данного лекарства, который вводят инъекционным способом в сочетании с НПВС (курс 2 недели). По завершении курсового лечения, прописывают таблетки, прием которых длится до 30 дней.
При лечении этого недуга применяются различные препараты и лекарства, комбинированные с другими лекарственными средствами для достижения лучшего эффекта.
Таким образом, если боли в спине регулярно беспокоят, то их не стоит терпеть; требуется консультация врача и полное обследование для постановки точного диагноза. Не стоит заниматься самолечением и принимать препараты без назначения, так как это может усугубить воспалительный процесс.
Ощущение тошноты знакомо всем. Вполне возможно, что это свидетельствует о развитии патологического процесса в организме. Тошнота вызывает неприятное чувство в верхней части живота, середине груди, в полости рта, сопровождающееся избыточным выделением слюны, часто головокружением, слабостью, бледностью, снижением артериального давления, часто предшествует рвоте и имеет общие с ней причины и механизм развития.
Основные механизмы развития
Для каждого типа развития тошноты врачи выделяют типичные причины.
Может быть симптомом заболевания головного мозга и его оболочек (опухоли, травмы, гематома и так далее). Тошнотой может сопровождаться гипертонический криз. Тошнота может быть одним из проявлений психических расстройств.
Делится на двигательную, токсическую, висцеральную тошноту.
Состояние связано с патологией внутреннего уха и нарушением вестибулярного аппарата.
Вызывается отравляющими веществами, попавшими в кровь, а также продуктами обмена веществ от почечной и печеночной недостаточности, при эндокринных заболеваниях, опухолях. Может быть побочным эффектом многих лекарственных препаратов.
Происходит от раздражения рецепторов при болезнях внутренних органов. Она может быть симптомом таких заболеваний, как гастрит, язвенная болезнь желудка и 12-перстной кишки, панкреатит, холецистит, рак желудка, гепатит, перитонит, глистная инвазия. Довольно часто возникает при почечной колике, инфаркте миокарда, болезнях глотки, плевры, тромбозе сосудов.
Чаще всего постоянная тошнота связана с интоксикацией, прежде всего раковой. Конечно, для постановки точного диагноза и выяснения истинной причины необходимо обратиться в лечебное учреждение. Но некоторые виды тошноты можно дифференцировать и самостоятельно и принять меры по купированию приступа.
Это может быть признаком свершившегося факта зачатия, беременности. Как правило, такие неприятные ощущения беспокоят женщину только в первом триместре беременности, но в некоторых случаях тошнота может отмечаться и на более поздних сроках, в таком случае речь будет идти о позднем токсикозе, что требует получения квалифицированной помощи от врачей. Чтобы снять приступ утренней тошноты при беременности, достаточно предпринять следующие меры:
– не вставать резко с постели,
– лежа в кровати, выпить немного чистой воды с добавлением лимонного сока,
– съесть небольшой кусочек сухого печенья и яблока до момента вставания.
Вторая причина появления тошноты по утрам – недосыпание, синдром хронической усталости. Чтобы избавиться от тошноты, нужно просто откорректировать свой режим дня:
– ложиться спать в одно то же время и не позднее 23-00,
– на ночь ни в коем случае не смотреть телевизор, ограничить «посещение» Интернета,
– каждое утро делать зарядку – пусть это будет минимальный набор упражнений.
Это самая частая причина дурноты. Захлестнувшие отрицательные эмоции порождают внезапное чувство страха или тревоги, отвращение к пище, чрезмерное волнение (например, перед каким-то важным событием).
В таких случаях можно сделать следующее:
– понюхать ватку, смоченную в нашатырном спирте,
– принять 10 капель настойки перечной мяты, растворенных в столовой ложке воды,
– выйти на свежий воздух,
– не употреблять воду, а если такая необходимость есть, то пить ее мелкими глотками.
Еда не в удовольствие
Опустим вариант употребления в пищу некачественных продуктов – это банальное отравление. Тошнота, возникающая после еды, обычно связана с нарушением процессов пищеварения в желудке. Она может быть связана с перееданием, употреблением большого количества жирной пищи, злоупотреблением газированными напитками, вызывающими растяжение желудка. Может быть симптомом гастрита или язвенной болезни. Тошнота через некоторое время после еды может быть симптомом стеноза привратника, узкого перехода из желудка в 12-перстную кишку.
Тошнота, сопровождающаяся горечью во рту, чаще всего появляется при холецистите, гепатите, панкреатите, то есть при всех состояниях, связанных с нарушениями в так называемой гепатобилиарной зоне. Особое внимание следует обратить на неправильное питание и болезни органов пищеварения.
А ещё кружится голова
В некоторых случаях тошнота и головокружение не являются заболеванием и считаются физиологическими, например, после тяжелой физической работы, голода, но бывают и ситуации, когда эти два симптома являются сигналом организма о тяжелом повреждении, что требует срочного медицинского вмешательства.
Тошнота с головокружением часто возникает при повышенном внутричерепном давлении. Так же может быть предвестником гипертонического или гипотонического криза.
Если эти признаки появляются после пребывания в вынужденном положении, вероятен остеохондроз шейного отдела позвоночника и синдром позвоночной артерии.
Любые заболевания, при которых страдает слуховой анализатор, могут проявляться тошнотой и головокружением. Например, средний отит, отосклероз, неврит слухового нерва, мастоидит, опухолевые поражения.
Существует много лекарств, которые могут убрать такие мучительные симптомы, но это поможет лишь на некоторое время. Важно запомнить, что тошнота и головокружение не являются отдельной болезнью, потому их лечение должно быть направленно на устранение первопричины.
К какому врачу обратиться
Причин тошноты много. Разобраться в них может только специалист после проведенного обследования. Занимаясь самолечением, больной рискует перевести болезнь в тяжелую форму, что потребует значительно большего вложения времени и сил на лечение. В некоторых случаях промедление и самолечение чревато летальным исходом.
При частом появлении тошноты следует обязательно посетить терапевта и невролога. В зависимости от обнаруженного заболевания могут быть назначены консультации узких специалистов: кардиолога, психиатра, отоларинголога, онколога, нефролога, гастроэнтеролога, инфекциониста, эндокринолога и других. Необходимо обязательно выяснить причину тошноты, чтобы вовремя начать лечение.
|
Можно ли есть манку при гастрите |
Можно ли есть манку при гастрите
В диетическое питание больных гастритом входят различные каши. Они положительно воздействуют на желудок, облегчая симптомы заболевания. Можно ли манную кашу при гастрите? О пользе и вреде этого блюда рассказано в статье.
Польза
Можно или нет манную кашу при гастрите? Это блюдо будет полезно с таким заболеванием. Необходимо лишь ее правильно готовить. При гастрите манная каша оказывает следующее воздействие:
- Обволакивающий эффект. После поступления пищи в желудок она обволакивает его, поэтому орган успокаивается и боль утихает.
- Заживление трещин. При гастрите в кишечнике также возникают повреждения, а манка их заживляет.
- Очищающее действие. Манка удаляет из организма вредные токсины и шлаки. Если употреблять блюдо на завтрак, то оно будет вбирать все вредные вещества, которые могут находиться в остальных продуктах.
- Защита от злокачественных опухолей. Поэтому манка полезна пожилым, поскольку в этом возрасте есть риск появления новообразований.
Хоть каша очень полезная, больше двух раз в день употреблять ее не рекомендуют. Блюдо будет намного питательнее при добавлении зелени, ягод, сухофруктов. Но кашу на молоке можно есть только здоровым людям.
Приготовление
При гастрите манная каша на молоке нежелательна, лучше всего ее готовить на воде. Сахар или соль нужно добавлять в малых количествах, а при обострении следует обойтись без этих добавок. Процедура приготовления блюда следующая:
- В кастрюлю надо налить воду (300 мл), поставить емкость на плиту.
- В кипящую воду необходимо всыпать манку (2 ст. л.), помешивая массу, чтобы не образовались комочки. Если все выполнено правильно, консистенция будет однородной.
- Варится манка 5 минут на медленном огне. Все это время надо мешать кашу, чтобы крупа не подгорела, а вода не выкипела.
В конце добавляется соль или сахар. Все надо тщательно смешать. При отсутствии обострения можно добавить немного растопленного сливочного масла. При гастрите манную кашу можно есть регулярно.
Калорийность
Калорийность 100 г готового блюда равна 123 ккал. В сухом виде продукт имеет 326 ккал. Калорийность может быть выше из-за добавления жирного молока, сахара, сливочного масла. С приготовлением каши на воде и небольшим количеством растительного масла показатель будет невысоким. Например, молочная каша будет иметь 100 ккал, а на воде – 80.
Вредна ли?
Полезна манная каша при гастрите с повышенной кислотностью, а также с пониженной. Если употреблять ее в меру, то никакого вреда не будет. Но если целый день употреблять только эту пищу, то увеличивается риск удаления из организма кальция, и это ухудшает развитие мышечной и костной системы.
Не следует варить кашу долго, поскольку переваренный продукт не принесет пользы. А все ценные компоненты будут удалены.
Выбор манки
Чтобы манная каша при гастрите была полезной, необходимо ее правильно выбрать:
- Цвет настоящей манки – насыщенно-кремовый, но могут быть бежевые и желтоватые вкрапления. С перетряхиванием не должно появляться комков.
- Если куплена нерасфасованная крупа, то необходимо проверить, чтобы не было плесени. Можно попробовать на вкус и запах. Пища не должна быть кислой и с горечью.
- В манке могут заводиться вредители. Их присутствие можно узнать при фасовке крупы в прозрачный полиэтилен.
- Если приобретается манка в розницу, то перед покупкой нужно осмотреть пакет – обратить внимание на содержание размола. Черные и бурые точки свидетельствуют о наличии вредителей.
На упаковке может быть маркировка: «М» — крупа создана из мягких сортов, больше подходит для запекания, «Т» — менее калорийная, идеальна для варки. Также должна быть информация о дате упаковки, сроке годности и хранении.
Хранение
Крупу надо поместить в темное сухое место. Температура должна быть в пределах 5-20 градусов, а относительная влажность – не выше 65%. При температуре от -5 до +5 манку хранят до 8 месяцев, а до +21 – до 90 дней.
Крупу лучше держать в стеклянных банках с пластиковыми или металлическими крышками. Подойдут контейнеры, предназначенные для сыпучих продуктов, а также мешки из натуральной ткани, керамические, фаянсовые, глиняные емкости. Правильное хранение обеспечивает длительную сохранность продукта.
Другие полезные каши
Хоть манная каша при гастрите полезна, есть и другие виды блюд, которые идеальны при этом заболевании. К ним относятся следующие каши:
- Овсяная. Эта пища не раздражает желудок, нормализует его работу. Благодаря защитному слою останавливаются разрушительные процессы в пищеварении. Овсянка имеет обезболивающее действие. Применяется для профилактики гастрита и удаления токсинов.
- Гречневая. Пища легко переваривается и насыщена микроэлементами. Идеальна во время ремиссии, поскольку борется со стрессами. Гречневая каша восстанавливает слизистую, служит профилактикой для язвы и рака желудка.
- Рисовая. Она утоляет голод, но из-за небольшого содержания клетчатки некоторое время задерживается в кишечнике. Рисовая каша подходит для устранения токсинов, лечения воспалений.
- Льняная. Каша имеет смягчающее и обволакивающее действие из-за наличия слизи. Имеет успокаивающий эффект, восстанавливает пищеварение.
- Пшенная. Подходит при гастрите с пониженной кислотностью. Снимает воспаление и устраняет боли. Пшенная каша богата клетчаткой, но при обострениях ее употреблять не следует.
Не следует выбирать каши-пятиминутки. Такая продукция проходит предварительную обработку, из-за чего лишена витаминов. При гастрите не рекомендуются каши из перловки, ячневой и кукурузной крупы, гороха, так как сложны для желудка.
Манная каша полезна при многих заболеваниях. При гастрите ее тоже не следует исключать из питания. Такая пища позволит избавиться от неприятных симптомов этого заболевания.
Неотъемлемой частью лечебной диеты при гастрите являются разнообразные каши. Сваренная на молоке манка занимает почетное место в этом списке. Можно ли манную кашу при гастрите, мы выяснять не будем – ее польза очевидна. Давайте выясним, почему она так полезна и как правильно готовить это питательное блюдо.
4 полезных свойства манной каши
- Обволакивает. Как только манная каша попадает в желудок, она обволакивает воспаленные стенки. То есть, защищает их от агрессивного воздействия кислоты и пищи. При регулярном употреблении больные отмечают уменьшение болевых ощущений в желудке.

 Заживляет. В кишечнике больных гастритом часто образовываются микротрещинки. Манная каша обладает удивительной способностью заживлять их.
Заживляет. В кишечнике больных гастритом часто образовываются микротрещинки. Манная каша обладает удивительной способностью заживлять их.- Очищает. Подобно губке, манка чистит организм от токсинов и шлаков. А если употреблять ее каждое утро, воздействие вредных веществ минимизируется.
- Предупреждает. Ученые доказали: любители манной каши гораздо реже болеют злокачественными опухолями кишечника. С возрастом риск возникновения онкологических заболеваний растет. Поэтому пожилым людям точно не стоит отказывать себе в удовольствии и хотя бы несколько раз в неделю кушать манную кашку.
Как правильно приготовить?
Манная каша при гастрите желудка будет гораздо полезнее, если правильно ее приготовить. Вместо молока берем воду, а соли добавляем совсем немного. При обострении болезни желательно вообще не добавлять в кашу ни сахар, ни соль. Процесс приготовления выглядит следующим образом:
- В кастрюлю наливается 300 мл воды.
- Когда вода закипит, огонь необходимо уменьшить и, помешивая воду, медленно засыпать крупу (2 столовые ложки). Постоянно помешивайте, иначе вместо каши у вас получатся липкие комки. Если все сделать правильно, блюдо приобретет однородную консистенцию.
- Варить 5 минут на слабом огне. Помешивание не прекращаем, иначе вся вода выкипит, а каша пригорит.
- Блюдо будет вкуснее, если добавить немного сливочного масла и сахара.
Мы не станем утверждать, что манная каша при гастрите с повышенной кислотностью считается самой полезной. Но и отрицать этот факт тоже не будем. При правильном приготовлении пищеварение быстро придет в норму, болевые ощущения тоже утихнут.
Просто помните о том, что любые продукты важно употреблять в меру. Например, если вы будете есть манку каждый день, из организма будет вымываться кальций. А это очень плохо для костной и мышечной системы. Варить кашу слишком долго не нужно – она теряет полезные свойства.
Гастрит – это заболевание, которое требует соблюдения особого режима питания. С помощью лечебной диеты можно длительное время поддерживать период ремиссии. Каша при гастрите – основа рациона. Правильное употребление блюд из злаков поможет защитить слизистую оболочку желудка от воспалений, избежать осложнений заболевания.
Полезные свойства блюда для желудка
Злаки улучшает процесс пищеварения, способствует правильной работе кишечника. Полезные свойства круп:
- хорошо насыщают без ощущения тяжести в эпигастральной области;
- содержат витамины и минералы в больших количествах;
- высокая концентрация клетчатки, аминокислот;
- источник растительных белков.
Блюда из злаков обладают вяжущим свойством. Они обволакивают желудок, защищая его от повреждений, вызванных гастритом.
Особенности приготовления
Блюда из злаков рекомендуется употреблять в сильно разваренном виде. После готовности их накрывают крышкой и оставляют на плите в течение 15 минут. У каждой крупы определённое время приготовления, которое зависит от способа обработки, помола зерна. Обычно производитель указывает на упаковке рецепт, оптимальный для конкретного сорта и вида продукта.
Рассыпчатая каша не подойдёт для больных гастритом. Крупу заливают достаточным количеством воды, чтобы блюдо получилось жидким. Такая обработка сохранит вяжущие свойства, полезные для уязвлённой слизистой.
Злаки можно варить на молоке, если гастрит не связан с пониженной или нулевой кислотностью желудка. У человека, страдающего этими формами заболевания, часто диагностируют непереносимость молочных продуктов, которая проявляется в виде расстройства кишечника или дерматитов.
При гастрите с повышенной кислотностью крупы, приготовленные на молоке, помогают нейтрализовать избыток соляной кислоты, облегчить изжогу, устранить отрыжку.
Крупу разваривают в воде. После разбухания в неё добавляют молоко. Такой вариант приготовления сохраняет полезные свойства продуктов. Злаки лучше развариваются.
При болях в желудке крупы готовят на воде, без добавления сахара и молока. Их предварительно измельчают кофемолкой, блендером. Едят кашу исключительно в теплом виде. Холодные и чересчур горячие блюда травмируют слизистую желудка.
Правила приготовления каш при гастрите:
- настаивают перед употреблением;
- при гипоацидной форме болезни крупы варят на воде;
- сахар добавляют в меру, не более 1 столовой ложки на 300 г каши;
- добиваются жидкой консистенции;
- хорошо разваривают.
В блюдо добавляют сливочное или растительное масло. Продукт, как правило, хорошо переносится в период ремиссии. Масло улучшает перистальтику кишечника и способствует регенерации клеток слизистой. В период обострений заболеваний ЖКТ злаки варят на воде, без добавления сахара.
Разрешённые крупы
Правильное питание при гастрите включает достаточное количество протёртой пищи с повышенным содержанием клетчатки. Вяжущие свойства блюд на основе злаков помогут облегчить боль. В острые фазы гастрита едят овсяную, манную и рисовую крупы. Эти злаки больше всего подходят для восстановления желудка. Диетические каши готовят из риса, овса и гречи.
Список круп, из которых варят полезные каши при гастрите:
При повышенной кислотности желудка можно есть каши, которые не вызывают усиленное выделение желудочного сока. К ним относится манка, рис, греча. Эти крупы при гиперацидном гастрите можно кушать без опасений.
Гастроэнтеролог проводит коррекцию лечебной диеты при гастрите в зависимости от уровня кислотности. Вид крупы, из которой приготовлено блюдо, влияет на уровень этого показателя. Зная о свойствах каждого злака можно определить какую кашу можно есть при гастрите.
Овсяная крупа
Геркулес – универсальный продукт. Его полезно употреблять при любом виде гастрита. Когда есть проблемы с пищеварительной системой, выбирают злаки в виде прессованных хлопьев. Они легче усваиваются.
Полезные свойства овсяной крупы для больных гастритом:
- профилактика болезней пищеварительной системы;
- нейтрализует действие свободных радикалов, восстанавливает повреждённые клетки слизистой оболочки;
- снижает нагрузку на нервную систему, предотвращая обострения гастрита при стрессе;
- насыщает углеводами.
Одна порция геркулеса на 50% покрывает суточную норму натрия, фосфора – на 20%, магния – на 15%.
Гастроэнтерологи рекомендуют лечить овсянкой гастрит с повышенной кислотностью. Чтобы добиться идеальной консистенции, на 1 часть продукта берут 4 части воды. После закипания хлопья варят 3 минуты, выключают и настаивают в течение 20 минут. Крупа при таком режиме варки сохраняет полезные свойства и обладает вяжущей консистенцией.
Манка
Особенность крупы заключается в низком содержании клетчатки. За это свойство врачи рекомендуют включать её в диету в следующих случаях:
- язва и рак желудка;
- эрозия слизистой;
- острый панкреатит.
Манная каша при гастрите восстанавливает повреждённые стенки желудка, ускоряет период ремиссии. В период обострения болезней пищеварительной системы крупу включают в рацион, она снимает болевые ощущения, оказывает положительное влияние на нервную систему. Манку можно есть при всех видах гастрита.
Лечебные свойства продукта:
- нормализует выработку соляной кислоты;
- контролирует синтез коллагена;
- улучшает аппетит;
- повышает усвоение железа;
- активирует восстановительные реакции.
Манную кашу при гастрите употребляют для профилактики осложнений и рака желудка. Крупа содержит важный элемент – кобальт. Он участвует в синтезе витамина В12, укрепляет иммунитет. Повышая активность лейкоцитов в крови, кобальт блокирует деление раковых клеток, усиливает антибактериальный эффект пенициллина.
В составе манной крупы большое количество кремния, марганца, фосфора. Элементы способствуют очищению кожи при обострении заболеваний желудка.
В период ремиссии манкой не стоит увлекаться, потому что продукт богат углеводами. Достаточно готовить её 1 раз в неделю. Варят крупу 5 минут и настаивают до полного разбухания. Для приготовления одной порции берут 3 столовые ложки продукта и 250 мл жидкости. Чтобы блюдо получилось без комочков, крупу всыпают тонкой струйкой, непрерывно помешивая до полного растворения. Детям до 3 лет манку есть нежелательно, она нарушает всасываемость витамина D.
Обработанный продукт не содержит клетчатки, обогащён витаминами группы B, PP, антиоксидантами и другими микроэлементами. Полезные свойства рисовой крупы для больных гастритом:
- абсорбирующие свойства – впитывает вредные вещества и выводит их из организма;
- помогает остановить диарею.
Блюда из крупы облегчает симптомы интоксикации при обострениях болезни. Для приготовления используют белый круглый рис. Чтобы добиться жидкой консистенции, на одну порцию потребуется 200 мл воды и 100 г крупы. После закипания рис варят 10 минут и добавляют к нему стакан молока. Блюдо томят на медленном огне до готовности. При обострении гастрита рис варят на воде без добавления молока и масла. Крупу не рекомендуется употреблять при хронических запорах.
Пшеничная крупа
Блюдо из злака употребляют только в период ремиссии. Когда заболевание переходит в острую фазу, пшеница раздражает стенки желудка. Лечебные свойства крупы:
- натрий в составе продукта восстанавливает водно-солевой баланс после расстройства кишечника;
- поддерживает уровень глюкозы в крови;
- устраняет кожные высыпания;
- фосфор регулирует кислотно-щелочной обмен.
Пшеничная каша при гастрите помогает повысить низкий показатель соляной кислоты в желудке. Крупу для варки выбирают мелкого помола, чтобы не травмировать слизистую желудка. Пшеницу готовят 30–40 минут и настаивают под крышкой. Она впитывает много жидкости. Воду можно добавлять при варке.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
|
Монастырский чай №3 Для суставов 100г купить в интернет-магазине Чайберри |
Монастырский чай №3 Для суставов 100г
Описание
Вспомогательное средство при профилактике и лечении суставов, улучшает обменные процессы в костных хрящевых тканях.
Способ применения: 1 столовая ложка на стакан кипятка. настоять 15-20 минут и пить как чай. Мёд или сахар добавлять по вкусу.
Состав: донник, мелисса лекарственная, лист крапивы, тысячелистник, лист ежевики, чабрец, зверобой, цветы боярышника, плоды боярышника, лист лопуха, живокость, лещина, мята, репешок.
Противопоказания: аллергия на один из компонентов.
Срок хранения 2 года
Не является лекарственным средством
Важно! Монастырский чай не является панацеей от всех болезней, как об этом пишут недобросовестные продавцы. Опытные травники специально разработали линейку из сборов целебных трав, предназначенных для борьбы со строго определенными недугами. Монастырский чай изготавливается только из качественных сборов трав, которые произрастают в основном на Крымском полуострове. Каждый состав монастырского чая уникален и подобран для профилактики и борьбы с определенными заболеваниями.
Употреблять монастырский чай для лечения болезней рекомендуется курсами по 2-3 приёма в день в течении не менее двух недель. Начинать пить любой чай следует с небольших доз в 1/3 часть стакана, доводя постепенно до 1-2 стаканов в день. Пить чай следует натощак или за 15- 20 минут до приёма пищи. Вечером рекомендуется пить чай с мёдом без приёма пищи либо не менее чем через час после ужина. Поскольку монастырский чай не имеет противопоказаний (кроме индивидуальной непереносимости компонентов) его можно употреблять и как обычный чай, разбавляя заварку водой, добавляя сахар, молоко и т.д., однако при этом его лечебный эффект снижается. В любом случае мы рекомендуем пропить монастырский чай курсом в 3-4 недели, а через полгода повторить курс.
Желаем Вам крепкого здоровья!
Характеристики
| Регион изготовления | Крым |
| Вес | 100 г |
| Упаковка | пластиковый пакет |
| Бренд | Монастырский чай |
Доставка по России и странам СНГ осуществляется курьерской службой СДЭК, Почтой России или любыми транспортными компаниями. Срок доставки зависит от удаленности от г. Краснодар и отображается при оформлении заказа в корзине. Стоимость доставки от 220 руб. Заказы от 5000 руб - бесплатно. (Если сумма отправки не превышает 700 р.)
Доставка по Москве осуществляется курьерской службой СДЭК и составляет 2-3 дня. Стоимость доставки от 220 руб. Курьером от 350 руб. Заказы от 5000 руб - бесплатно.
Доставка по Краснодару осуществляется курьерскими службами в день заказа либо на следующий день. Стоимость доставки от 150 до 450 руб, в зависимости от удаленности. Заказы от 3000 руб. - бесплатно.
Для выбора способа доставки в другие страны и уточнения расчета стоимости, свяжитесь с нашими операторами.
Минимальная сумма заказа составляет 500 рублей.
Оплатить свой заказ Вы можете:
- наличными курьеру при получении
- наличными в пункте выдачи в Вашем городе (ближайший пункт выдачи можно выбрать в корзине при оформлении)
- наличными в отделении почты (наложенный платёж)
- переводом на карту Сбербанка № 4276 3000 3716 0150 через Сбербанк онлайн
- по банковскому счету (для юридических лиц)
- через систему платежей Яндекс-касса «Яндекс.Деньги
- банковскими Картами Visa или MasterCard
- любым другим удобным способом по согласованию
Купить товары, проконсультироваться, задать свои вопросы Вы можете:
1. Нажав кнопку Купить в 1 клик . Выбирайте товар, нажимаете кнопку и вводите Ваш телефон и Имя. Мы сразу перезвоним, дадим нужную консультацию по товару, предложим самый удобный способ доставки и оплаты.
2. Добавить товары в корзину. Выбрать способ доставки и внести необходимые для данного способа доставки данные. Выбрать способ оплаты. Подтвердить заказ.
3. Позвонить нам по бесплатному номеру 8 (800) 250-46-90 задать вопросы или договориться о доставке нужного Вам товара.
4. Написать нам на email : info@chayberry.ru Указать наименования и количество нужных товаров, запросить прайс-лист или задать вопрос.
5. Воспользоваться формой обратной связи или формой онлайн консультанта. В форме необходимо ввести email на который придет ответ.
Все товары имеются в наличии на складе в Краснодаре (если товар заканчивается, появляется надпись "Нет в наличии" кнопка "Купить" перестает работать). Мы можем сообщить Вам о поступлении таких товаров, для этого нажмите кнопку "СООБЩИТЬ О ПОСТУПЛЕНИИ" и укажите свой email на который придёт оповещение, как только товар поступит на склад.
Оплачивайте покупки баллами, а не рублями!
Отличные новости! Теперь за каждый заказ Вам будут начисляться 5 баллов за каждые 100 рублей суммы заказа. Баллы накапливаются и могут быть потрачены на эксклюзивные подарки или на оплату последующих заказов. При оплате заказов 1 балл равняется 1 рублю. Списание баллов происходит автоматически. Количество баллов и операции с ними отображается в Вашем личном кабинете в разделе партнёрская программа.
Получите дополнительно 150 баллов за отзыв на Яндекс-Маркет! Зайдите по ссылке в раздел отзывов Маркета и напишите отзыв о магазине Чайберри, укажите номер своего заказа или свою фамилию, напишите о впечатлении о работе нашего магазине. После рассмотрения его модератором и публикации Вы получите дополнительные 150 баллов для покупок в нашем магазине и участия в розыгрыше подарков.
Накапливайте баллы и участвуйте в розыгрышах подарков! В конце каждого месяца проводятся розыгрыши подарков для клиентов интернет-магазина Чайберри! Не спешите тратить все баллы сразу или спешите, ведь за каждый новый заказ Вам будут начисляться новые баллы, вне зависимости от того, оплатили ли Вы заказ рублями или баллами!
Количество баллов Вы всегда можете посмотреть в своём личном кабинете. Если Вы совершили заказ без регистрации, то можете зарегистрироваться в личном кабинете позже и сообщить нам об этом, мы начислим Вам причитающееся за заказ(ы) баллы.
|
Что можно кушать после операции прободной язвы желудка |
Что можно кушать после операции прободной язвы желудка. Симптомы, диета и операция при прободной язве желудка
Язвенная болезнь желудка и двенадцатиперстной кишки – достаточно распространенное заболевание. Природа язвенной болезни считается достаточно изученной, разработано и внедрено в практику множество лекарственных препаратов, которые действительно оказались весьма эффективными.
Язвенная болезнь сейчас с успехом лечится консервативными методами. В последние десятилетия показания к оперативному лечению (особенно плановому) резко сократились. Однако сохраняются ситуации, когда без операции все же не обойтись.
Кроме болей и неприятных симптомов, которые доставляет пациенту это заболевание, оно в 15-25% сопровождается осложнениями (кровотечением, перфорацией или нарушением проходимости пищи), что требует принятия хирургических мер.
Все операции, проводимые при язве желудка, можно разделить:
- Экстренные — в основном это ушивание прободной язвы и резекция желудка при кровотечении.
- Плановые – резекция желудка.
- Открытым методом.
- Лапароскопические.
Показания к операции при язве желудка
Основные операции, которые проводятся при язвенной болезни в настоящее время – это резекция желудка и ушивание перфоративного отверстия.
Некоторые другие виды операций (ваготомия, пилоропластика, локальное иссечение язвы, наложение гастроэнтероанастомоза без резекции желудка) на сегодняшний день проводятся очень редко, так как эффективность их намного ниже резекции желудка. Ваготомию проводят в основном при язвах двенадцатиперстной кишки.
Особенности отбора пациентов на оперативное лечение язвенной болезни
В экстренных ситуациях (прободение, кровотечение) вопрос стоит о жизни и смерти пациента, и тут сомнений в выборе лечения обычно не бывает.
Когда же речь идет о плановой резекции, то решение должно быть очень взвешенным и продуманным. Если имеется хоть малейшая возможность вести пациента консервативно, эту возможность нужно использовать. Операция может избавить навсегда от язвы, но прибавляет другие проблемы (довольно часто возникают проявления, обозначенные как синдром оперированного желудка).
Пациент должен быть максимально проинформирован как о последствиях операции, так и о последствиях непринятия хирургических мер.
Противопоказания для операций при язве желудка
При угрожающих жизни состояниях, требующих экстренных мер, противопоказание только одно – агональное состояние больного.
Для плановых операций на желудке проведение операции противопоказано при:
- Острых инфекционных заболеваниях.
- Тяжелое общее состояние больного.
- Хронических сопутствующих заболеваниях в стадии декомпенсации.
- Злокачественная язва при наличии отдаленных метастазов.
Операции при прободении язвы
Прободная язва желудка – это экстренное состояние. При промедлении операции чревато развитием перитонита и гибелью больного.
Обычно при перфорации язвы производят ее ушивание и санация брюшной полости, реже – экстренная резекция желудка.
Подготовка при экстренной операции минимальна. Само вмешательство проводится под общим наркозом. Доступ – верхняя срединная лапаротомия. Производится ревизия (осмотр) брюшной полости, находится перфоративное отверстие (оно обычно несколько миллиметров), ушивается рассасывающей нитью. Иногда для лучшей надежности к отверстию подшивается большой сальник.
Далее из брюшной полости отсасывается попавшее туда содержимое желудка и выпот, полость промывается антисептиками. Налаживается дренаж. В желудок устанавливается зонд для отсасывания содержимого. Рана послойно ушивается.
Несколько дней пациент находится на парентеральном питании. В обязательном порядке назначаются антибиотики широкого спектра действия.
При благоприятном течении на 3-4 день извлекается дренаж, швы обычно снимаются на 7-е сутки. Трудоспособность восстанавливается через 1-2 месяца.
При развитии перитонита иногда требуется повторная операция.
Ушивание прободной язвы не является радикальной операцией, это лишь экстренная мера для спасения жизни. Язва может возникнуть вновь. В дальнейшем необходимо регулярно обследоваться для раннего выявления обострений и назначении консервативной терапии.
Резекция желудка
Самая распространенная операция при язвенной болезни – это . Она может проводиться как в экстренном порядке (при кровотечениях или прободении), так и в плановом (хронические длительно не заживающие, часто рецидивирующие язвы).
Удаляется от 1/3 (при язвах, расположенных близко к выходному отделу) до 3/4 желудка. При подозрении на злокачественность может назначаться субтотальная и тотальная резекция ().
Предпочтительна именно резекция части желудка, а не просто иссечение участка с язвой потому, что:
- Удаление только язвы не решит проблему в целом, язвенная болезнь будет рецидивировать, придется делать повторную операцию.
- Локальное иссечение язвы с последующим ушиванием стенки желудка может вызвать в дальнейшем грубую рубцовую деформацию с нарушением проходимости пищи, что также вызовет необходимость повторной операции.
- Операция резекции желудка универсальна, она хорошо изучена и разработана.
Подготовка к операции
Для уточнения диагноза пациент должен обязательно пройти:
- Гастроэндоскопию с биопсией из язвы.
- Рентгенконтрастное исследование желудка для уточнения функции эвакуации.
- УЗИ или КТ брюшной полости для уточнения состояния соседних органов.
При наличии сопутствующих хронических заболеваний необходима консультация соответствующих специалистов, компенсация жизненно важных систем (сердечно-сосудистой, дыхательной, уровня сахара в крови и др.) При наличии очагов хронической инфекции нужна их санация (зубы, миндалины, придаточные пазухи носа).
Минимум за 10-14 дней до операции назначаютс я:
- Анализы крови, мочи.
- Коагулограмма.
- Определение группы крови.
- Биохимический анализ.
- Исследование крови на наличие антител к хроническим инфекционным заболеваниям (ВИЧ, гепатитам, сифилису).
- Осмотр терапевта.
- Осмотр гинеколога для женщин.
Ход операции
Операция проводится под общим эндотрахеальным наркозом.
Разрез выполняется по средней линии от грудины до пупка. Хирург производит мобилизацию желудка, перевязку сосудов, идущих к удаляемой части. На границе удаления желудок прошивается или атравматичным швом или сшивающим аппаратом. Точно так же прошивается двенадцатиперстная кишка.
Часть желудка отсекается и удаляется. Далее накладывается анастомоз (чаще всего «бок в бок») между оставшейся частью желудка и двенадцатиперстной кишкой, реже – тонкой кишкой. В брюшной полости оставляется дренаж (трубка), в желудке оставляется зонд. Рана ушивается.
Несколько суток после операции нельзя есть и пить (налаживается внутривенное вливание растворов и жидкости). Дренаж извлекается обычно на 3-й день. Швы снимаются на 7-8 день.
Назначаются обезболивающие и антибактериальные препараты. Вставать можно через сутки.
Лапароскопические операции при язве желудка
Лапароскопическая хирургия все более вытесняет открытые оперативные вмешательства. С помощью этой методики сейчас можно провести буквально любые операции, в том числе и при язве желудка (ушивание перфорации стенки желудка, а также резекцию желудка).
Лапароскопическая операция выполняется с помощью специального оборудования не через большой разрез брюшной стенки, а через несколько небольших проколов (для введения лапароскопа и троакаров для доступа инструментов).
При этом этапы операции те же, что и при открытом доступе. Лапароскопия также требует общего наркоза. Прошивание стенок желудка и 12-перстной кишки при резекции проводится или обычным швом (что удлиняет операцию) или сшивающими аппаратами (по типу степлера), что дороже. После отсечения части желудка он удаляется. Для этого один из проколов в брюшной стенке расширяется до 3-4 см.
Преимущества таких операций очевидны:
- Малотравматичность.
- Нет больших разрезов – нет послеоперационных болей.
- Меньше риск нагноения.
- В несколько раз меньше кровопотеря (для остановки кровотечения из пересеченных сосудов используются коагуляторы).
- Косметический эффект – нет шрамов.
- Можно вставать через несколько часов после операции, минимальный срок нахождения в стационаре.
- Короткий период реабилитации.
- Меньше риск послеоперационных спаек и грыж.
- Возможность многократного увеличения лапароскопом операционного поля позволяет провести операцию максимально деликатно, а также исследовать состояние соседних органов.
Основные сложности, связанные с лапароскопическими операциями:
- Лапароскопическая операция длится дольше обычной.
- Используется дорогостоящее оборудование и расходные материалы, что увеличивает стоимость операции.
- Требуется высокая квалификация хирурга и достаточный опыт.
- Иногда в ходе операции возможен переход на открытый доступ.
- Не все состояния при язвенной болезни можно прооперировать с помощью этой методики (например, лапароскопическая операция не будет назначена при больших размерах перфорации, а также при развитии перитонита)
Видео: лапароскопическое ушивание перфоративной язвы
После операции
В течение 1-2 суток после операции исключается прием пищи и жидкости. Обычно на вторые сутки можно выпить стакан воды, на третьи сутки – около 300 мл жидкой пищи (морсы, бульоны, отвар шиповника, сырое яйцо, слегка подслащенный кисель). Постепенно диета расширяется до полужидкой (слизистые каши, супы, овощное пюре), а затем и густой отварной пищи без приправ с минимальным содержанием соли (приготовленные на пару тефтели, рыба, крупяные каши, нежирные молочные продукты, тушеные или запеченные овощи).
Запрещаются любые консервы, копчености, приправы, грубая пища, горячие блюда, алкоголь, сдоба, газированные напитки. Объем пищи на один прием не должен превышать 150-200 мл.
Строгая ограничительная диета с 5-6-разовым приемом пищи рекомендуется в течение 1- 1,5 месяца.
При открытых операциях в течение 1,5 – 2-х месяцев рекомендовано ограничение тяжелых физических нагрузок и ношение послеоперационного бандажа. После лапароскопических операций этот срок меньше.
Осложнения после операции
- Кровотечение.
- Нагноение раны.
- Перитонит.
- Несостоятельность швов.
- Тромбофлебит.
- Тромбоэмболия легочной артерии.
- Паралитическая кишечная непроходимость.
- Рецидив язвы. Язва может возникнуть как в оставшейся части желудка, так и в области анастомоза (чаще).
- Демпинг-синдром. Это симптомокомплекс вегетативных реакций в ответ на быстрое поступление непереваренной пищи в тонкую кишку после резекции желудка. Проявляется резкой слабостью, сердцебиением, потливостью, головокружением после еды.
- Синдром приводящей петли. Проявляется распирающими болями в правом подреберье после еды, вздутием живота, тошнотой и рвотой с желчью.
- Железодефицитная и В-12-дефицитная анемия.
- Синдром кишечной диспепсии (вздутие, урчание в животе, частый жидкий стул или запоры).
- Развитие вторичного панкреатита.
- Спаечная болезнь.
- Послеоперационные грыжи.
Профилактика осложнений
Возникновение ранних осложнений зависит в основном от качества проведенной операции и мастерства хирурга. Со стороны пациента здесь требуется только четкое выполнение рекомендованного режима питания, двигательной активности и др.
Чтобы предотвратить поздние осложнения и максимально облегчить себе жизнь после операции нужно соблюдать следующие рекомендации:
- Регулярно проходить обследование у гастроэнтеролога.
- Соблюдение режима дробного диетического питания в течение 6-8 месяцев до адаптации организма к новым условиям пищеварения.
- Прием ферментных препаратов курсами или «по требованию».
- Прием биодобавок с железом и витаминами.
- Ограничение поднятия тяжестей в течение 2-х месяцев для профилактики грыжи.
По отзывам пациентов, перенесших резекцию желудка, самое сложное после операции – отказаться от своих пищевых привычек и приспособиться к новому режиму питания. Но сделать это необходимо. Адаптация организма к пищеварению в условиях укороченного желудка продолжается от 6 до 8 месяцев, у некоторых пациентов – до года.
Обычно отмечается дискомфорт после еды, снижение веса. Очень важно пережить этот период без всяких осложнений. Через некоторое время организм приспосабливается к новому состоянию, симптомы оперированного желудка становятся менее выраженными, вес восстанавливается. Человек живет нормальной полноценной жизнью без части желудка.
Стоимость операции
Операции при язве желудка можно выполнить бесплатно в любом отделении абдоминальной хирургии. Экстренные операции при прободении и кровотечении способен выполнить любой хирург.
Цены на операции в платных клиниках зависят от рейтинга клиники, метода операции (открытый или лапароскопический), применяемых расходных материалов, продолжительности пребывания в стационаре.
Цены на резекцию желудка колеблются от 40 до 200 тыс рублей. Лапароскопическая резекция обойдется дороже.
При язвенной болезни желудка и двенадцатиперстной кишки опасным для жизни и здоровья человека осложнением является прободение. При появлении первых симптомов необходима госпитализация и хирургическая помощь. Во время лечения в стационаре после оперативных вмешательств на прободной язве желудка и двенадцатиперстной кишки показана диетотерапия. Следование предписаниям лечащего врача по меню в послеоперационный период способствует уменьшению реабилитационного периода и скорой нормализации функций пищеварения.
Симптоматика обострения язвы перфорацией
Прободение при язвенной болезни - острое состояние при разрушении стенок желудка и двенадцатиперстной кишки. Происходит у больных с хроническим течением или в острой стадии, в 60% инфицированных Хеликобактер Пилори. Пробную язву диагностируют у 2-10 % больных.
- острая и резкая и эпигастральной мезогастральной области;
- «доскообразный» твердый живот;
- бледность;
- сухость во рту;
- частое дыхание;
- замедленный пульс.
Медицинская помощь при перфорации
Острую стадию с осложнением в виде перфорирования больной проводит в условиях стационара. Если вовремя не провести операцию прободение чревато перитонитом и летальным исходом. При подтверждении хирургом диагноза - больного срочно готовят к хирургическому вмешательству.
Оперативное вмешательство проводят трех видов:
- ушивание;
- иссечение с последующей пилоропластикой и ваготомией;
- лазерное прижигание;
- резекция.
Отдельный пункт - лазерное прижигание чаще используют в качестве профилактической меры при угрозе перфорирования. В редких случаях лазер используют при прободении. После прижигания язвы желудка полноценно питаться пациенты начинают раньше чем после хирургических манипуляций, но можно кушать только то, что показано по лечебной диете.
В послеоперационный период проводят противоязвенную медикаментозную терапию. Больному после иссечения прободной язвы желудка показано специальное диетическое питание по разновидностям нулевого и первого стола. В дополнение врачи рекомендуют пройти курс физиотерапии. После операции пациенту обязательно соблюдать постельный режим минимум первые две недели, полупостельный еще месяц.
Питание после операции на прободную язву
Первые 24 часа после хирургического вмешательства показан абсолютный голод. Питание с витаминами после операции на желудке по удалению перфорированных участков вводят через капельницу. Разгрузка и щадящее отношение к органам пищеварения - основа выздоровления. Функции желудочно-кишечного тракта восстанавливаются постепенно, поэтому начинают с самых легких хирургических диет с небольшой калорийностью и минимальным содержанием соли. Начиная со вторых суток по четвертые пациенту вводят чай с сахаром умеренной температуры и отвар шиповника. Напитки дают по одной чайной ложке каждые полчаса. Если перистальтика восстановилась, вводят диетическое питание поэтапно, постепенно расширяя рацион и вводя новые продукты.
Диета после операции прободной язвы желудка - важный элемент в комплексе восстановления и нормализации работы желудочно-кишечного тракта.
Правила лечебной диетотерапии
Первые две недели после операции на желудке с осложнением язвы в виде прободения - особенно важный период, диету придерживаются строго, не переедая и не превышая норму разрешенных продуктов. Чрезмерная нагрузка на ослабленные органы пищеварения станет причиной затяжного периода восстановления. Поврежденный эпителий в первое время слабый, поэтому пищу должна быть нейтральной, неагрессивной, чтобы слизистые оболочки начали восстанавливаться.
Продукты выбирают в соответствии с номером диетического стола и их переносимостью. Основной принцип - не вызывающие чрезмерное выделение хлороводорода, легко усваиваемые. Температурный режим подачи горячих первых и вторых блюд - 50 градусов, холодных - 30-40 градусов.
Пищу употребляют маленькими порциями, в соответствии с номером рекомендованного диетического стола, от шести до восьми раз в сутки.
Режим питания после операции при язве желудка осложненной прободением зависит от самочувствия пациента и назначенного врачом диетического стола.
В меню в зависимости от номера стола присутствуют следующие продукты питания и блюда:
- слабые овощные и мясные (куриные, индюшиные, говяжьи) бульоны;
- супы овощные, мясные, с добавлением сливочного масла или сливок;
- сухари из пшеничного хлеба;
- мясо в отварном, тушеном, запеченном виде (индейка, курица, телятина) в виде котлет, суфле, пюре, мелкорубленых котлет;
- нежирные сорта рыбы (минтай, хек) в пареном, тушеном виде без кожицы;
- молоко, сливки добавляют в блюда при готовке;
- творог;
- кефир;
- йогурт;
- каши варят до слизеобразной жидкой консистенции (манная, овсяная, рисовая, гречневая);
- масла сливочное, оливковое, подсолнечное;
- негрубые овощи (картофель, свекла, морковь, брокколи, цветная капуста) в пареном, вареном, запеченном виде;
- чай зеленый и черный некрепко заваренный;
- молочные и фруктовые кисели;
- фрукты в запеченном виде, в компотах.
Диета после операции и во время любой стадии язвы желудка и 12 перстной кишки должна быть составлена в соответствии с данным списком продуктов.
Стол № 0 А
Данная диетотерапия назначается на пятые сутки после хирургических манипуляций на прободную язву желудка при условии что перистальтика пришла в норму. Если функции желудочно-кишечного тракта не восстановились продолжают курс капельниц. Длительность диеты стола № 0 А после операции перфорированной язвы желудка и двенадцатиперстной кишки от двух до пяти дней в зависимости от состояния здоровья пациента. Врачи рекомендуют постельный режим, исключение стрессовых ситуаций.
Пищевая ценность диетического стола:
- белков десять грамм;
- жиров пятнадцать грамм;
- не более двухсот грамм углеводов.
Основные продукты Стола № 0А:
- вываренная до слизистой формы овсяная, манная, рисовая каша с добавлением сливок;
- слабый не наваристый бульон из курицы или индейки;
- кисель из груши, тыквы;
- отвар шиповника.
Примерное меню на период Стола № 0А
В первые дни приема пищи важно соблюдать предписания врача и диету. Если употреблять в пищу запрещенные продукты возможно развитие воспаления, стенки желудочно-кишечного тракта будут раздражены, возможны осложнения.
В пищу разрешено употреблять только жидкие блюда маленькими порциями от шести до восьми раз в сутки по двести грамм за один прием пищи. На примерное меню после операции на прободную язву ориентируются, но смотрят на самочувствие больного. Если что-то из продуктов вызывает боли, вздутие или дискомфорт, их временно отменяют.
Меню на первый день
На завтрак варят овсяную кашу на воде или с добавлением чайной ложки сливок. Разрешено пить отвар шиповника. Кашу разваривают до слизеобразного жидкого состояния, крупу перед варкой растирают.
На второй завтрак готовят слабый грушевый кисель. Запить слабым сладким чаем (половина стакана).
Перекус перед обедом - компот из сухофруктов.
На обед готовят слабый бульон на куриной грудке. Дополняют отваром шиповника (не более половины стакана).
Для второго обеда готовят кисель из ягод.
На полдник варят рисовую кашу до жидкого состояния (белый рис перед варкой размалывают). Запивают половиной стакана сладкого слабого чая.
На ужин готовят слабый бульон из телятины.
Диета второго дня
Для первого завтрака варят жидкую манную кашу без молока. В качестве напитка - слабый сладкий чай.
На второй завтрак готовят бульон из телятины. Запивают половиной стакана отвара шиповника.
Для перекуса сварить жидкий кисель из тыквы.
Перед обедом можно сделать второй перекус бульоном из филе индейки.
Для обеда готовят желе из груши.
Для второго обеда варят очень жидкий кисель. В качестве напитка - сладкий чай.
На полдник варят жидкую безмолочную кашу из овсянки.
Для ужина подойдет слабый бульон из грудки индейки.
Третьи сутки
Для завтрака сварить очень жидкую безмолочную рисовую кашу. В качестве напитка - компот из сухофруктов.
На второй прием пищи готовят желе из груши.
Перекусить бульоном на куриной грудке, запить слабым сладким черным чаем.
До обеда варят киселеобразную геркулесовую кашу на воде. Из напитков - половину стакана отвара шиповника.
Для обеденного приема пищи варят бульон из телятины.
Для полдника подойдет жидкий кисель из тыквы.
В качестве перекуса пить компот из шиповника.
Для ужина варят кисель из груши.
Примерное меню на период Стола № 0Б
Пищевую ценность диетического стола по жирам и белкам увеличивают до пятидесяти грамм в сутки. Разрешается ввести соль до четырех грамм и углеводов не более 300 грамм. На данном этапе диетотерапии при восстановлении работы желудка после операции на язве можно есть протертую до пюре пищу, вводятся нежирные сорта мяса и рыбы, яйца. Длительность диетотерапии на усмотрение врача от двух до четырех дней в зависимости от состояния здоровья пациента. В период реабилитации и восстановления слизистых после операции при осложнении язвы желудка по Столу № 0Б размер порции - не более 250 грамм. Молоко в данный период включают редко из-за риска развития вздутия и метеоризма.
План питания первых суток
Для завтрака варят паровой омлет без молока. Напитком выступает компот из сухофруктов.
На перекус готовят жидкую безмолочную рисовую кашу.
Перед обедом варят кисель из груши.
На обед вареную куриную грудку перетирают до состояния пюре. На десерт сладкий чай.
Для второго обеда варят всмятку одно яйцо. Напиток - отвар шиповника.
Для полдника варят безмолочную жидкую овсяную кашу.
На ужин отваренного минтая растирают до пюреобразного состояния. Из напитков - чай.
Меню второго дня
На завтрак варят манную кашу без молока, компот из груши.
Для перекуса готовят грушевый кисель.
На второй перекус можно сварить одной яйцо всмятку, запить сладким чаем.
Для обеда варят бульон из грудки индейки, которую потом пюрируют. Запить можно компотом из сухофруктов.
Для полдника готовят омлет из одного яйца на пару.
На ужин варят кисель из яблок.
Рацион Стола № 0
На следующем этапе диетического питания после операции на перфорированной язве желудка пищевую ценность белков доводят до ста грамм в сутки, углеводов - до трехсот грамм, жиров - до семидесяти грамм. Следуют данному столу от двух до четырех в зависимости от самочувствия пациента.
Меню первого дня
Для завтрака творог протирают со сливками, из напитков - чай.
На перекус готовят печеное яблоко, запивают компотом из груши.
Перед обедом варят цветную капусту и протирают ее до состояния пюре.
На обед - отварная куриная грудка в пюреобразном виде. Напиток - чай.
Для полдника варят паровой омлет, запивают морсом из ягод.
Для ужина минтай измельчают с гарниром из тыквенного пюре.
Рацион вторых суток
На первый завтрак варят овсяную кашу со сливками. На десерт кисель из груши.
Для второго завтрака готовят яблочное пюре, из напитков - чай.
Для обеда варят крем-суп из грудки индейки, на гарнир картофельное пюре.
На полдник йогурт с печеным яблоком.
Для ужина перетирают отварную телятину с овощным пюре.
Меню третьего дня
На завтра варят всмятку яйцо. Для десерта делают желе из тыквы.
Для перекуса - кефир и один белый сухарик.
На обед отварить куриную грудку, протереть ее и смешать с пюре из отварной брокколи. Напиток - отвар шиповника.
Для полдника перетирают творог с печеным яблоком.
На ужин готовят минтая на пару с пюре из картофеля. Напиток - кисель из груши.
Примерное меню на период Стола № 1 Б
Диета по Столу № 1 Б после операции на прободной язве желудка начинается в стационаре и продолжается дома от двух до четырех месяцев. При хорошем самочувствии и нормальном функционировании органов пищеварения диету меняют на стол № 1. Вся пища на данном этапе подается в протертом виде, варится на пару, тушится, запекается.
Меню первого дня
На завтрак варят рисовую кашу на молоке, запивают соком шиповника.
Для второго завтрака варят кисель из груши, один сухарик из белого хлеба.
На обед варят суп-пюре из куриной грудки, картофеля, моркови. На десерт чай с медом.
Для полдника яблоко запекают в духовке, напиток - настой шиповника.
Для ужина из палтуса делают котлеты на пару, на десерт молочный кисель.
Для второго ужина стакан кефира.
Меню второго дня
Для первого утреннего приема пищи готовят паровой омлет из двух яиц и молока, на десерт - кисель из груши.
На перекус йогурт смешивают с запеченным яблоком и чайной ложкой меда.
Для обеденного приема пищи готовят суфле из индейки, на гарнир пюре из отварной свеклы, на десерт - полстакана отвара шиповника.
Для второго перекуса варят молочную гречневую кашу с одним белым сухариком.
Для вечернего приема пищи готовят паровую котлету из телятины, гарнир - тушеная протертая морковь, стакан чая.
Меню третьего дня
Для первого завтрака варят молочную манную кашу со сливочным маслом, на десерт компот из сухофруктов.
Второй завтрак 1 печеное яблоко и протертый со сливками творог.
Для обеда варят суп-пюре из индейки, моркови, картофеля. На десерт молочный кисель.
На полдник подают кефир и один белый сухарик, одно яйцо всмятку.
Для ужина минтай запекают в духовке, подают с паровой цветной капустой. Морс.
На перекус перед сном можно стакан йогурта.
Диетический стол № 1
Рацион на данном этапе восстановления пациента после операции расширяется, добавляют фрукты, овощи, сыры.
В запрещенном меню остается:
- приправы;
- острое;
- обжаренное или запеченное до корочки;
- любые спиртные напитки;
- кислые фрукты;
- маринады;
- сдобная выпечка;
- газированные напитки;
- грубые овощи (белокочанная капуста,редька, лук, щавель);
- копченое и консервированное;
- жирное;
- грубые крупы (ячневая, кукурузная);
- грубое мясо с волокнами;
- мороженое;
- шоколадные изделия;
- жареные или вареные вкрутую яйца.
Список блюд первого дня диеты
На завтрак делают творожную запеканку с грушами, сладкий чай, кусочек неострого сыра.
Для перекуса варят фруктовый кисель из яблок.
На обед разрешено суп из куриной грудки с картофелем и морковью, настой шиповника и белый сухарик.
Для полдника готовят паровой омлет с молоком.
На ужин котлета на пару из минтая, кабачки тушеные.
Рацион для второго дня
Молочный суп с вермишелью, компот из сухофруктов.
Для второго завтрака сварить всмятку яйцо, йогурт.
На обед каша из гречки, котлета из индейки на пару, чай.
Для полдника подойдет стакан кефира с одним сухариком.
На ужин сварить молочный суп из крупы, запеченное яблоко.
После выписки со стационара пациент продолжает придерживаться назначенному режиму питания. Если не исключить запрещенные продукты, органы ЖКТ(желудочно-кишечного тракта) после операции на перфоративной язве желудка будут медленней заживать или начнется воспалительный процесс. Для исключения повторного развития заболевания стоит и после выздоровления придерживаться правильного здорового рациона.
Восстановлению после операции часто мешает стрессовое состояние больного. Волнение ничем не оправдано, надо соблюдать простые рекомендации, и здоровье вернется.
При язвенной болезни желудка или двенадцатиперстной кишки хирургическое лечение проводится, как правило, при осложнениях. Например, при сильном желудочном кровотечении, прободении язвы, стенозе и прочих, а также, если обширная неосложненная язва не проходит в течение трех лет при проведении консервативного лечения.
Виды операций
Операции при язвенной болезни желудка бывают двух видов: это резекция желудка - удаление части желудка, и ваготомия - пересечение нервов, стимулирующих выработку соляной кислоты и приводящих к рецидивам язвенной болезни. Часто эти операции совмещают: при резекции делают еще и ваготомию.
После операции
После операции потребуется длительное лечение противоязвенными препаратами. В первые 10 дней назначается постельный режим. Покой - важнейшее условие выздоровления. Но незначительная двигательная активность оперированным больным показана. Движение ногами разрешается сразу же после пробуждения от наркоза. Начиная с первого дня послеоперационного периода, назначается дыхательная гимнастика. Вставать с постели при отсутствии противопоказаний разрешается на 2 - 3-й день после операции.
Важным фактором успешного лечения является послеоперационная диета , которую необходимо соблюдать первые несколько месяцев. Общие принципы этой диеты - сокращение в пище простых углеводов, соли и жидкости. Такая диета препятствует возникновению воспалительных процессов и способствует восстановлению.
На второй-третий день после операции больному можно дать минеральную воду без газа, слабо заваренный чай, слегка подслащенный фруктовый кисель. Еще через несколько дней можно пить отвар шиповника, 1-3 яйца всмятку, протертые супы-пюре, разваренную и протертую гречневую или рисовую кашу, паровое творожное суфле.
Через 8-10 дней после операции можно добавить овощное пюре - пюре из картофеля, кабачков, тыквы, моркови, а также паровые котлеты из мяса или рыбы. Все - без масла.
Хлеб разрешается есть только через месяц, причем ни в коем случае не свежий, а только вчерашней выпечки. А кисломолочные продукты - не ранее чем через два месяца после операции.
При успешном послеоперационном восстановлении через 2-4 месяца можно расширять ассортимент продуктов.
Продукты, которые противопоказаны при оперированной язве желудка и двенадцатиперстной кишки
- Соленые, копченые, острые блюда, маринады;
- консервы;
- колбаса;
- шоколад, какао, кофе;
- мед, варенье;
- газированные напитки.
До полного выздоровления следует отказаться от:
- грибов;
- бобовых;
- белокочанной капусты;
- лука;
- чеснока;
- щавеля;
- шпината;
- редиса;
- мороженого;
- свежих фруктов, овощей, ягод;
- алкогольных напитков.
При язве желудка и двенадцатиперстной кишки
противопоказано курение и алкогольные напитки!
Эксперт: Галина Филиппова, кандидат медицинских наук, врач-терапевт
Надежда Панфилова
В материале использованы фотографии, принадлежащие shutterstock.com
Чтобы избежать послеоперационных осложнений, пациенту после проведения назначается специально откорректированная диета и специально разработанный индивидуально режим питания. Для пациентов разрабатывается после операции.
Чтобы заживление и реабилитация после проведенного оперативного вмешательства при прободной язве желудка происходили удачно, принимать пищу требуется небольшими порциями и часто, не реже одного приёма в два часа. Температура еды должна быть комфортной, без резких перепадов.
Способы приготовления блюд
Продукты готовятся на пару либо в отварном виде. Предполагается сбалансированная диета, содержащая витамины, белки, минералы и микроэлементы.
Диетотерапия
Правильное меню, назначенное пациенту врачом гастроэнтерологом либо диетологом после операции на желудке, стало основой для диетотерапии, направления комплексного лечения, состоящего из последовательных этапов. Исключительно лечащий врач объяснит больному, что разрешено употреблять в указанный период, какие блюда допустимы в последующие периоды реабилитации.
Начальный этап
В первые сутки после операции больной должен находиться на голодной диете. На вторые сутки диета обязана быть щадящей. Лечащий врач наблюдает за состоянием здоровья больного, определяя список разрешенных продуктов.
Постепенно рацион пациента расширяется. На это отводится до двух недель. Послеоперационная диета требует крайне серьезного отношения. В указанном периоде блюда подаются больному в протертом виде.
Дальнейшее питание пациента
По истечению пары месяцев пациент переходит на пищу в непротёртом виде, однако диетический перечень продуктов должен строго соблюдаться в течение долгого срока. Если процессы реабилитации желудка и кишечника пациента после перенесенной операции протекают благоприятно, через год позволено расширить меню.
Протертая пища и диета, основанная на подобном принципе, помогает купированию болезненности, уменьшению признаков воспаления в желудке после проведенного хирургического вмешательства. Благодаря этому обстоятельству происходит нормализация пищеварения, восстановление правильной перистальтики желудка и кишечника.
Чтобы диетическое питание благоприятно отразилось на состоянии пациента, пищу необходимо отваривать либо готовить на пару. В минимальном количестве в рационе разрешаются глюкоза и остальные углеводы, поваренная соль. Разрешено готовить овощи для питания пациента, исключение составляет белокочанная капуста и цветная капуста.
Для кормления больного в меню включают бульоны из нежирного куриного мяса, отварную нежирную телятину, говядину, с удалёнными перед приготовлением хрящами, прожилками и пленками. Рекомендована к применению нежирная рыба в отварном и запечённом виде. Куриные яйца едят сваренными всмятку. Белый хлеб разрешен исключительно вчерашний, не допускается свежая выпечка. Для улучшения вкусовых и питательных свойств в блюда допустимо добавлять немного сметаны.
По истечению трёх месяцев постепенно добавляются в пищевое меню человека, перенёсшего операцию, кабачок, кефир, морковка, тыква, картофель. В отдаленных сроках постепенно вводят в рацион несоленый сыр в минимальных количествах. Фрукты в свежем виде не рекомендуется употреблять в пищу. Из них варят кисель или мусс, не слишком сладкий. Разрешено пить некрепкий сладкий чай и соки, исключая виноградный.
Последний этап терапии
В отдаленных сроках после операции язвы желудка диета состоит из щадящих продуктов. Начинают готовить блюда в непротёртом виде. Рацион питания в обязательном порядке включает необходимые микроэлементы, белки витамины и углеводы.
Углеводы в рационе должны быть преимущественно сложными, простые потребуется свести до минимального количества. Готовить блюда допустимо на пару, отваривать, запекать в духовке либо микроволновой печи, тушить на слабом огне.
Первые блюда, кроме супов, представлены в рационе язвенника борщами, постепенно вводятся щи. Раз в неделю разрешается суп либо борщ, приготовленный на мясном бульоне. В питание вводится белый, серый и черный хлеб, суховатое печенье, отварная курятина и рыба нежирных сортов.
Теперь допустимо вводить в рацион и сырые овощи в скромных количествах, готовить свежие овощные салаты на подсолнечном масле с зеленью. Допускается употреблять в пищу кисломолочные продукты, рисовую, гречневую либо овсяную кашу. Изредка позвольте больному в виде лакомства колбасу, сосиски, нежирную ветчину, черную либо красную икру, неострые сорта сыра.
В рационе запрещены сдобные булки, избегайте паштетов, печени, солений и маринадов, консервированных продуктов, шоколада, грибов, редьки и редиса. Кофе и мороженое придется полностью исключить.
Алкоголь при диагнозе перфоративная оперированная язва категорически запрещается. Слишком сладкий чай и молоко придётся ограничивать. Расширять рацион лучше постепенно, после истечения года разрешается переходить к нормальному питанию.
Если у пациента с диагнозом прободение язвы желудка наблюдаются сопутствующие симптомы прочих заболеваний желудка или кишечника, к примеру, запор, в рацион вводится обилие растительных продуктов питания, содержащих пектины и клетчатку.
Если оперативное вмешательство проведено по поводу озлокачествленной язвы желудка, в рацион вводится максимальное количество питательных элементов, способствующих торможению роста раковых клеток. Это гречневая крупа, растительное масло. Параллельно проводится курс фитотерапии. Подобное лечение окажет целебное действие на желудочно-кишечный тракт, позволит в сжатые сроки расширить диетический стол, разнообразить питание больного.
Примерное меню на неделю после операции
- В первые сутки после проведённой операции пациент находится на голодной диете.
- На вторые сутки разрешается выпить стакан тёплого некрепкого чая и одну четвертую стакана отвара плодов шиповника. Его следует принимать постепенно, по чайной ложечке, растянув прием отвара на день.
- На третий день после оперативного вмешательства разрешается выпить 4 стакана слабого тёплого чая с сахаром и четверть стакана отвара шиповника, которые принимаются по чайной ложечке.
- Последующие два дня: четвертый и пятый – пациент получает питание по диете №0. Разрешается съесть два яйца всмятку дополнительно к основному рациону.
Химический состав нулевой диеты представляет собой 5 граммов белка, 20 граммов жиров, 150 граммов углеводов, 1 грамм поваренной соли. Жидкости за день допустимо выпивать до двух литров. Вводится витамин С в количестве 200 мг.
Компоненты диеты №0
В питание пациента введены: некрепкий бульон из нежирных сортов мяса, жидкий кисель из сладких ягод, отвар шиповника с сахаром. Готовьте для пациента компот из фруктов, который тщательно процеживается. Хорошим эффектом обладает рисовый отвар с маслом либо добавлением сливок. Полезно съесть желе из фруктов. В рационе приветствуются ягодные соки, разбавленные кипячёной водой.
Диета после операции язвы желудка не должна включать виноград и виноградный сок, соки из свежих овощей. Не допускаются в диете после операции прободной язвы желудка плотные пюре из овощей, напитки, включающие в состав углекислоту.
Диета 0б
Питание после операции язвы желудка на 6-7 день включает полужидкие каши из протертых круп и злаков или овсяных хлопьев. Готовят на воде. В воду для приготовления каши добавляют четвертую часть молока либо мясного отвара
Разрешается сварить суп на овощном бульоне с манной крупой, яйцо всмятку, омлеты из куриных яиц на пару, паровые суфле (для приготовления используется рыба нежирных сортов).
Дальнейшее питание
На 9-11 день пациенту назначается хирургическая диета. Пища принимается не реже шести раз в сутки. Из рациона исключается горячее питание, слишком холодные блюда. Продукты должны быть тёплой или комнатной температуры.
Для диеты после проведенной резекции желудка по поводу перфорированной язвы готовятся блюда:
- Суп пюре из овощей.
- Супы-кремы.
- Суфле из протертого мяса курицы, телятины, крольчатины.
- Блюда из свежего нежирного творога, приготовленные на пару.
- В малых количествах допускается употребление кисломолочных продуктов: йогурт, ряженка, кефир. Сметана нежирная, применяется для заправки супов, пюре.
- Творог разрешено употреблять без паровой обработки, если разбавить небольшим количеством свежих сливок.
- К овощным пюре допускается кусочек черствого белого хлеба либо пшеничных несдобных сухариков.
- Пюре из овощей и фруктов хорошо протирается. Перед приготовлением пюре овощи или фрукты очистить от кожуры, удалить косточки.
- Попробуйте приготовить для больного запеченные яблоки, груши в духовом шкафу.
- Запивать еду некрепким чаем с добавлением нескольких ложечек нежирного молока.
Рацион питания через 2 недели
По истечению 2 недель со дня операции, если у пациента отсутствуют признаки ухудшения состояния, нормализовался и не беспокоит жидкий стул, вздутие кишечника, в рацион постепенно добавляются некрепкие бульоны из мяса, рыбы, отваров из овощей. Цельное коровье либо козье молоко разрешено в малых дозах.
Количество продуктов питания, которое пациент может съесть за прием, соответствует стакану. На завтрак положен единственный вид продукта. На обед допускается употребление не более двух разнообразных блюд. Принимать пищу теперь приходится не реже 6 раз в течение суток.
Исходя из приведённого выше приблизительного меню на первые недели поле операции, получится организовать пациенту щадящее и полезное питание. Диета при прободной язве желудка соблюдается в течение года после операции.
Важным условием правильного питания в послеоперационном периоде станет контроль со стороны лечащего врача. Составить правильный рацион получится, воспользовавшись помощью врача-диетолога и гастроэнтеролога.
Решение об употреблении икры или сдобного печенья принимается совместно с лечащим врачом, исходя из индивидуального состояния пациента. Если не отмечается текущих жалоб на состояние здоровья, допустимо периодически отклоняться от строгой диеты.
Если после проведённой операции возникли серьёзные осложнения, диета и режим питания будут соблюдаться особенно строго. Подобное поведение приведёт к стойкому улучшению состояния здоровья пациента. Важно принимать пищу дробно, небольшими порциями, тщательно придерживаться разрешённого списка продуктов.
|
Влияние маломинерализованной гидрокарбонатно-натриевой, кальциево-магниевой, углекислой минеральной воды источника - Аршан - на морфологическую картин |
Влияние маломинерализованной гидрокарбонатно-натриевой, кальциево-магниевой, углекислой минеральной воды источника "Аршан" на морфологическую картину слизистой желудка при хроническом гастрите Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Долбилкин Александр Юрьевич
Цель работы оценить морфологические изменения слизистой оболочки желудка при хроническом гастрите на фоне приёма минеральной воды " Аршан ". Были исследованы 55 гастробиопсий до и после приёма минеральной воды " Аршан ". Установлено, что питьевой режим приёма маломинерализованной гидрокарбонатно-натриевой, кальциево-магниевой, углекислой минеральной воды в комплексе с диетотерапией, терренкуром, тренирующим воздействием на организм среднегорья оказывает противовоспалительный, регенераторный и седативный эффекты.
Похожие темы научных работ по клинической медицине , автор научной работы — Долбилкин Александр Юрьевич
Effect of low-mineralized sodium bicarbonate, calcium-magnesium, calcium carbonate mineral water source "Arshan" on the morphology of the gastric mucosa in chronic gastritis
Purpose to evaluate the morphological changes of gastric mucosa in chronic gastritis in patients receiving mineral water " Arshan ." We studied 55 gastrobiopsy before and after administration of mineral water " Arshan ." Found that drinking up to receive low-mineralized hydrocarbonate-sodium, calcium, magnesium, calcium carbonate mineral water in conjunction with diet therapy, path, coaching effects on the body midlands has anti-inflammatory, regenerative and sedative effects.
Текст научной работы на тему «Влияние маломинерализованной гидрокарбонатно-натриевой, кальциево-магниевой, углекислой минеральной воды источника "Аршан" на морфологическую картину слизистой желудка при хроническом гастрите»
между полученными величинами использовали критерий Стьюдента.
Проведенные исследования позволили установить, что непосредственно перед операцией.за 20 минут до её начала, наблюдалось достоверное повышение концентрации кортизола в 2,7 раза, ДК -в З, МДА - в 3,4, снижение АОА в 1,9 и содержания альфа-токоферола - в 3,2 по сравнению с результатами полученными у доноров (р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Хронический атрофический гастрит с метаплазией эпителия слизистой оболочки и желез установлен у 31 (56,4%) больного. Из них у 12 (38,7%) обнаружен фундальный гастрит, у 19 (61,3%) -антральный.
Хронический фундальный гастрит с толстокишечной или неполной метаплазией зарегистрирован у 8 больных, с тонкокишечной или полной метаплазией - у 3. У одного больного был выявлен фундальный гастрит со смешанным типом ме-
Корреляция между морфологическими формами гастрита и Helicobacter pylori.
м Состояние слизистой, формы гастрита Ко- личе- ство набл ю- деиий Пол Сред- ний возраст паци- ентов Helicobacter pylori
М Ж KOJI-BO наблюдений с выявлением Ир един, и небольшое кол-во уме- ренное кол-во обиль- ное обсе- мене- ние отсут ствие
1 Неизменённая слизистая 7 3 4 26,5 5 2 2 1 2
2 Хронический гастрит без атрофии:
1) Поверхностный 15 4 1 1 33,0 1 1 5 5 1 -
2) Глубокий 2 2 - 1 - - 1 1
3 Хронический атрофический гастрит: 31
1) Фундальный 12 5 7 42 5 4 1 - 7
а. Толстокишечная метаплазия 8
6. Тонкокишечная метаплазия 3
в. Смешанный тип метаплазии 1
2) Антральный 19 6 13 35 19 8 5 6 11
а. Толстокишечная метаплазия 12
б. Тонкокишечная метаплазия 5
в. С-мешанный тип метаплазии 2
Всего: 55 20 35 - 41 19 14 9 13
таплазии. Умеренная дисплазия эпителия слизистой и желез так же отмечена у одного больного. Из них Helicobacter pylori найдена у 5 больных (единичные - 2, в небольшом количестве - 2, в умеренном - I).
Возраст больных хроническим фундальным гастритом колебался от 37 до 52 лет. Средний возраст равнялся 42 года. Мужчин в этой группе было 5 (41,7%). женщин - 7 (58,3%).
Хронический антральный гастрит с толстокишечной метаплазией установлен у 12 больных, с тонкокишечной метаплазией - у 5, со смешанным типом метаплазии - у 2. Умеренная дисплазия была у 2 больных. Из них Helicobacter pylori обнаружена у всех больных (единичные - 3, в небольшом количестве - 5. в умеренном - 5, в большом - 6). Возраст больных с хроническим антральным гастритом колебался от 23 до 46 лет. Средний возраст составил 35 лет. Мужчин в этой группе было - 9 (47,4%), женщин - 10 (52,6%).
Средний возраст больных хроническим гастритом без атрофии (поверхностный и глубокий) равнялся 33 года; хроническим атрофическим антральным - 35; хроническим атрофическим фундальным - 42.
Из 48 больных разными формами хронического гастрита хронический гастрит без атрофии слизистой оболочки встречался в 35,4% случаев (из них глубокий гастрит - в 11,8 %, поверхностный -в 88,2%), хронического атрофического с кишечной метаплазией эпителия слизистой оболочки и желез - в 64,6% (фундальный - 25%, антральный - 75%).
Среди форм хронического атрофического гастрита преобладающим типом метаплазии явля-
лась толстокишечная или неполная (64,5%). На тонкокишечную или неполную метаплазию пришлось 25,8% случаев и смешанную - 9,7%.
Прямых корреляций между формами и выраженностью хронических гастритов и степенью обсеменения Helicobacter pylori не выявлено. Хотя, следует отметить, что в больших количествах она определялась во всех наблюдениях с хроническим атрофическим антральным гастритом.
С согласия 9 больных нами были произведены повторные эзофагогастродуоденоскопии с прицельной биопсией слизистой желудка через 1, 4, 6 месяцев. При этом у 4 из 9 (44,4%) больных отмечена положительная морфологическая динамика. У всех них установлено снижение воспалительной инфильтрации, отёка, редукция толстокишечной метаплазии. У одного больного выявлена редукция тяжелой дисплазии.
Таким образом, питьевой режим приема малом и нерал изованной гидрокарбонатно-натриевой, кальциево-магниевой, углекислой минеральной воды в комплексе с диетотерапией, терренкуром, тренирующим воздействием на организм среднегорья оказывает противовоспалительный, регенераторный и седативный эффект, что объясняется воздействием их на основные патогенетические звенья, принимающие участие в развитии и клиническом течении хронического гастрита. Влияние этих факторов оказывает благоприятное действие на различные органы и системы, способствует улучшению трофики и восстановлению нарушенных функций, повышению общей неспецифической реактивности.
|
Иван-чай Байкальский оптом Иркутск |
Иван-чай Байкальский оптом

Продаем Байкальский ферментированный Иван-чай оптом от производителя:
1)Листовой (роллерный) черный - от 650р/кг
2)Листовой (роллерный) зеленый - от 700р/кг
3)Листовой (роллерный) желтый - от 700р/кг
4)Листовой (роллерный) Габа - от 1000р/кг
5)Гранулированный - от 500р/кг
6)Готовые купажи (смеси) иван-чая с сибирскими травами и ягодами.
Упаковка трехслойные крафт мешки по 6кг листовой и 10кг гранулированный.
Продукт сертифицирован, прилагаются все необходимые документы.
Доставка осуществляется через транспортные компании по всей России и СНГ.
В зависимости от объема действуют скидки.
Приглашаем к долгому и взаимовыгодному сотрудничеству!
|
Эвалар БИО чай желудочно-кишечный |
Эвалар БИО чай желудочно-кишечный
Чай Эвалар БИО желудочно-кишечный
Чай Эвалар БИО желудочно-кишечный способствует:
- устранению метеоризма и вздутия живота*;
- уменьшению спазмов*;
- нормализации работы желудочно-кишечного тракта*;
- улучшению пищеварения*;
- снижению риска воспаления*.
В составе: ароматные цветки ромашки и листья мяты, бодрящий вкус травы тысячелистника и пряная свежесть плодов укропа.
Как работают ингредиенты
Ромашка аптечная оказывает противовоспалительное, спазмолитическое и обезболивающее действие при спазмах брюшной полости, воспалительных заболеваниях желудочно-кишечного тракта 1,2 .
Плоды укропа оказывают противовоспалительное, спазмолитическое действие, улучшают функциональную активность желудочно-кишечного тракта. Отвары и настой плодов повышают секрецию желудочного сока, обладают желчегонным действием, поэтому применяются для улучшения аппетита и снижения чувства тяжести в области желудка после приема тяжелой пищи 1,3,4 .
Трава тысячелистника обладает спазмолитическим, противовоспалительным, антимикробным, кровоостанавливающим, обезболивающим, вяжущим действием, нормализует секреторно-моторные процессы в желудочно-кишечном тракте, возбуждает аппетит. Средства на основе тысячелистника в связи с его горьким вкусом способствуют возбуждению секреции слюнных желез, усиливают секрецию желудочного сока, желчеотделения, уменьшают метеоризм 1,4 .
Листья мяты содержат эфирное масло, действующее спазмолитически в отношении гладкой мускулатуры желудочно-кишечного тракта, а кроме того обладающее желчегонным, ветрогонным и антибактериальным свойством. Мята перечная представляет собой натуральное средство, прежде всего при синдроме раздраженного желудка с функционально-спастическими явлениями 2 .
Достоинства чаев «Эвалар БИО»:
- 100% натуральный состав.
- Большинство трав, входящих в состав, собираются на Алтае или выращиваются на собственных плантациях Эвалар в экологически чистых предгорьях Алтая без использования химикатов и пестицидов
- Высокая микробиологическая чистота чаев обеспечивается мягким способом обработки – «мгновенный пар» — на современной французской установке.
- Для наилучшего сохранения целебных свойств, тонкого вкуса и аромата травяного чая каждый фильтр-пакет индивидуально упакован в многослойный защитный конверт
- Произведено Эвалар по стандарту GMP – гарантия качества, чистоты и эффективности
Нежный вкус и тонкий аромат алтайских трав доставит вам истинное удовольствие
Состав
| 1 фильтр-пакет содержит | Масса |
| Цветки ромашки аптечной | 600мг |
| Плоды укропа | 400 мг |
| Трава тысячелистника обыкновенного | 300 мг |
| Листья мяты перечной | 300 мг |
| Чай черный | 200мг |
| Ароматизатор натуральный «Черная смородина» |
2 фильтр-пакета в день обеспечивают рекомендуемую суточную норму флавоноидов в перерасчете на рутин (16 мг) — на 53%
* Информация подтверждена СоГР
1. Пилат Т.Л., Иванов А.А. Биологически активные добавки к пище (теория, производство, применение). — М.: Авваллон, 2002. – 710 с.
2. Вайс Р.Ф., Финтельманн Ф. Фитотерапия. – М.: Медицина, 2004. – 552 с.
3. Чиков П.С. Лекарственные растения. – М.: Медицина, 2002. – 496 с.
4. Задорожный А.М., Кошкин А.Г., Соколов С.Я., Шретер А.И. Справочник по лекарственным растениям. – М.: Экология, 1992. – 415 с.
Свойства
| Способ применения | 1 фильтр-пакет (освободить из индивидуальной упаковки) залить 1 стаканом кипятка (200 мл), настоять 5-10 минут, принимать взрослым и детям старше 14 лет по 1 стакану чая 2 раза в день во время еды. Рекомендуется регулярный прием. |
| Не рекомендуется | При индивидуальной непереносимости компонентов продукта, беременности, кормлении грудью. |
Перед применением рекомендуется проконсультироваться с врачом. Документ СоГР № KZ.16.01.78.007.Е.001397.08.14 от 08.08.2014 г. Форма выпуска Фильтр-пакеты Масса фильтр пакета 1,8 г № 20
Неправильное питание и «еда на ходу» — одна из основных проблем современности. И помимо явного негативного эффекта в виде набора веса, постоянные нарушения в рационе могут стать причиной развития патологий ЖКТ. Чтобы снизить негативное влияние на пищеварительную систему, создаются все новые профилактические средства. Чай «Эвалар БИО Желудочно-кишечный» мягко воздействует на организм, не подавляя естественные функции органов ЖКТ. Этому способствует его на 100% натуральный состав.
Согласно инструкции к чаю «Эвалар БИО Желудочно-кишечный», он способствует:
- устранению метеоризма и вздутия живота;
- улучшению пищеварения;
- для поддержания в норме работы ЖКТ**.
Помимо основной задачи, такая добавка может быть использована в качестве дополнительного источника флавоноидов. Дневная норма употребления чая «Эвалар БИО Желудочно-кишечный» обеспечивает поступление в организм половины адекватной дозы флавоноида рутина. Использовать чай «Эвалар БИО Желудочно-кишечный» можно в качестве добавки к питанию в период строгих диет.
Чай принимают 2 раза в день, заваривая по одному пакету на 200 мл кипятка. Продолжительность употребления не должна составлять более 20 дней. При необходимости, курс можно повторить после 10-дневного перерыва.
|